El calcáneo es el hueso que más frecuentemente se fractura del tarso, el 75% de las fracturas son intraarticulares y su tratamiento sigue siendo hoy en día objeto de debate. Pretendemos en esta actualización destacar los puntos de controversia, así como clarificar los consensos, especialmente en el tratamiento de las fracturas intraarticulares, y describir el manejo de las principales complicaciones.
Calcaneal fractures are the most common tarsal fractures, 75% of them considered as intra-articular. Definitive treatment remains today debated. We intend in this update to highlight the points of controversy and clarify the consensus, especially in the treatment of intra-articular fractures, and to describe the management of major complications.
El calcáneo es el hueso del tarso más frecuentemente lesionado (60% de todas las fracturas del tarso y el 1-2% de todas las fracturas). El 75% de las fracturas son intraaarticulares, el 10% de los pacientes tiene fracturas asociadas en la columna vertebral y el 26% tiene otras lesiones en las extremidades inferiores1.
EpidemiologíaEl 90% de las fracturas se producen en varones jóvenes (20-45 años) y la mayoría de ellas ocurren en el entorno laboral, con el consiguiente impacto socioeconómico resultante. Independientemente del método de tratamiento empleado, las fracturas de calcáneo son lesiones altamente incapacitantes1,2.
Mecanismo de fracturaEl mecanismo «típico» suele producirse tras traumatismos de alta energía, como las caídas desde altura, generalmente superior a un metro, en las que el astrágalo se introduce como una cuña en el calcáneo, fracturándolo; o menos frecuentemente tras accidentes de tráfico. El patrón de las líneas de fractura y el grado de conminución son, en cierta medida, variables y dependen de diversos factores, entre ellos la posición del pie en el momento del impacto y la calidad ósea general del paciente1. La línea de fractura primaria cruza la subastragalina posterior y crea 2 fragmentos separados: anteromedial (generalmente no conminuto, engloba el sustentaculum tali, que suele quedar en su sitio unido al astrágalo por los fuertes ligamentos interóseos, y el ligamento deltoideo) y posterolateral (a veces conminuto, engloba la tuberosidad posterior, que típicamente se desplaza superiormente creando incongruencia articular, lateralmente creando ensanchamiento del talón y hacia delante acortando el talón). Las líneas de fractura secundarias, según Essex-Lopresti, se producen mientras prosiga la fuerza axial deformante, distinguiendo 2 tipos de fractura1:
- –
Fractura en lengua (tongue type): la segunda línea de fractura sale de la parte más superior de la primera línea hacia atrás siguiendo el eje longitudinal del calcáneo.
- –
Hundimiento de la carilla articular (joint depression): la segunda línea de fractura sale del mismo sitio que el anterior, pero termina justo detrás de la carilla articular. Más frecuente que la fractura en lengua.
Clínico: dolor y tumefacción en el talón, deformidad del retropié e impotencia funcional para el apoyo. Equimosis en el arco del pie. Aparición de flictenas que condicionan el momento del tratamiento quirúrgico (importante las medidas antiedema y la elevación del miembro en estas fracturas). En ocasiones, hay luxación o subluxación de peroneos, compresión neurovascular del tibial posterior o interposición del tendón del flexor hallucis longus entre los fragmentos (dejando el primer dedo en posición de flexión fija).
Por imagen: 3 radiografías simples:
- 1.
Radiografía lateral de pie y tobillo: medimos los siguientes ángulos:
- –
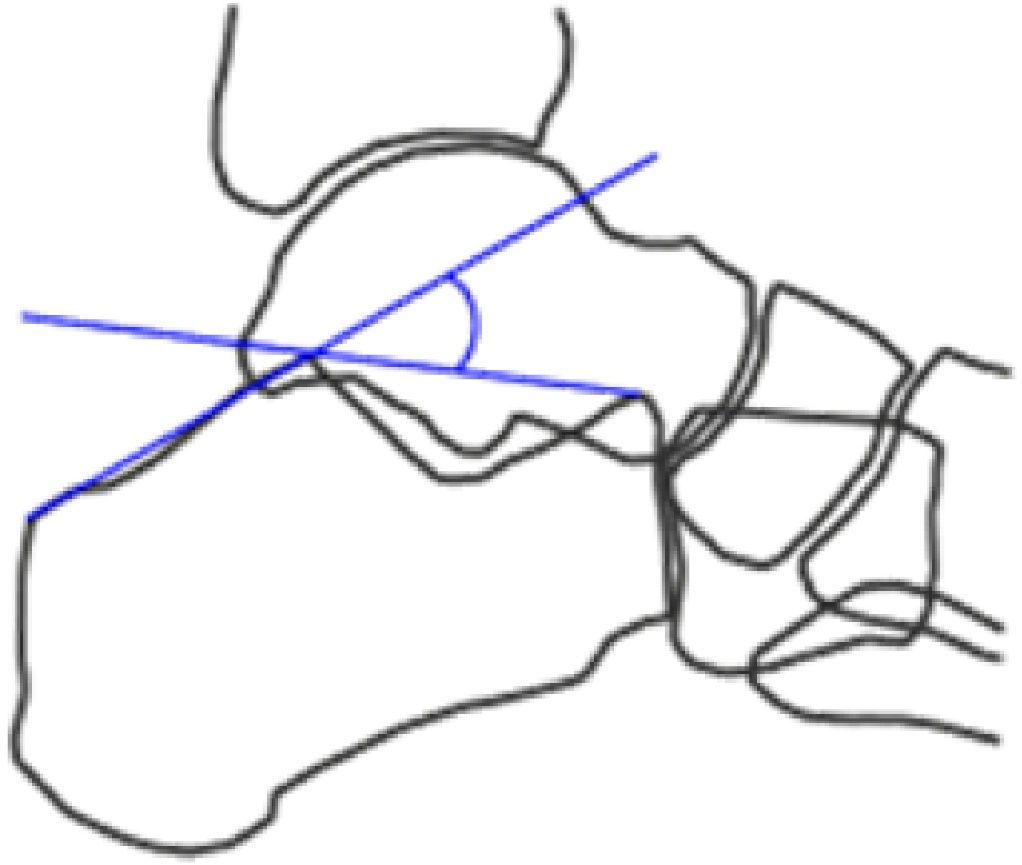
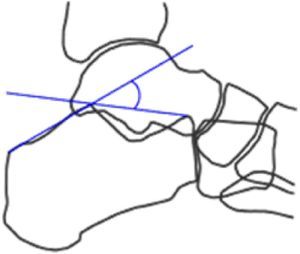
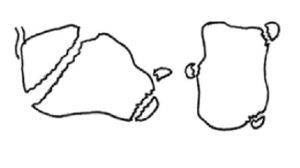
Ángulo de Böhler (fig. 1): determinado por la intersección entre una línea que va desde la tuberosidad posterior del calcáneo hasta la faceta articular calcáneo-astragalina posterior, y otra desde este punto al extremo calcáneo anterosuperior. Se considera normal entre 25°-40°. Su valor se reduce en proporción al nivel de elevación de la tuberosidad posterior y/o hundimiento del tálamo, signos inequívocos de la presencia de una fractura.
- –
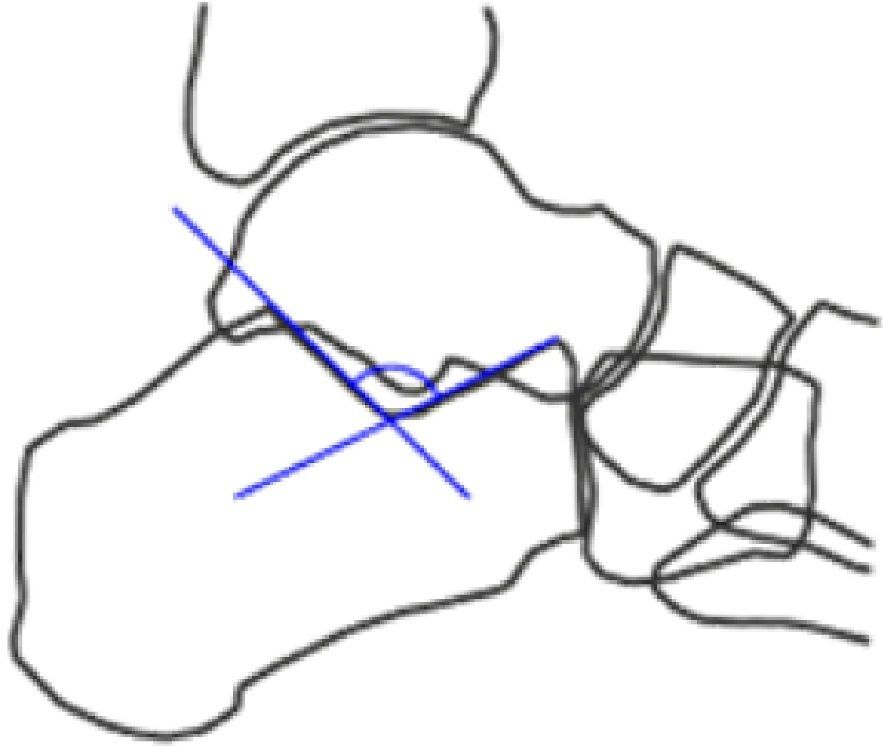
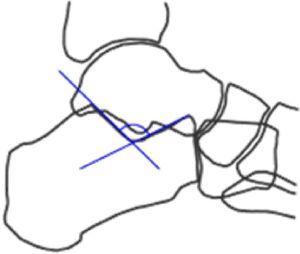
Ángulo crítico o crucial de Gissane (fig. 2): es el que podemos medir en la intersección entre una línea paralela a la superficie del tálamo y otra paralela a la superficie articular media anterior del calcáneo. Su valor normal es de 95-105° y su disminución refleja la presencia de una fractura por compresión.
- –
- 2.
Radiografía axial de calcáneo de Harris: valoramos ensanchamiento y el varo-valgo.
- 3.
Radiografía dorsoplantar del pie: valoramos la articulación calcaneocuboidea.
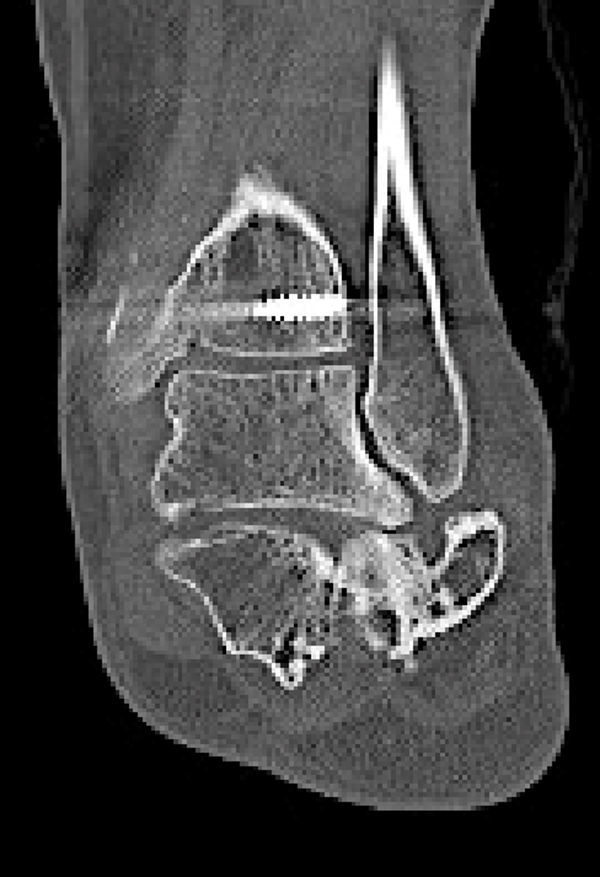
TC de calcáneo:obligatorio en todas las fracturas intraarticulares o con sospecha de serlas.
ClasificaciónDesde un punto de vista práctico: intraarticulares o talámicas y extraarticulares.
1. Fracturas intraarticulares. Son las más frecuentes e invalidantes a largo plazo, 60-75% del total, secundarias a mecanismos de alta energía (accidentes de tráfico o caídas desde altura), aunque en la población anciana pueden producirse ante traumatismos banales. Bilaterales en un 5-10% de casos. Se clasifican inicialmente como no desplazadas o desplazadas. Esta es la base de la clasificación de Essex-Lopresti utilizando radiografías simples1.
La clasificación de Sanders se basa en la valoración mediante TC coronal de la faceta posterior subastragalina, según el número de fragmentos de esta faceta desplazados más de 2mm2. Es una clasificación ampliamente estudiada y aplicada y, a pesar de que se ha criticado su alta variabilidad intra e interobservador, sigue siendo la clasificación de referencia3-6. Además, su valor pronóstico para predecir la artrodesis subastragalina ha sido demostrado (5,5 veces más probabilidad de terminar en artrodesis subastragalina una fractura Sanders IV que una Sanders II)7. Diferencia 4 tipos principales:
- –
Tipo I: sin desplazamiento o desplazadas < de 2mm, subsidiaria de tratamiento ortopédico.
- –
Tipo II: en 2 fragmentos o split fractures (subdivididas en A, B y C, según la fractura asiente lateral, central o medialmente en el tálamo). Mayor gravedad cuanto menor es el fragmento anteromedial.
- –
Tipo III: en 3 fragmentos o split depression (subdivididas en iii AB, AC y BC).
- –
Tipo IV: en 4 fragmentos o fracturas conminutas.
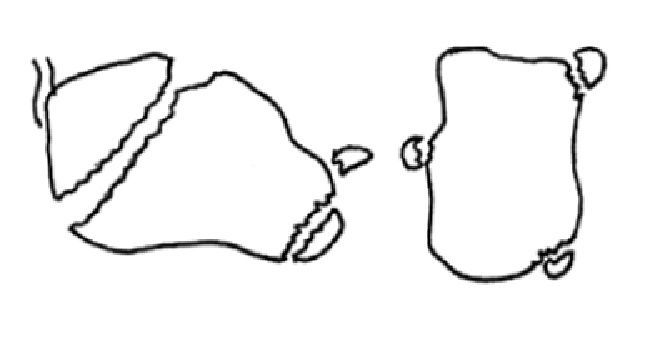
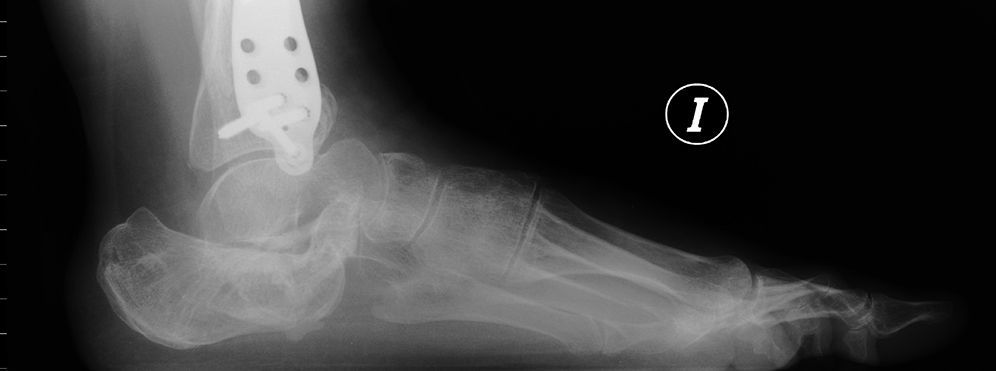
2. Fracturas extraarticulares (fig. 3). Son el 25-40% restante, secundarias a mecanismo de giro o torsión, o tras caídas de baja energía. Las más frecuentes son las del proceso anterior (suele ser fractura avulsión por acción del ligamento bifurcado y se establece el diagnóstico diferencial con los esguinces del ligamento peroneoastragalino anterior) y de la tuberosidad (fracturas en pico y fracturas avulsión). En orden de frecuencia, estas afectan al proceso anterior (15%), tuberosidad, proceso medial, sustentaculum tali o cuerpo.
Tratamiento definitivoLas indicaciones del tratamiento conservador o quirúrgico de forma global están resumidas en la (tabla 1)7.
Resumen del tratamiento en fracturas de calcáneo
| Manejo inicial Inmovilización con vendaje bien almohadillado, medidas antiinflamatorias (hielo local, antiinflamatorios no esteroideos) y elevación del miembro en férula de Braun. Analgésicos/AINE y profilaxis antitrombótica |
| Conservador Fracturas extraarticulares no desplazadas o mínimamente desplazadas Fracturas intraarticulares no desplazadas Fracturas del proceso anterior<25% de afectación de articulación calcaneocuboidea No candidatos a cirugía: vasculopatía periférica severa o diabetes tipo i, comorbilidad alta, pacientes mayores institucionalizados |
| Quirúrgico Fractura intraarticular que afecta a la faceta posterior. Fractura del proceso anterior>25% de afectación de articulación calcaneocuboidea Fractura desplazada de la tuberosidad posterior Fractura luxación del calcáneo Fracturas abiertas |
Tratamiento quirúrgico. Los objetivos básicos del tratamiento quirúrgico son los siguientes:
- 1.
Restituir el ángulo de Böhler.
- 2.
Recuperar la anchura y longitud normal del calcáneo.
- 3.
Reducción anatómica de las superficies articulares, en especial de la articulación subastragalina.
- 4.
Restablecer la biomecánica del retropié y del complejo gastrosóleo.
Generalmente, son de buen pronóstico y con buena respuesta al tratamiento ortopédico y funcional (tabla 2).
Tratamiento de fracturas extraarticulares
| Fractura de la apófisis anterior | Si<25% de afectación de calcaneocuboidea: conservador: botina de yeso en descarga 4-6 semanas Si>25% de afectación articular: quirúrgico. Exéresis fragmentaria: Rara vez, solo si se evidencia seudoartrosis sintomática |
| Fractura de la tuberosidad posterior | Desplazada: reducción abierta y osteosíntesis con 1-2 tornillos de esponjosa Yeso inguinopédico en equino un mes y 2 semanas en neutro Sin desplazar o en ancianos: tratamiento funcional |
| Fractura de la apófisis mediolateral (tuberosidad) | Desplazada: reducción incruenta y yeso almohadillado moldeado. Cambio a los 10 días. Movilización activa al mes y apoyo progresivo a partir de los 2 meses No desplazada: medidas físicas y posturales, vendaje compresivo. Movilización activa precoz |
| Fractura del cuerpo (no articular) | Desplazada: reducción previa tracción esquelética, dejando el clavo incluido No desplazada: medidas físicas y posturales; movilización precoz |
| Fractura del sustentaculum tali | Desplazada: osteosíntesis No desplazada: medidas físicas y posturales; movilización precoz Inicio de carga a los 2 meses Exéresis del fragmento libre si no consolida |
- –
Tratamiento conservador:
- ∘
Mejor hacer movilización precoz.
- ∘
Elevación, compresión, hielo e inmovilización precoz sin cargar durante 10-12 semanas.
- ∘
Útil en fracturas no desplazadas, o pacientes que no se puedan operar (mal estado general, enfermedad vascular periférica, mal estado de partes blandas, psiquiátricos no controlados, tabaquismo severo, fracturas conminutas).
Sanders tipos iiy iii
- ∘
- –
Reducción cerrada y fijación percutánea (véase más adelante).
- ∘
Muchas técnicas descritas (agujas, clavos de Steinmann, fijadores) pero no reducen la articulación directamente (por lo que, en general, no tienden a usarse).
- ∘
Excepciones:
- •
Si superficie articular desplazada<2mm.
- •
El tipo de fractura en lengua de Essex-Lopresti: en este caso el fragmento articular está unido al fragmento óseo, y al reducir este, reducimos también la articulación.
- •
- ∘
- –
Reducción abierta y fijación interna (RAFI):
- ∘
Única manera de reducir superficie articular con garantías.
- ∘
Gold standard: abordaje lateral «en L» ampliado es el de elección.
- ∘
Otros abordajes descritos (medial, combinados).
- ∘
Sanders tipo iv
Similar a los tipos ii y iii, pero si existe mucha conminución:
- –
RAFI+artrodesis primaria de la subastragalina (discutido) o
- –
técnica de Omoto+tratamiento conservador y artrodesis diferida.
Reducción con clavo de Steinmann e incluirlo en yeso (técnica clásica de Essex-Lopresti) o técnica de Tornetta (modificación de la técnica anterior+fijación con tornillos canulados de 6,5mm).
Manipulación y reducción incruentaAbogamos por la reducción incruenta de todas las fracturas intraarticulares desplazadas, independientemente del tratamiento final seleccionado; esta maniobra será más efectiva en las primeras 72 h.
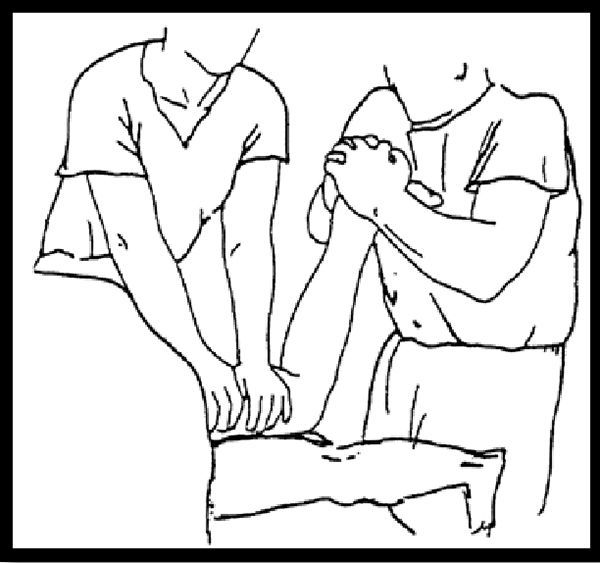
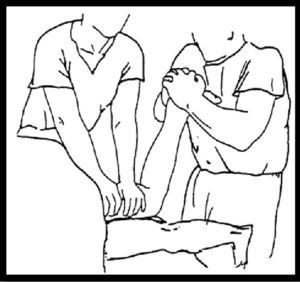
Técnica de Omoto (fig. 4): bajo anestesia troncular o raquídea, realizamos la maniobra de reducción con el paciente en decúbito prono, con la rodilla flexionada a 90°8. El cirujano se sitúa a los pies del paciente, cubre ambas caras laterales del calcáneo con las palmas de las manos y entrecruza los dedos sobre el talón. Comprime con ambas manos, traccionando al cénit, a la vez que aplica movimientos alternantes de varo-valgo. En la realización de la maniobra se palpan y oyen crepitaciones que ceden en el momento en que hemos «logrado la reducción». El ayudante sujeta el miembro a nivel del muslo para realizar contratracción. Tras la manipulación colocamos una férula de yeso con el tobillo a 90°8.
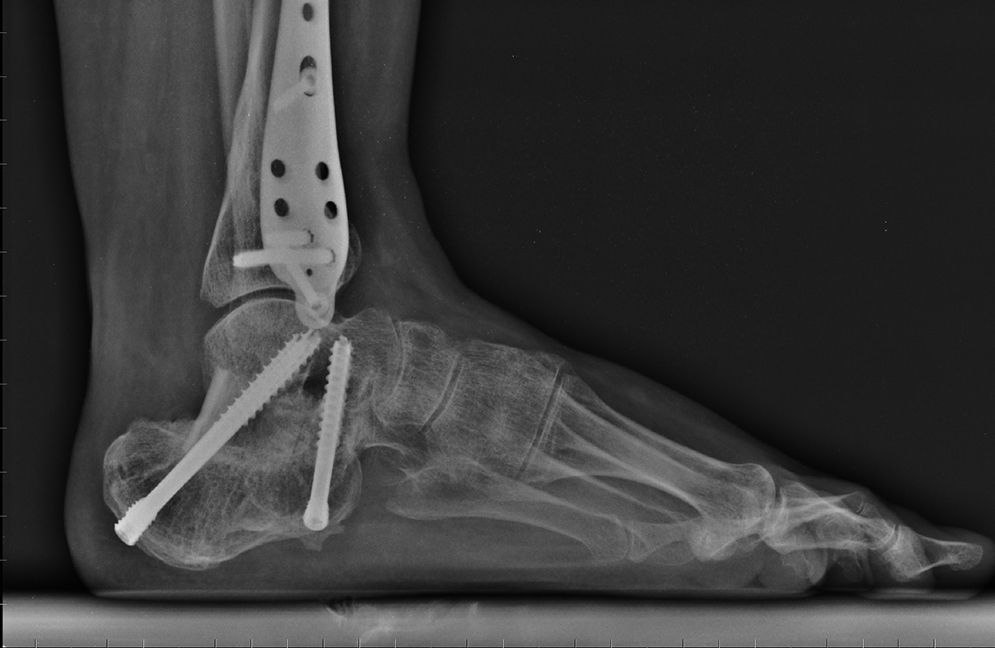
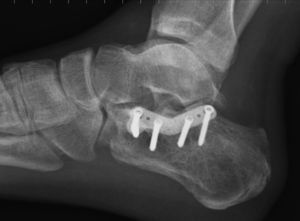
Tratamiento quirúrgico estándar: abordaje lateral extendido en LEs nuestra técnica de elección y parece imponerse como el «patrón oro»6,7 para la mayoría de fracturas intraarticulares; es una modificación de la técnica descrita por Palmer y Letournel, posteriormente popularizada por Benirschke y Sangeorzan. Consiste en un abordaje lateral que crea un colgajo de espesor completo hasta hueso que abarca los tendones peroneos, el nervio sural y la vascularización del propio colgajo. Nos permite una visualización perfecta de toda la pared lateral del calcáneo desde la tuberosidad posterior hasta la articulación calcaneocuboidea y subastragalina, y al realizar una ventana ósea en la propia pared lateral, o bien al «abrir» la propia fractura, nos permite realizar una reducción indirecta de la pared medial y del sustentáculo. Una maniobra fundamental en esta técnica es la maniobra de Westhues de reposición de la tuberosidad posterior del calcáneo: consiste en insertar un tornillo de Schanz o clavo de Steinmann con un mango en T en la propia tuberosidad y, posteriormente, bajo escopia directa, realizar una fuerza hacia abajo con el mango que nos permita ascender la tuberosidad a su altura original. Debe tenerse precaución en población anciana o pacientes con osteoporosis secundaria, ya que esta tracción puede ser dificultosa por la mala presa del pin en el hueso porótico. También nos permite corregir el varo-valgo. La principal preocupación con este abordaje es la cicatrización de la herida y se han descrito unas tasas de complicación de hasta el 25% (necrosis del flap, formación de hematoma, infección, dehiscencia, lesión de peroneos, neuropatía sural, etc.)9.
Tratamiento mínimamente invasivoEstas técnicas persiguen el objetivo de minimizar la lesión de los tejidos blandos que produce el abordaje estándar pero, por el contrario, son técnicamente más demandantes y la calidad de la reducción conseguida puede ser más difícil de conseguir y mantener intraoperatoriamente. Se han descrito abordajes mediales y laterales.
Abierto- –
Abordaje medial: diseñado porque en la mayoría de casos la reducción de la pared medial a través del abordaje lateral es indirecta. Está especialmente recomendado en caso de fractura intraarticular simple en 2 partes o fracturas extraarticulares. El principal problema es la lesión potencial de paquete neurovascular tibial posterior, por lo que ha entrado en desuso6,7.
- –
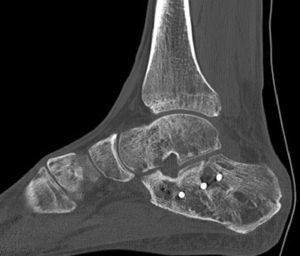
Abordaje del seno del tarso (figs. 5–7). De interés creciente en la literatura actual. Recientemente, Kikuchi et al.10 describen buenos resultados en relación con el uso de este abordaje, con menores tasas de infección de la herida y similares resultados funcionales (AOFAS) en relación con los abordajes laterales extendidos. El abordaje se realiza aproximadamente a 1cm distal y posterior al peroné y extendido a la base del 4.° metatarsiano (de 2 a 5cm de longitud).
- –
Técnica de Essex-Lopresti. Tomesen et al. publican excelentes resultados en el 55% de pacientes, buenos resultados en el 32% y resultados moderados en el 13% de pacientes tratados percutáneamente mediante la técnica clásica de Essex-Lopresti, aunque modificada al ser fijados con tornillos percutáneos11.
- –
Tornillos percutáneos. Basada en la técnica introducida por Forgon y Zadravecz12, especialmente indicado en fracturas con conminución moderada (Sanders tipos ii y iii, fracturas tipo lengua y fracturas hundimiento, siempre que el fragmento del sustentaculum tali y de la tuberosidad posterior sean lo suficientemente grandes para permitir una manipulación externa).
- –
Fijación externa. Básicamente consiste en la implantación de un minifijador externo con fijación en 3 puntos con el paciente en decúbito prono (los pines proximales pueden ir en la tibia distal o el astrágalo, los pines distales en la tuberosidad calcánea o cuboides). Una vez reducida la fractura mediante ligamentotaxis, ayudándonos con un C-clamp o una pinza de compresión para pelvis o similares para conseguir restituir la anchura original, se procede a la introducción de tornillos canulados percutáneos de 6,5mm7. Recientemente descrita como paso previo a la fijación definitiva con placa, con excelentes resultados13.
Existen pocos tópicos en la traumatología que hayan suscitado tanta controversia. Históricamente tratadas conservadoramente, los avances experimentados en los últimos 15-20 años en relación con la evaluación preoperatoria, los métodos de imagen intraoperatorios y la técnica quirúrgica que incluyen nuevos materiales de bajo perfil y placas bloqueadas con una mejor presa en caso de hueso osteoporótico han cambiado el paradigma, abogando la mayoría de autores por el tratamiento quirúrgico. La evidencia que apoya el tratamiento conservador de estas fracturas es escasa y con un grado de recomendación insuficiente14-17. La literatura muestra que los peores resultados se dan en fracturas desplazadas y conminutas, reducciones quirúrgicas imprecisas de la subastragalina posterior o conminución de la misma, varones mayores de 50 años y pacientes que realizan trabajos pesados, además de pacientes en litigio laboral15. Por ende, los mejores resultados se obtienen en mujeres, pacientes jóvenes que no realicen trabajo pesado y con trazo fracturario simple. Aun así, la evidencia que apoya el tratamiento quirúrgico sigue siendo moderada (grado de recomendación B según la medicina basada en la evidencia).
Mejores resultados quirúrgicos- –
Sin litigio laboral.
- –
Mujeres.
- –
Jóvenes (< 29 años).
- –
Ángulo de Böhler moderadamente bajo.
- –
Reducción anatómica de la subastragalina posterior.
- –
Escalón intraarticular<2mm.
Resulta interesante el artículo publicado por Kwon et al. en 201116, en el que intenta buscar la causa de la falta de consenso sobre el tratamiento definitivo de estas fracturas. Así, realiza una encuesta a cirujanos de pie y tobillo y traumatólogos generales para intentar dilucidar qué variables son determinantes para decidir un tratamiento u otro. Llega a la conclusión de que en pacientes sin antecedentes médicos relevantes, la decisión del tratamiento viene guiada por la clasificación de Sanders para ambos grupos de cirujanos, pero que, en el caso de antecedentes médicos complejos, existía menos consenso independientemente del tipo de fractura. Así, los cirujanos de pie y tobillo daban más importancia a la deformidad del calcáneo y la presencia de enfermedad vascular periférica y/o diabetes a la hora de realizar el tratamiento quirúrgico, en comparación con los traumatólogos generales.
Demora quirúrgica e influencia en los resultados finalesLa indicación tradicional del momento de la cirugía en fracturas intraarticulares en las que se planifique una cirugía abierta venía determinado por las partes blandas perifracturarias, afirmando que disminuía los porcentajes de complicaciones de la herida quirúrgica e infección profunda7,17,18. Sin embargo, publicaciones recientes rebaten este concepto clásico. Así, Kwon et al.19 concluyen en un estudio multicéntrico que el retraso en la cirugía definitiva realizando un abordaje ampliado en L no disminuye el porcentaje de infecciones. En este sentido, se manifiestan también Ho et al.20 y Court-Brown et al.21, afirmando que en manos experimentadas el momento del tiempo quirúrgico no afecta a los porcentajes de infección de la herida quirúrgica con una cuidada selección de los pacientes, siendo la cirugía precoz más beneficiosa en estos casos. En cualquier caso, si se decide esperar, el «signo de la arruga» es determinante, esto es, la posibilidad de pellizcar las partes blandas de la cara lateral es generalmente indicadora de una disminución del edema que garantice una cirugía sin potenciales problemas de cicatrización. Este hallazgo clínico obliga a demorar la cirugía unos 12 días de promedio en la mayoría de casos, si bien en técnicas indirectas (fijación externa) o percutáneas podemos acortar estos tiempos de espera.
Tratamiento quirúrgico en pacientes añososResulta curioso que la literatura apoye hasta hace relativamente poco evitar el tratamiento quirúrgico en pacientes mayores de 50 años debido a la alta probabilidad de pobres resultados7,14. Herscovici et al.22 fueron los primeros en proponer un cambio en esta tendencia, publicando unos resultados funcionales aceptables en fracturas intraarticulares desplazadas en una población anciana cuidadosamente seleccionada, aunque su metodología fue retrospectiva y sin grupo control. Basile23 fue el primero en diseñar y publicar un estudio prospectivo de tratamiento conservador frente a quirúrgico en una población anciana, con un seguimiento de 2 años: se trataba de una población de 65-75 años con fractura intraarticular desplazada más de 2mm en la TC en la subastragalina posterior (excluyendo Sanders tipo iv y fracturas abiertas), activos, no fumadores y sin comorbilidad importante. El autor demostró resultados funcionales superiores estadísticamente significativos en esta cohorte seleccionada valorados mediante escala AOFAS y escala analógica visual para el dolor que relacionó con la restauración del ángulo de Böhler, mejoría de la movilidad subtalar y mejor congruencia articular. Tanto Herscovici et al.22 como Basile23 coinciden en que la edad en sí misma no desempeña un papel determinante en la aparición de problemas de partes blandas o infección ósea; parece que es más probable que la existencia de comorbilidad previa sea la clave en la aparición de complicaciones postoperatorias, siendo estos pacientes candidatos a un tratamiento conservador.
Tratamiento quirúrgico en pacientes psiquiátricosLa enfermedad psiquiátrica es una contraindicación clásica para el tratamiento quirúrgico de las fracturas de calcáneo, principalmente por la dificultad en conseguir un buen seguimiento de las órdenes médicas en el postoperatorio. No obstante, con los tratamientos médicos actuales, especialmente en pacientes con psicosis e intentos de autólisis (clásicamente tras precipitación), debemos valorar particularmente cada caso pues podemos condenar a pacientes que pueden llevar una vida prácticamente normal a sufrir las dolorosas secuelas de las fracturas de calcáneo mal reducidas24.
Utilización del abordaje lateral extenso en L o abordajes mínimamente invasivosKline et al.25 publican un estudio retrospectivo de 112 fracturas, 79 tratadas mediante un abordaje estándar y 33 mediante diferentes técnicas mínimamente invasivas según la preferencia del cirujano. Demuestran similares resultados clínicos en ambas series; sin embargo, las técnicas mínimamente invasivas presentan menores complicaciones de la herida quirúrgica y menores cirugías secundarias, además de un mayor grado de satisfacción de los pacientes. No obstante, su principal problema es la curva de aprendizaje y la dificultad en conseguir una reducción anatómica exacta, de ahí que se reserve para cirujanos experimentados y en pacientes muy seleccionados. También Kwon et al.19 publican una mayor incidencia de complicaciones (hasta 32%) en pacientes tratados mediante abordaje lateral frente a un 5,3% en pacientes intervenidos mediante abordajes percutáneos o abordaje del seno del tarso. Recientemente, Basile et al.26 publican un interesante artículo basado en un estudio prospectivo y multicéntrico comparando el abordaje del seno del tarso vs abordaje lateral estándar en 2 grupos comparables de pacientes. Concluyen los autores que si bien los resultados funcionales son similares en ambos grupos, el abordaje del seno del tarso presentaba menor incidencia de complicaciones de la herida quirúrgica, menor tiempo quirúrgico y un menor tiempo de demora para la cirugía definitiva que el abordaje clásico lateral. Sin embargo, Rawicki et al.27 llaman la atención sobre el abordaje del seno del tarso tras una experiencia acumulada de 5 años en su centro, afirmando que el porcentaje de infección profunda es bastante superior al descrito en la literatura.
Cirujano experto en fracturas de calcáneoSi bien no existe consenso al respecto, Kwon et al.16 establecen el mínimo de 4 intervenciones quirúrgicas por mes para considerarse un cirujano experimentado en este tipo de fracturas. Sí parece bastante claro en la literatura que la aparición de complicaciones está directamente relacionada con la experiencia del cirujano28, no solo respecto a menores complicaciones de la herida quirúrgica en el abordaje lateral estándar, sino también a menor porcentaje de infección profunda28. Además, los resultados finales están directamente relacionados con el número de fracturas que se intervengan al año, como describen Poeze et al.29, quienes publican que los porcentajes de infección profunda y de artrodesis subastragalina están inversamente relacionados con dicho volumen asistencial, insistiendo en la necesidad de creación de unidades funcionales especializadas para el tratamiento de este tipo de fracturas.
Influencia del tratamiento inicial de las fracturas intraarticulares en los resultados de la artrodesis subastragalina posteriorClásicamente, otro de los tópicos en la discusión. Radnay y Sanders30 demostraron claramente que sí: aquellos pacientes con fracturas intraarticulares desplazadas tratadas quirúrgicamente experimentan mejores resultados a largo plazo una vez realizada la artrodesis subastragalina de rescate que aquellos tratados conservadoramente, siendo además técnicamente más fácil esta artrodesis de rescate cuando los parámetros anatómicos se han restituido lo mejor posible.
Artrodesis subastragalina como tratamiento definitivo: primaria o diferidaNo existe consenso al respecto. Algunos autores la recomiendan en casos de fracturas con severa conminución (Sanders IV)6,31, mientras que otros abogan por una osteosíntesis a pesar de esta circunstancia, comunicando resultados funcionales aceptables30. Schepers ha publicado una revisión sistemática de resultados de artrodesis primaria en fracturas intraarticulares de calcáneo Sanders IV, publicando excelentes resultados funcionales32. Por tanto, la artrodesis primaria parece imponerse según las últimas publicaciones. Se debe decir que la mayoría de los autores añade injerto óseo en la subastragalina posterior y realiza un curetaje de las superficies articulares indemnes. En cualquier caso, este procedimiento es recomendable solo cuando se acompañe al mismo tiempo de una técnica que recupere la altura y anchura del talón, de lo contrario no habremos solucionado los problemas a largo plazo de estas fracturas.
Uso de injerto o sustitutos óseosSe han publicado multitud de artículos con una amplia variedad de sustitutos óseos, pero la literatura parece no avalar su uso sistemático, especialmente desde la introducción de la tecnología de placas bloqueadas7,33,34. Es de destacar el artículo publicado por Singh y Vinay35, estudio retrospectivo de 390 casos de fracturas desplazadas intraarticulares tratadas con placa lateral con o sin autoinjerto de cresta ilíaca, no encontrando diferencias estadísticamente significativas en los resultados funcionales.
Placas bloqueadas o convencionalesLas ventajas potenciales de las placas bloqueadas son su superioridad biomecánica en las siguientes circunstancias: inestabilidad severa, conminución fracturaria, pobre calidad ósea e imposibilidad de fijación bicortical. Las fracturas de calcáneo han sido consideradas desde el desarrollo de estas nuevas placas como las ideales para este tipo de fijación, pues la calidad ósea suele ser pobre en esta localización, sobre todo en mujeres mayores de 50 años, y por la necesidad de mantener la altura de la articulación subastragalina posterior tras las fracturas hundimiento34. Si bien los estudios a este respecto han sido realizados en cadáveres y en fantomas o saw-bones, ningún autor ha demostrado ventaja mecánica de las placas bloqueadas frente a las convencionales en el calcáneo, no pudiendo afirmar a día de hoy que las placas bloqueadas en sus múltiples modelos supongan una ventaja para nuestros pacientes, pues no contamos con estudios prospectivos comparativos clínicos que apoyen esta superioridad al menos teórica34.
Complicaciones (tabla 3)- 1.
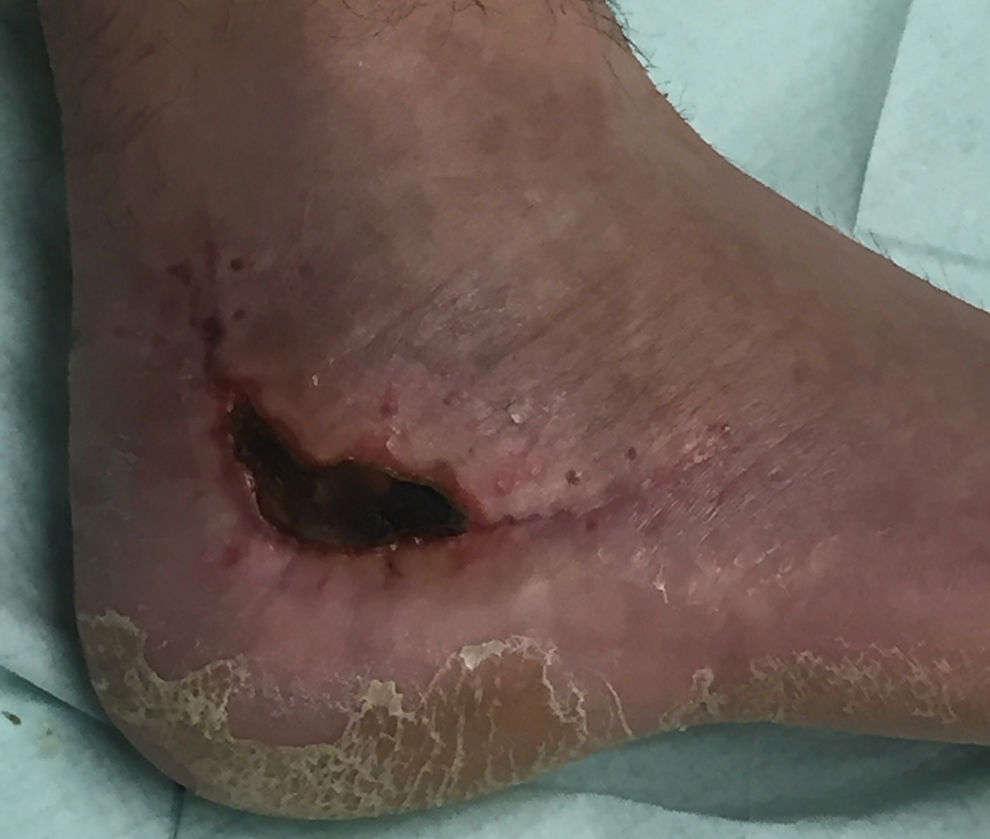
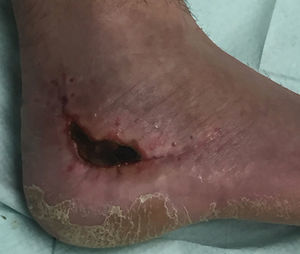
Necrosis cutánea de la herida quirúrgica (fig. 8). Es la complicación quirúrgica más frecuente9,36-38, hasta en un 14% de los abordajes laterales extendidos y en un 27% de los combinados asociados lateral y medial. Se debe a la precaria vascularización de los bordes de esta incisión, especialmente en el vértice, pudiendo observarse hasta un mes después de la cirugía. Hao et al.37 describen como factores de riesgo independientes la asociación de fractura vertebral, la diabetes mellitus y el tabaquismo prolongado. Su tratamiento es el cese del apoyo y rehabilitación hasta la resolución de la misma; se han comunicado buenos resultados con la terapia VAC, incluso en aquellas heridas con riesgo de necrosis39. En la mayoría de casos se soluciona bien con curas periódicas, pero en determinados pacientes puede ser necesario un colgajo fasciocutáneo40.
- 2.
Infección. Los principales factores de riesgo son: una puntuación de la Clasificación de la Sociedad Americana de Anestesiología40 distinta de 1, la diabetes mal controlada, el tabaquismo prolongado, el abuso de drogas, la no utilización de drenaje postoperatorio (de hecho algunos autores recomiendan siempre colocar redon por aspiración como medida protectora)40, el retraso en la cirugía más de 14 días (controvertido)19,20, las fracturas abiertas y la obesidad. En la mayoría de casos se trata de una infección superficial sin contactar con el foco quirúrgico ni el material de osteosíntesis, respondiendo bien a medidas locales y antibioterapia dirigida. En caso de osteomielitis localizada (infección profunda del sitio quirúrgico), el tratamiento indicado es el mantenimiento de la síntesis al menos durante 6 semanas en las que se realizarán curas en quirófano hasta llegar al foco fracturario y antibioterapia por vía intravenosa específica. Si la osteomielitis es difusa, el tratamiento exige retirar el material y realizar un desbridamiento óseo agresivo41.
- 3.
Lesiones neurológicas periféricas. Sobre todo del nervio sural por la generalización del abordaje lateral extendido36. La lesión de la rama calcánea del nervio tibial posterior se ha observado en los abordajes mediales. También es frecuente la aparición de hipoestesia en el territorio de esta rama calcánea en pacientes tratados conservadoramente, posiblemente por compresión del hematoma fracturario. En caso de neuroma doloroso, el tratamiento más aceptado es la neurólisis enterrando el cabo del nervio en profundidad.
- 4.
Talalgias.
- ∘
Laterales:
- –
Habitualmente por el denominado «síndrome de pinzamiento o impingement subperoneal o peroneocalcáneo». Aparece cuando, a consecuencia de una fractura no reducida, se produce un choque entre la citada cara lateral y el maléolo peroneo, que impedirá el movimiento de este y, consecuentemente, el de la articulación del tobillo.
- –
Tendinopatía de los peroneos. Secundaria a prominencia del material o lesión de la vaina tendinosa o del propio tendón durante la cirugía. Actualmente, la disección subperióstica del abordaje lateral estándar suele minimizar el riesgo de lesión. Si molesta el material, estaría indicada la retirada del mismo y la tenólisis.
- –
Neuropatía del sural.
- –
Molestias del material de osteosíntesis (placa).
- –
Artrosis subastragalina o calcaneocuboidea (menos frecuente) postraumáticas en fracturas intraarticulares.
- –
- ∘
Mediales:
- –
Tendinopatía de los flexores o del tibial posterior.
- –
Síndrome del túnel tarsiano.
- –
- ∘
Plantares:
- –
Exostosis plantares.
- –
Atrofia de almohadilla grasa del talón.
- –
- ∘
- 5.
Consolidación anómala o viciosa. El resultado funcional tras las fracturas intraarticulares desplazadas de calcáneo se relaciona claramente con la aparición de deformidades residuales. El abanico de deformidades potencialmente presentes depende de la severidad de la fractura y del tratamiento inicial. El tratamiento falla más frecuentemente tras métodos conservadores en comparación a métodos quirúrgicos, multiplicándose por 6 la necesidad de artrodesis subastragalina de rescate tras un tratamiento conservador36,42,43. La tabla 4 muestra una visión general de las deformidades más frecuentes tras una fractura desplazada de calcáneo, así como las estrategias terapéuticas. Las molestias residuales tras una fractura con mínimo desplazamiento con una anchura y altura intactas tratada conservadoramente o una fractura adecuadamente tratada mediante cirugía serán con toda probabilidad secundarias a incongruencia o daño articular a nivel de la articulación subastragalina y responderán bien a una artrodesis subastragalina in situ. Por otra parte, una fractura severamente desplazada tratada conservadoramente o un tratamiento quirúrgico fallido, donde la anchura y altura no han sido restituidas, producirán además, entre otros, impingement subperoneal e impingement tibioastragalino. La fractura incorrectamente tratada da lugar a una alteración de la morfología del calcáneo que afecta a la funcionalidad todo el pie42,43. Las típicas secuelas encontradas son:
- –
Pérdida de altura. El aplanamiento del calcáneo y una disminución del ángulo de Böhler producen una disminución de la altura del retropié (radiológicamente se mide entre la parte más alta de la cúpula astragalina y la parte más plantar del calcáneo en una radiografía lateral de pie). Como resultado, el astrágalo adopta una posición más horizontal o en dorsiflexión, que puede limitar la dorsiflexión de tobillo o incluso producir impingement anterior e influir en el desarrollo de una posterior artrosis de tobillo. La pérdida de altura del retropié también afecta a la marcha al disminuir el brazo de palanca de complejo gastrosóleo, disminuyendo la potencia en el despegue.
- –
Ensanchamiento de talón. El desplazamiento de la pared lateral produce ensanchamiento del talón que puede causar pinzamiento subperoneal, dificultando el uso de calzado y afectando a los tendones peroneos en forma de tendinitis e incluso roturas tendinosas, también afectación del nervio sural42.
- –
Incongruencia de la faceta articular posterior subastragalina y calcaneocuboidea. Produce a medio plazo artrosis subastragalina o calcaneocuboidea. La artrosis subastragalina es la complicación más frecuente a medio-largo plazo tras la fractura intraarticular de calcáneo. Se puede desarrollar en 3 circunstancias:
- ∘
Fracturas intraarticulares desplazadas tratadas conservadoramente.
- ∘
Fracturas tratadas quirúrgicamente con reducción no anatómica de la articulación subastragalina.
- ∘
En casos de reducción anatómica en los que el impacto inicial fue de alta energía (daño cartilaginoso primario).Así la observamos tanto en el tratamiento conservador como en el quirúrgico. Desplazamientos tan ínfimos como de 2mm pueden alterar las presiones de contacto en la articulación subastragalina30. Se manifiesta por dolor en la cara lateral del calcáneo y a la palpación del seno del tarso. El paciente refiere dificultad al caminar por terreno irregular (prono-supinación del pie). Si bien la reducción anatómica se ha relacionado con mejores resultados y menor probabilidad de desarrollar artrosis, ya se ha dicho que aquellas fracturas de alta energía pueden desarrollar esta complicación independientemente de la reducción anatómica, pues el daño cartilaginoso tuvo lugar con el impacto inicial. El tratamiento inicial de las fracturas intraarticulares desplazadas influye en los resultados tras la artrodesis de rescate: los resultados funcionales son netamente superiores en aquellos pacientes que inicialmente fueron tratados quirúrgicamente para intentar restaurar las relaciones anatómicas, por tanto, y según han publicado Radnay et. al, el tratamiento inicial sí determina los resultados funcionales futuros30.
- ∘
- –
Retropié varo. La tuberosidad posterior consolida en varo, resultando en una deformidad de todo el retropié en varo. La movilidad de la subastragalina está acoplada a la de la calcaneocuboidea y astragaloescafoidea, por lo que un retropié en varo bloquea la movilidad del Chopart.
A la hora de la valoración y el tratamiento de estas deformidades secuelares, Stephen y Sanders describieron en 1996 un interesante y práctico algoritmo de tratamiento basado en las imágenes por TC42; así distinguen 3 tipos fundamentales de mala consolidación de fractura de calcáneo y describen el tratamiento para cada uno de ellos:
- –
Mala consolidación tipo I: exostosis prominente sin artrosis subastragalina ni mala alineación del retropié. Tratamiento mediante osteotomía de la pared lateral y tenólisis de los peroneos.
- –
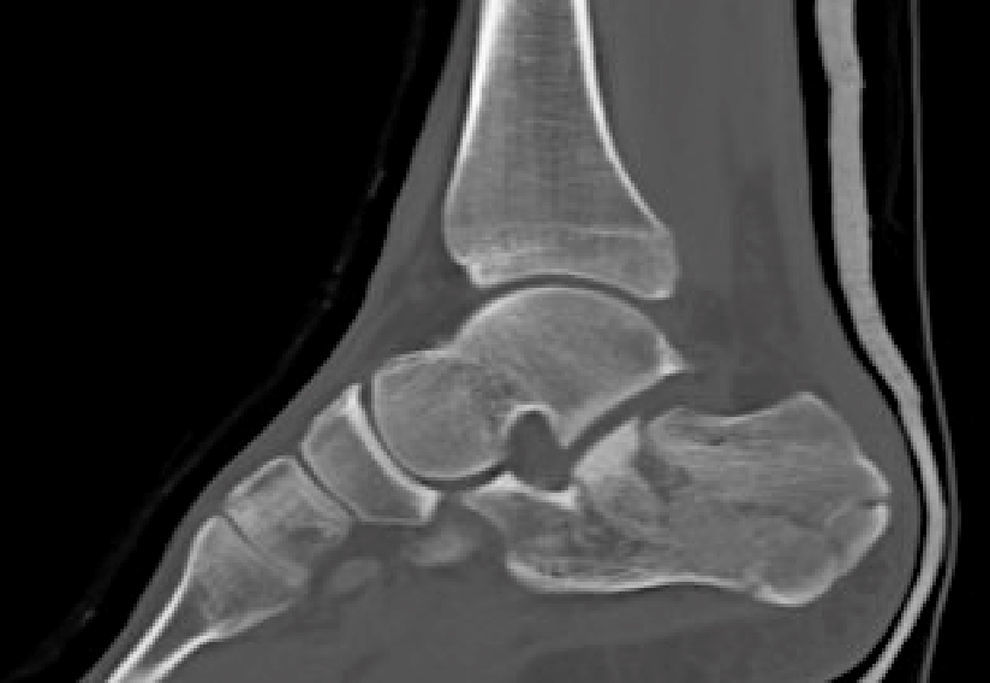
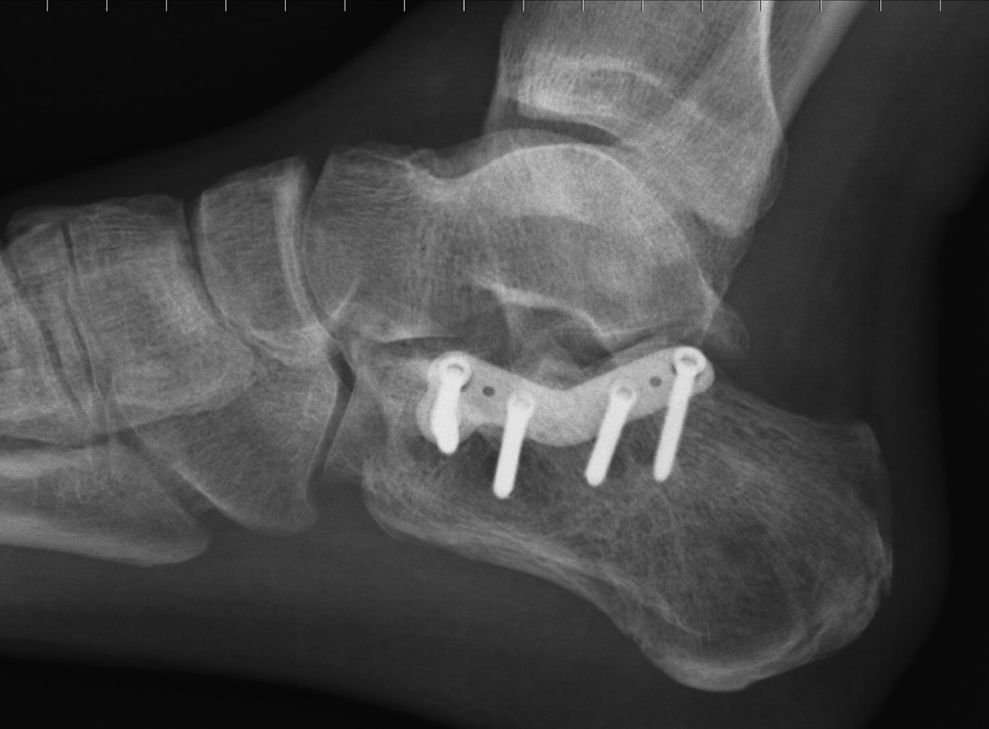
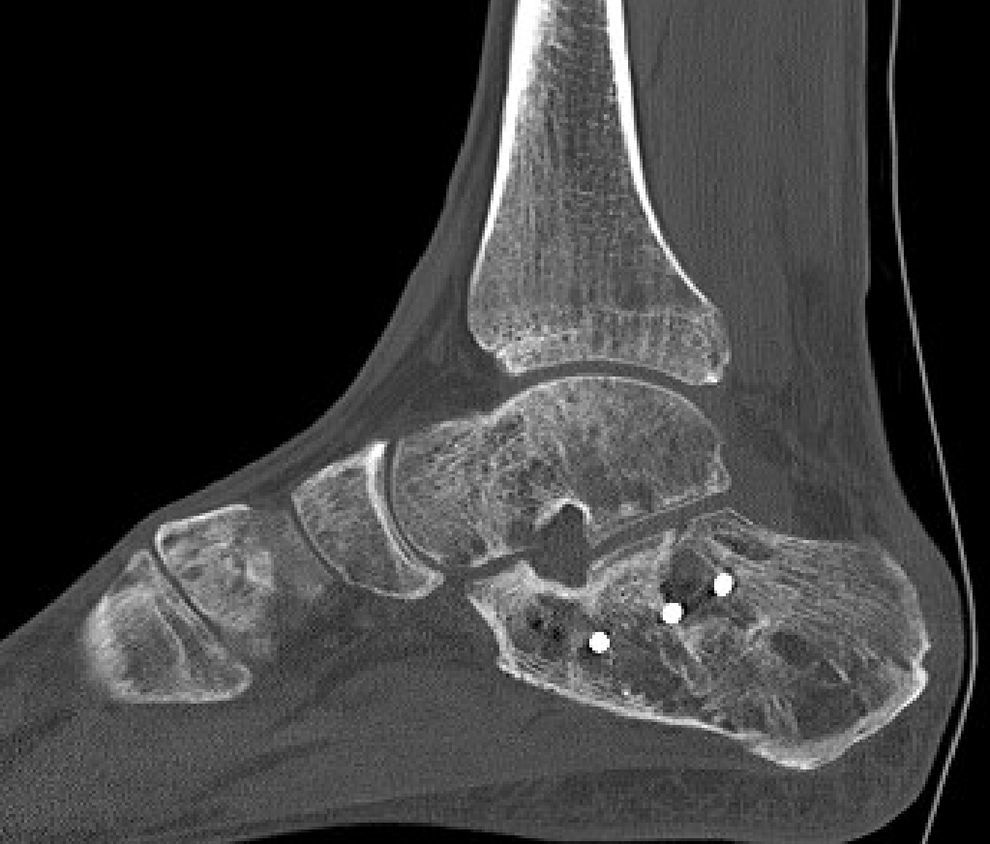
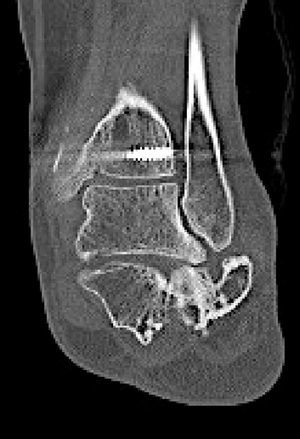
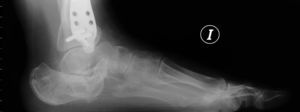
Mala consolidación tipo II: exostosis lateral prominente y artrosis subastragalina (fig. 9). Tratamiento mediante exostectomía lateral, tenólisis de peroneos y artrodesis subastragalina con injerto estructural en bloque (figs. 10 y 11).
- –
Mala consolidación tipo III: exostosis prominente, artrosis subastragalina y mala alineación del retropié mayor a 10°. Tratamiento mediante exostectomía, tenólisis de peroneos, artrodesis subastragalina con injerto en bloque (artrodesis y distracción) además de osteotomía de calcáneo (varizante o valguizante).
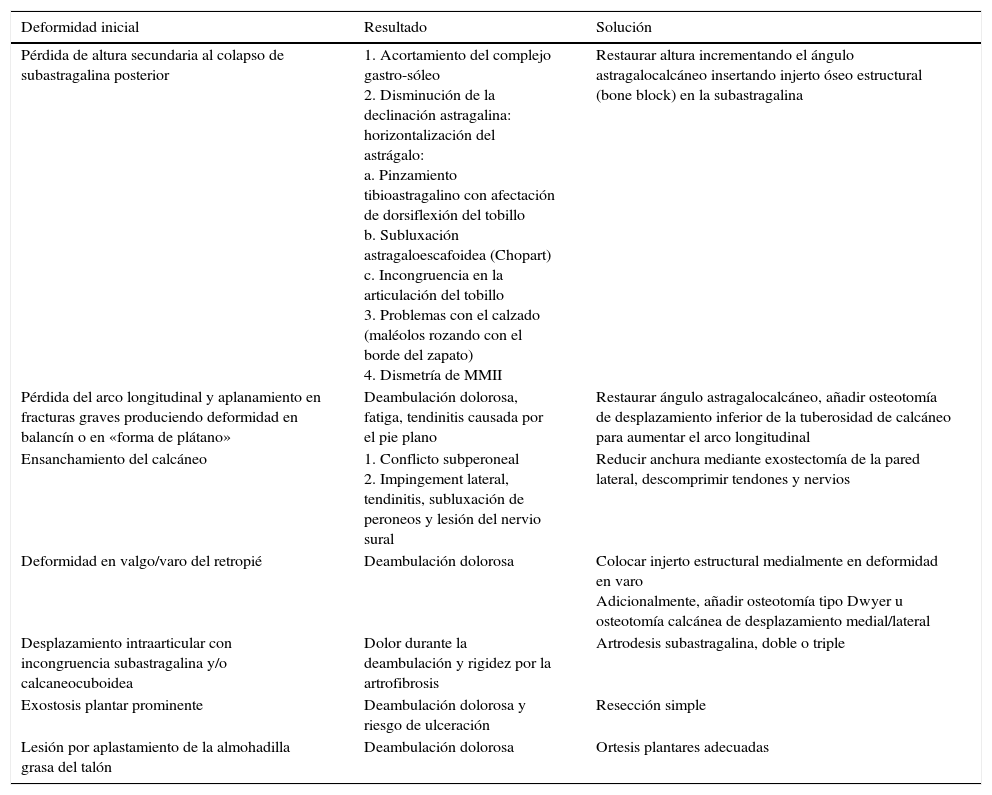
Tabla 4.Principales deformidades y su tratamiento
Deformidad inicial Resultado Solución Pérdida de altura secundaria al colapso de subastragalina posterior 1. Acortamiento del complejo gastro-sóleo
2. Disminución de la declinación astragalina: horizontalización del astrágalo:
a. Pinzamiento tibioastragalino con afectación de dorsiflexión del tobillo
b. Subluxación astragaloescafoidea (Chopart)
c. Incongruencia en la articulación del tobillo
3. Problemas con el calzado (maléolos rozando con el borde del zapato)
4. Dismetría de MMIIRestaurar altura incrementando el ángulo astragalocalcáneo insertando injerto óseo estructural (bone block) en la subastragalina Pérdida del arco longitudinal y aplanamiento en fracturas graves produciendo deformidad en balancín o en «forma de plátano» Deambulación dolorosa, fatiga, tendinitis causada por el pie plano Restaurar ángulo astragalocalcáneo, añadir osteotomía de desplazamiento inferior de la tuberosidad de calcáneo para aumentar el arco longitudinal Ensanchamiento del calcáneo 1. Conflicto subperoneal
2. Impingement lateral, tendinitis, subluxación de peroneos y lesión del nervio suralReducir anchura mediante exostectomía de la pared lateral, descomprimir tendones y nervios Deformidad en valgo/varo del retropié Deambulación dolorosa Colocar injerto estructural medialmente en deformidad en varo
Adicionalmente, añadir osteotomía tipo Dwyer u osteotomía calcánea de desplazamiento medial/lateralDesplazamiento intraarticular con incongruencia subastragalina y/o calcaneocuboidea Dolor durante la deambulación y rigidez por la artrofibrosis Artrodesis subastragalina, doble o triple Exostosis plantar prominente Deambulación dolorosa y riesgo de ulceración Resección simple Lesión por aplastamiento de la almohadilla grasa del talón Deambulación dolorosa Ortesis plantares adecuadas - –
- 6.
Síndrome compartimental y rigidez postraumática.
- 7.
Distrofia simpático refleja o SDRC tipo I. Relativamente frecuente en esta localización. Se manifiesta por cambios cutáneos (edema y sudoración inicialmente y trastornos vasomotores con atrofia en fases evolucionadas), trastornos neurovegetativos, hiperalgesia y alodinia. De reciente interés ha supuesto la introducción de la vitamina C a dosis de 500mg durante 50 días como prevención tras una cirugía o traumatismo en el pie y tobillo, reduciendo la incidencia de este temido síndrome, por el efecto teórico antioxidante del ácido ascórbico44.
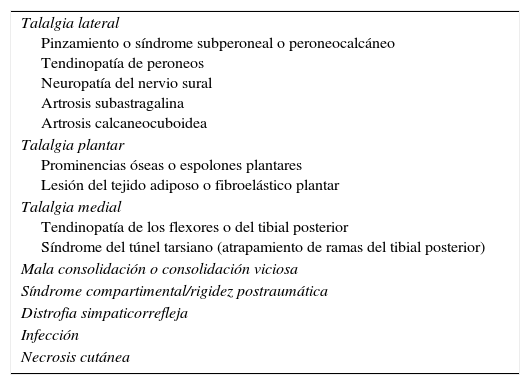
Principales complicaciones de las fracturas de calcáneo
| Talalgia lateral Pinzamiento o síndrome subperoneal o peroneocalcáneo Tendinopatía de peroneos Neuropatía del nervio sural Artrosis subastragalina Artrosis calcaneocuboidea |
| Talalgia plantar Prominencias óseas o espolones plantares Lesión del tejido adiposo o fibroelástico plantar |
| Talalgia medial Tendinopatía de los flexores o del tibial posterior Síndrome del túnel tarsiano (atrapamiento de ramas del tibial posterior) |
| Mala consolidación o consolidación viciosa |
| Síndrome compartimental/rigidez postraumática |
| Distrofia simpaticorrefleja |
| Infección |
| Necrosis cutánea |
Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Todos los casos expuestos han sido intervenidos en Hospital Universitario de Canarias.