Las lesiones del labrum acetabular son una causa común de dolor de cadera. Se realiza una revisión del estado actual en cuanto a los tipos de lesiones labrales, su vascularización y las técnicas de reconstrucción y tratamiento.
Material y métodosRealizamos una revisión de los tipos y las clasificaciones de las lesiones labrales, su vascularización y las técnicas quirúrgicas para la reparación labral.
Resultados y conclusionesUn técnica quirúrgica reproducible y eficaz, junto con la decisión quirúrgica intraoperatoria, es muy importante para conseguir el éxito en el manejo de este tipo de problemas de la cadera.
Relevancia clínicaUn mejor conocimiento de la vascularización del labrum, de sus tipos de lesiones y de las técnicas de reparación tiene implicaciones para el tratamiento quirúrgico de las lesiones labrales.
Nivel de evidenciaNivel IV, series clínicas.
Acetabular labral tears are a common cause of hip pain. The aim of this article is to describe the surgical technique for arthroscopic labral repair, reconstruction, and treatment.
Material and methodsA review is presented of the types and classification of labral lesions, vascular supply, and surgical techniques for labral repair.
Results and conclusionsA reproducible and reliable surgical technique for arthroscopic labral repair and the intraoperative surgical decision making is very important to achieve success in this kind of hip problem.
Clinical relevanceAn improved understanding of labral vasculature, classification of labral lesions, and surgical techniques have implications for the surgical treatment of labral tears.
Level of evidenceLevel IV, case series.
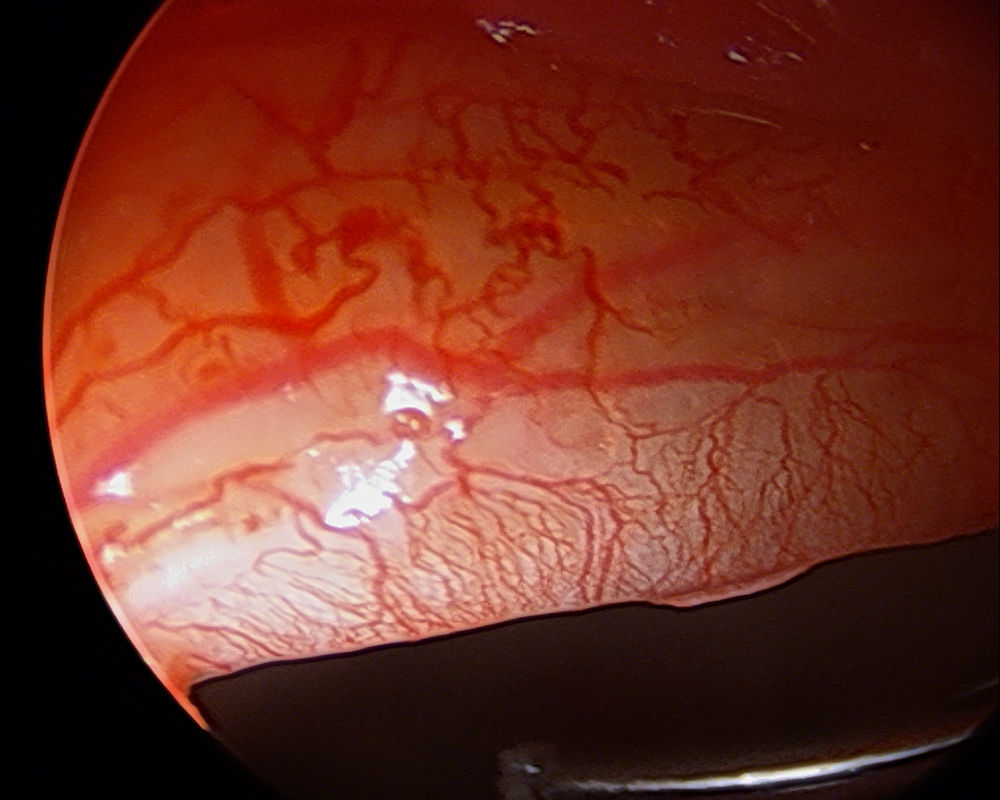
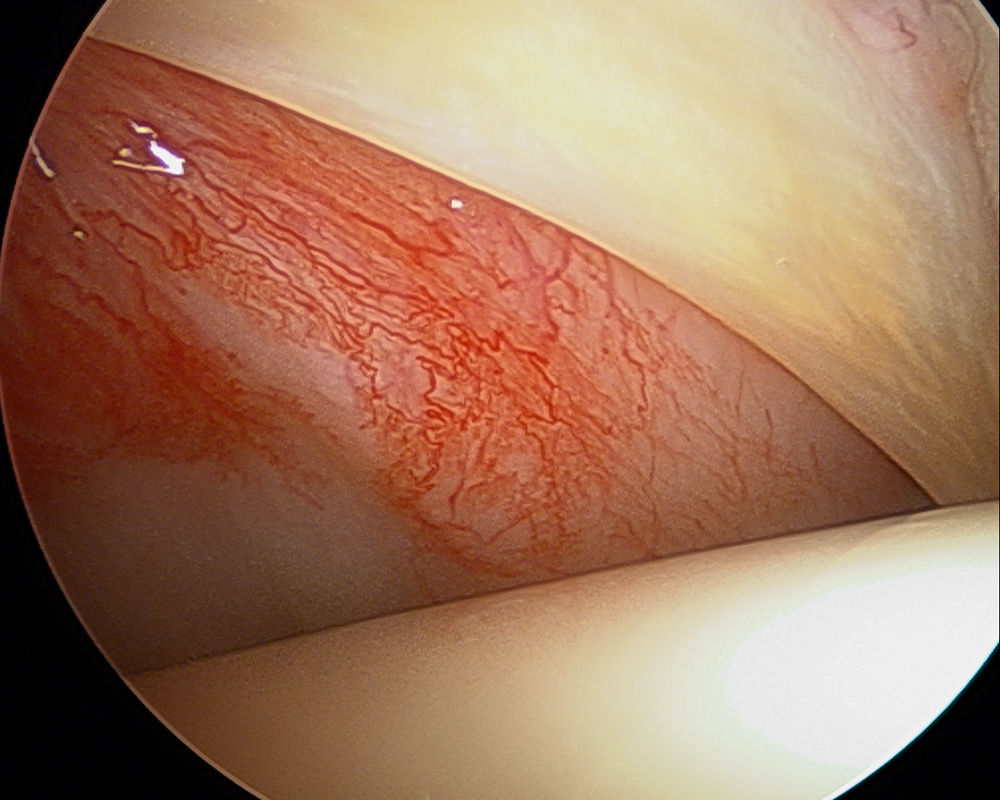
Las lesiones del labrum acetabular son una causa común de dolor de cadera1-3; en deportistas, las lesiones de cadera representan del 3,1 al 8,4% de las lesiones deportivas reportadas en la actualidad4,5. La prevalencia de roturas labrales en pacientes con enfermedad de cadera varían de un 22 a un 55% en función de la literatura revisada6,7. Hay 2 importantes puntos de debate que han emergido con relación a la reparación del labrum y la mayor probabilidad de resultados satisfactorios. En primer lugar, reparar el labrum con el objetivo no solo de resolver el dolor y los síntomas mecánicos, sino también en un intento de evitar o retrasar la degeneración articular. En segundo lugar, es importante diagnosticar la causa subyacente del desgarrro labral y cualquier otra causa de disfunción de la cadera en un mismo tiempo, debido a que de esta manera tendremos más posibilidades de aumentar los buenos resultados y disminuir la recurrencia8. El labrum acetabular es un fibrocartílago articular localizado circunferencialmente alrededor del hueso acetabular y que se completa en la base del acetábulo, anterior y posteriormente, por el ligamento acetabular transverso9. No hay distinción entre ambas estructuras y su apariencia es la de una estructura continua. Si se realiza una sección transversal del mismo, toda su base se encuentra unida al reborde óseo, conformando su borde libre el vértice. El lado articular del labrum es relativamente avascular, comparado con el lado capsular altamente vascularizado (fig. 1).
El labrum juega un papel crucial en la mecánica normal de la cadera y posee importantes propiedades biomecánicas:
- -
Sellado articular, manteniendo la función hidrostática de los líquidos y favoreciendo la lubricación y nutrición del cartílago articular10-13.
- -
Aumento de la estabilidad articular y de la resistencia a la distracción al crear una presión negativa dentro de la articulación14,15.
- -
Distribución de presiones. Disminuye el estrés mecánico sobre el cartílago10-13.
- -
Contribución a la propiocepción articular al poseer terminaciones nerviosas3,16.
Las roturas del labrum han sido clasificadas según su localización, dividiendo el acetábulo en 3 cuadrantes o definiendo el acetábulo en forma de reloj17.
Según la etiología, se han clasificado en: traumáticas, degenerativas, choques femoroacetabulares, hiperlaxitud-inestabilidad articular, displasias e idiopáticas.
Seldes et al.18 describieron 2 tipos de daño labral desde un punto de vista histológico: el tipo 1 es una desinserción del labrum desde la superficie articular (separación condrolabral), y el tipo 2 es una lesión intrasustancia, compuesta de uno o más clivajes dentro de la sustancia del labrum. Sin embargo, cuando evaluamos esta clasificación en el contexto de un choque femoroacetabular (CFA), una rotura tipo 1 se asocia más típicamente con un CFA tipo cam y la tipo 2, con un CFA tipo pincer.
Lage et al.19 idearon un sistema de clasificación artroscópica para la descripción de roturas labrales e identificaron 4 tipos de roturas: radiales, fibrilares, longitudinales e inestables. El primer tipo (radiales) fue las más común (56,8%), afectando el borde libre del labrum. Las roturas fibrilares (21,6%) estaban asociadas con degeneración del cartílago articular. Las longitudinales (16,2%) se localizaron periféricamente en la unión del anillo acetabular. El cuarto tipo, las roturas inestables, fueron encontradas en el 5,4% de los pacientes.
McCarthy et al.20 subrayaron la correlación entre afectación del cartílago articular y rotura labral en diferentes estadios (0-4), de menor a mayor severidad en cuanto al daño condral (acetábulo y cabeza femoral) y labral.
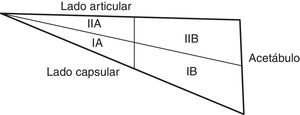
Czemy et al.21 describieron una clasificación según los hallazgos patológicos del labrum en artroresonancia (0, IA, IB, IIA, IIB, IIIA y IIIB), correspondiendo el estadio 0 a un labrum normal.
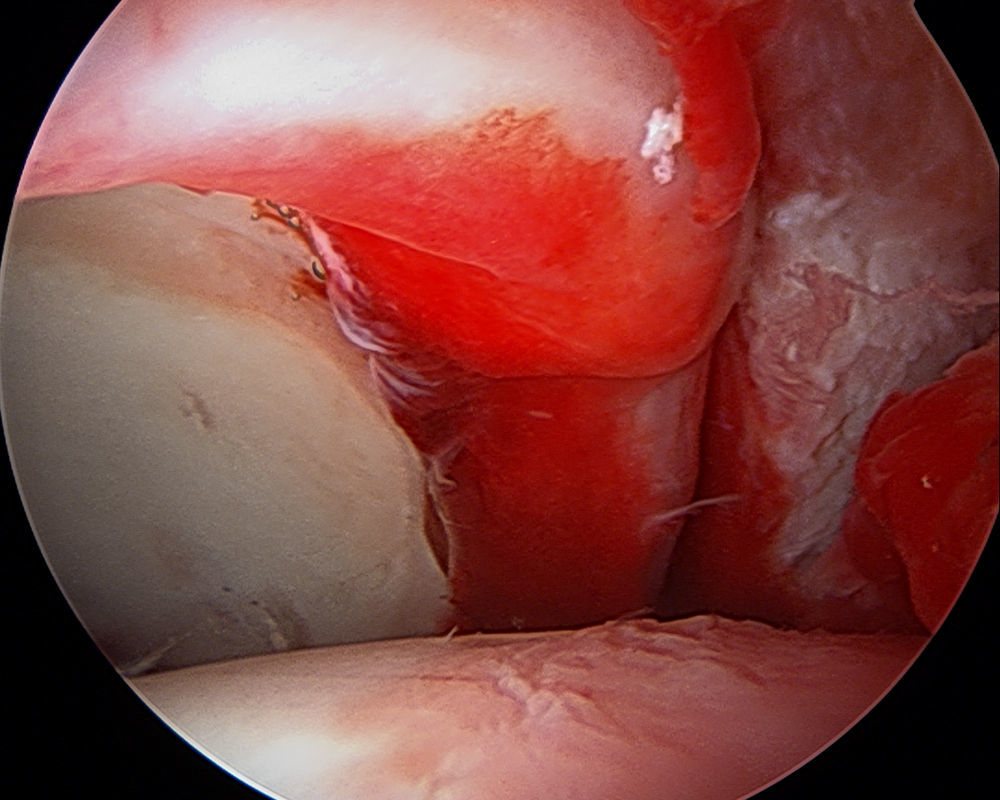
El grupo Multicenter Arthroscopic Hip Outcomes Research Network (MAHORN)8 ha propuesto un sistema de clasificación labral para determinar si hay un pronóstico diferente entre los diferentes tipos de rotura con relación a los resultados:
Clasificación del grupo Mulicentre Arthroscopy of the Hip Outcomes Research Network- I
Normal
- II
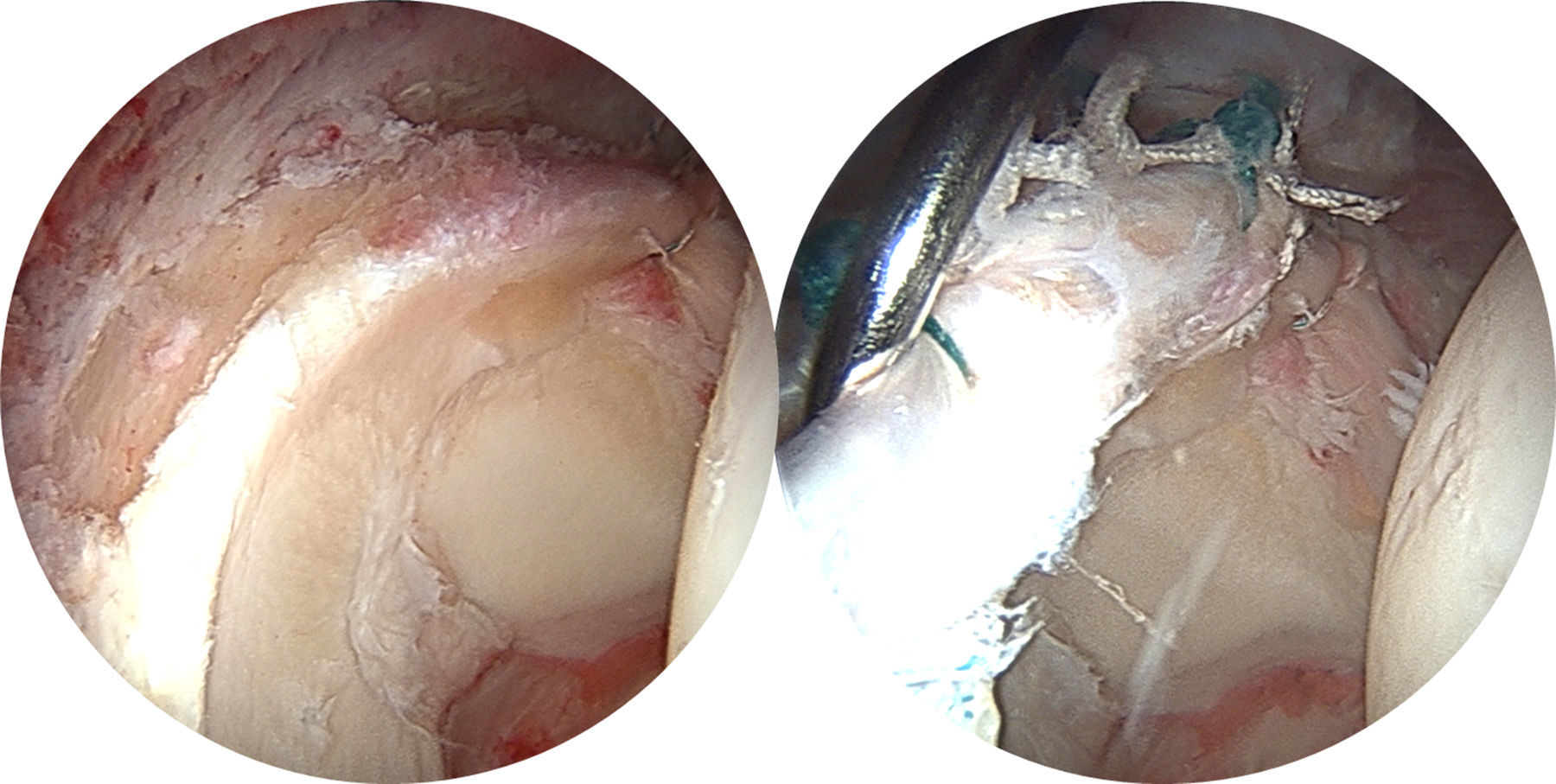
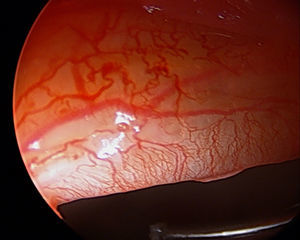
Hypoplastic/Hyperplastic (fig. 2)
- III
Tear
- IV
Intrasubstance changes
La clasificación de Seldes, aunque simple, puede ayudar a diferenciar entre lesiones reparables y no reparables, dadas las características específicas de vascularización del labrum. Según este concepto, las separaciones condrolabrales con buen aporte vascular desde el lado capsular acetabular serían reparables, mientras que las roturas intrasustanciales, con mal aporte sanguíneo dentro de la sustancia del labrum, son de más difícil reparación con la tecnología actual. De esta manera, la clasificación de Seldes nos puede resultar útil como guía de tratamiento8.
Vascularización e inervación del labrumEl labrum acetabular es una estructura fibrocartilaginosa relativamente avascular, de forma análoga a como sucede con los meniscos de la rodilla, el labrum glenoideo del hombro o el fibrocartílago triangular de la muñeca. La vascularización del labrum acetabular parece tener diferencias regionales, recibiendo la mayoría del aporte vascular a través de la periferia capsular, con una penetración mínima de estos vasos hacia la región articular del mismo. Todos los vasos que irrigan el labrum se originan en el tejido conectivo capsular y a través del cuerpo del labrum alcanzan la cara articular. Ninguno de esos vasos atraviesa la unión condrolabral para alcanzar el hueso acetabular22.
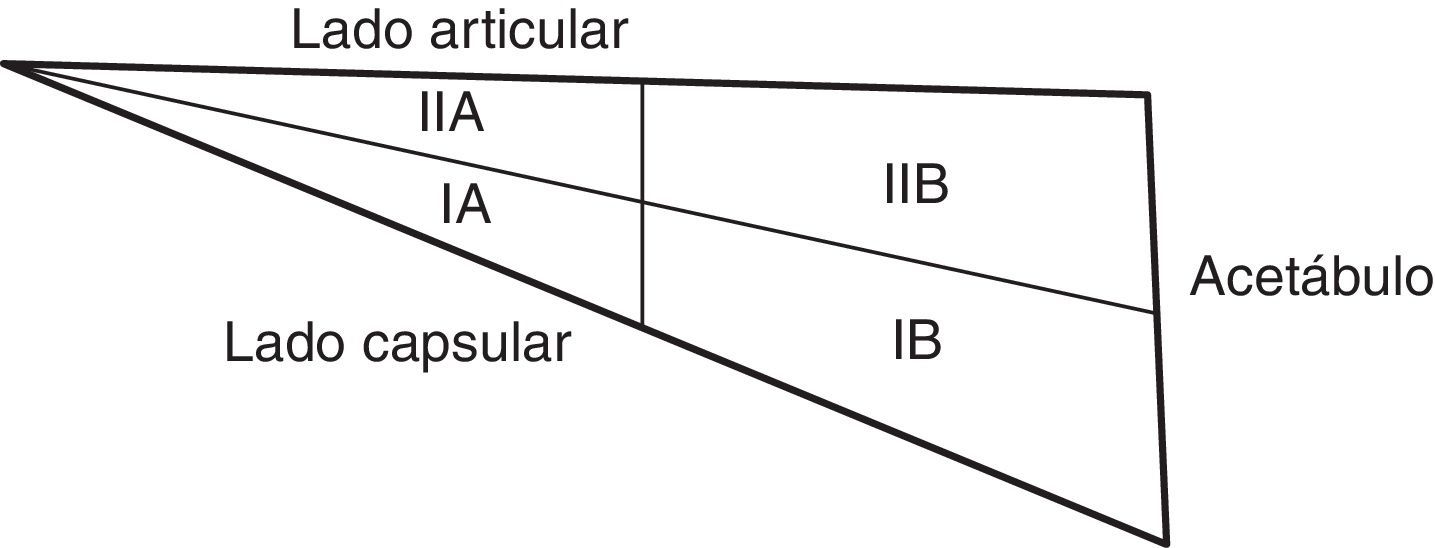
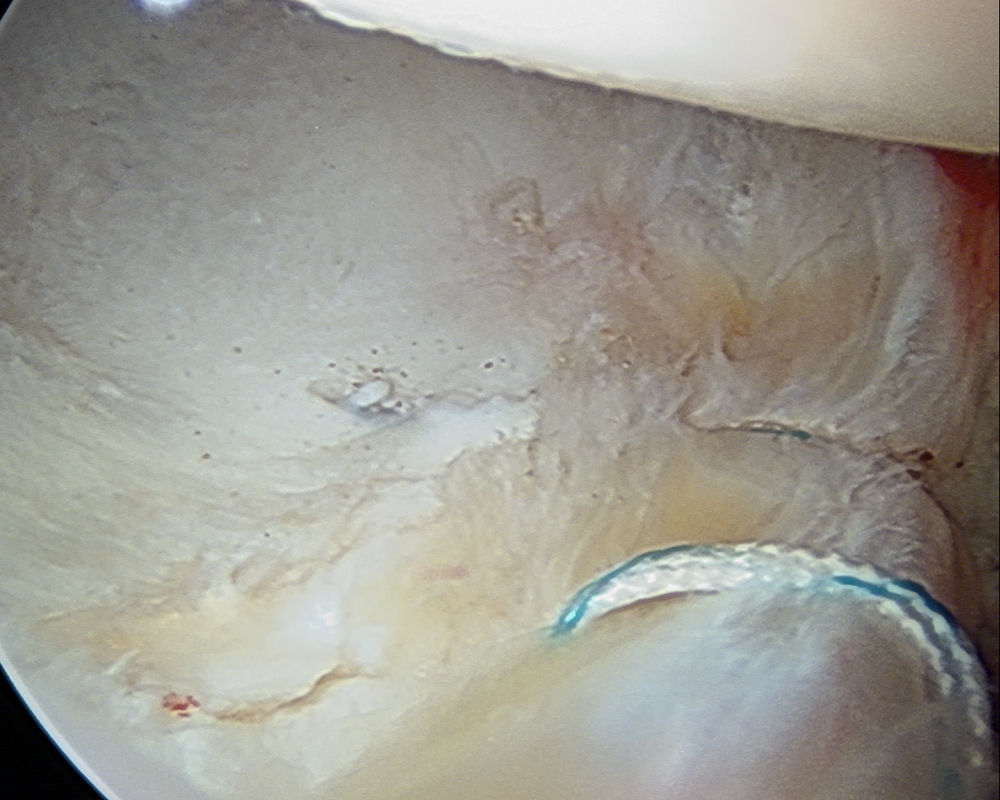
Kelly et al.23, en un estudio cadavérico en el que inyectaron tinta intraarterial para estudiar la vascularización del labrum, demostraron este hecho. Para su estudio dividieron cada sección del labrum en 2 zonas: la zona capsular del labrum adyacente al surco periacetabular o capsulolabral se denominó zona I y la zona articular adyacente a la cabeza femoral se denominó zona II. A su vez, cada una de estas zonas fue subdividida en zona A el borde libre y en zona B la insertada en el hueso acetabular (fig. 8). En todas las regiones labrales existe mayor vascularización en el área capsular (zona I) que en el área articular (zona II), de modo que los vasos solo se detectan en ese tercio periférico o capsular del labrum, permaneciendo avascular toda la zona articular24. La fuente más consistente de vasos en la zona I es en la subdivisión IA (la parte no insertada en el hueso), aunque en algunos especímenes se encontró una fuente adicional de vasos en la zona IB, como contribución ósea a la vascularización labral.
Esta vascularización labral es recibida a través de un anillo anastomótico vascular existente alrededor del acetábulo, y que tiene su origen en ramas de la arteria glútea superior y de la arteria obturadora, que se anastomosan entre sí alrededor del acetábulo25. De este anillo vascular periacetabular perióstico emergen una serie de ramas radiales que atraviesan la unión oseocapsular por su lado capsular y continúan hacia el borde libre del labrum, siendo las responsables del aporte vascular sanguíneo al labrum. La cápsula de la cadera, la membrana sinovial y el acetábulo óseo no parecen contribuir sustancialmente al aporte vascular del labrum26.
El labrum tiene abundantes terminaciones nerviosas libres, fundamentalmente en la superficie y en la zona condral o articular. Estas terminaciones nerviosas libres y otros orgánulos nerviosos de diversos tipos se encuentran predominantemente en las zonas anterosuperior y posterosuperior del labrum. El labrum, en virtud de su inervación, puede potencialmente ser un mediador del dolor y de la propiocepción de la articulación de la cadera, y está involucrado en la neurosecreción que puede influir en la reparación del tejido conectivo. Este hecho es importante desde el punto de vista fisiopatológico, ya que en estas zonas anteriores y posterosuperiores —que son las más ricamente inervadas del labrum— es donde se asientan fundamentalmente las lesiones del mismo27.
Este patrón vascular y de inervación identificado debería motivar a los cirujanos de preservación de cadera a desarrollar estrategias de reparación de las roturas labrales periféricas, de modo que se preserven sus funciones en la cadera.
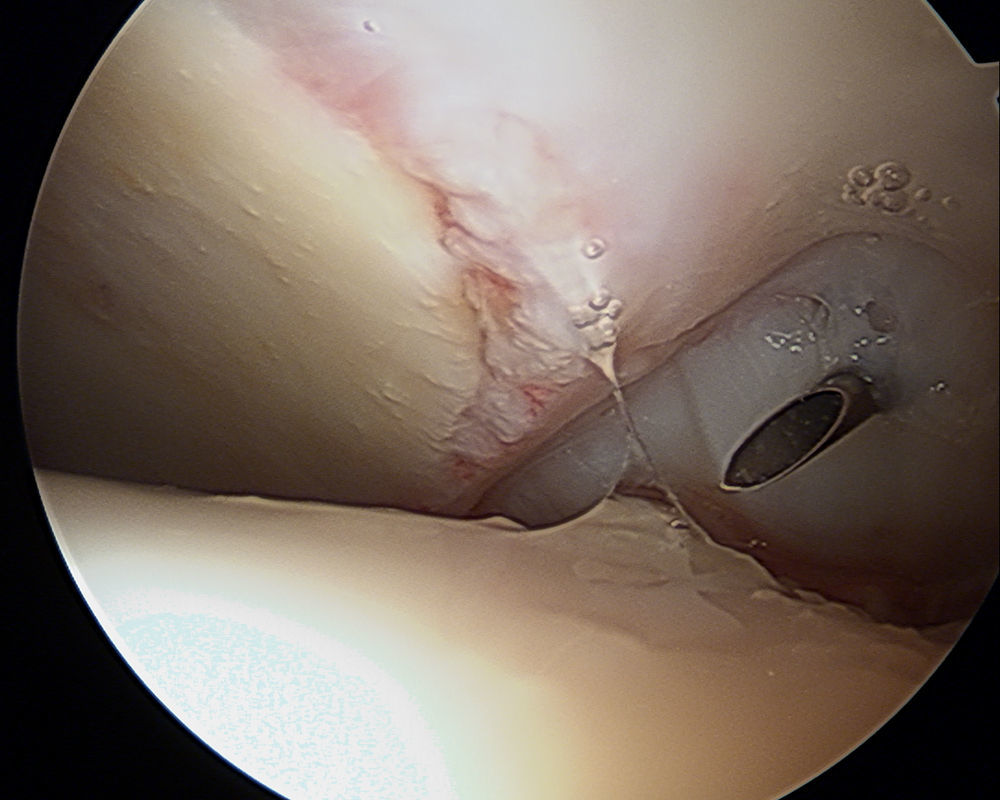
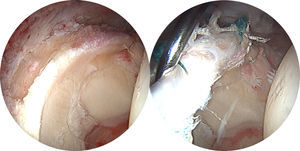
Técnicas de reparación labralEn pacientes con lesiones del labrum, el tratamiento quirúrgico puede ser la labrectomía parcial (desbridamiento del labrum), la reparación labral o la reconstrucción labral. Philippon et al.28 han propuesto un algoritmo para el tratamiento de las lesiones del labrum basado en la localización, el tamaño y la calidad del tejido. El desbridamiento del labrum se recomienda cuando se presenta deshilachado en la periferia pero retiene suficiente soporte estructural para mantener una funcional labral normal. En casos de desinserción del labrum o después de remodelar el reborde acetabular —cuando sea posible—, el labrum se vuelve a fijar, ya sea con puntos de colchonero o con puntos simples de acuerdo a la calidad del tejido encontrado. En el contexto de una lesión labral con tejido degenerativo severamente dañado, o después de una labrectomía parcial, se puede considerar una reconstrucción labral.
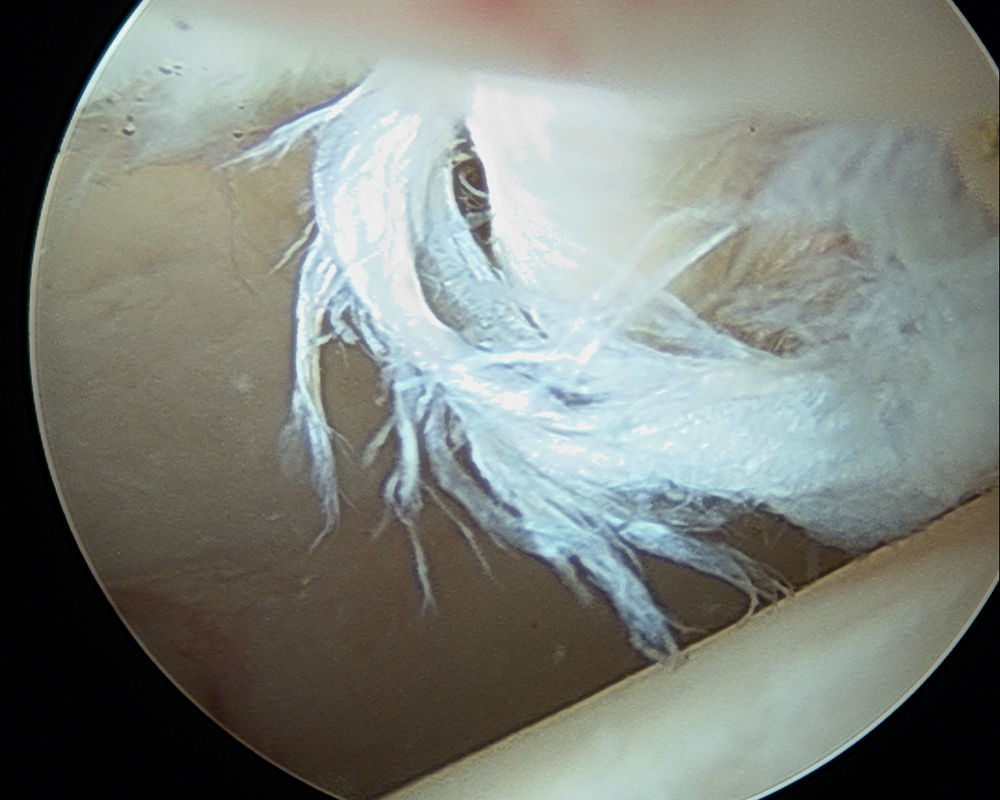
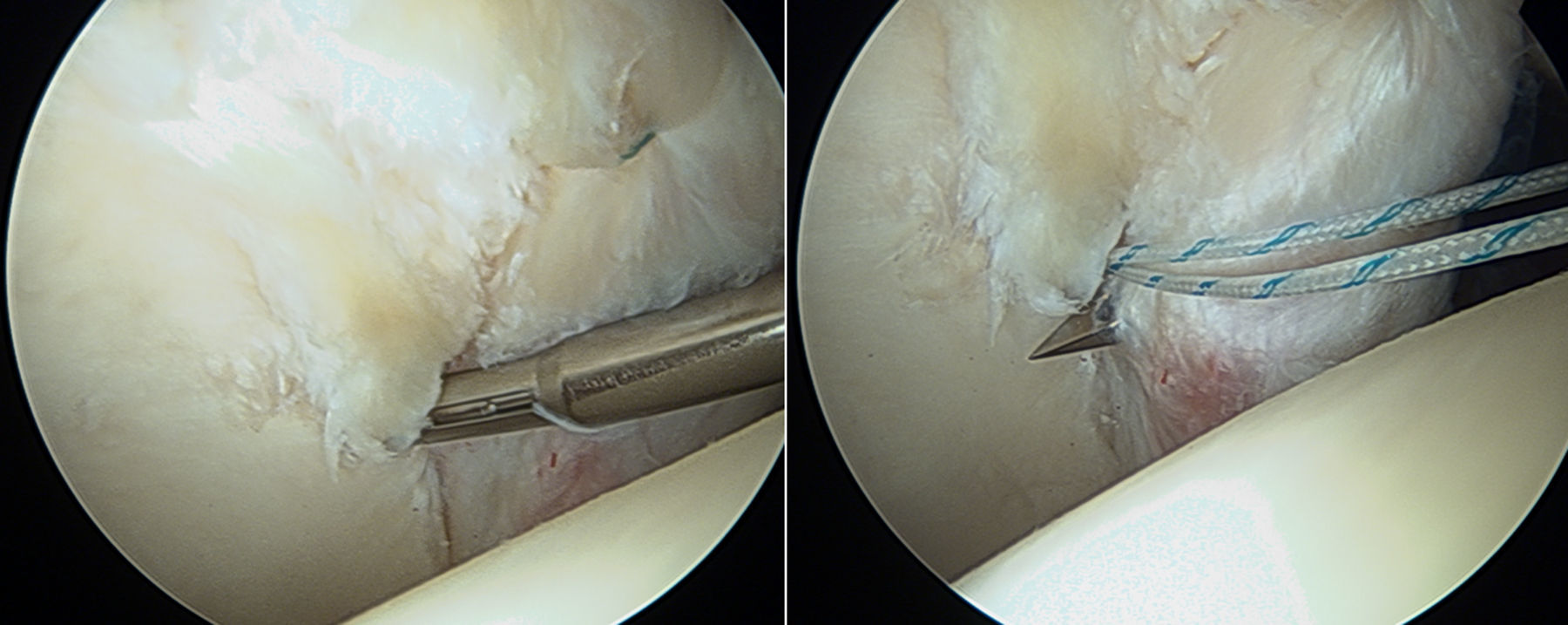
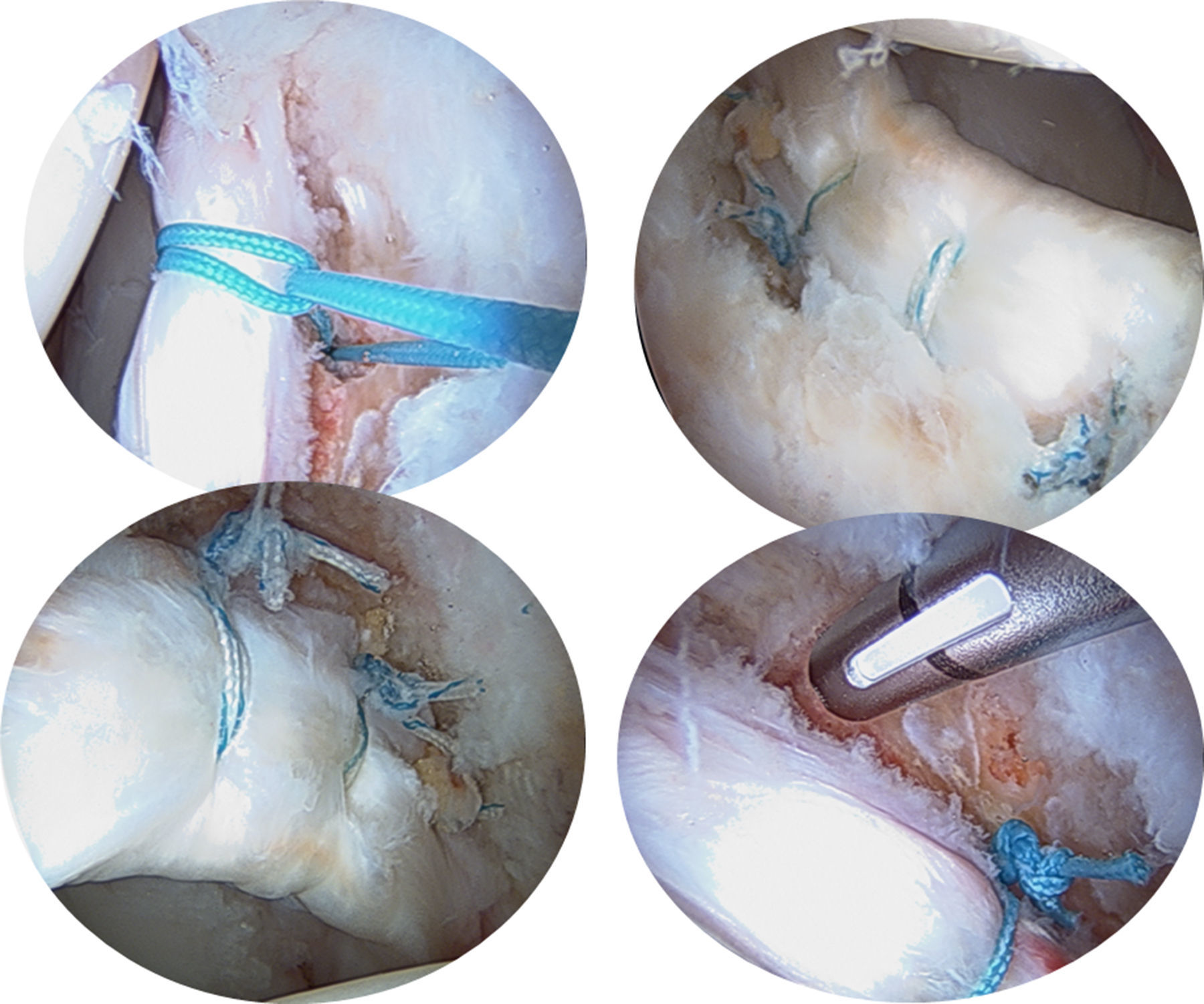
Reconstrucción del labrumPublicaciones recientes han descrito técnicas para reconstruir zonas labrales deficientes o degenerativas empleando injertos autólogos. Sierra y Trousdale29 han utilizado el ligamento redondo, mientras que Philippon et al.30 han descrito una técnica con autoinjerto de banda iliotibial. Ambos reportaron resultados tempranos prometedores. La ventaja biomecánica de reconstruir el labrum está ganando credibilidad, sin embargo esta técnica todavía se encuentra bajo evaluación y se requieren resultados clínicos a medio y largo plazo para poder validar las estrategias que se están desarrollando en la actualidad (figs. 9 y 10).
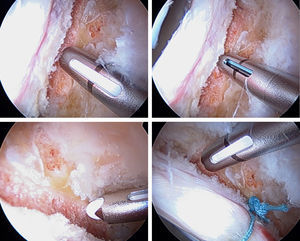
Técnica de reparación labral por reanclaje con suturasEn la literatura se han descrito varias técnicas de reparación labral en las cuales se utilizan anclajes con sutura colocados lo más cerca posible del borde acetabular sin penetrar la superficie articular2,31-34. A continuación se resumen los pasos para realizar esta técnica:
- •
Identificar el desprendimiento labral o la sutil separación condrolabral que se asocia con él.
- •
Inicialmente se introduce un sinoviotomo o la radiofrecuencia por el portal anterior y se procede a desbridar el tejido capsular adyacente al labrum.
- •
En la mayoría de los casos es preferible evitar desprender el labrum para preservar la zona de transición condrolabral, de esta manera se mantiene la interface biológica a la vez que se facilita un reanclaje labral mas anatómico y se restaura el sello de succión.
- •
En algunos pacientes puede ser necesario desprender el labrum, como en el caso de sobrecobertura acetabular. Si no existe lesión tipo pincer o lesión condral, se extirpan solo 1-2mm. En casos que exista pinzamiento tipo pincer se suele resecar hasta el reborde de la condrosis (3-5mm). Es importante considerar el ángulo centro borde preoperatorio para evitar resecar de más.
- •
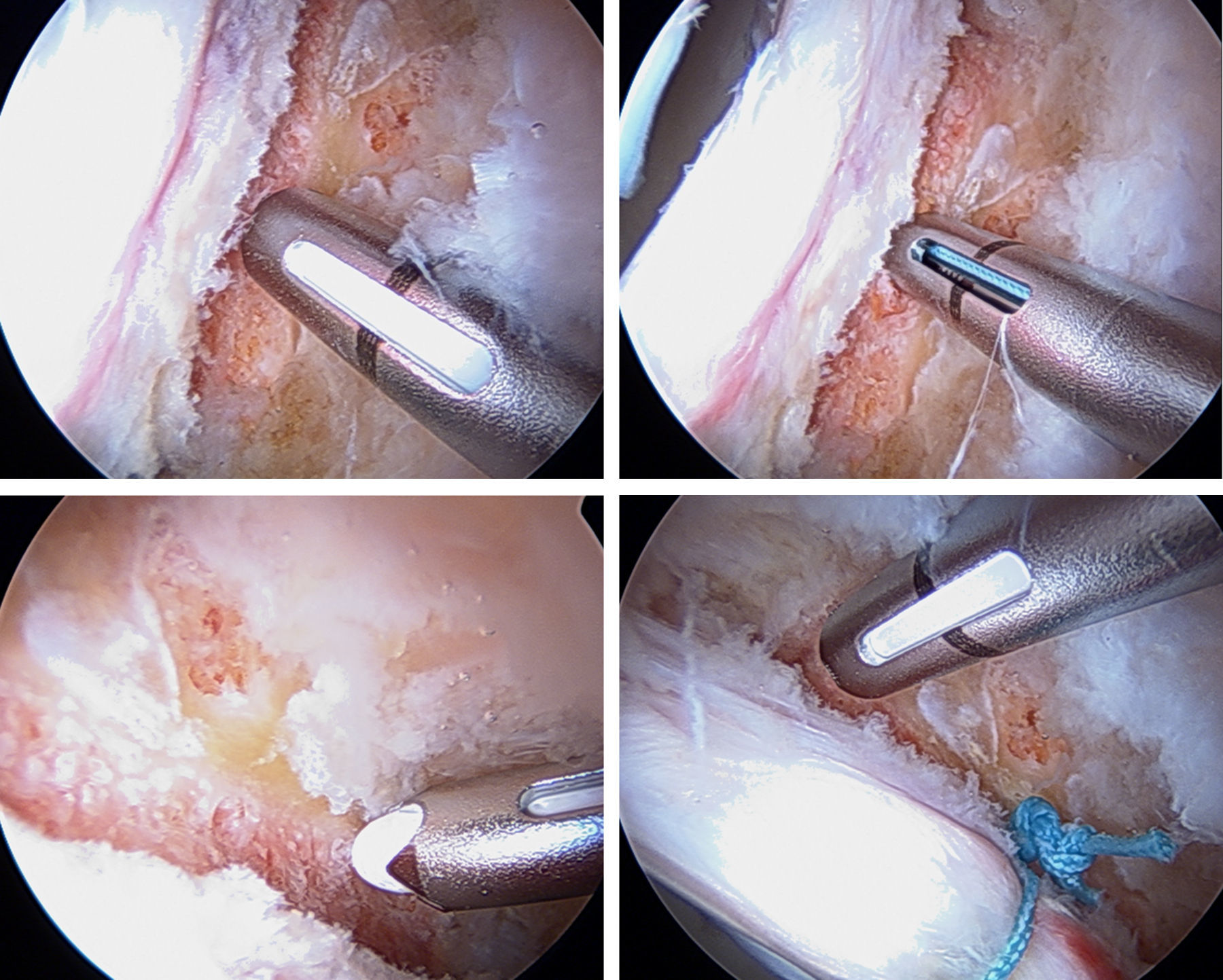
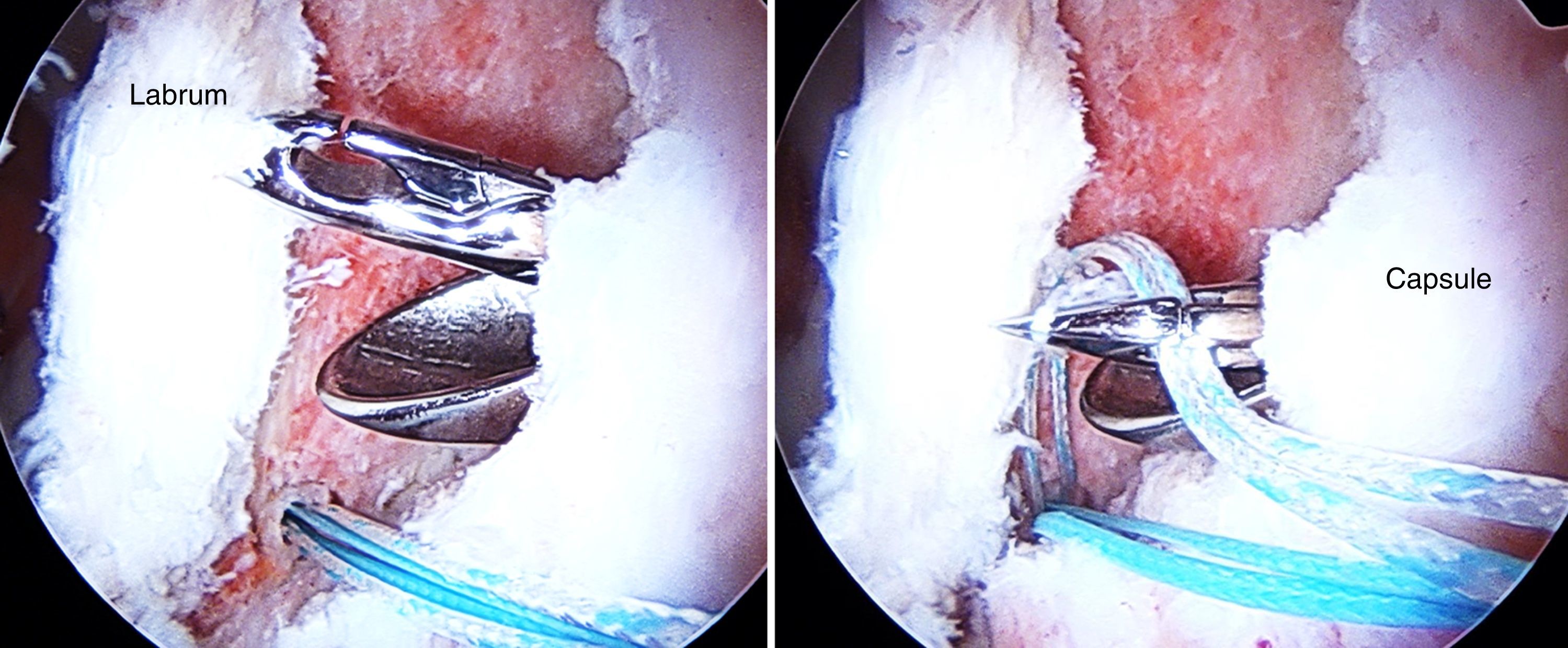
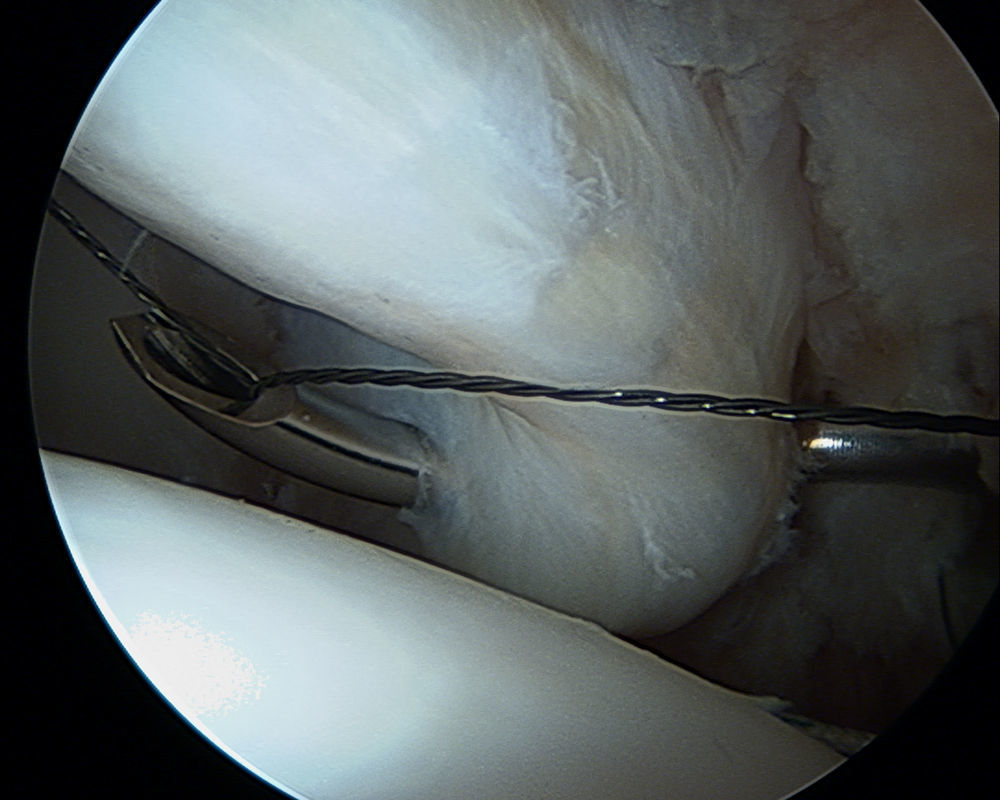
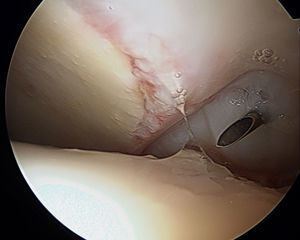
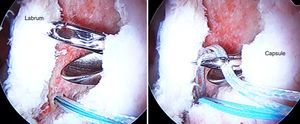
Se coloca una guía de broca a través de una cánula en el acetábulo, lo más cerca posible de la superficie del cartílago articular pero sin penetrar en el mismo. La perforación puede realizarse ya sea con la técnica fuera-dentro o la dentro-fuera (figs. 11 y 12).
- •
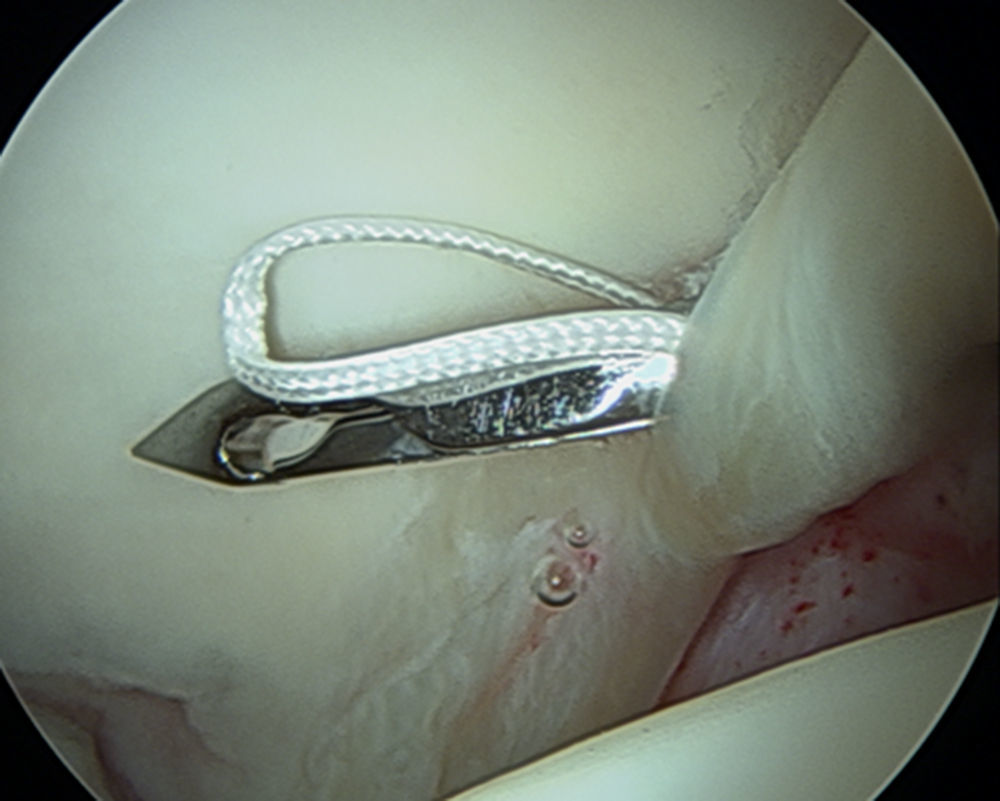
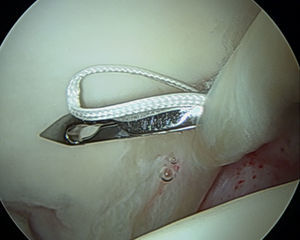
Los autores recomiendan utilizar anclajes del menor diámetro posible para permitir una adecuada colocación de los mismos. Los anclajes pueden ser simples o de doble sutura. El diseño de anclajes con suturas dobles permite una reparación del labrum y de la cápsula más eficiente de manera simultánea en el mismo anclaje (fig. 13).
- •
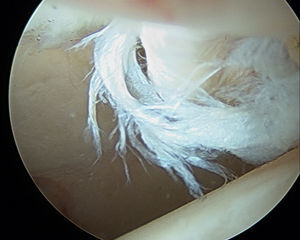
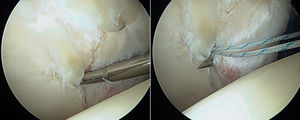
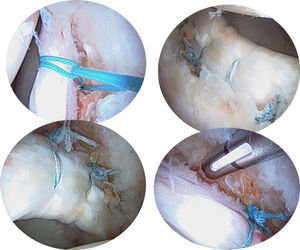
Si el tamaño del labrum así como la calidad del tejido son normales, se prefiere colocar puntos de colchonero con el primer pase utilizando un dispositivo para penetrar en el tejido a la altura de la unión condrolabral, para después recuperar la sutura a través de la porción más ancha del labrum. Si el labrum es hipoplásico o degenerativo se utiliza una sutura simple alrededor del labrum, teniendo en cuenta que los nudos deben colocarse en el lado capsular para asegurar así que no contacten con el cartílago adyacente (figs. 14 y 15). También se pueden realizar implantes sin nudos con el fin de evitar la posible irritación capsular por el nudo.
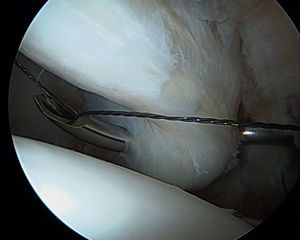
Durante la perforación, el artroscopio se debe colocar en una posición que permita valorar el cartílago articular para asegurar que la broca no se encuentra entre el hueso subcondral y la superficie del cartílago articular. Para evitar que los anclajes penetren en el cartílago acetabular, se debe determinar el ángulo del borde y así realizar una colocación adecuada. Un estudio realizado en cadáver definió la zona segura para la inserción de los anclajes: 2,3 a 2,6mm del borde con un ángulo para el anclaje de 10¿35. La fuerza de anclaje para evitar el pull-out siempre se corrobora de manera suave para confirmar la colocación idónea del anclaje.
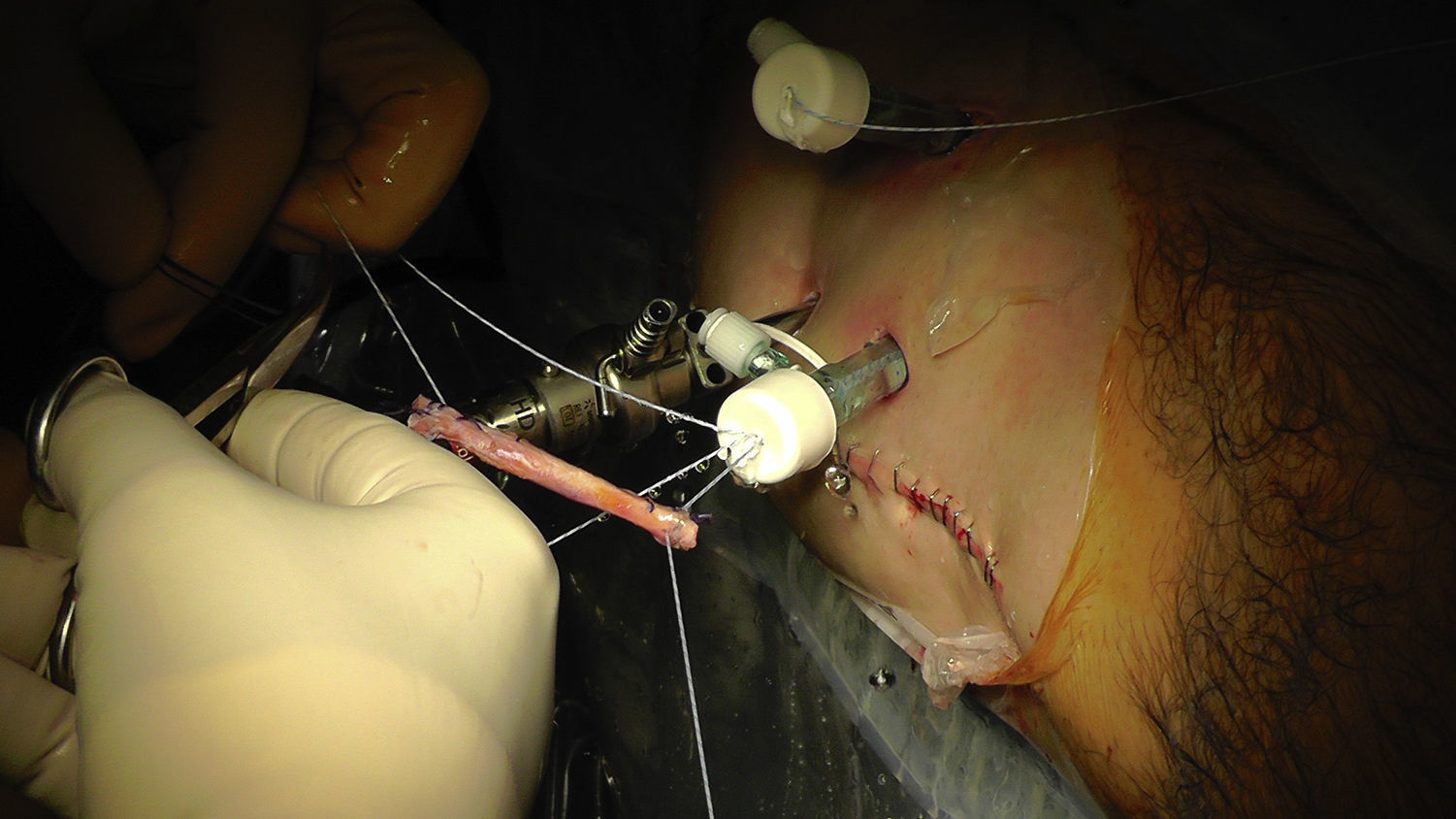
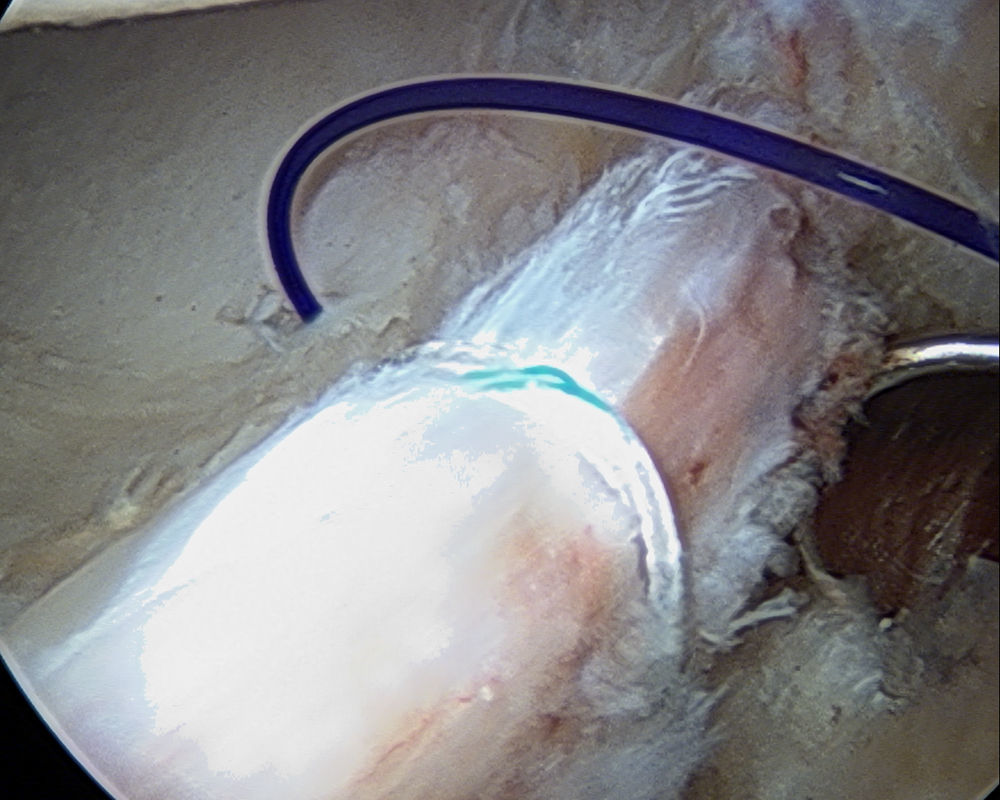
Reparación transósea del labrum acetabular como una alternativa a los anclajesLas lesiones labrales en el cuadrante anteroinferior, las caderas displásicas, las trayectorias intraarticulares de la perforación, el reborde acetabular muy estrecho, o algunas variaciones anatómicas específicas, pueden generar gran dificultad para la colocación de los anclajes. Para estos casos, Pérez Carro et al.36 describen una reparación transósea del labrum sin anclajes en la cual se recomienda el uso de guías y brocas del menor diámetro posible para crear un túnel entre el margen subcondral y la cortical externa del acetábulo. Posteriormente, se utiliza un dispositivo tipo lanzadera de sutura a través del túnel óseo desde fuera hacia dentro de la articulación, la cual es recuperada por fuera, para luego pasar el cabo de la sutura permanente a través del túnel óseo y finalmente realizar puntos de sutura sobre el labrum utilizando técnicas estándar. (figs. 16–18). El tratamiento de las lesiones labrales con suturas transóseas es una alternativa a los anclajes, evitando así utilizar estos implantes y evitando también tratar sus posibles complicaciones: fractura del reborde acetabular, osteólisis, agrandamiento de los orificios perforados, así como infección.
El labrum juega un papel crucial en la mecánica normal de la cadera y posee importantes propiedades biomecánicas. El conocimiento de los distintos tipos de lesión y de las técnicas adecuadas para su reparación es fundamental de cara a realizar un correcto tratamiento quirúrgico. Es muy importante asociar a esta reparación quirúrgica el tratamiento de las anomalías óseas acompañantes, ya que la forma más frecuente de la lesión labral es la asociada a una lesión ósea subyacente37-39.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.