El objetivo del tratamiento de las fracturas de órbita es reconstruir la forma tridimensional de las paredes orbitarias para restablecer el volumen orbitario y la función ocular. El enoftalmos y la diplopía producidos por la reconstrucción inapropiada de la anatomía orbitaria tras un traumatismo continúan siendo todavía una secuela de estas fracturas.
El objetivo de este trabajo es describir la técnica de la planificación virtual y la navegación intraoperatoria en el tratamiento de fracturas de suelo y pared medial de la órbita como herramienta útil en el tratamiento de estas fracturas.
La técnica de planificación virtual y navegación intraorbitaria se aplica para el tratamiento de pacientes con fracturas de suelo o pared medial de órbita. La corrección virtual de la órbita fracturada se realiza utilizando la imagen en espejo del lado sano superpuesta sobre el lado fracturado. La planificación preoperatoria permite, además, importar y seleccionar preoperatoriamnete una malla premoldeada y determinar la adecuación de esta, en forma y tamaño, para tratar la fractura. La navegación intraoperatoria permite la disección segura y adecuada del contenido orbitario («primera» navegación) y la confirmación de la adecuada reconstrucción de las paredes orbitarias («segunda» navegación).
La planificación en ordenador, la cirugía virtual y la navegación intraoperatoria aportan una guía útil, precisa y segura para la reconstrucción orbitaria.
The goal of the treatment of orbital fractures is to reconstruct the three-dimensional shape of the orbital walls to restore the orbital volume and eye function. Enophthalmos and diplopía caused by inappropriate orbital wall anatomy reconstruction after trauma, remain still a sequel to these fractures.
The objectives of this paper are to describe the technique of virtual planning and intraoperative navigation in the treatment of floor and medial wall fractures of the orbit as a useful tool in the treatment of these fractures.
We have applied the technique of virtual planning and navigation for the treatment of patients with fractures of floor and/or medial orbital wall. The virtual correction of the fractured orbit is performed using the mirror image of the healthy side superimposed on the fractured side. Preoperative computer planning also allows importing the object ‘premolded mesh” to the plan to determine its appropriateness, in shape and size, to treat the fracture. Intraoperative navigation allows a safe and proper dissection (“first” navigation) of the orbital contents and confirmed the proper reconstruction of the orbital walls (“second” navigation).
Navigation allows a safe dissection of the orbital contents and a verification of the accuracy of the position of the mesh.
Computer planning, virtual surgery and intraoperative navigation provide precise guidance and safety for orbital reconstruction.
Los objetivos del tratamiento de las fracturas de órbita son reconstruir la forma tridimensional de las paredes de la órbita, restablecer el volumen orbitario previo al traumatismo y restaurar la función ocular mediante la restitución tridimensional de la anatomía orbitaria1–3. El enoftalmos postraumático y la diplopía producidos por la reconstrucción inapropiada de la anatomía orbitaria continúan siendo todavía una posible secuela de estas fracturas1.
Diversos estudios han demostrado que la severidad del enoftalmos postraumático está relacionada linealmente con el incremento del volumen orbitario más que con los cambios en los tejidos blandos2,4–6. La causa más frecuente de enoftalmos y alteraciones en la movilidad ocular es el aumento del volumen orbitario con herniación del contenido orbitario en las cavidades adyacentes1 y hasta un 8,5% de los pacientes con traumatismo orbitario tratados con los métodos tradicionales se quedan con un incremento del volumen orbitario1. Por ello, en la reconstrucción orbitaria es fundamental restaurar el volumen y la forma de las paredes orbitarias con precisión6.
La planificación quirúrgica por ordenador, la cirugía virtual y la navegación intraoperatoria se están convirtiendo poco a poco en herramienta esencial, y están cambiando radicalmente los conceptos de reconstrucción en Cirugía Oral y Maxilofacial7,8. Todas estas herramientas se están utilizando para conseguir una reconstrucción orbitaria más fiable y exacta, y están permitiendo mejorar, por tanto, los resultados postoperatorios8–10.
El objetivo de este trabajo es describir las técnicas de planificación preoperatoria con ordenador, selección virtual y comprobación de una malla orbitaria de titanio premoldeada (cirugía virtual) y de navegación intraoperatoria para el tratamiento de fracturas de suelo y pared medial de la órbita con el fin de conseguir una reconstrucción más precisa y segura de la anatomía de las paredes orbitarias.
El protocolo de la planificación preoperatoria en el ordenador, la cirugía virtual y la navegación para el tratamiento de pacientes con fracturas de suelo o pared medial de órbita es el siguiente: 1) planificación preoperatoria en ordenador utilizando el software de planificación iPlan; 2) incorporación, selección, posicionamiento y comprobación de una malla premoldeada de titanio (comercialmente premoldeada, Synthes®) en formato STereo Lithography o Standard Tessellation Language (STL), durante el proceso de cirugía virtual preoperatoria y, 3) navegación intraoperatoria con el navegador Vector Vision.
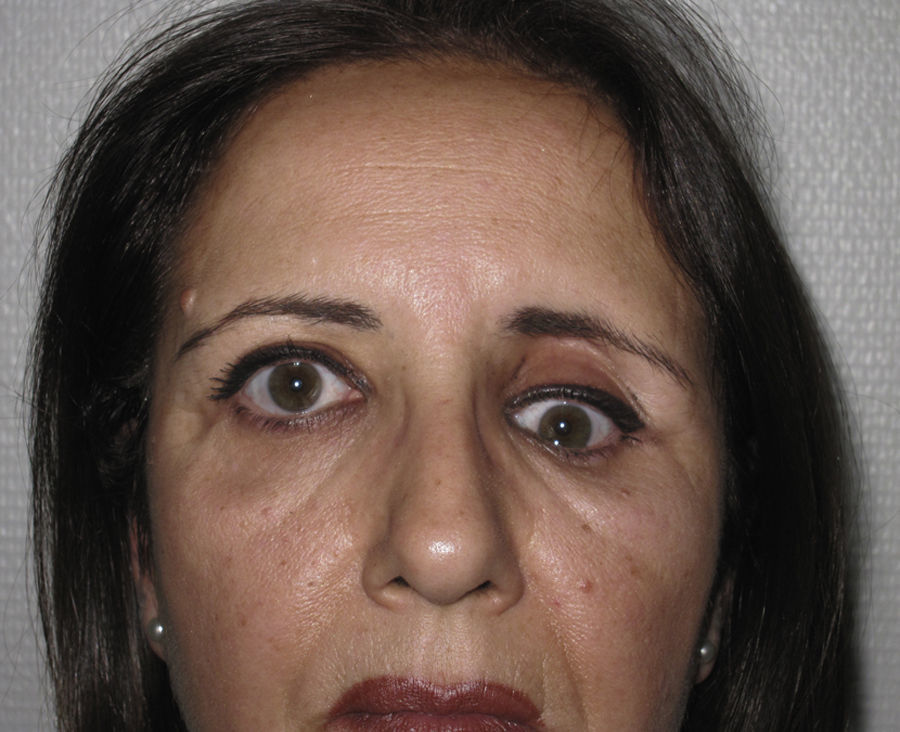
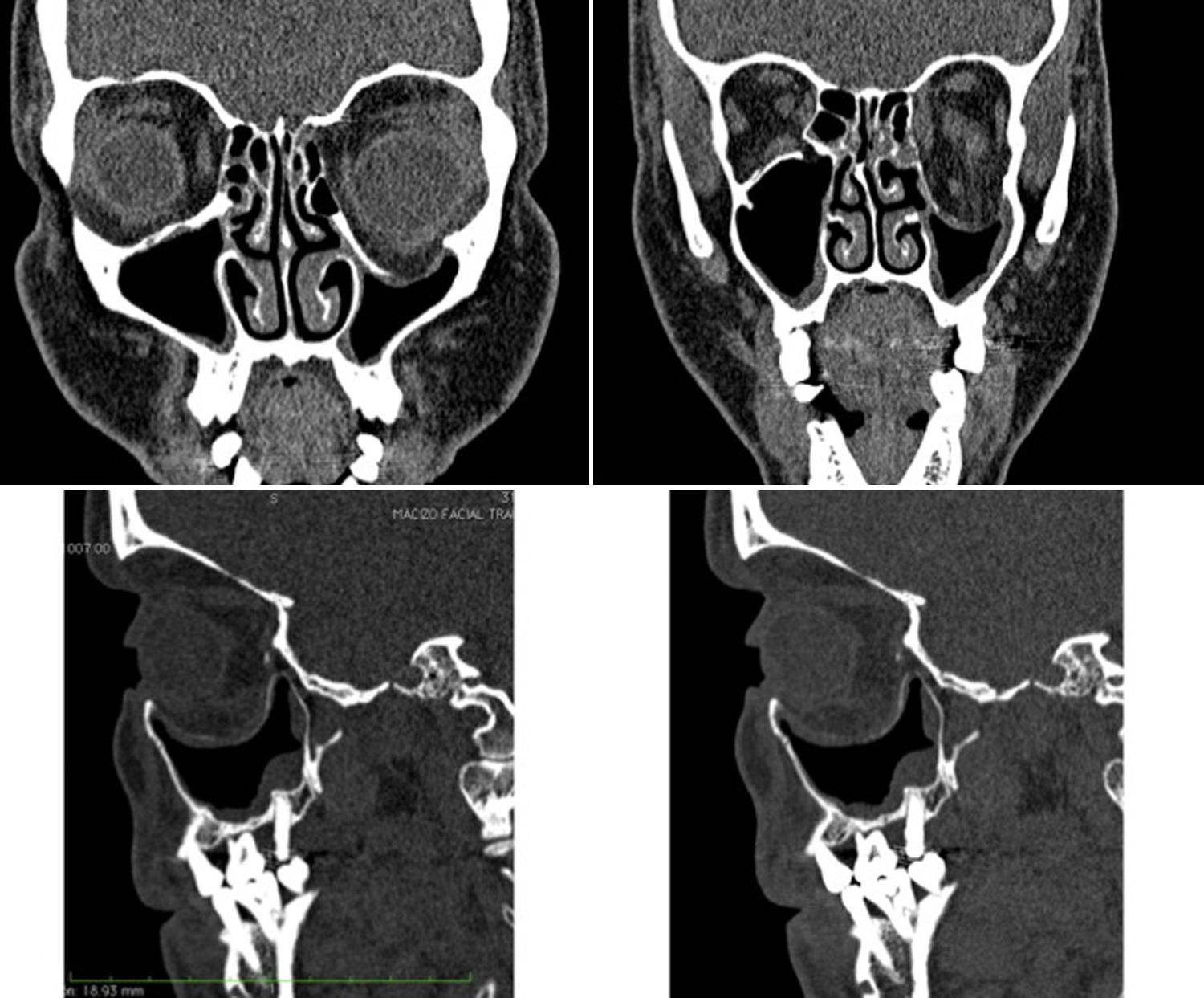
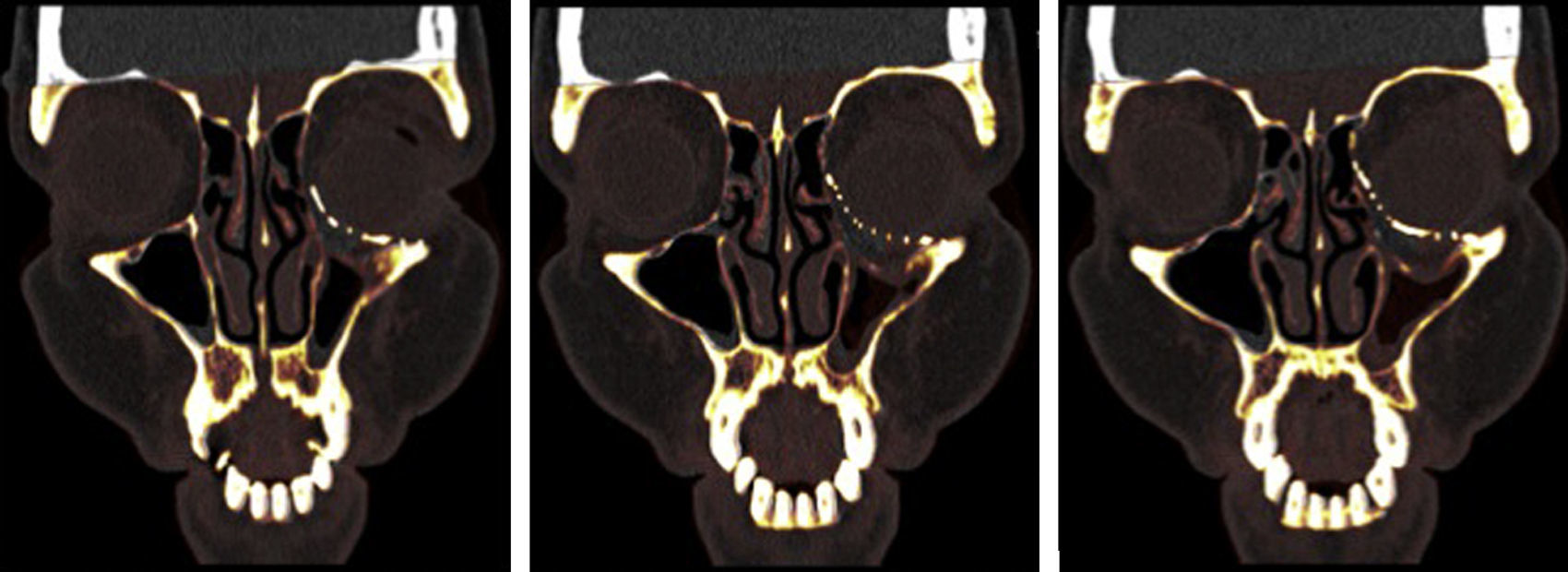
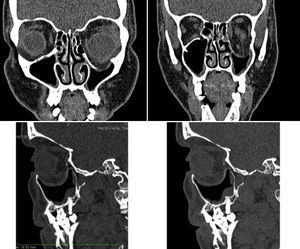
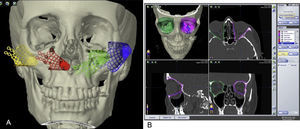
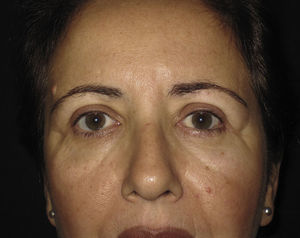
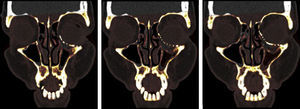
Está indicado el tratamiento quirúrgico de las fracturas de órbita en pacientes con fracturas de paredes orbitarias, de tamaño considerable (no simples) con un defecto superior a 2 cm2, incrementos de volumen orbitario superiores al 10-15% de la cavidad orbitaria o cuando la fractura se localiza en la región más posterior, entre el suelo y la pared medial de la órbita en la llamada «área clave» y que tengan signos clínicos o puedan desarrollarlos, como son: diplopía, enoftalmos, hipoftalmos o alteración de la motilidad ocular por atrapamiento muscular11 (figs. 1 y 2).
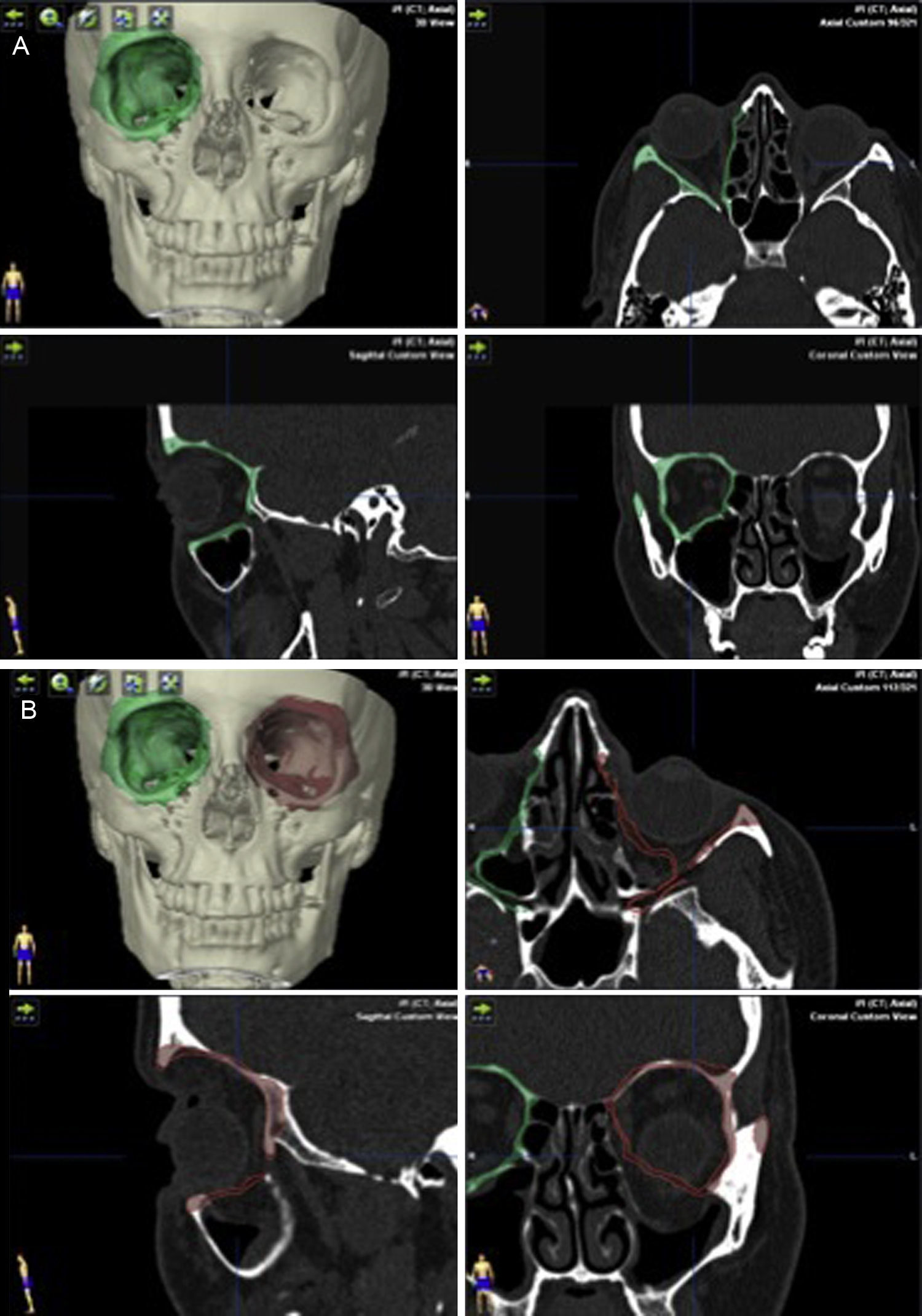
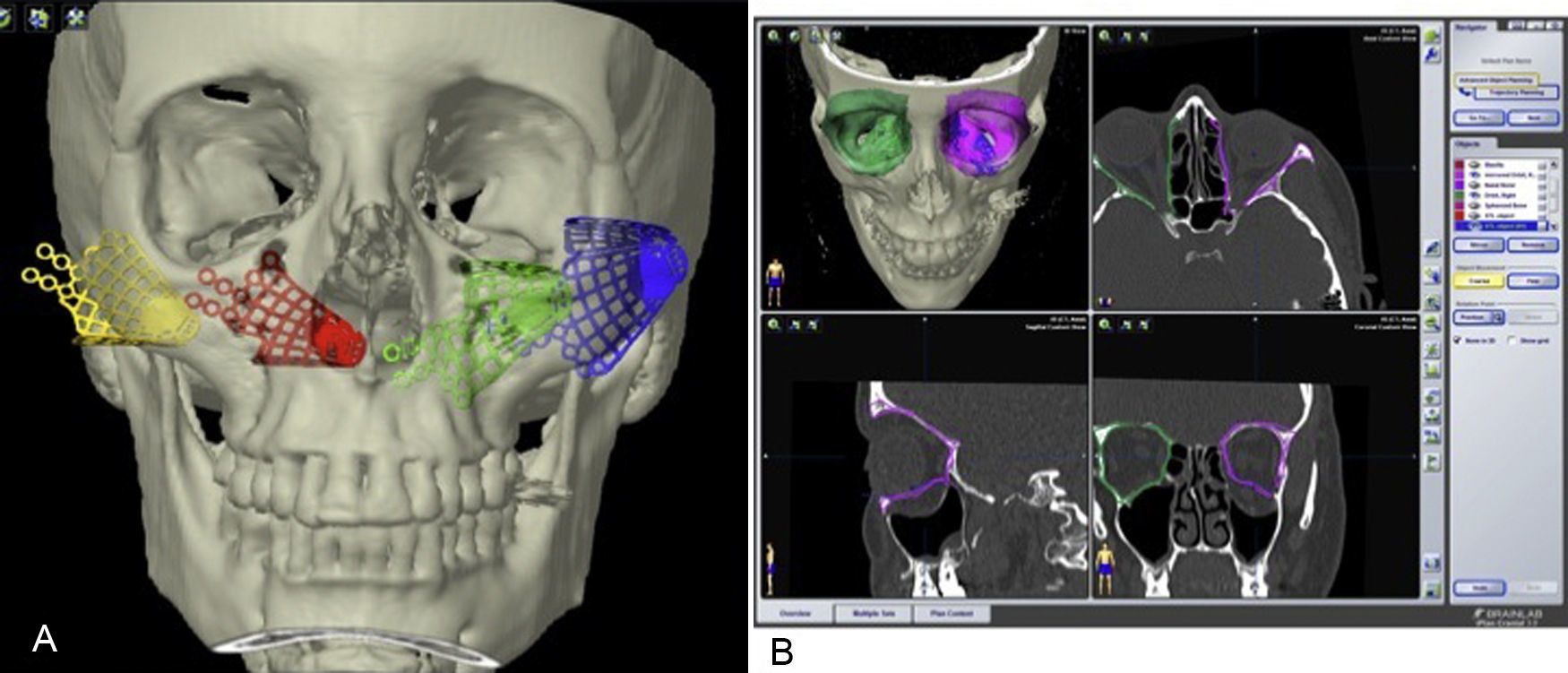
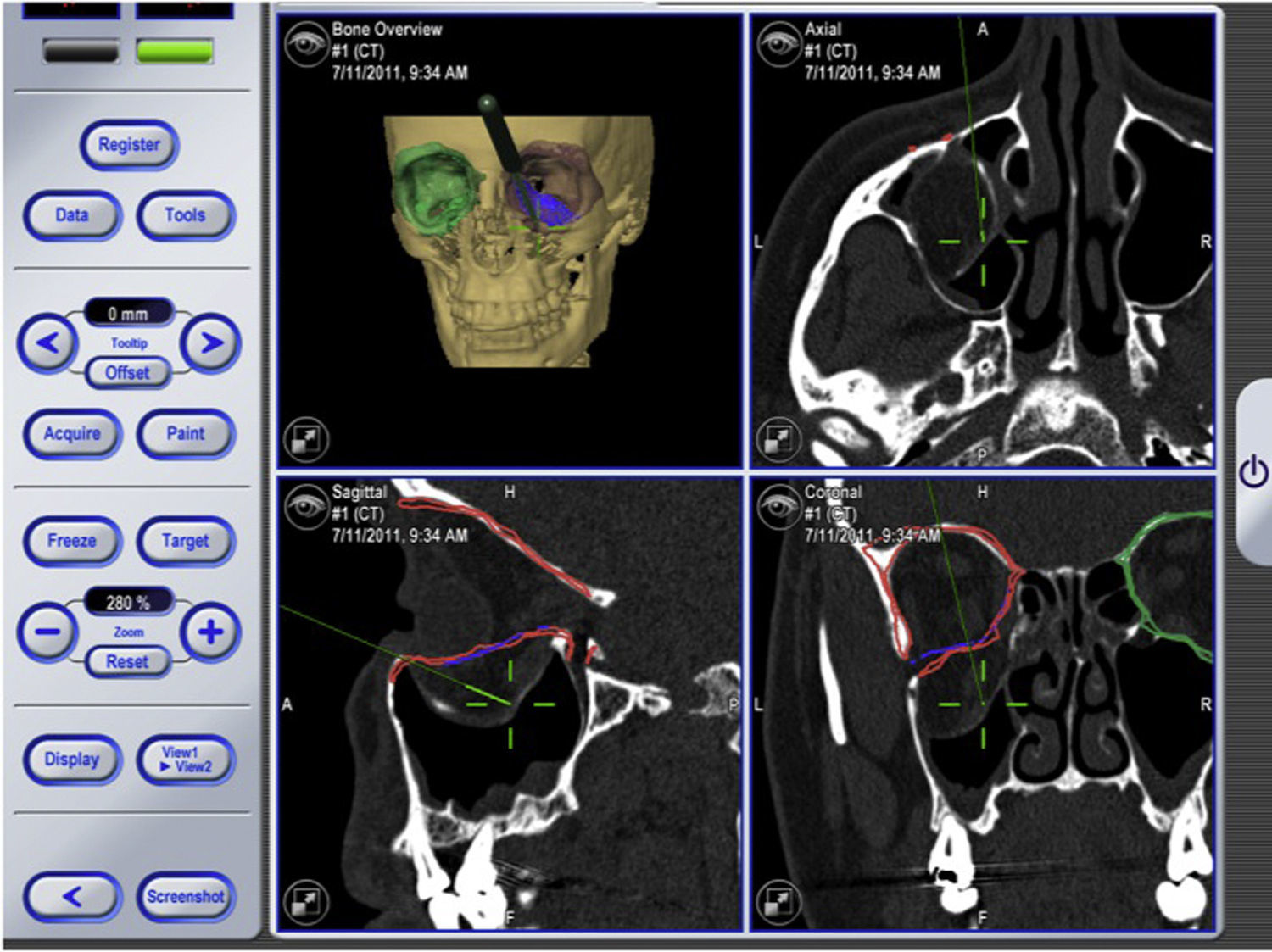
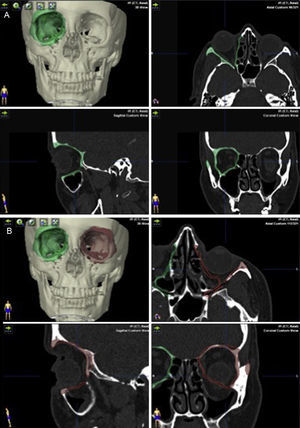
Los datos en format Digital Imaging and Communication in Medicine (DICOM) de las TC de los pacientes se incorporan al software de planificación iPlan para realizar la planificación prequirúrgica. Mediante la herramienta de «autosegmentación» que posee el software iPlan se selecciona la órbita sana (fig. 3A). Posteriormente con la herramienta «imagen en espejo» se crea una imagen simétrica de la órbita sana que se superpone a la órbita fracturada utilizando el plano medio sagital del paciente para realizar la simetrización. Esta imagen en espejo de la órbita sana se utiliza como una «guía virtual» que va a establecer el objetivo de tratamiento (fig. 3B). Esta guía la podemos visualizar tanto en visión tridimensional como bidimensional en los 3 planos: coronal, sagital y axial. Este primer paso nos proporciona además información sobre la magnitud del desplazamiento de las paredes orbitarias, de la herniación de tejidos blandos y de la localización exacta de la fractura. Las mallas preformadas de titanio se incorporaron a la planificación del caso en formato digital STL. Estas mallas son la réplica exacta de las que van a ser utilizadas posteriormente en la cirugía. Hay disponibles comercialmente 2 mallas (pequeña y grande) para cada lado (fig. 4A). Se selecciona la malla del lado y tamaño adecuados para el tratamiento de la fractura y se coloca en la posición que se ajusta al objetivo de tratamiento creado por la superposición de la imagen en espejo del lado sano (fig. 4B). Los datos del plan de tratamiento se incorporan a la plataforma de navegación para tenerlos disponibles durante la intervención quirúrgica.
A) Con la herramienta de autosegmentación del software de planificación se selecciona la órbita sana (en este caso izquierda). B) Con la herramienta «imagen en espejo» y utilizando el plano medio sagital, la órbita sana se superpone sobre la órbita fracturada. De este modo se obtiene el objetivo de tratamiento de la órbita fracturada.
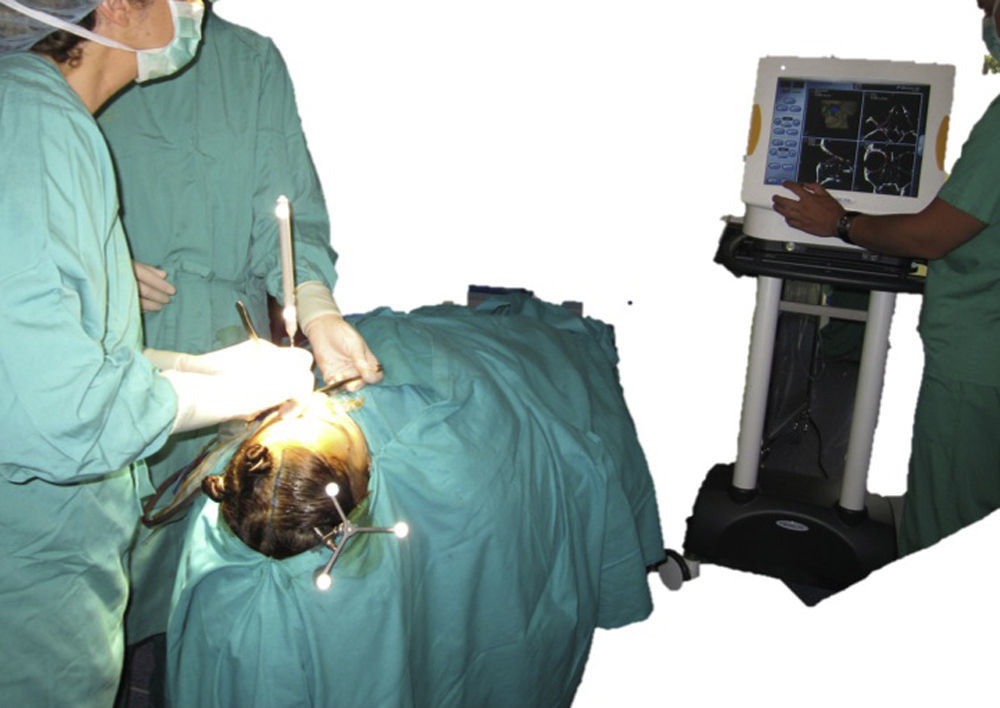
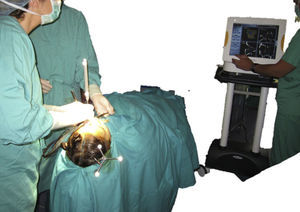
Las referencias para la navegación intraoperatoria se realizan utilizando un sistema fijo anclado al cráneo (hueso parietal) del paciente mediante un tornillo monocortical autoperforante y un trípode de fijación (fig. 5). El registro de superficie se realiza bien mediante un puntero láser de superficie, bien mediante la identificación de puntos anatómicos óseos fácilmente referenciables (nasión, canto interno y externo de las órbitas…). La reconstrucción de las paredes orbitarias se realiza utilizando la malla premoldeada seleccionada previamente durante la cirugía virtual.
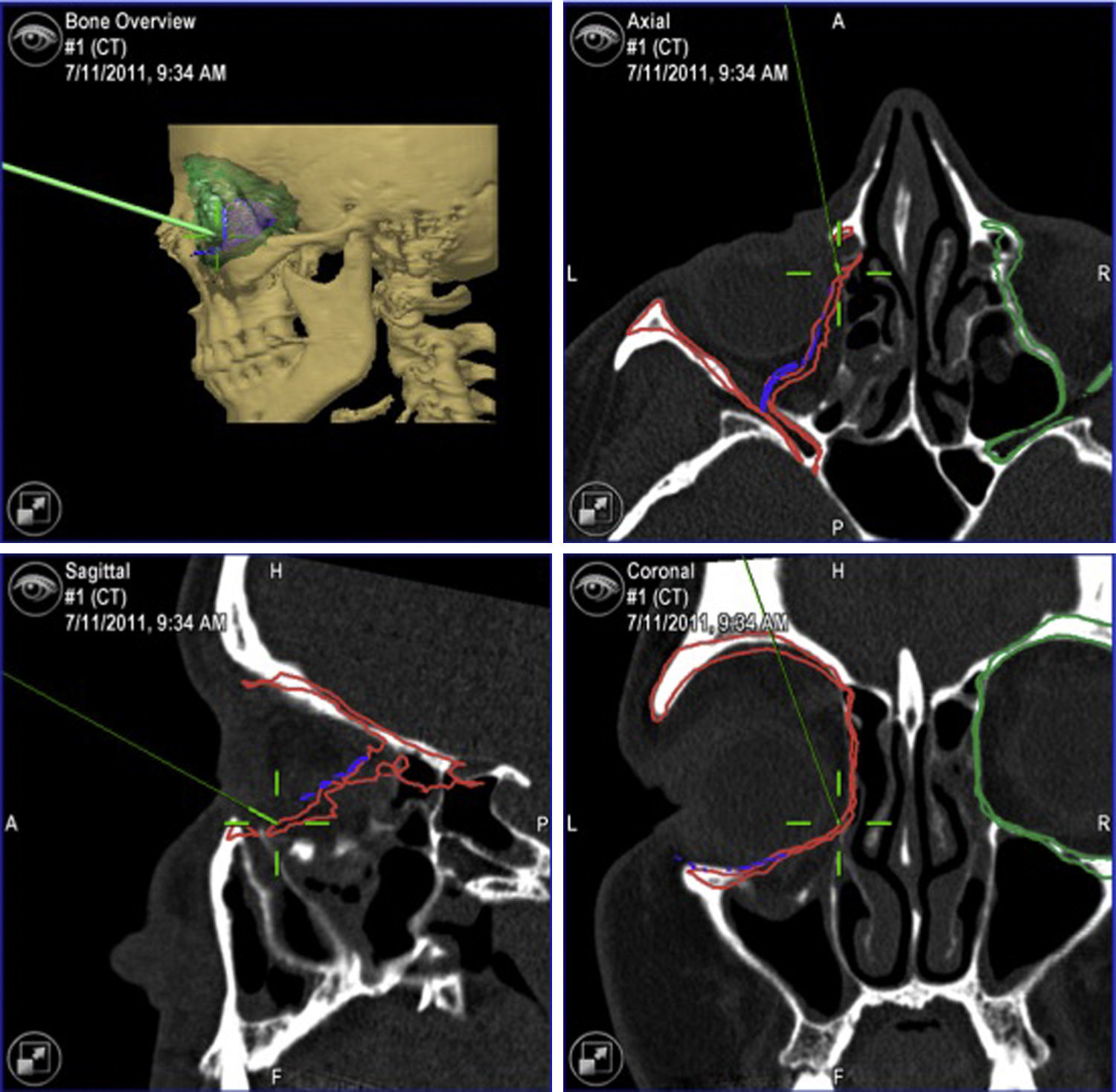
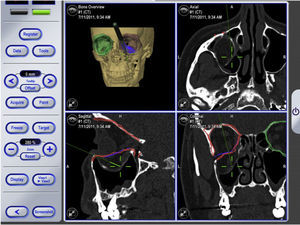
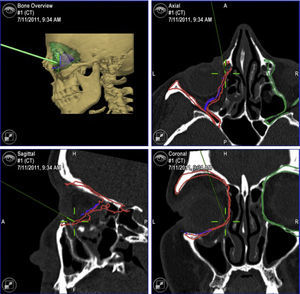
La navegación intraoperatoria nosotros la realizamos en 2 fases. La «primera» navegación es una navegación anatómica y permite realizar una disección adecuada, suficiente y segura de los tejidos orbitarios hasta confirmar que se ha llegado a la zona de hueso sano (fig. 6). A continuación, la malla premoldeada que ha sido preseleccionada en la planificación se coloca en posición y se fija al reborde infraorbitario mediante uno o 2 tornillos autoperforantes. Una vez fijada la malla, se procede a realizar la «segunda» navegación. El desplazamiento del puntero romo sobre la superficie de la malla ya colocada permite comprobar que la malla orbitaria premoldeada está en la posición que se había establecido en la planificación (figs. 7-9). Posteriormente se realiza el test de ducción forzada para asegurar que no hay restricción mecánica a los movimientos oculares.
«Segunda» navegación. Se realiza una vez colocada la malla de reconstrucción en posición y anclada en el reborde infraorbitario con uno o 2 tornillos. Se comprueba que la malla está en la posición adecuada deslizando el puntero romo (cruz) sobre la malla. Se pueden además hacer «puntos de control» para comprobar después que todos los puntos están en el objetivo de tratamiento. Si algún punto estuviera fuera del objetivo de tratamiento habría que corregir la posición de la malla.
La planificación preoperatoria permite localizar y cuantificar exactamente el defecto de paredes antes de la intervención mediante la herramienta de simetrización. Además, permite seleccionar la malla premoldeada adecuada para cada paciente antes de la cirugía y evita tener que probar la adecuación de la malla para el paciente en el acto quirúrgico. La reconstrucción precisa de las paredes orbitarias puede ser comprobada intraoperatoriamente mediante la navegación, así como con TC postoperatorias que se pueden superponer a las planificaciones previas realizadas con el software de planificación iPlan.
El tratamiento de las fracturas orbitarias sigue generando una gran controversia. La decisión de en qué casos hacer un tratamiento quirúrgico y en cuáles no, la elección del abordaje quirúrgico, la selección del material más adecuado para la reconstrucción de las paredes orbitarias son todos temas ampliamente debatidos.
El tratamiento de las fracturas orbitarias complejas supone un reto para el cirujano debido al acceso limitado a la órbita, la mala visualización del campo quirúrgico, la complejidad anatómica y las secuelas derivadas de una cirugía incorrecta.
Existe una gran variedad de materiales disponibles y técnicas quirúrgicas diferentes para la reconstrucción de las paredes orbitarias. No existe un consenso sobre cuál es el material más adecuado para realizar la reconstrucción orbitaria. Se han utilizado autoinjertos, materiales aloplásticos y xenoinjertos. Los injertos de calota para reconstrucción orbitaria postraumática fueron popularizados por Manson12 y han sido utilizados durante muchos años con un grado variable de éxito. Para muchos cirujanos sigue siendo la opción reconstructiva más utilizada. A lo largo de los años 80 se desarrollaron los principios fundamentales de la corrección quirúrgica de los defectos orbitarios postraumáticos que se resumen en: 1) hacer una disección completa de los tejidos blandos orbitarios, especialmente en la parte posterior de la órbita y 2) restaurar el volumen orbitario mediante la inserción de injertos óseos para corregir la posición vertical y anteroposterior del globo ocular12. Los inconvenientes de los autoinjertos son 1) la morbilidad asociada a la zona donante, 2) la posibilidad de reabsorción a largo plazo que hace tener incertidumbre sobre la estabilidad de la reconstrucción y 3) su dificultad de moldeado o de crear una forma determinada, especialmente cuando debe reconstruirse la elevación retrobulbar del suelo de la órbita. En los últimos 20 años, la utilización de mallas de titanio ha ido haciéndose progresivamente cada vez más popular y en la actualidad las mallas son probablemente el material más utilizado en reconstrucción orbitaria13. El titanio tiene una serie de ventajas: 1) es flexible y permite reconstruir la región posteromedial de la órbita con mayor precisión que los injertos óseos (la llamada «área clave»)3,5; 2) tiene un módulo de elasticidad (grado de elasticidad y rigidez) que se adapta fácilmente al del hueso cortical; 3) tiene estabilidad tridimensional3,7, (con el titanio se elimina uno de los problemas relacionados con el hueso autógeno que es la reabsorción con el tiempo3,5; 4) se evita la morbilidad de la zona donante; 5) existe poco riesgo de infección, incluso en contacto con las cavidades sinusales y 6) tiene una biocompatibilidad excelente. Entre los inconvenientes del titanio y de los materiales aloplásticos se encuentran el riesgo potencial de infección, de extrusión y de actuar como posible agente traumático en el caso de nuevo traumatismo craneofacial.
Los implantes de titanio o mallas pueden realizarse «a medida» (o customizados) utilizando la tecnología Computer-Assisted Design/Computer-Assisted Manufacturing (CAD-CAM) a partir de las imágenes de ordenador13,14. La ventaja es que estos implantes o mallas se adaptan de forma exacta y precisa a la anatomía orbitaria del paciente, si bien la disponibilidad de todo el sistema de procesamiento y fabricación del implante de titanio es más complicada y lenta, lo que hace que no esté indicado de momento en traumatología primaria13,14. Además, tienen un coste elevado. El implante o malla también se puede moldear sobre el modelo estereolitográfico de la órbita del paciente. El inconveniente es que estos sistemas de impresión de modelos estereolitográficos no son capaces de detectar los detalles de las finas paredes de la órbita, ya que en algunas zonas pueden medir menos de 0,5mm de espesor13. Al no captarse estas paredes tan finas, puede producirse el fenómeno de pseudoforámenes en las reconstrucciones 3D tanto en la órbita sana como en la fracturada, ya que pueden modelar orificios que en realidad no existen13 y distorsionar el defecto orbitario. La utilización de modelos estereolitográficos es útil en los casos en los que las mallas premoldeadas no se adaptan a la anatomía orbitaria del paciente o si el defecto de las paredes afecta a otras paredes orbitarias aparte del suelo y pared medial1,13. Otra opción es moldear la malla orbitaria de abanico sobre un cráneo estándar.
La reconstrucción de las paredes orbitarias con las mallas preformadas permite realizar una reconstrucción muy cercana a la anatomía de las paredes orbitarias tanto en forma como en volumen y es muy útil para la reconstrucción postraumática de las paredes orbitarias6. Estas mallas premoldeadas tienen además la capacidad de restaurar la protuberancia etmoidal posterior de la pared medial de la órbita también conocida como «área clave», así como la curvatura posterior del suelo de la órbita. Otras ventaja de estas mallas comercialmente premoldeadas es que se evita o disminuye el moldeado intraoperatorio (con lo que se acorta el tiempo quirúrgico) y están disponibles de forma inmediata. Su inconveniente es el coste elevado y que solo reconstruyen el suelo y la pared medial de la órbita. Si el paciente necesita reconstrucción de la pared externa o del techo, tendremos que añadir otra malla, como la de abanico por ejemplo.
Durante el tratamiento de las fracturas orbitarias distinguimos la «primera» y la «segunda» navegación. La «primera» navegación ayuda a identificar las estructuras anatómicas y a hacer una disección de los tejidos orbitarios más segura y efectiva15. Con la «primera» navegación podemos saber si hemos llegado a tejido óseo sano, no fracturado, que nos va a servir de soporte del material de reconstrucción. La identificación de hueso sano posterior en las paredes orbitarias puede ser dificultoso, sobre todo, en los casos secundarios con cicatrización2. En estos casos, la navegación resulta muy útil. Podemos identificar estructuras durante la disección, saber a qué distancia se encuentra el ápex orbitario o la protuberancia etmoidal (protuberancia posteromedial o «área clave»)16. Con la «segunda» navegación confirmamos que la colocación de la malla se ajusta a la planificación15.
Se puede hacer navegación intraoperatoria también utilizando cualquier otro tipo de reconstrucción de las paredes (mallas de titanio moldeadas sobre un cráneo estándar, mallas de titanio diseñadas sobre un modelo estereolitográfico, mallas reabsorbibles, láminas de cualquier otro material utilizado en reconstrucción orbitaria, injerto óseo, etc.)10,16,17. El procedimiento es el mismo, excepto la fase de incorporación de la malla a la planificación preoperatoria del caso. Se realiza la guía virtual de tratamiento utilizando las herramientas de autosegmentación y simetrización. La navegación intraoperatoria en estos casos es igual. Se hace la primera y la segunda navegación según los objetivos descritos15,17.
La planificación quirúrgica por ordenador y navegación intraoperatoria proporciona una guía útil para la reconstrucción anatómica precisa de las paredes orbitarias8–10. Además, la planificación prequirúrgica por ordenador permite seleccionar la malla premoldeada adecuada antes de la cirugía, lo que acorta el tiempo quirúrgico y limita el daño que podamos producir en los tejidos blandos intraorbitarios durante la comprobación de la adecuación y ajuste al defecto de la malla.
La planificación quirúrgica y la navegación, probablemente, no sean necesarias para las fracturas de baja energía y simples. Sin embargo, en el tratamiento de las fracturas complejas con gran defecto de paredes o que llegan a la zona profunda de la órbita, más allá del ecuador del globo ocular o en reconstrucciones secundarias, la planificación en ordenador, la cirugía virtual y la navegación intraoperatoria nos ofrecen grandes ventajas derivadas de la precisión y seguridad.
Los inconvenientes de esta tecnología son la necesidad de disponer del sistema y de un entrenamiento previo (para manejar el software de planificación y los sistemas de navegación intraoperatoria) y que, como en cualquier tecnología nueva, inicialmente consume tiempo. Este tiempo se acorta conforme progresan la curva de aprendizaje y el entrenamiento. La planificación de la cirugía virtual de fracturas orbitarias tipo blow-out es una de las más sencillas de las que podemos planificar con el iPlan y conlleva aproximadamente 15 min. La navegación intraoperatoria en una fractura blow-out añade unos 30 min más al tiempo total de cirugía. Sin embargo, puesto que ya está seleccionada previamiente, se reduce tanto el tiempo de selección de la malla como el tiempo de comprobación de la correcta colocación, lo que incrementa la seguridad de la reconstrucción. El tiempo quirúrgico total resulta más corto conforme se va ganando en experiencia y mejora la curva de aprendizaje. Además, podrían ayudar a disminuir las reintervenciones por mala colocación de la malla de reconstrucción o por defectos en la reconstrucción. En reconstrucciones complejas de las paredes orbitarias se reduce la incertidumbre ya que se comprueba intraoperatoriamente la posición de las paredes orbitarias reconstruidas sobre el plan establecido previamente en el ordenador.
ConclusionesLa planificación en ordenador, la cirugía virtual y la navegación intraoperatoria aportan una guía útil, precisa y segura para la reconstrucción orbitaria. Se trata de un conjunto de herramientas en cirugía oral y maxilofacial que hacen cambiar los conceptos actuales de reconstrucción orbitaria.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran que no tienen conflicto de intereses.