La leishmaniasis es una enfermedad con diversas manifestaciones clínicas causada por protozoos del género Leishmania (L). Es endémica en 88 países, entre ellos España. La prevalencia mundial se estima en 12 millones de infectados, con una incidencia anual de 1,5-2 millones y una población a riesgo de 350 millones de personas1,2.
Los perros y los roedores constituyen el reservorio natural, que se transmite de los animales a los seres humanos mediante el mosquito hembra Phlebotomus spp. (Europa, Norte de África, Oriente Medio y Asia) y Lutzomyia spp. (América)3.
Se han descrito más de 20 especies diferentes de Leishmania con configuraciones geográficas específicas siendo L. infantum endémica en España. Desde 2009 se ha producido un brote comunitario en el suroeste de Madrid con un total de 446 casos hasta diciembre de 2012, 160 (35,9%) de ellos viscerales (LV) y 286 (64,1%) cutáneos (LC)4.
Presentamos un caso clínico de leishmaniasis mucocutánea (LMC) en un paciente inmunocompetente, siendo el segundo caso reportado de LMC dentro de este brote5.
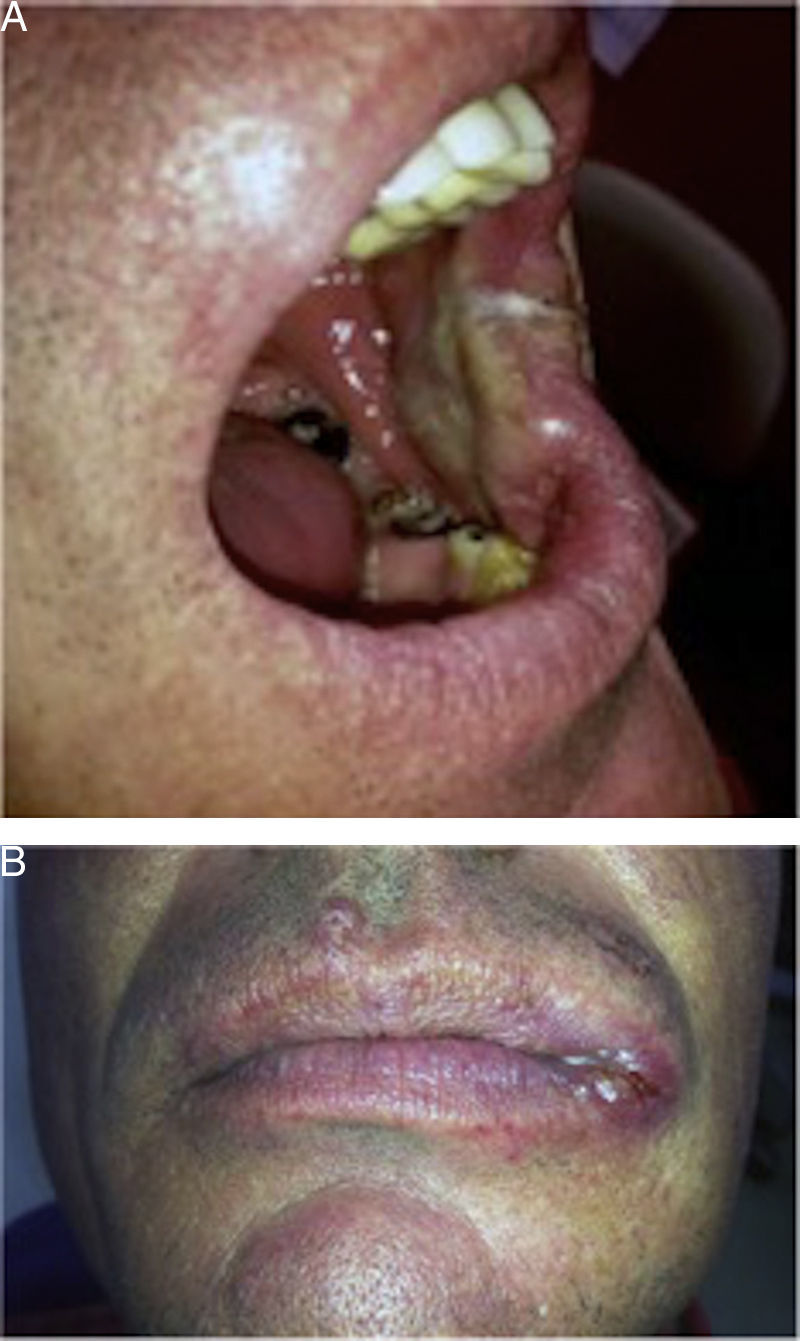
Caso clínicoPaciente varón de 47 años acude a consultas externas de cirugía oral y maxilofacial por lesión oral de un mes de evolución con crecimiento progresivo. Paciente español con residencia en el sur de Madrid sin viajes al extranjero recientes y sin antecedentes médicos de inmunosupresión. La lesión era única y se caracterizaba por ser una placa blanquecina y eritematosa sobreelevada, de consistencia dura y con ulceración central, de 4×4cm en comisura labial izquierda con extensión a mucosa yugal y labio inferior (fig. 1).
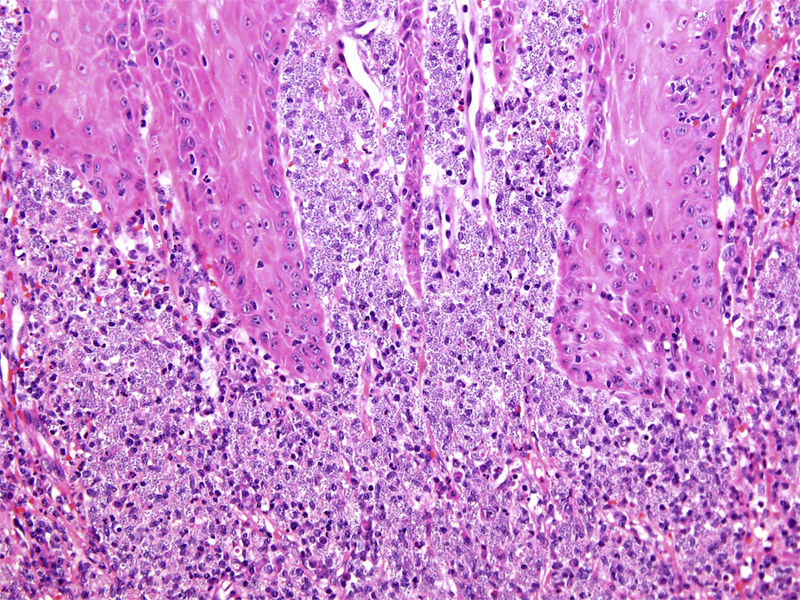
La biopsia incisional fue confirmatoria de leishmaniasis debido a la visualización directa de amastigotes, forma replicativa intracelular de la Leishmania, en el interior de los fagosomas del huésped (fig. 2).
Para descartar afectación sistémica se solicitó un estudio de extensión incluyendo analítica con perfil renal y hepático, estudio de subpoblaciones linfocitarias y ecografía abdominal. Como único hallazgo alterado se detectó una GGT elevada, 255U/l. Se obtuvieron anticuerpos ELISA positivos en la serología por lo que se diagnosticó finalmente de LMC sin datos sugestivos de diseminación. Se inició tratamiento con anfotericina B liposomal parenteral (3mg/kg/día) durante 7 días (5 primeros días seguidos, en infusión lenta, y otras 2 dosis los días 14 y 21 del ciclo), con buena tolerancia. Al mes del tratamiento la resolución de la lesión era completa y se mantiene tras 2 años de seguimiento.
DiscusiónExisten 3 formas clínicas de leishmaniasis: LV, LC y LMC. La LC es la más prevalente, suele localizarse en regiones corporales expuestas y con múltiples lesiones. La LV se caracteriza por una afectación sistémica, citopenia y hepatoesplenomegalia. La LMC es la forma clínica menos frecuente, causada por L. braziliensis en las Américas y por L. aethiopica en el viejo mundo, siendo infrecuente que L. infantum sea el agente causal6.
La LMC suele presentarse como estadio tardío de la afectación cutánea tras una diseminación hematógena o linfática, siendo raro que coincidan lesiones cutáneas y mucosas7. Las lesiones mucosas aparecen, más frecuentemente, en el tracto respiratorio superior, siendo la afectación oral inusual como síntoma inicial5,8. Se ha reportado que en pacientes inmunocompetentes la mucosa oral es la segunda localización más frecuente en cabeza y cuello9. A pesar de ello la afectación oral como manifestación inicial y única es extremadamente rara3,7–9.
El cirujano oral y maxilofacial debe incluir esta entidad en el diagnóstico diferencial de este tipo de lesiones en cabeza y cuello para discernir ante otras etiologías reactivas, infecciosas, malignas o enfermedades granulomatosas.
En muchas ocasiones, en comparativa con nuestros casos, el estudio histológico o los anticuerpos ELISA no son concluyente (fases crónicas) y la realización de PCR es decisiva para llegar al diagnóstico definitivo.
El tratamiento de las lesiones orales puede ser local o sistémico. El local incluye la inyección de antimoniales intralesiones con muy buenos resultados, el tratamiento con crioterapia o la escisión quirúrgica completa, de segunda elección cuando no hay respuesta con tratamiento médico. El tratamiento sistémico de primera línea durante años han sido los antimoniales pentavalentes, pero se han asociado con efectos secundarios graves y resistencias. En el caso reportado el tratamiento de elección fue la Anfotericina B liposomal, de elección en los últimos años en países desarrollados debido a su alta eficacia y buena tolerancia permitiendo hospitalizaciones más cortas2–5.
El seguimiento clínico posterior es primordial ya que la enfermedad puede reactivarse muchos años después de la infección primaria10.
ConclusionesLa leishmaniasis es una enfermedad de declaración obligatoria que esta infra declarada por lo que es necesario una mayor difusión de actuaciones ambientales y protocolos terapéuticos para los profesionales en España ya que es un país endémico. La cara como región foto expuesta o la mucosa oral son localizaciones frecuentes en LMC por lo que los cirujanos maxilofaciales debemos incluir esta enfermedad en nuestro diagnóstico diferencial habitual incluso en pacientes inmunocompetentes10.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.