Evaluar el valor pronóstico de la movilidad primaria (momento de inserción del implante) y secundaria (fase protésica), así como el de la densidad ósea en el resultado de éxito o fracaso del implante durante un seguimiento continuado al año, a los 5 años y a los 10 años.
Material y métodosSe realizó un estudio longitudinal prospectivo con un seguimiento a 10 años en el que se incluyeron 151 implantes colocados en 71 pacientes, no fumadores, durante los años 2005 y 2006. A cada uno de los implantes se les midió las estabilidades primaria y secundaria a través de un valor Periotest® (VPT) y se anotó la densidad ósea presente en el momento de la implantación.
De los 151 implantes colocados inicialmente, completaron el estudio 109.
ResultadosNo se observaron diferencias estadísticamente significativas respecto a la movilidad del implante en el momento de inserción o en la fase protésica y el éxito o fracaso del mismo al año, a los 5 años, o transcurridos 10 años desde su inserción. Sí encontramos diferencias estadísticamente significativas con relación al tipo de densidad ósea donde se colocó el implante a los 5 y 10 años (p<0,05).
ConclusionesLa movilidad primaria o secundaria del implante carece de valor pronóstico significativo sobre el éxito del mismo transcurridos 10 años desde su inserción. Por el contrario, la densidad de hueso inicial tiene una clara influencia en el éxito del implante a los 10 años, siendo más proclives al fracaso los huesos de alta densidad ósea.
To prospectively analyze the prognosis value of the primary mobility (at the moment of implant insertion) and secondary (prosthetic phase), as well as bone density, in the implant success or failure after one year, five years and ten years.
Materials and methodsBetween 2005 and 2006, 151 implants were placed in 71 non-smoking patients. Primary (at the moment of surgery) and secondary (once osseointegrated) stabilities were measured in each implant through a Periotest® value (PTV) and the bone density was scored at the moment of implantation. One hundred nine of 151 implants placed initially completed the study.
ResultsThere were no statistically significant differences regarding implant mobility at the moment of its insertion or once osseointegrated and the implant success or failure after 10 years. However, statistically significant differences were found respect to the bone density where the implant was placed after 5 and 10 years (P<.05).
ConclusionsPrimary or secondary mobility of the implant has no significant prognosis value on the implant success after 10 years. On the other hand, bone density has a clear influence on long time implant success. High density bones are more predictable to fail than low density bones after a long time.
La estabilidad primaria de un implante se define como la ausencia de movilidad de este en el lecho óseo después de su colocación. Se trata de un proceso mecánico, que depende de las características del hueso donde se ancle. Es el resultado del estrés compresivo generado en el hueso durante la inserción del implante tras el fresado1. Sin embargo, cierto grado de micromovimiento puede ser detectado, de forma que autores como Brunsk2 afirman que un rango de micromovimiento comprendido entre 100 y 200μm puede ser admisible para que se produzca la osteointegración.
Por el contrario, la estabilidad secundaria se trata de un proceso biológico atribuible al concepto de osteointegración; creación y remodelación de nuevo hueso alrededor de la superficie del implante3.
La estabilidad primaria depende de la cantidad y calidad del hueso, de la técnica quirúrgica y de la geometría del implante, mientras que la estabilidad secundaria puede verse afectada por la estabilidad primaria4.
El grado de movilidad de un implante, no solo es un criterio de evaluación de su estabilidad inicial, sino que es el signo clínico más utilizado por los implantólogos para examinar la osteointegración de un implante en función y, por lo tanto, su éxito o fracaso clínico.
El método más simple para valorar la movilidad del implante es mediante su percusión con un instrumento metálico, o intentando mover el implante con 2 instrumentos rígidos, en todas las direcciones posibles. En 1985, Adell5 creyó que la osteointegración de un implante podía ser valorada golpeando al implante con un instrumento metálico y analizando la naturaleza del sonido. Sin embargo, este método se basa en criterios subjetivos, pudiendo variar entre examinadores.
Por ello, hoy día se prefieren otros sistemas de medición basados en dispositivos electrónicos de alta fiabilidad. Los 2 métodos no invasivos, y que proporcionan valores numéricos para medir de una forma objetiva la estabilidad del implante son el Periotest® (Siemens AG, Bensheim, Alemania) y el Osstell® (Integration Diagnostics Ltd., Goteborgsvagen, Suecia).
El Periotest® fue fabricado inicialmente para la evaluación objetiva del estado funcional periodontal6. Se trata de un dispositivo que valora la capacidad de amortiguación de la interfase hueso-implante, y de forma indirecta, determina la movilidad en forma de unidades VPT (valor Periotest®) en una escala comprendida entre –8 y +50. Un valor negativo indica contacto del implante con una interfase dura (osteointegración), mientras que una cifra positiva (a partir de +5 a +9 dependiendo de los autores) manifiesta una relación entre hueso-implante con una interfase blanda7. El grado de estabilidad alcanzado con los implantes parece tener una relación directa con la densidad ósea8.
La densidad ósea es un término que se refiere a las propiedades mecánicas, a la arquitectura, al grado de mineralización de la matriz ósea, a la composición química y estructura mineral del hueso, así como a las propiedades de remodelación del hueso, lo que puede afectar al proceso de osteointegración y, por lo tanto, al éxito o fracaso implantológico.
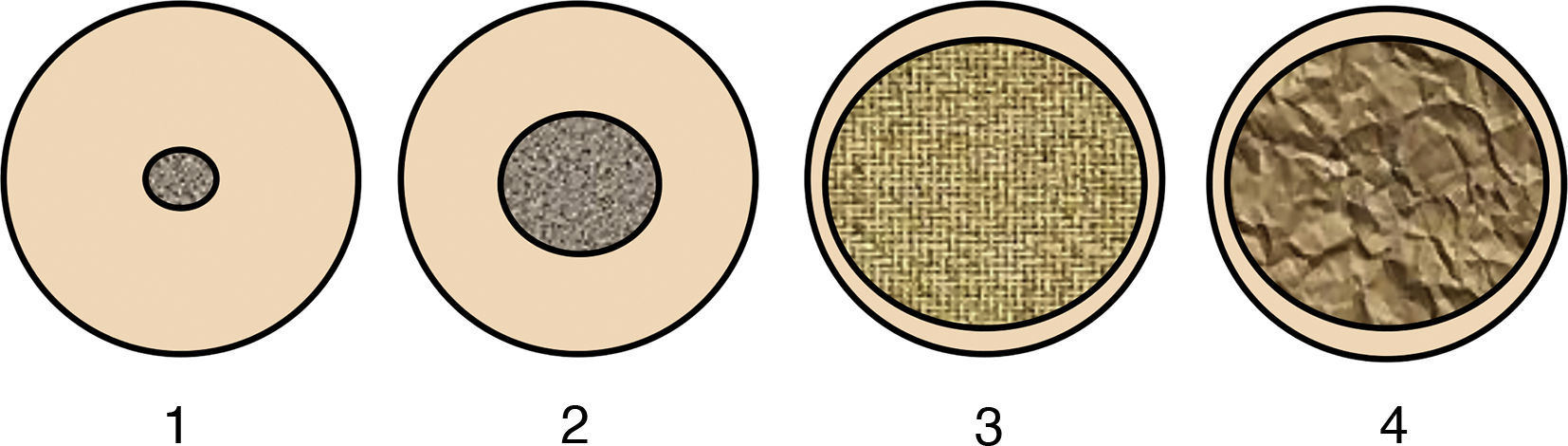
Existen diversas clasificaciones sobre la densidad ósea, entre ellas, una de las más conocidas y aceptadas por los autores es la de Lekholm y Zarb9 (fig. 1). El objetivo que nos planteamos con este estudio fue evaluar el valor pronóstico de las movilidades primaria (momento de inserción del implante) y secundaria (fase protésica), así como el de la densidad ósea, en el resultado de éxito o fracaso al año, a los 5 años y tras 10 años de seguimiento de los implantes dentales.
Clasificación de la calidad ósea según Lekholm y Zarb (1985). Clase 1: el hueso se compone casi exclusivamente de hueso compacto homogéneo; clase 2: el hueso compacto ancho rodea el hueso esponjoso denso; clase 3: la cortical delgada rodea el hueso esponjoso denso; clase 4: la cortical delgada rodea el hueso esponjoso poco denso.
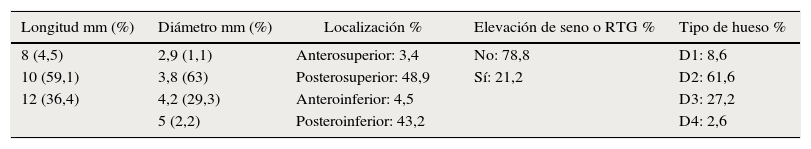
Se trata de un estudio clínico longitudinal prospectivo a 10 años en el cual se incluyeron 151 implantes roscados, con superficie arenada y grabada con ácido y con hexágono interno (Alpha Bio®, Implant system Ltd, Alemania), colocados en 71 pacientes edéntulos parciales; 68 implantes fueron colocados en hombres y 83 en mujeres. La edad media de los pacientes fue de 53 años, con un máximo de 78 y un mínimo de 22 años. Las características morfológicas y la localización de la muestra se detallan en la tabla 1.
Porcentaje de la muestra según sus dimensiones y su lugar de colocación
| Longitud mm (%) | Diámetro mm (%) | Localización % | Elevación de seno o RTG % | Tipo de hueso % |
|---|---|---|---|---|
| 8 (4,5) | 2,9 (1,1) | Anterosuperior: 3,4 | No: 78,8 | D1: 8,6 |
| 10 (59,1) | 3,8 (63) | Posterosuperior: 48,9 | Sí: 21,2 | D2: 61,6 |
| 12 (36,4) | 4,2 (29,3) | Anteroinferior: 4,5 | D3: 27,2 | |
| 5 (2,2) | Posteroinferior: 43,2 | D4: 2,6 |
D: densidad ósea; RTG: regeneración tisular guiada.
De los 151 implantes colocados inicialmente, completaron el estudio 109. Los 42 restantes no pudieron ser evaluados por fracaso o porque el paciente no volvió a la consulta al término del estudio debido a diversos factores como fallecimiento, cambio de dentista, cambio de ciudad, etc.
Selección de la muestraLa muestra fue seleccionada siguiendo un modelo secuencial no probabilístico, es decir, conforme los pacientes acudían a la Clínica Odontológica Universitaria del Hospital Morales Meseguer de Murcia para reponer sus dientes perdidos.
Criterios de selecciónSe incluyeron en la muestra pacientes sin contraindicación absoluta o relativa para colocarse implantes, que no fumaran y que hubieran firmado el consentimiento informado para formar parte del estudio. Respecto a los implantes, los requisitos para ser incluidos en la muestra fueron que tuvieran estabilidad manual tras su implantación y su inserción hasta el cuello pulido.
MétodoTodos los implantes fueron colocados por un mismo cirujano entre noviembre del 2005 y octubre del 2006, en la Clínica Odontológica Universitaria del Hospital Morales Meseguer de Murcia, previo consentimiento informado del paciente.
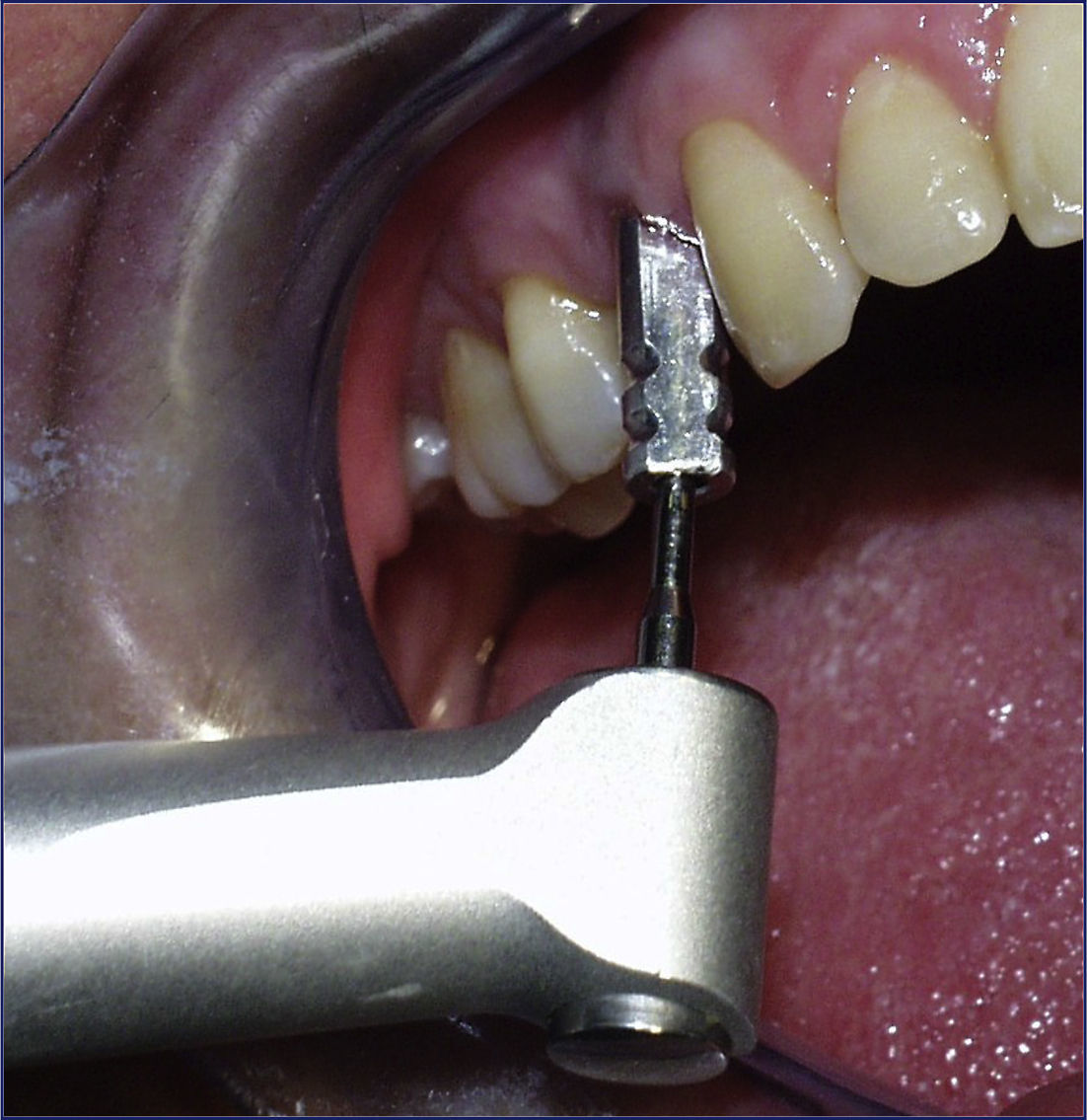
Para obtener medidas fiables y repetibles de las movilidades primaria y secundaria del implante, se utilizó un transfer de impresión (Alpha Bio®, Implant system Ltd, Alemania), que marcamos con una fresa en su parte media para percutir siempre en el mismo punto. Dicho transfer se colocaba una vez insertado el implante y se apretaba a 20Ncm. A continuación, percutíamos con el Periotest®, anotando el valor que nos mostraba, correspondiente a la movilidad 1 (estabilidad primaria). Además, en este momento valorábamos la densidad ósea del lecho receptor del implante según la clasificación de Lekholm y Zarb9 (fig. 1), de acuerdo con el cone beam computed tomography (CBCT) del paciente y la percepción del cirujano.
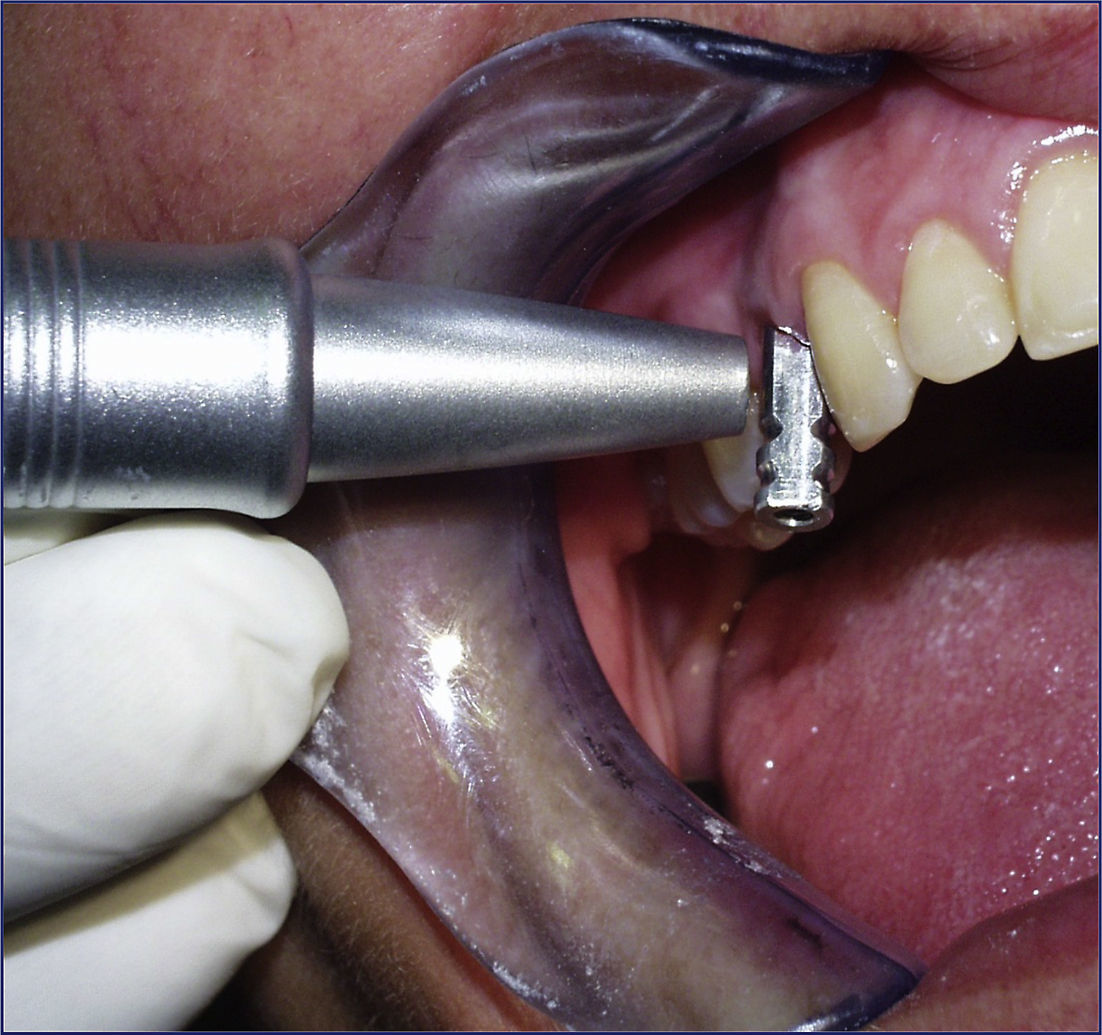
Tres meses después de la implantación, una vez osteointegrados los implantes, volvíamos a colocar dicho transfer de impresión, apretándolo nuevamente a 20Ncm (fig. 2), y percutíamos sobre el mismo con el Periotest®, anotando de esta manera la movilidad 2 del implante (estabilidad secundaria) (fig. 3).
Posteriormente, los implantes fueron revisados al año, a los 5 años y a los 10 años, valorando si cumplían o no los criterios de éxito señalados por Albrektsson et al.10 en el año 1981 (fig. 4).
Consideramos «éxito» cuando el implante cumplía todos estos criterios y «fracaso» cuando incumplía al menos uno de ellos.
Análisis de los datosLos datos obtenidos en el estudio fueron analizados por un estadístico con experiencia dental, usando el paquete estadístico Statistical Package for Social Sciences (SPSS), versión 22.0, con un valor de p<0,05 y un intervalo de confianza del 95%.
Los test estadísticos utilizados fueron el test t de Student para 2 muestras independientes, cuando las variables siguen una distribución normal, y el análisis de la varianza (ANOVA) de un factor.
ResultadosEl número de implantes que fracasaron al año fue de 2 (98,7% de éxito), a los 5 años fracasaron 7 (94,3% de éxito) y a los 10 años, 18 (83,5% de éxito).
Al comparar estos fracasos con las variables a estudiar (movilidades 1 y 2 y densidad ósea) encontramos los siguientes resultados:
Al año de observación de los implantes, la media de movilidad 1 de los implantes que cumplían los criterios de éxito fue de 0,23, mientras que la de los implantes fracasados fue de 3,5, siendo estas diferencias no estadísticamente significativas (p=0,244). Por el contrario, la media de movilidad 2 de los implantes que cumplieron los criterios de éxito era de –0,10, y de 6,5 la de los que fracasaron, siendo estas diferencias estadísticamente significativas (p=0,001).
A los 5 y 10 años de observación de los implantes, no encontramos diferencias estadísticamente significativas respecto a las movilidades 1 y 2 de los implantes «éxito» y «fracaso» (p>0,05) (tabla 2).
Medias de movilidades 1 y 2 de los implantes «éxito» y «fracaso» a los 5 y 10 años
| Medias | Éxito 5 años (n=116) | Fracaso 5 años (n=7) | Éxito 10 años (n=91) | Fracaso 10 años (n=18) |
|---|---|---|---|---|
| Movilidad 1* | −0,21 | 0,43 | −0,04 | −0,22 |
| Movilidad 2** | −0,02 | 0,57 | −0,22 | 0,53 |
*,** Diferencias no estadísticamente significativas, p>0,05.
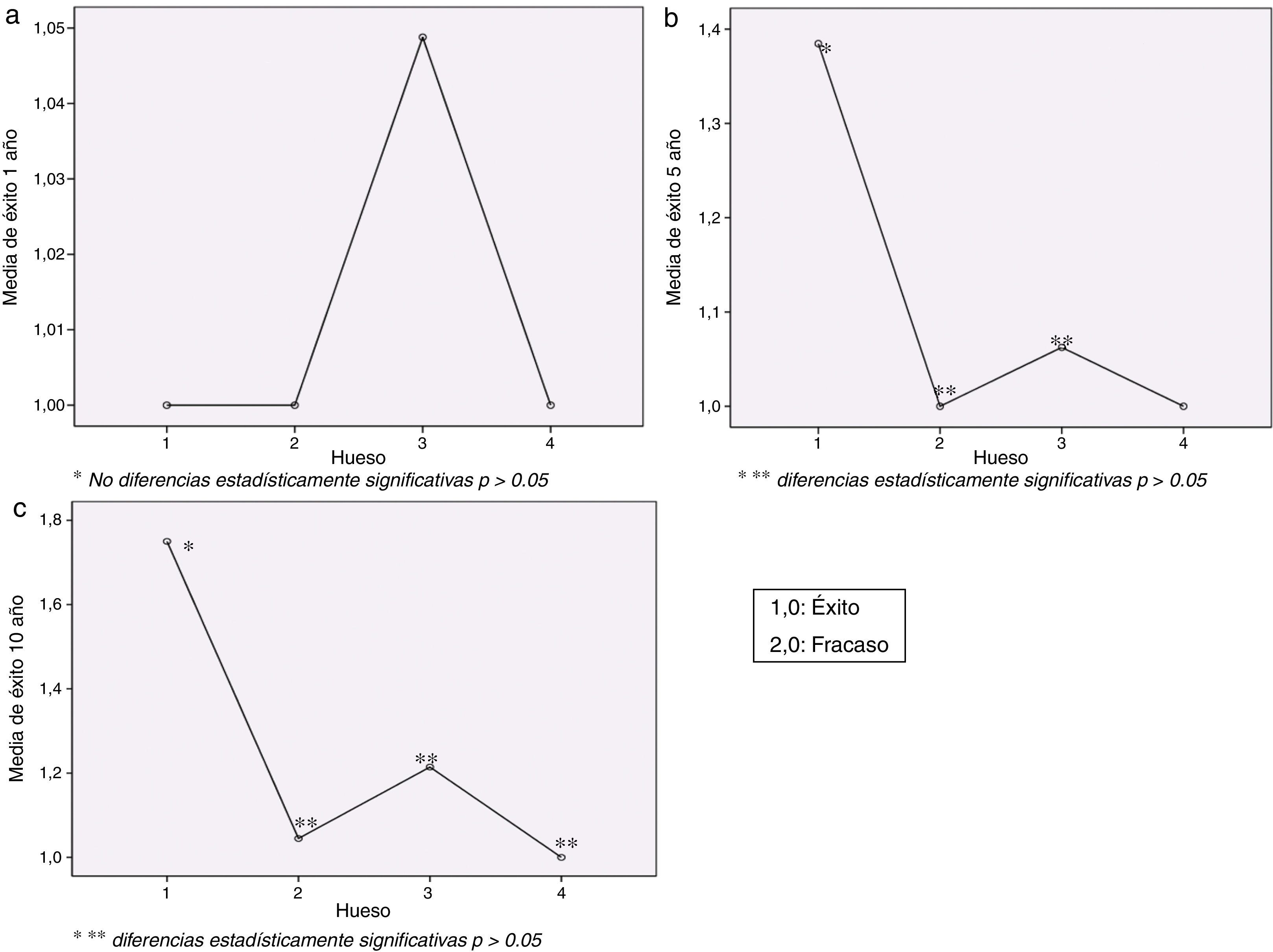
En relación con el tipo de hueso donde se colocaron los implantes encontramos que al año de la carga no existían diferencias estadísticamente significativas entre los 4 tipos distintos de densidades óseas y el «éxito» o «fracaso» implantológico (fig. 5a). Sin embargo, estas diferencias sí comienzan a ser evidentes conforme pasa el tiempo. A los 5 años de carga de los implantes encontramos que los fracasos implantológicos eran significativamente mayores en los huesos de densidad D1 respecto a los de densidades D2 y D3 (p=0,0001) (fig. 5b).
Estas diferencias eran aún más evidentes a los 10 años de carga de los implantes, pues encontramos que los fracasos en los huesos de densidad D1 eran significativamente mayores que en el resto de densidades óseas: D2 (p=0,001), D3 (p=0,001) y D4 (p=0,011) (fig. 5c).
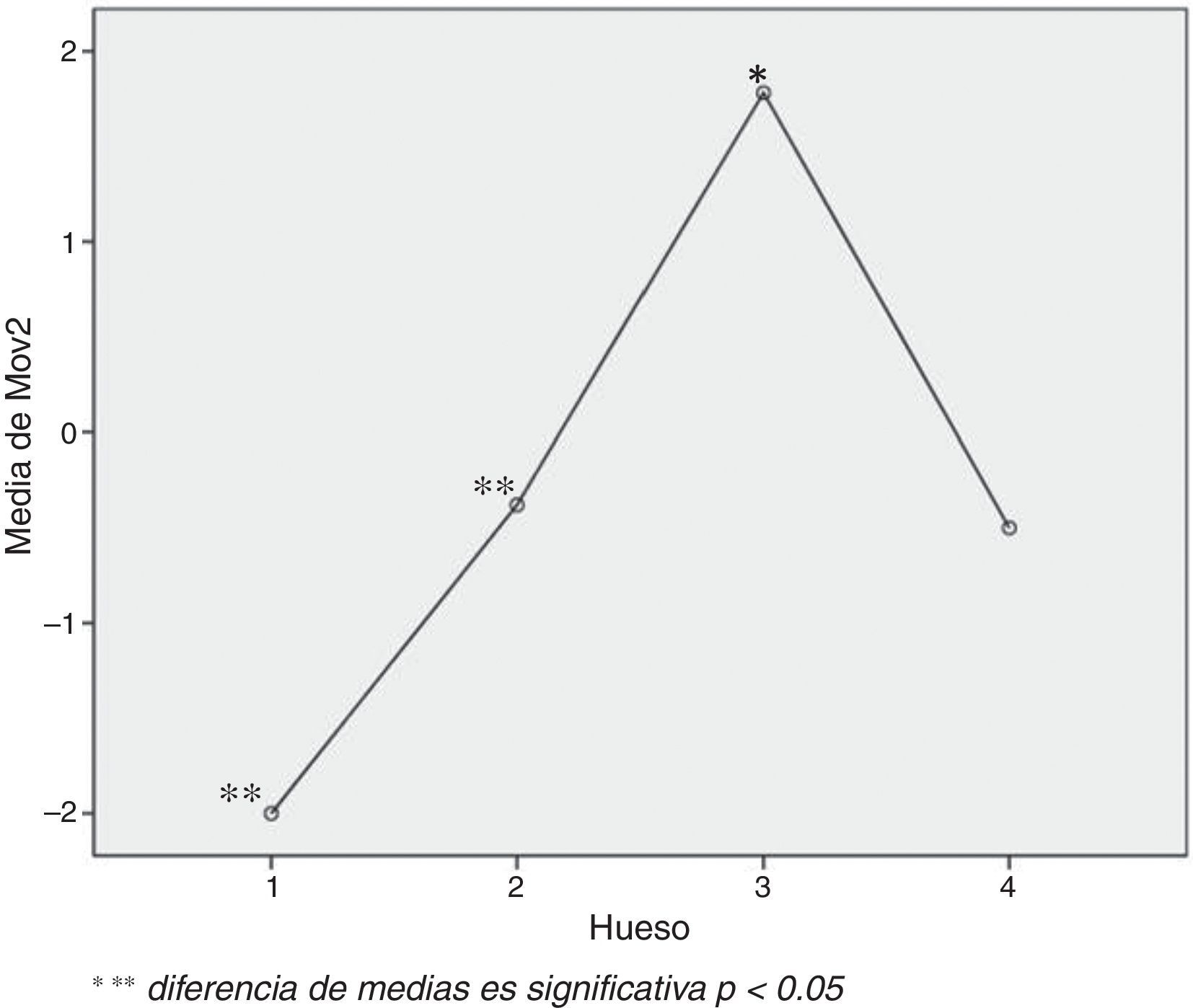
Al comparar los valores de las movilidades 1 y 2 con la densidad ósea y el resultado en cuanto a «éxito» o «fracaso» implantológico, observamos que los fracasos implantológicos al año de carga se daban en huesos de densidad D3, los cuales tenían una movilidad 2 significativamente mayor que los huesos de densidades D1 y D2 (p=0,0001) (fig. 6).
DiscusiónA la vista de los resultados podemos decir que, pese a la limitación del bajo tamaño muestral, ya que solo registramos 2 fracasos al año de carga del implante, la movilidad 2 (estabilidad secundaria) influyó en el éxito del implante, siendo significativamente mayor en los huesos de densidad D3 que en los de densidades D1 y D2. Es decir, los fracasos tempranos (al año de carga) se dieron en mayor medida en los huesos de baja densidad ósea y que presentaron mayor movilidad 2 (menor estabilidad secundaria). Estos datos concuerdan con los de He et al.11, quienes observaron que la mayoría de los fracasos tempranos se daban en huesos de densidades D3 y D4, superando los fracasos del hueso D3 a los del D4. Parece que este tipo de fracaso precoz se relaciona con una débil osteointegración, que finalmente desemboca en el fracaso del implante.
En estos casos, una alternativa ante la presencia de movilidad 2 elevada (VPT 6-7) podría ser la de mantener el implante libre de carga o con una carga progresiva.
Estos mismos autores concluyeron en su estudio que en huesos de baja densidad ósea, aumentar el tiempo de osteointegración, una apropiada elección del implante y el uso de técnicas con osteotomos o fresas de menor diámetro al del implante podrían aumentar su supervivencia11.
Por el contrario, a los 5 o 10 años de carga del implante, tanto la movilidad 1 (estabilidad primaria) como la movilidad 2 (estabilidad secundaria), carecían de valor pronóstico significativo sobre su éxito o fracaso. Creemos que esto se debe a que el hueso ha sido capaz de remodelarse y conseguir una buena adaptación a la carga. Nuestros resultados concuerdan con los de Gómez-Polo et al.12, aunque ellos emplearon el Osstell® como dispositivo de medición. En su estudio encontraron una correlación significativa entre el torque de inserción del implante y la estabilidad primaria, pero no entre el torque de inserción y la estabilidad secundaria. Cuando compararon las estabilidades primaria y secundaria en valores implant stability quotient (ISQ), observaron que los valores más altos de estabilidad primaria tendían a disminuir, mientras que los más bajos tendían a aumentar en la estabilidad secundaria, concluyendo que era una variable de poca importancia en el periodo postosteointegración.
Respecto a la densidad ósea, en nuestro estudio encontramos que con el paso del tiempo, los huesos de alta densidad (D1) fracasan con mayor frecuencia, mientras que los de baja densidad (D3 y D4) se normalizan, adquiriendo un mayor porcentaje de éxito. Esto podría deberse a que son huesos mucho más vascularizados, con mayor capacidad defensiva frente a las agresiones externas, con una alta celularidad y un alto potencial de recambio. Estos resultados están en concordancia con otros como los de Famili y Zavoral13, quienes colocaron 21 implantes a pacientes con osteoporosis y osteopenia, huesos de muy baja densidad ósea, obteniendo un porcentaje de éxito a los 3 años de seguimiento del 100%.
Otro trabajo que relaciona la densidad ósea con el éxito de los implantes fue el realizado por He et al.11, un estudio retrospectivo a 8 años. En este estudio, los factores de riesgo asociados al fracaso dependían del tipo de hueso encontrado. La mayoría de los fracasos que se producían en huesos de baja densidad ósea estaban relacionados con la edad, el tabaco, la superficie del implante y la carga inmediata, mientras que en los huesos de alta densidad, los fracasos se asociaban con diabetes mellitus e implantes no roscados.
En concordancia con nuestros datos, Balshi et al.14 llevaron a cabo un estudio retrospectivo a largo plazo (pacientes con implantes colocados en mandíbula durante 10 años o más) y observaron, con respecto a la calidad del hueso, que habían diferencias estadísticamente significativas (p<0,05) en el rango de supervivencia de implantes colocados en huesos tipo 3 (93,5%) respecto a los colocados en huesos tipo 1 (86,2%) y tipo 4 (87,9%).
Pese a las limitaciones del presente estudio, en cuanto al número de implantes colocados en cada tipo de densidad ósea, cabe destacar que es un estudio longitudinal, a largo plazo. Del mismo modo, nos parece oportuno señalar que el desarrollo de los nuevos macrodiseños, así como el avance en las superficies (micro y nanodiseño), han supuesto una revolución en el aprovechamiento de los huesos de menor densidad (D3 y D4), llegando hoy en día a revertir la situación, siendo probablemente preferibles a largo plazo a aquellos de una densidad muy alta (D1).
Conclusiones- 1.
La movilidad primaria carece de relación con el éxito de los implantes.
- 2.
La movilidad secundaria solo tiene interés en el éxito implantológico durante el primer año.
- 3.
La densidad ósea tiene una gran relevancia en el éxito implantológico a los 5 y 10 años.
- 4.
El peor resultado clínico a largo plazo viene determinado por los huesos D1.
Los autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.