Está aumentando la incidencia de las fracturas periprotésicas de rodilla debido al incremento en el número de artroplastias totales de rodilla realizadas, junto al envejecimiento poblacional. Encontramos escasos estudios que analicen en nuestro medio la mortalidad a largo plazo tras la intervención quirúrgica. Nuestro objetivo fue evaluar la mortalidad y la supervivencia tras el tratamiento quirúrgico de las fracturas periprotésicas de fémur distal en nuestro medio.
Material y métodosRealizamos un estudio observacional retrospectivo de una serie consecutiva de 97 pacientes intervenidos quirúrgicamente en nuestro centro por fractura periprotésica de rodilla entre los años 2007 y 2015, con un seguimiento mínimo de 12meses. Se analizaron estadísticamente diversas variables sociodemográficas, clínicas y quirúrgicas. Se realizó una consulta al índice nacional de defunciones del Ministerio de Sanidad para el análisis de mortalidad y se analizó la supervivencia utilizando el método Kaplan-Meier.
ResultadosRevisamos un total de 97 pacientes con edad media de 75años, de los cuales 86 fueron mujeres y 11 fueron hombres. El 50,5% de los pacientes presentaban alguna comorbilidad. La demora media hasta la intervención fue de 3,1días. Respecto al tratamiento, 45 pacientes fueron intervenidos mediante osteosíntesis con placa (49,5%), 40 de ellos con clavo intramedular (41,2%) y en 9 se realizó una revisión de la artroplastia (9,3%). Se registraron un total de 30 defunciones durante el seguimiento, con una mortalidad acumulada al año, a los 3años y a los 10años del 7,2, del 17,5 y del 30,9%, respectivamente, aumentando progresivamente en mayores de 75años. No hubo diferencias significativas en las tasas de mortalidad respecto al método de osteosíntesis. La principal complicación fue la seudoartrosis (6,2%).
ConclusionesLas fracturas periprotésicas de rodilla se asocian a altas tasas de complicaciones y de mortalidad, siendo la edad del paciente y la propia lesión factores no modificables que pueden influir en la mortalidad tras la cirugía, mientras que otras variables, como el tipo de intervención o la demora quirúrgica, no mostraron diferencias en las tasas de mortalidad en nuestro estudio.
The incidence of periprosthetic fractures of the knee is increasing due to the increase in the number of total knee arthroplasties performed, together with population aging. We found few studies that analyze mortality in our setting after surgery. Our objective was to evaluate mortality and survival after surgical treatment of periprosthetic fractures of the distal femur in our environment.
Material and methodWe conducted a retrospective observational study of a consecutive series of 97 patients surgically treated in our centre for periprosthetic knee fracture between 2007-2015, with a minimum follow-up of 12months. Diverse sociodemographic, clinical and surgical variables were analyzed. A consultation was made to the National Death Index of the Ministry of Health for the analysis of mortality and survival was analyzed using the Kaplan-Meier method.
ResultsWe reviewed a total of 97 patients with an average age of 75years, of which 86 were women and 11 were men. Of the patients, 50.5% of patients had some comorbidity. The average delay until the intervention was 3.1days. With respect to the treatment, 45 patients were operated by osteosynthesis with plate (49.5%), 40 with intramedullary nail (41.2%) and 9 with revision of the arthroplasty (9.3%). A total of 30 deaths were recorded during the follow-up, with cumulative mortality in the first year, at 3 and at 10 years of 7.2%, 17.5% and 30.9%, respectively, progressively increasing in people over 75years. There was no significant difference in mortality rates with the osteosynthesis method. The main complication was pseudoarthrosis (6.2%).
ConclusionsPeriprosthetic knee fractures are associated with high rates of complications and mortality. The patient's age and the lesion itself are non-modifiable factors that can influence mortality after surgery, while other variables such as the type of intervention or surgical delay did not show differences in mortality rates in our study.
En las artroplastias primarias de rodilla se ha descrito una incidencia de fractura que oscila entre el 0,3 y el 2,5%1-3, siendo mayor en las artroplastias de revisión, que alcanza entre el 1,6 y el 38,0%2. Debido al aumento de la esperanza de vida de los pacientes y al mayor empleo de artroplastias primarias de rodilla, es de esperar un aumento en la prevalencia de estas lesiones. Estas fracturas suelen ser el resultado de un mecanismo de baja energía, como una caída sobre la rodilla3, siendo la principal localización el fémur distal.
A pesar de la amplia bibliografía existente sobre las fracturas periprotésicas, la mayoría de las publicaciones se han centrado en resultados funcionales y radiológicos comparando los diferentes métodos de tratamiento4,5, pero disponiendo de información limitada sobre la mortalidad a largo plazo. Las fracturas periprotésicas de fémur se asocian a altas tasas de mortalidad, especialmente durante el primer año postoperatorio1,2,6-8. El riesgo de mortalidad de estas fracturas es significativamente mayor que el de las artroplastias primarias de rodilla o el de la osteosíntesis de fracturas de fémur distal9. La edad avanzada del paciente y sus comorbilidades médicas van a aumentar el riesgo de mortalidad, especialmente a largo plazo, mientras que la propia lesión, así como su tratamiento quirúrgico, tendrán especial relevancia durante el periodo postoperatorio a corto plazo6,10-12.
Generalmente los estudios sobre la mortalidad de este tipo de lesiones suelen informar de tasas de mortalidad tras un periodo determinado de seguimiento, una variable que resulta inconsistente entre los estudios, lo que dificulta la agrupación de datos y la posibilidad de comparar con otros trabajos. Este estudio tiene como objetivos determinar la tasa de mortalidad asociada a las fracturas periprotésicas de fémur distal tras diferentes tiempos de seguimiento, determinar la probabilidad de supervivencia del paciente y evaluar qué variables quirúrgicas se asocian con la mortalidad. Como objetivos secundarios se comparó la mortalidad asociada para cada tipo de tratamiento, se analizó la influencia del tiempo desde la fractura hasta la intervención, se analizó la influencia de la comorbilidad en la mortalidad, y finalmente se comparó la supervivencia en los pacientes con edad igual o menor de 75años y en los pacientes mayores de 75años.
Material y métodoPacientesSe realizó un estudio retrospectivo observacional de una serie consecutiva de 97 pacientes portadores de prótesis primaria tratados quirúrgicamente en nuestro centro por fractura periprotésica de fémur distal entre los años 2007 y 2015.
Los criterios de inclusión fueron las fracturas periprotésicas del fémur distal en pacientes portadores de una prótesis primaria de rodilla, el tratamiento quirúrgico con fijación interna (placa o enclavado intramedular) o revisión de la artroplastia y un seguimiento mínimo de 12meses.
Los criterios de exclusión fueron los pacientes sin seguimiento en nuestro hospital y las fracturas alrededor del componente protésico tibial o patelar de la artroplastia.
Se utilizó la clasificación de Lewis y Rorabeck3 para catalogar las fracturas, tratándose en 91 de los casos de fracturas desplazadas y con un implante estable (tipo2 de Lewis y Rorabeck) y 6 de los casos con implante protésico inestable (tipo3 de Lewis y Rorabeck). Los modelos protésicos que portaban fueron: 42 Triathlon Total Knee Replacement System (46,2%) (Stryker Orthopaedics, Mahwah, Nueva Jersey), 14 Vanguard Knee System (15,4%) (Zimmer Biomet, Warsaw, Indiana), 12 PFC SIGMA Knee Systems (13,2%) (Depuy Synthes, Warsaw, Indiana) y 29 Nex-Gen Complete Knee Solution (31,9%) (Zimmer Biomet, Warsaw, Indiana). En todos los casos se trataba de prótesis híbridas con cementación del componente tibial. Los datos analizados se han obtenido de la historia clínica de los pacientes.
VariablesSe recogieron datos sociodemográficos, el índice de comorbilidad de Charlson ajustado por edad13, el tipo de tratamiento quirúrgico (clavo intramedular, placa o recambio de artroplastia), la necesidad de injerto óseo y el tiempo transcurrido entre la fractura y la intervención. Para asegurar la identificación de las defunciones en nuestra cohorte durante el periodo de seguimiento se realizó una consulta al índice nacional de defunciones del Ministerio de Sanidad.
Los resultados evaluados incluyeron las tasas de mortalidad en el primer año, en los 3 primeros años y hasta 10años después de la intervención. Como objetivos secundarios se comparó la mortalidad asociada para cada tipo de tratamiento, se analizó la influencia del tiempo desde la fractura hasta la intervención, se analizó la influencia de la comorbilidad en la mortalidad y finalmente se comparó la supervivencia en los pacientes con edad igual o menor a 75años y en los pacientes mayores de 75años.
Se registraron complicaciones postoperatorias relacionadas con el procedimiento quirúrgico, incluyendo molestias con el material de osteosíntesis, infección de la herida quirúrgica, refracturas y seudoartrosis.
Técnica quirúrgica y seguimiento postoperatorioCon respecto al tipo de implante empleado para la osteosíntesis, se empleó la placa LISS para fémur distal (Synthes) o el clavo retrogrado T2 (Stryker). Las prótesis de rescate empleadas fueron la Vanguard 360 Revision Knee System (Zimmer Biomet, Warsaw, Indiana) o la prótesis Endomodel Rotational and Hinge Knee (Waldemar Link GMBH and Co, Hamburgo, Alemania). La decisión de proceder con fijación interna o recambio de la artroplastia, así como el tipo de implante utilizado, dependió del tipo de fractura y del modelo protésico implantado. En las fracturas periprotésicas con componente protésico aflojado (tipo3 de Lewis y Rorabeck) será necesario realizar un recambio de la prótesis por otro modelo con vástago, independientemente de la localización de la fractura, añadiendo injerto de banco en la mayoría de ocasiones para suplir el defecto óseo generado al retirar el implante previo. En nuestra serie se requirió el empleo de injerto de banco en los casos con mala calidad ósea o fractura muy conminuta. La cirugía se realizó una vez que cada paciente se encontrara en las condiciones médicas preoperatorias óptimas.
Tras la intervención, a los pacientes tratados con recambio de artroplastia se les permitió una carga precoz según tolerancia desde el segundo día postoperatorio, mientras que los pacientes tratados con fijación interna se mantuvieron en descarga una media de 8semanas, según el criterio tomado por su cirujano durante el seguimiento. Nueve pacientes no llegaron a realizar la carga sobre la extremidad, ya sea por complicaciones médicas o porque no deambulaban previamente a la fractura.
Análisis estadísticoPara realizar el análisis de supervivencia global se empleó el método de Kaplan-Meier, considerando como «eventos» las defunciones de los pacientes de la cohorte. Para comparar la supervivencia entre grupos de edad y de tratamiento se empleó el método Log-Rank. La significación estadística se estableció para valores de p<0,05.
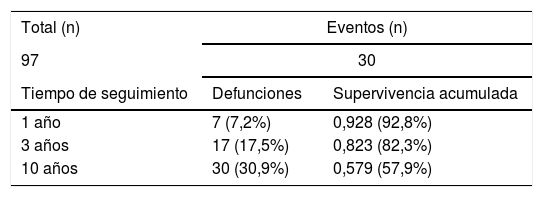
ResultadosRevisión de 97 pacientes con una media de edad de 75,1años, de los cuales 86 fueron mujeres (88,6%) y 11 fueron hombres (11,3%). El seguimiento medio fue de 61,3meses tras la intervención quirúrgica (3-130). Respecto a la comorbilidad, el 50,5% de los pacientes presentaban alguna comorbilidad, con una media de 4,38puntos en el índice de Charlson ajustado por edad (0-11). La demora media hasta la intervención fue de 3,1días (0-10). Con respecto al tipo de cirugía, 48 de los pacientes fueron intervenidos mediante reducción abierta y fijación con placa (49,5%), 40 de ellos con clavo intramedular retrógrado (41,2%) y en 9 se colocó una prótesis de revisión (9,3%). Se requirió el uso de injerto de banco en 17 casos (17,5%) (tabla 1).
Los datos de mortalidad se resumen en las tablas 2 y 3.
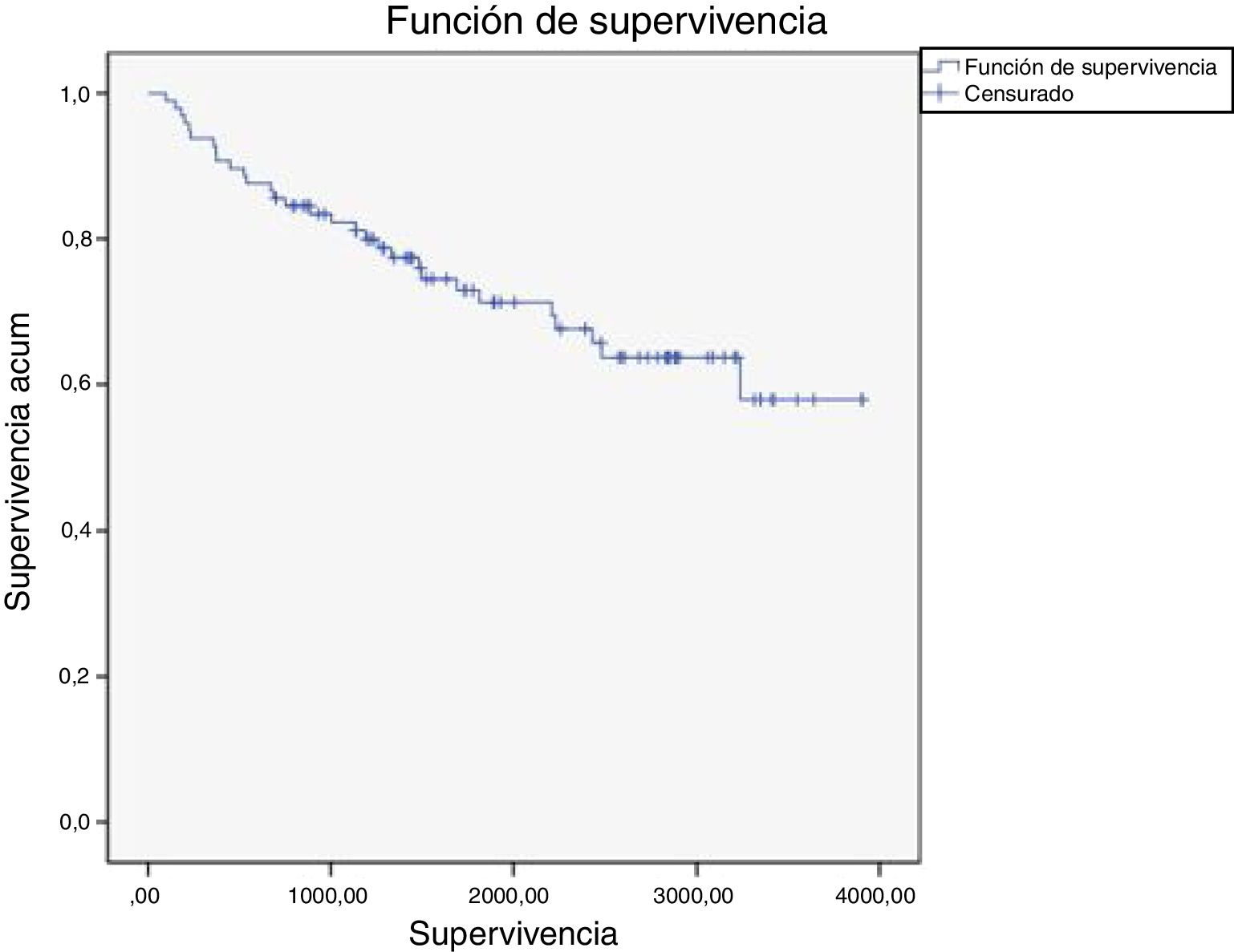
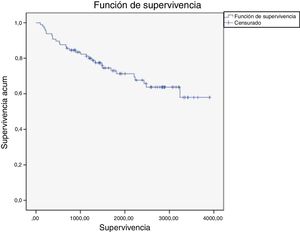
Analizando la mortalidad global de nuestra serie de pacientes, se registraron 30 defunciones del total de 97 pacientes durante el periodo de seguimiento, siendo la edad media de las defunciones de 81años. Se registró una tasa de mortalidad del 7,2% en el primer año, del 17,5% a los 3años y del 30,9% a los 10años de seguimiento. Nuestro análisis de Kaplan-Maier reveló una disminución de la supervivencia acumulada del 92,8% en el primer año, del 82,3% al cabo de los 3años y del 57,9% a los 10años. La supervivencia media estimada fue de 7,9años (intervalo de confianza al 95% de 7,1-8,7) (fig. 1).
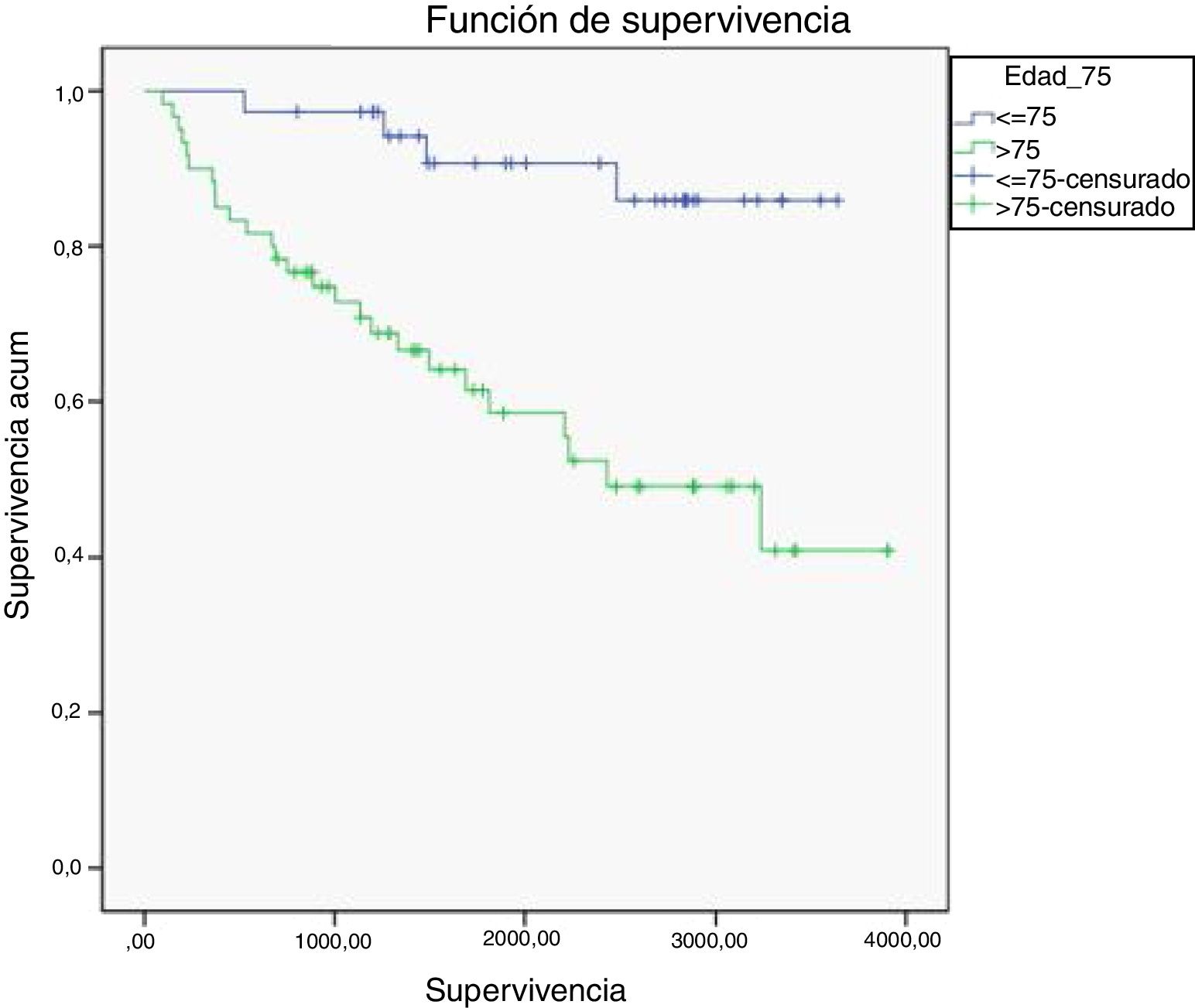
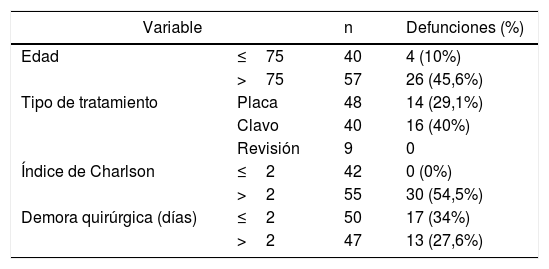
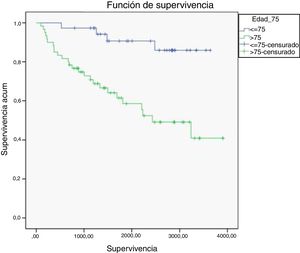
Al analizar la mortalidad según la edad durante 10años de seguimiento observamos que entre los 40 pacientes menores de 75años hubo 4 defunciones (10,0%), frente a las 26 defunciones del grupo de 57 pacientes mayores de 75años (45,6%) (p<0,001). Al comparar la supervivencia entre ambos grupos se observa una disminución más acusada de la supervivencia a lo largo del tiempo para los pacientes mayores de 75años. Tras 10años de seguimiento la probabilidad de supervivencia en los menores de 75años es del 85,9% y en los mayores de 75, del 40,9%. Las diferencias fueron estadísticamente significativas (p<0,001) (fig. 2).
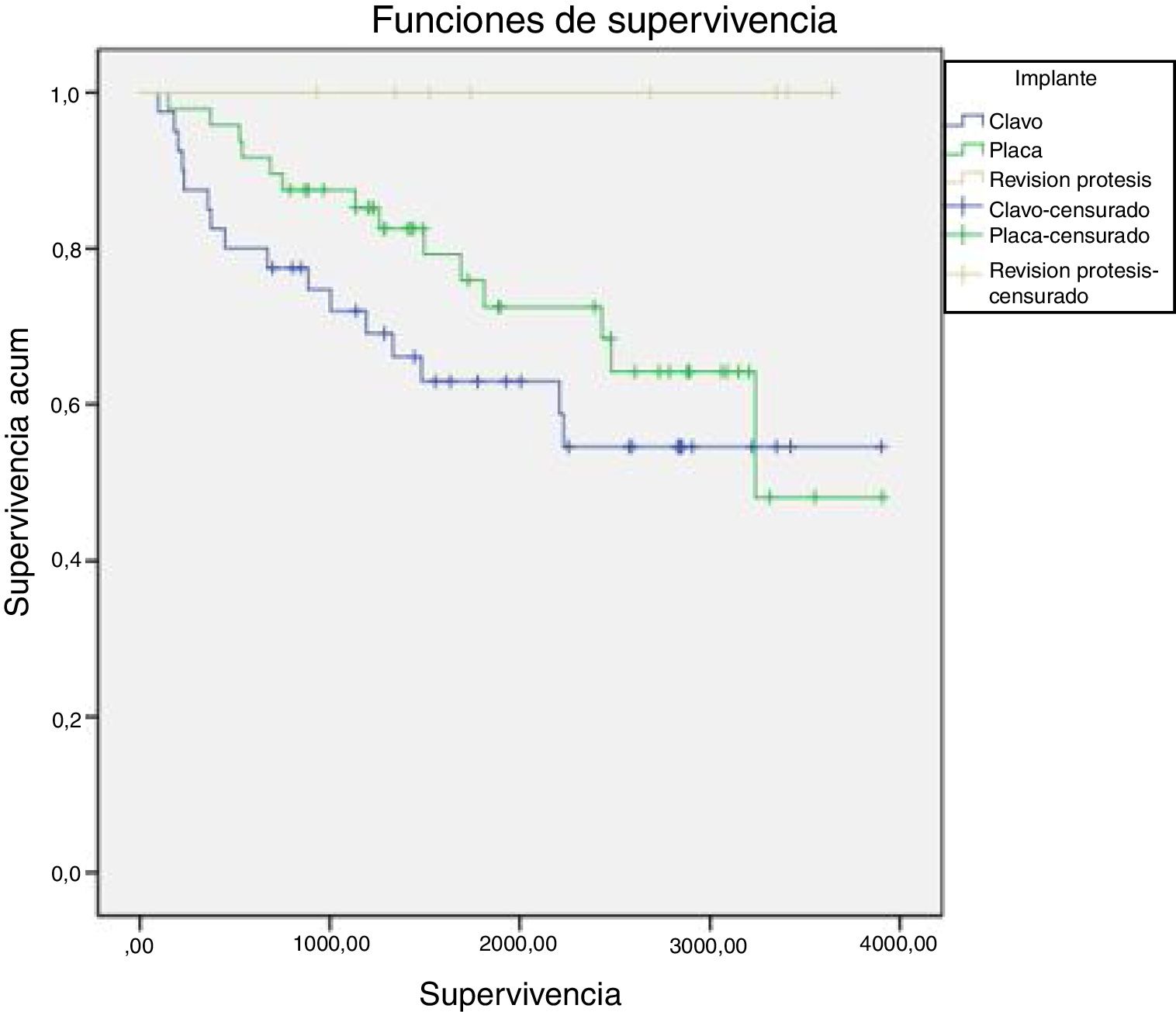
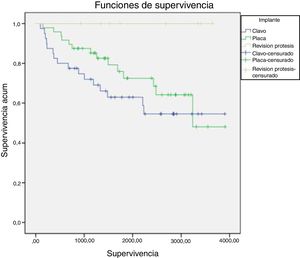
Analizando la mortalidad en función del tipo de tratamiento se registraron 14 defunciones en los 48 pacientes tratados con placa bloqueada (29,1%), y en los 40 pacientes tratados con clavo retrógrado se registraron 16 defunciones (40,0%). La supervivencia en ambos grupos de tratamiento disminuye de manera similar en el tiempo, aunque es algo mayor en los pacientes tratados con placa que en los tratados con clavo durante casi todo el periodo de seguimiento. Sin embargo, estas diferencias no fueron estadísticamente significativas (p=0,055). En el grupo de los pacientes tratados con revisión de la artroplastia no se registró ninguna defunción durante el seguimiento (fig. 3).
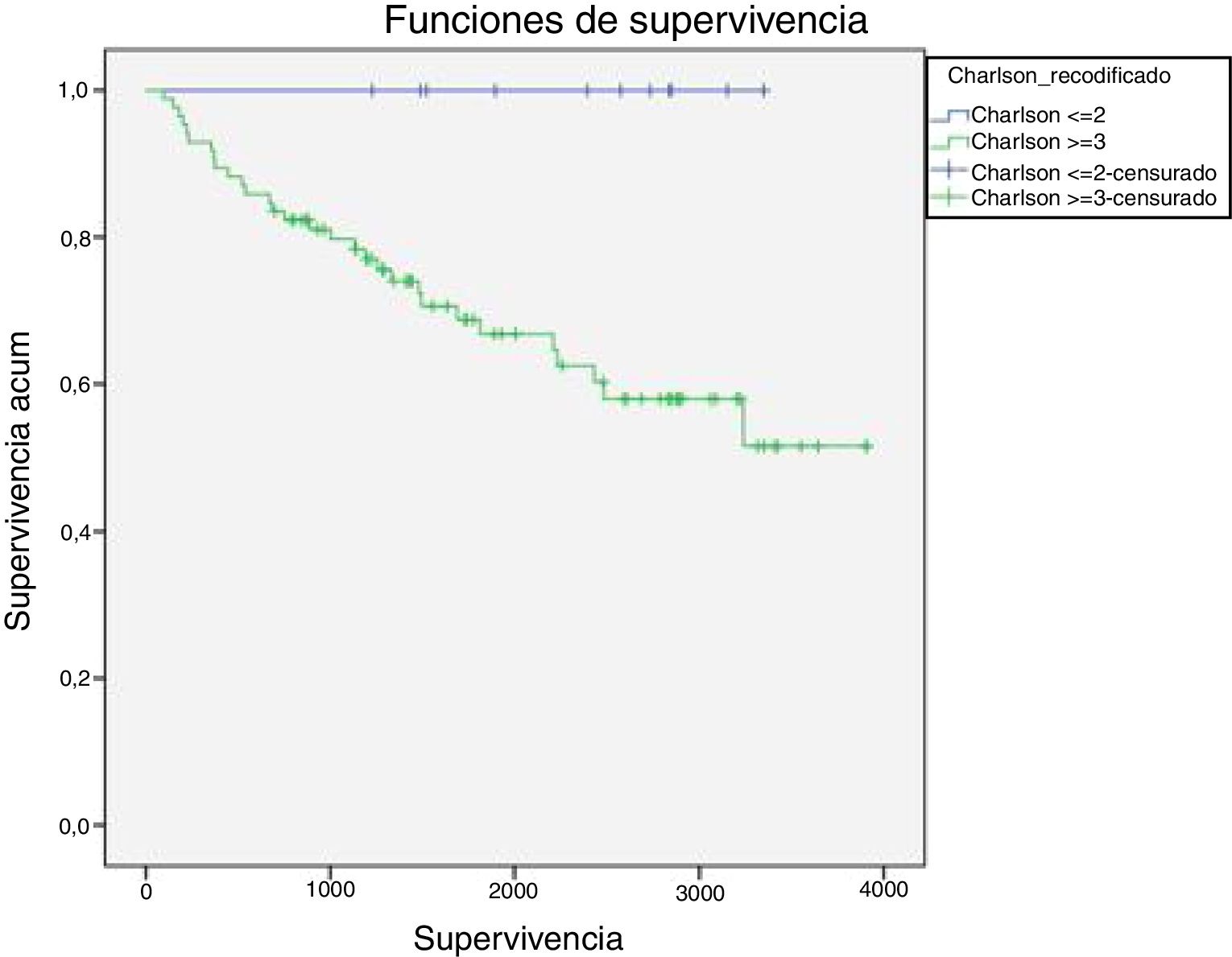
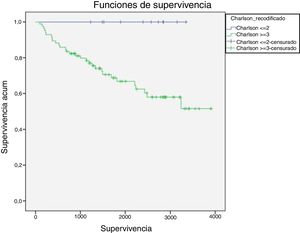
Analizando la mortalidad en función del nivel de comorbilidad, se registraron 30 defunciones en los 55 pacientes con un índice mayor o igual a 3 (54,5%), mientras que en los 42 pacientes con un índice de Charlson inferior o igual a 2 no se registraron defunciones (0%). Estas diferencias fueron estadísticamente significativas (p=0,016) (fig. 4).
Analizando la mortalidad en función de la demora quirúrgica, se registraron 17 defunciones en los 50 pacientes con una demora inferior o igual a 2días (34%), mientras que en los 47 pacientes con una demora quirúrgica mayor a 2días se registraron 13 defunciones (27,6%). Estas diferencias no fueron estadísticamente significativas (p=0,532).
Reintervenciones y complicacionesRespecto a las principales complicaciones, se registraron un total de 6 reintervenciones por seudoartrosis (6,2%), dos casos de fracturas peri-implante (2,1%) y un caso de infección de herida quirúrgica (1,0%). Todos los casos de reintervención por seudoartrosis fueron por causa aséptica (cuatro de ellos se dieron en pacientes intervenidos mediante fijación con placa y dos en casos con enclavado intramedular retrógrado). Los dos casos de fracturas peri-implante sucedieron en pacientes con placa. Finalmente hubo un caso de reintervención por molestia con el material de osteosíntesis (1,0%) (protuberancia de tornillo distal en la placa). Debido al carácter retrospectivo de nuestro estudio no se recogieron complicaciones no relacionadas directamente con el acto quirúrgico, como úlceras por presión, infecciones del tracto urinario, trombosis venosa, neumonía, etc. Estas variables no podían ser evaluadas con precisión y, por lo tanto, fueron excluidas.
DiscusiónLas fracturas periprotésicas y su tratamiento suponen una importante agresión al paciente, y existen altas tasas de complicaciones descritas en la bibliografía (entre el 17 y el 71%, según las series)1-3,6,7, así como de mortalidad (entre el 3 y el 58%)2. Hemos de matizar que, a pesar de que la mortalidad es elevada, la edad media de los pacientes que fallecieron en nuestro estudio fue de 81años, por lo que, aunque consideramos que la fractura pudo ser el elemento desestabilizador, las enfermedades y el estado general previos también tienen mucha importancia14-16.
Las fracturas periprotésicas ocurren de media a los 6,3años tras la cirugía de reemplazo articular6. Varios estudios han informado que las fracturas periprotésicas del fémur distal pueden tener un riesgo de mortalidad similar o mayor que las fracturas de cadera6,17. Del mismo modo, Streubel et al.9 mostraron que las fracturas del fémur distal sobre artroplastia total de rodilla conllevan un riesgo de mortalidad significativamente mayor que las fracturas de fémur distal nativas. Esto es de especial relevancia, ya que los datos recientes han demostrado que hasta la mitad de las fracturas distales de fémur ocurren en presencia de una prótesis total de rodilla. Sin embargo, Lizar-Utrilla et al.18 realizaron un estudio comparando un grupo de 28 pacientes con fracturas periprotésicas de rodilla frente a otro de 28 pacientes con artroplastia primaria de rodilla, encontrando tasas similares de supervivencia y de complicaciones en ambos grupos tras 5años de seguimiento tras la intervención.
Existen pocos estudios sobre la mortalidad a largo plazo en las fracturas periprotésicas de fémur distal. Kolb et al.19 reportaron una mortalidad en un seguimiento medio de 46meses del 13% para un grupo de 23 pacientes con fractura periprotésica de rodilla tratados con fijación mediante placa bloqueada. Streubel et al.9 estudiaron una cohorte de 48 pacientes mayores de 60años con fracturas periprotésicas de fémur distal tratados con placas femorales bloqueadas, objetivando unas tasas de mortalidad de 8% a los 30días, del 24% a los 6meses y del 27% a un año. Drew et al.20 determinaron una tasa de mortalidad asociada a las fracturas de fémur distal periprotésicas del 27%. Otro estudio llevado a cabo por Shields et al.21 informó de una tasa de mortalidad al año del 18,6% en pacientes con fracturas periprotésicas de fémur distal con una edad media de 81años. Otro estudio realizado por Hoellwarth et al.1 comparó la mortalidad entre un grupo de pacientes tratados con osteosíntesis con placa y otro tratado con recambio protésico, obteniendo una mortalidad al año del 22% frente a 10%, con una edad media de los pacientes fallecidos de 85años. Gracia Ochoa et al.2 analizaron 34 fracturas periprotésicas de fémur, describiendo una tasa de mortalidad global del 18%. En nuestro estudio se registró una tasa de mortalidad al año más baja, aunque a largo plazo la tasa de mortalidad se equipara con la registrada en otros estudios.
Algunos estudios han relacionado la edad de 7022, 7823 u 85 años24 como puntos de inflexión para el aumento de la mortalidad. Nosotros decidimos establecer dos grupos de edad para comparar la mortalidad y la supervivencia a lo largo del tiempo tomando como punto de corte los 75años, observándose una mortalidad a los 10años mucho mayor para los pacientes mayores de esta edad. Las diferencias fueron estadísticamente significativas (p<0,001). Hay que indicar también que la comorbilidad asociada en los pacientes mayores de 75años también fue más elevada (ICC 5,1 vs 3,4). Además, al analizar la influencia de la comorbilidad en la mortalidad, objetivamos que el total de las defunciones de nuestro grupo de estudio sucedió en pacientes con un ICC>2, mientras que en los pacientes con ICC≤2 no se registró ninguna defunción. Estas diferencias fueron estadísticamente significativas (p=0,016). Por tanto, la edad del paciente y su comorbilidad asociada son factores que van a influir en la mortalidad tras este tipo de lesiones.
Estudios como el de Ruder et al.24 y Hoellwarth et al.1 también analizaron la mortalidad en función del tipo de tratamiento, comparando un grupo de pacientes tratados con fijación interna con placa frente a otro grupo tratado mediante recambio protésico, no encontrando diferencias estadísticamente significativas en las tasas de mortalidad. En nuestro estudio tampoco se encontró una diferencia estadísticamente significativa en las tasas de mortalidad con respecto al método quirúrgico empleado. En un estudio realizado por Parrón et al.25 concluyeron que el enclavado intramedular retrógrado para el tratamiento de fracturas periprotésicas de fémur distal es una técnica que proporciona buenos resultados con un índice bajo de complicaciones.
Antes de la cirugía de estas lesiones es necesario establecer un equilibrio entre la necesidad de una optimización clínica preoperatoria y los riesgos asociados a la demora quirúrgica y al encamamiento prolongado6,17,26, por lo que algunos autores proponen el tratamiento conservador para las fracturas poco o nada desplazadas27. Se ha descrito que un retraso en la cirugía de más de 2días tras la fractura también se asocia con un aumento de la mortalidad1,28. Sin embargo en nuestro estudio no encontramos una diferencia estadísticamente significativa con respecto a la demora quirúrgica (p=0,532).
Este estudio presenta las limitaciones propias de un estudio retrospectivo, sobre todo en cuanto a la recogida de datos se refiere, además de ser un grupo heterogéneo en el tipo de fractura y en el tratamiento realizado y con un número relativamente pequeño de casos, ya que, aunque en aumento, las fracturas periprotésicas no son muy frecuentes. Tampoco se realizó un análisis exhaustivo de la funcionalidad y de la satisfacción clínica de los pacientes tras la cirugía debido a la falta de información en algunas historias clínicas; no obstante, el principal interés de nuestro estudio fue el análisis de la mortalidad y de la supervivencia.
ConclusionesEl manejo de las fracturas periprotésicas de rodilla sigue siendo un desafío, con tasas de complicaciones y de mortalidad muy elevadas; la edad del paciente y la propia lesión son factores no modificables que pueden influir en la mortalidad tras la cirugía, mientras que otras variables, como el tipo de osteosíntesis o la demora quirúrgica, no mostraron diferencias significativas en las tasas de mortalidad en nuestro estudio.
Nivel de evidenciaNivel de evidencia IV.
Conflicto de interesesSin conflicto de intereses.