El período embrionario se extiende a lo largo de los 2 primeros meses de la gestación y corresponde a la formación del cuerpo y sus diferentes órganos. Durante los 7 meses siguientes, que corresponden al período fetal, los órganos sufrirán prácticamente sólo los fenómenos de maduración y el crecimiento. Es así como a las 4 semanas todos los somitos estarán presentes y aparecen los bosquejos de los miembros, que terminan su morfogénesis a las 10 semanas. Es en la sexta semana cuando aparecen los primeros centros de cartílago, que van a osificarse a partir de la séptima semana. Los músculos se formarán durante el período siguiente de la quinta a la octava semana. Es durante este período embrionario cuando se producen las malformaciones del raquis y los miembros y cuando el embrión mide de algunos milímetros hasta 3 cm al final del segundo mes de la gestación1,2.
Entre los mecanismos que llevan a una malformación (embriopatología) están los llamados errores de programación, que son la causa más precoz e incluye algunas polidactilias, sindactilias y duplicaciones de pulgar determinadas genéticamente. Suelen ser bilaterales y están asociadas a otras malformaciones, conformando síndromes3,4.
También se pueden producir las malformaciones del pulgar por una inhibición de la fase inicial de la morfogénesis del miembro, con una alteración en la formación del bosquejo del miembro, y como no existen sistemas de corrección, la morfogénesis continuará para elaborar los elementos que considere «más importantes» y suprimir los que parezcan «accesorios». Estas leyes de regulación podrían ilustrar la agenesia de peroné, la sinóstosis radio-cubital y la hipoplasia o agenesia radial. En la mano, generalmente, el tercer radio es el que se considera prioritario, por lo que la agenesia de los radios será en el siguiente orden: 5.o, 1.o, 2.o y 4.o y también estarán ausentes los otros derivados del mesénquima correspondientes (huesos, músculos, vasos).
Por su lado, en la inhibición tardía durante la morfogénesis, la anomalía clínica es menos estereotipada y no corresponde al resultado de la regulación de un déficit en el mesénquima. Un radio puede estar ausente, pero no siempre será el «menos importante». Una hipoplasia puede estar muy localizada y pueden existir clinodactilias, falange delta, sinóstosis de formas variadas e hipoplasias menores.
Los desórdenes de la relación entre el epiblasto y el mesénquima producen clínicamente anomalías en la mano o el pie, que resultan de la acción del epiblasto sobre un mesénquima no determinado. Por ejemplo, los dedos muy rudimentarios, muy pequeños, con esbozos de uñas o pequeñas falanges distales hipoplásicas. El casquete apical del miembro en formación también influye en algunas polidactilias, duplicaciones y anomalías de las faneras.
En ocasiones se destruye el bosquejo o esbozo de miembro, cuando la embriogénesis y la morfogénesis se desarrollan. No podemos olvidar que estas malformaciones repercuten sobre todo el grupo familiar y su entorno y con el crecimiento, el niño toma conciencia de su defecto y limitaciones. Pueden producirse diferentes trastornos psicológicos y cabe la posibilidad de que se agraven con las cirugías en los primeros años de vida.
La sindactilia es la anomalía de la mano más frecuente, variando entre 1/1.650 y 1/3.0002. Las polidactilias o duplicaciones se presentan entre 1,2/1.000 y 13,5/1.000, existiendo diferencias raciales. Las polidactilias postaxiales se dan más en la raza negra, mientras que las preaxiales se ven más en las razas amarillas y blancas. La clinodactilia presenta diferencias raciales. El 21% de los niños japoneses presenta algún grado de clinodactilia frente a un 1% de la población americana blanca y negra. Las aplasias centrales de los dedos ocupan alrededor del 5% de las anomalías congénitas de los dedos de la mano3,4.
El síndrome relacionado con las malformaciones congénitas de la mano más frecuente es el síndrome de Poland o la malformación de la mano asociada a una aplasia-hipoplasia del músculo pectoral mayor, asociado o no a otras alteraciones regionales.
La hipoplasia y aplasia del dedo pulgar son deformidades congénitas que incapacitan funcionalmente de por vida. En los casos más leves es posible la reconstrucción transfiriendo el músculo abductor digiti minimi y liberando el primer espacio o comisura interdigital. Sin embargo, en los casos más graves la única posibilidad es la pulgarización. Por su parte, la hipoplasia intermedia presenta algunos casos más graves con ausencia de la articulación trapecio-metacarpiana y la mayor parte del primer metacarpiano (MC) que requieren la amputación y posterior pulgarización3,5.
Cuando la aplasia del MC es limitada y el pulgar tiene un buen tamaño se puede indicar una técnica compleja que incluye la transferencia libre de la falange, después de un alargamiento, y la transposición del músculo abductor digiti minimi.
HIPOPLASIAS Y APLASIAS DEL PULGAR
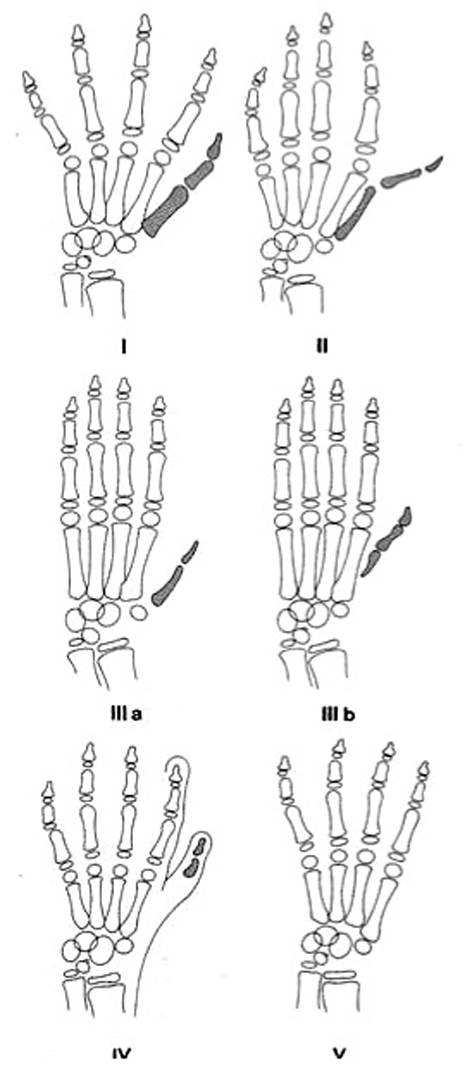
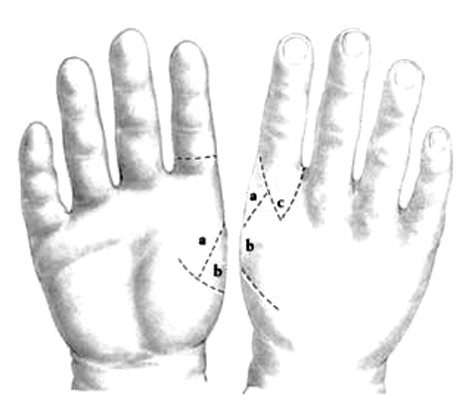
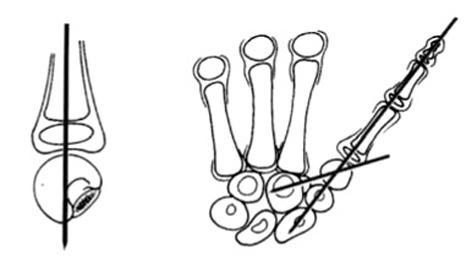
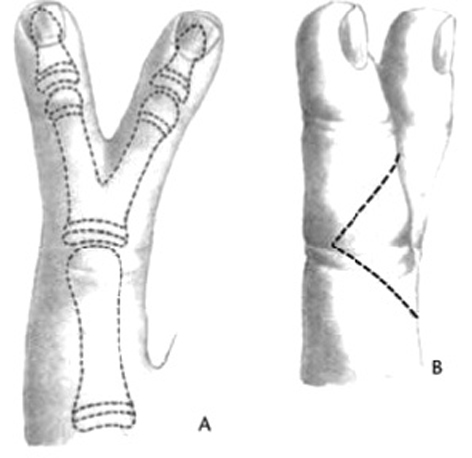
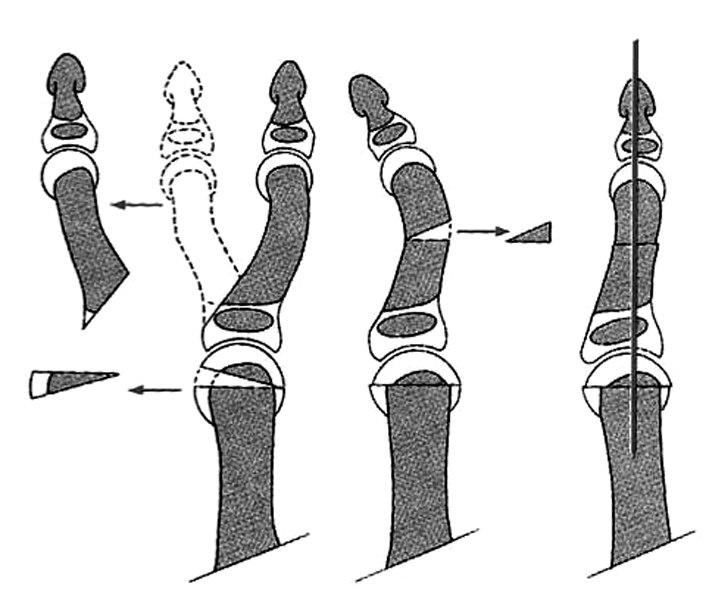
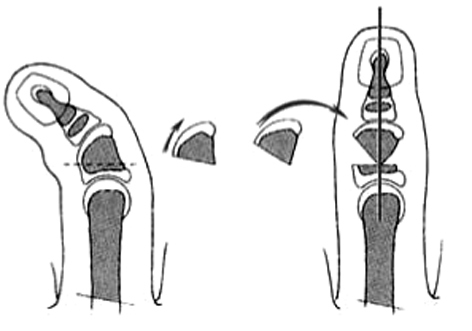
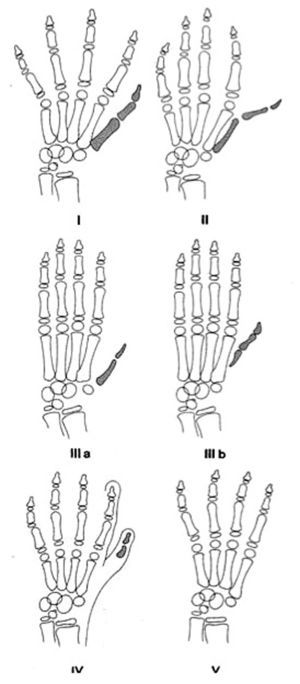
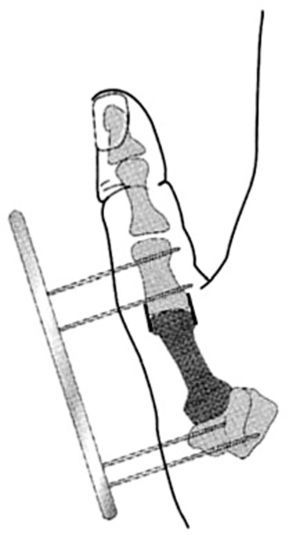
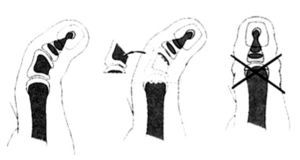
La hipoplasia del pulgar provoca una incapacidad grave que, en la mayoría de los casos, requiere de tratamiento. Las indicaciones están basadas en varias clasificaciones, pero las más utilizadas son las de Müller6 y Blauth7, que se basan en el aspecto radiológico y las anomalías de los tejidos blandos (fig. 1).
Figura 1. Clasificación de las hipoplasias del pulgar (Müller W6 y Blauth W7)
La hipoplasia tipo I no precisa ningún tratamiento especial, aunque la inestabilidad de la articulación metacarpo-falángica (MF) puede requerir de algún tratamiento cuando el niño crece.
La hipoplasia tipo II es la hipoplasia del pulgar más característica con ausencia de músculos de la eminencia tenar, contractura de la primera comisura e inestabilidad de la primera articulación MF. La mejora puede ser espectacular, tratando estas anomalías simultáneamente y tempranamente, entre los 12 y 18 meses de edad.
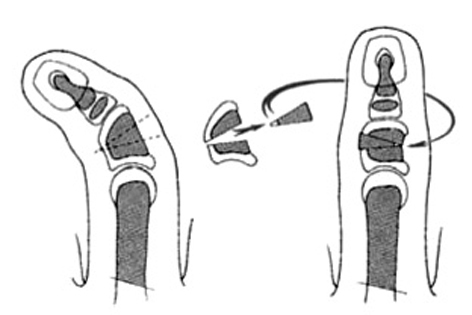
La hipoplasia tipo III es intermedia entre los tipos I y II. La característica principal es la aplasia parcial del primer metacarpiano. Manske y McCarroll8 consideran los subtipos IIIA y IIIB. La diferencia está en la conservación de la articulación trapecio-metacarpiana en la IIIA, que permite la reconstrucción. Se han tratado los pacientes de la tipo III con las transferencias microvasculares de una articulación de un dedo del pie5. Estos manejos no están exentos de riesgo y los resultados cosméticos son discutibles, pero los responsables de algunos pacientes no aceptan el sacrificio de dedo pulgar, aparentemente utilizable, y su reemplazo por un índice.
En las hipoplasias de tipo IV y V no es posible la reconstrucción directa y estaría indicada la pulgarización.
Técnicas de reconstrucción de las hipoplasias y aplasias del pulgar
Técnica de reconstrucción de la hipoplasia del pulgar tipo II
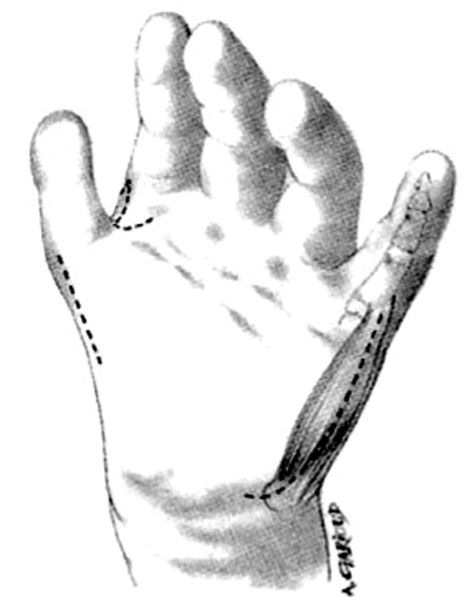
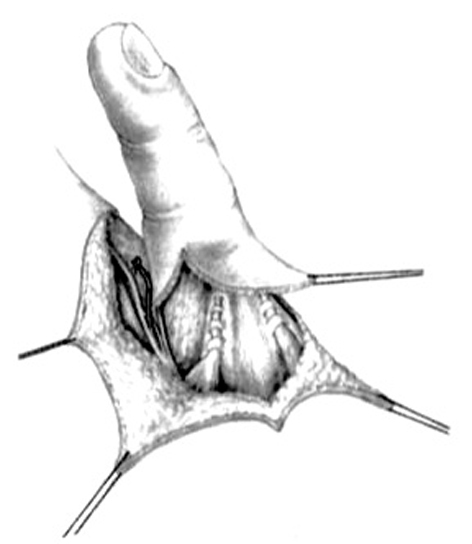
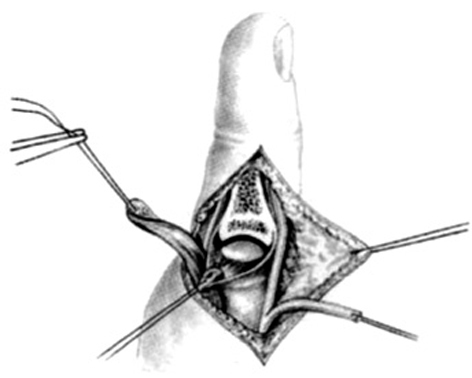
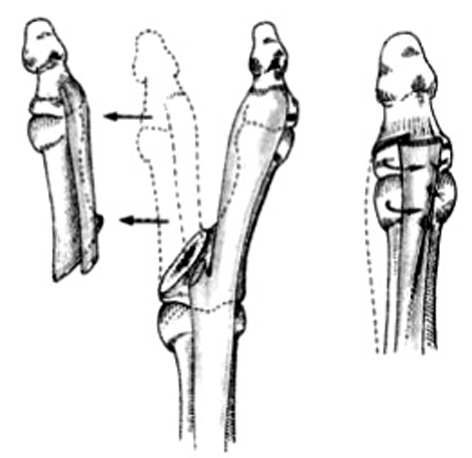
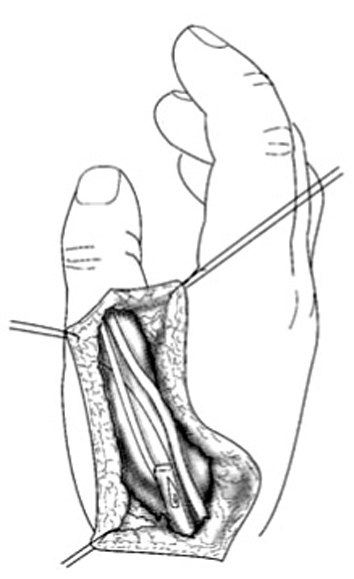
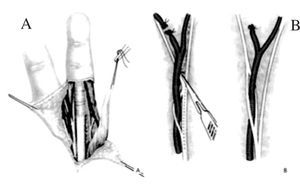
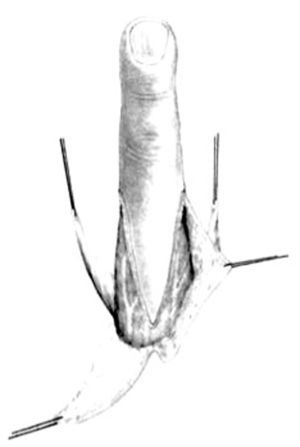
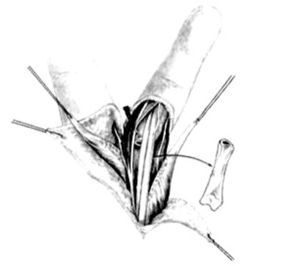
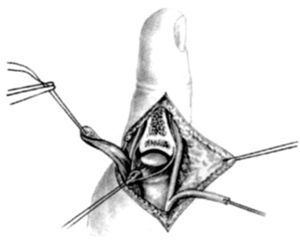
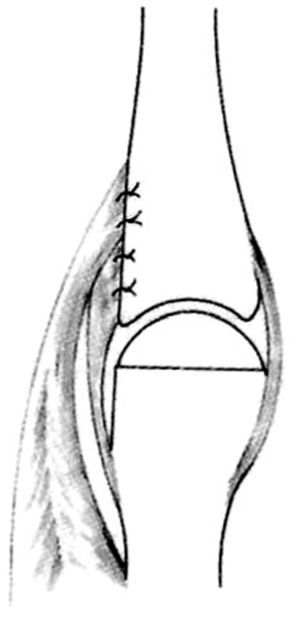
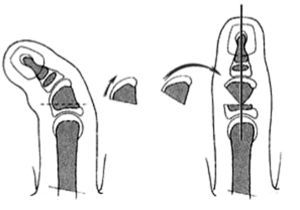
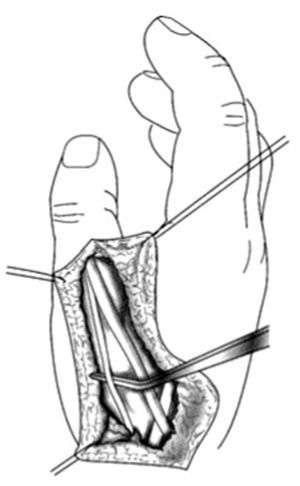
Las incisiones se hacen en el lado cubital de la palma, en la cara anterior de la eminencia del tenar y en el primer espacio interdigital (Z plastia) (fig. 2). En el primer espacio se aborda la articulación MF y se lleva a cabo una reconstrucción simple del ligamento. En los niños muy pequeños, la reconstrucción completa por plastia transósea es ineficaz o peligrosa para el cartílago de crecimiento. La fijación se puede aflojar con el tiempo, pero siempre puede reconstruirse cuando sea necesario1,9.
Figura 2. Incisiones a realizar en la hipoplasia de pulgar tipo II.
En el lado cubital de la palma, la incisión se hace sobre el músculo abductor digiti minimi. Se abre la fascia y se separa el músculo desde el flexor digiti minimi. La disección se procede distal al tendón del músculo abductor digiti minimi que se inserta en la cabeza del quinto MC. Se corta el tendón de inserción y se reinserta en la falange proximal. El tendón se desune y, de manera progresiva, el músculo se aísla proximalmente. La disección elimina algunas ramas vasculares pequeñas, principalmente posteriores, y se detiene cuando aparece el paquete neurovascular. La piel de la palma se tuneliza para pasar el músculo hacia el pulgar, donde se inserta en los remanentes de la musculatura tenar o en la vaina extensora. La inserción debe realizarse en el primer MC y no en la falange proximal, para no agravar la inestabilidad de la articulación y crear un valgo permanente.
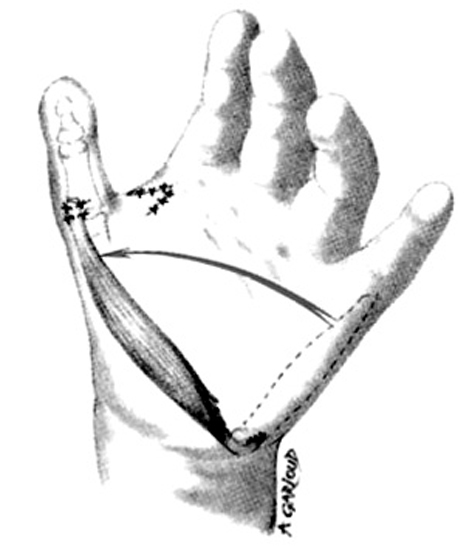
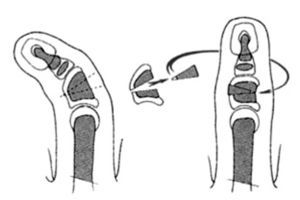
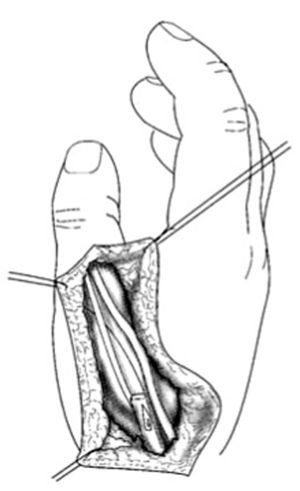
En algunos casos, el músculo no es lo suficientemente largo para alcanzar el dedo pulgar. En ese caso se recomienda despegar la inserción proximal, en el pisiforme, del músculo abductor digiti minimi. Esto dará la longitud deseada pero puede dañar la vascularización, por lo que se recomienda efectuar una separación parcial y proteger el pedículo de la tensión excesiva (fig. 3).
Figura 3. Aspecto después de realizada la ampliación de la primera comisura y haber sido transferido el músculo abductor digiti minimi. (hipoplasia del pulgar tipo II).
La incisión cubital y las Z plastias se cierran con suturas reabsorbibles. El tendón de músculo abductor digiti minimi se inserta con suturas no reabsorbibles y se cierra la piel. La inmovilización es difícil en una mano pequeña, por lo cual se pueden suturar las uñas del pulgar y del cuarto dedo para mantener una posición adecuada. Los vendajes permanecerán durante un mes y después se retirarán para comenzar la movilización.
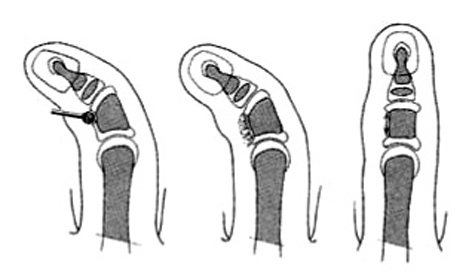
Alargamiento y estabilización del pulgar en las hipoplasias tipo IIIA
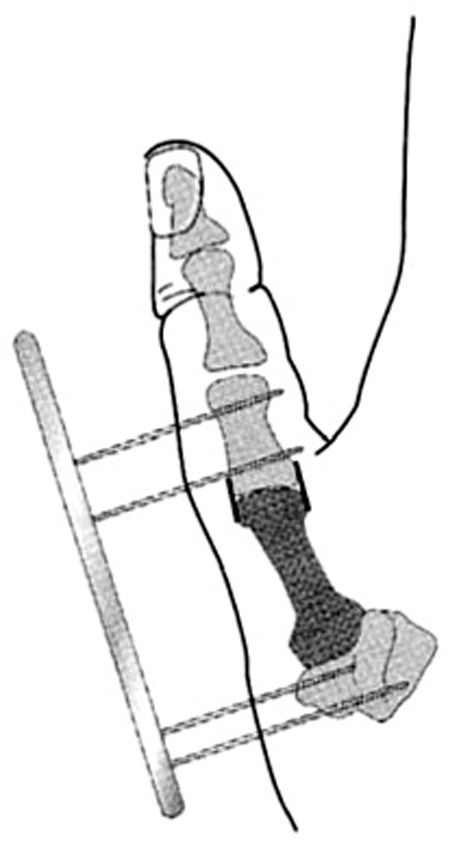
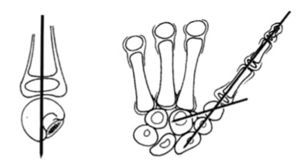
En una primera fase se coloca un fijador externo pequeño en el dedo pulgar, insertando los clavos proximales en los huesos carpianos para realizar el alargamiento durante dos o tres semanas, pues no es necesario alargar más de 2 ó 3 cm10.
En la segunda fase, se reseca una falange de un dedo del pie, generalmente la falange proximal del cuarto dedo del pie, y se coloca en el defecto del pulgar. Con una incisión dorsal, se separa el tendón del músculo extensor de los dedos del pie y se desinsertan los ligamentos proximales y distales y se extrae la falange, teniendo cuidado para no dañar los tendones flexores. Los tendones flexores y extensores se deben suturar juntos para evitar un mayor acortamiento11.
La falange extraída en el pie se coloca en el defecto del pulgar y se reconstruye la articulación carpo-metacarpiana proximal, preservando el cartílago articular. Distalmente, se reseca el cartílago articular asegurando la estabilidad con una aguja de Kirschner longitudinal12.
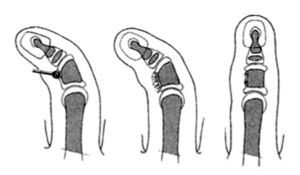
Se retira, finalmente, el fijador y se deja la aguja durante 5-6 semanas (fig. 4). La transferencia del músculo abductor digiti minimi puede hacerse en el mismo tiempo quirúrgico que el trasplante de la falange del dedo del pie o en un tiempo posterior.
Figura 4. Hipoplasia del pulgar tipo II. Alargamiento del pulgar y estabilización con una falange de un dedo (en hipoplasias tipo III A).
Pulgarización del índice
En las hipoplasias más graves, tipo IV o V, y en algunas hipoplasias tipo III, la única solución razonable es la pulgarización. La valoración preoperatoria del paciente es importante y puede ayudar a predecir el resultado1,2.
Los dedos pueden ser completamente flexibles o parcialmente rígidos. En la mano zamba radial, esta rigidez es parte de la enfermedad y los dedos más radiales son los menos móviles. Esta falta de movilidad también será la señal de ausencia de musculatura intrínseca y, a menudo, de anomalías vasculares.
Es importante anotar los dedos que utiliza el niño espontáneamente para la prehensión en el preoperatorio. Frecuentemente el dedo índice está ligera y naturalmente rotado, pues lo usa como un dedo pulgar, lo cual ayuda a la formación del nuevo patrón prensil después de la operación.
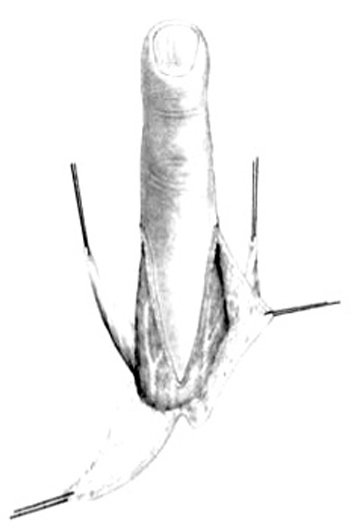
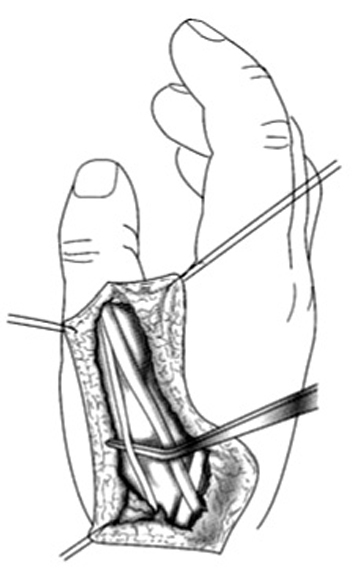
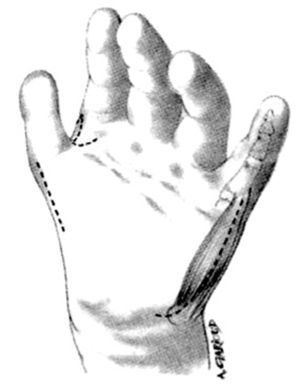
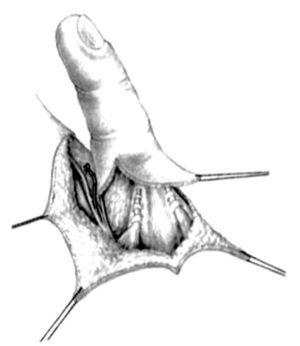
Nosotros usamos una incisión circular en el dedo índice, casi a la altura de la articulación interfalángica proximal (IFP), con un colgajo triangular posterior y una incisión oblicua palmo-radial, en la implantación del nuevo pulgar. Estas dos incisiones están unidas lateralmente por una incisión longitudinal (fig. 5).
Figura 5. Incisiones para la pulgarización del índice.
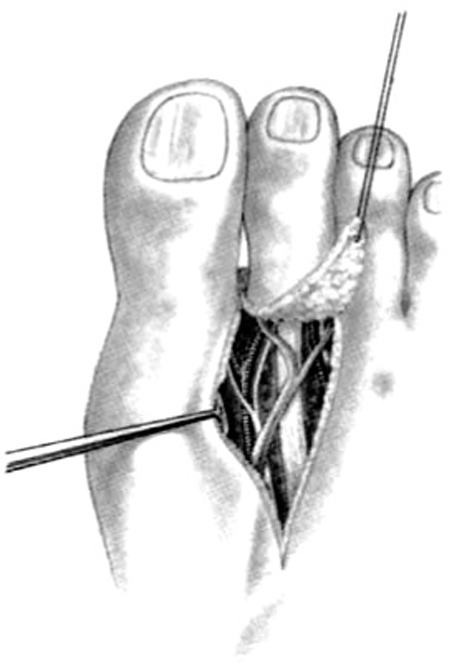
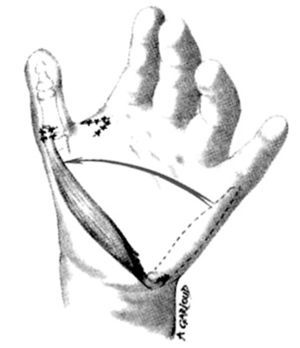
Primero se levanta el colgajo palmar hasta la mitad, para explorar el pedículo neurovascular radial que en muchos casos es hipoplásico, con un buen nervio, pero una arteria hipoplásica o ausente que, aunque anormal, debe conservarse cuidadosamente. A continuación, se levanta el resto del pedículo de la palma, procedimiento complicado pues hay muchas adherencias a la fascia profunda. El pedículo lunar se debe conservar siempre.
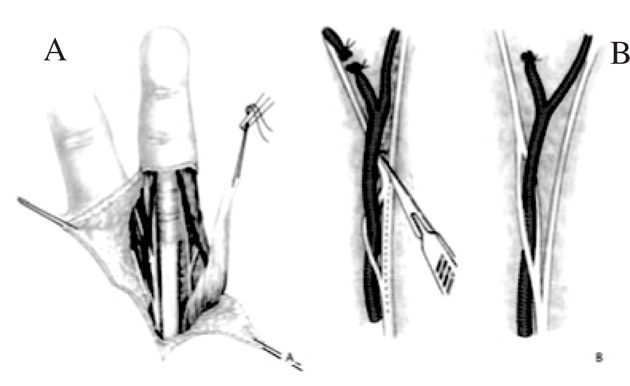
Se expone el pedículo intermetacarpiano para liberarlo progresivamente sobre la división distal del nervio y la arteria. Se diseca la división arterial y se secciona la rama del tercer dedo, usando pequeños clips vasculares. Esta disección, al igual que la del nervio, se efectúa con instrumental microquirúrgico. Los dos nervios se deben separar lo más proximalmente posible. La limitación es normalmente debida al ojal (boutonnière) neurovascular. Estos ojales son muy comunes y requieren una disección intraneural para evitar lesiones (fig. 6).
Figura 6. Pulgarización del índice: (A) Disección de músculo y pedículo vascular. (B) En algunos casos la arteria pasa a través del nervio, complicando la disección (ojal de Hartmann).
Cuando los pedículos están libres y aislados, el colgajo dorsal se eleva donde la red venosa es más profunda. Se realiza un segundo plano de disección entre los tendones extensores y el hueso, mientras que se conserva el plano intermedio con los tendones y la red venosa (fig. 7). Se ligan las ramas venosas de la segunda comisura que se dirigen hacia el dorso de la mano, dejando sólo el drenaje del dedo índice.
Figura 7. Imagen que muestra cómo se deben preservar las venas dorsales en la pulgarización del índice.
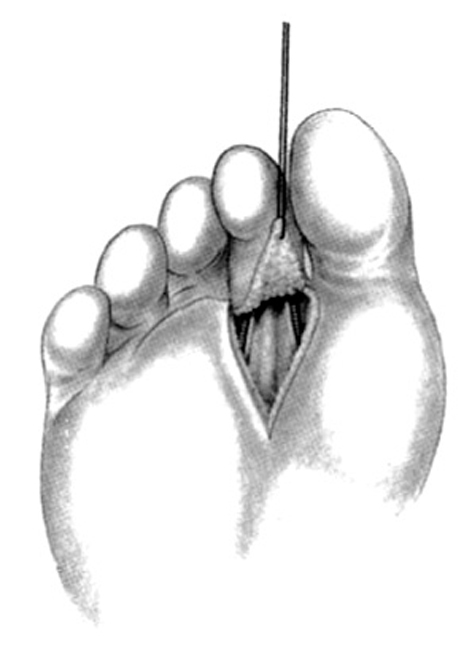
Con los dos colgajos ya elevados y los pedículos aislados, se realiza una incisión en la palma que permita la liberación de los tendones flexores hasta la polea A3. A cada lado del dedo se disecan los músculos interóseos hasta su inserción, que se seccionan y se coloca una sutura de nylon en cada extremo. El músculo cubital se encuentra siempre en la mano zamba radial con rigidez digital, pero el músculo radial puede estar ausente o ser hipoplásico.
A continuación se libera el MC completamente hasta su base y sujetando el hueso con una pinza se abre y luxa la articulación carpo-metacarpiana. Como el trapecio está ausente habitualmente, se utiliza la superficie articular del trapezoide como nueva articulación carpo-metacarpiana.
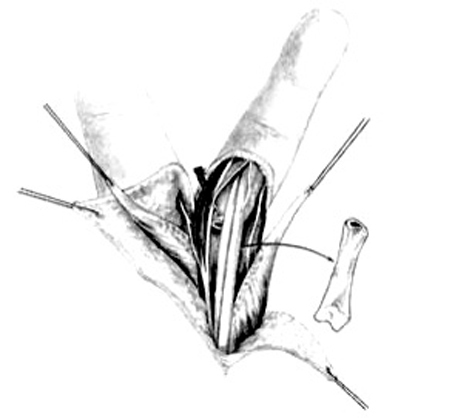
En los casos de rigidez grave del índice y de los otros dedos, el nuevo pulgar debe ser más largo. En vez de luxar la articulación, se preservan los 5 mm proximales del segundo MC y se realiza una osteotomía a este nivel. Luego se reseca el MC hasta su cuello, que se corta con una pinza de Liston (fig. 8).
Figura 8. Imagen que muestra cómo se reseca el segundo metacarpiano, conservando su cabeza (pulgarización del índice).
La cabeza del MC se curetea completamente. Este procedimiento es muy importante, pues es necesaria la remoción completa del cartílago de crecimiento del MC para evitar el crecimiento excesivo del nuevo pulgar.
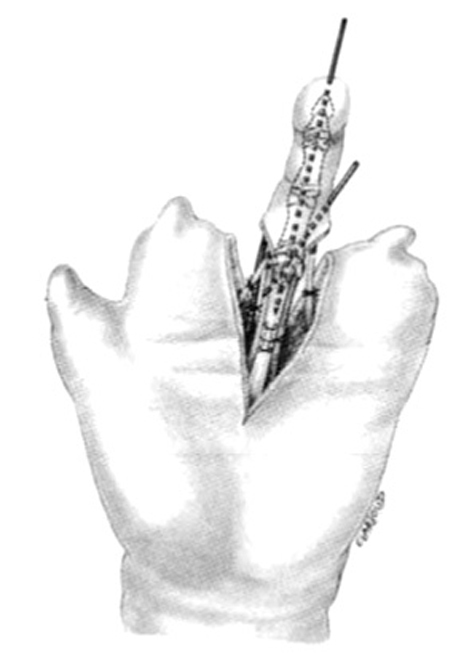
El dedo es rotado y fijado en su posición. La cabeza del MC se hiperextiende según lo descrito por Buck-Gramcko2 y el pulgar se fija con una aguja de Kirschner longitudinal y otra oblicua en abducción y 120° de rotación (fig. 9). Los músculos interóseos se insertan en las bandas laterales del aparato extensor a cada lado del colgajo dorsal. En ocasiones, después de fijar el dedo, se encuentra una gran discrepancia entre la longitud de los dos músculos. El más largo se puede tunelizar por debajo de la piel dorsal y fijado al otro, con 2 ó 3 puntos de sutura no reabsorbible (fig. 10).
Figura 9. Pulgarización del índice. Después hay que fijar la articulación en hiperextensión, como describe Buck-Gramcko2.
Figura 10. Pulgarización del índice. Posteriormente se reconstruye el extensor del pulgar.
Los colgajos son suturados para formar la nueva comisura y la eminencia tenar. Hay siempre mucha piel, por lo que es necesario resecar una parte según las necesidades de cada caso. Se desinfla el manguito de isquemia para verificar la irrigación del dedo y para evitar hematomas (fig. 11).
Figura 11. Imagen que muestra cómo se suturan los colgajos de piel en la pulgarización del índice.
Los vendajes se conservan durante tres semanas y el pulgar estará cubierto durante 5 semanas, después de las cuales se extraen las agujas para iniciar la movilización, aunque se requieren varios meses para lograr una buena movilidad y uso del nuevo pulgar, pues como en la técnica para los niños más pequeños, los tendones no se acortan y se requieren de 6 a 8 meses para recuperar la flexión y la extensión completas.
Transferencia del dedo del pie para las amputaciones amnióticas
En las amputaciones amnióticas, el pulgar suele estar intacto y si hay una afectación, la amputación es distal a la articulación MF. La situación es completamente diferente a la de un pulgar hipoplásico. La articulación carpo-metacarpiana está preservada, los músculos tenares son activos y el MC está casi completo. Como los otros dedos se encuentran comprometidos y frecuentemente amputados, no es posible la pulgarización y el mejor procedimiento reconstructivo será la transferencia del dedo, si es posible, del pie que frecuentemente es anormal. Sin embargo, a diferencia de la mano aplásica, los vasos, tendones y nervios tienen un tamaño normal proximalmente al nivel de la amputación, como ocurre en los casos de etiología traumática.
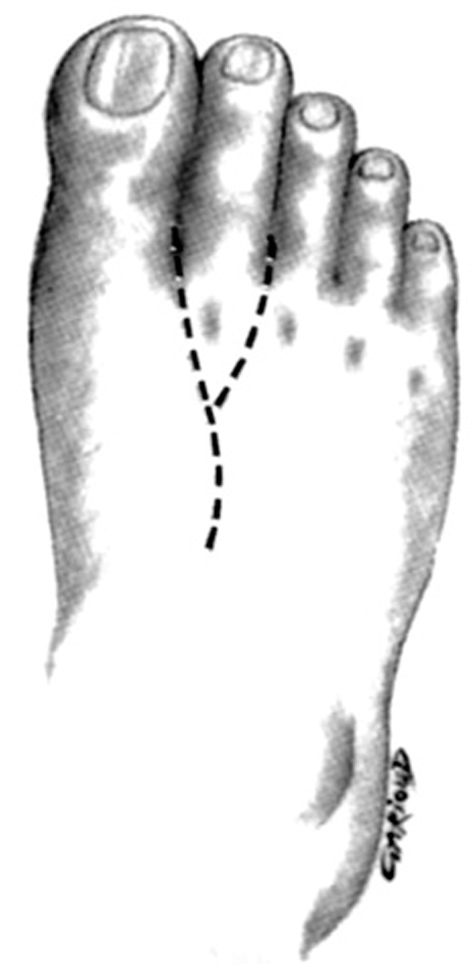
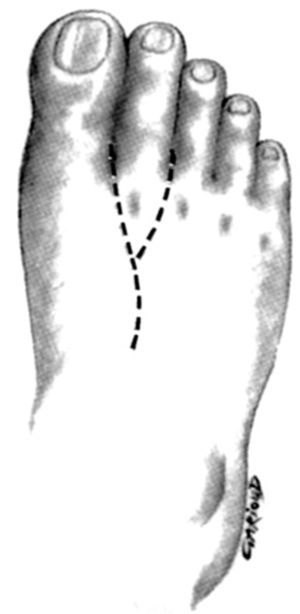
En los niños se usa el segundo dedo del pie; y hay muy pocas indicaciones para transferencias parciales de dedo. La incisión en el segundo dedo del pie eleva un colgajo largo triangular dorsal y otro corto triangular plantar (fig. 12), comenzando en el dorso del primer espacio interóseo.
Figura 12. Incisión dorsal en el pie para la transferencia del dedo del pie para las amputaciones amnióticas.
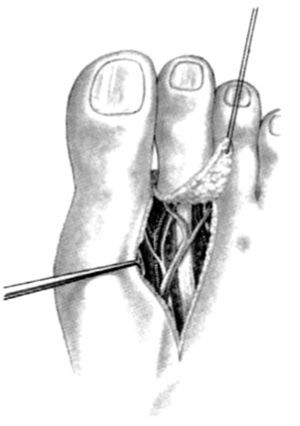
El sistema venoso subyace inmediatamente por debajo de la piel y se diseca antes de avanzar en profundidad. La arteria del primer espacio interóseo dorsal (APID) se localiza en el primer espacio que se sigue proximal y distalmente. Hay que evitar disecar pegados a la arteria, para evitar el espasmo vascular. En sentido proximal se llega hasta el origen, la arteria pedia, en la base de la comisura, donde se profundiza hacia la planta.
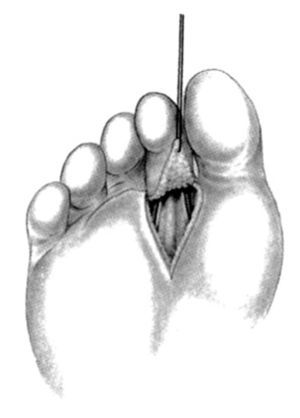
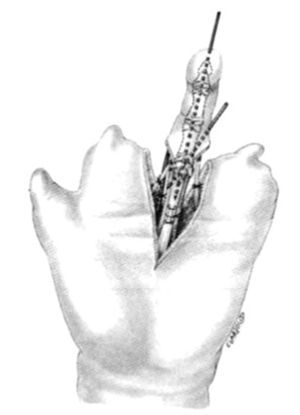
Hay varias presentaciones de la APID, aunque habitualmente discurre sobre los músculos interóseos. Se sigue la arteria hasta su división en la parte distal de la comisura. La rama para el dedo mayor se liga con clips. En sentido proximal, la rama terminal perforante de la arteria pedia se liga distal al origen de la APID, permitiendo crear un pedículo suficientemente largo. Los dos tendones extensores se cortan en la base del dedo (fig. 13). La disección plantar permite aislar los dos nervios plantares que se cortan al nivel de su división. Los vasos plantares se ligan y los dos tendones flexores se seccionan, tras abrir su vaina, tan proximal como sea posible (fig. 14). Se desarticula el dedo y se desinfla el manguito de isquemia. La revascularización debe ser inmediata; y al cabo de pocos minutos la arteria y la vena se ligan y el dedo del pie será transferido a la mano, previamente preparada (fig. 15).
Figura 13. Disección dorsal de los vasos y el tendón en el pie en la transferencia del dedo del pie para las amputaciones amnióticas.
Figura 14. Transferencia del dedo del pie para las amputaciones amnióticas. Por la cara plantar se disecan los nervios y el tendón flexor.
Figura 15. Posteriormente se trasplanta el dedo del pie a la mano (amputaciones amnióticas).
Mientras un equipo reseca el metatarsiano (MT) y cierra el pie, el otro equipo fija el dedo y, después de las suturas tendinosas, lo revasculariza utilizando la técnica microquirúrgica. La sutura arterial se hace bajo microscopio, usando la arteria radial dorsal. También se sutura la vena dorsal y se reparan los nervios. Se suelta el manguito de isquemia y se cierra la piel.
El dedo se monitoriza durante 48 horas para detectar cualquier compromiso vascular y al paciente se le permite caminar. Se dejan las agujas de Kirschner un tiempo de 6 semanas, para comenzar la fisioterapia después de su retirada.
DUPLICACION DEL PULGAR
La duplicación del pulgar es la anomalía más frecuente de la mano después de la sindactilia, y puede ocurrir en todos los niveles del pulgar. En las duplicaciones distales es difícil la solución cuando los dos pulgares son de un tamaño similar y siendo ambos más pequeños que el pulgar normal. En estos casos, las técnicas que fusionan ambos pulgares pueden ofrecer un resultado más estético13-15.
Técnica de Bilhaut-Cloquet
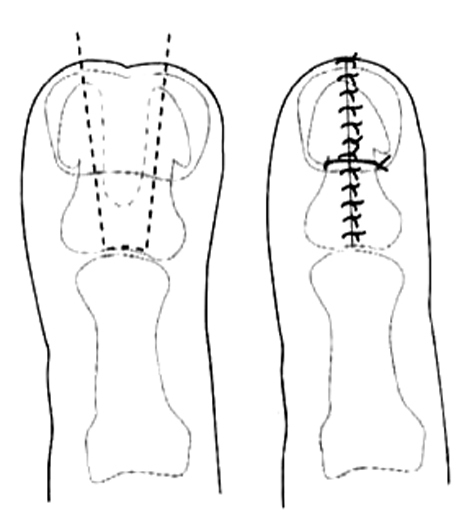
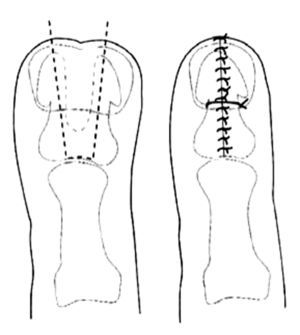
La incisión se realiza en cada pulgar para conservar las dos mitades que serán, posteriormente, unidas. Si los dos pulgares son muy hipoplásicos se conserva la mayoría de la uña y la falange en cada uno. Si los pulgares tienen un tamaño razonable, la uña puede ser conservada completamente de un lado y resecada en el otro. Al unir los dos medios pulgares, las falanges deben ajustarse perfectamente articularmente y los lechos ungueales suturados con mucha precisión. Las falanges se unen por una sutura circular y alambre (fig. 16). La principal complicación de esta técnica es el crecimiento de la uña, frecuentemente anormal, con un surco central debido a la difícil aposición de las áreas de crecimiento.
Figura 16. Técnica de Bilhaut-Cloquet16,17 de duplicación del pulgar.
Esta técnica es poco popular por sus pobres resultados, aunque se ha demostrado16,17 que los resultados pueden mejorar utilizando técnicas muy precisas con microcirugía. Dentro de las duplicaciones, la más frecuente es la tipo IV, a nivel de la articulación MF, que requiere una reconstrucción completa y compleja en un solo tiempo quirúrgico.
Es importante entender las lesiones para realizar un tratamiento lógico. Así, en las duplicaciones a la altura de la MF, la cabeza del MC tiene dos superficies articulares, una con cada pulgar, y ambas son oblicuas. Los tendones flexores están habitualmente unidos proximalmente y se insertan en la cara lateral de la falange distal, produciendo su desviación a la altura de la articulación. También los tendones extensores están unidos y los músculos tenares se insertan en el pulgar radial.
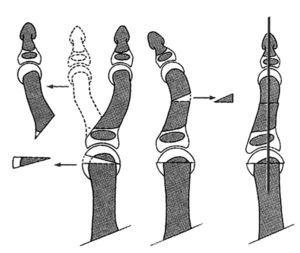
Tratamiento de la duplicación tipo IV
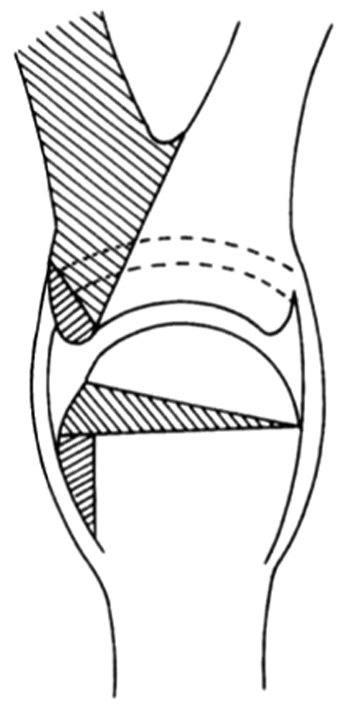
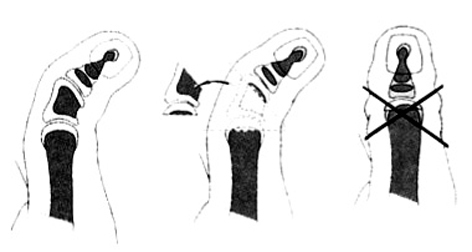
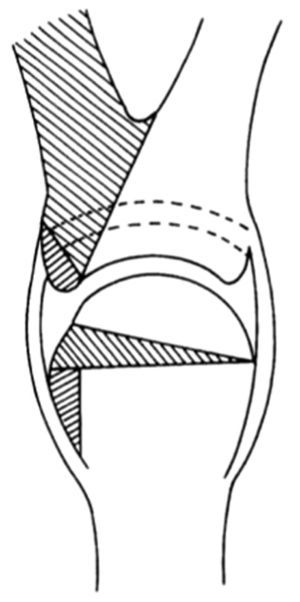
Recomendamos la incisión lateral en el pulgar más pequeño, generalmente el radial (fig. 17). Los músculos tenares se desinsertan con un fragmento de cartílago (fig. 18) y los tendones flexores y extensores se seccionan en su división. Después se reseca el pulgar radial, dejando la articulación abierta. Se encuentra una incongruencia en esta articulación cuya superficie debe horizontalizarse con una osteotomía subcapital, resecando una cuña triangular del hueso.
Figura 17. Tratamiento de la duplicación tipo IV. (A) Duplicación de pulgar. (B) Incisión en pulgar radial.
Figura 18. Duplicación del pulgar tipo IV. Se desinsertan los músculos tenares con una porción de periostio y cartílago, siendo reinsertados después.
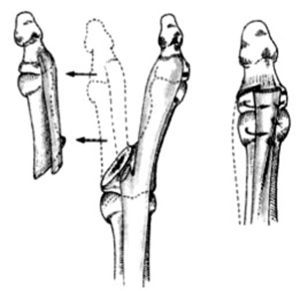
Una vez horizontalizada la articulación los músculos tenares pueden reinsertarse al cartílago de la falange proximal. La articulación MF se encuentra nivelada, aunque el pulgar sigue teniendo una desviación distal (figs. 19 y 20) que precisa, para su corrección, una osteotomía en el cuello de la falange proximal. Una sola aguja de Kirschner fijará las dos osteotomías (fig. 21).
Figura 19. Duplicación del pulgar tipo IV.Osteotomía subcapital con resección de la cabeza.
Figura 20. Duplicación del pulgar tipo IV. Reinserción del tendón extensor.
Figura 21. Duplicación del pulgar tipo IV. Una aguja de Kirschner mantiene la osteotomía a dos niveles.
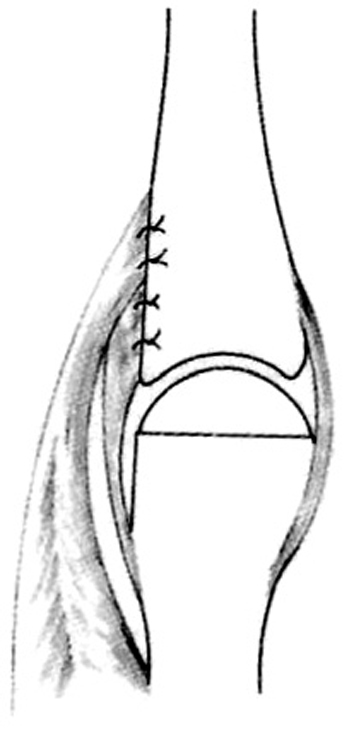
En la porción distal de la incisión lateral, la inserción lateral del flexor se libera y se rota enfrentándola a la incisión anterior. Este procedimiento es muy importante para evitar la recurrencia progresiva de la desviación lateral de la falange distal (fig. 22). Se cierran las incisiones y el pulgar se inmoviliza con una férula de yeso. La aguja de Kirschner permanecerá durante 5 semanas antes de movilizar el pulgar.
Figura 22. Duplicación del pulgar tipo IV. El tendón flexor es parcialmente elevado y centralizado.
PULGAR TRIFALANGICO
Puede ser una anomalía aislada o formar parte de una duplicación de tipo VII. La falange intermedia extra tiene una articulación normal con la falange proximal y una articulación distal rígida con desviación, pues la falange supernumeraria puede ser una falange delta.
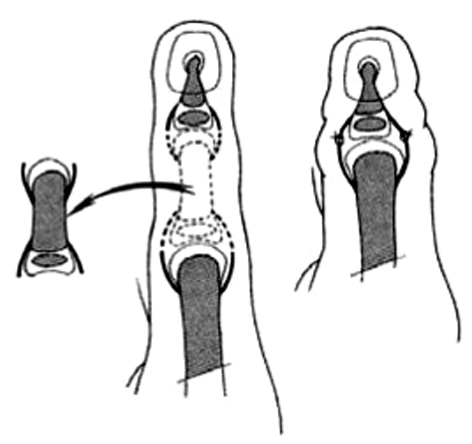
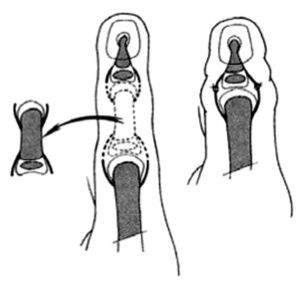
Si la falange intermediaria es normal y el paciente es menor de un año, es posible realizar simplemente la resección y reconstruir la articulación suturando los ligamentos (fig. 23), pero en niños de mayor edad o en casos con falange delta, será necesario resecar la articulación, proximal o distal según su rigidez, y acortar el pulgar. La artrodesis se mantiene con dos agujas de Kirschner (fig. 24).
Figura 23. Pulgar trifalángico. En los niños pequeños, puede resecarse la falange extra.
Figura 24. Pulgar trifalángico. En niños mayores puede utilizarse una resección parcial y una artrodesis.
CLINODACTILIA
La clinodactilia se debe a una deformidad lateral de una falange. La articulación es oblicua, debido a una falange trapezoidal o triangular (delta). En una deformidad distal, lejana del cartílago de crecimiento, una simple osteotomía fijada con dos agujas de Kirschner cruzadas es suficiente y definitiva si se hace a los 8 ó 9 años.
El tratamiento de la falange delta es más difícil, con tasas de recidiva muy alta, especialmente en niños menores de 3 ó 4 años. Existen varias técnicas que intentan una interrupción asimétrica del cartílago de crecimiento.
En el niño muy pequeño, la osteotomía se realiza a través de la falange y se rota el fragmento distal (fig. 25). Después de los 3 a 4 años se efectúa una cuña triangular de hueso que se rota 180° para estabilizar la corrección. Esta interposición creará la epifisiodesis deseada (fig. 26).
Figura 25. Clinodactilia. Osteotomía simple.
Figura 26. Clinodactilia. Osteotomía con rotación de la cuña.
Se ha intentado crear una corrección espontánea con una epifisiodesis lateral, destruyendo el cartílago de crecimiento lateral rellenándolo con tejido graso (fig. 27).
Figura 27. Clinodactilia. Epifisiodesis lateral.
Por sus resultados inciertos, no se debe efectuar la epifisiodesis de manera sistemática y es preferible realizar una osteotomía a pesar del riesgo de recidiva, especialmente en los pacientes más pequeños.
PULGAR FLEXUS ADUCTUS
Esta anomalía, llamada a veces clasped thumb, se debe a anomalías tendinosas múltiples. Hay ausencia del músculo extensor pollicis brevis (fig. 28) y algunas veces también del músculo extensor pollicis longus. Existe una contractura de la primera comisura y, con el tiempo, una falta de piel anterior. En los primeros meses de vida, cuando se diagnostica la anomalía, una férula puede ofrecer mejoría si se aplica de forma permanente.
Figura 28. El pulgar flexus adductus se debe a hipoplasia o ausencia del extensor pollicis brevis.
Sin embargo, es difícil adaptar una férula a un bebé y que la acepte, por lo cual, en muchos casos, a los 3 ó 4 años de edad el defecto sigue presente, siendo necesario recurrir a una intervención quirúrgica. Para ello se libera la primera comisura, con una Z plastia o con un colgajo dorsal, y al mismo tiempo la contractura anterior que, a veces, precisa de un injerto de piel.
En el dorso del pulgar, se aborda la articulación MF y se exploran los tendones extensores. Si están ausentes o muy hipoplásicos, se realiza la reconstrucción con transferencias tendinosas. La transferencia más adecuada es con el extensor propio del índice. Este músculo está ausente, por lo que será necesario utilizar el músculo extensor carpi radialis brevis, prolongado con un injerto tendinoso. El tendón se fija a la base de la falange proximal y después de tres semanas inmovilizado se iniciará la fisioterapia (fig. 29).
Figura 29. Pulgar flexus adductus. Una de las posibilidades es prolongar el extensor carpi radialis mediante un injerto.
En casos tardíos, entre los 9 y los 11 años, o después del fracaso de reconstrucciones previas, la articulación MF se encontrará rígida y no será posible una reconstrucción funcional siendo, en estos casos, la artrodesis el tratamiento indicado. La artrodesis es posible, en un niño en crecimiento, si evita lesionar el cartílago de crecimiento basal de la falange proximal.
Con un abordaje dorsal, habitualmente acompañado de la liberación de la primera comisura, se abre la articulación y se reseca el cartílago articular. Cuando se requiere acortar para enderezar el pulgar, éste debe realizarse sólo en la cabeza del MC. La fijación se realiza con dos agujas de Kirschner.
CONCLUSION
Las anomalías congénitas del pulgar son malformaciones que precisan de una clasificación adecuada y de una buena exploración para plantear el tratamiento, generalmente quirúrgico, más adecuado en cada momento. Son anomalías difíciles de solucionar por la edad temprana en la que hay que actuar y por el importante papel funcional del pulgar en cualquier actividad humana.
AGRADECIMIENTOS
A los doctores Santiago Amillo y Francisco Forriol por su ayuda en la preparación de este artículo.
*Conferencia presentada en el Congreso Nacional de Cirugía de la Mano, Universidad de Navarra, Pamplona, abril 2003.
Conflicto de intereses. Los autores no hemos recibido ayuda económica alguna para la realización de este trabajo. Tampoco hemos firmado ningún acuerdo por el que vayamos a recibir beneficios u honorarios por parte de alguna entidad comercial. Por otra parte, ninguna entidad comercial ha pagado ni pagará a fundaciones, instituciones educativas u otras organizaciones sin ánimo de lucro a las que estemos afiliados.