El fracaso aséptico de la artroplastia total de rodilla (ATR) se ha asociado a las líneas radiolúcidas (LRL). Este estudio tiene como objetivo determinar el impacto en la supervivencia protésica y en los resultados funcionales a largo plazo de la aparición temprana de LRL (imágenes lineales de 1, 2 o > 2mm en la interfase cemento-hueso) alrededor de la ATR en pacientes con artritis reumatoidea (AR).
MétodosAnalizamos retrospectivamente una serie consecutiva de pacientes con AR tratados con ATR entre los años 2000 y 2011. Se analizaron comparativamente los pacientes con y sin LRL alrededor de los implantes. Los resultados clínicos se evaluaron con el Knee Society Score (KSS) registrado antes de la cirugía, a los dos, cinco y 10 años, y en el último seguimiento postoperatorio. Se utilizó el Sistema de Evaluación Roentgenográfica de la Sociedad de la Rodilla para analizar el impacto de las LRL alrededor de los implantes a uno, dos, cinco y más de 10 años de seguimiento. Se calcularon las tasas de reoperación y supervivencia protésica al final del seguimiento.
ResultadosLa serie de estudio incluyó 72 ATR con una mediana de seguimiento de 13,2 años (rango: 4,0-21,0), de las cuales 16 (22,2%) presentaban LRL. No se observaron fallos asépticos, y la supervivencia protésica al final del estudio fue de 94,4% (n=68). El KSS mejoró significativamente (p<0,001) entre los valores preoperatorios a los dos, cinco y 10 años y el final del seguimiento, sin diferencias entre los pacientes con y sin LRL.
ConclusionesNuestro estudio demuestra que la aparición precoz de LRL alrededor de una ATR en pacientes con AR no afecta significativamente a la supervivencia protésica ni a los resultados funcionales a largo plazo a los 13 años de seguimiento.
Aseptic total knee arthroplasty (TKA) failure has been associated with radiolucent lines. This study aimed to determine the impact of the early appearance of radiolucent lines (linear images of 1, 2, or > 2mm at the cement–bone interface) around the TKA on prosthetic survival and functional outcomes in rheumatoid arthritis (RA) patients during a 2–20 years follow-up.
MethodsWe retrospectively analyzed a consecutive series of RA patients treated with TKA between 2000 and 2011. We comparatively analyzed patients with and without radiolucent lines around implants. Clinical outcomes were assessed with the knee society score (KSS) collected before surgery, at years 2, 5, and 10, and at the last postoperative follow-up. The knee society roentgenographic evaluation system was used to analyze the impact of radiolucent lines around the implants at 1, 2, 5, and more than ten years of follow-up. The reoperation and prosthetic survival rates were calculated at the end of the follow-up.
ResultsThe study series included 72 TKAs with a median follow-up of 13.2 years (range: 4.0–21.0), of which 16 (22.2%) had radiolucent lines. We did not observe aseptic failure, and prosthetic survival at the end of the study was 94.4% (n=68). The KSS improved significantly (p<0.001) between preoperative values at 2, 5, and 10 years and the end of follow-up, with no differences between patients with and without radiolucent lines.
ConclusionsOur study demonstrates that the early appearance of radiolucent lines around a TKA in RA patients does not significantly impact prosthetic survival or long-term functional outcomes at 13 years of follow-up.
A pesar de las mejoras de las terapias farmacológicas, el número de artroplastias totales de rodillas (ATR) por artritis reumatoide (RA) no se ha reducido en los últimos años1,2, siendo esta la tercera causa principal de artroplastia en los EE. UU. y Europa3,4.
Se ha reportado que la supervivencia de la ATR superior a diez años varía de 81 a 98%, y el aflojamiento aséptico representa una de las causas principales de la revisión4,5. El fracaso aséptico de la ATR ha sido asociado a las líneas radiolúcidas (LRL), oscilando su incidencia entre 29 y 44% en los pacientes con AR a corto y medio plazo6–8. Aunque el progreso de las demarcaciones podría dañar la supervivencia protésica a largo plazo9,10, poco se sabe acerca de su impacto real en las tasas de revisión en relación con el tiempo de inicio tras la ATR en los pacientes de AR. Además, aunque dichas demarcaciones son un fenómeno común que rodea a la artroplastia de rodilla6–8,10, se sabe poco acerca del resultado de su impacto funcional en los pacientes de AR.
Nosotros conjeturamos que la aparición temprana de las LRL podría impactar negativamente en la supervivencia protésica, más allá de los diez años de seguimiento. Por tanto, el objetivo primario de este estudio fue determinar el impacto de las LRL alrededor de la ATR en la supervivencia protésica en los pacientes de AR durante un periodo de seguimiento de dos a 20 años y, en segundo lugar, observar si la aparición de estas demarcaciones afecta a las puntuaciones funcionales.
Materiales y métodosAnalizamos retrospectivamente la base de datos de nuestro departamento, donde registramos sistemáticamente toda la información sobre las cirugías y el seguimiento. Los criterios de selección de los pacientes fueron el diagnóstico de AR y la ATR primaria.
Tras la aprobación del Comité de Ética institucional (Número de Protocolo 1409), cruzamos la información de nuestra base de datos con las historias clínicas y radiográficas de nuestro hospital, para obtener datos precisos y formar la cohorte final. El punto de corte del estudio fue el mes de diciembre de 2020.
Incluimos a los pacientes de AR tratados consecutivamente con ATR de enero de 2000 a diciembre de 2011. Se excluyeron los historiales de cirugías previas de la rodilla operada y aquellos que no cumplieron el seguimiento mínimo de 24 meses. De igual modo, debido a su diferente comportamiento biomecánico y radiológico, se excluyeron las artroplastias que utilizaron prótesis con un grado de restricción mayor a las prótesis estabilizadas posteriores (PS).
En todos los casos, la AR fue diagnosticada o confirmada por el Departamento de Reumatología de nuestra institución, de acuerdo con el American College of Rheumatology (puntuación≥6 que evalúa el compromiso articular, serología, reactantes de la fase aguda, y duración de los síntomas)11.
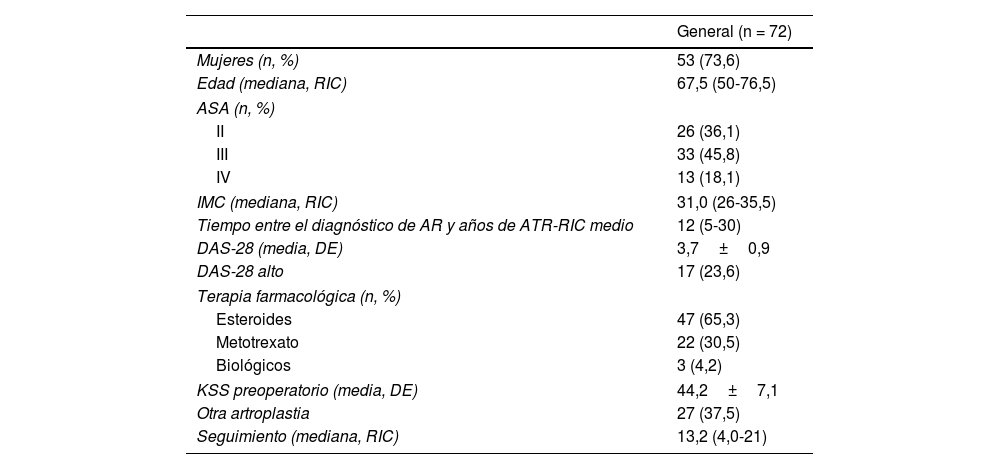
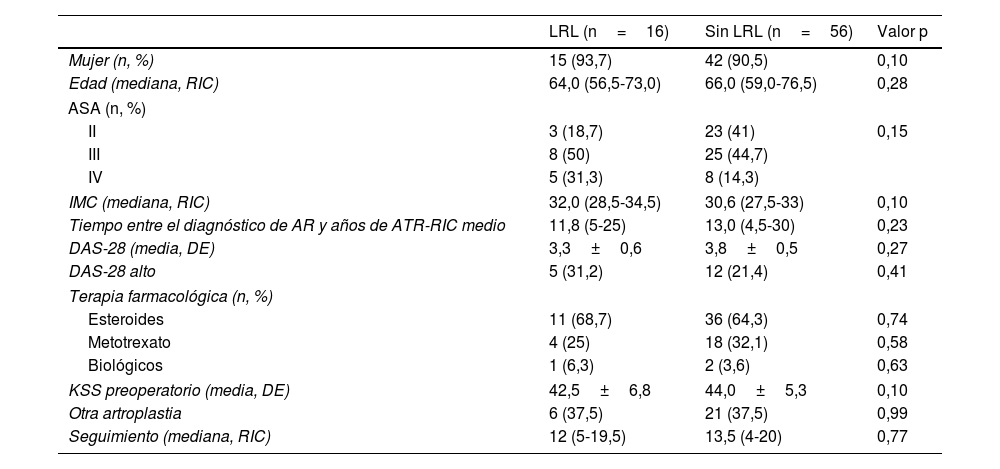
De las 81 ATR identificadas, se excluyeron nueve (dos por tener prótesis CCK, dos por tener historia de cirugía en la rodilla operada, tres por no tener estudios radiográficos para analizar, y dos por no cumplir el seguimiento mínimo). La serie del estudio incluyó 72 ATR realizadas en 58 pacientes, siendo 53 (94,8%) de ellos mujeres. La edad media de los pacientes en el momento de la cirugía fue de 57,5 años (rango intercuartílico [RIC] 50-66,5), con Disease Activity Score-28 (DAS-28) media de 3,7±0,9. En relación con el tratamiento farmacológico de la AR, 65,3% había recibido corticosteroides, 30,5% metotrexato y 4,2% agentes biológicos. El tiempo general entre el diagnóstico de AR y la artroplastia fue de 12 años (rango 5-30). De acuerdo con las historias clínicas, se utilizaron 45 prótesis (62,5%) PFC Sigma, Johnson & Johnson, Depuy (War, Ind., EE. UU.), y 27 (37,5%) Scorpio Stryker (Ma, NJ, EE. UU.). Todas las prótesis fueron estabilizadas posteriores. La descripción resumida de la serie se detalla en la tabla 1.
Descripción de los pacientes generales y análisis comparativo entre cohortes
| General (n = 72) | |
|---|---|
| Mujeres (n, %) | 53 (73,6) |
| Edad (mediana, RIC) | 67,5 (50-76,5) |
| ASA (n, %) | |
| II | 26 (36,1) |
| III | 33 (45,8) |
| IV | 13 (18,1) |
| IMC (mediana, RIC) | 31,0 (26-35,5) |
| Tiempo entre el diagnóstico de AR y años de ATR-RIC medio | 12 (5-30) |
| DAS-28 (media, DE) | 3,7±0,9 |
| DAS-28 alto | 17 (23,6) |
| Terapia farmacológica (n, %) | |
| Esteroides | 47 (65,3) |
| Metotrexato | 22 (30,5) |
| Biológicos | 3 (4,2) |
| KSS preoperatorio (media, DE) | 44,2±7,1 |
| Otra artroplastia | 27 (37,5) |
| Seguimiento (mediana, RIC) | 13,2 (4,0-21) |
ATR: artroplastia total de rodilla; ASA: American Society of Anesthesiologists; DAS-28: Disease Activity Score-28; DE: desviación estándar; IMC: índice de masa corporal; KSS: Knee Society Score; RIC: rango intercuartílico.
La población del estudio se dividió en dos cohortes para su análisis: aquella con LRL y aquella sin LRL, para evaluar el impacto de las LRL en los resultados funcionales y la supervivencia protésica.
Técnica quirúrgicaEl mismo equipo quirúrgico practicó todas las cirugías con anestesia espinal hipotensiva en un quirófano de flujo laminar. Utilizamos una incisión cutánea longitudinal en la línea media, con abordaje parapatelar medial y sinovectomía capsular. El equilibrio del tejido blando se basó en la deformidad preoperatoria. En todos los casos sustituimos la rótula por una prótesis de polietileno. Todos los componentes protésicos se cementaron en una sola fase (componente femoral seguido de componente tibial, incluyendo la quilla tibial) utilizando cemento antibiótico (gentamicina 0,5g por dosis de cemento). Se administraron rutinariamente profilaxis antibiótica (cefazolina durante 24h) y fármacos antitrombóticos (heparina de bajo peso molecular durante tres semanas). Se programaron exámenes postoperatorios a las tres y seis semanas, seis meses, y posteriormente cada año.
Recopilación de los datosRegistramos los datos demográficos (sexo y edad), American Society of Anesthesiologists (ASA), índice de masa corporal (IMC), tiempo transcurrido entre el diagnóstico de AR y la ATR, tratamiento farmacológico (corticosteroides, metotrexato, agentes biológicos), nivel de actividad de la AR en el momento de la ATR (evaluado mediante la puntuación DAS-2812 y prótesis utilizada.
Análisis clínicoSe utilizó la puntuación Knee Society Score (KSS)13 para evaluar los resultados clínicos objetivos preoperatoriamente, a los dos, cinco y 10 años y la última visita de seguimiento del paciente.
Análisis radiográficoSe midió digitalmente el ángulo femorotibial antes de la cirugía, y durante el periodo postoperatorio inmediato, evaluándose la imagen radiográfica anteroposterior (AP) mediante el software Synapse (Fujifilm Corporation, EE. UU.).
Se evaluaron las LRL en la interfase del cemento óseo (imágenes lineales de 1, 2mm, o > 2mm de espesor), la osteólisis (zonas no lineales de destrucción ósea superior a 2mm) alrededor de la prótesis, y la migración del implante (> 2mm), analizando las imágenes AP y lateral postoperatorias tomadas transcurridos uno, dos, cinco, 10 años y al final del seguimiento14. Se registraron el área afectada, el tiempo de aparición y la progresión en el tiempo. Se utilizó el sistema de evaluación de la Sociedad de Roentgenografía para describir las líneas de demarcación alrededor de los componentes tibial y femoral, y determinar el aflojamiento mecánico15,16. Se establecieron por consenso dos observadores independientes, quienes realizaron una evaluación radiográfica.
Registramos también la fecha, el tipo y el número de complicaciones postoperatorias que requirieron reintervenciones, así como la supervivencia protésica hasta el final del seguimiento. Se midió la supervivencia protésica, considerando la revisión por cualquier motivo como parámetro.
Análisis estadísticoLas variables cuantitativas se expresaron como media, desviación estándar, mediana, RIC, y las variables categóricas como frecuencias o porcentajes. Se utilizaron las pruebas t y χ2 para comparar las variables cuantitativas y las proporciones entre los grupos. Se consideró estadísticamente significativa la probabilidad < 0,05. Los análisis estadísticos se realizaron utilizando el software SPSS versión 23.0 (IBM Corp., Armonk, NY, EE. UU.).
ResultadosDe los 72 ATR analizados, observamos LRL alrededor de 16 componentes (22,2%). El análisis comparativo de ambos grupos se refleja en la tabla 2.
Análisis comparativo entre cohortes
| LRL (n=16) | Sin LRL (n=56) | Valor p | |
|---|---|---|---|
| Mujer (n, %) | 15 (93,7) | 42 (90,5) | 0,10 |
| Edad (mediana, RIC) | 64,0 (56,5-73,0) | 66,0 (59,0-76,5) | 0,28 |
| ASA (n, %) | |||
| II | 3 (18,7) | 23 (41) | 0,15 |
| III | 8 (50) | 25 (44,7) | |
| IV | 5 (31,3) | 8 (14,3) | |
| IMC (mediana, RIC) | 32,0 (28,5-34,5) | 30,6 (27,5-33) | 0,10 |
| Tiempo entre el diagnóstico de AR y años de ATR-RIC medio | 11,8 (5-25) | 13,0 (4,5-30) | 0,23 |
| DAS-28 (media, DE) | 3,3±0,6 | 3,8±0,5 | 0,27 |
| DAS-28 alto | 5 (31,2) | 12 (21,4) | 0,41 |
| Terapia farmacológica (n, %) | |||
| Esteroides | 11 (68,7) | 36 (64,3) | 0,74 |
| Metotrexato | 4 (25) | 18 (32,1) | 0,58 |
| Biológicos | 1 (6,3) | 2 (3,6) | 0,63 |
| KSS preoperatorio (media, DE) | 42,5±6,8 | 44,0±5,3 | 0,10 |
| Otra artroplastia | 6 (37,5) | 21 (37,5) | 0,99 |
| Seguimiento (mediana, RIC) | 12 (5-19,5) | 13,5 (4-20) | 0,77 |
ATR: artroplastia total de rodilla; ASA: American Society of Anesthesiologists; DAS-28: Disease Activity Score-28; DE: desviación estándar; IMC: índice de masa corporal; KSS: Knee Society Score; LRL: líneas radiolúcidas; RIC: rango intercuartílico.
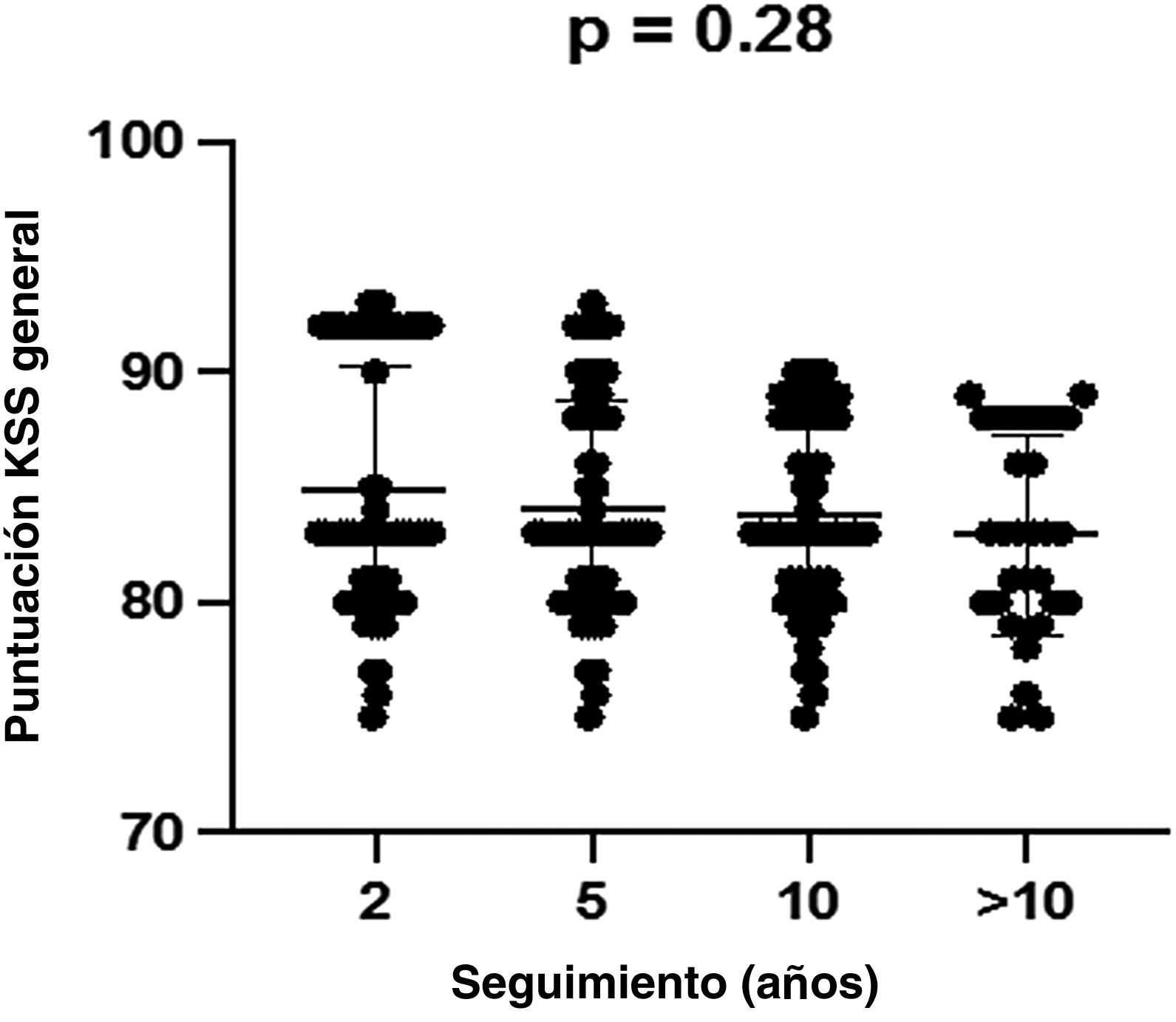
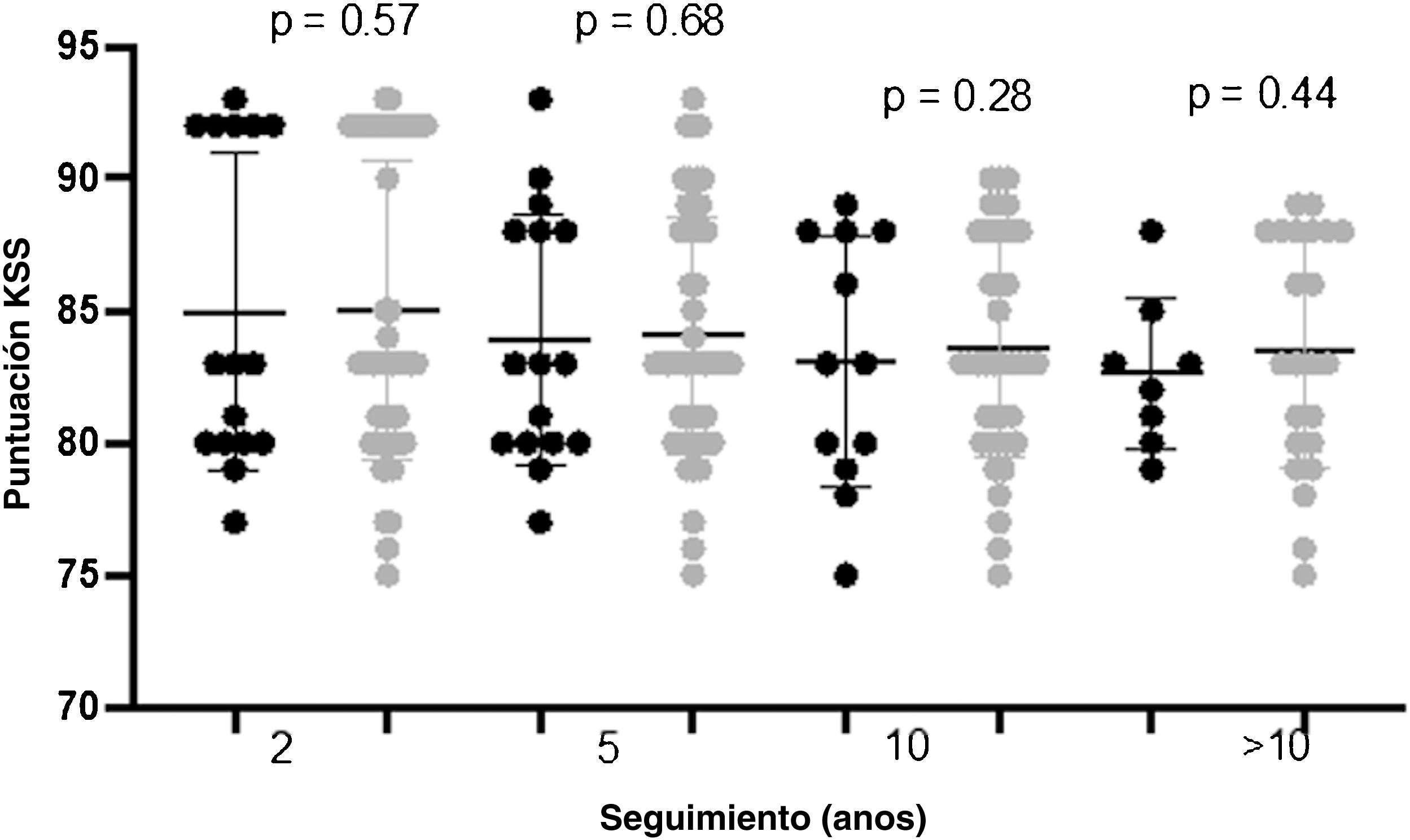
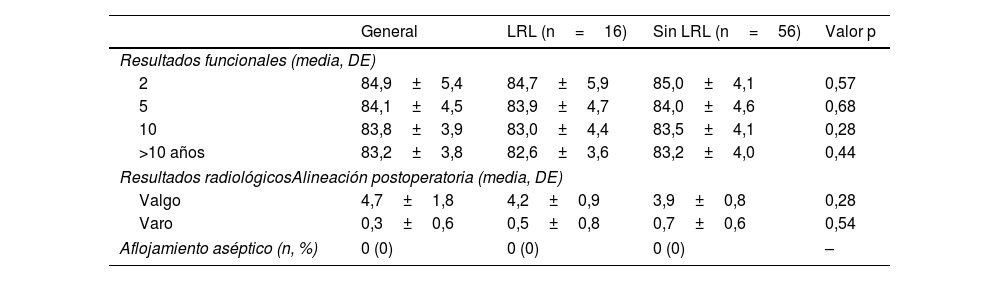
Los valores de KSS mejoraron significativamente entre el inicio y los dos primeros años postoperatorios. Dichas mejoras se mantuvieron en el tiempo, sin diferencias significativas en términos de puntuaciones postoperatorias (p=0,28) transcurridos dos, cinco, 10 y más de años, no observándose diferencias significativas entre los pacientes con y sin LRL (figs. 1-2).
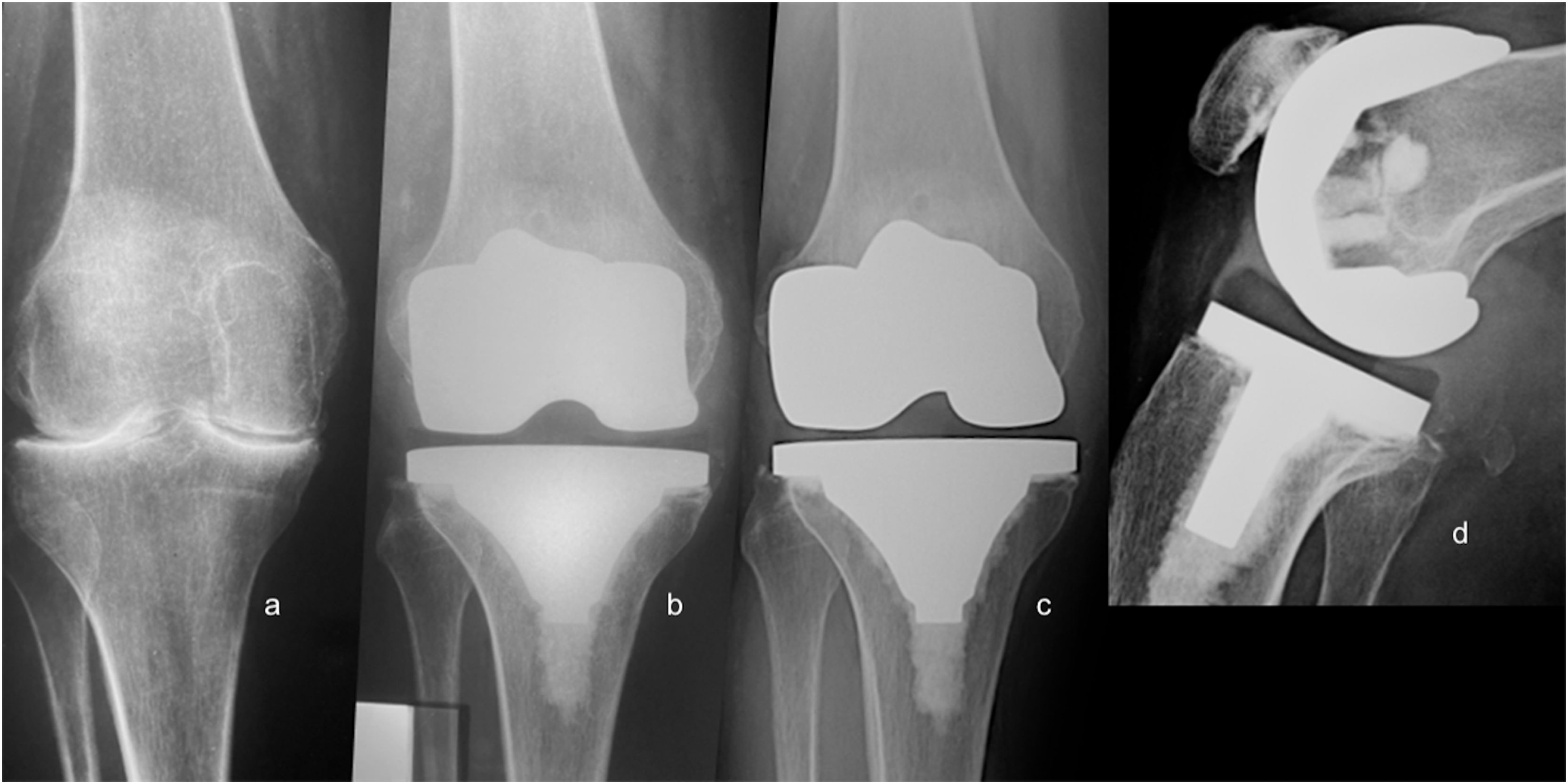
Resultados radiológicosLa evaluación radiológica reflejó mala alineación preoperatoria del valgo en 91,66% (n=66) y del varo en 8,4% (n=6) de los casos. Se observó alineación postoperatoria del valgo en 60 casos (83,33%), y del varo en 12 (16,67%) (tabla 3).
Evaluación clínica y radiológica
| General | LRL (n=16) | Sin LRL (n=56) | Valor p | |
|---|---|---|---|---|
| Resultados funcionales (media, DE) | ||||
| 2 | 84,9±5,4 | 84,7±5,9 | 85,0±4,1 | 0,57 |
| 5 | 84,1±4,5 | 83,9±4,7 | 84,0±4,6 | 0,68 |
| 10 | 83,8±3,9 | 83,0±4,4 | 83,5±4,1 | 0,28 |
| >10 años | 83,2±3,8 | 82,6±3,6 | 83,2±4,0 | 0,44 |
| Resultados radiológicosAlineación postoperatoria (media, DE) | ||||
| Valgo | 4,7±1,8 | 4,2±0,9 | 3,9±0,8 | 0,28 |
| Varo | 0,3±0,6 | 0,5±0,8 | 0,7±0,6 | 0,54 |
| Aflojamiento aséptico (n, %) | 0 (0) | 0 (0) | 0 (0) | – |
DE: desviación estándar; LRL: líneas radiolúcidas.
Encontramos 27 LRL en alrededor de 16 (22,22%) componentes protésicos en 16 pacientes. Todas ellas aparecieron durante los dos primeros años postoperatorios alrededor del componente tibial (fig. 3). Diez pacientes presentaron una zona demarcada; tres, dos zonas; dos, tres zonas; y uno, cuatro zonas. Todas ellas tuvieron < 2mm y no progresaron durante el seguimiento. La frecuencia de distribución de las LRL se detalla en la fig. 4. Ningún componente femoral reflejó demarcación. Ningún paciente reflejó signos de osteólisis, migración de los componentes protésicos, o más de cuatro áreas con LRL.
La tasa de reintervención fue de 6,94% (n=5). Todas las reintervenciones fueron realizadas dentro de un plazo de dos años con respecto al procedimiento (mediana 12 meses; rango 5-20). Cuatro de ellas se debieron a infecciones de la articulación protésica (PJI), y fueron exitosamente tratadas con una revisión de dos etapas. El paciente restante padeció ruptura del aparato extensor, al sufrir una caída transcurridos siete meses de la ATR, siendo exitosamente tratado mediante un procedimiento de reparación directa. No se registraron fallos mecánicos hasta el final del estudio. La tasa de supervivencia protésica al final del estudio fue de 94,4% (n=68).
DiscusiónEl hallazgo más relevante de nuestro estudio fue que la aparición temprana (en los dos primeros años postoperatorios) de LRL alrededor de los implantes de la ATR no repercutieron en la supervivencia protésica a largo plazo en los pacientes de AR.
Las LRL en las radiografías de seguimiento son un hallazgo común en el análisis de la ATR, habiéndose asociado su aparición al aflojamiento mecánico y al fracaso protésico en los pacientes sin AR6,10,17. Muchos estudios previos que describen dichas LRL lo hacen al final del seguimiento18,19. Aunque utilizaron prótesis no cementadas y no siendo todos los diagnósticos de AR, unos pocos estudios evaluaron la evolución de estas líneas en un plazo superior a los 10 años de seguimiento6–9. A nuestro saber, este estudio es el primero que evalúa esta cuestión en los pacientes de AR. En el presente estudio, 22,22% de los componentes protésicos presentaron dichas LRL durante los dos primeros años postoperatorios. Tras un seguimiento medio de 13,5 años, no observamos progresión ni repercusión en la supervivencia protésica. Dichas LRL se localizaron alrededor del componente tibial, que ha sido descrito como la localización más frecuente, incluso en pacientes sin AR6,10,20,21. Otro punto interesante de nuestro análisis es que, aunque el componente inflamatorio de la AR puede ser agresivo (25% de los pacientes analizados tuvieron altos niveles de actividad de la enfermedad en el momento de la ATR), las LRL no reflejaron progresión entre los dos y más de 10 años de seguimiento. Esto no concuerda con lo reportado por Böhler et al.22, quienes observaron que los pacientes con mayores niveles de actividad de la enfermedad en el momento de la cirugía tuvieron mayor riesgo de fracaso aséptico en el futuro.
La ausencia de revisiones por aflojamiento mecánico en nuestra serie contrasta con las estudiadas por Lee et al.5, quienes reportaron una tasa de revisión de 12,87% a los 15 años de seguimiento. Sin embargo, nuestros hallazgos son consistentes con los de Yamanaka et al.8, quienes no encontraron revisiones debidas a aflojamiento mecánico a los 12 años de seguimiento. La ausencia de revisiones debidas a aflojamiento mecánico en nuestros pacientes podría explicarse por la implicación de otras articulaciones (37,5% de los pacientes recibió otra artroplastia), lo cual genera una menor demanda de implante2. También podría explicarse debido a que la población de nuestro estudio fue relativamente joven (edad media de 67,5 años) y principalmente mujeres (94,8%), lo cual concuerda con lo reportado por Rand et al.23, quienes destacaron estas variables como protectoras de la revisión a largo plazo. Por último, otra explicación posible podría guardar relación con la fijación cementada utilizada en la serie, que, incluso en este grupo particular de pacientes, ha demostrado ser una alternativa que permite la fijación eficiente a largo plazo. Además, la supervivencia protésica en nuestra serie fue consistente con la reportada por Kristensen et al.20 (81% transcurridos 10 años), Rodriguez et al.24 (91% transcurridos 15 años), y Lee et al.5 (98,7% transcurridos 10 años).
Otro hallazgo relevante de nuestro estudio fue que las mejoras de los resultados funcionales logradas tras la ATR en los pacientes de AR no se deterioraron con el tiempo ni con la aparición de LRL. Nosotros no observamos cambios significativos al analizar los resultados funcionales a los cinco, 10 o incluso más de 10 años de seguimiento. Además, tampoco observamos diferencias significativas a corto o largo plazo al comparar dichas puntuaciones con las de los pacientes sin LRL. Dado que no encontramos estudios que correlacionaran los resultados funcionales con la incidencia de LRL en los pacientes de AR, solo podemos compararlo con la ATR en los pacientes sin AR. Nuestros resultados fueron comparables a los reportados por Ng et al.25, quienes reportaron la aparición de LRL en 48% de su serie y encontraron que no afectaban a los resultados funcionales tempranos. Por contra, fueron distintos a los resultados recientes de Sadoghi et al.26, quienes reportaron una relación directa entre las LRL y el dolor. Su serie informó que 28 pacientes reportaron dolor postoperatorio, de los cuales 27 tenían LRL.
Pocos estudios se han centrado en la caracterización de la evolución de los resultados funcionales en los pacientes de AR27. A pesar de que las diferentes series han reportado mejoras de las puntuaciones funcionales y de la calidad de vida en los pacientes de AR tras la ATR, muchos describen solo los resultados al final del seguimiento5,7,8,20. Por tanto, este análisis llena una brecha en la literatura disponible sobre ATR en los pacientes de AR.
Las limitaciones de este estudio residen en su diseño retrospectivo y en el pequeño número de pacientes, lo cual puede haber afectado a la significación estadística del análisis (error tipo beta). Otra limitación puede estar representada por el pequeño número de pacientes tratados con agentes biológicos, lo cual es muy frecuente hoy en día. Sin embargo, entendemos que esta limitación debido al seguimiento postoperatorio presentado por la serie. Otra limitación fue la ausencia de estudios similares, que nos habría permitido comparar nuestros hallazgos de manera precisa. Su fortaleza reside en que es el primer estudio en comparar los pacientes de AR con y sin LRL alrededor de la prótesis con relación a su impacto funcional y la supervivencia protésica a los 13 años de seguimiento.
ConclusionesLos resultados de nuestro estudio sugieren que la aparición temprana de LRL alrededor de la ATR en los pacientes de AR no repercute necesariamente en la supervivencia protésica y los resultados funcionales a largo plazo.
Nivel de evidenciaNivel de evidencia iv.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.