La prevalencia de la osteoporosis está aumentando junto con el envejecimiento de la población mundial, lo que aumenta la demanda de cirugías de columna, incluidas aquellas que requieren el uso de cemento óseo para mejorar la estabilidad.
ObjetivoEste artículo profundiza la aplicación matizada de técnicas con cemento óseo en tornillos pediculares y reemplazos de cuerpos vertebrales (VBR), con el objetivo de optimizar los resultados quirúrgicos en columnas osteoporóticas.
MétodoA partir de una revisión exhaustiva de la literatura según importantes estudios clínicos y biomecánicos, así como las experiencias clínicas de los autores, dilucidamos estrategias para mitigar las complicaciones y mejorar la eficacia quirúrgica.
ResultadosEl uso de cemento óseo ha mostrado ser prometedor en el tratamiento de las fracturas vertebrales y en la fijación de tornillos pediculares dentro de las vértebras osteoporóticas. La llegada del cemento óseo de polimetilmetacrilato (PMMA) marca un avance fundamental en la cirugía de la columna. Se destacan medidas intraoperatorias como la elección entre preinyectar el cemento óseo y utilizar tornillos canulados o fenestrados, enfatizando la importancia de controlar la viscosidad del cemento para prevenir fugas y embolias. A través de dos informes de casos, demostramos la aplicación práctica de la cementación de la base del cuerpo vertebral después de VBR.
ConclusiónSi bien, el uso de cemento óseo plantea ciertos riesgos, su aplicación juiciosa es respaldada por directrices basadas en evidencia y experiencia quirúrgica, pudiendo mejorar sustancialmente la estabilidad de las estructuras espinales en pacientes osteoporóticos. Esto permite una reducción en la longitud de la instrumentación al mejorar la estabilidad biomecánica con respecto a las fuerzas de tracción, flexión y rotación. Además, se puede potenciar significativamente su uso en conjunto con fusiones espinales después de cementar la base del cuerpo vertebral (VBF). Las investigaciones futuras, en particular sobre el PMMA impregnado de antibióticos, pueden ampliar aún más su utilidad y optimizar su perfil de seguridad.
The prevalence of osteoporosis is escalating alongside an aging global population, increasing the demand for spinal surgeries, including those necessitating cement augmentation for enhanced construct stability.
ObjectiveThis article delves into the nuanced application of cement augmentation techniques for pedicle screws and vertebral body replacements (VBR), aimed at optimizing surgical outcomes in osteoporotic spines.
MethodDrawing from a comprehensive literature review according to important clinical and biomechanical studies and the authors’ clinical experiences, we elucidate strategies to mitigate complications and improve surgical efficacy.
ResultsCement augmentation has shown promise in managing vertebral fractures and in securing pedicle screws within osteoporotic vertebrae, with the advent of polymethylmethacrylate (PMMA) bone cement marking a pivotal advancement in spinal surgery. We highlight intraoperative measures like the choice between pre-injecting cement and utilizing cannulated or fenestrated screws, emphasizing the importance of controlling cement viscosity to prevent leakage and embolism. Through two case reports, we demonstrate the practical application of endplate cementation following VBR.
ConclusionWhile the use of cement augmentation poses certain risks, its judicious application—supported by evidence-based guidelines and surgical expertise—can substantially enhance the stability of spinal constructs in osteoporotic patients. This allows a reduction in instrumentation length by enhancing biomechanical stability concerning pullout, bending, and rotational forces. Furthermore, the incidence of endplate sintering following VBF can be significantly reduced. Future research, particularly on antibiotic-loaded PMMA, may further expand its utility and optimize its safety profile.
La osteoporosis es la enfermedad ósea más prevalente a nivel mundial, y constituye una preocupación creciente en la cirugía de columna, contribuyendo a la complejidad de las intervenciones quirúrgicas y afectando a los resultados del paciente1,2. A medida que vaya envejeciendo la población global, se prevé un aumento aún mayor de la incidencia de osteoporosis y, por tanto, su impacto en la salud espinal y los sistemas sanitarios se está convirtiendo en una cuestión cada vez más pertinente1,3. Esta enfermedad esquelética sistemática se caracteriza por la reducción de la densidad y la degradación de la microarquitectura óseas, lo cual incrementa considerablemente el riesgo de fractura4. Además, la reducción de la calidad del hueso complica el tratamiento de los procedimientos de fijación y fusión de la columna, y en particular en el contexto de la fuerza de fijación mediante tornillos pediculares y del éxito del reemplazo de cuerpos vertebrales (VBR)5. La debilidad inherente del hueso osteoporótico compromete la eficacia de las técnicas de fijación convencionales, que necesitan enfoques innovadores para mejorar la estabilidad y garantizar la recuperación exitosa del paciente6.
Las técnicas de cementación han mostrado resultados prometedores en el tratamiento de las columnas osteoporóticas, facilitando el manejo de las fracturas vertebrales mediante vertebroplastia o cifoplastia, y mejorando la estabilidad, principalmente en la implantación de tornillos pediculares dentro de las vértebras osteoporóticas7,8. Por tanto, dichos procedimientos han ido ganado popularidad a lo largo de las últimas tres décadas, generando un número creciente de procedimientos de cementación en la cirugía de columna9. Sin embargo, la utilización de cemento óseo sigue siendo una cuestión de debate creciente entre los cirujanos de columna, debido a las complicaciones graves asociadas. El incremento de la rigidez incrementa el riesgo de fracturas del segmento adyacente, dificultándose aún más el tratamiento de las infecciones potenciales de la herida profunda. El riesgo más común implica las fugas de cemento, con incidencias reportadas de hasta el 90% en cuanto al uso de tornillos pediculares, que son mayormente asintomáticas10,11. Sin embargo, en casos raros, dichas fugas pueden causar embolia de la arteria pulmonar fatal o, de producirse la fuga en el canal espinal, lesión de las estructuras neuronales, que derivan potencialmente en parálisis12,13. Por tanto, el uso de técnicas de cementación debe enfocarse con cautela, para mejorar en última instancia el cuidado del paciente en el contexto del arduo incremento de los pacientes que requieren cirugía espinal, a causa de la osteoporosis que padecen.
El objetivo de este estudio es compartir una compilación amplia de consejos y trucos para el uso de cemento óseo en tornillos pediculares y VBR, recabados de nuestra experiencia clínica y de estudios biomecánicos y clínicos, subrayando las estrategias matizadas que pueden reducir la tasa de complicaciones, y optimizar así el resultado quirúrgico tras los procedimientos que utilizan cemento óseo en pacientes con columna osteoporótica.
MétodosRealizamos una revisión amplia de la literatura relevante para agregar y analizar los estudios biomecánicos y clínicos existentes sobre la aplicación de fijación vertebral con cemento para pacientes osteoporóticos. El objetivo de nuestra búsqueda fue englobar los artículos de investigación publicados en inglés, alemán o español en revistas revisadas por pares sin ninguna restricción temporal. Además, revisamos las guías y revisiones sistemáticas relacionadas con el uso de cemento para extraer recomendaciones adicionales. Dichos hallazgos se presentan para (1) uso de cemento en tornillos pediculares y (2) uso de cemento en VBR, incrementándose con las experiencias clínicas propias de los autores.
Para llenar el hueco de una manera efectiva entre el conocimiento teórico y la aplicación práctica, seleccionamos dos informes de casos de nuestra base de datos institucional, que ilustran el uso de cemento en procedimientos de VBR. Dichos casos fueron elegidos específicamente debido a su capacidad de ilustrar la aplicación, beneficios, dificultades y resultados de dichas técnicas en diferentes escenarios de pacientes.
Uso de cemento en tornillos pedicularesSelección de pacientesLos pacientes osteoporóticos tienen riesgo incrementado de aflojamiento de los tornillos y de tracción axial, siendo este riesgo aún mayor en las zonas de transición6. Para mejorar la estabilidad, los cirujanos pueden elegir entre la fijación del segmento largo, el uso de diámetros más grandes de los tornillos, o la utilización de cemento en los tornillos pediculares. Sin embargo, dada la multimorbilidad de los pacientes mayores, el menor tamaño de los diámetros, especialmente en fracturas de la columna torácica o toracolumbar, así como la necesidad de corrección de la deformidad, puede combinarse de manera efectiva el uso de cemento con técnicas mínimamente invasivas tales como la fijación percutánea del segmento corto (para minimizar la hemorragia y el daño del tejido blando), la estabilización dinámica mediante vástagos PEEK y la descompresión sin fusión anterior, así como el uso de tornillos pediculares de pequeño diámetro14,15. Para justificar los episodios adversos graves potenciales, deberá tomarse la decisión de utilizar cemento óseo sobre la base de criterios indicativos claros (tabla 1). Por tanto, el uso de cemento está normalmente recomendado en casos de osteoporosis grave con una puntuación T inferior a -3 con arreglo a la medida con Dual-Energy X-ray Absorptiometry (DEXA)16,17. Aunque la medida con DEXA se considera comúnmente la técnica de referencia para el diagnóstico de la osteoporosis, deberá considerarse también el uso de cemento en casos en que la densidad ósea sea inferior a 120HU en la prueba de TC4,18–21. Según nuestra experiencia, la cementación de huesos con densidad inferior a 80HU ofrece una ventaja clínicamente relevante, pudiendo realizarse de manera estándar. Por tal motivo, la TC de la fractura y sus niveles adyacentes está justificada en muchos casos, incluso en pacientes más jóvenes, y en especial en mujeres posmenopáusicas. Esto es particularmente pertinente, ya que raramente se dispone de medidas preoperatorias obtenidas por DEXA. Además, nuestra experiencia ha reflejado que es también efectivo utilizar cemento en caso de encontrar un torque de inserción bajo durante la colocación del tornillo. Por dicho motivo, deberá tomarse la decisión a nivel preoperatorio sobre el tipo de tornillo adecuado, y en especial cuando existe sospecha de reducción de la calidad ósea. De precisarse revisión de los tornillos pediculares cementados, también podrán implantarse tornillos de revisión utilizándose cemento, ya que esto mejora la fuerza de tracción axial del tornillo de revisión, en comparación con los tornillos sin cemento. Aunque algunos estudios han reportado resultados favorables tras el uso de cementación en casos de enfermedades espinales infecciosas, debido a la falta actual de evidencia científica, nosotros consideramos generalmente contraindicada la aplicación de cemento en el contexto de infecciones espinales. Sin embargo, el PMMA (antibiotic-loaded polymethylmethacrylate) presenta un área interesante para los proyectos de investigación futuros22.
Uso de cemento en tornillos pediculares
| «Trucos y consejos» | |
|---|---|
| Selección de pacientes | ¿Cuándo debe considerarse el uso de cemento?- Previsión de fijación de segmento corto o fusión- Uso de tornillos pediculares de pequeño diámetro- Previsión de reducción de fracturas o corrección de deformación- Revisión de tornillos pediculares cementados |
| Probabilidad de calidad de hueso osteoporótico- Medida con DEXA: puntuación T inferior a -3- Medida con TC: valor HU inferior a 120-80- Experiencia del cirujano: torque de inserción bajo | |
| Medidas intraoperatorias | Inyección de cemento óseo de alta viscosidad: «tómese su tiempo» |
| Lavado mediante chorro pulsado previo a la cementación | |
| Volumen por tornillo: columna lumbar 1 a 2ml, columna torácica de 1 a 1,5ml | |
| Fluoroscopia pulsada durante la inyección | |
| Volúmenes de cemento simétricos | |
| PEEP>15cmH2O durante la inyección | |
| (Uso de cemento limitado en constructos del segmento largo, limitado a las dos vértebras finales) | |
Generalidades. DEXA: absorciometría de rayos X de energía dual; HU: unidad Hounsfield; PEEP: presión positiva al final de la expiración; TC: tomografía computarizada.
El uso de cemento en los tornillos pediculares puede realizarse mediante dos métodos distintos: en primer lugar, preinyectando cemento óseo antes de la colocación del tornillo y, en segundo, utilizando tornillos canulados o fenestrados. Las pruebas biomecánicas han demostrado la superioridad de los tornillos canulados, lo cual les sitúa como técnica estándar23–25. Los autores defienden el uso de tornillos canulados –o fenestrados– en casos en que se anticipa el compromiso de la calidad ósea o cuando se planifica la reducción de una deformidad. Este enfoque permite tomar una decisión posterior a la inserción sobre si es necesario el uso de cemento. En caso de no requerirse el uso de cemento –por ejemplo, cuando el torque de inserción y la retención del tornillo en el pedículo son satisfactorios– los tornillos canulados no presentan desventaja alguna con respecto a los tornillos no canulados estándar26. Esta estrategia ayuda a evitar revisiones intraoperatorias innecesarias de los tornillos, que pudieran comprometer la estabilidad primaria. Además, al realizar una maniobra de recolocación en la vertebra instrumentada, las pruebas biomecánicas han reflejado que el uso de cemento en tornillos pediculares tras la misma logra una mayor estabilidad en comparación con el uso de cemento previo a la inserción27.
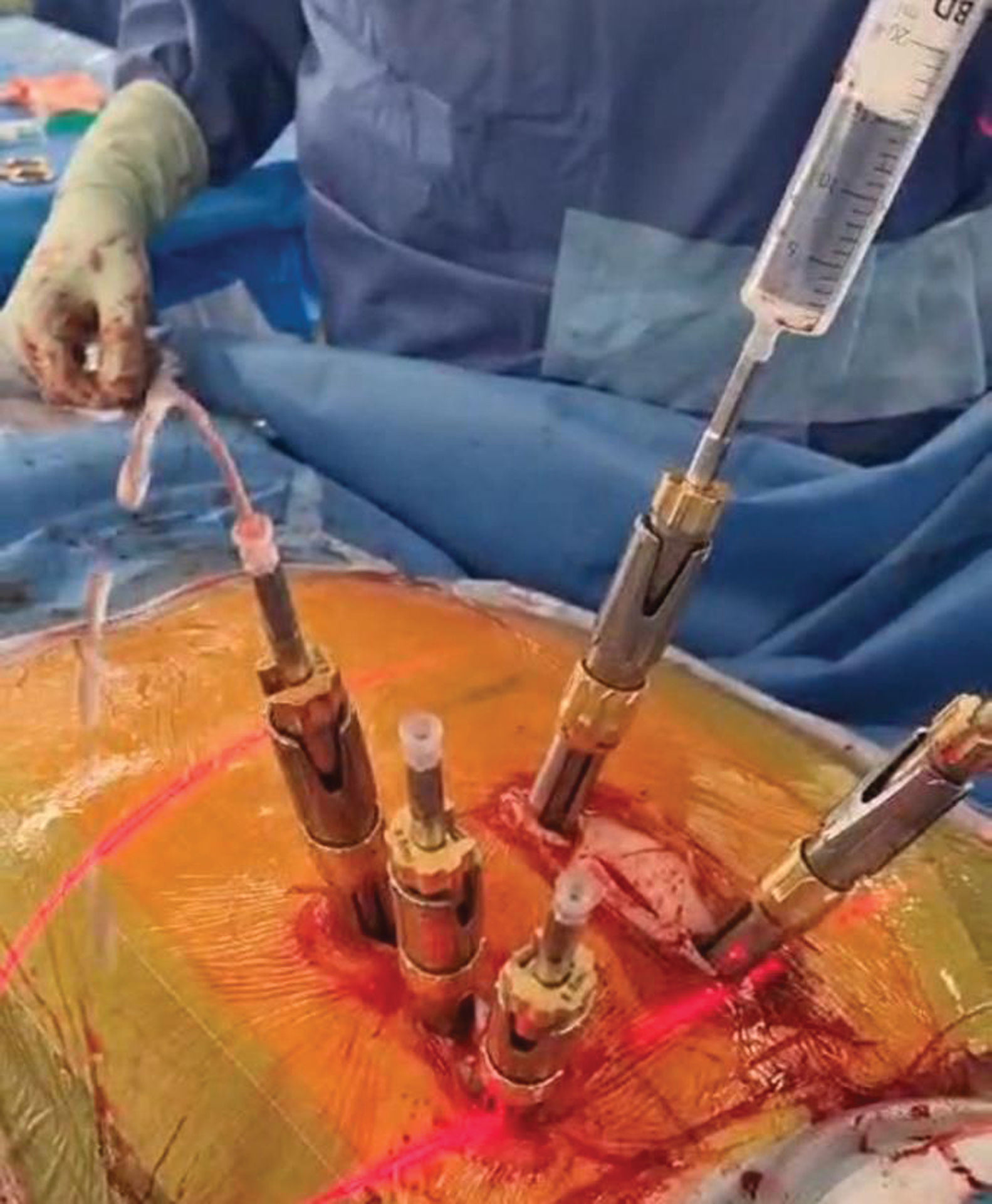
El episodio adverso más común durante el uso de tornillos pediculares es la fuga del cemento. En numerosos estudios se ha identificado la viscosidad del cemento como un factor esencial que influye en el riesgo de fuga del mismo12,28–31. Inyectar cemento de baja viscosidad incrementa considerablemente el riesgo de fuga incontrolada del cemento, incrementando en última instancia el riesgo de embolia pulmonar12. Por tanto, deberá utilizarse el cemento tras el incremento de viscosidad. En la práctica clínica la viscosidad deseada se logra, como pronto, cuando el cemento, tras ser extruido a través de una jeringa, no gotea espontáneamente a causa de la gravedad, sino que mantiene en cambio una formación tubular32. Para concluir, deberá inyectarse el cemento en el último momento posible33. Sin embargo, la inyección de cemento de alta viscosidad necesita mayores fuerzas de inyección, lo cual presenta un reto para los sistemas de inyección manual e incrementa el riesgo de embolia (por grasa)12,29. La investigación in vitro e in vivo reciente indica que el lavado mediante chorro pulsado puede mitigar dichos riesgos, reduciendo la fuerza de inyección necesaria. Para realizar esto, se administra una solución de sodio a través de un pedículo, y se retira seguidamente con poco vacío desde el lado contralateral (fig. 1)33–35. Esta técnica puede realizarse durante la fase de polimerización del cemento PMMA –es decir, en el intervalo entre la colocación del tornillo y el inicio de la alta viscosidad del cemento– no extendiéndose significativamente el tiempo quirúrgico. Además, este procedimiento ayuda a garantizar la colocación precisa de los tornillos pediculares antes del comienzo de la cementación. En el momento de inyectarse el cemento, el cirujano deberá notificar al anestesiólogo que incremente la presión positiva al final de la expiración (PEEP) a 15cmH2O, ya que ello puede reducir la incidencia de embolia venosa y pulmonar local36.
Ilustración ejemplar de lavado mediante chorro pulsado en una fijación dorsal percutánea bisegmentaria con uso de cemento: se descarga cloruro sódico al 0,9% a través del cuerpo vertebral utilizando una jeringa de 20ml, con salida por el lado contralateral. Esto origina un lavado de la médula ósea intertrabecular vertebral, reduciendo la presión de inyección requerida. Además, se confirma la posición del tornillo previamente al uso de cemento.
Para reducir aún más el riesgo de embolia por cemento o grasa, el volumen máximo de cemento óseo no deberá exceder de 1 a 2ml para una vértebra lumbar y de 1 a 1,5ml para una vértebra torácica por tornillo pedicular. Los volúmenes más altos de cemento inyectado no guardan correlación con el incremento de la estabilidad, sino con un mayor riesgo de embolia pulmonar11,37–39. Además, las pruebas biomecánicas sugieren que la aplicación simétrica de cemento contribuye a la mejora de la estabilidad40. Para lograr esto, deberá cementarse ambos tornillos pediculares bien simultánea, o bien alternativamente. El uso de cemento en tornillos pediculares debe realizarse consistentemente bajo fluoroscopia pulsada lateral, para supervisar el proceso de inyección. Ello permite la identificación temprana de fugas potenciales de cemento hacia el sistema venoso, el canal espinal, o el espacio del disco. En los casos que requieran fijación del segmento largo, vistos a menudo en la cirugía de revisión o tumoral, el uso de cemento limitado a las dos vértebras de los extremos puede ayudar a reducir el tiempo quirúrgico y el riesgo de complicaciones10,41.
Uso de cemento en reemplazos de cuerpos vertebralesMientras que el uso de cemento en tornillos pediculares dorsalmente implantados está ampliamente generalizado y se ha convertido en una parte estándar del repertorio del cirujano de columna, el uso de cemento en VBR desempeña actualmente un papel menor en la práctica clínica de muchos cirujanos. En 2010, Geiger et al. describieron por vez primera la viabilidad del uso de cemento para VBR en un estudio clínico que incluyó a 20 pacientes, con seguimiento clínico y radiológico a lo largo de dos años42. El objetivo del grupo de estudio fue prevenir o reducir la probabilidad de colapso en los casos de VBR con calidad ósea reducida. Para realizar esta técnica, se sitúa al paciente en decúbito lateral tras la fijación dorsal. Para acceder a las fracturas del cuerpo vertebral por encima de la segunda vértebra lumbar, a menudo se realiza un abordaje transpleural combinado con separación diafragmática. Para las fracturas del cuerpo vertebral que comprometen la segunda vértebra lumbar o más abajo, se realiza un abordaje extraperitoneal miniabierto, y un VBR estándar. Al preparar el VBR deberá prestarse cuidado a la preservación del hueso subcondral de las placas terminales adyacentes. Tras la implantación exitosa de la jaula, puede colocarse una aguja de vertebroplastia de calibre 10 medio centímetro por encima de la placa terminal de la vértebra inferior, y medio centímetro bajo la placa terminal de la vértebra superior, a través del abordaje ya abierto, bajo visión directa del cirujano. Seguidamente se utiliza cemento mediante fluoroscopia lateral pulsada. Más allá de esta descripción inicial, solo se han publicado una serie de estudios. Sin embargo, las investigaciones biomecánicas sugieren que el uso de cemento incrementa considerablemente la estabilidad43,44. Con arreglo a Ullrich et al. el uso de placas terminales de PMMA deberá realizarse cuando el valor HU óseo sea inferior a 18045.
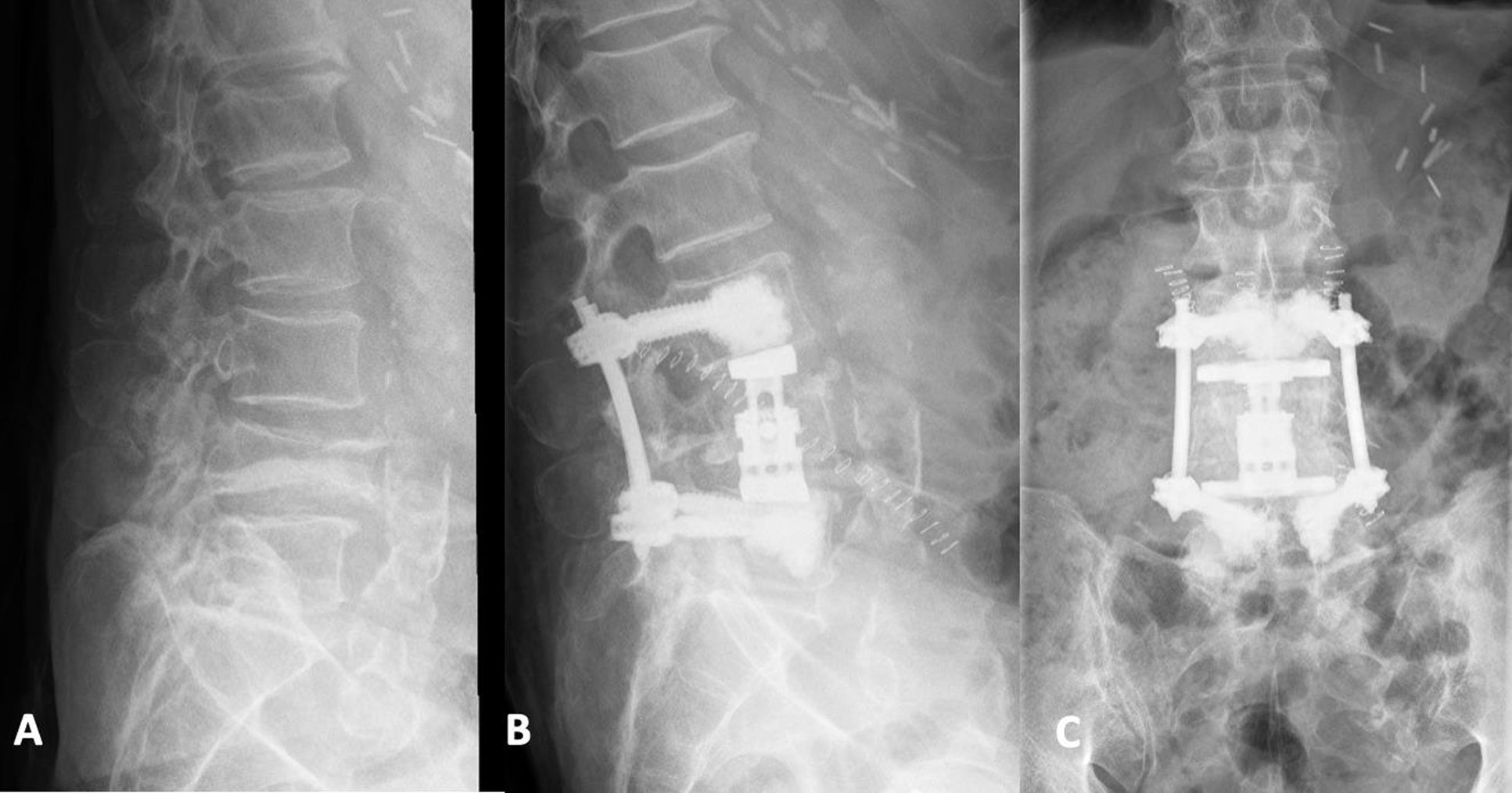
A modo de ejemplo, elegimos la técnica descrita para un paciente de 81 años que acudió a nuestra clínica con fractura patológica en L4 debido a carcinoma bronquial metastásico (fig. 2). Tras la radioterapia se produjo una compresión e inestabilidad progresivas del cuerpo vertebral como resultado de la necrosis vertebral inducida por la radiación. Debido a la estenosis sintomática del canal espinal concomitante con ciática lumbar derecha a causa de estenosis del receso lateral neuroforaminal y lateral, se realizó espondilodesis percutánea dorsal de L3 a L5 con tornillos pediculares cementados, junto con hemilaminectomía dorsal de la cuarta vértebra lumbar con facetectomía y descompresión de las raíces nerviosas de L4 y L5 derechas. Posteriormente, tras recolocar al paciente, se realizó VBR (Obelisk, Ulrich Medical) con cementación de las placas terminales bajo visión directa, según lo descrito previamente42. Transcurridos diez días postoperatorios, el paciente recibió el alta para tratamiento ambulatorio. Las revisiones de seguimiento reflejaron un resultado satisfactorio.
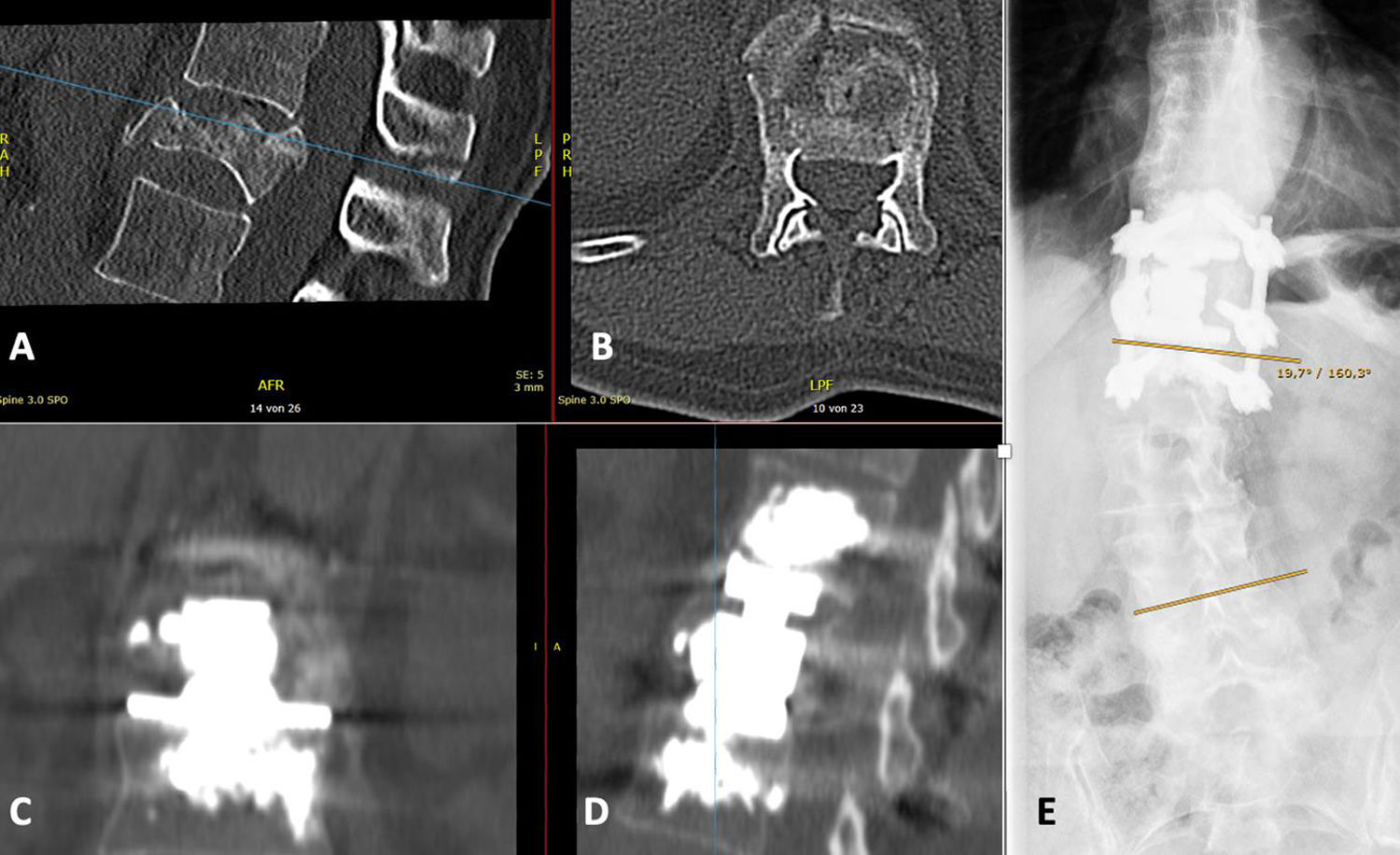
Otro caso implicó a una paciente de 71 años que acudió tras caerse de un caballo, sosteniendo una fractura traumática de T12 (fig. 3). Las radiografías revelaron escoliosis lumbar degenerativa (ángulo de Cobb de 19°). A pesar de tener una puntuación T de -1,9, optamos por fijar el segmento corto con cemento para esta paciente móvil y activa, y debido a los traumatismos axiales recurrentes a causa de la equitación, decidimos realizar la cementación adicional de las placas terminales. El procedimiento se realizó en dos etapas, sin complicaciones. Transcurrido un año postoperatorio, la paciente reportó ser capaz de montar a caballo sin restricciones y, a pesar de la fusión del segmento corto en la unión toracolumbar, el seguimiento más reciente transcurridos cinco años reflejó un resultado clínico y radiológico satisfactorio, sin problema alguno.
Fractura traumática en T12. A/B) TC preoperatoria. C/D) TC postoperatoria tras fijación del segmento corto con tornillos pediculares cementados y VBR con cementación de la placa terminal. E) Rayos X en bipedestación (plano coronal) durante el último seguimiento. La escoliosis lumbar permaneció constante. La paciente fue plenamente funcional, sin limitaciones de la vida diaria transcurridos cinco años postoperatorios.
En medio del cambio demográfico hacia el envejecimiento de la población global, no solo existe la exigencia del incremento previsto de los procedimientos espinales en general, sino que también existe un aumento anticipado del número de intervenciones de columna que requieren el uso de cemento dada la incidencia creciente de las fracturas espinales osteoporóticas. Aunque el uso de cemento puede parecer inicialmente desalentador a los cirujanos jóvenes, debido a las complicaciones potencialmente graves, la prolongación del tiempo quirúrgico, y las técnicas más exigentes, con frecuencia la decisión sobre su uso resulta beneficiosa a largo plazo. Con una selección de los pacientes cuidadosa, y la adherencia a las experiencias acumuladas durante las últimas décadas, el uso de cemento en los tornillos pediculares es por lo general un procedimiento normalmente factible y seguro, que reduce considerablemente la necesidad de cirugías de revisión por fracaso del implante. Además, el uso de cemento en las placas terminales proporciona un método efectivo para VBR, impidiendo el colapso del constructo rígido, incluso en los abordajes dorsoventrales del segmento corto. La investigación futura, como en el caso de los PMMA con carga antibiótica, puede ampliar aún más su utilidad y perfil de seguridad, especialmente para los pacientes de alto riesgo tales como aquellos que necesitan fijación espinal debido a cirugías tumorales o de revisión.
Nivel de evidenciaNivel de evidencia iii.
Responsabilidades éticasTodos los procedimientos realizados en los estudios con participantes humanos se ajustaron a los estándares éticos del comité de investigación institucional y/o nacional y a la declaración de Helsinki de 1964 y sus últimas modificaciones, o estándares éticos comparables.
FinanciaciónLa presente investigación no ha recibido financiación alguna.
Consentimiento informadoSe obtuvo consentimiento informado de todos los participantes individuales incluidos en el estudio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.