En situaciones excepcionales, como la enfermedad vascular periférica, la artritis reumatoide y variantes corticodependientes, tromboembolismo previo, patología tumoral activa y múltiples escaras en la pierna, entre las más importantes, podría estar indicado no realizar una isquemia ni la utilizar torniquete.
Sin embargo, y en esta línea, tampoco existe unanimidad en la literatura científica sobre los beneficios de realizar hemostasia tras la colocación de una prótesis total de rodilla antes del cierre quirúrgico de la herida1,8-15; aparentemente podría ser beneficioso realizarla para tener menor dolor postoperatorio, un mejor funcionamiento del cuádriceps, una menor inflamación, una mejor cicatrización de la herida y un sangrado postoperatorio menor16.
La cuestión que se plantea es si es realmente útil o conveniente liberar la isquemia para realizar la hemostasia de los vasos sangrantes antes del cierre de la herida quirúrgica, con la idea de reducir las pérdidas hemáticas postoperatorias, y consecuentemente la necesidad de transfusión, y por otra parte, si la coagulación de los vasos supone un menor índice de complicaciones generales y locales, especialmente en lo que hace referencia al dolor postoperatorio, la presencia de hematomas y la cicatrización de la herida quirúrgica.
En este sentido se diseña un estudio prospectivo multicéntrico de selección alternante en el que colaboran 5 hospitales con experiencia en prótesis total de rodilla, con objeto de tratar de dar respuesta a las cuestiones planteadas.
En un reciente artículo Wright17 defiende la necesidad de realizar estudios multicéntricos prospectivos como método para progresar en la investigación científica, y anima a que los resultados obtenidos se trasladen a la práctica diaria.
MATERIAL Y MÉTODO
Se han analizado 194 pacientes con los datos completos de 5 hospitales; se ha desestimado 6 pacientes por datos insuficientes o por derivación a otro hospital. Los pacientes validados para este estudio se ha seleccionado de forma alternante en:
1. Grupo I hemostasia (H): después de colocar los implantes metálicos y antes de la colocación del polietileno se libera la isquemia y se coagulan los vasos sangrantes.
2. Grupo II no hemostasia (NH): colocación de la prótesis, cierre de la herida quirúrgica, colocación de vendaje compresivo y a continuación se aflojamiento el manguito neumático.
Después se introdujeron los datos en el programa Excel, en el que se anotaron las variables que se muestran en la tabla 1.
Todos estos datos incluidos fueron analizados con el programa estadístico SPSS, con la "t" de Student para muestras independientes, siendo la "p" significativa menor de 0,05.
RESULTADOS
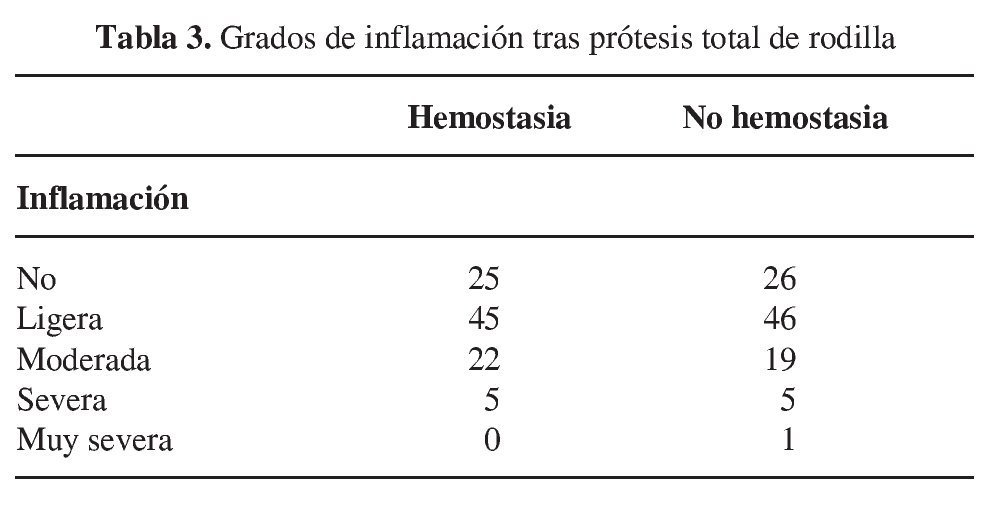
Los 194 pacientes se han distribuido en dos grupos iguales de 97; siendo 19 los varones y 78 las mujeres en ambos. En el grupo I (H) han sido intervenidas 49 prótesis del lado derecho y 48 del lado izquierdo, y en el grupo II (NH) 53 han sido colocadas en el lado derecho y 44 en el izquierdo. La edad promedio de los pacientes en el momento de la cirugía fue de 69,1 años (42-85) en el grupo I (H) y de 73,2 años (32-86) en el grupo II (NH). Veinticuatro pacientes de ambos grupos tomaban anticoagulantes en el preoperatorio, 56 consumía hipotensores en el grupo I (H) y 59 en el grupo II (NH). Seguían ambos tratamientos 15 sujetos del grupo I (H) y 17 del grupo II (NH). Cumplían pautas profilácticas con heparina de bajo peso molecular 95 pacientes del grupo I (H) y 93 del grupo II (NH) y con heparina fraccionada 2 del grupo I y en 4 del grupo II. La pauta de antibioterapia fue con cefalosporina en 93 pacientes del grupo I y 94 del grupo II, utilizando otras pautas por alergia en los 7 pacientes restantes. Las cirugías realizadas previamente vienen reflejadas en la tabla 2; a 81 sujetos del grupo I y a 83 del grupo II no se les había realizado cirugía alguna. Para ambos grupos el sangrado era mayor y estadísticamente significativo en los pacientes con antecedentes de cirugía ósea y osteosíntesis; p = 0,04.
Las prótesis colocadas fueron 93 de recubrimiento en ambos grupos; 46 con retención del ligamento cruzado posterior y 47 estabilizadas posterior en el grupo I; 43 con retención del ligamento cruzado posterior y 50 estabilizadas posterior en el grupo II. También se colocaron 4 prótesis totales estabilizadas rotatorias en ambos grupos.
Todos los componentes fueron cementados, excepto 11 prótesis de ambos grupos que fueron híbridas: cementado el componente tibial y sin cementar el femoral y 3 no cementadas del grupo II (NH).
El tiempo de isquemia fue de 77 minutos (44-130) y el tiempo del cierre de la herida quirúrgica de 89 minutos (55-135) para el grupo I. La isquemia fue de 80 minutos (60-140) y el cierre de la herida de 78 minutos (50-135) para el grupo II.
En lo que hace referencia al sangrado postoperatorio para el grupo I (H) ha sido de 562 cc (25-1940) en 24 horas, lo que supone casi el 78% del total de las pérdidas hemáticas recogidas, que han sido de 721 cc (30-2210). En el grupo II (NH) el sangrado recogido en 24 horas ha sido de 488 cc (60-1180), lo que supone el 78% del total de las pérdidas, que han sido de 625 cc (60-1540). Los datos obtenidos no tienen significación estadística; p = 0,3.
Si correlacionamos el sangrado con el sexo del paciente observamos que en ambos grupos han sangrado más los varones 954 cc (240-2210) que las mujeres 598 cc (30-1800). Estos datos tienen significación estadística; p = 0,001. Analizado el dolor con la escala analógica visual para el grupo I ha sido de 4,1 (0-10) en las primeras 24 horas y de 2,5 (0-7) a las 72 horas. Para el grupo II el dolor a las 24 horas ha sido de 3,8 (0-9) y de 2,4 (0-8) a las 72 horas. Analizados estos datos no tienen significación estadística.
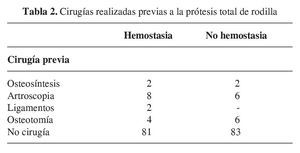
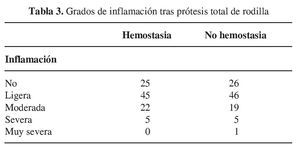
Si correlacionamos la realización o no de hemostasia con la presencia de inflamación en la rodilla intervenida, según lo expuesto en la tabla 3, podemos observar que no existen diferencias significativas.
Sin embargo, si buscamos la correlación de la hemostasia con el aspecto de la herida quirúrgica y de su cicatrización (tabla 4) los datos no tienen una significación estadística, pero sí existe una tendencia significativa a presentar más problemas de curación en el grupo II (NH).
Las complicaciones del grupo I han sido un paciente con rigidez y una tromboflebitis, y para el grupo II, 4 pacientes han presentado rigidez, uno tromboflebitis y otro tromboembolismo pulmonar. No se han producido complicaciones vasculares de grandes vasos ni nerviosas. Las necesidades transfusionales en ambos grupos vienen reflejadas en la tabla 5, siendo similares y sin valor estadístico significativo.
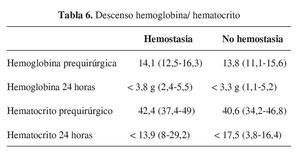
En la tabla 6 podemos observar el descenso de la hemoglobina y del hematocrito a las 24 horas para ambos grupos; se encontró una disminución superior a los 3 g de hemoglobina, sin que hubiese relación con que el paciente hubiera sido transfundido, reinfundido o ambas, o que no precisara transfusión. En cualquier caso no se encuentran diferencias significativas entre ambos grupos.
DISCUSIÓN
Los grupos son homogéneos en lo que se refiere a edad, sexo y lado intervenido; así mismo, los modelos de prótesis utilizada son similares en ambos grupos y sin diferencias significativas.
En lo referente a las pautas profilácticas con heparina y antibioterapia han sido utilizadas en los 5 hospitales y las variaciones han sido mínimas, por lo tanto sin valor significativo.
Las diferencias entre ambos grupos en el tiempo de isquemia y cierre quirúrgico de la herida presentan pequeñas diferencias sin significación alguna.
Si analizamos el sangrado postoperatorio es interesante comprobar que la hemorragia es similar en ambos grupos, con independencia de haber realizado hemostasia intraoperatoria tras la liberación del torniquete; estos datos están en la línea de algunas publicaciones8,11-15 y están enfrentados a otras10,16.
Las cantidades recogidas al retirar los drenajes pueden llegar a ser importantes, superando en alguna ocasión los 2 l, y por el contrario, en otras ocasiones el sangrado es escaso e incluso insignificante; las importantes variaciones del mismo hacen pensar que existen numerosos factores que puedan explicar esta variabilidad, como los drenajes mal colocados, alteraciones en los factores de coagulación no conocidos por poco habituales y lesiones de la arteria geniculada media, especialmente externa, entre otras causas.
Incluso en cifras absolutas es mayor el sangrado en el grupo H, aunque no tiene significación estadística. Estos datos se corresponden a los encontrados por Christodoulou19 y Jorn11; en estos trabajos los pacientes con hemostasia intraoperatoria sangran más que el grupo sin hemostasia, con cifras estadísticamente significativas. Teorizan que sin liberar la isquemia hasta después del vendaje compresivo hay un mejor control de la actividad fibrinolítica y una mayor activación de los factores de la coagulación.
No hemos recogido en este estudio el sangrado intraoperatorio después de aflojar el manguito neumático en los pacientes del grupo H. Mylod20 en este sentido apunta que las pérdidas hemáticas intraoperatorias se deben principalmente al sangrado continuo del hueso esponjoso expuesto durante la intervención, y desgraciadamente no es posible coagularlas con el electrocauterio.
Lotke5 realiza un estudio prospectivo con 4 grupos distintos, todos con isquemia, variando la realización de hemostasia o no y la movilización de la rodilla de forma inmediata en el postoperatorio o después de tres días. Concluye que el factor más influyente con relación al sangrado postoperatorio es la movilización continua pasiva, ya que cuanto antes se inicie más sangran las rodillas intervenidas.
La cantidad de sangre drenada a las 24 horas fue del 78% en ambos grupos, es decir, los drenajes pueden ser retirados entre las 24 a las 48 horas, ya que el débito posterior no es significativo.
Otro dato interesante claramente significativo es el mayor sangrado para ambos grupos en los varones con respecto a las mujeres, también recogido en la literatura21,22.
Llama la atención las cifras de dolor postoperatorio, siendo una cirugía habitualmente bastante dolorosa. Las cifras reflejadas por los pacientes en la escala análogica del dolor son bajas, tanto a las 24 como a las 72 horas, y en todo caso muy similares en ambos grupos; en este sentido hay que considerar las pautas analgésicas postoperatorias, especialmente las bombas de analgesia que suelen estar colocadas no menos de 48 horas y que modifican la percepción del dolor. Por otra parte, existen importantes variaciones individuales al ser un dato muy subjetivo donde el componente personal y emocional de tolerancia al dolor pueden modificar los datos.
También hemos valorado el aspecto de la extremidad intervenida y concretamente la inflamación/hematoma de la rodilla, dando valores similares para ambos grupos; más de la mitad de los pacientes presentan en opinión del especialista una ligera inflamación en la rodilla y aproximadamente la cuarta parte es considerada como moderada. No se han tenido hematomas de tal consideración que hayan requerido evacuación quirúrgica. Se podría esperar que en el grupo II (NH), tuvieran hematomas de mayor consideración, dato que no se ha confirmado en este estudio.
Otro dato interesante es el aspecto de la cicatriz quirúrgica en lo que se refiere a su aspecto y curación; los datos recogidos nos señalan que la cicatrización es habitualmente correcta, pero en algunos pacientes es preciso realizar algunas curas por pequeñas necrosis de los bordes de la herida. El análisis estadístico de estos datos nos indica que existe una tendencia, no significativa, a presentar mayores problemas de cicatrización aunque de poca importancia en el grupo II (NH); pudieran estar en relación con la distensión de los tejidos por el edema y hematoma postoperatorio. Las complicaciones han sido escasas en ambos grupos y sin trascendencia vital.
Finalmente, los últimos datos analizados están relacionados con la necesidad de transfusión, sea alogénica o por reinfusión de la propia sangre filtrada y las variaciones en la hemoglobina/hematocrito. Ambos grupos requieren una demanda de sangre muy similar y sin diferencias significativas; aproximadamente casi la mitad de los pacientes no requieren transfusión y parece que cuando es preciso transfundir se va imponiendo la reinfusión a la transfusión alogénica23,24.
Con respecto a los parámetros de hemoglobina/ hematocrito el dato más relevante es el descenso de más de 3 g de hemoglobina a las 24 horas de la intervención; esta cifra es muy similar para ambos grupos, sin significación estadística, y tampoco queda modificada por haber precisado algún tipo de transfusión o no.
Las limitaciones de este trabajo son debidas en parte a las variaciones individuales de los pacientes no valoradas como la obesidad, diabetes, etc. y también algunas derivadas de la técnica quirúrgica, como la apertura del alerón externo rotuliano no valorado.
Hay que resaltar las variaciones en el tipo de anestesia, dispar en cada centro: general, raquídea, variante y complementaria; también las pautas postoperatorias de analgesia, dado que el tiempo que están colocadas las bombas de analgesia puede modificar los parámetros del dolor, especialmente las primeras 24 horas.
Existen así mismo variaciones en la valoración del hematoma y el aspecto de la herida quirúrgica, que aunque se dan pautas para una correcta valoración el carácter subjetivo del especialista podría modificar la inclusión en un grupo u otro.
Como punto fuerte de este trabajo queremos resaltar que nuestro estudio es el mayor publicado con diferencia en lo que hace referencia al número de pacientes incluidos en un protocolo prospectivo para valorar las pérdidas hemáticas postoperatorias en relación con la hemostasia en prótesis de rodilla, y no hemos encontrado trabajos que planteen un estudio prospectivo multicéntrico como el nuestro.
Finalmente, un factor importante que no es posible valorar, pero que se da en todas las rodillas operadas son las pérdidas ocultas que en ocasiones pueden ser importantes, pero que en todo caso afectan a las rodillas de los dos grupos.
Si se analiza el trabajo en su globalidad da la impresión de que existen numerosos factores que pueden influir en el sangrado postoperatorio, pero la hemostasia no parece ser un factor esencial del mismo; la dificultad estriba en que a priori es difícil predecir qué rodillas van a sangrar más y cuáles no, aunque en este estudio se obtienen algunos datos interesantes que nos pueden orientar.
La liberación del torniquete intraoperatorio antes de cerrar la rodilla tendría una indicación absoluta si en un momento determinado de la intervención sospechamos una lesión vascular mayor, circunstancia afortunadamente muy rara. Así, Lotke et al5 no tienen lesión alguna de la poplítea después 1.500 intervenciones protésicas.
En conclusión, los parámetros clínicos del dolor e inflamación no se modifican con la H, pero existe una tendencia a una peor cicatrización de la herida en el grupo de NH. El sangrado postoperatorio no se ve influido por las medicaciones hipotensoras o antiagregantes. Existen diferencias significativas con el sangrado en ambos grupos si el paciente tiene realizada una cirugía ósea previa con osteosíntesis. Los hombres sangran más que las mujeres en ambos grupos de pacientes, con diferencias muy significativas.
El sangrado no se modifica con el tipo de prótesis y no existen diferencias significativas de necesidades transfusionales en ambos grupos. Las pérdidas hemáticas postoperatorias no se relacionan directamente con la hemostasia intraoperatoria, por lo que la hemostasia intraoperatoria no parece imprescindible ni necesaria.
Declaración de conflicto de intereses
Los autores han declarado no tener ningún conflicto de intereses.
Correspondencia:
J.R. Valentí.
Departamento Cirugía Ortopédica y Traumatología. Clínica Universitaria.
Avda. Pío XII, 36.
31008 Pamplona.
Correo electrónico: jrvalenti@unav.es
Recibido: octubre de 2006
Aceptado: febrero de 2007