Se considera que la osteosíntesis con placa de la columna cervical anterior es capaz de estabilizar los segmentos afectados, reduce al mismo tiempo la migración de los injertos e impide el colapso de éstos, que podrían provocar una pérdida de lordosis, así como callos viciosos, seudoartrosis y alteraciones neurológicas. Aunque se han publicado tasas de fusión elevadas en discectomías y artrodesis cervicales anteriores multinivel realizadas con placa, con índices que oscilan entre el 47 y el 100% dependiendo del número de niveles operados, no existen en la bibliografía científica estudios que comparen la eficacia del tratamiento con cajetín de titanio más aloinjerto con el tratamiento con autoinjerto en estos pacientes.
En este estudio hemos analizado de forma retrospectiva 36 casos de discectomía y artrodesis cervical anterior operados con placa semirrígida a 3 niveles. Se intervino a todos los pacientes entre agosto de 2000 y junio de 2005. El grupo de estudio estaba compuesto por 19 hombres y 17 mujeres, con una media de edad de 51,6 años (rango: 35–69). Los niveles operados fueron C4-C7 en 30 pacientes, C3-C6 en 5 y C5-T1 en un paciente. En 19 pacientes (52%) se utilizaron injertos autólogos tricorticales de cresta ilíaca y en 17 pacientes (47%) se optó por cajetines de PEEK (polietercetona) rellenos de aloinjerto.
En todos los casos se utilizó un acceso anteromedial a la columna cervical. Se extirparon los discos intervertebrales. En todos los pacientes se fresaron los platillos vertebrales y se procedió a la distracción del segmento móvil en 2mm y al avellanado de los injertos a 2mm del borde anterior de la vértebra. El injerto autógeno tricortical utilizado se obtuvo de la cresta ilíaca por medio de una sierra oscilante de baja velocidad. Se utilizó aloinjerto fresco-congelado, virutas de hueso esponjoso envasadas al vacío y pasta de hueso. Se seleccionó una placa cervical de titanio con tornillos de bloqueo de ángulo variable. Se recogieron datos de los pacientes a uno y 2 años de evolución. Se realizó valoración del resultado clínico, transcurridos uno y 2 años de la cirugía según la escala de Odom. La fusión se consiguió en 18 pacientes (94%) del grupo de cresta ilíaca y en 12 pacientes (71%) del grupo de cajetín de PEEK-aloinjerto. Un paciente del grupo de cresta ilíaca y 5 pacientes del grupo cajetín-aloinjerto presentaron seudoartrosis. El resultado clínico al cabo de 2 años fue excelente en 5 pacientes, bueno en 12 pacientes y regular en 2 pacientes del grupo de cresta ilíaca. En el grupo cajetín-aloinjerto, el resultado fue excelente en 3 pacientes, bueno en 13 pacientes y regular en un paciente. Cinco casos de seudoartrosis evolucionaron bien y un caso evolucionó regular. Como conclusión, podemos afirmar que aunque la colocación de autoinjerto es el patrón de oro para discectomías y artrodesis cervicales anteriores a 3 niveles, el uso de aloinjertos consigue el mismo resultado funcional, independientemente de un mayor número de seudoartrosis. Por tanto, la decisión de utilizar autoinjerto o cajetín protésico está basada principalmente en preferencias personales.
Anterior cervical plate fixation is believed to stabilize the operative motion segments, decreasing graft migration and preventing graft collapse that could lead to loss of cervical lordosis, malunion or nonunion and neurologic compromise. Although reports have noted high fusion rates in plated multilevel anterior cervical discectomy and fusion (ACDF) that range from 47% to 100% and are dependent on the number of levels fused, the efficacy of the combination of a titanium cage with allograft in comparison with autograft in such patients has not been investigated.
We retrospectively analyzed 36 cases of three-level ACDF with anterior semi rigid plating. All cases were performed between August 2000 to June 2005. There were 19 males and 17 females with an average age of 51.6 (range from 35 to 69). Operated levels were C4-C7 in 30 patients, C3-C6 in 5 and C5-T1 in one patient. Nineteen patients (52%) had autologous iliac crest tricortical grafts, 17 (47%) had PEEK cages placed filled with allografts.
The technique was the same in all cases: a standard left anteromedial approach to the cervical spine. The intervertebral discs were removed. All patients had burring of the end plates, 2mm distraction and countersinking of the grafts by 2mm from the anterior vertebral border. The autologous bone graft was tricortical and was harvested from the iliac crest using a low speed oscillating saw. The allograft used was fresh frozen, vacuum sealed cancellous chips and putty. An anterior cervical titanium plate was selected with variable angle locked screws. Clinical and radiographic data at 1 and 2 years postoperatively were obtained. Clinical outcome was assessed on 1 and 2 year follow-up and rated according to the Odom criteria. Fusion was achieved in 18 (94%) of the iliac crest group and 12 (71%) of the PEEK cage-allograft group. 1 patient in the iliac crest group and 5 in the cage-allograft group developed nonunions. Clinical outcome at 2 years was excellent in 5, good in 12 and fair in 2 patients of the iliac crest group. On the cage-allograft group it was excellent in 3, good in 13 and fair in 1. The 5 nonunions had good clinical outcome and 1 fair. We concluded that although autograft is the gold standard for 3 level ACDF, the use of allograft has the same functional status irrespective of the higher number of pseudarthrosis. The decision to use an autograft or a cage and an allograft for ACDF is therefore based mainly on personal preferences.
La discectomía y fusión cervical anterior (DFCA) es un procedimiento quirúrgico habitual para conseguir la descompresión de los elementos neurales de la columna cervical en distintos tipos de enfermedades, tales como enfermedades degenerativas, traumatismos y tumores. Robinson y Smith las describieron inicialmente en 19551. Para conseguir un buen resultado en la DFCA, es necesaria la fusión ósea. El éxito de la fusión depende de factores sistémicos, la técnica quirúrgica empleada y el tipo de placa e injertos aplicados2.
La DFCA se caracteriza por un índice muy reducido de seudoartrosis. Según la bibliografía médica, la fusión se consigue en un 83–97% de los casos cuando se utilizan autoinjertos y en un 82–94% cuando se emplean aloinjertos3–9. A mayor número de niveles, menor la tasa de fusión. Esto se debe al aumento de las tensiones de contacto en la interfaz injerto-cuerpo vertebral, que suele dar lugar a micromovimientos10. El índice de seudoartrosis para DFCA a 2 niveles con aloinjerto es del 63%, y es del 17–23,5% con autoinjerto11,12. En DFCA a 3 niveles, el índice de seudoartrosis se eleva aun más y llega al 37–70%5,12–15.
La introducción de la fijación con placa ha incrementado los índices de fusión en DFCA a 3 niveles15–20. La efectividad de los 2 tipos de injerto utilizados en DFCA a 2 y 3 niveles es objeto de debate. A pesar de que hay numerosos estudios que describen tasas de fusión más elevadas para la fijación de DFCA a 3 niveles mediante placa, son pocos los autores que han comparado los resultados de la DFCA utilizando aloinjerto frente a autoinjerto2,15,18,21–23. Estos estudios arrojan mejores resultados para los pacientes operados con autoinjerto.
El uso de autoinjerto se considera el patrón de oro en DFCA36. No obstante, se han descrito múltiples desventajas asociadas con la zona y la técnica tradicionales utilizadas para la extracción del injerto. La zona de extracción de injertos autólogos de cresta ilíaca se asocia con una mayor morbilidad así como con tiempos de quirófano, hospitalización y recuperación más prolongados. Además, cabe añadir la insatisfacción del paciente con el aspecto estético de la incisión en la cresta ilíaca a las desventajas de tales métodos de extracción2,24–29. La aparición de los cajetines de titanio ha reducido la morbilidad del lecho donante y al mismo tiempo ha conseguido resultados comparables a los de los autoinjertos de cresta ilíaca11,14,30–32. No existen estudios que comparen la eficacia del aloinjerto con cajetín con el uso de autoinjerto de cresta ilíaca en DFCA a 3 niveles con placa.
La finalidad del presente estudio retrospectivo es comparar 2 técnicas comúnmente utilizadas para la DFCA a 3 niveles en lo referente al índice de fusión conseguido y a su capacidad para aliviar el dolor y reducir la discapacidad del paciente. Estas técnicas son 1) DFCA a 3 niveles con cajetín de PEEK (polietercetona) con relleno de aloinjerto y placa anterior, y 2) DFCA a 3 niveles con autoinjerto de cresta ilíaca y placa anterior.
Pacientes y metodologíaNuestro estudio consiste en un análisis retrospectivo de 36 casos de DFCA a 3 niveles con placa anterior semirrígida. El mismo cirujano intervino a todos los casos entre agosto de 2000 y junio de 2005. Se estudiaron 19 hombres y 17 mujeres con una edad media de 52,6 años (rango: 35 a 69). Los niveles operados fueron C4-C7 en 30 pacientes, C3-C6 en 5 y C5-T1 en un paciente. A 19 pacientes (52%) se les aplicó injerto tricortical autólogo de cresta ilíaca y a 17 pacientes (47%) se les aplicó cajetín de PEEK relleno con aloinjerto.
La técnica empleada fue la misma en todos los casos: abordaje anteromedial a la columna cervical. Se retiraron los discos intervertebrales. En todos los pacientes se fresaron los platillos vertebrales, se realizó distracción y avellanamiento de los injertos a 2mm del margen vertebral anterior. El injerto autólogo fue tricortical y se extrajo de la cresta ilíaca por medio de una sierra oscilante de bajas revoluciones. En los casos tratados en los que se implantó un aloinjerto, se utilizaron virutas y masilla de aloinjerto liofilizado envasadas al vacío. Se decidió utilizar una placa cervical anterior de titanio con tornillos bloqueados en ángulo variable. Se colocaron 2 tornillos en el extremo de los cuerpos vertebrales de la placa y un tornillo segmentario a cada nivel cubierto por la placa. En todos los pacientes se indicó collarín Filadelfia postoperatorio durante 6 semanas.
Se recabaron datos clínicos y radiográficos a uno y 2 años tras la intervención. Como datos radiográficos, se obtuvieron proyecciones laterales en posición neutra y en flexión y extensión, evaluadas por 2 radiólogos independientes para determinar el grado de fusión. Se definió fusión radiográfica como la ausencia de movimiento entre las apófisis espinosas en las radiografías en flexoextensión, ausencia de líneas radiotransparentes entre injerto y platillo tibial y presencia de puentes de trabéculas óseas entre injerto y platillo32.
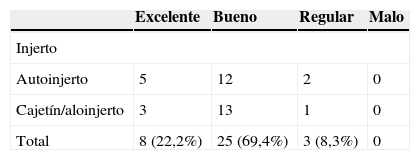
El resultado clínico se evaluó uno y 2 años tras la intervención por medio de los criterios definidos por Odom32 (tabla 1).
Resultados clínicos. Valoración de Odom
| Excelente | No existen trastornos atribuibles a enfermedad cervical; el paciente es capaz de realizar sus actividades diarias sin limitaciones. |
| Bueno | Molestias intermitentes atribuibles a la enfermedad cervical; el paciente no presenta limitaciones significativas para realizar su actividad laboral. |
| Regular | Mejora subjetiva de los síntomas, aunque la actividad física está sujeta a limitaciones significativas. |
| Malo | Empeoramiento o persistencia de los síntomas. |
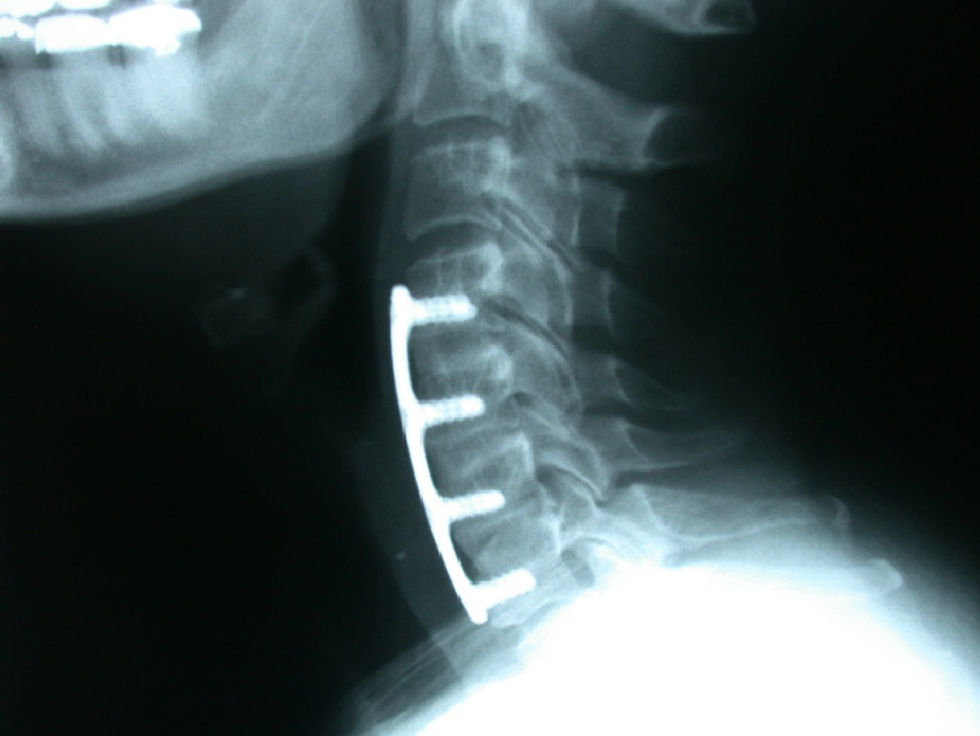
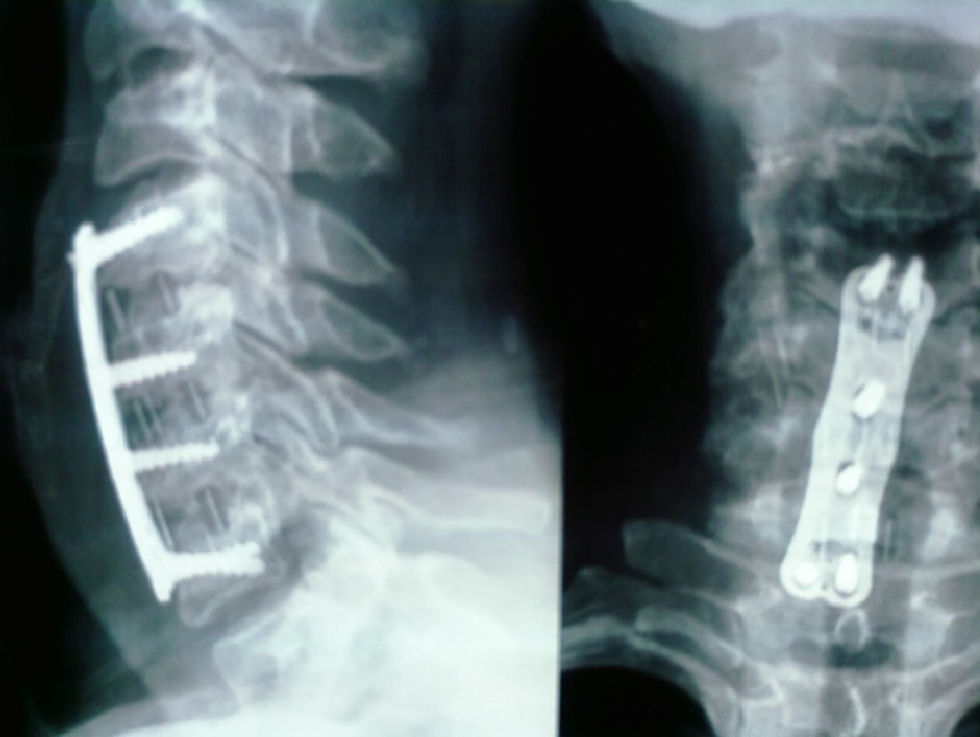
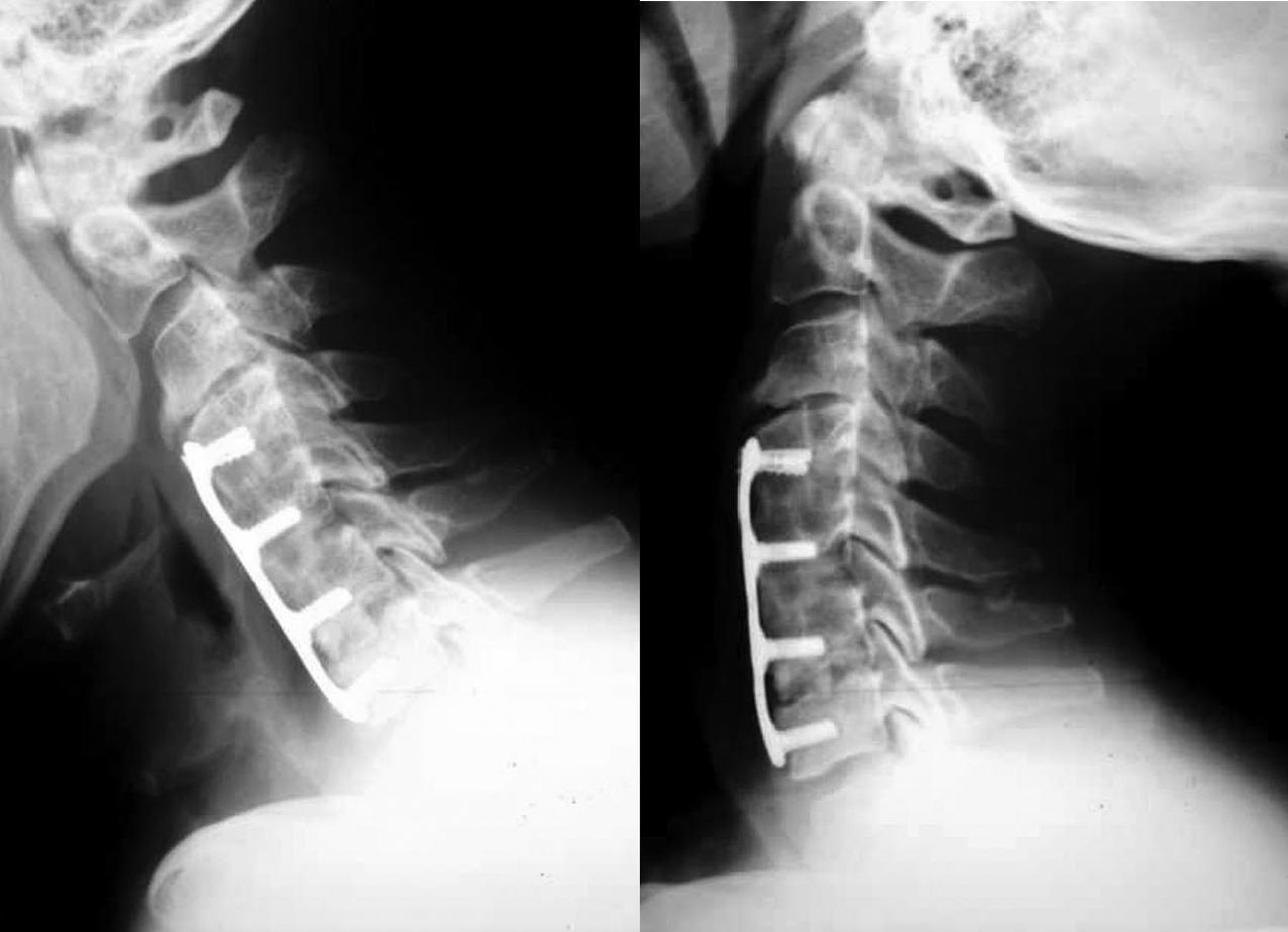
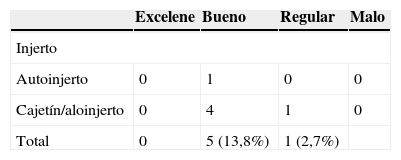
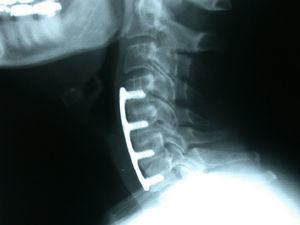
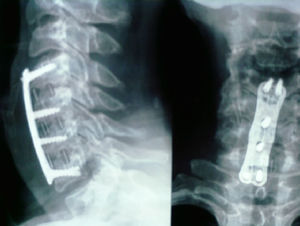
La fusión se consiguió en 18 pacientes (94%) del grupo de cresta ilíaca (fig. 1) y en 12 pacientes (71%) del grupo cajetín de PEEK-aloinjerto (fig. 2). Un paciente del grupo de cresta ilíaca (fig. 3) y 5 pacientes del grupo cajetín-aloinjerto desarrollaron seudoartrosis.
El resultado clínico a los 2 años fue excelente en 5 casos, bueno en 12 casos y regular en 2 casos del grupo de cresta ilíaca. En el grupo operado con cajetín-aloinjerto el resultado fue excelente en 3 casos, bueno en 13 casos y regular en un caso (tabla 2).
Cinco de los casos de seudoartrosis (uno del grupo de cresta ilíaca y 4 del grupo cajetín-aloinjerto) tuvieron un buen resultado clínico y uno regular (tabla 3).
DiscusiónSe considera que la osteosíntesis anterior de la columna cervical estabiliza los segmentos móviles, reduce la migración del injerto e impide su hundimiento, lo que podría producir una pérdida de lordosis cervical, seudoartrosis, callos viciosos o afectación neurológica33. Aunque los estudios analizados refieren altos índices de fusión en DFCA multinivel con placa (de entre un 47 y un 100%15,34, dependiendo del número de niveles artrodesados), la eficacia de la combinación de cajetín de titanio con aloinjerto frente a autoinjerto en estos pacientes no se ha investigado.
Aunque la utilización de aloinjerto reduce la morbilidad del lecho donante, su más lenta penetración vascular, su más rápida reabsorción ósea, la lenta neoformación ósea y sus pobres propiedades osteoconductivas aumentan el riesgo de una consolidación defectuosa29,35,36. Dado que una de las funciones del injerto óseo es permitir una correcta distracción del espacio intervertebral o del agujero de conjunción, la estabilidad biomecánica que ofrece el injerto a la hora de soportar fuerzas compresivas es cuestionable. Se ha determinado que el aloinjerto liofilizado pierde un 10% más de resistencia compresiva y un 70% de resistencia a la torsión que un injerto tricortical autógeno de cresta ilíaca31. Fue ésta la razón por la que se utilizó un cajetín en el grupo de pacientes operados con aloinjerto.
En un 83% de nuestros pacientes, se consiguió la fusión a los 2 años de la intervención. El índice de seudoartrosis fue sensiblemente superior en los casos en que se utilizó cajetín con aloinjerto (el 29 frente al 6% del grupo de pacientes operados con autoinjerto). No hubo diferencias estadísticamente significativas en cuanto al resultado clínico de los pacientes operados con cresta ilíaca y con cajetín-aloinjerto. Tampoco hubo diferencias estadísticamente significativas en cuanto al resultado clínico de pacientes con y sin fusión, transcurridos uno y 2 años desde la intervención.
Es innegable que este estudio tiene sus limitaciones, principalmente en lo que se refiere al número de pacientes evaluados y a la falta de seguimiento a largo plazo. Deberá llevarse a cabo un estudio prospectivo aleatorizado multicéntrico de mayor envergadura para confirmar o cuestionar nuestras observaciones. Asimismo, somos conscientes de que no hemos tomado en consideración los factores biológicos ni los hábitos tabáquicos de nuestros pacientes, que bien pueden afectar la consolidación ósea y, por ende, los índices de fusión.
ConclusiónNuestro estudio nos ha permitido llegar a la conclusión de que, aunque el autoinjerto es el patrón de oro en DFCA a 3 niveles, el uso de aloinjerto permite al paciente conseguir el mismo nivel funcional, sin perjuicio de un mayor índice de seudartrosis. Por tanto, la decisión de utilizar autoinjerto o cajetín con aloinjerto en DFCA depende principalmente de la preferencia personal del cirujano.