Para valorar el equilibrio sagital (ES) se debe tener en cuenta toda la columna vertebral: la cabeza o «vértebra craneal», la pelvis o «vértebra pélvica», las caderas, las rodillas y los tobillos.
Entre otros muchos autores, Duval-Beaupere et al1 describieron los ángulos que permiten situar el tronco y la pelvis en el espacio.
Aplicaremos estas mediciones en tres situaciones patológicas diferentes, la cifosis degenerativa, recordando que los músculos tienen también su importancia en el ES; la espondilolistesis L5-S1 por lisis ístmica y displásica; y, finalmente, en patologías que requieren osteotomías lumbares de corrección para los desequilibrios anteriores.
EVALUACIÓN MODERNA DEL EQUILIBRIO SAGITAL
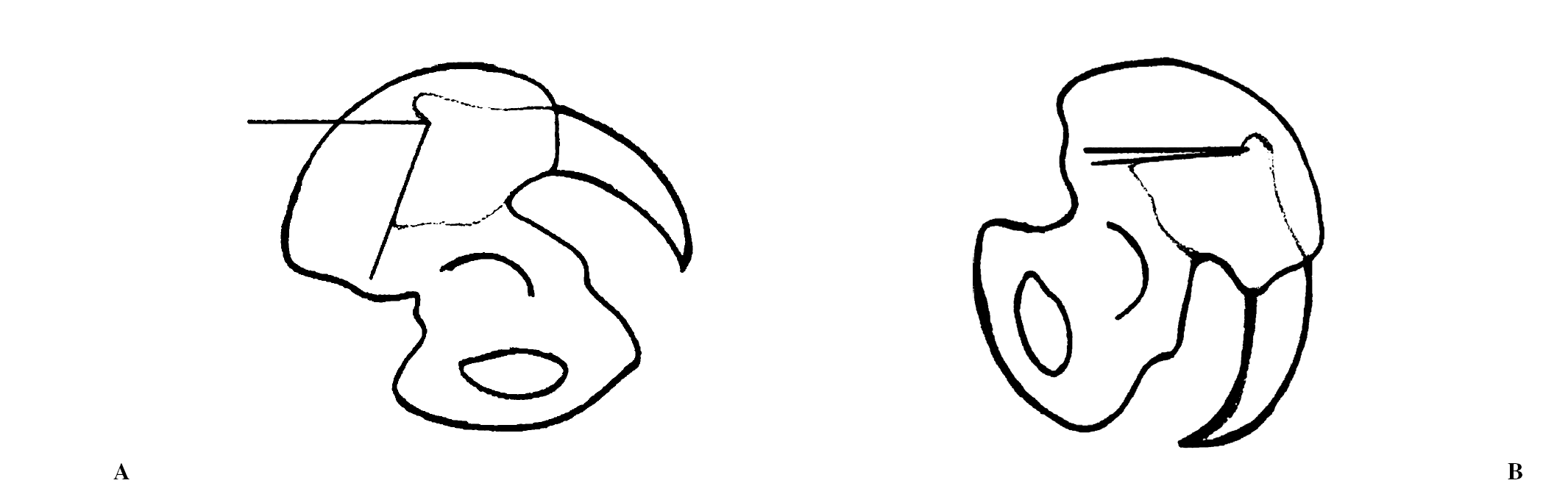
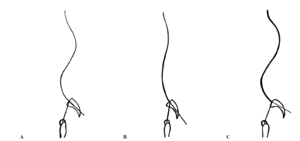
El ES no se debe valorar únicamente con los ángulos de lordosis cervical, cifosis torácica y lordosis lumbar (30º,40º y 50º promedio en el adulto respectivamente), sino que también se debe tomar en consideración la posición de la pelvis, verdadera vértebra pélvica según Dubousset. La angulación de la plataforma del sacro con relación a la horizontal o inclinación sacra (IS) es proporcional a la lordosis lumbar. Cuando la pelvis está en retroversión, el sacro se verticaliza, mientras la IS y la lordosis lumbar disminuyen (fig. 1), fenómeno observado por During2 en el envejecimiento. A la inversa, cuando la pelvis se encuentra en anteversión, el sacro se horizontaliza, mientras la IS y la lordosis lumbar aumentan.
Figura 1. Movimiento pélvico de anteversión, retroversión y su relación con la posición del sacro. En anteversión el sacro se horizontaliza (A) mientras que en retroversión se verticaliza (B).
Itoi3 ha propuesto ángulos que permiten evaluar el tronco, la pelvis y las extremidades inferiores, principalmente la flexión de las rodillas, que puede ser un elemento de corrección en el desequilibrio anterior.
En la clínica utilizamos los ángulos y distancias siguientes:
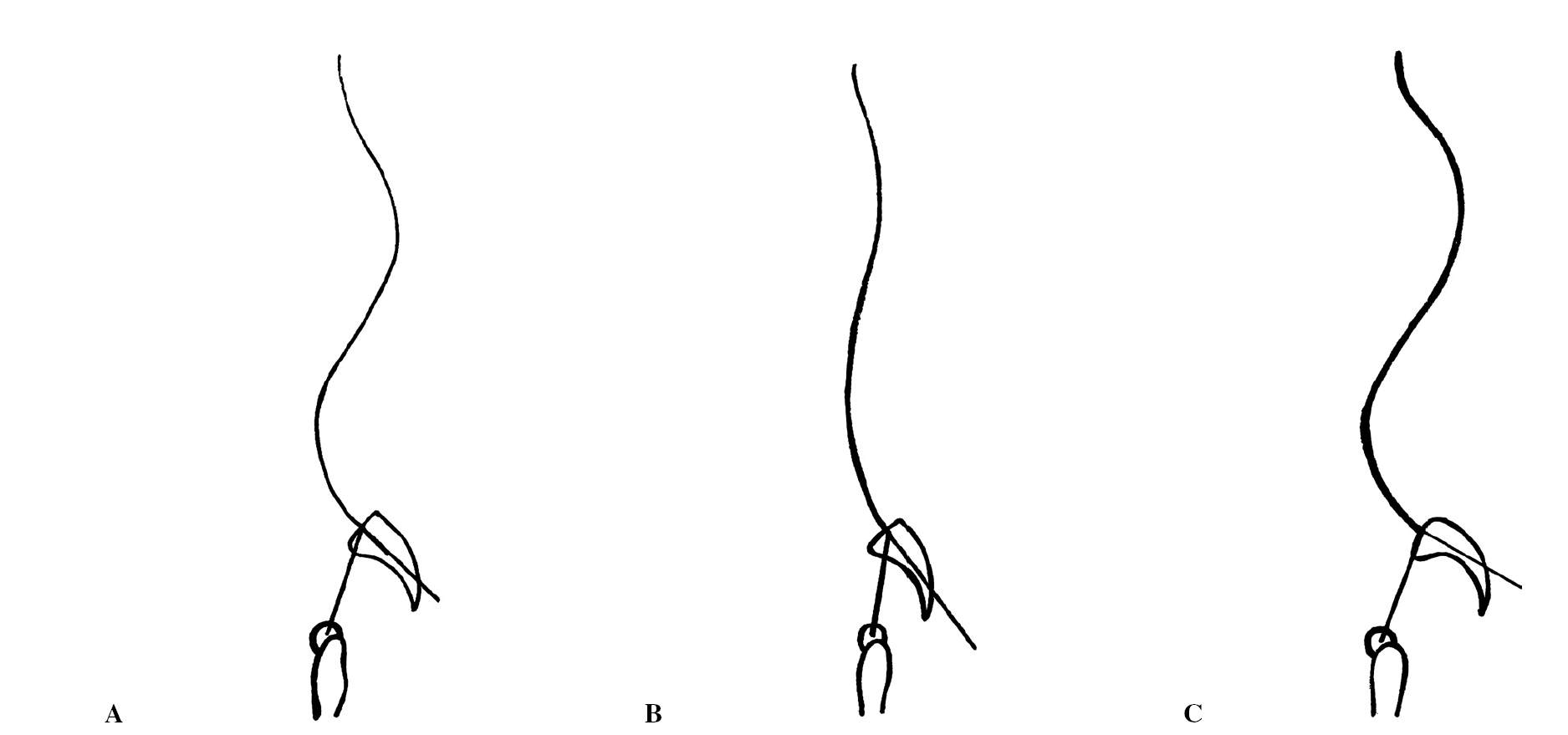
1. El ángulo de incidencia pélvica (IP), descrito por Duval-Beaupere1, es el ángulo morfológico que considera la pelvis. Está formado por una línea perpendicular a la plataforma del sacro que inicia en la mitad del mismo hacia distal y una segunda línea que va del centro de las cabezas femorales (CCF) a la mitad de la plataforma del sacro. Este ángulo aumenta durante el desarrollo inicial de la marcha y permanece con un valor medio de 51º durante la vida adulta. La incidencia puede variar de un individuo a otro. Cuando está aumentado, se le asocia a una lordosis lumbar pronunciada, así como a una cifosis torácica y una lordosis cervical superiores a lo normal (tipo dinámico), que corresponde a curvas en la columna de perfil muy acentuadas. Por el contrario, un ángulo menor de lo normal se asocia a curvas en columna vertebral poco pronunciadas (tipo estático) (fig. 2).
Figura 2. Incidencia pélvica (IP). IP normal (A). Si la IP es menor de lo normal se asocia a curvas en la columna poco pronunciadas (B); por el contrario, cuando la IP aumenta se la asocia con curvas superiores a su valor normal (C).
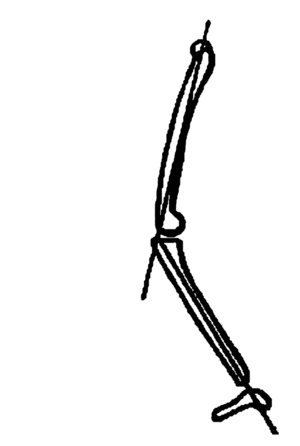
2. El ángulo de versión pélvica (VP) también descrito por Duval-Beaupere1 para definir la posición de la pelvis en el espacio. Está formado por una línea vertical que va del CCF hacia proximal y una línea que une el CCF con la mitad de la plataforma del sacro. Su valor promedio es de 12º en el adulto (fig. 3). La VP aumenta con la retroversión de la pelvis, caracterizando un desequilibrio anterior de la columna, ya que se asocia a una disminución de la IS y a una hiperextensión de las caderas. La VP disminuirá, e incluso se invertirá, en caso de anteversión. Es necesario resaltar que lal VP y la IS varían de forma inversa, ya que al sumar estos dos valores, el resultado es constante.
Figura 3. Versión pélvica y la línea sagital en T9.
3. La línea sagital en T9 (LS-T9) es otro ángulo descrito por Duval-Beaupere1, que posiciona al tronco considerando la novena vértebra torácica (T9) como centro de gravedad. El ángulo esta formado por la vertical que pasa por el CCF y una línea que une el CCF con el centro de T9. El valor medio es de 11º (fig. 3). En caso de desequilibrio anterior el ángulo disminuye, aunque puede permanecer relativamente constante durante largo tiempo, porque la flexión de las rodillas y, sobre todo, la retroversión de la pelvis pueden compensar el desequilibrio anterior.
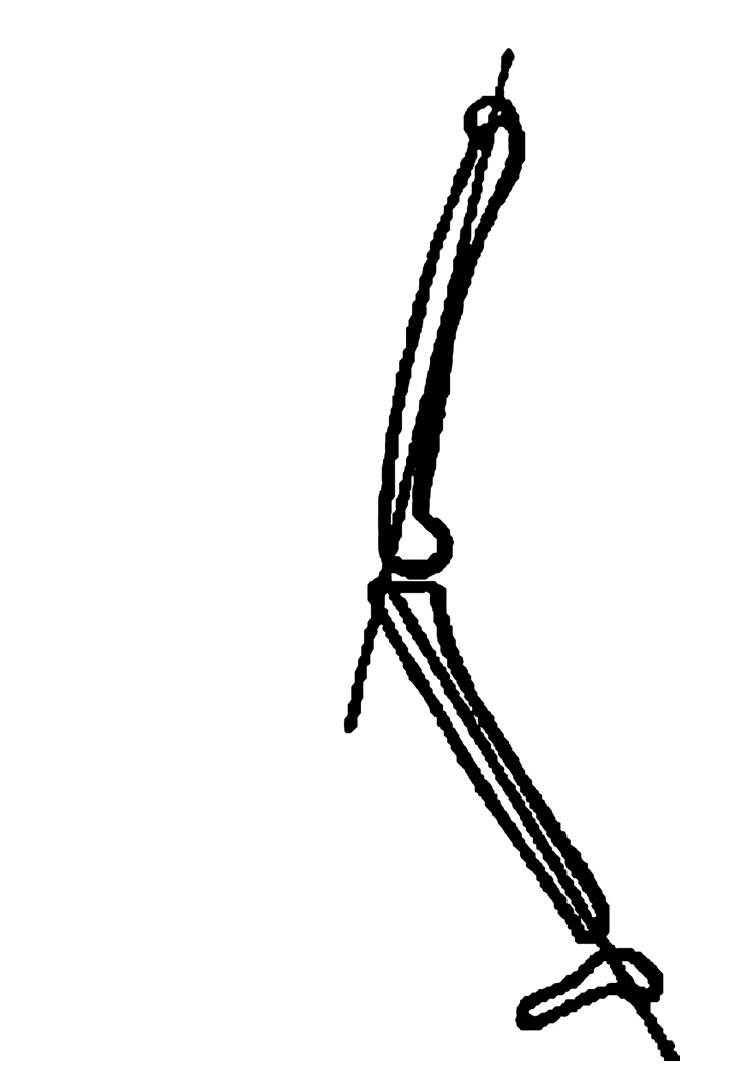
4. El ángulo fémoro-tibial ha sido descrito por Itoi3. Se mide trazando una línea recta que pasa por el eje diafisiario del fémur y una segunda línea que pasa por el eje diafisiario de la tibia en la proyección lateral. Normalmente este ángulo es igual a 0º y si hay una flexión de las rodillas se hace positivo (fig. 4).
Figura 4. Ángulo fémoro-tibial.
El equilibrio global puede ser medido por una línea vertical que parte de C7, según la literatura anglosajona. Nosotros preferimos tomar como referencia los conductos auditivos externos (CAE), centros de gravedad de la cabeza, considerándola como vértebra craneal.
5. La plomada de C7 se obtiene a partir de la vertical que inicia a la mitad de la plataforma inferior de C7 y se valora su relación anterior o posterior con la plataforma del sacro4 (fig. 5).
Figura 5. Valoración global del equilibrio sagital, (A) plomada de C7, (B) eje CAE (conducto auditivo externo) CCF (centro cabeza femoral).
6. La vertical de CAE permite un estudio más completo de la columna vertebral. Se traza una vertical que pasa por los CAE y esta línea vertical pasa ligeramente por detrás del CCF5. En la clínica consideramos que hay un equilibrio sagital normal cuando los CAE y el CCF están alineados en la vertical.
Todos estos ángulos y referencias anatómicas nos hacen comprender que es necesario evaluar el ES de la cabeza a los pies, con radiografías donde se visualicen el CAE y el CCF, sin olvidar la posición de las extremidades inferiores valorado con el ángulo fémoro-tibial. Nos podemos ayudar con cámaras fotográficas digitales para evaluar las extremidades inferiores. Así mismo, debemos usar posiciones radiográficas universales, como colocar las manos sobre las clavículas, en lugar de sobre el respaldo de una silla o apoyadas sobre un tripié. Si al colocar al paciente en posición para tomar la radiografía flexiona las rodillas, es mejor colocarlas en posición neutra, lo que permitirá reconocer la verdadera gravedad del desequilibrio.
En investigación se puede recurrir al uso de la estereorradiografía para obtener radiografías anteroposterior (AP) y lateral sin desplazar al paciente, con una plataforma de gravedad. La técnica de baja dosis de radiación fue desarrollada por Kalifa et al6 y permite evaluar todo el esqueleto desde la cabeza a los pies, en proyección AP y lateral.
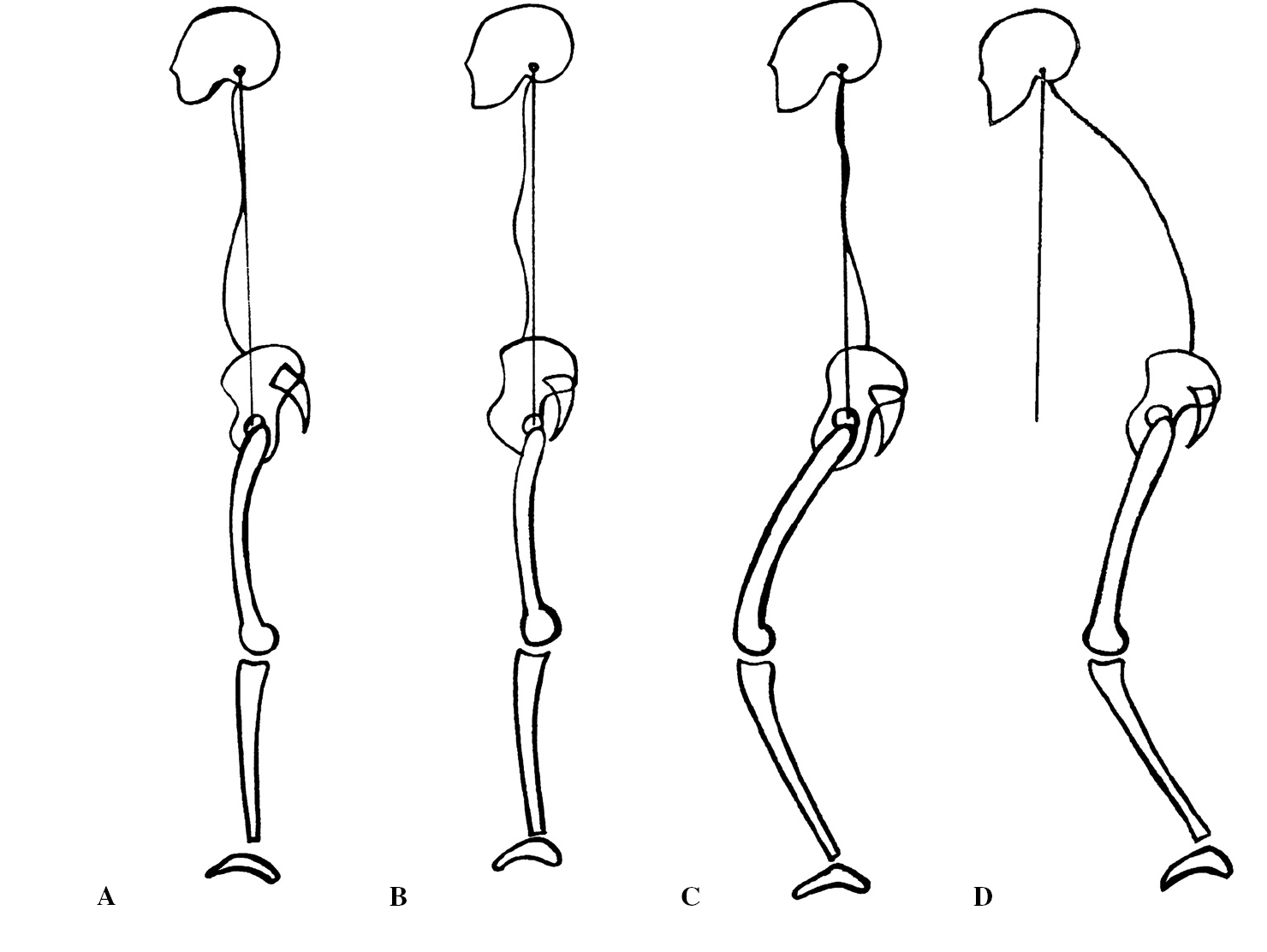
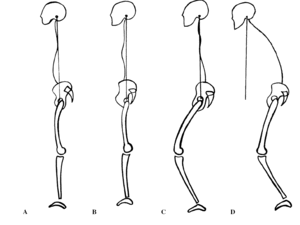
Para finalizar con los métodos de evaluación describiremos tres tipos diferentes de ES (fig. 6):
Figura 6. Los cuatro tipos del equilibrio sagital, (A) equilibrio ideal, (B) equilibrio compensado caracterizado por una retroversión de la pelvis, (C) si no es suficiente se añade la flexión de rodillas, (D) desequilibrio anterior.
1. El equilibrio ideal, cuando los CAE están alineados verticalmente con el CCF pero con un VP y un LS-T9 normales para la IP de la persona.
2. El equilibrio compensado, cuando los CAE están alineados verticalmente con el CCF, pero compensado por una retroversión de la pelvis, asociada o no a una flexión de rodillas.
3. Finalmente, el desequilibrio anterior, cuando a pesar de la retroversión de la pelvis y la flexión de las rodillas, la línea vertical de los CAE pasa por delante del CCF.
APLICACIONES EN LA PATOLOGÍA DE LA COLUMNA
Valoraremos tres entidades patológicas de la columna: la cifosis degenerativa, la espondilolistesis por lisis ístmica de L5-S1 y, por último, patologías que presentan desequilibrio anterior y que requieren de osteotomías lumbares de corrección.
La cifosis degenerativa
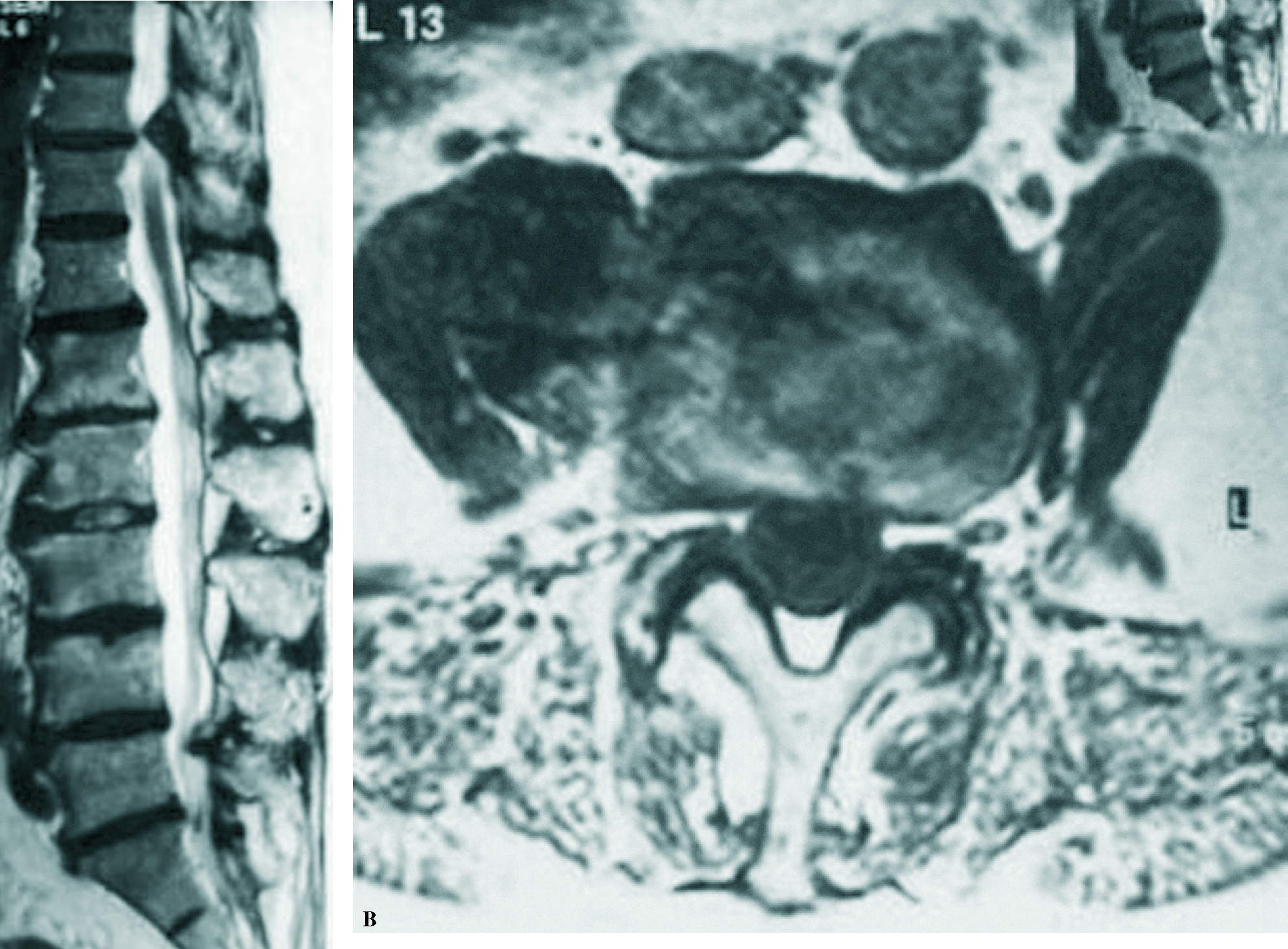
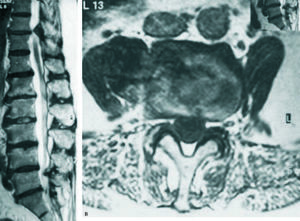
En una serie de 25 casos con cifosis degenerativa, observamos una IP ligeramente superior a lo normal, una lordosis lumbar disminuida, lo que define la patología y un aumento de la VP (29º de media). El fenómeno de envejecimiento se acompaña de pinzamiento del disco con pérdida de 15º de lordosis en L5-S1, 12º en L4-L5 y 10º por cada disco lumbar por arriba de este último nivel. Esto se asocia con la degeneración de los elementos posteriores con hipertrofia de las apófisis articulares y espinosas. Además, hay que considerar el factor muscular. En nuestra serie encontramos en todos los casos una degeneración grasa del músculo multifido7, con un estadio 2 (50% del espacio muscular sustituido por grasa) e incluso estadio 3 (más del 50% del espacio sustituido por grasa) (fig. 7). Hay factores profesionales, como agricultores y mecánicos, en los que se favorece una postura hacia delante prolongada8 (12 de 25 pacientes). En 10 pacientes valorados isocinéticamente observamos un predominio de los músculos flexores sobre los extensores y del músculo cuádriceps sobre los músculos glúteos, que están atróficos en los pacientes cifóticos.
Figura 7. Cifosis degenerativa,(A) resonancia magnética nuclear (RMN) de perfil, (B) RMN axial donde se observa la gran deficiencia muscular, que es sustituida por grasa.
Este desequilibrio muscular, con degeneración de los músculos extensores de la espalda e insuficiencia de los músculos glúteos, probablemente como consecuencia de la alteración de los discos intervertebrales, se debe tener en cuenta antes de cualquier intervención quirúrgica, en la que no se actúa sobre el déficit muscular y, por el contrario, se agrava con el abordaje por vía posterior.
La espondilolistesis
Los conceptos descritos pueden aplicarse a la espondilolistesis displásica o congénita y a la espondilolistesis por lisis ístmica pura9.
En el caso de lisis pura, adquirida en la infancia, se encuentra una IP superior a lo normal que se correlaciona con una gran lordosis lumbar que aumenta el riesgo de «corte de habano» sobre el istmo de L5, entre las articulares inferiores de L4 y las superiores de S1.
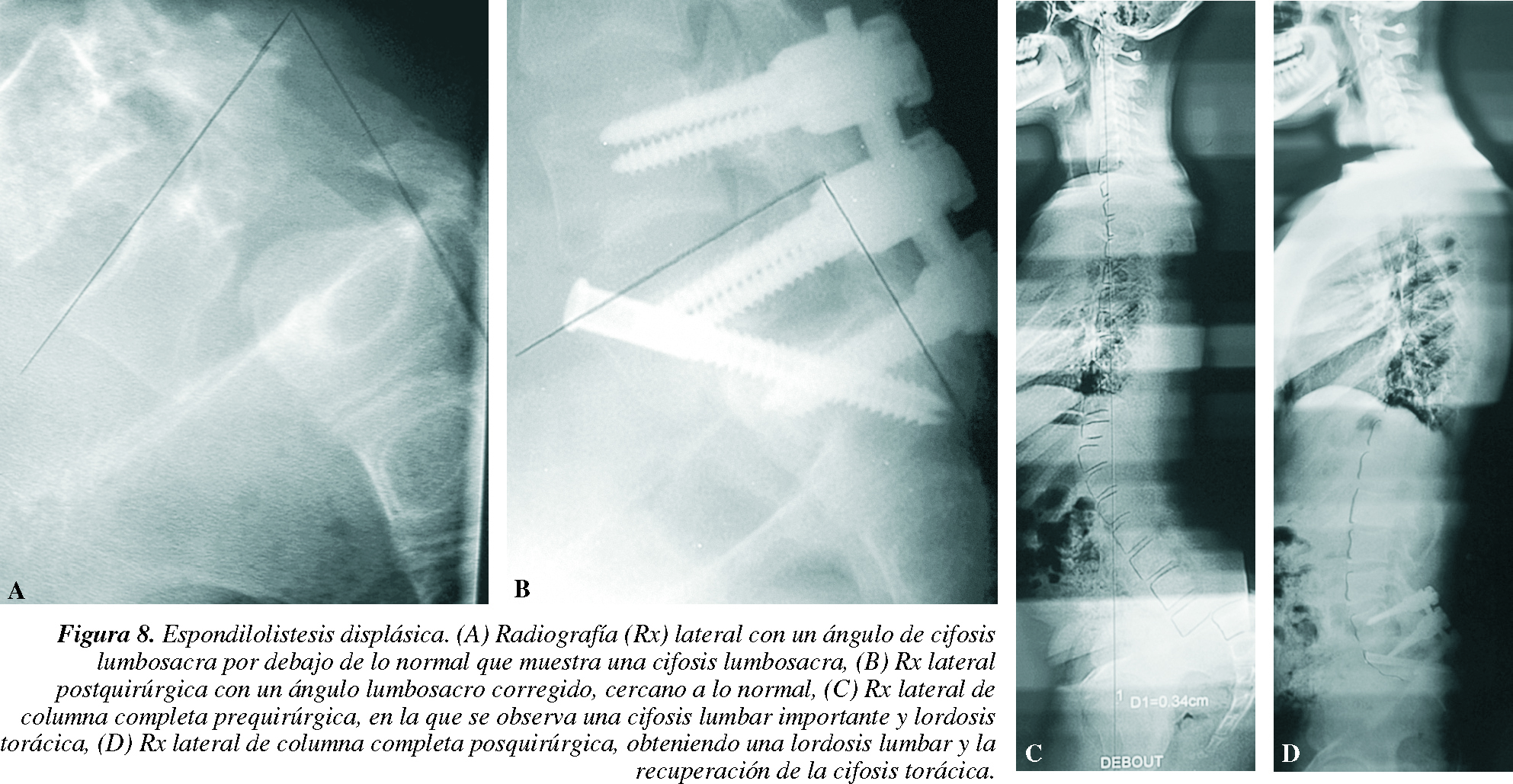
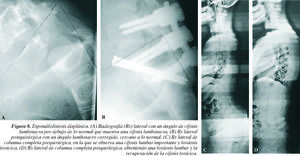
En las formas displásicas graves del niño se produce un desequilibrio anterior en cifosis con retroversión de la pelvis que intenta, por el deslizamiento anterior del tronco, desplazar hacia adelante el CCF bajo los CAE. En este caso, hay que evaluar el ángulo de cifosis lumbosacra (CLS), que es el ángulo formado por la plataforma superior de L5 y el muro posterior de S1, normalmente superior a 90°, que es más importante que el porcentaje de deslizamiento. Por la cifosis lumbosacra, según las leyes de crecimiento óseo, la vértebra L5 crece menos en su parte posterior, adquiriendo una morfología trapezoidal, mientras que la base del sacro se desarrolla más en su región posterior.
Para mantener la LS-T9, la columna torácica baja se coloca en hiperextensión por arriba de una pelvis en retroversión y toda la columna se coloca en hiperlordosis craneal a una cifosis lumbosacra grave.
El tratamiento quirúrgico en estas formas graves debe estar enfocado hacia la correción de la cifosis lumbosacra más que hacia el deslizamiento.
Ocasionalmente veremos que se reequilibra toda la columna por arriba de esta bisagra, al orientarla correctamen-te y reaparece la cifosis torácica que había desaparecido (fig. 8).
Osteotomías en la columna vertebral
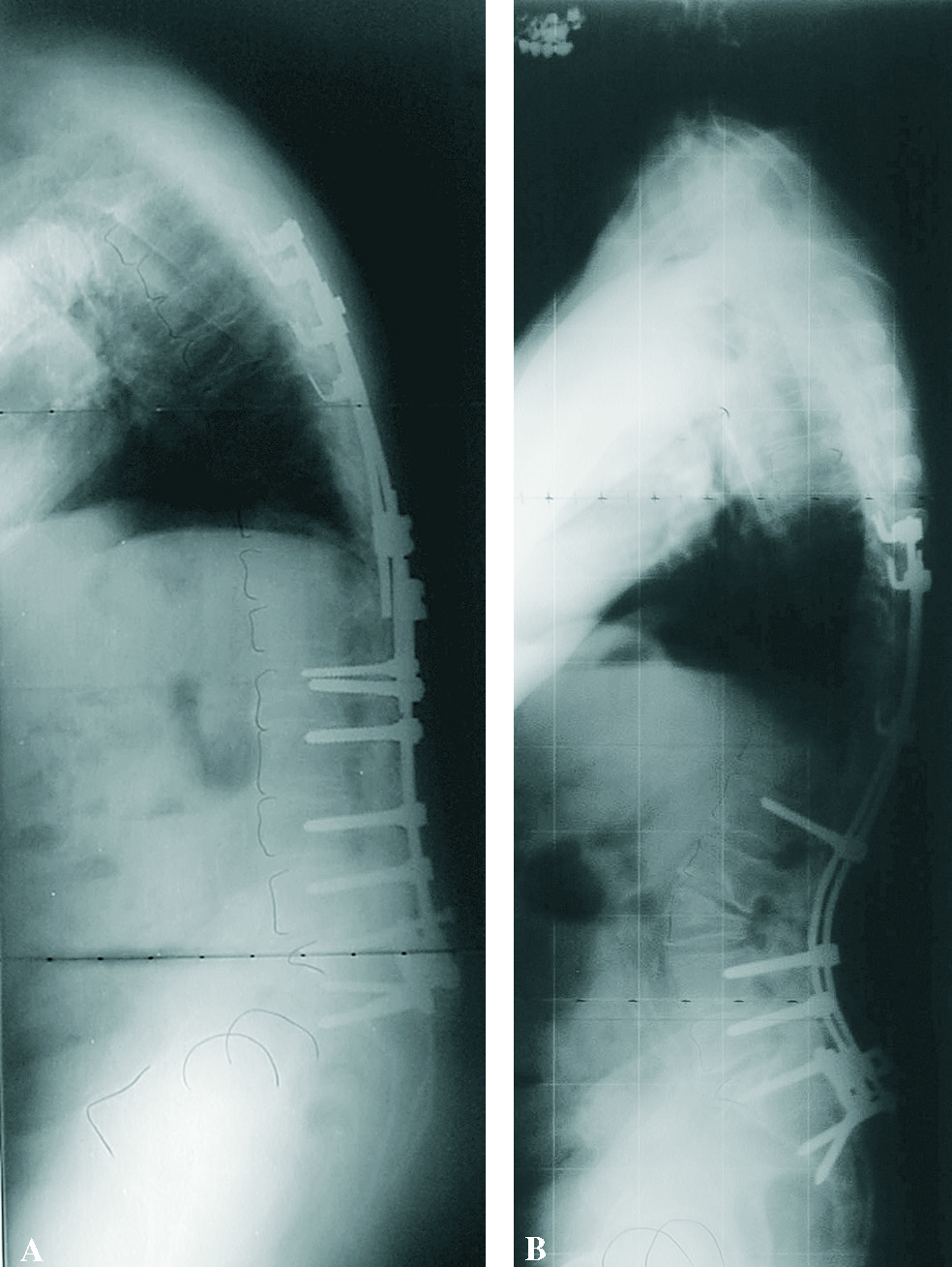
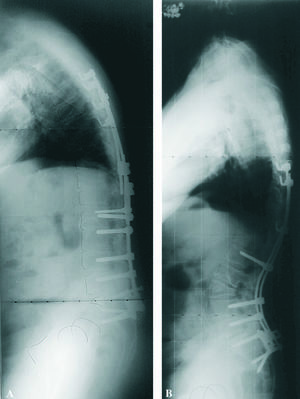
Las osteotomías de la columna vertebral están indicadas en el caso de columna plana, cifosis degenerativa, consolidación viciosa postraumática (cifosis lumbar posquirúrgica), así como en la espondilitis anquilosante. Se propone una osteotomía de sustracción transpedicular efectuada con osteotomos o por vaciamiento (fig. 9). El cierre de la osteotomía se hace regresando la mesa a su posición original o asistidos con la instrumentación. Las osteotomías múltiples posteriores están indicadas en las escoliosis graves.
Figura 9. Osteotomía de sustracción en caso de espalda plana postoperatoria, antes (A) y después de la cirugía (B).
El último recurso quirúrgico es la osteotomía de adición en la pelvis, sobre todo en los graves desequilibrios multioperados.
El cálculo prequirúrgico de la osteotomía de sustracción transpedicular es esencial. Debemos escoger una vértebra, frecuentemente lumbar, y recordar que cuanto más bajo sea el nivel de la osteotomía más posteriormente enviaremos la columna vertebral por efecto de brazo de palanca10. El ángulo de la osteotomía es raramente mayor de 40°, ya que su base, situada entre el disco hacia arriba y la raíz hacia abajo, es inextensible.
Estas consideraciones son aplicables a los dibujos de planificación prequirúrgica o pueden ser analizadas por medio de un programa informático que ofrecerá todas las posibilidades que se pueden realizar en la cirugía.
En una serie de 14 osteotomías transpediculares donde se efectuaron los cálculos prequirúrgicos (10 espaldas planas, 2 cifosis degenerativas y 2 espondilitis anquilosantes), el ES ideal se obtuvo, por los métodos descritos, en 5 pacientes. El ES compensado se consiguió en 7 ocasiones y el desequilibrio anterior, a pesar de la osteotomía, se presentó en 2 ocasiones de espondilitis anquilosante donde el desequilibrio anterior era extremadamente marcado.
Todos los pacientes operados mejoraron radiográficamente, aunque la principal mejoría fue funcional, adquiriendo una marcha más rápida, con pasos más largos, sin utilizar los brazos como contrapeso posterior por detrás de la espalda.
Conflicto de intereses. Los autores no hemos recibido ayuda económica alguna para la realización de este trabajo. Tampoco hemos firmado ningún acuerdo por el que vayamos a recibir beneficios u honorarios por parte de alguna entidad comercial. Por otra parte, ninguna entidad comercial ha pagado ni pagará a fundaciones, instituciones educativas u otras organizaciones sin ánimo de lucro a las que estemos afiliados.
Correspondencia:
J.M. Vital.
Unidad de Patologia del Raquis, Tripode.
Plaza Amélie Raba Léon.
33076 Burdeos. Francia.
Correo electrónico: vital.jean-marc@wanadoo.fr
Recibido: marzo de 2006.
Aceptado: abril de 2006.