Evaluar la efectividad y seguridad de la técnica artroscópica de Bankart utilizando un solo portal anterior en pacientes con inestabilidad anterior de hombro.
Pacientes y métodosEstudio prospectivo de 82 pacientes operados con técnica de Bankart artroscópica de hombro utilizando un solo portal anterior. Comparación con una serie histórica de 69 pacientes tratados con 2 portales anteriores. Fueron evaluados mediante la escala de Rowe, los cuestionarios DASH (Disability of the Arm, Shoulder and Hand) y OIS (Oxford Instability Shoulder), arcos de movilidad y escalas analógicas visuales para dolor y satisfacción.
ResultadosTras un seguimiento medio de 36 meses, no había diferencias significativas entre grupos respecto a las valoraciones funcionales, calidad de vida o satisfacción del paciente. El tiempo quirúrgico fue significativamente menor en el grupo 1-portal. En el grupo 1-portal hubo 2 pacientes con neuroapraxia y 2 reluxaciones, mientras que en el grupo 2-portales fueron uno y 2, respectivamente. Los peores resultados funcionales se asociaban a la presencia de lesión SLAP tipo III.
ConclusionesAmbas técnicas fueron satisfactorias respecto a los resultados funcionales y complicaciones, excepto en la presencia de lesiones SLAP tipo III. Con la técnica de un portal anterior el tiempo quirúrgico fue más corto, y los costes, menores al prescindir de una segunda cánula y de un pasador de hilos.
To evaluate the effectiveness and safety of the arthroscopic Bankart repair technique using a single anterior portal in patients with anterior shoulder instability.
Patients and methodsProspective study of 82 patients who underwent arthroscopic Bankart repair using a single anterior portal. Comparison with a historical series of 69 patients treated with two anterior portals. The patients were evaluated by the Rowe scale, and DASH (Disability of the Arm, Shoulder and Hand) and OIS (Oxford Instability Shoulder) questionnaires, range of motion and visual analogue scales for pain and patient satisfaction.
ResultsAfter a mean follow-up of 36 months, there were no significant differences between groups regarding clinical or functional scores, quality of life or patient satisfaction. Surgical time was significantly shorter in the 1-portal group. In group 1-portal there were 2 patients with neurapraxias and 2 re-dislocations, while in group 2-portals were 1 and 2, respectively. The worst functional results were associated with the presence of a type III SLAP lesion.
ConclusionsBoth techniques were satisfactory regarding functional outcomes and complications, except for type III SLAP lesions. Using only one anterior portal, the surgical time was shorter, and the costs were lower when dispensing with a second cannula and a suture passing instrument.
La inestabilidad de hombro anterior traumática es una patología que está aumentando su prevalencia en pacientes jóvenes y activos, asociada más frecuentemente al deporte y alto nivel de actividad1. Muchos de estos pacientes tienen historia de inestabilidad crónica, con fracasos de tratamiento conservador y múltiples episodios de luxación recidivante, lo que conduce a un serio deterioro de la función. La reparación artroscópica mediante la técnica de Bankart ha mostrado su efectividad para esta condición2.
Actualmente, hay descritos numerosos portales para la cirugía artroscópica de hombro y existe controversia respecto a cuáles son los óptimos3,4. Para la técnica de Bankart, la mayoría de autores utilizan de manera estándar 3 portales, uno posterior de visión combinado con 2 anteriores de trabajo5. Según estudios tradicionales, los 2 portales anteriores son necesarios para facilitar la reparación capsular sobre el borde glenoideo anterior, valorar la anatomía del reborde anterior glenoideo en caso de defectos óseos, controlar mejor el despegamiento de los restos capsulolabrales llegando hasta visualizar las fibras musculares del subescapular y poder reparar lesiones asociadas, como la de SLAP (superior labrum anterior posterior)6,7. No obstante, en ocasiones la zona del triángulo de seguridad es pequeña y puede dificultar la manipulación de 2 cánulas anteriores8. Matsui y Omachi9 describieron la simplificación de la técnica de reparación de Bankart utilizando un solo portal anterior. Con el uso de dicha técnica, otros autores8,10 obtuvieron resultados funcionales satisfactorios, y consideraron como ventajas el menor tiempo quirúrgico, la reducción del dolor postoperatorio y la disminución de costes.
La hipótesis del presente estudio fue que, en pacientes sin defecto óseo anterior, la utilización de un solo portal permitía la reparación artroscópica de la inestabilidad de hombro de manera más fácil y rápida, obteniendo resultados funcionales equiparables a los obtenidos con la técnica clásica de 2 portales anteriores.
El objetivo de este estudio fue evaluar la efectividad y seguridad de la técnica artroscópica de Bankart utilizando un solo portal anterior en pacientes con inestabilidad anterior de hombro.
Material y métodosSe realizó un estudio prospectivo de los pacientes consecutivos con inestabilidad de hombro recidivante anterior traumática tratados quirúrgicamente entre 2008 y 2014 mediante Bankart artroscópico utilizando un solo portal anterior. El estudio fue aprobado por el CEIC institucional y se requirió consentimiento informado. Los criterios de inclusión fueron haber tenido al menos 2 episodios de luxación y esqueleto maduro. Los criterios de exclusión fueron inestabilidad posterior o multidireccional, rotura del manguito de los rotadores o defecto óseo severo mayor del 25% (Hill-Sachs o Bankart óseo). Como grupo control, se identificaron en la base de datos del servicio los pacientes consecutivamente tratados con técnica de Bankart para inestabilidad de hombro con 2 portales anteriores entre 2002 y 2007, y con los mismos criterios de inclusión y exclusión.
Para todos los pacientes, el diagnóstico preoperatorio de inestabilidad se realizaba mediante la exploración física con pruebas positivas de aprehensión y sulcus, y la dirección de la inestabilidad mediante exploración bajo anestesia general. Así mismo, se realizó estudio radiológico y artrorresonancia magnética protocolizada preoperatoria.
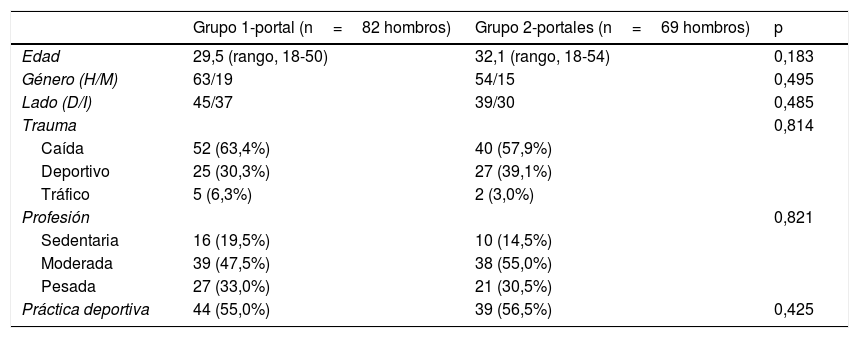
En el grupo de estudio (grupo 1-portal), las 6 primeras cirugías no fueron incluidas por considerar que formaban parte de la curva de aprendizaje. Así, se incluyeron los 81 siguientes pacientes, de los cuales uno fue excluido del estudio por enfermedad psiquiátrica y no completar el seguimiento mínimo de 2 años. Por consiguiente, fueron analizados 80 pacientes, 2 con lesión bilateral (82 hombros), cuyas características basales son mostradas en la tabla 1. La edad media era 29,5 (rango, 18-50) años y 61 (76,5%) eran hombres. Había 44 pacientes que practicaban deporte antes de la cirugía, de los cuales 10 eran profesionales. El intervalo medio entre la primera luxación y la cirugía fue 2,7 (rango, 1-15) años. Había una media de 7,0 episodios de luxación (rango, 2-20) y 53 (66,2%) pacientes tuvieron al menos 5 recidivas, de los cuales 26 (32,5%) tuvieron hasta 10 episodios y 16 (20,0%) entre 12 y 20 episodios. Durante la cirugía se observaron lesiones asociadas de SLAP en 7 (8,7%) pacientes, 4 tipo II y 3 tipo III.
Características de los pacientes
| Grupo 1-portal (n=82 hombros) | Grupo 2-portales (n=69 hombros) | p | |
|---|---|---|---|
| Edad | 29,5 (rango, 18-50) | 32,1 (rango, 18-54) | 0,183 |
| Género (H/M) | 63/19 | 54/15 | 0,495 |
| Lado (D/I) | 45/37 | 39/30 | 0,485 |
| Trauma | 0,814 | ||
| Caída | 52 (63,4%) | 40 (57,9%) | |
| Deportivo | 25 (30,3%) | 27 (39,1%) | |
| Tráfico | 5 (6,3%) | 2 (3,0%) | |
| Profesión | 0,821 | ||
| Sedentaria | 16 (19,5%) | 10 (14,5%) | |
| Moderada | 39 (47,5%) | 38 (55,0%) | |
| Pesada | 27 (33,0%) | 21 (30,5%) | |
| Práctica deportiva | 44 (55,0%) | 39 (56,5%) | 0,425 |
D: derecho; H: hombre; I: izquierdo; M: mujer.
En el grupo control (grupo 2-portales) se incluyeron 68 pacientes, teniendo uno de ellos cirugía bilateral (69 hombros), cuyas características son mostradas en la tabla 1. Durante la cirugía se observaron lesiones asociadas de SLAP en 4 (5,8%) pacientes, 2 tipo II y 2 tipo III. No había diferencias significativas entre ambos grupos respecto a las características basales (tabla 1).
Protocolo quirúrgicoTodos los pacientes de ambos grupos fueron operados por el mismo cirujano, bajo anestesia locorregional de bloqueo interescalénico guiada con ecografía y combinada con anestesia general. Primeramente el hombro era explorado bajo anestesia para comprobar la dirección de la inestabilidad. La operación fue realizada en posición decúbito lateral con un sistema de tracción de 2-3kg. En todos los pacientes se utilizó la técnica de Bankart artroscópica.
En el grupo 2-portales se realizó una técnica estándar. Primero se realizaba el portal posterior de visión a unos 2cm inferiores y 1cm medial del borde posterolateral del acromion, revisando la articulación glenohumeral. El portal anterior, lateral a la apófisis coracoides, se realizó con técnica fuera-dentro mediante una aguja espinal lo más cerca posible al borde superior del tendón del subescapular, colocando una cánula de 8,5mm de diámetro. El portal anterosuperior se realizó con técnica fuera-dentro, próximo al tendón de porción larga del bíceps y utilizando una cánula de 6,5mm. Este último portal se empleó para realizar la visión de la vertiente anterior de la glenoides y valorar el despegamiento de las estructuras capsulolabrales anteriores hasta ver la masa muscular del músculo subescapular. Con la óptica en el portal posterior, desde el portal anterior se implantaba el anclaje y se recuperaban los hilos por el portal anterosuperior. Los anclajes eran colocados desde inferior a superior, comenzando a las 5 y terminando a la 1. Para el anclaje se utilizaba el sistema XCEL RC (Stryker), implante biodegradable de 3,5mm con hilo de alta resistencia Force Fiber #2. A continuación, por el portal anterior se atravesaba la estructura capsulolabral con pasahilos de nitinol, que eran recuperados por el portal anterosuperior mediante una pinza recuperadora. Un cabo de sutura era enhebrado en el nitinol y desde el portal anterior era traccionado el otro extremo del nitinol para que el hilo de sutura enhebrado pasase por la estructura capsulolabral a reparar. El otro cabo de sutura era recuperado por el portal anterior, procediéndose a realizar el nudo de sutura. La media de anclajes en este grupo fue de 2,8. En todos los casos se realizó una plicatura capsular, sobre todo en el punto más inferior ya que no colocamos ningún anclaje a las 6.
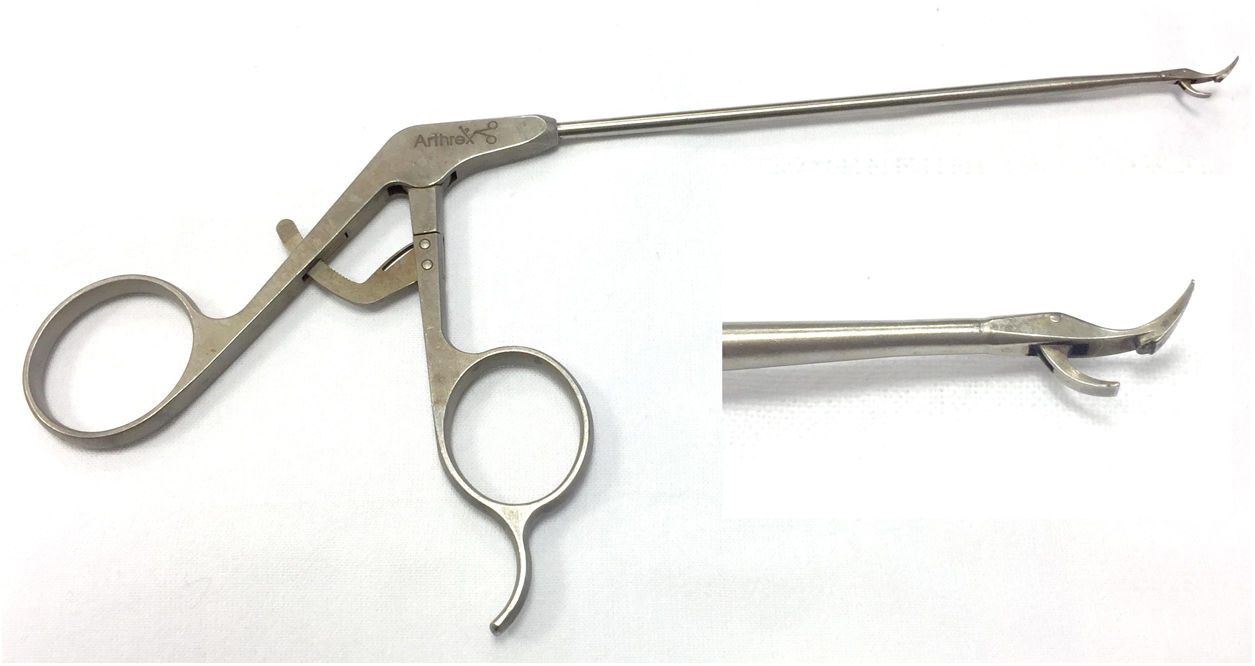
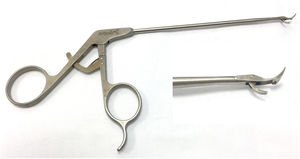
En el grupo 1-portal, se utilizó el mismo portal posterior de visión. Desde este portal se realizaba la revisión sistemática de la articulación glenohumeral, incluyendo la porción anterior del labrum el receso axilar inferior, la parte posterior de la cabeza humeral para descartar lesión de Hill-Sachs, y la inserción del tendón supraespinoso en el troquíter. Así mismo, se visualizaba el tendón del bíceps braquial comprobando que no se luxaba. El portal anterior se realizaba similarmente al grupo 2-portales, salvo en los casos de hombros muy voluminosos donde las estructuras no se localizaban tan fácilmente, en los que se realizaba dentro-fuera para que su localización fuera lo más próxima a la parte superior del tendón del subescapular. En este portal colocamos una cánula de 8,5mm. A través de esta cánula realizábamos la desinserción de todos los restos capsulares y del labrum en la parte anterior, y el refrescamiento de la cara anterior ósea de la glenoides mediante una legra. En este grupo 1-portal se empleó el sistema de Arthrex SutureTak® con implante de 3mm impactado biodegradable e hilo de alta resistencia Fiberware #1. La media de anclajes empleados en este grupo fue de 2,9. Tras colocar el anclaje en el borde óseo de la glena, mediante una pinza-gancho de paso directo (pinza StabiliHook, Arthrex, Stryker) (fig. 1) se atravesaba la parte capsulolabral saliendo a borde óseo de glena. Mediante dicha pinza-gancho, y la técnica «pinchar-recuperar», se extraía el cabo de hilo más cercano a las partes blandas. Tras ello, se realizaba el nudo deslizante tipo Duncan o del ahorcado, al igual que en el grupo 2-portales.
Seguimiento y evaluaciónDe manera protocolizada, en todos los pacientes de ambos grupos se realizó valoración clínica preoperatoria y postoperatoria a uno, 3, 6, 12 y al menos 24 meses. En el grupo 2-portales se revisó la documentación clínica, de la cirugía y del seguimiento. Las valoraciones específicas de hombro estaban informatizadas en una base de datos.
Para la valoración funcional se utilizó la escala de Rowe11, también categorizada en resultado excelente (90-100 puntos), bueno (75-89), regular (51-74) y malo (≤50). La movilidad del hombro se midió mediante goniómetro estándar, con el paciente en decúbito supino para flexión, extensión y abducción, y en decúbito prono para las rotaciones. La calidad de vida general se evaluó con el cuestionario de incapacidad DASH12(Disability of the Arm, Shoulder and Hand) transformado a escala 0-100, donde 100 era la máxima discapacidad, y la calidad de vida específica para incapacidad en inestabilidad de hombro se evaluó mediante el cuestionario OIS13(Oxford Instability Shoulder), con puntuaciones entre 12 para resultado excelente y sin ninguna dificultad y 60 para resultado pobre con máxima dificultad. El dolor y la satisfacción del paciente fueron valoradas mediante escalas visuales analógicas (EVA), donde 0 era mal y 10 excelente. El tiempo quirúrgico incluía desde el inicio de la cirugía hasta su terminación, excluyendo el tiempo anestésico.
Radiológicamente se realizaron proyecciones estándar anteroposterior, transescapular y axilar, junto a una sistemática artrorresonancia magnética preoperatoria.
Postoperatoriamente se realizaron radiografías inmediatas. En ausencia de complicación no se realizaron otros controles de imagen.
Análisis estadísticoA posteriori se realizó un análisis de potencia estadística; calculando el tamaño del efecto respecto a las diferencias postoperatorias de la escala Rowe11 para un alfa de 0,05, se obtuvo un tamaño de efecto de d=1,81 y una potencia estadística de 0,84, lo cual era adecuado para estudios biomédicos.
Los datos fueron analizados mediante el programa IBM-SPSS v 19.0. La normalidad de las variables se testó mediante la prueba de Kolmogorov-Smirnov. Entre grupos, las variables categóricas se compararon con la prueba chi-cuadrado o la no paramétrica de Mantel-Haenszel, y las continuas con la prueba t-Student o la de Mann-Whitney, o análisis de varianzas si había más de 2 subgrupos. La comparación pre- y postoperatoria de variables categóricas se realizó con la prueba de McNemar, y la de variables continuas con la prueba t-Student pareada o la no paramétrica de rango con signo de Wilcoxon. La seguridad y efectividad de la cirugía se valoró mediante análisis de supervivencia de Kaplan-Meier, considerando punto final la presencia de complicación por cualquier causa o un resultado insatisfactorio. Se utilizó la prueba log-rank para comparar curvas de supervivencias entre grupos. En todas las pruebas se consideró significativo un valor de p menor de 0,05.
ResultadosEl seguimiento postoperatorio medio en el grupo 1-portal fue de 36,4 meses (rango, 24-49) y en el grupo control, de 26 meses (rango, 24-29). El tiempo medio de cirugía fue de 31 minutos (rango, 20-41) en el grupo 1-portal y de 42 minutos (rango, 31-61) en el grupo 2-portales, siendo la diferencia significativa (p=0,001).
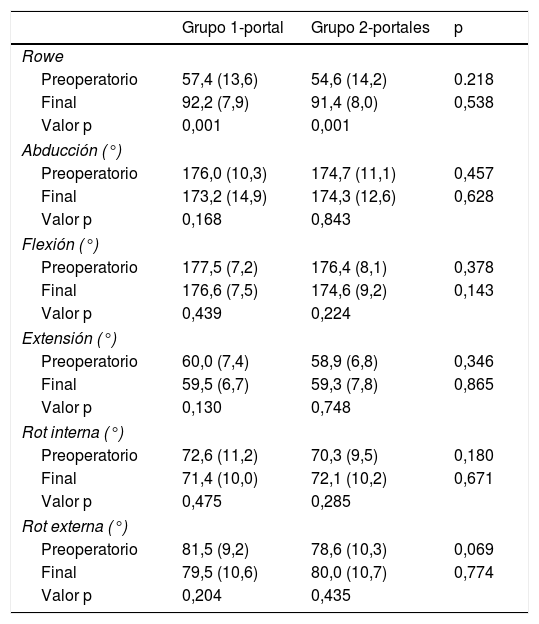
Desde el preoperatorio hasta la última evaluación, en ambos grupos mejoró significativamente la escala Rowe, pero no había una variación significativa del rango de movilidad (tabla 2). Comparando ambos grupos, al final del seguimiento (tabla 2) no había diferencias significativas en la escala Rowe o en los rangos de movilidad.
Datos objetivos pre- y postoperatorios de ambos grupos
| Grupo 1-portal | Grupo 2-portales | p | |
|---|---|---|---|
| Rowe | |||
| Preoperatorio | 57,4 (13,6) | 54,6 (14,2) | 0.218 |
| Final | 92,2 (7,9) | 91,4 (8,0) | 0,538 |
| Valor p | 0,001 | 0,001 | |
| Abducción (°) | |||
| Preoperatorio | 176,0 (10,3) | 174,7 (11,1) | 0,457 |
| Final | 173,2 (14,9) | 174,3 (12,6) | 0,628 |
| Valor p | 0,168 | 0,843 | |
| Flexión (°) | |||
| Preoperatorio | 177,5 (7,2) | 176,4 (8,1) | 0,378 |
| Final | 176,6 (7,5) | 174,6 (9,2) | 0,143 |
| Valor p | 0,439 | 0,224 | |
| Extensión (°) | |||
| Preoperatorio | 60,0 (7,4) | 58,9 (6,8) | 0,346 |
| Final | 59,5 (6,7) | 59,3 (7,8) | 0,865 |
| Valor p | 0,130 | 0,748 | |
| Rot interna (°) | |||
| Preoperatorio | 72,6 (11,2) | 70,3 (9,5) | 0,180 |
| Final | 71,4 (10,0) | 72,1 (10,2) | 0,671 |
| Valor p | 0,475 | 0,285 | |
| Rot externa (°) | |||
| Preoperatorio | 81,5 (9,2) | 78,6 (10,3) | 0,069 |
| Final | 79,5 (10,6) | 80,0 (10,7) | 0,774 |
| Valor p | 0,204 | 0,435 | |
Datos expresados como media (desviación estándar).
En la última evaluación del grupo 1-portal, respecto al resultado Rowe había 67 (83,7%) pacientes con excelente resultado, 9 (11,3%) pacientes con resultado bueno y 4 (5,0%) pacientes con resultado regular. Entre estos últimos se encontraban los 3 pacientes con lesión SLAP tipo III. Los 3 pacientes no tuvieron complicaciones postoperatorias y el resultado regular era debido a la movilidad, con abducción de 120° y rotaciones de 50°. El cuarto paciente, una mujer de 25 años con trabajo moderado, presentó neuroapraxia del plexo braquial postoperatoria, resultando con abducción de 90° y rotaciones de 50°.
En el grupo 2-portales había 59 (85,5%) pacientes con excelente resultado Rowe, 8 (11,6%) pacientes con resultado bueno y 2 (2,9%) pacientes con resultado regular. Entre los regulares, un paciente había presentado lesión SLAP tipo III resultando con restricción dolorosa de la movilidad. El otro paciente, un varón de 51 años, no había presentado complicaciones resultando con movilidad reducida.
En ambos grupos, todos los pacientes referían no presentar dificultad o pérdida de fuerza en sus actividades laborales o deportivas al año postoperatorio, incluidos los pacientes con resultado funcional regular. Todos los pacientes retornaron a su actividad laboral previa.
Entre los 44 pacientes del grupo 1-portal que practicaban deporte preoperatoriamente, 38 (86,3%) retornaron a su práctica, mientras que 6 (13,7%), todos no profesionales, no volvieron a practicarlo. Entre los 39 pacientes del grupo 2-portales que practicaban deporte, 31 (79,5%) volvieron a practicarlo, todos amateur.
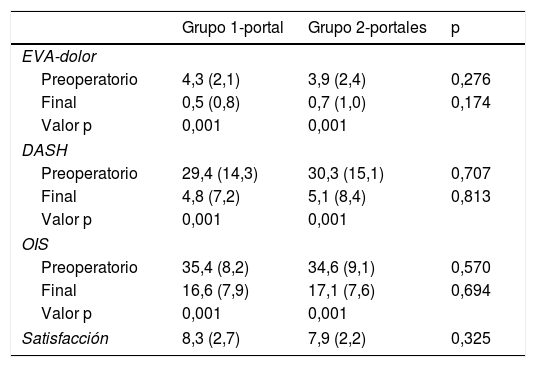
El dolor y calidad de vida (tabla 3) mejoró significativamente desde el preoperatorio hasta la evaluación final en ambos grupos. Al final del seguimiento no había diferencias significativas entre ambos grupos.
Datos subjetivos pre- y postoperatorios de ambos grupos
| Grupo 1-portal | Grupo 2-portales | p | |
|---|---|---|---|
| EVA-dolor | |||
| Preoperatorio | 4,3 (2,1) | 3,9 (2,4) | 0,276 |
| Final | 0,5 (0,8) | 0,7 (1,0) | 0,174 |
| Valor p | 0,001 | 0,001 | |
| DASH | |||
| Preoperatorio | 29,4 (14,3) | 30,3 (15,1) | 0,707 |
| Final | 4,8 (7,2) | 5,1 (8,4) | 0,813 |
| Valor p | 0,001 | 0,001 | |
| OIS | |||
| Preoperatorio | 35,4 (8,2) | 34,6 (9,1) | 0,570 |
| Final | 16,6 (7,9) | 17,1 (7,6) | 0,694 |
| Valor p | 0,001 | 0,001 | |
| Satisfacción | 8,3 (2,7) | 7,9 (2,2) | 0,325 |
Datos expresados como media (desviación estándar).
DASH: Disability of the Arm, Shoulder and Hand; EVA; escala visual analógica; OIS: Oxford Instability Shoulder.
En el grupo 1-portal la satisfacción media con la operación fue de 8,3 (DE 2,7); todos los pacientes referían una puntuación superior a 7, excepto la paciente con neuroapraxia del plexo braquial, que aportó una puntuación de 5. En el grupo 2-portales la satisfacción media fue de 7,9 (DE 2,2), todos de al menos 7 puntos. No había diferencia significativa entre grupos (p=0,325).
ComplicacionesEn el grupo 1-portal hubo 2 (2,5%) pacientes con neuroapraxias, uno del plexo braquial (citado con resultado clínico regular) y otro del nervio axilar que se recuperó a los 3 meses y resultó con Rowe de 100 puntos. Otros 2 (2,5%) pacientes sufrieron reluxación después de un año de la cirugía, ambas traumáticas por caídas practicando esquí y fútbol. Ambos fueron reintervenidos con técnica artroscópica de Bankart, no teniendo más luxaciones en el tiempo de seguimiento y resultando con puntuación Rowe de 90 y 95, respectivamente.
En el grupo 2-portales hubo un caso de neuroapraxia del nervio axilar que se recuperó a los 2 meses y resultó con Rowe de 96 puntos. Otros 2 (2,9%) pacientes sufrieron reluxación, uno espontánea a los 3 meses y otro traumática a los 14 meses. Ambos fueron reintervenidos con técnica artroscópica de Bankart, no teniendo más luxaciones en el tiempo de seguimiento y resultando con puntuación Rowe de 92 y 90, respectivamente.
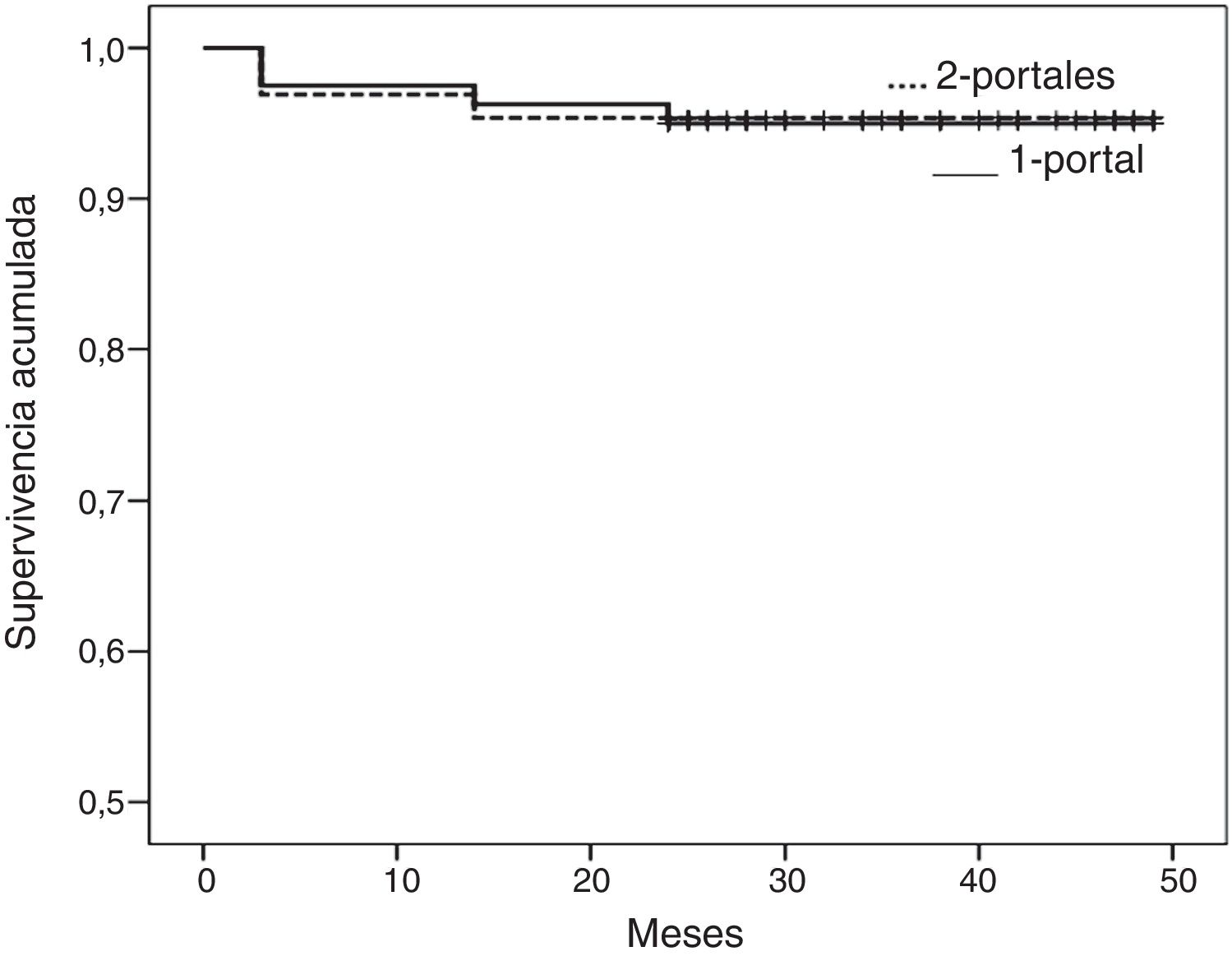
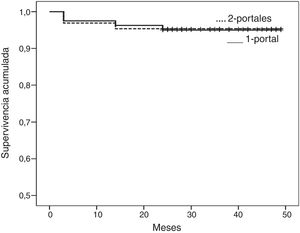
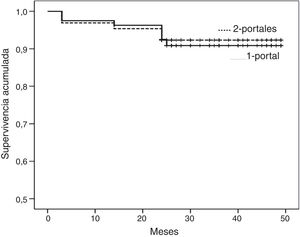
La seguridad de la técnica a los 45 meses (fig. 2), considerando punto final las complicaciones por cualquier causa (neuroapraxia o reluxación), fue del 95,0% (IC 95%, 90,2-99,8%) en el grupo 1-portal, y del 95,4% (IC 95%, 90,3-100%) en el grupo 2-portales (p=0,919).
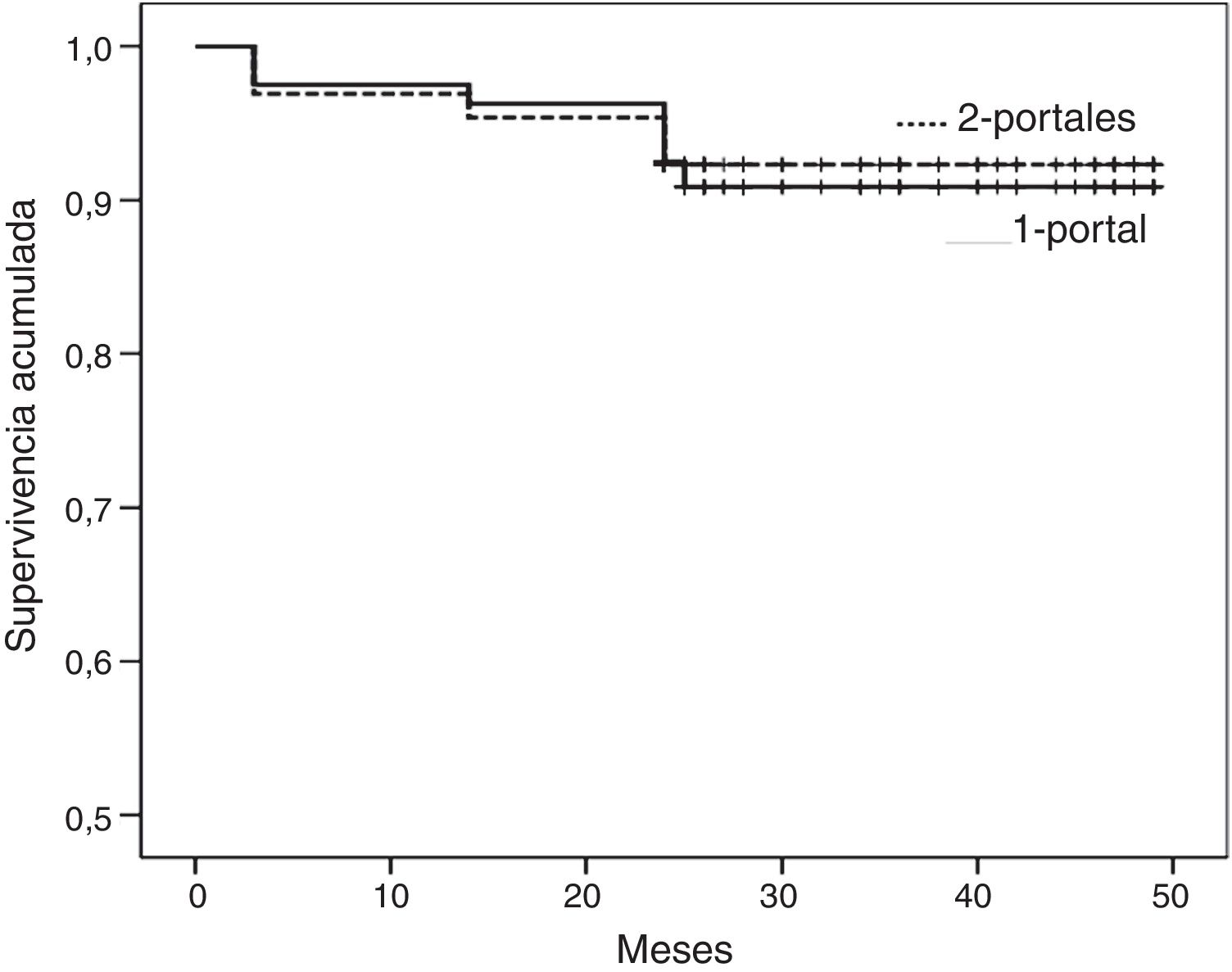
La efectividad de la técnica quirúrgica a los 45 meses (fig. 3), considerando punto final complicaciones de cualquier causa (neuroapraxia o reluxación) y/o resultado insatisfactorio (Rowe regular o malo) fue del 90,8% (IC 95%, 84,3-97,3%) en el grupo 1-portal, y del 92,3% (IC 95%, 85,8-98,8%) en el grupo 2-portales (p=0,834).
DiscusiónLa técnica artroscópica de Bankart mediante sutura con anclajes óseos ha mostrado su efectividad para el tratamiento de la inestabilidad de hombro anterior2. Para la cirugía artroscópica de hombro se han descrito numerosos portales dependiendo de la lesión a reparar, aunque los más utilizados para la técnica de Bankart son un portal posterior combinado con 2 portales anteriores5.
Tradicionalmente, el uso de 2 portales anteriores se ha utilizado para realizar el reanclaje del labrum, uno de ellos para colocación del anclaje con hilo de sutura, y el otro para la recuperación de los hilos mediante un pasador de hilos y realizar el anudado. Sin embargo, en el presente estudio se ha utilizado una pinza de paso directo que permitía por el mismo portal realizar la sutura en el labrum y recuperar los hilos para su anudado. Esto condujo a una simplificación de la técnica y a una más rápida ejecución de la cirugía. A nuestro entender, tan solo 2 estudios se han focalizado en la utilización de un solo portal anterior para la realización de Bankart artroscópico, ambos basados en la dificultad que a veces es encontrada para la colocación de 2 cánulas anteriores8,10. Los 2 estudios referían que el tiempo de cirugía era significativamente más corto con la utilización de solo un portal anterior.
Ambas técnicas se han mostrado igual de efectivas en el presente estudio. No obstante, la utilización de 2 portales anteriores implica el uso de 2 cánulas en el triángulo de seguridad, zona que a veces es pequeña y en la cual se dificulta la manipulación de las cánulas8.
Aunque infrecuentes para artroscopistas experimentados, se han descrito algunas complicaciones asociadas a la técnica con 2 portales anteriores, como la lesión del manguito, de la porción larga del bíceps o del nervio axilar14,15. Por otro lado, esta técnica de 2 portales tiene la ventaja de una mejor visualización de las estructuras de la articulación para aquellos cirujanos menos experimentados. En el presente estudio, hubo 2 pacientes en los cuales se provocó una pequeña dislaceración de la porción larga del bíceps al realizar y posicionar el portal anterosuperior, aunque no precisó tratamiento específico.
Respecto a la técnica con solo un portal anterior, pensamos que simplifica la técnica para cirujanos experimentados con la pinza-gancho de paso directo. En el presente estudio encontramos que la utilización de un solo portal anterior era una técnica reproducible, que permitía una adecuada visualización de la articulación y una actuación quirúrgica segura. Así mismo, permitía la colocación de al menos 3 anclajes y de otros adicionales en caso de lesión SLAP. No obstante, podría no ser útil en caso de lesiones extensas del labrum, o ante un labrum excesivamente frágil, sobre todo para cirujanos menos habituados con pinzas de paso directo. En el presente estudio, hubo un caso en que se produjo la rotura de una cápsula demasiado frágil al utilizar dicha pinza y pretender realizar una plicatura importante en el punto más inferior. Esto obligó a recolocar un anclaje más cercano al de las 5 horas, y a realizar un retensado capsular menos agresivo.
Los resultados funcionales en el grupo 1-portal fueron acordes con los usualmente descritos en la literatura tras la utilización de 2 portales anteriores16,17, así como la tasa de retorno a las actividades previas incluidas las deportivas18, la calidad de vida y la satisfacción del paciente con la cirugía19. Cicek et al.10 compararon retrospectivamente 49 pacientes en los que se utilizó un solo portal anterior y 42 pacientes en los que se utilizó doble portal anterior convencional. Los resultados funcionales, medidos con las escalas de Constant y Rowe, y el rango de movilidad fueron similares entre los 2 grupos. Por otro lado, los resultados del presente estudio no fueron satisfactorios para los pacientes con lesión SLAP tipo III, independientemente de los portales utilizados. En el grupo 2-portales pensamos que el mal resultado fue debido a una mala indicación quirúrgica al no resecar el asa de cubo y preferir hacer una sutura. En los del grupo 1-portal pensamos que se debió a una deficiente rehabilitación, pues no referían dolor pero presentaban pérdida de movilidad del hombro. Mientras unos autores20, utilizando doble portal anterior, encontraban que esa lesión dificultaba la intervención e influía sobre la movilidad del hombro, otros autores21 encontraban que la lesión SLAP no influía en los resultados funcionales.
En el presente estudio, la tasa de reluxación fue similar en ambos grupos (2,5% versus 2,9%). Armangil et al.8 utilizaron un solo portal anterior en 72 pacientes con edad media de 24 años e inestabilidad anterior de hombro. Casi la mitad de los pacientes presentaban lesiones de Bankart y SLAP. Tras un seguimiento de 49 meses, hubo 4 reluxaciones (5,6%). Cicek et al.10 refirieron reluxaciones en 2 pacientes (4,1%) del grupo tratado con un solo portal y en un paciente (2,4%) en el grupo de doble portal anterior. Recientes estudios2,16, utilizando 2 portales anteriores, refieren una tasa de reluxación del 7%. En el estudio de Antunes et al.2 la tasa de pacientes jóvenes era mayor que en nuestro estudio, el tiempo entre la primera luxación y la reparación artroscópica era mayor, e incluyeron diversas etiologías, traumáticas y no traumáticas. En el estudio de Ee et al.16 había una elevada tasa de pacientes deportivos de alto nivel y la media de luxaciones previas a la cirugía era de 11. Según algunos autores, el número de anclajes y la presencia de defectos óseos severos son factores predisponentes de reluxación22, así como el número de luxaciones previas a la cirugía23. En el presente estudio la tasa de reluxación probablemente fue menor porque los pacientes con defectos óseos habían sido excluidos, y no había casos con luxación multidireccional.
Las limitaciones de este estudio son las propias de una comparación no aleatorizada, con posible sesgo en la selección de pacientes aunque no hubo diferencias preoperatorias significativas entre los grupos. Además, el tamaño de los grupos era relativamente pequeño, pero la potencia estadística era suficiente para discriminar diferencias. Serían necesarios estudios aleatorizados y de mayor seguimiento para confirmar los resultados del presente estudio.
ConclusiónAmbas técnicas fueron satisfactorias respecto a los resultados funcionales y complicaciones, excepto en la presencia de lesiones SLAP tipo III. Con la técnica de un portal anterior el tiempo quirúrgico fue más corto, y los costes menores al prescindir de una segunda cánula y de un pasador de hilos.
Nivel de evidenciaNivel de evidencia II.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesTodos los autores declaran que no los tienen.