Las fracturas por estrés, más correctamente denominadas fracturas de producción lenta, comprenden dos tipos: las fracturas por fatiga que resultan de un estrés excesivo y repetido en un hueso sano, y las fracturas por insuficiencia que ocurren como consecuencia de una actividad normal en un hueso anormal (debilitado y con su comportamiento elástico alterado). Las primeras se presentan con mayor frecuencia en sujetos acostumbrados a actividades físicas extenuantes como militares y atletas, mientras que las segundas lo hacen principalmente en la población anciana que con frecuencia presenta alteraciones en el metabolismo óseo.
La incidencia real se desconoce. La aparición de nuevos métodos diagnósticos (gammagrafía, tomografía axial computarizada [TAC], resonancia magnética nuclear [RMN]) ha puesto de manifiesto un aumento en la incidencia de estas fracturas. Se presenta un caso clínico de este tipo de fractura con una localización extremadamente rara como lo es la región supracondílea del fémur.
CASO CLÍNICO
Se trata de un paciente varón de 41 años con antecedentes personales de hepatitis A. Repartidor de productos cárnicos de profesión, acude a urgencias de nuestro hospital por presentar dolor en el tercio distal del muslo izquierdo y cara anterior de la rodilla de dos semanas de evolución, acentuado tras la percepción de un chasquido mientras deambulaba. El paciente no refiere antecedente traumático. En la exploración física presenta una leve tumefacción en el tercio distal del muslo izquierdo con dolor a la palpación a dicho nivel. Tiene impotencia para flexionar la rodilla y no presenta alteraciones neurológicas ni vasculares.
Pruebas complementarias: se realiza radiografía simple, observándose fractura transversa supracondílea de fémur izquierdo sin desplazar.
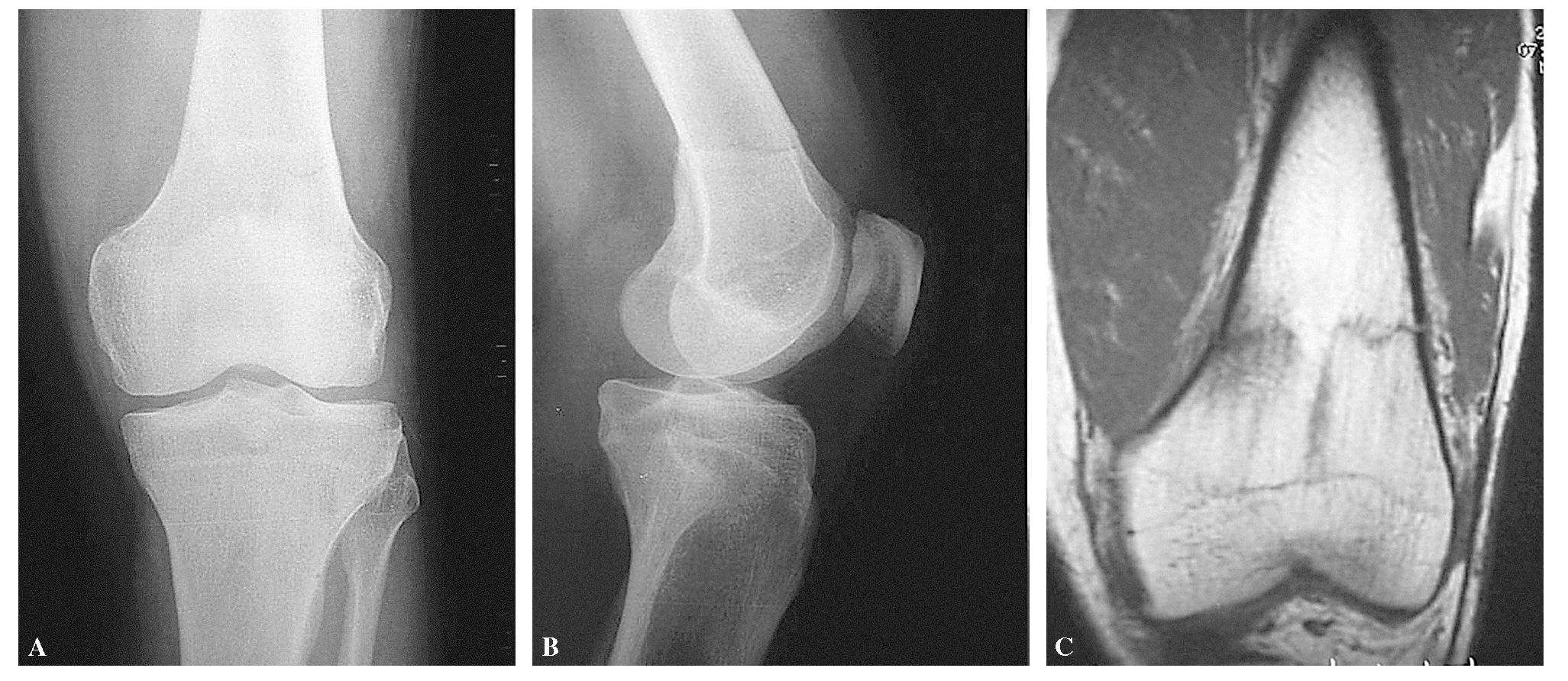
Ante la ausencia de traumatismo, se solicita RMN para descartar una etiología patológica. En dicho estudio se confirma la existencia de una línea de fractura transversal en el tercio distal del fémur, con extensión a la cortical ósea, objetivándose edema de partes blandas con pequeña cantidad de líquido subperióstico. No se evidencian imágenes sugerentes de sustitución patológica de la médula ni masas de partes blandas (fig. 1). Ante estos hallazgos radiológicos y la ausencia de traumatismo y antecedentes patológicos, se le diagnostica fractura por fatiga.
Figura 1. Imagen de la fractura. (A) y (B) Radiografía simples. (C) Resonancia magnética.
El paciente es intervenido 5 días más tarde bajo anestesia raquídea, llevándose a cabo enclavado de la fractura con clavo retrógrado SCN bloqueado proximal y distalmente. Durante la cirugía se realiza toma de biopsia y se encuentra como único hallazgo significativo la presencia de callo de fractura.
El inicio de la deambulación se produce a las 48 horas de la intervención, transcurriendo el posoperatorio sin incidencias. Es dado de alta hospitalaria al cuarto día.
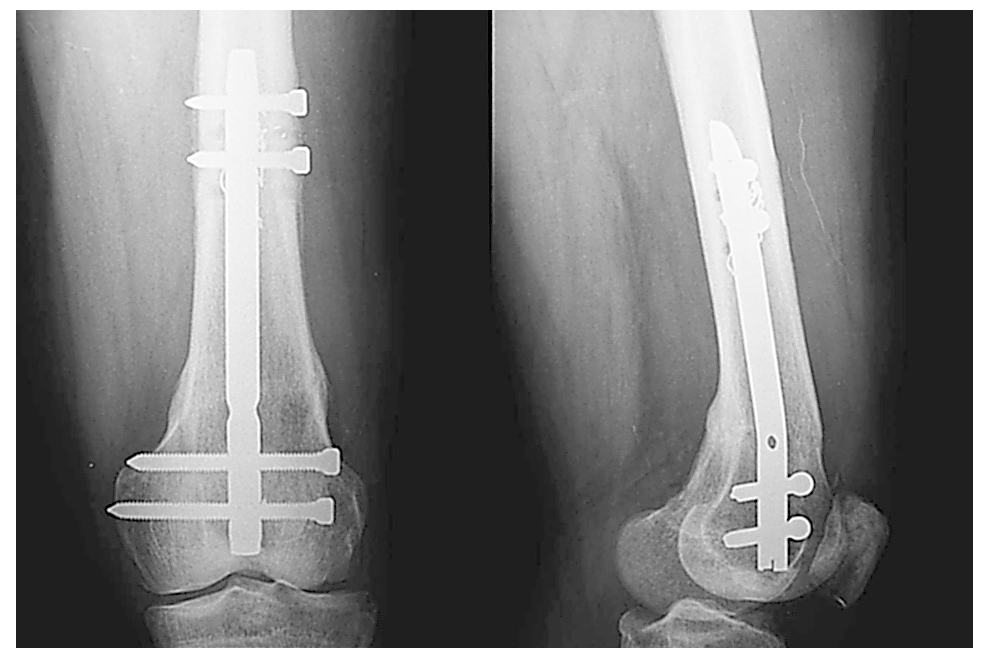
Durante el seguimiento en consultas externas, el paciente evoluciona favorablemente, presentando leves molestias en el tendón rotuliano con una flexo-extensión completa de la rodilla. A los dos meses y medio de la intervención, se observa la consolidación radiográfica de la fractura (fig. 2), reincorporándose a su actividad laboral previa.
Figura 2. Consolidación radiográfica de la fractura tras haber colocado un clavo retrógrado SCN bloqueando proximal y distalmente.
DISCUSIÓN
Las fracturas de estrés son una entidad relativamente frecuente, y aunque lo más común es encontrarlas en militares y atletas, debemos tenerlas presentes en todo individuo que desarrolle una actividad física importante. Sus localizaciones más comunes son la tibia, el peroné y los metatarsianos1. Tan sólo un 5% de estas fracturas ocurren en la diáfisis femoral1,2, el 40% de ellas son completas y desplazadas3. Provost y Morris4 clasificaron estas fracturas en tres tipos de acuerdo con su radiología: las tipo I son aquellas que tienen una línea radiolúcida oblicua en la cortical medial de la diáfisis, las tipo II serían fracturas espiroideas oblicuas desplazadas de la diáfisis y las tipo III incluyen las fracturas transversas del tercio distal del fémur con o sin desplazamiento. Dentro de las fracturas femorales, la localización más común es, con diferencia, la del tercio proximal, seguida de las del tercio medio5, siendo las del tercio distal las menos frecuentes (9,2%)3. Glorioso et al6 en una revisión realizada a propósito de la descripción de dos casos de fracturas supracondíleas, sólo encontraron seis casos descritos como tal en la literatura. El problema fundamental que encontramos a la hora de hacer una revisión bibliográfica sobre este tipo de fractura es que en muchas ocasiones no se encuentra recogida bajo esta terminología, siendo englobada bajo el epígrafe de fracturas distales de fémur junto a las fracturas de la región distal de la diáfisis. Por fractura supracondílea entendemos únicamente aquella que se localiza en la región del fémur distal comprendida entre los cóndilos femorales y la unión metafisodiafisaria del fémur; esta área comprende los 9-15 cm distales del fémur y por encima de esta zona hablaríamos ya de fracturas diafisarias distales.
La ausencia de antecedente traumático como causa de la fractura nos obligó a descartar que el origen de la misma fuera patológico, motivo por el que se llevó a cabo la realización de una RMN y la toma de biopsia intraoperatoria. La literatura sugiere la realización de una TAC para la visualización de las fracturas de estrés longitudinales, mientras que la RMN se utiliza preferentemente para las transversales7. Se han descrito múltiples factores predisponentes o de riesgo para el desarrollo de una fractura de este tipo: una mala condición física previa, baja densidad ósea, un diámetro diafisario pequeño, discrepancias de longitud o alteraciones rotacionales2, pero sin duda el factor predisponente más importante es la solicitación mecánica repetida8, aunque cada vez cobran más importancia otras causas debido a la creciente participación de la mujer en el deporte de alta competición, como son los desórdenes alimenticios y menstruales, que ocasionan un descenso en la densidad ósea como consecuencia del trastorno hormonal que conllevan9,10. Sin duda alguna, la solicitación mecánica repetida a la que se ha visto expuesto el fémur de nuestro paciente como consecuencia de su trabajo ha sido la causa de su fractura de estrés. Sin embargo, no siempre podemos identificar un estrés repetido en el hueso o un desorden metabólico del mismo; en ocasiones no somos capaces de determinar una causa7.
Clínicamente en su inicio este tipo de fractura, al provocar dolor anterior de rodilla, puede ser confundido con un síndrome de dolor femoropatelar, tendinitis del cuádriceps o patología intraarticular, máxime cuando en fases iniciales podemos no encontrar alteraciones en el estudio radiográfico. El diagnóstico precoz y el cese de la actividad son esenciales para evitar el desarrollo de una fractura completa y su desplazamiento. Lo que diferencia una fractura supracondílea de estrés de otras causas de dolor anterior de rodilla, en las fases iniciales en las que la fractura no se evidencia radiográficamente, es fundamentalmente la intensidad del dolor, especialmente a la realización del movimiento de flexión de la rodilla y a la carga6. En nuestro caso, el paciente acudió a la urgencia tras dos semanas de evolución del dolor presentando un estudio radiográfico que ponía de manifiesto la fractura. Probablemente, de haber acudido durante el inicio del dolor este estudio radiográfico no hubiera evidenciado la presencia de la misma. La sensibilidad inicial de la radiografía simple es tan sólo del 15% y se incrementa de forma directamente proporcional al tiempo transcurrido desde la lesión a la realización de la misma7. Habitualmente los cambios radiográficos aparecen a las 2-3 semanas del inicio de los síntomas11 motivo por el que con frecuencia estas fracturas se infradiagnostican.
Este tipo de fractura supracondílea con frecuencia afecta inicialmente sólo a la cortical medial. La cortical interna es el lado que más tensión soporta en la región supracondílea en muchos individuos en los que se asocia un genu valgo. Además de la alineación en valgo, el ligamento colateral medial y los músculos adductores crean fuerzas opuestas que inician la fractura de estrés6.
La mayoría de las fracturas localizadas en la diáfisis o cóndilos femorales pueden ser tratadas de forma conservadora siempre que sean fracturas parciales o indetectables. Las fracturas totales deben tratarse preferentemente mediante enclavado endomedular8,12, aunque algunos autores prefieren el tratamiento ortopédico de las fracturas completas sin desplazar3,6. Nosotros optamos por el enclavado endomedular con un clavo retrógrado por la localización de la fractura y nuestra familiaridad con la técnica.
En conclusión, destacamos la importancia del diagnóstico precoz de estas fracturas, lo que puede evitar importantes complicaciones derivadas de su desplazamiento. Para ello es esencial «tener siempre en mente» este tipo de fractura ante un dolor femoropatelar persistente en una persona que desarrolle una actividad física importante. Recomendamos el tratamiento quirúrgico frente al conservador por la pronta recuperación del paciente, lo que facilita la reincorporación a su actividad laboral previa en poco tiempo, evitando por otro lado el riesgo de desplazamiento de la fractura.
Y por último, resaltar el papel de traumatólogos y entrenadores deportivos en la prevención de las fracturas de estrés; programas de entrenamiento adecuados, material deportivo científicamente estudiado y superficies de apoyo idóneas son formas de disminuir la incidencia de este tipo de lesión13. Otros métodos como plantillas de absorción de impactos pueden tener efectos beneficiosos14, pero esto no ha sido confirmado por otros autores8.
Conflicto de intereses. Los autores no hemos recibido ayuda económica alguna para la realización de este trabajo. Tampoco hemos firmado ningún acuerdo por el que vayamos a recibir beneficios u honorarios por parte de alguna entidad comercial. Por otra parte, ninguna entidad comercial ha pagado ni pagará a fundaciones, instituciones educativas u otras organizaciones sin ánimo de lucro a las que estemos afiliados.
Correspondencia:
Y. Lópiz Morales.
Servicio de COT.
Hospital Clínico San Carlos.
C/ Profesor Martín Lagos, s/n.
28040. Madrid.
Recibido:
Aceptado: