Las fracturas de pilón tibial son aquellas que afectan a la porción supramaleolar de la tibia y que habitualmente se extienden a la articulación distal de la misma1-4. Pueden ser causadas por traumatismos de gran energía, asociando generalmente gran conminución, o por mecanismos rotacionales o de cizallamiento por dorsiflexión forzada, requiriendo en este caso una menor energía en el traumatismo3-11. Suponen una incidencia aproximada del 1% en relación a las fracturas de la extremidad inferior y menos del 10% en relación a las fracturas de la tibia4,7-10,12-14.
Existen múltiples clasificaciones manejadas en la literatura, de las cuales las dos más utilizadas son las de Rüedi-Allgöwer15 y la de la AO/OTA2. Rüedi y Allgöwer las clasificaron en: I) fractura sin desplazamiento de la superficie articular; II) desplazamiento de la superficie articular sin conminución; III) desplazamiento y conminución de los fragmentos. La clasificación de la AO es más completa, pero a su vez más compleja: A) extraarticulares; B) parcialmente articulares; C) completamente articulares. La clasificación de Ovadia y Beals13 aúna los beneficios de ambas, sencillez y compleción: I) no desplazadas; II) mínimamente desplazadas; III) desplazadas, con fragmentos grandes; IV) desplazamiento articular con múltiples fragmentos y con defecto metafisario; V) desplazamiento articular con severa conminución. Kellam y Waddell16 utilizan una clasificación diferente, que tiene en cuenta el mecanismo lesional: A) patrón rotacional que no tiene o tiene mínima conminución de la cortical anterior de la tibia, con dos o más fragmentos articulares tibiales grandes, y frecuentemente fractura de peroné transversa u oblicua corta; B) patrón por compresión axial, con marcada conminución de la cortical anterior tibial, con múltiples fragmentos tibiales, emigración superior del astrágalo y estrechamiento de la articulación.
En el diagnóstico son fundamentales unas buenas proyecciones radiográficas; habitualmente es suficiente con una proyección anteroposterior y una lateral. La tomografía axial computarizada (TAC) puede ser enormemente útil en la planificación quirúrgica de las fracturas complejas. Martin et al17 demuestran que la TAC mejora la concordancia interobservador en relación a la cantidad de superficie articular afectada por la fractura, pero no la reproducibilidad intraobservador para clasificarla. La resonancia magnética nuclear (RMN) es una prueba adicional que en pocas ocasiones es necesaria.
Un problema añadido a la hora de decidir el tratamiento de las fracturas de pilón tibial es el estado de las partes blandas. Habitualmente se trata de pacientes que han sufrido accidentes de tráfico o precipitaciones, con traumatismos de alta energía, que presentan gran conminución de los fragmentos y una manifiesta lesión de las partes blandas, que se encuentran muy edematizadas, comprometiendo los buenos resultados que la cirugía abierta ha demostrado4,12,14,18,19. Debido a este problema, el uso de fijadores externos8,20,21, la dilación de la cirugía7 hasta que el estado de las partes blandas mejore o los protocolos en dos tiempos5,10,22 han sido otras de las opciones terapéuticas más utilizadas.
El objetivo de este estudio fue determinar cuál era la evolución a largo plazo de las fracturas de pilón tibial, analizar la posible influencia de la calidad de la reducción obtenida y del estado de las partes blandas en los resultados clínicos, y evaluar la relación existente entre el tipo de fractura, los signos degenerativos radiográficos y los resultados obtenidos.
MATERIAL Y MÉTODO
Hemos realizado un estudio retrospectivo de las fracturas de pilón tibial que ingresaron en nuestro servicio entre enero de 1997 y diciembre de 2001. El objetivo era doble: por una parte realizar un estudio epidemiológico y, por otra, analizar los resultados funcionales obtenidos. Se analizaron los datos del paciente, mecanismo lesional, días de estancia, antecedentes de importancia que pudieran influir en los resultados funcionales finales, existencia de lesiones asociadas, clasificación de las fracturas, complicaciones, tratamiento y resultados. Se incluyeron en el estudio 87 pacientes, con un total de 91 fracturas (4 bilaterales), de los que 29 fueron mujeres (31,9%) y 62 hombres (68,1%). La edad media fue de 50,4 años (rango 19-85). Las fracturas afectaron al pilón tibial derecho en 47 ocasiones (51,6%) y al izquierdo en 44 (48,4%). Los principales mecanismos lesionales fueron los accidentes de tráfico (n = 36; 39,6%) y las precipitaciones de altura (n = 24; 26,3%), seguidas de otras causas como caídas casuales, torceduras, etc. (n = 21; 23,1%), accidentes de alta energía no encuadrables en los anteriores (n = 7; 7,7%) y accidentes deportivos (n = 3; 3,3%). La media de estancia primaria fue de 15,66 días (rango 1-94).
Utilizando la clasificación de Rüedi-Allgöwer15 hubo 73 fracturas exclusivamente articulares: 20 tipo I (27,4%), 21 tipo II (28,7%) y 32 tipo III (43,5%); y hubo otras 18 fracturas exclusivamente extraarticulares, por lo que no pudieron ser incluidas como pilón tibial según esta clasificación. Utilizando la clasificación de la AO/OTA2 obtuvimos un total de 18 fracturas tipo A (19,8%), 31 tipo B (34,1%) y 42 tipo C (46,2%). El 26,4% (n = 24) de las fracturas fueron abiertas y según la clasificación de Gustilo y Anderson: 9 tipo I (9,9%), 9 tipo II (9,9%), 5 tipo IIIA (5,5%) y 1 tipo IIIB (1,1%). Para las fracturas cerradas se utilizó la clasificación de Tscherne: 26 grado 0 (28,6%), 26 grado 1 (28,6%), 14 grado 2 (15,4%) y 1 grado 3 (1,1%).
Se estudiaron asimismo las lesiones asociadas: 7 traumatismos craneoencefálicos (TCE) (8,8%), 1 lesión abdominal (1,1%), 10 lesiones torácicas (11%), 4 fracturas vertebrales (4,4%) y 68 fracturas no vertebrales (74,7%), entre las que se incluían 45 fracturas de peroné homolateral (47,4%) y otras lesiones (n = 22; 24,2%).
En aquellos casos en los que se precisó cirugía, ésta tuvo lugar con una media de 4,4 días (rango 0-30) desde el ingreso; 0 días en todos aquellos casos en los que la cirugía fue de urgencia (28 pacientes; 30,8%), y 30 días en un paciente ingresado en la Unidad de Cuidados Intensivos (UCI) en el que fue imposible adelantar la cirugía por su inestabilidad hemodinámica y el riesgo vital que suponía. Exceptuando este paciente, el máximo de días entre ingreso y cirugía fue de 16.
Los tratamientos realizados fueron los siguientes: 24 ortopédicos (uno de ellos por alta voluntaria), 19 fijaciones externas definitivas, 1 fijación externa temporal, 20 osteosíntesis percutáneas y 34 osteosíntesis abiertas y fijaciones internas. En 7 ocasiones se colocó una tracción ósea temporal. En 4 ocasiones fue necesario la introducción de un tornillo transindesmal para obtener una buena congruencia de la mortaja tibioastragalinoperonea; este tornillo fue retirado una vez que se autorizó la carga parcial. No se realizó ninguna artrodesis inicial. Fue preciso intervenir quirúrgicamente a 20 pacientes tras haber recibido un tratamiento inicial (4 de ellos ortopédico). En la gran mayoría de los casos sólo fue necesaria una reintervención (11 pacientes), 4 precisaron una segunda reintervención y un paciente incluso una tercera. Hemos excluido de esta estadística aquellas intervenciones quirúrgicas para extracción del material de osteosíntesis. Las diferentes cirugías realizadas en un segundo tiempo fueron: 6 osteosíntesis abiertas, 4 artrodesis, 5 osteotomías correctoras, 11 limpiezas quirúrgicas (8 abiertas y 3 artroscópicas). No se implantó ninguna prótesis de tobillo.
El período de seguimiento en consulta varió desde los 2 meses hasta los 41, siendo la media de 16,3 meses.
En un segundo tiempo y con un seguimiento mínimo de 37 meses, se citó en consulta a los pacientes para entrevistarles personalmente. Se llevó a cabo una valoración funcional del tobillo, según la escala de Duquennoy23 que evalúa tanto parámetros objetivos como subjetivos, y se realizó una radiografía actualizada del mismo. Fueron excluidas del estudio por diferentes causas 21 fracturas (19 pacientes): 6 éxitus en el momento de la revisión, 6 pacientes no valorables (4 por haber sido intervenidos en otros centros, 2 por presentar en el momento de la lesión una paraplejía), 5 ilocalizables y 2 no accedieron a ser estudiados, lo que nos proporciona un total de 70 fracturas que completaron el estudio de funcionalidad.
Posteriormente, una vez recogidos todos los datos, éstos fueron analizados mediante un ordenador personal y dos programas de análisis estadístico: SPSS v.12 (SPSS Inc. Chicago, Illinois) y Sigma v.1 (Horus Hardware S.A, Madrid).
RESULTADOS
Se obtuvieron 57 resultados excelentes y buenos, que por tipos de fractura según la clasificación de Rüedi-Allgöwer (tabla 1) fueron: 12 tipo I (92,3%), 13 tipo II (68,4%) y 14 tipo III (56%), siendo las diferencias estadísticamente significativas (Chi-cuadrado, p < 0,05). Clasificando los resultados excelentes y buenos según el tipo de fractura de la AO/OTA (n = 70) hubo: 10 tipo A (76,9%), 18 tipo B (78,3%) y 21 tipo C (61,8%). Los factores más afectados por la fractura, en la escala de valoración de Duquennoy23, fueron la capacidad de carrera/salto (media 1,6/5) y la deambulación sobre terrenos irregulares (2,6/5); los que menos se vieron influidos por la lesión fueron la necesidad de utilizar bastones (4,3/5) y el perímetro de marcha (8,4/10).
Respecto a la calidad de la reducción de la fractura, hubo 26 (37,1%) anatómicas, 25 (35,7%) reducciones aceptables (espacio interfragmentario < 2 mm) y 19 (27,1%) malas (espacio interfragmentario > 2 mm).
Las complicaciones se relatan en la tabla 2, distinguiendo entre intraoperatorias (afectaban a la reducción y/o fijación de la fractura), precoces y tardías; en las intraoperatorias diferenciamos entre reducción anatómica, aceptable y mala. Hemos considerado como mala fijación aquellos casos en los que no se pudo realizar la fijación deseada por problemas intraoperatorios, o en los que la fijación obtenida no era correcta o era insuficiente. Los resultados obtenidos indican un 12,8% de malas fijaciones, un 37,1% de reducciones anatómicas (n = 26), un 35,7% de reducciones aceptables (n = 25) y un 27,1% de malas reducciones (n = 19).
Entre las complicaciones precoces (47,1%) se hallan las dehiscencias de herida (12,8%), flictenas (41,4%), necrosis superficiales (20%), necrosis profundas (5,7%), infecciones superficiales (7,1%), infecciones profundas (4,3%), infecciones de los pines y/o agujas del fijador externo (el 35% de los fijadores colocados, siendo en su mayoría infecciones superficiales que se resolvieron con tratamiento antibiótico empírico; no obstante, en dos ocasiones fue precisa la extracción de la aguja infectada), pérdidas de reducción (14,3%; solucionadas mediante reintervenciones quirúrgicas, intervención quirúrgica primaria en los casos tratados ortopédicamente, o cuñas realizadas en el yeso) y enfermedad tromboembólica (2,9%; dos casos de trombosis venosa profunda, a pesar de una correcta profilaxis antitromboembólica).
Entre las complicaciones tardías (64,3%) encontramos un predominio de la rigidez articular (51,4%), retardos de consolidación (11,4%), pseudoartrosis (10%) y consolidaciones viciosas (24,3%).
Posteriormente se analizó la existencia de signos radiográficos de degeneración artrósica (pinzamiento articular, esclerosis subcondral, geodas, osteofitos, etc.) en relación a los resultados funcionales. En 26 casos no existían indicios de artrosis, con un 96,1% de resultados buenos o excelentes asociados. En 44 de los casos se apreciaba algún signo radiográfico de artrosis, con un 54,5% de resultados buenos o excelentes asociados (p < 0,05).
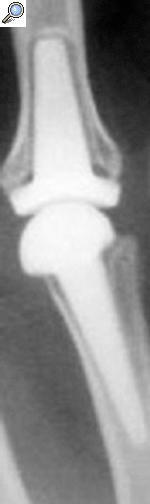
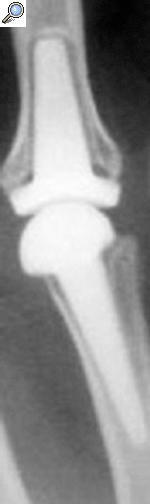
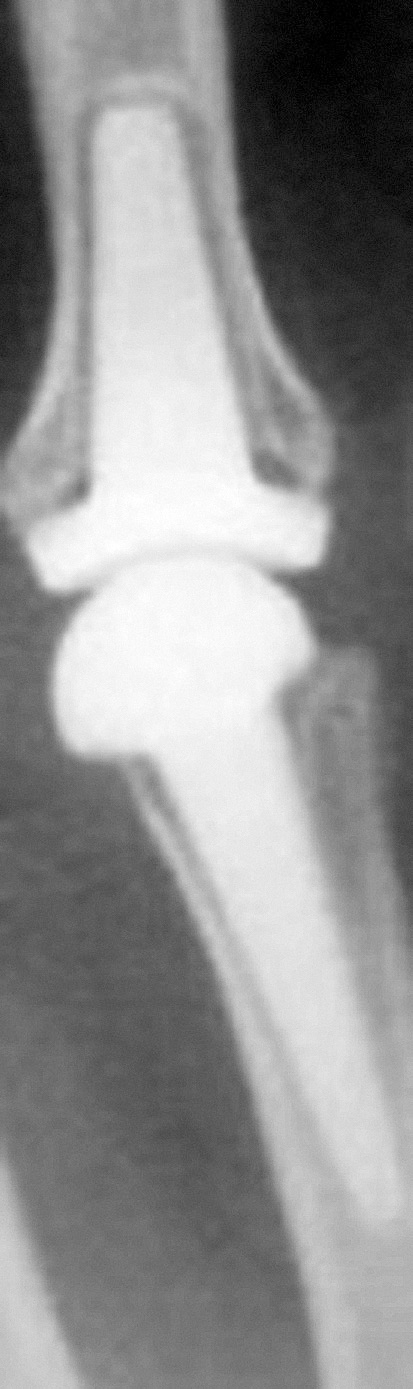
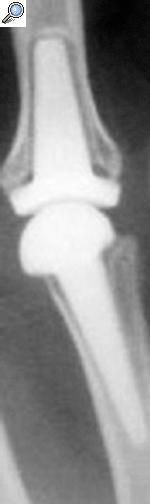
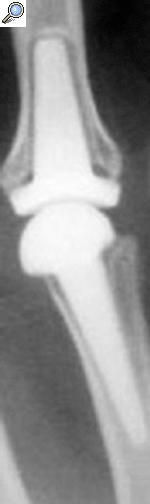
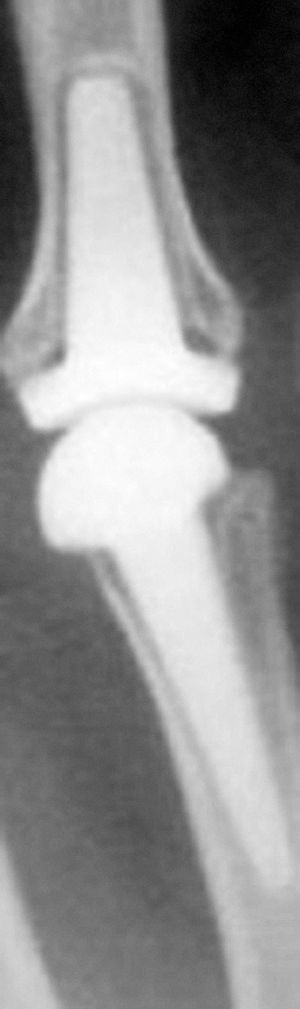
Cuando analizamos los resultados obtenidos en función de la reducción conseguida a nivel de la superficie articular, los datos denotan que un 87,5% de los pacientes en los que se obtuvo una reducción anatómica presentaba buenos/excelentes resultados (fig. 1). Este porcentaje disminuyó hasta el 69,6% cuando la reducción era aceptable y hasta el 52,2% cuando era mala (p < 0,05).
Figura 1. (A) Radiografías iniciales. (B) Radiografías posoperatorias en un paciente en el que se realizó osteosíntesis abierta, con una buena reducción articular. (C) Evolución a los 6 años, con resultado funcional excelente (95/100).
A la hora de relacionar el tipo de reducción obtenida con el posible desarrollo de signos degenerativos se apreció que el 16,6% de las reducciones anatómicas desarrollaron signos degenerativos artrósicos. Este porcentaje aumentó hasta el 82,6% cuando la reducción era aceptable, y hasta el 91,3% cuando era considerada una mala reducción (p < 0,01).
No se encontró una relación estadísticamente significativa entre el tipo de fractura abierta y los resultados funcionales a largo plazo. Sin embargo, se apreció en los resultados que existía una relación inversa entre el grado de lesión de las partes blandas y el grado de funcionalidad del paciente según la escala de Duquennoy23, siendo dicha relación estadísticamente casi significativa (p < 0,1).
DISCUSIÓN
Las fracturas de pilón tibial han sido y seguirán siendo un reto para el traumatólogo. Habitualmente asocian una alta tasa de complicaciones, que hacen muy difícil predecir el resultado final. En los últimos tiempos se ha realizado un cambio de mentalidad a la hora de tratarlas, prestando una especial atención al cuidado de las partes blandas1.
Las clasificaciones más comúnmente utilizadas son la de Rüedi y Allgöwer15 y la de la AO2. La clasificación de Rüedi y Allgöwer tiene la ventaja de ser tremendamente sencilla, pero con el inconveniente, desde nuestro punto de vista, de no incluir las fracturas exclusivamente metafisarias, que no llegan a afectar a la articulación. Muchas de estas fracturas metafisarias, tras mecanismos axiales de compresión, presentan una gran conminución que hace enormemente dificultosa la reducción y la osteosíntesis. La clasificación de la AO, por otra parte, es muy completa pero asocia una gran complejidad y una importante variabilidad interobservador, en parte debido a que las fracturas ocurren a lo largo de un enorme espectro de la severidad17. Muchos de los problemas que surgen a la hora de clasificar una fractura se deben a que la severidad del daño ocurre en un continuo, mientras que las clasificaciones son categóricas25. Existen otras clasificaciones menos utilizadas, como la de Ovadia y Beals13 que reúne las ventajas de ambas: sencillez y compleción. Una buena clasificación debe ser válida, reproducible y debe dar valor pronóstico a la fractura26.
Este tipo de fracturas generalmente se producen debido a mecanismos de gran energía, habitualmente accidentes de tráfico y precipitaciones de altura. No obstante, en los últimos años se ha producido un importante envejecimiento de la población que ha hecho aumentar considerablemente las fracturas osteoporóticas3. En nuestra serie destaca una incidencia de fracturas debidas a caídas casuales o torceduras del 23,1%. En la serie de Pierannunzzi et al3 esta incidencia aumenta hasta el 33%.
Frecuentemente asocian una fractura del peroné ipsilateral. Barei et al27 defendieron la asociación, en términos generales, de una fractura de peroné con una mayor gravedad de la fractura, existiendo un predominio de fracturas tipo C de la AO. Un peroné intacto se asocia más comúnmente con las tipo B.
Destaca una mayor incidencia de este tipo de lesiones en varones, en concordancia con la literatura revisada (rango 50-97, 4%)3,7-9,19,27-29. Existe un claro predominio de fracturas graves, tipo III de Rüedi y Allgöwer (43,5%) y tipo C de la AO (46,2%), similar a otras series (rango 23,8%-73,3%)3,7,8,19,28, lo que va a determinar una alta incidencia de complicaciones. El 26% de las fracturas han sido abiertas, similar a otras series (rango 18,2-43,3%)3,7-9,19,28-30.
Muchas de las fracturas de pilón tibial se dan en pacientes politraumatizados, con diversas lesiones asociadas debido al traumatismo. En la mayoría de las ocasiones estos traumatismos van a ocasionar otras fracturas, que podrían complicar la evolución natural del paciente si influyen en la deambulación o en el uso de bastones. En otras, estas lesiones asociadas van a ser mucho más graves, pudiendo afectar a vísceras u otros órganos de vital importancia, que pueden determinar por sí mismas el tipo de tratamiento a realizar en un principio. Un fijador externo colocado de urgencia puede ser una solución en estos casos, pues aporta a la fractura la estabilidad suficiente para el cuidado e higiene de los pacientes críticos.
El tratamiento ideal de las fracturas de pilón tibial sigue creando enorme controversia. A lo largo de la literatura existen defensores y detractores para unas y otras técnicas quirúrgicas. Kim et al28 defienden la disminución de la agresión a las partes blandas con el uso de fijadores externos y la ayuda de la artroscopia para la reducción de los fragmentos. McDonald et al8 defienden el fijador externo de tipo Ilizarov por posibilitar la movilidad precoz cuando se colocan todos los pines proximales a la articulación, permitiendo una menor rigidez y una mejor consolidación. Sin embargo, otros autores7,12 destacan que los mejores resultados fueron obtenidos con reducción abierta y fijación interna (RAFI). Blauth et al22 recomiendan un tratamiento mínimamente invasivo en dos fases (una primera con reducción cerrada y uso de un fijador externo, realizando RAFI en peroné y tornillos y/o agujas de Kirschner mediante miniincisiones en tibia, y una segunda utilizando una placa de sostén mediante una técnica mínimamente invasiva) para las fracturas complejas tipo C de la AO, no recomendando la artrodesis inicial, pues el daño articular o una mala alineación no son indicadores fiables de degeneración articular. Borrelli et al5,6 prefieren también un tratamiento en dos fases, una primera con RAFI del peroné y un fijador externo para mantener la longitud y alineación de la tibia, y una segunda con RAFI de la tibia cuando las partes blandas se hayan recuperado. Hutson20 desaconseja el uso de hueso autólogo de forma aguda porque es material no viable que el tejido debe incorporar, lo que puede comprometer aún más la correcta evolución de las partes blandas. A principios de los años sesenta el grupo AO desarrolló una guía de tratamiento para la RAFI: reconstrucción de la longitud del peroné, reconstrucción de la superficie articular, tratamiento de defectos metafisarios con injerto óseo si es preciso y, por último, placa de sostén para mantener la alineación2,5,6,30. Nosotros preferimos en líneas generales intervenir quirúrgicamente de urgencia si fuera posible, utilizando miniincisiones si se consigue una adecuada reducción de los fragmentos. Si no fuera posible intervenir de urgencia es recomendable esperar 10-12 días hasta que mejore el estado de los tejidos. Es preferible realizar un abordaje más amplio que utilizar incisiones que nos obliguen a forzar los tejidos con separadores. Insistimos en la necesidad de tratar de forma exquisita las partes blandas, para evitar complicaciones en la medida de lo posible que pueden comprometer los resultados obtenidos durante la cirugía.
Los factores más afectados por la fractura fueron la capacidad de carrera/salto y la deambulación sobre terrenos irregulares, y los que menos se vieron influidos fueron la necesidad de utilizar bastones y el perímetro de marcha. Hutson20 destaca que la mayor diferencia con el grupo control se halló en la función física (SF-36).
Es impredecible el número de complicaciones asociadas a las fracturas complejas de pilón tibial. Se trata de fracturas que en nuestro caso se han caracterizado: a) por una alta estancia hospitalaria, en parte debido a las lesiones asociadas a la fractura; b) un gran número de reintervenciones, y c) con un gran número de complicaciones iniciales, precoces y tardías. Cabe destacar una importante dificultad a la hora de reducir y osteosintetizar las fracturas conminutas, complicaciones muy variadas en las partes blandas, generalmente de buen pronóstico, y problemas tardíos para la movilidad articular, que van a precisar rehabilitación por parte del paciente para restaurar una adecuado arco de movilidad. Blauth et al22 destacan un 94% de artritis postraumática, un 10% de osteomielitis y un 23% de artrodesis secundarias. Pierannunzii et al3 refieren un 18% de infecciones profundas, un 9% de consolidaciones viciosas y un 5% de pseudoartrosis. Sirkin et al10 opinan que las complicaciones de las partes blandas se pueden disminuir de dos formas: con fijadores externos asociados a incisiones limitadas, o con reconstrucciones en dos tiempos. Nosotros abogamos por un cuidado exquisito de las partes blandas en la cirugía y por determinar el momento correcto de la cirugía, bien sea de forma urgente en aquellos casos que sea posible, o bien difiriendo la cirugía hasta el día 10-12, en el que las partes blandas estarán en mejor estado. Es fundamental asimismo el cuidado posoperatorio de los tejidos blandos, pues una complicación seria puede llegar a echar por tierra todo el trabajo realizado en el quirófano. Bhattacharyya et al29 demuestran que el abordaje posterolateral no reduce la tasa de complicaciones de la herida, a pesar de una mejor cobertura de partes blandas, y solamente lo aconseja para fracturas en las que la conminución o el escalón articular sea fundamentalmente posterior. El mayor problema de los fijadores externos suele ser la infección en el recorrido de los pines21, que en nuestro caso hemos solucionado generalmente con antibioterapia vía oral, sin necesidad de ingreso. En los casos rebeldes o bien se ha optado por retirar el pin infectado, si era posible por el tiempo de evolución, o bien se ha tratado con una inyección de rifampicina en el recorrido de la infección, con unos excelentes resultados.
Los dos factores más directamente relacionados con los problemas en las partes blandas son las fracturas abiertas y la conminución9. En la valoración inicial resulta fundamental prestar especial atención al desplazamiento de los fragmentos, pues un desplazamiento posterior del fragmento distal puede ocasionar que el fragmento tibial anterior presione las partes blandas desde dentro, convirtiendo una fractura cerrada en una abierta, por necrosis de los tejidos. La reducción precoz de la fractura es un gesto sencillo que consigue paliar las complicaciones inminentes. En relación a las complicaciones asociadas al uso del fijador externo, Pollak et al31 refieren una mayor rigidez en comparación con la RAFI. Pugh et al30 refieren igual eficacia de tratamiento con RAFI, fijador externo unilateral o fijador externo circular, si bien indican una mayor tasa de consolidación viciosa con el fijador externo.
Cuando analizamos los resultados obtenidos destaca una relación directa, estadísticamente significativa, entre el tipo de fractura según la clasificación de Rüedi y Allgöwer15 y la valoración funcional final, lo que implica que a peor tipo de fractura peores van a ser los resultados a largo plazo. Sin embargo, esta relación no ha podido ser demostrada al utilizar la clasificación de la AO. Esto pudiera ser debido a la enorme complejidad de dicha clasificación, que puede hacernos incurrir en un error a la hora de incluir un tipo de fractura en uno u otro grupo. Resulta enormemente complejo comparar los resultados de las diferentes series publicadas debido a la enorme variabilidad de escalas de valoración utilizadas, la variación en el tanto por ciento de fracturas complejas existentes y el enorme espectro de lesiones asociadas que interfieren directamente en la evolución de los pacientes. No obstante, parece comprobarse en la literatura esta relación directamente proporcional entre la gravedad del daño y la mala evolución de los pacientes3,21. Hernández-Hermoso et al19, sin embargo, no encontraron una relación estadísticamente significativa. Williams et al32 determinaron que la severidad del daño tiene una alta correlación con la artrosis, pero no con los resultados clínicos obtenidos. De hecho, paradójicamente, destaca un peor resultado según el SF-36 cuanto mejor es la reducción articular obtenida.
Algunos autores32 destacan la relación existente entre el nivel cultural y la buena evolución de los pacientes, y la importancia de la posibilidad de una compensación económica para entorpecer la correcta evolución de los mismos. Asimismo, restan importancia a la severidad del daño y la calidad de la reducción. Pollak et al31 destacan peores resultados en aquellos pacientes casados, lo que difiere de la literatura en general, en pacientes con un nivel cultural bajo y en aquellos con ingresos limitados.
Diferentes autores1,2,19,21 defienden que la imagen radiológica no refleja necesariamente los resultados clínicos y funcionales. En nuestra serie se demuestra, sin embargo, una relación directa, estadísticamente significativa, entre la existencia de signos radiográficos de artrosis y los malos resultados obtenidos a largo plazo (fig. 2). Resulta importante destacar la existencia de una clara relación entre la reducción articular y los resultados funcionales5,7,20 obtenidos a largo plazo. Es de vital importancia obtener una buena congruencia articular. Una incongruencia mayor de 1-2 mm es considerada un fallo terapéutico y evoluciona inevitablemente a una artrosis postraumática3 (fig. 3). Sin embargo, para evitar la degeneración articular en el futuro no es suficiente con obtener una buena reducción articular, sino que es preciso que ésta sea anatómica. Una excelente reducción articular no asegura unos buenos resultados, pero sí existe una mayor probabilidad de que éstos estén presentes. No obstante, una reducción anatómica no previene el desarrollo de artrosis postraumática en todos y cada uno de los casos5, pues un indeterminado tanto por ciento de reducciones anatómicas evolucionará de forma tórpida. ¿Cómo explicar esto? La severidad del daño en la superficie articular desempeña un papel muy importante para la determinación del riesgo de desarrollar artrosis postraumática25. Seguramente la agresión al cartílago articular tenga mucho que ver en este dato.
Figura 2. (A) Radiografías iniciales. (B) Radiografías posreducción ortopédica. (C) Evolución a largo plazo, con mal resultado final. Destacan la existencia inicial de una escalón articular > 2 mm y un valgo de 10°, que derivan en un importante pinzamiento articular final.
Figura 3. (A) Radiografías iniciales. (B) Radiografías con tracción transesquelética. El paciente fue inmovilizado con yeso suropédico sin una debida corrección del escalón articular. (C) Evolución hacia una artrosis precoz que precisa una artrodesis del tobillo.
Declaración de conflicto de intereses
Los autores han declarado no tener ningún conflicto de intereses.
Correspondencia:
Ó. Fernández Hernández.
Servicio de Cirugía Ortopédica y Traumatología.
Hospital de León.
C/ Altos de Nava s/n.
24071 León.
Correo electrónico: oscarfdezhdez@yahoo.es
Recibido: julio de 2006.
Aceptado: mayo de 2007.