La reciente publicación de una relación de las mejores universidades del mundo ha mostrado que no existe ninguna universidad española entre las primeras doscientas, y solo diez están entre las primeras quinientas. De las 20 primeras, 17 son norteamericanas, dos inglesas y una japonesa. Alemania ocupa el segundo lugar en el ranking de las 500, con 39 universidades, sólo detrás de Estados Unidos con 154 instituciones. Gran Bretaña con 38 y Japón con 25, aparecen por delante de Francia, que con 22 instituciones cayó del quinto al sexto lugar, empatada con Italia y China.
Por otra parte, es posible que muchos lectores de nuestra revista no hubiéramos podido hacer la carrera de medicina en nuestros días, debido a la elevada nota que se necesita para acceder a las facultades españolas. Los estudiantes de medicina son los mejores en cuanto a expediente en las enseñanzas medias y medicina sigue siendo la carrera más demandada entre los nuevos universitarios y empieza a convertirse en unos estudios casi elitistas. Según los datos ofrecidos por las Facultades de Medicina, este curso 44.539 alumnos eligieron como primera opción una de las 6.229 plazas ofertadas. Con el nuevo sistema de puntuación de la Prueba de Acceso a la Universidad (PAU), cuya nota máxima es un 14, la media de este año se sitúa en torno al 12,13. Por facultades, las que mayor calificación pedían para acceder a sus aulas eran las de Santander (12,59), Oviedo (12,57), Salamanca (12,56), Granada (12,50) y Badajoz (12,45) con cifras próximas a niveles inalcanzables.
Podría resumirse, según lo expuesto hasta ahora, que los estudios de medicina son los elegidos por los mejores estudiantes españoles que optan a la universidad, pero esta no les ofrece una educación de calidad, aun aceptando que los baremos que se utilizan para evaluar y graduar la calidad de las universidades pueden ser cuestionados. Para complicar aún más el tema, nuestros estudiantes de medicina, en cuanto acaban sus estudios reglados e incluso antes, se matriculan en academias privadas para preparar el examen que les abre la puerta a la formación postgraduada, de tal manera que los estudios de licenciatura se convierten en un mero trámite necesario para optar al examen MIR. No es infrecuente ver a los estudiantes de últimos cursos en las bibliotecas de los hospitales universitarios preparando dicho examen en vez de acudir a las clases prácticas o a los seminarios. Es posible, que los cambios anunciados en el sistema MIR modifiquen y mejoren esta corta visión de preparar un examen exclusivamente teórico y alejado de la práctica clínica. La medicina es algo más que conocimientos científicos y otros aspectos como la facilidad para la comunicación con el paciente y familiares o la relación coste-eficiencia de nuestras actuaciones no está contemplada en este examen. Además, en estos momentos y con las últimas modificaciones, el expediente académico tiene escaso valor para la nota del examen MIR (el 10%) y el título de doctor, máximo nivel académico que otorga la universidad, está muy poco valorado.
La COT en las Facultades de MedicinaLa Traumatología y Cirugía Ortopédica, en los planes de estudios previos a la reforma de Bolonia, es una materia troncal obligatoria que forma parte de la asignatura de Enfermedades del Aparato Locomotor junto con la Reumatología. Los programas de reumatología abordan las enfermedades sistémicas musculoesqueléticas, mientras que nuestra especialidad estudia el tratamiento médico y quirúrgico de los procesos osteoarticulares congénitos, adquiridos y traumáticos. En general, se puede decir, que la carga docente de Reumatología es un tercio del total de la asignatura, siendo los dos tercios restantes incumbencia de los Cirujanos Ortopédicos, aunque ello es variable dependiendo de la facultad. Normalmente se estudia en el quinto curso a través de un cuatrimestre.
Los créditos asignados a la asignatura de Enfermedades del Aparato Locomotor varían mucho de unas universidades a otras, ya que cada una determinó su carga docente, y el resultado tuvo mucho que ver con la representación y fuerza en las comisiones que en su día se formaron en cada universidad. Como en casi todas las disciplinas clínicas, se han reducido sustancialmente las horas lectivas para las clases teóricas, con un rango que oscila entre las 20 horas en la Universidad de Cádiz y las 67 horas en la Universidad de Alcala de Henares, segun las guías docentes publicadas en sus respectivas webs. En mayor o menor medida se han reducido los temarios clásicos, pero no los contenidos, lo que se traduce en unos temarios artificiales que incluyen temas muy amplios, imposibles de desarrollar con la profundidad adecuada para un estudiante de medicina. Como consecuencia, muchas de las horas dedicadas a seminarios tienen contenidos teóricos. Son numerosas las universidades que han puesto de manifiesto importantes defectos de los planes de estudio que se esperaba fueran corregidos en los nuevos planes de estudios orientados hacia el espacio europeo de la enseñanza universitaria o reforma de Bolonia de la que luego se escribirá.
Según registro actualizado de las universidades públicas que aparece en el informe realizado por el Prof. Gomar hace unos años para el Anuario de la SECOT, existían en España 51 profesores numerarios de COT, de los cuales 10 eran catedráticos de universidad, 1 catedrático de escuela universitaria y 40 profesores titulares. En la actualidad, aunque no disponemos de un registro actualizado, debe ser menor el número de catedráticos y muy similar el de profesores titulares.
Todas las universidades incluyen en sus programas enseñanza práctica, haciendo énfasis en las estancias en los servicios de Urgencias. El número total de horas se considera adecuado dentro del conjunto de las prácticas de la cirugía y sus especialidades, con un rango entre 40-70 horas. En la mayoría de las universidades las prácticas se realizan simultáneamente con la enseñanza teórica, pero en algunas se realizan durante un curso práctico final con rotaciones por las distintas especialidades quirúrgicas y médicas, con estancias en los servicios de nuestra especialidad de 3 a 4 semanas, integrados en las actividades del servicio. En estos casos, durante el período de enseñanza teórica las prácticas quedan reducidas a 20-30 horas. En el caso de la Facultad de Oviedo, las prácticas se imparten en dos ciclos, uno al principio del curso con el objetivo de conocer la exploración del aparato locomotor, y otro a lo largo del curso, cuando ya los alumnos han superado el período de clases teóricas, centrándose en las técnicas terapéuticas.
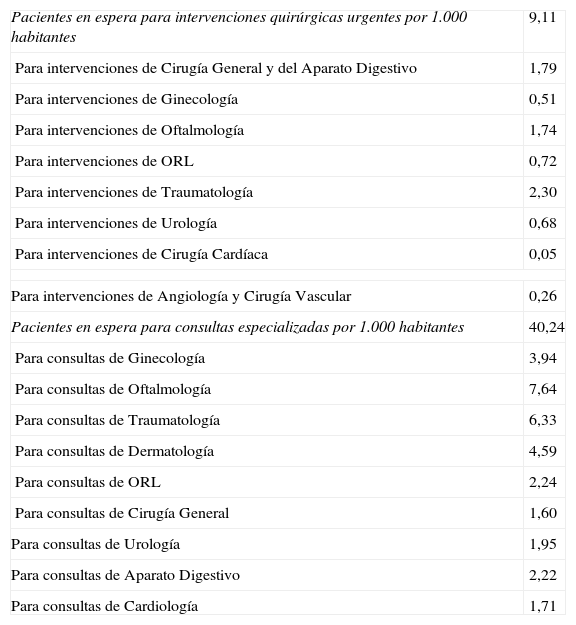
No parece que nuestra especialidad tenga la atención que se merece en los planes de estudio de medicina. Es conocida la frecuencia de los procesos del aparato locomotor en la población, sobre todo en la población mayor, cada vez más predominante en nuestra sociedad. En Atención Primaria, las consultas relacionadas con el aparato locomotor llegan a casi el 30% y la demanda de consulta especializada (tabla 1), es bastante más alta que otras especialidades llegando a 6,33 por 1.000 habitantes, solo superada por las consultas en espera de Oftalmología. Ello puede deberse a la escasa formación del Médico de Atención Primaria en Cirugía Ortopédica y Traumatología y puede estar directamente relacionado con la escasa carga docente de nuestra especialidad en los estudios de licenciatura (ahora de grado) y con la también escasa rotación por nuestras unidades de los médicos en formación de Atención Primaria. En esta misma tabla también se aprecia el número de pacientes en espera para intervenciones quirúrgicas de nuestra especialidad, que es la cifra más elevada de todas las disciplinas quirúrgicas, y que está condicionado por una parte con los recursos hospitalarios, y por otra, por la cada vez más frecuente indicación quirúrgica de los procesos ortopédicos y traumatológicos. Pero no solo la COT está mal posicionada en el ámbito asistencial; hasta hace muy poco tiempo no tenía área específica en la universidad dependiendo el profesorado y el programa docente del área de Cirugía. Existe aún alguna universidad en nuestro país en la que los estudios de COT dependen exclusivamente de profesores asociados pertenecientes al Departamento de Cirugía, sin que exista profesorado titular de nuestra área.
Pacientes en espera por 1.000 habitantes.
| Pacientes en espera para intervenciones quirúrgicas urgentes por 1.000 habitantes | 9,11 |
| Para intervenciones de Cirugía General y del Aparato Digestivo | 1,79 |
| Para intervenciones de Ginecología | 0,51 |
| Para intervenciones de Oftalmología | 1,74 |
| Para intervenciones de ORL | 0,72 |
| Para intervenciones de Traumatología | 2,30 |
| Para intervenciones de Urología | 0,68 |
| Para intervenciones de Cirugía Cardíaca | 0,05 |
| Para intervenciones de Angiología y Cirugía Vascular | 0,26 |
| Pacientes en espera para consultas especializadas por 1.000 habitantes | 40,24 |
| Para consultas de Ginecología | 3,94 |
| Para consultas de Oftalmología | 7,64 |
| Para consultas de Traumatología | 6,33 |
| Para consultas de Dermatología | 4,59 |
| Para consultas de ORL | 2,24 |
| Para consultas de Cirugía General | 1,60 |
| Para consultas de Urología | 1,95 |
| Para consultas de Aparato Digestivo | 2,22 |
| Para consultas de Cardiología | 1,71 |
Tomado de Indicadores Clave del Sistema Nacional de Salud.
Desde hace algunos años, y sobre todo en algunas facultades, se han intentado modificar los programas y contenidos de las asignaturas, actualizar la metodología docente y modernizar la enseñanza de las ciencias de la salud. De manera irregular se han obtenido algunos cambios que, en muchas ocasiones, han chocado frontalmente con la escasez de recursos y porque no decirlo con intereses de clase y visiones partidistas. Preparar de la mejor manera posible a quienes han de responder a las exigencias de la medicina futura y enfrentarse con la multiplicidad de funciones a que obliga el ejercicio, en niveles de excelencia, de la profesión médica, dentro de un sistema nacional y público de salud, no es tarea fácil. Hay que reconocer, que las universidades están más orientadas hacia las disciplinas que hacia las misiones y es probable que la tendencia a la expansión, fragmentación y especialización de los conocimientos refuerce todavía más esa orientación en el futuro. Sin embargo, la universidad, del mismo modo que la justicia, es una institución que aunque frágil, debe en gran parte su existencia al deseo de la comunidad de tener a su disposición un sistema objetivo y absoluto de referencia, independiente de tendencias e influencias transitorias. A partir de estos conceptos derivan la libertad y la autonomía académicas y en ella encuentra su fundamento el concepto de servicio, entendido como compromiso de la universidad con la comunidad que la rodea. La formación médica pregraduada debe procurar que los estudiantes no acumulen sólo conocimientos teóricos, sino que adquieran también experiencia clínica y preparación suficiente en materia de salud. Los objetivos de la formación pregraduada en medicina se han visto modificados en los últimos años. La Federación Mundial de Educación Médica, Comité Consultivo de la Unión Europea, ha insistido recientemente en la necesidad de que los diferentes estados organicen sus esfuerzos para introducir nuevos objetivos en el ámbito de la formación médica pregraduada que brevemente serian:
- -
Preparar médicos eficientes en los ámbitos asistencial, preventivo y sanitario general.
- -
Adecuar el contenido de los programas educativos a las necesidades y los cambios sociales en materia de salud.
- -
Integrar los conocimientos teóricos y la formación práctica o clínica utilizando para ello, como elemento básico del aprendizaje, la solución de problemas concretos en los niveles académico, hospitalario y comunitario.
- -
Establecer, de alguna manera, mecanismos de interconexión y continuidad entre los objetivos y programas educativos de la formación pregraduada, la formación posgraduada y la formación continuada.
Históricamente estos objetivos se basaban en que la formación médica debía poseer un fundamento científico lo más sólido posible, en que los profesores de las facultades de medicina deberían estar fuertemente comprometidos con la investigación, y que el proceso de aprendizaje o entrenamiento clínico de los estudiantes debía asegurarse mediante su contacto con los pacientes en los hospitales universitarios. Con este planteamiento las prácticas se reducían a grandes hospitales universitarios donde los estudiantes vagaban sin rumbo por servicios médicos superespecializados como Neurocirugía o Cirugía Cardíaca, con el único objetivo de ver cosas curiosas, técnicas complejas, en fin, anécdotas, sin relación con su práctica futura y desde luego, sin iniciar un programa de aprendizaje medianamente conectado con su realidad.
Hacia otros métodos docentesFrente a este esquema docente tradicional constituido por información científica junto a camas docentes en hospitales universitarios, se tiene hoy la evidencia de que el correcto aprendizaje se basa en saber resolver problemas clínicos, la llamada enseñanza por casos. Se trata en definitiva de disminuir el tiempo que el profesor ocupa una posición activa para dejar esta situación a los alumnos, hacerles razonar dándoles las herramientas necesarias para discutir soluciones, encontrar la optima y saber seleccionar las mejores medidas diagnósticas y terapéuticas para el paciente, para la sociedad y para la sostenibilidad del sistema sanitario. La enseñanza por objetivos ordena el programa de enseñanza atendiendo a problemas clínicos de frecuente aparición. Por ejemplo, que hacer ante un dolor en la cadera de un niño, actitud ante una fractura de cadera en el anciano, dolor y tumefacción en la rodilla en un paciente adolescente, etc. Este esquema docente debe mejorar la formación que recibe el estudiante ahora, que como todos sabemos es bastante deficitaria. Un reciente estudio realizado en el Hospital Clínico de Barcelona ha mostrado que al llegar al hospital menos de un tercio de los MIR ha colocado una escayola, ha practicado un sondaje vesical, ha insertado una vía periférica o una vía central, ha llevado a cabo una gasometría, una paracentesis, una punción lumbar o una toracocentesis. Sólo uno de cada cinco MIR indicaba saber cómo se rellena un certificado de defunción.
Para transformar la enseñanza tradicional hacia esta otra se necesita:
- -
Más profesorado incluyendo personal joven y entusiasta, directamente relacionado con la práctica asistencial. Es posible que la media de edad del profesorado titular de nuestra área se acerque a los 60 años, sin personal disponible de recambio. Es preciso modernizar el concepto de “vinculación” que ahora padecemos los profesores vinculados y que data de una reglamentación obsoleta, con dependencias duplicadas y sensación de que no pertenecemos a ninguna estructura laboral, ni sanitaria ni universitaria.
- -
Introducir la carrera docente y asistencial como verdadero sistema de promoción profesional. La carrera investigadora debe tener peso específico en la acreditación del profesorado, pero no ser el eje de la acreditación como sucede ahora.
- -
Centrar las prácticas clínicas en centros de salud y hospitales de área, incluso comarcales. Utilizar toda la red sanitaria nacional y todo su personal.
- -
Que los alumnos olviden la manera de estudiar del bachillerato y aprendan los parámetros para la discusión científica. Ampliar su campo de mira (no solo obtener el aprobado), que sepan consultar bibliografía, que sepan enfrentarse a un problema diagnóstico o terapéutico, etc.
- -
Facilitar las novedades tecnológicas en los métodos docentes.
En el año 1999, 29 países europeos incluyendo España se reunieron en Bolonia para iniciar una reforma global de las enseñanzas europeas en el viejo continente. Los países firmantes de lo que se llamó la Declaración de Bolonia acordaron iniciar toda una serie de cambios legislativos que condujeran a armonizar la educación superior en Europa, permitieran adaptar las universidades a un nuevo modelo que mejorase su competitividad y facilitara la movilidad de los universitarios por este continente a través de títulos homologados en todos los países europeos.
La reforme se articula en tres aspectos básicos: facilitar la movilidad estudiantil y laboral, estructurar los planes de estudio en tres niveles: grado, máster y doctorado y cuantificarlos mediante los llamados créditos europeos de educación superior. Los créditos europeos (European Credit Transfer System o ECTS) son la unidad de medida que refleja los resultados del aprendizaje y volumen de trabajo realizado por el estudiante para alcanzar los objetivos establecidos en el plan de estudios, poniendo en valor la motivación y el esfuerzo del estudiante para aprender. Suponen unas 25 horas de trabajo y en cada curso no pueden superarse los 60 créditos. En medicina, los porcentajes de presencialidad/no presencialidad, deben cumplir la siguiente relación: en asignaturas preclínicas 40/60% y en asignaturas clínicas: 60/40%.
Los títulos de grado sustituyen a las diplomaturas y licenciaturas, tendrán una duración de 4 años con una carga lectiva de 240 ECTS. El grado de medicina, al tener una directiva europea especifica, tendrá una duración de 6 años con 360 créditos. También han quedado fuera de los 4 años, los grados de Arquitectura, Farmacia y Veterinaria que tendrán 5 años y 300 créditos. El segundo nivel de formación serán los máster de uno o dos años de duración y con 60 a 120 créditos europeos. El tercer nivel, una vez superado el máster, es el título de doctor, imprescindible para llegar a ser profesor universitario. Las enseñanzas de doctorado tienen como finalidad la obtención por parte del estudiante de una formación avanzada en las técnicas de investigación. Tiene dos períodos: una de formación (máster de investigación) y otro de investigación (Tesis doctoral). El grado de medicina al ser de 6 años permitirá el acceso directo al doctorado sin necesitar previamente un máster profesional, aunque en el momento de realizar este informe aún no se había plasmado oficialmente esta compensación.
Bolonia responde a la situación de un mundo más globalizado, homologa todos los títulos europeos, centra la docencia en los componentes prácticos en el aprendizaje, implica más al alumno obligándole a adquirir una serie de competencias concretadas en conocimientos en función del saber hacer, lo que luego será su profesión y le facilitara la incorporación al mercado de trabajo.
Desde su inicio ha contado con opiniones enfrentadas. Por una parte es una obligación impuesta por la CE a sus miembros y con ella facilitará el traslado de estudiantes y profesionales entre los países europeos. Pero por otra, hay voces en contra; de alguna manera sus detractores han considerado a esta reforma como una derrota del concepto de universidad napoleónica, encabezada por Francia, y una victoria del llamado sistema anglosajón. Se cree que los conocimientos serán menores con los nuevos estudios, pero a favor de la reforma se insiste en que los estudiantes estarán más relacionados con el mercado laboral y que los estudios irán más dirigidos a facetas específicas que la sociedad necesita.
El grado de medicina, de acuerdo con esta reforma se rige a partir de ahora por una disposición publicada en el BOE de donde se ha extraído lo que sigue. Se definen 37 competencias que se agrupan en 6 ámbitos: a) valores profesionales, actitudes y comportamientos éticos; b) fundamentos científicos de la medicina; c) habilidades clínicas; d) habilidades de comunicación; e) salud pública y sistemas de salud, y f) manejo de la información y análisis crítico e investigación.
Las competencias, o sea lo que debe saber hacer un médico, son:
Valores profesionales
- 1.
Reconocer los elementos esenciales de la profesión médica, incluyendo los principios éticos, las responsabilidades legales y el ejercicio profesional centrado en el paciente.
- 2.
Comprender la importancia de tales principios para el beneficio del paciente, de la sociedad y la profesión, con especial atención al secreto profesional.
- 3.
Saber aplicar el principio de justicia social a la práctica profesional y comprender las implicaciones éticas de la salud en un contexto mundial en transformación.
- 4.
Desarrollar la práctica profesional con respeto a la autonomía del paciente, a sus creencias y cultura.
- 5.
Reconocer las propias limitaciones y la necesidad de mantener y actualizar su competencia profesional, prestando especial importancia al aprendizaje de manera autónoma de nuevos conocimientos y técnicas y a la motivación por la calidad.
- 6.
Desarrollar la práctica profesional con respeto a otros profesionales de la salud, adquiriendo habilidades de trabajo en equipo.
Fundamentos científicos de la medicina
- 7.
Comprender y reconocer la estructura y función normal del cuerpo humano, a nivel molecular, celular, tisular, orgánico y de sistemas, en las distintas etapas de la vida y en los dos sexos.
- 8.
Reconocer las bases de la conducta humana normal y sus alteraciones.
- 9.
Comprender y reconocer los efectos, mecanismos y manifestaciones de la enfermedad sobre la estructura y función del cuerpo humano.
- 10.
Comprender y reconocer los agentes causantes y factores de riesgo que determinan los estados de salud y el desarrollo de la enfermedad.
- 11.
Comprender y reconocer los efectos del crecimiento, el desarrollo y el envejecimiento sobre el individuo y su entorno social.
- 12.
Comprender los fundamentos de acción, indicaciones y eficacia de las intervenciones terapéuticas, basándose en la evidencia científica disponible.
Habilidades clínicas
- 13.
Obtener y elaborar una historia clínica que contenga toda la información relevante.
- 14.
Realizar un examen físico y una valoración mental.
- 15.
Tener capacidad para elaborar un juicio diagnóstico inicial y establecer una estrategia diagnóstica razonada.
- 16.
Reconocer y tratar las situaciones que ponen la vida en peligro inmediato y aquellas otras que exigen atención inmediata.
- 17.
Establecer el diagnóstico, pronóstico y tratamiento, aplicando los principios basados en la mejor información posible y en condiciones de seguridad clínica.
- 18.
Indicar la terapéutica más adecuada de los procesos agudos y crónicos más prevalentes, así como de los enfermos en fase terminal.
- 19.
Plantear y proponer las medidas preventivas adecuadas a cada situación clínica.
- 20.
Adquirir experiencia clínica adecuada en instituciones hospitalarias, centros de salud u otras instituciones sanitarias, bajo supervisión, así como conocimientos básicos de gestión clínica centrada en el paciente y utilización adecuada de pruebas, medicamentos y demás recursos del sistema sanitario.
Habilidades de comunicación
- 21.
Escuchar con atención, obtener y sintetizar información pertinente acerca de los problemas que aquejan al enfermo y comprender el contenido de esta información.
- 22.
Redactar historias clínicas y otros registros médicos de forma comprensible a terceros.
- 23.
Comunicarse de modo efectivo y claro, tanto de forma oral como escrita, con los pacientes, los familiares, los medios de comunicación y otros profesionales.
- 24.
Establecer una buena comunicación interpersonal que capacite para dirigirse con eficiencia y empatía a los pacientes, a los familiares, medios de comunicación y otros profesionales.
Salud pública y sistemas de salud
- 25.
Reconocer los determinantes de salud en la población, tanto los genéticos como los dependientes del sexo y estilo de vida, demográficos, ambientales, sociales, económicos, psicológicos y culturales.
- 26.
Asumir su papel en las acciones de prevención y protección ante enfermedades, lesiones o accidentes y mantenimiento y promoción de la salud, tanto a nivel individual como comunitario.
- 27.
Reconocer su papel en equipos multiprofesionales, asumiendo el liderazgo cuando sea apropiado, tanto para el suministro de cuidados de la salud, como en las intervenciones para la promoción de la salud.
- 28.
Obtener y utilizar datos epidemiológicos y valorar tendencias y riesgos para la toma de decisiones sobre salud.
- 29.
Conocer las organizaciones nacionales e internacionales de salud y los entornos y condicionantes de los diferentes sistemas de salud.
- 30.
Conocimientos básicos del Sistema Nacional de Salud y de legislación sanitaria.
Manejo de la información
- 31.
Conocer, valorar críticamente y saber utilizar las fuentes de información clínica y biomédica para obtener, organizar, interpretar y comunicar la información científica y sanitaria.
- 32.
Saber utilizar las tecnologías de la información y la comunicación en las actividades clínicas, terapéuticas, preventivas y de investigación.
- 33.
Mantener y utilizar los registros con información del paciente para su posterior análisis, preservando la confidencialidad de los datos.
Análisis crítico e investigación
- 34.
Tener, en la actividad profesional, un punto de vista crítico, creativo, con escepticismo constructivo y orientado a la investigación.
- 35.
Comprender la importancia y las limitaciones del pensamiento científico en el estudio, la prevención y el manejo de las enfermedades.
- 36.
Ser capaz de formular hipótesis, recolectar y valorar de forma crítica la información para la resolución de problemas, siguiendo el método científico.
- 37.
Adquirir la formación básica para la actividad investigadora.
Lo más importante del Espacio Europeo de Educación Superior (EEES) son las modificaciones en el modelo docente que son, a la postre, las que han levantado más suspicacias. El EEES apuesta por un modelo de corte anglosajón, en el que se pretende reducir la carga de docencia teórica, definir los planes de estudio en función de competencias específicas y el interés explícito en las competencias genéricas que permitan el aprendizaje para toda la vida (life long learning). Ello supone la adopción de modelos más cercanos a los métodos activos que a los basados en clases expositivas, el trabajo autónomo y el desarrollo de las competencias genéricas.
En los nuevos planes docentes, de acuerdo con el EEES, las universidades españolas han realizado o están realizando un gran esfuerzo para adaptarse a lo exigido por la declaración de Bolonia. En el plan de estudios que se ha puesto en marcha en la Facultad de Oviedo se definen lo que se llaman “Bloques” con un número determinado de ECTS: morfología, estructura y función del cuerpo humano (64 ECTS), medicina social, habilidades de comunicación e iniciación a la investigación (30 ECTS), formación clínica (100 ECTS), procedimientos diagnósticos y terapéuticos (40 ECTS) y prácticas tuteladas y trabajo fin de grado (mínimo 60 ECTS). Cada curso académico constara de 60 ECTS lo que equivale a 1.500 horas de trabajo para el alumno por curso. Este número total de créditos se dividen en obligatorios y optativos y el trabajo fin de grado se ha cuantificado en 9 créditos. En el último curso no hay clases teóricas realizándose una especie de rotatorio por diferentes servicios hospitalarios de los centros de salud y hospitales de la autonomía. Por tanto, ha habido que comprimir las disciplinas y su carga docente que antes ocupaban seis cursos en cinco.
En las competencias especificas y en el módulo 3, dentro de Formación Clínica Humana, se encuadra la Patología del Aparato Locomotor con el objetivo de “Reconocer, diagnosticar y orientar el manejo de las principales patologías del aparato locomotor”. El número de créditos asignado es de 9 con la distribución que aparece en la tabla 2.
La patología del aparato locomotor en el Grado en Medicina de la Universidad de Oviedo.
| Tipos de clases |
| Presenciales |
| Clases expositivas: 26,6% |
| Seminarios: 8,8% |
| Clases prácticas |
| Prácticas clínicas: 18% |
| Tutorías de grupo: 5,3% |
| Sesiones de evaluación: 1,3% |
| Horas de trabajo |
| Horas presenciales del alumno: 135 |
| Horas de trabajo no presencial del alumno: 90 |
| Total horas de la asignatura: 225 |
| Temas expositivos |
| Cirugía ortopédica y traumatología: 39 |
| Reumatología: 18 |
| Rehabilitación y terapéutica física del aparato locomotor: 3 |
Es posible, que muchos lectores consideren que 9 créditos dedicados a la patología del aparato locomotor de los 360 que suponen el grado sean escasos, máxime teniendo en cuenta el peso de nuestra especialidad en las consultas de Atención Primaria y en la actividad de los hospitales, como ya hemos mencionado. Nosotros somos de la misma opinión. No obstante, otras aéreas tienen aún menos peso docente como Oftalmología con 5 créditos, ORL con 7, u Obstetricia-Ginecología con 6. Pediatría, una asignatura considerada como muy sólida y densa en los antiguos planes de estudio, ha quedado también con 9 créditos como la nuestra.
La reforma de Bolonia supone un cambio en las diferentes facetas de la formación pregrado. La labor fundamental del profesor pasa a ser la de enseñar a aprender, es decir, no sólo transmitir conocimientos, sino que ha de organizar tareas, seminarios y evaluaciones continuas para fomentar en el estudiante la adquisición de conocimientos, capacidades y destrezas. La incorporación del crédito ECTS no supone una sobrecarga de trabajo, pero sí debe conllevar un cambio en la actitud del estudiante: deja de ser un mero receptor de conocimientos (docencia basada en la enseñanza) para asumir una actitud activa y autónoma con relación a las actividades planificadas que ha de realizar (docencia basada en el aprendizaje), más acorde con las nuevas tendencias que antes decíamos sobre los métodos docentes.
La reforma de Bolonia, a la que paulatinamente se irán adaptando todos los estudios universitarios, tiene en nuestro país otras implicaciones y ha generado conflictos. Se considera que se ha implantado en un plazo excesivamente corto, sin haber adaptado antes el número y la preparación docente del profesorado y sin que se haya acompañado de una evaluación presupuestaria previa. De hecho, en las universidades en las que ya funciona las quejas de los profesores y estudiantes son continuas a lo que no es ajeno que precisamente se haya implantado en un período de dificultades económicas. Por otra parte y al igual que en otros grados, puede suceder que los nuevos graduados en medicina tengan menos conocimientos específicos y solo “visiones generales” de las diferentes áreas. Parece difícil también que el estudiante pueda acostumbrarse al trabajo individual y en cierta medida autónomo sin necesidad de superar tareas exclusivamente memorísticas.
No obstante el camino hacia Bolonia no tiene posibilidad de recorrido inverso y debe considerarse como una oportunidad para que nuestras universidades ocupen un mejor lugar en los listados que mencionábamos al comenzar este artículo y para que nuestros profesionales estén mejor preparados para lo que la sociedad les exige. Todo dependerá de que se acompañe de otras reformas necesarias y de que la sociedad comprenda que los recursos convenientemente invertidos en la formación de los profesionales repercutirán ineludiblemente en ella.