La enfermedad de Charcot-Marie-Tooth (CMT) es una neuropatía sensitivomotora hereditaria que suele llevar a un pie cavo-varo en el adulto. El tratamiento quirúrgico en estos pacientes busca corregir la deformidad, preservando un adecuado rango de movilidad.
ObjetivoEl objetivo de este estudio fue valorar el resultado de la transferencia del tendón tibial posterior, la osteotomía de ascenso del primer metatarsiano y la ostetomía valguizante de calcáneo en el tratamiento del pie cavo-varo secundario a CMT.
Material y métodosCohorte retrospectiva de pacientes con CMT sometidos a cirugía correctora de pie cavo-varo. Se recogieron datos demográficos, variante genética de CMT, afectación neurológica, técnica quirúrgica, rango de movilidad, funcionalidad, valoración radiológica y satisfacción postquirúrgica.
ResultadosCumplieron los criterios de inclusión16 pacientes, la mayoría fueron mujeres (62,5%) con patrón CMT1A (62,5%) y edad media de 39,5 años. En 13 personas se necesitaron gestos quirúrgico adicionales: alargamiento del tendón de Aquiles, artrodesis interfalángica y/o sección fascia plantar. Dos pacientes fueron reintervenidos: artrodesis subtalar por persistencia de varo, alargamiento del extensor largo del hallux por hipocorrección inicial. El seguimiento medio fue de 42 meses. Se observaron diferencias significativas (p = 0,003) entre el AOFAS prequirúrgico y a los 12 meses postquirúrgicos (37,25 vs. 86,5). El 75% de los pacientes refirió una satisfacción «excelente» o «buena» tras la cirugía. Todos los parámetros radiográficos presentaron mejoría significativa.
ConclusionesEl manejo quirúrgico del pie cavo-varo en el CMT mediante la combinación de las técnicas descritas presenta una adecuada funcionalidad, buena corrección radiológica y alto grado de satisfacción, evitando la cirugía artrodesante de entrada.
Charcot-Marie-Tooth disease (CMT) is a hereditary motor sensory neuropathy that frequently results in a cavovarus foot in the adult. Surgical treatment allows correction of the deformity while preserving an adequate range of motion.
ObjectiveThe objective of this study was to assess the result of posterior tibial tendon transfer, first metatarsal ascent osteotomy, and calcaneal valgus osteotomy in the treatment of cavovarus foot secondary to CMT.
Material and methodsRetrospective cohort of CMT patients who received surgical treatment of their cavovarus foot. Collected data included demographics, CMT genetic variant, neurologic involvement, surgical technique, range of motion, functionality, radiology, and postoperative satisfaction.
Results16 patients met the inclusion criteria, mostly women (62.5%) with the CMT1A variant (62.5%), and a mean age of 39.5 years. 13 patients required additional surgical techniques: lengthening of the Achilles tendon, interphalangeal arthrodesis and/or plantar fascia section. 2 patients underwent a secondary procedure: subtalar arthrodesis due to persistence of the varus deformity, and a lengthening of the extensor hallux longus due to initial undercorrection. The mean follow-up was 42 months. Significant differences (p = 0.003) were observed between the pre-surgical AOFAS and at 12 months postoperatively (37.25 vs. 86.5). 75% of the patients reported «excellent» or «good» satisfaction after surgery. All radiographic parameters showed significant improvement.
ConclusionsThe combination of the aforementioned surgical techniques for the cavovarus foot in CMT results in adequate functionality, good radiological correction and a high degree of satisfaction, avoiding primary arthrodescent surgery.
La enfermedad de Charcot-Marie-Tooth (CMT), también llamada neuropatía hereditaria sensitivomotora, es un grupo heterogéneo de neuropatías periféricas con una prevalencia mundial de 15,2 -40/100.000, centrándose en España alrededor de los 28,2/100.000 habitantes1. Se caracteriza por desmielinización y/o degeneración axonal de los nervios periféricos, cuyo inicio clínico es, típicamente, en las primeras dos décadas de la vida2,3.
A través de la exploración clínica y la evaluación neurológica, podemos apreciar los cambios musculares tróficos y el disbalance muscular típico de los pacientes con CMT. El diagnóstico de confirmación comienza con la realización de una electromiograma, pero el de certeza se obtiene mediante un análisis molecular que categoriza la enfermedad dentro de uno de los diferentes patrones genéticos4. Se han identificado 80 genes causalesde la enfermedad4, si bien el CMT tipo 1 A es el subtipo más común en nuestra región, con una prevalencia del 62,8% de los casos diagnosticados1. Aproximadamente el 90% de los pacientes con CMT presentan un pie cavo y la prevalencia de la enfermedad es del 78% en sujetos con pies cavos bilaterales5.
En la literatura1,4 se han podido localizar 36 locis en 30 genes clonados para el CMT. Este se clasifica a nivel clínico genético de la siguiente forma1:
- •
CMT 1: Fenotipos desmielinizante con herencia autosómica dominante (AD)
- •
CMT 2: Neuronal o axonal con herencia AD o autosómica recesiva (AR).
- •
CMT 4: Fenotipos desmielinizantes como el 1 pero AR con formas graves.
- •
CMTX1: Forma intermedia desmielinizante/axonal ligada al sexo.
La deformidad presente en estos pies cavos es el resultado del desequilibrio entre agonistas y antagonistas, pero también por la acción de otros músculos reclutados para compensar la pérdida de función. El primer cambio de la geometría del pie cavo del CMT y el más característico es la flexión plantar del primer metatarsiano (M1). Este cambio es debido a la pérdida de fuerza del músculo tibial anterior, que no compensa el tono del músculo peroneo lateral largo. Más adelante, se reduce también la fuerza del músculo peroneo corto y su debilidad con respecto al tibial posterior lleva a un aumento de la supinación del mediopié y un retropié en varo. La fibrosis y el acortamiento de la fascia plantar contribuye a la elevación del arco plantar6. Finalmente, el reclutamiento del extensor largo del hallux y del extensor largo de los dedos, que funcionan como dorsiflexores accesorios, intentando compensar la debilidad del tibial anterior, llevan al desarrollo de deformidades del antepie, como la garra del hallux y de los dedos menores. Clínicamente, los pacientes pueden presentar inestabilidad lateral de tobillo, hiperqueratosis bajo las cabezas metatarsianas, metatarsalgias, problemas con el calzado e incapacidad más o menos manifiesta durante la marcha7.
El objetivo del tratamiento quirúrgico es obtener un pie plantígrado8. En presencia de un pie flexible y en ausencia de signos degenerativos, lo deseable es preservar tanto como sea posible el rango de movilidad tanto del pie como del tobillo. En estos casos, suele bastar con corregir la flexión plantar del primer metatarsiano y realizar alguna transferencia tendinosa para conseguir de nuevo el balance muscular perdido9.
La duda surge cuando el retropié no es claramente flexible. En estos pies no se consigue suficiente corrección del varo del retropié con la elevación aislada de M1. En la literatura científica, existen dos escuelas9, cuya diferencia fundamental se basa en cómo obtienen la corrección del retropié en estos casos. Una de ellas, con la cual nos sentimos identificados los autores, considera que efectuar una osteotomía extraarticular de calcáneo, junto con las transferencias tendinosas, son suficientes para corregir y estabilizar el retropié, mientras que la otra escuela aboga por la realización temprana de una triple artrodesis. Nosotros pensamos que asociar una ostetotomía valguizante de calcáneo (osteotomía tipo Dwyer)10, con o sin desplazamiento lateral, es muy útil para estabilizar el pie en una posición adecuada sin necesidad de recurrir a una artrodesis, siempre y cuando no exista degeneración articular.
Por ello, el objetivo de este estudio es presentar el resultado del tratamiento quirúrgico del pie cavo varo secundario a CMT, flexible o no, sin degeneración articular, mediante una combinación de técnicas no artrodesantes: osteotomía de ascenso de M1, transferencia del tibial posterior y osteotomía valguizante de calcáneo. Nuestra hipótesis es que, mediante estas tres técnicas, se actúa de forma global y se consigue corregir de forma óptima y mantenida la deformidad del paciente.
Material y métodosSe realizó una revisión retrospectiva de todos los pacientes de nuestro centro afectados de CMT con pies cavos-varos con indicación quirúrgica, dese el año 2007 hasta el 2019. Los criterios de inclusión fueron: no tener cirugías previas, sintomatología no controlada con tratamiento conservador durante mínimo un año, no presentar otra patología diferente al CMT que pudiera alterar la marcha y no presentar cambios degenerativos en las articulaciones del pie (diagnosticados mediante controles clínico-radiográficos previos). De una cohorte inicial de 38 pacientes, se seleccionaron a los que se les había realizado las tres técnicas quirúrgicas que analizamos en nuestro estudio: transferencia del tendón tibial posterior, osteotomía de ascenso del primer metatarsiano y ostetomía valguizante de calcáneo.
El diagnóstico del paciente afecto de CMT se realizó mediante la evaluación neurológica y clínica completa, siendo confirmado mediante el análisis de su patrón genético. Todos los sujetos dieron su consentimiento para la inclusión en el estudio.
Se recogieron datos demográficos como la edad, el sexo, la lateralidad y el patrón genético de la enfermedad. En la exploración física, se anotó la fuerza de los diferentes grupos musculares de la extremidad afectada (escala del Medical Research Council)11, tipo de marcha, alteración de los reflejos miotendinosos y la sensibilidad distal.
En la exploración del pie y tobillo, se analizó la huella plantar y los puntos de apoyo, la flexión plantar del primer radio y el varo de talón. Se valoró la rigidez de la deformidad mediante el test de Coleman12.
Todos los pacientes fueron seguidos clínica y radiográficamente al mes, a los tres, seis y 12 meses tras la cirugía y posteriormente una vez al año.
El grado de funcionalidad se valoró mediante el cuestionario AOFAS Score13 para el retropié, antes de la cirugía y a los 12 meses de seguimiento. Los resultados fueron clasificados en excelentes (100 a 90 puntos), buenos (89 a 75 puntos), aceptables (de 74 a 50 puntos) o pobres (<50 puntos). La mejoría subjetiva se recogió al año de evolución mediante una escala categórica con una gradación en cinco niveles de satisfacción (muy insatisfecho, insatisfecho, indiferente, satisfecho y muy satisfecho).
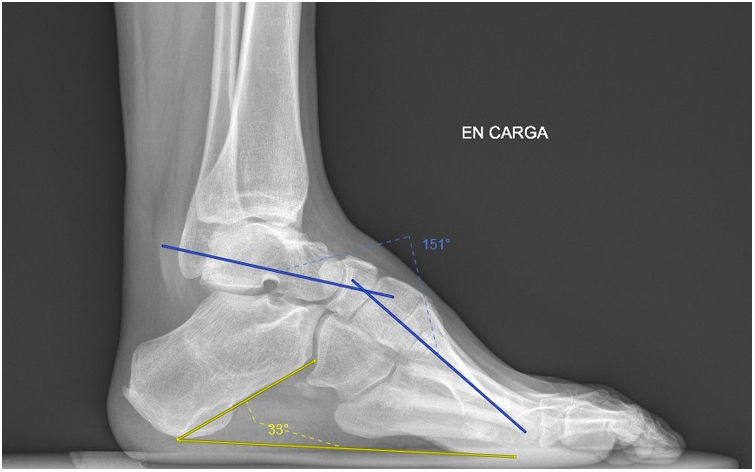
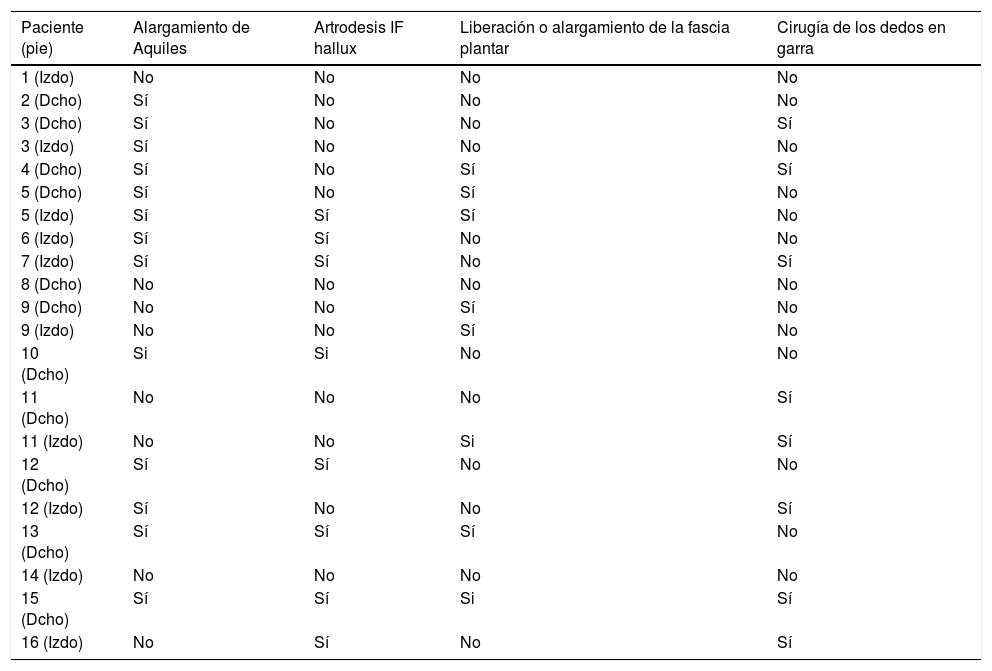
Se valoraron dos parámetros radiológicos, tanto en el período prequirúrgico como al año de la cirugía. En la proyección lateral de las radiografías simples en carga de ambos pies y tobillos se midieron los ángulos de Meary y la pendiente calcánea (fig. 1). El ángulo de Meary, entre el eje mayor del talus y el eje de M1, es una medida de la deformidad global del pie, apareciendo un pie cavo si es >4°. Si los valores son < 15° se considera leve, moderado entre 15 a 30° y severo si es >30°14. La pendiente calcánea es el ángulo entre la horizontal y una línea desde la base del talón a la cortical inferior del calcáneo, midiendo la cantidad de deformidad en cavo que depende del retropié, con valores normales entre 15 a 20°15.
Finalmente, se revisaron las complicaciones aparecidas en el postoperatorio y durante el seguimiento.
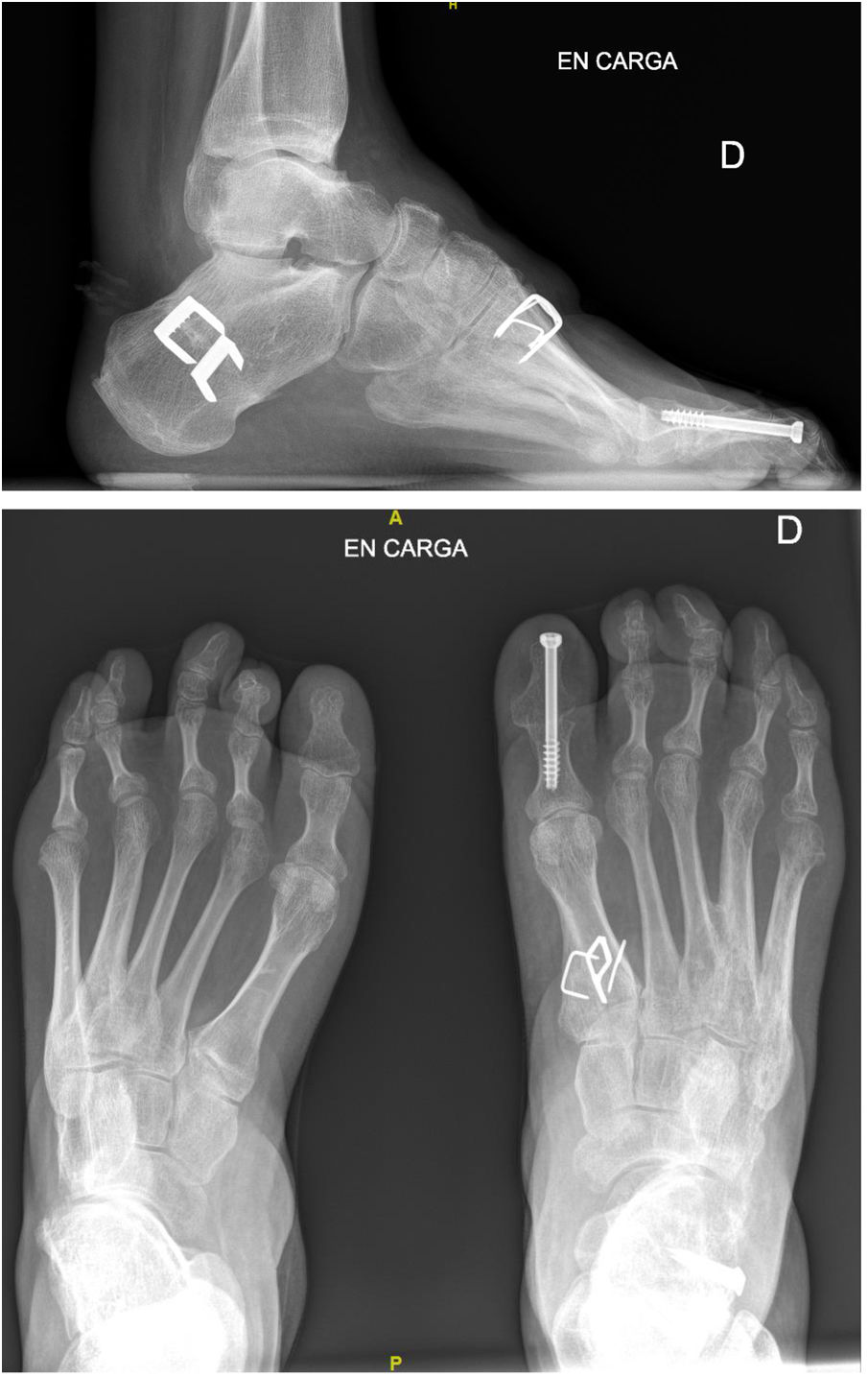
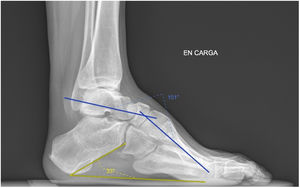
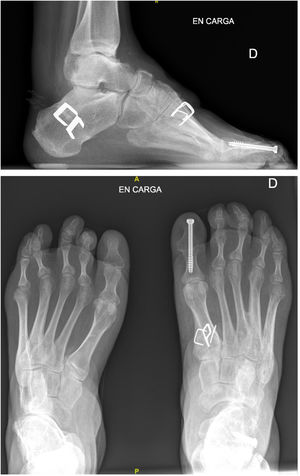
Como se ha mencionado previamente, en todos los casos, la cirugía consistió en una osteotomía de ascenso del primer metatarsiano asociada a la trasferencia del tendón tibial posterior al dorso del pie (2° o 3° cuña) y a una osteotomía valguizante de calcáneo. En algunos pacientes se asociaron otros gestos quirúrgicos como alargamiento del tendón de Aquiles (mediante tenotomía percutánea), sección de la fascia plantar y musculatura corta del pie (técnica de Steindler)16, y artrodesis interfalángica del hallux o de los dedos en garra (fig. 2).
Todos los análisis estadísticos fueron realizados utilizando el software libre R Commander 3.4.3.
El estudio analítico de los parámetros cuantitativos se efectuó mediante pruebas no paramétricas, ya que la cohorte presentaba un tamaño muestral pequeño y al valorar los parámetros prequirúrgicos mediante los test de normalidad de Shapiro-Wilk y con el de Lilliefors (Kolmogorov-Smirnov), en ambos casos el resultado fue significativo (p < 0,05), por lo que no fue posible obtener una adecuada distribución normal de la muestra.
El estudio analítico de los datos cuantitativos se realizó mediante el test de U de Mann-Whitney. Las diferencias de los resultados estadísticos se consideraron significativas para valores de p < 0,05.
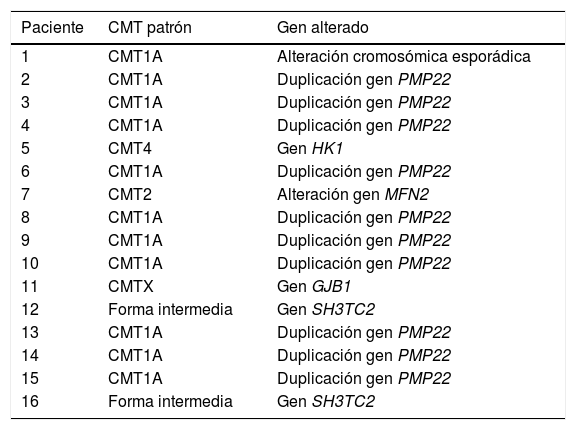
ResultadosDe la cohorte inicial de 38 pacientes, se incluyeron en el estudio 21 pies operados, de 16 pacientes (cinco casos bilaterales) que cumplieron los criterios de inclusión. El grupo presentaba una media de edad de 39,56 ± 16,39 años (rango de edad comprendido entre 16 a 72 años), siendo las mujeres el grupo más numeroso, con 10 pacientes (62,5%). La edad presentó una distribución normal. Dentro de los patrones de CMT, destaca el tipo 1 A con 10 casos (62,5%) (tabla 1).
Patrones genéticos de Charcot-Marie-Tooth
| Paciente | CMT patrón | Gen alterado |
|---|---|---|
| 1 | CMT1A | Alteración cromosómica esporádica |
| 2 | CMT1A | Duplicación gen PMP22 |
| 3 | CMT1A | Duplicación gen PMP22 |
| 4 | CMT1A | Duplicación gen PMP22 |
| 5 | CMT4 | Gen HK1 |
| 6 | CMT1A | Duplicación gen PMP22 |
| 7 | CMT2 | Alteración gen MFN2 |
| 8 | CMT1A | Duplicación gen PMP22 |
| 9 | CMT1A | Duplicación gen PMP22 |
| 10 | CMT1A | Duplicación gen PMP22 |
| 11 | CMTX | Gen GJB1 |
| 12 | Forma intermedia | Gen SH3TC2 |
| 13 | CMT1A | Duplicación gen PMP22 |
| 14 | CMT1A | Duplicación gen PMP22 |
| 15 | CMT1A | Duplicación gen PMP22 |
| 16 | Forma intermedia | Gen SH3TC2 |
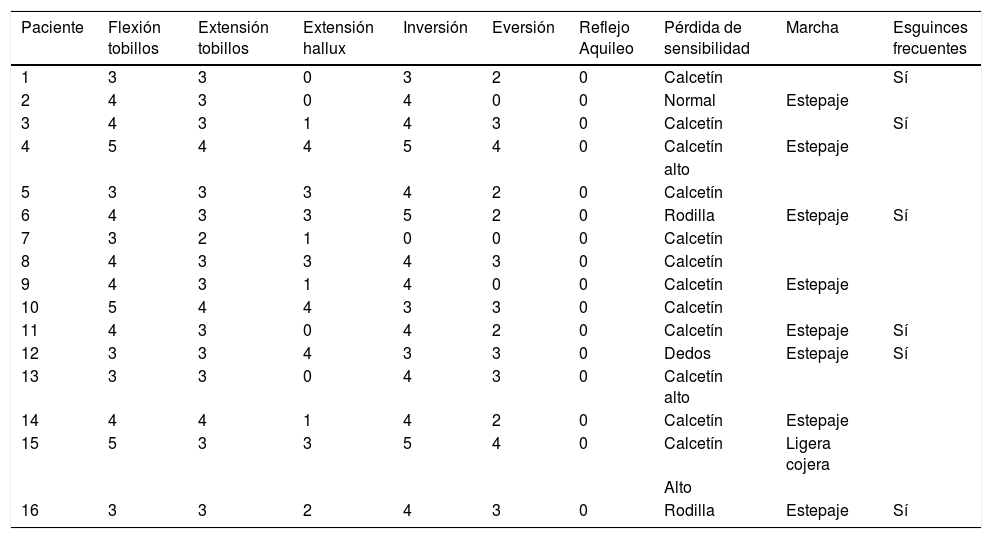
Las características de los pacientes se recogieron en la tabla 2, donde podemos destacar la debilidad manifiesta para la dorsiflexión del tobillo (81% de los casos), extensión del hallux (81%) y eversión del pie (87,5), así como la abolición del reflejo Aquíleo. En ocho personas (50%) se apreciaba una marcha en estepaje en el momento de la exploración inicial y en seis (37,5%) se registró una historia de inestabilidad de tobillo.
Fuerza preoperatoria según la escala de valoración muscular de la Medical Research Council y exploración de la marcha
| Paciente | Flexión tobillos | Extensión tobillos | Extensión hallux | Inversión | Eversión | Reflejo Aquileo | Pérdida de sensibilidad | Marcha | Esguinces frecuentes |
|---|---|---|---|---|---|---|---|---|---|
| 1 | 3 | 3 | 0 | 3 | 2 | 0 | Calcetín | Sí | |
| 2 | 4 | 3 | 0 | 4 | 0 | 0 | Normal | Estepaje | |
| 3 | 4 | 3 | 1 | 4 | 3 | 0 | Calcetín | Sí | |
| 4 | 5 | 4 | 4 | 5 | 4 | 0 | Calcetín | Estepaje | |
| alto | |||||||||
| 5 | 3 | 3 | 3 | 4 | 2 | 0 | Calcetín | ||
| 6 | 4 | 3 | 3 | 5 | 2 | 0 | Rodilla | Estepaje | Sí |
| 7 | 3 | 2 | 1 | 0 | 0 | 0 | Calcetín | ||
| 8 | 4 | 3 | 3 | 4 | 3 | 0 | Calcetín | ||
| 9 | 4 | 3 | 1 | 4 | 0 | 0 | Calcetín | Estepaje | |
| 10 | 5 | 4 | 4 | 3 | 3 | 0 | Calcetín | ||
| 11 | 4 | 3 | 0 | 4 | 2 | 0 | Calcetín | Estepaje | Sí |
| 12 | 3 | 3 | 4 | 3 | 3 | 0 | Dedos | Estepaje | Sí |
| 13 | 3 | 3 | 0 | 4 | 3 | 0 | Calcetín alto | ||
| 14 | 4 | 4 | 1 | 4 | 2 | 0 | Calcetín | Estepaje | |
| 15 | 5 | 3 | 3 | 5 | 4 | 0 | Calcetín | Ligera cojera | |
| Alto | |||||||||
| 16 | 3 | 3 | 2 | 4 | 3 | 0 | Rodilla | Estepaje | Sí |
La tabla 3 recoge los gestos quirúrgicos añadidos a la cirugía de base (transferencia del tendón tibial posterior, osteotomía de ascenso del primer metatarsiano y ostetomía valguizante de calcáneo): artrodesis interfalángica del hallux para la corrección de la garra del primer dedo (ocho pacientes), el alargamiento percutáneo del tendón de Aquiles (13 pacientes), la sección de la fascia plantar (ocho pacientes) y la cirugía de los dedos menores (artrodesis interfalángica próximal) (ocho pacientes).
Gestos quirúrgicos añadidos realizados a los pacientes
| Paciente (pie) | Alargamiento de Aquiles | Artrodesis IF hallux | Liberación o alargamiento de la fascia plantar | Cirugía de los dedos en garra |
|---|---|---|---|---|
| 1 (Izdo) | No | No | No | No |
| 2 (Dcho) | Sí | No | No | No |
| 3 (Dcho) | Sí | No | No | Sí |
| 3 (Izdo) | Sí | No | No | No |
| 4 (Dcho) | Sí | No | Sí | Sí |
| 5 (Dcho) | Sí | No | Sí | No |
| 5 (Izdo) | Sí | Sí | Sí | No |
| 6 (Izdo) | Sí | Sí | No | No |
| 7 (Izdo) | Sí | Sí | No | Sí |
| 8 (Dcho) | No | No | No | No |
| 9 (Dcho) | No | No | Sí | No |
| 9 (Izdo) | No | No | Sí | No |
| 10 (Dcho) | Si | Si | No | No |
| 11 (Dcho) | No | No | No | Sí |
| 11 (Izdo) | No | No | Si | Sí |
| 12 (Dcho) | Sí | Sí | No | No |
| 12 (Izdo) | Sí | No | No | Sí |
| 13 (Dcho) | Sí | Sí | Sí | No |
| 14 (Izdo) | No | No | No | No |
| 15 (Dcho) | Sí | Sí | Si | Sí |
| 16 (Izdo) | No | Sí | No | Sí |
El seguimiento medio fue de 42,25 meses, con una mediana de 33 y un rango intercuartílico de 26,25 meses.
Se detectaron diferencias significativas (p = 0,003) en la valoración funcional con la AOFAS score. El AOFAS prequirúrgico fue de 37,25 ± 19,27, mientras que al año de la cirugía fue de 86,50 ± 10,53, con una diferencia media de 49,25 puntos. El resultado del AOFAS postquirúrgico se clasificó, de los 21 pies valorados, como excelente en 13 pies (61,9%), bueno en cinco (23,8%) y aceptable en dos (el 9,5%, paciente 1 y 14) y pobre en uno (el 4,7%, paciente 13).
Durante el seguimiento, solo dos pies (9,5% de los operados) requirieron una nueva cirugía. Destacamos un caso, el paciente 14, donde no se obtuvo una buena corrección inicial del varo de retropié, que hubo que arreglar mediante una artrodesis subtalar, con resultado satisfactorio. Este paciente representa la única reconversión de osteotomía a artrodesis de toda la serie (6,25%). Por último, el paciente número 13, con hiperextensión del hallux a pesar de la osteotomía de ascenso de M1 y la artrodesis articulación interfalángica del hallux, siendo el motivo de su insatisfacción con el tratamiento inicialmente propuesto. Se tuvo que corregir con un alargamiento del extensor del hallux y capsulotomía dorsal de la primera metatarsofalángica, con un resultado aceptable, aunque no del todo satisfactorio.
Respecto a la satisfacción y mejoría subjetiva del paciente al año de evolución valorada con una escala cualitativa, encontramos a la mayoría de los sujetos contentos con la cirugía realizada: «muy satisfechos» el 56,25% de los 16 pacientes, «satisfechos» el 18,75%, «indiferente» el 12,5% e «insatisfecho» el 12,5%. Los dos casos insatisfechos son: el paciente 1, por presentar una patología de base no controlada (fibromialgia) que repercutía de forma indirecta en la satisfacción; y el paciente 13, que refería dedos en garra clínicamente molestos pese a presentar buen aspecto radiológico, a los que no se les realizó actuación quirúrgica.
La medición radiográfica pre y postoperatoria también mostró diferencias estadísticamente significativas. El ángulo de Meary inicial era de 20,46 ± 6,13° que pasó a 13,38 ± 7,06° con una media de 6° de corrección (p < 0,005). En el caso de la pendiente calcánea pasamos de 25,30 ± 5,90° preoperatoriamente a 21,92 ± 5,66°en el postoperatotio, consiguiendo una corrección de unos 4,5° de media (p = 0,0004).
DiscusiónEn aquellos pacientes con pies cavos-varos como manifestación clínica en la enfermedad de Charcot-Marie-Tooth que generen sintomatología, se recomienda un abordaje quirúrgico para poder tratar deformidades poco rígidas o estructuradas. De este modo, evitamos la aparición de cambios degenerativos articulares y la necesidad de cirugías artrodesantes. La deformidad presente en estos pies es consecuencia de anormalidades que afectan tanto al retro, como al medio y antepié, por lo que creemos que el tratamiento debe combinar varias técnicas quirúrgicas17,18.
El objetivo principal de la cirugía para estos pacientes es conseguir un pie estable en posición plantígrada9.
Si el retropié en varo es una consecuencia de la flexión plantar del primer radio19, creemos que la corrección del cavo anterior con la osteotomía de dorsiflexión del primer radio puede arreglar el talo varo, como afirma Ward20 pero solo en pacientes jóvenes y con pies flexibles. Nosotros consideramos que, añadiendo una osteotomía valguizante de calcáneo tipo Dwyer en los retropiés no tan flexibles e incluso rígidos podemos conseguir excelentes correcciones sin artrodesar ninguna articulación. No cabe duda que, al mejorar de forma global la alienación biomecánica del pie, se consigue una mejoría en la reducción del dolor y mayor estabilidad21.
La transferencia tendinosa del tibial posterior busca suplementar al tibial anterior, claramente debilitado, corrigiendo la caída del pie, ayudando de forma activa durante el primer rocker22,23 y mejorando la estabilidad durante la fase de apoyo. Además, eliminamos su fuerza deformante en varo y supinación sin la oposición del peroneo corto, ayudando a la corrección. Algunos estudios plantean transferir el músculo tibial anterior a la tercera cuña, pero este suele presentar una progresión más rápida de la enfermedad con claudicación precoz, por eso se preserva mejor la función con el uso del tibial posterior24–26.
Así pues, pensamos que la combinación de los dos procedimientos óseos antes descritos (osteotomía de ascenso del primer metatarsiano y ostetomía valguizante de calcáneo) junto con un procedimiento de partes blandas (transferencia del tendón tibial posterior) ofrece excelentes o buenos resultados en la mayoría de pacientes con pies cavos en el CMT, siempre y cuando no presenten signos degenerativos.
En algunos de nuestros pacientes asociamos, además, otros gestos quirúrgicos de forma individualizada como alargamiento del tendón de Aquiles27, tenotomía de la fascia plantar28 o corrección de la garra del hallux o de los dedos menores9. Así, conseguimos una mejor adaptación del pie al uso de zapato, mejorando claramente la percepción subjetiva del paciente29.
En los casos con graves deformidades óseas o en presencia de signos degenerativos articulares, sería conveniente considerar la utilización de la artrodesis (generalmente triple) en lugar de las cirugías extraarticulares propuestas en este artículo25,30.
Es importante recordar también que la cirugía no altera el curso de la enfermedad ni mejora su pronóstico, aunque sí la funcionalidad, siendo de vital importancia que el paciente entienda el alcance del beneficio que puede obtener mediante la misma.
En nuestra serie, no tuvimos ninguna progresión de la deformidad durante el período de seguimiento realizado tras una media de 42 meses de vigilancia, aunque sí una hipocorreción inicial (reintervenida a los 22 meses). Sin embargo, en la bibliografía se describen progresiones de hasta un 30% en algunas series, que suelen requerir, en la mayoría de casos, de triple artrodesis7,25,31.
El análisis radiográfico reveló que, aunque la corrección obtenida con respecto a los parámetros preoperatorios era significativa, en la mayoría de los pacientes persistía un ligero cavo residual, que no afectó a la calidad funcional final del individuo.
Gran parte de nuestros pacientes presentaron un alto grado de satisfacción con la cirugía, acompañado de una recuperación marcada en la escala funcional AOFAS. No obstante, se trata de una enfermedad sistémica progresiva y es de esperar que los resultados funcionales se vean afectados a largo plazo, pese a la adecuada corrección conseguida32.
Como limitaciones de nuestro estudio, podemos destacar el hecho de que es una revisión retrospectiva junto con el bajo número de pacientes, que puede hacerlo vulnerable a cometer error estadístico tipo II; no obstante, nuestro grupo de sujetos se encuentra dentro de los más numerosos publicados en la literatura actual. Aunque casi todos los participantes en el estudio tienen un fenotipo homogéneo, hay una variedad amplia de subtipos genéticos, lo que hace difícil poder estandarizar o llegar a predecir una evolución funcional similar para estos pacientes a largo plazo.
Por otra parte, cabe destacar que nuestro trabajo siguió un protocolo quirúrgico similar en todos los pacientes, con el objetivo de estandarizar el proceso. Esto aporta homogenización a la muestra y a la recogida de datos, ya que existen numerosos estudios centrados en el tratamiento quirúrgico de pacientes con CMT, pero con múltiples técnicas que hacen más difícil su evaluación.
ConclusiónComo conclusión, los resultados de nuestro estudio sugieren que la técnica quirúrgica descrita (transferencia del tendón tibial posterior, osteotomía de ascenso del primer metatarsiano y ostetomía valguizante de calcáneo) para el tratamiento del pie cavo-varo en pacientes con CMT consigue una adecuada funcionalidad con un pie plantígrado. Los individuos son capaces de utilizar calzado habitual, no se observa recurrencia de la deformidad ni cambios degenerativos a medio plazo, y la tasa de cirugías secundarias es muy baja.
Nivel de evidenciaNivel de evidencia IV.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses