Comprobar las alteraciones articulares y óseas que se producen en pacientes diagnosticados de rotura del ligamento cruzado anterior (LCA) y su relación con el mecanismo de producción.
Material y métodoSe seleccionó a 127 pacientes diagnosticados de rotura del LCA durante 1 año. Se evaluó el mecanismo de acción de la lesión según fuesen en valgo o varo forzado; 45 pacientes cumplieron los criterios de inclusión. Evaluamos las lesiones intraarticulares mediante resonancia magnética (RM) y visualización artroscópica directa; 33 pacientes tenían lesiones en valgo forzado y 12, en varo forzado. Se compararon las lesiones intraarticulares observadas en ambos grupos.
ResultadosLas lesiones indirectas o sin contacto fueron más frecuentes, sin diferencias en cuanto a la aparición de lesiones meniscales o ligamentosas, vistas en RM, ni de lesiones meniscales, condrales femorotibiales y rotulianas, vistas por artroscopia. Sin embargo, detectamos 24 pacientes con lesiones óseas subcondrales en el grupo de valgo y sólo 2 en el grupo de varo; la diferencia entre ambos grupos fue significativa (p=0,002).
ConclusionesHay relación entre el mecanismo de valgo forzado y las lesiones óseas subcondrales, que no se demostró en las lesiones en varo.
To analyze joint and bone alterations occurring in patients diagnosed with anterior cruciate ligament (ACL) tears and their relationship with the mechanism of injury.
Material and methodOver one year, 127 patients were selected that had been diagnosed with an ACL rupture. The mechanism of injury was analyzed, i.e. whether the lesions had been caused by valgus tress or by forced varus. Forty-five patients fulfilled the inclusion criteria. We assessed intra-articular lesions by means of MRi and direct arthroscopic visualization and found 33 patients with forced valgus lesions and 12 patients with forced varus injuries. A comparison was made between the intra-articular lesions found in both groups.
ResultsIndirect or non-contact injuries were the most frequent, without any differences being identified as regards the appearance of meniscus or ligament lesions seen in the MRi scans or the meniscus and tibiofemoral and patellar cartilage lesions seen arthroscopically. Nonetheless, we identified 24 patients with subchondral bone lesions in the valgus injury group and only 2 in the varus group, with the difference between both groups reaching statistical significance (p=0,002).
ConclusionsThere exists a relationship between the forced valgus mechanism of injury and the presence of subchondral bone lesions. This relationship could not be demonstrated for varus injuries.
Diversas teorías explican el mecanismo de acción por el que se rompe el ligamento cruzado anterior (LCA); sin embargo, la causa no está bien definida1,2,3,4,5,6,7,8,9,10, por lo que el análisis biomecánico de la lesión ha comenzado a despertar interés11.
El ACL Study Group clasifica las lesiones del LCA en indirectas o sin contacto y directas o por contacto10; los mecanismos más frecuentes son aquellos que se producen en las lesiones sin contacto o indirectos sobre la rodilla. Son acciones con una brusca desaceleración, con la rodilla en extensión y momentos en valgo o varo y rotación de la pierna2,9,10,11. Las lesiones por contacto se suelen producir en lesiones deportivas o accidentes de tráfico con fuerzas que actúan directamente en la extremidad afectada. Se han establecido diferencias entre varones y mujeres a la hora de evaluar los factores de riesgo relacionados con el mecanismo de acción6,11,12,13.
Las lesiones por rotación externa de la pierna producen en el paciente una sensación de desplazamiento de la rodilla hacia dentro. El valgo de la rodilla, junto con la rotación externa, es el mecanismo más frecuentemente implicado en lesiones del LCA, que suelen acompañarse de otras lesiones2,10,11. En las lesiones por rotación interna la pierna rota hacia dentro y se produce una sensación de desplazamiento de la rodilla hacia fuera, movimiento similar al varo, si bien la rotación interna también puede producirse acompañada de un valgo de la rodilla. Las lesiones por hiperextensión o hiperflexión son menos frecuentes, pero de mayor gravedad10,14.
Las lesiones intraarticulares pueden estar en el origen de la propia lesión del LCA, ser previas o producirse como degeneración de una rodilla inestable. Se han establecido diferentes patrones de lesión según los hallazgos artroscópicos y por imagen15,16,17,18,19,20. También puede influir el tiempo desde que se produce la lesión hasta su reparación18,19 y la evaluación se realiza por métodos de imagen, fundamentalmente la resonancia magnética (RM) y la artroscopia21,22.
Entre los factores de riesgo en relación con las lesiones del LCA se han descrito los de carácter biomecánico, ambientales, hormonales y anatómicos. Conocerlos puede establecer estrategias de prevención11. La importancia de conocer el mecanismo de acción se centra en buscar estrategias preventivas mediante entrenamiento propioceptivo o neuromuscular que eviten la lesión en personas con factores de riesgo para establecer las pautas de tratamiento y pronóstico1,4,12,15.
Es difícil tener una prueba real de cómo ha sido el movimiento de la rodilla en la rotura del LCA. El análisis por vídeo de la lesión se puede efectuar en lesiones deportivas. Sin embargo, en situaciones cotidianas o laborales es difícil extraer conclusiones2,12. Además, aunque se han relacionado las lesiones intraarticulares con diferentes parámetros, como la edad, el sexo o la actividad, hay pocos estudios sobre su mecanismo de acción. Creemos que el parámetro más objetivo que relata el paciente cuando se lo interroga es la descripción del movimiento de su rodilla en el momento de la lesión. Esto nos ha llevado a comprobar las diferencias entre las lesiones articulares que se producen en pacientes diagnosticados e intervenidos de rotura del LCA en relación con el mecanismo de acción que causó la lesión.
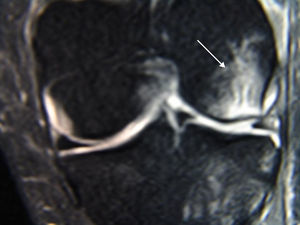
Material y métodoSe seleccionó a 127 pacientes con diagnóstico principal de rotura del LCA a quienes se intervendría por artroscopia para repararlo mediante plastia. Para su inclusión en el estudio debían presentar imágenes e informe de RM de la rodilla afectada. Evaluamos las lesiones intraarticulares mediante RM (figura 1,figura 2,figura 3) y visualización artroscópica directa. Con la RM evaluamos las alteraciones meniscales, ligamentosas, condrales y óseas. Mientras que por artroscopia valoramos las lesiones meniscales, ligamentosas y condrales. La evaluación de las lesiones fue cuantitativa, sin incidir en las diferentes graduaciones, excepto en las lesiones condrales donde utilizamos la clasificación de Outerbridge. Las lesiones diagnosticadas por imagen fueron recogidas del informe, sin anotar nuevos hallazgos, para preservar la independencia del observador.
Figura 1. Corte coronal de resonancia magnética en T2 que muestra contusión ósea en el cóndilo externo (flecha) y rotura en asa de cubo del menisco externo en un paciente con rotura del ligamento cruzado anterior.
Figura 2. Corte sagital en T2. Contusión ósea en cóndilo (flecha) y meseta externas de un paciente con rotura del ligamento cruzado anterior.
Figura 3. Corte axial en T2 que muestra contusión ósea en zona de carga del cóndilo externo (flecha) en un paciente con rotura del ligamento cruzado anterior.
A los pacientes que reunían estos requisitos se les realizó un cuestionario consistente en 5 preguntas:
¿Recuerda cómo se produjo su lesión? Descríbalo.
¿Qué actividad realizaba?
¿Qué dirección tomó su rodilla?
¿Recuerda haber sentido algún chasquido?
¿Tuvo alguna lesión previa en su rodilla?
La respuesta negativa a alguna de las primeras 3 preguntas fue considerada un criterio de exclusión y respuestas tipo «no lo sé» o «no me acuerdo», fueron consideradas negativas.
Las primeras 2 preguntas centraban la actividad desarrollada por el paciente en el momento de la lesión. La actividad se dividió en laboral, deportiva, accidente de tráfico o casual. Además, conocimos si la lesión fue directa o indirecta (sin contacto) sobre la rodilla. En muchas ocasiones anotamos el movimiento de la extremidad afecta según la descripción del paciente. Clasificamos la tercera pregunta como en valgo forzado o varo forzado; así se establecieron 2 grupos diferentes según el mecanismo lesional percibido por el paciente. Excluimos a los pacientes que relataban mecanismos combinados, de hiperflexión o hiperextensión por su poca frecuencia y por la dificultad para interpretarlos. La interpretación del cuestionario fue realizada por 2 especialistas independientes.
De los pacientes entrevistados, sólo 47 cumplieron los criterios de inclusión; 33 pacientes relataron un mecanismo de rotura de su LCA en valgo forzado; 12, en varo forzado, y 2, con movimientos combinados. En 41 (87,2%) pacientes el mecanismo de acción se produjo sin contacto, mientras que sólo 6 manifestaron que en su lesión había habido contacto. Excluimos a los 2 pacientes con lesiones combinadas, por lo que se estableció una serie final de 45 pacientes: 33 en valgo forzado y 12 en varo forzado.
Para el análisis estadístico se utilizó el paquete SPSS 11.5. Se utilizó la prueba de la ¿2 con corrección de Yates para comparar las lesiones encontradas en ambos grupos. Se consideraron diferencias significativas para p<0,05.
ResultadosEntre los pacientes en valgo forzado había 31 varones y 2 mujeres, mientras que en el grupo en varo forzado todos eran varones. La media de edad en pacientes con valgo forzado fue 32 años, mientras que en pacientes con varo fue 38 años. Las rodillas afectadas en pacientes con valgo forzado fueron 25 derechas y 8 izquierdas. En varo forzado contabilizamos 8 derechas y 4 izquierdas. La demora quirúrgica fue de 4 meses de media en los pacientes con valgo forzado y de 6 meses en los pacientes con varo forzado; 13 (39,3%) pacientes del grupo valgo forzado manifestaron haber tenido una lesión previa en la rodilla lesionada; 9 (27,2%) se confirmaron en sus historias clínicas, con 5 (15,1%) pacientes intervenidos previamente de menistectomía artroscópica. Otros 5 (41,3%) pacientes del grupo varo manifestaron lesiones previas, de las cuales confirmamos 3 (25%) por su historia clínica, pero ninguno de ellos sufrió intervención quirúrgica previa.
Veinticuatro (72,7%) pacientes del grupo valgo recordaban el típico chasquido o «pop» en el momento de la lesión y 8 (66,6%) pacientes del grupo varo también lo señalaron.
La actividad más frecuente que los pacientes de ambos grupos realizaban en el momento de la lesión (tabla 1) fue la laboral habitual o relataban traumatismos casuales, como «tropiezos», «resbalones» o «caídas desde pequeñas alturas (menos de 1,5m)», aunque hubo un caso de caída desde 3m de altura.
Tabla 1. Actividad durante la lesión del ligamento cruzado anterior
| Valgo, n (%) | Varo, n (%) | |
| Trabajo o casual | 28 (84,8) | 9 (75) |
| Deporte | 5 (15,1) | 1 (8,3) |
| Accidente de tráfico | 1 (3) | 2 (16,6) |
Recogemos las lesiones intraarticulares encontradas en la RM (tabla 2) y durante la intervención artroscópica (tabla 3). En el análisis estadístico no encontramos diferencias en cuanto a la aparición de lesiones meniscales o ligamentosas, encontradas por RM, ni de lesiones meniscales, condrales femorotibiales y rotulianas, vistas en la artroscopia (tabla 4).
Tabla 2. Lesiones detectadas por resonancia magnética
| Lesión | Valgo (n=33) | Varo (n=12) |
| Menisco | 25 (75,7%) | 8 (66,6%) |
| Interno | 10 | 4 |
| Externo | 7 | 1 |
| Bilateral | 8 | 3 |
| Hueso | 24 (72,7%) | 8 (66,6%) |
| Compartimento interno | 4 | 0 |
| Compartimento externo | 18 | 2 |
| Bilateral | 2 | 0 |
| Ligamento | 13 (39,3%) | 4 (33,3%) |
| Lateral interno | 9 | 2 |
| Lateral externo | 3 | 2 |
| Cruzado posterior | 1 | 0 |
| Condropatía rotuliana | 1 | 0 |
Tabla 3. Lesiones detectadas en la artroscopia de rodilla
| Lesiones | Valgo (n=33) | Varo (n=12) |
| Menisco | 24 (72,7%) | 8 (66,6%) |
| Interno | 8 | 4 |
| Externo | 7 | 2 |
| Bilateral | 9 | 2 |
| Cartílago | 17 (51,5%) | 4 (33,3%) |
| Compartimento interno | ||
| I¿II | 4 | 2 |
| II¿IV | 6 | 1 |
| Compartimento externo | ||
| I¿II | 3 | 1 |
| II¿IV | 1 | 0 |
| Bilateral | ||
| I¿II | 3 | 0 |
| II¿IV | 0 | 0 |
| Rotuliana | 9 (27,2%) | 1 (8%) |
| I¿II | 6 | 1 |
| III¿IV | 3 | 0 |
Tabla 4. Tipo de lesiones halladas
| Lesiones | Valgo (n=33) | Varo (n=12) | p |
| Diagnóstico por resonancia magnética | |||
| Meniscales | 25 (75,7%) | 8 (66,6%) | 0,819 |
| Óseas | 24 (72,7%) | 2 (16,6%) | 0,002 |
| Ligamentos | 13 (39,3%) | 4 (33,3%) | 0,982 |
| Diagnóstico por artroscopia | |||
| Meniscales | 24 (72,7%) | 8 (66,6%) | 0,98 |
| Condral femorotibial | 17 (51,5%) | 4 (33,3%) | 0,457 |
| Condral rotuliana | 9 (27,2%) | 1 (8%) | 0,34 |
Destacamos la alta frecuencia de lesiones meniscales encontradas en ambos grupos y el escaso número de lesiones condrales en los informes de RM. Las lesiones ligamentosas se correspondían con la mecánica de la lesión, las más frecuentes fueron las lesiones del ligamento lateral interno en los mecanismos en valgo.
Las lesiones óseas descritas en los informes radiológicos como contusión, edema o microfractura subcondral aparecieron en 24 pacientes en el grupo de valgo y tan sólo en 2 casos en el grupo de varo; la diferencia entre ambos grupos fue estadísticamente significativa (p=0,002) (tabla 5).
Tabla 5. Localización de las lesiones óseas
| Valgo | Varo | |||||||||
| Fémur | Tibia | Ambos | Fémur | Tibia | Ambos | |||||
| Compartimento interno | 2 | 2 | 2 | 0 | 0 | 0 | ||||
| Compartimento externo | 3 | 11 | 4 | 0 | 2 | 0 | ||||
La principal limitación de nuestro estudio, como en otros, se centra en descubrir con exactitud el mecanismo de acción de la lesión mediante entrevista clínica, ya que el relato del paciente puede estar distorsionado. El mecanismo de lesión del LCA continúa siendo un campo de investigación por la dificultad para definirlo en una consulta y una historia clínica ordinarias2,12 y sólo informan los datos que facilita el paciente, aunque en la mayoría de las ocasiones son confusos o sesgados. Nuestra serie de entrevistas ha sido recogida en una mutua laboral, por ello, en el cuestionario nos centrarnos en descubrir el movimiento de la rodilla lesionada en varo o valgo en vez de la actividad exacta que se estaba realizando.
Las lesiones del LCA en valgo forzado indirectas son las más frecuentes2,11. Porcentualmente hemos encontrando más lesiones en mecanismos por valgo forzado que por varo, como también se señala en la literatura. Si bien, al contrario de lo que se ha escrito18,19, la demora quirúrgica no es un factor determinante a la hora de encontrar más lesiones intraarticulares.
Las lesiones meniscales se relacionan, con mucha frecuencia, con la rotura del LCA y hay una correlación muy significativa entre el diagnóstico por la imagen y la visualización artroscópica. En 5 casos se confirmó una menistectomía previa, siempre en pacientes del grupo de valgo forzado. Es un factor que aumenta el número de lesiones concomitantes por su carácter crónico. Los patrones e implicaciones de las lesiones meniscales en el seno de una rotura del LCA están bien descritos y su relación con la progresión hacia artrosis es un hecho comprobado17,23.
Las lesiones ligamentosas son menos frecuentes y se corresponden con el relato de los pacientes, según la descripción clásica de la lesión14.
Hemos encontrado diferencias en la presentación de las lesiones óseas, definidas con diferente terminología en función de la violencia de la lesión: «contusión ósea», «edema óseo», «edema subcondral» o «microfractura subcondral». La literatura anglosajona utiliza el término bone bruises para describirlas y se ha detectado su alta frecuencia en relación con las roturas del LCA24. En nuestro estudio, han sido constantes en las lesiones por valgo forzado, con más frecuencia en el compartimento externo por lesión directa y más sobre platillo tibial.
El edema óseo relacionado con la rotura del LCA se ha documentado en el 71¿85% de los pacientes25,26,27,28,29,30. En la gran mayoría de estas series la imagen de contusión ósea aparecía en el surco distal del cóndilo femoral externo y, frecuentemente, acompañada de una lesión en la porción posterolateral de la extremidad proximal de la tibia. Se ha indicado que está relacionado con el mecanismo de acción de la rotura del LCA que comprende solicitaciones axiales, en valgo y subluxación anterior de la tibia con la rodilla en extensión casi completa, tal y como ocurre en la maniobra del pivot shift25,26,31. Según Mair et al31, las contusiones óseas se relacionan con roturas de todos los ligamentos de la articulación de la rodilla y se producen siempre en el lado contrario del ligamento afecto.
En nuestro estudio, la frecuencia de las lesiones óseas ha sido mayor en el grupo de valgo forzado que en el de varo; la diferencia resultó estadísticamente significativa (p=0,002). El área de mayor afección ha sido el platillo tibial externo. Otros estudios han establecido la relación de lesiones óseas con lesiones ligamentosas32; en la serie de Viskontas et al33 las lesiones óseas relacionadas con la rotura del LCA eran más frecuentes y profundas cuando la causa era un mecanismo lesional sin contacto. Por su parte, Rosen et al25 y Lahm et al34,35 intuyeron que las lesiones óseas producían daño en el cartílago articular y que, por lo tanto, el manejo y el pronóstico de las lesiones del LCA son diferentes según se presentasen o no.
La persistencia y las implicaciones clínicas de estas lesiones permanecen todavía sin aclarar36. Vincken et al37 señalan que los pacientes con contusiones óseas presentan mayor limitación funcional en los primeros 6 meses después de la lesión; sin embargo, con un seguimiento de 12 años, un reciente estudio38 observa que todas las contusiones habían desparecido en la RM y no encuentran diferencias clínicas si los pacientes habían tenido o no contusión ósea relacionada con la rotura de LCA.
En conclusión, hemos comprobado una relación entre el mecanismo de valgo forzado y las lesiones óseas que no es tan evidente en las lesiones en varo. Esto puede tener consecuencias en la degeneración prematura de la rodilla de estos pacientes y, por lo tanto, en la prevención y el manejo de este tipo de lesiones.
Conflicto de interesesLos autores han declarado no tener ningún conflicto de intereses.