Evaluar los resultados clínicos y radiológicos de una osteotomía subcapital del primer metatarsiano con el uso de una técnica percutánea para el tratamiento del hallux valgus leve y moderado.
Material y métodosEstudio retrospectivo de 70 osteotomías según la técnica de Bösch modificada como tratamiento del hallux valgus doloroso en 50 pacientes, todas mujeres, con un seguimiento medio de 7 años y medio. Se realizó una valoración clínica preoperatoria y postoperatoria con la escala funcional de la American Orthopaedic Foot and Ankle Society y una valoración radiográfica mediante la medición de los ángulos intermetatarsiano y del hallux valgus.
ResultadosSegún la escala American Orthopaedic Foot and Ankle Society, se obtuvo una puntuación global preoperatoria de 42,09 puntos y una puntuación global postoperatoria de 87,81 puntos. Los resultados radiográficos postoperatorios fueron un ángulo intermetatarsiano medio de 7,3° y un ángulo hallux valgus medio de 13,7°. Hubo 2 casos de infección profunda tratada con antibiótico satisfactoriamente y 3 casos de intolerancia a aguja.
ConclusionesLa técnica percutánea es un procedimiento mínimamente invasivo y es útil para realizar una osteotomía lineal distal del primer metatarsiano y corregir un hallux valgus doloroso. Los resultados son comparables al de otras técnicas con tiempos operatorios más cortos y con menor riesgo de complicaciones.
Nivel de evidencia: iv.
To evaluate the clinical and radiological results of a subcapital osteotomy of the first metatarsal using a percutaneous technique in the treatment of mild-to-moderate hallux valgus deformity.
Material and methodsWe performed a retrospective study of 70 osteotomies using a modified Bösch technique for the treatment of the painful hallux valgus, in 50 patients, all women, with an average follow-up of 7.5 years. We assessed the pre- and postoperative clinical outcome according to the American Orthopaedic Foot and Ankle Society (AOFAS) scale and radiological outcome by measuring the intermetatarsal (IMA) and the hallux valgus (HVA) angles.
ResultsAccording to the AOFAS scale, we obtained a global preoperative score of 42.09 and postoperative of 87.81 points. The postoperative radiological findings showed an average IMA of 7.3° and HVA of 13.7°. There were two cases of deep infection satisfactorily treated with antibiotics and 3 cases of wire intolerance.
ConclusionsThe percutaneous technique is a minimally invasive procedure has that is useful for the correct execution of a distal linear osteotomy of the first metatarsal for the correction of the painful hallux valgus. The clinical results appear to be comparable with those obtained by traditional open techniques, with substantially shorter operating times, and reduced risk of surgery-related complications.
Level of evidence: IV
La indicación para la corrección del hallux valgus es el dolor asociado a deformidad. Una osteotomía distal del primer metatarsiano puede usarse para conseguir la corrección de hallux valgus leves y moderados1,2 con un ángulo intermetatarsiano (AIM)3 de 10 a 20°1,2. Se puede llevar a cabo una osteotomía con el uso de un abordaje percutáneo mínimamente invasivo4–8, teniendo en cuenta una correcta ejecución técnica y una segura estabilización del lugar de la osteotomía. Las ventajas de un abordaje mínimamente invasivo son una reducción del tiempo quirúrgico y de la disección de los tejidos, la posibilidad de llevar a cabo un procedimiento bilateral con menos complicaciones, la posibilidad de usar técnicas de bloqueo anestésico distal y de permitir la carga precoz5–8. El propósito de este estudio es evaluar los resultados de una osteotomía subcapital distal del primer metatarsiano con el uso de una técnica percutánea realizado por un mismo equipo de cirujanos.
Pacientes y metodologíaDesde 1993 hasta 2006 se realizaron 70 osteotomías percutáneas distales del primer metatarsiano para el tratamiento de hallux valgus dolorosos, leves–moderados, en 50 mujeres. Las pacientes se evaluaron con un protocolo clínico y radiográfico, con una media de 7 años y medio de seguimiento (rango: 3–15 años).
El tratamiento conservador (calzado modificado y cómodo, uso de suelas y cuidado cutáneo) durante al menos 3 meses falló en todas las pacientes. El procedimiento se realizó bilateralmente en 20 pacientes. De ellos, 10 se realizaron en el mismo acto quirúrgico y los 10 restantes en un intervalo de 11 meses de media entre ambas intervenciones.
La edad media de las pacientes en el momento de la intervención quirúrgica era de 57 años (rango: 45 a 78 años). No se había realizado cirugía previa en ningún pie y todas presentaban dolor y deformidad en el área de la cabeza metatarsiana. En 63 pacientes (70%) se asociaba una metatarsalgia de transferencia.
Se utilizó la escala propuesta por la American Orthopaedic Foot and Ankle Society (AOFAS, ‘Asociación Ortopédica Americana del Pie y Tobillo’)3,9–11, con un rango de puntuación de 0 a 100 puntos, que considera elementos objetivos y subjetivos, como son el dolor (máxima puntuación de 40 puntos), la capacidad funcional (puntuación máxima de 45 puntos) y la alineación del hallux (puntuación máxima de 15 puntos). Otros factores evaluados clínicamente fueron cualquier limitación diaria o recreativa, el tipo de zapatos que la paciente podía llevar, la estabilidad de las articulaciones metatarsofalángica e interfalángica y la presencia de callos.
Se realizaron radiografías anteroposteriores y laterales en carga de los pies preoperatoriamente11 y a los 3 meses de la intervención para verificar la consolidación ósea en el lugar de la osteotomía a fin de medir los ángulos del hallux valgus (AHV) y el AIM, como recomienda la AOFAS12. También se valoró la posición de los sesamoideos.
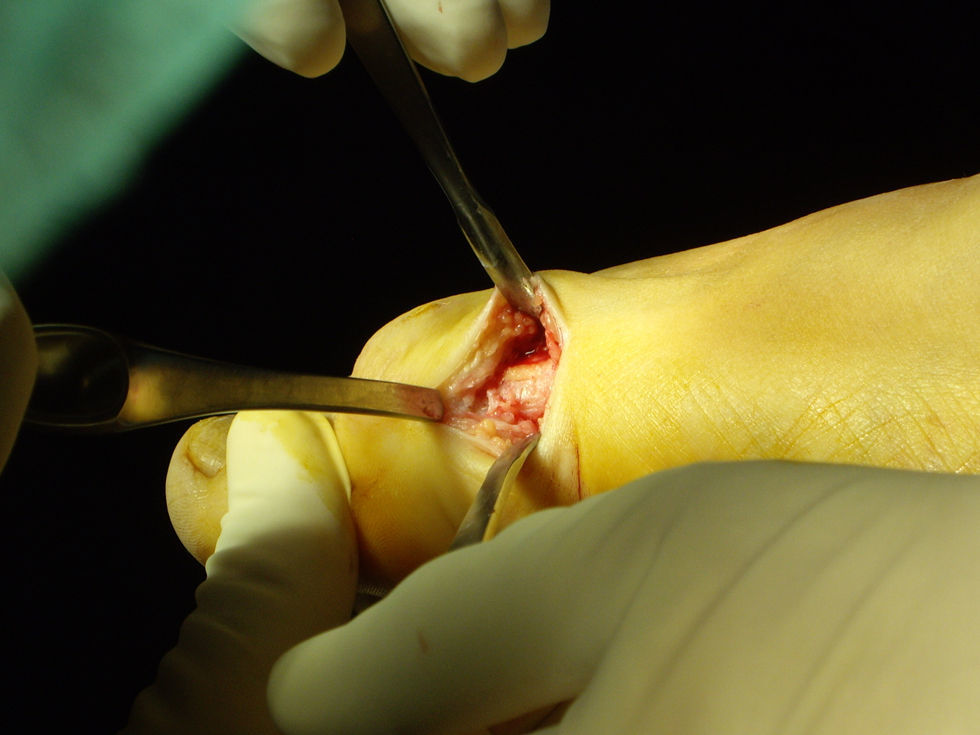
Técnica quirúrgicaLa paciente se colocó en decúbito supino, con la rodilla extendida y el pie al borde de la mesa operatoria para un uso más cómodo del fluoroscopio. La operación se realizó mediante un bloqueo anestésico distal del tobillo, o raquianestesia. Realizamos la incisión cutánea de casi 1cm proximal a la cabeza del primer metatarsiano que alcanzaba directamente el hueso y cortamos el periostio equidistante a la región dorsal y a la región plantar para evitar el paquete neurovascular (fig. 1). Efectuamos la liberación perióstica dorsal y plantar con el uso de un pequeño periostotomo insertado a través de la incisión cutánea (fig. 2). En este paso evitamos cortar las partes blandas que rodean al metatarsiano. Posteriormente realizamos la osteotomía a través de la región subcapital con una broca de 2,5mm de diámetro o menos. El corte se comprobó previamente mediante imagen. La osteotomía se realizó perpendicular al eje longitudinal del primer metatarsiano en el plano sagital. Para evitar dañar la broca efectuamos una secuencia de pequeñas perforaciones de la cortical medial y osteoclasia (fig. 3). Insertamos una aguja de Kirschner de 2mm de diámetro desde el borde medial de la base de la falange distal del primer dedo hasta su visualización a través de la incisión. Es importante posicionar la aguja extraperiósticamente para permitir el desplazamiento lateral del fragmento capital tras la osteotomía y centrar la aguja dorsoplantarmente. De esta forma, el propio hallux guiará la corrección y constituye uno de los aspectos biomecánicos más importantes de la técnica (fig. 4).
Para conseguir la corrección se introdujo una sonda acanalada o similar en la diáfisis del primer metatarsiano, que tutorizaba a la aguja Kirschner manualmente, hasta observar mediante fluoroscopia la punta de la aguja cerca de la base del primer metatarsiano. La corrección del alineamiento de la articulación metatarsofalángica se obtuvo mediante el desplazamiento lateral de la cabeza metatarsiana gracias a la aguja guiada por la mano del cirujano. La corrección conseguida debía revisarse nuevamente bajo fluoroscopia (fig. 5). Consideramos una corrección satisfactoria cuando se consiguió el contacto entre la parte medial de la cabeza metatarsal y la cortical lateral del cuello del metatarsiano en el plano frontal. Intentamos siempre dejar una leve hipercorrección.
La osteotomía se estabilizó mediante la conducción manual de la aguja con un martillo desde la parte distal hacia la proximal, a través del canal medular del primer metatarsiano; la aguja Kirschner se llevó hasta la base del primer metatarsiano y se intentó asegurar la estabilidad. No se realizaron, en ningún caso, procedimientos asociados de partes blandas.
Una vez finalizado, volvimos a comprobar, mediante fluoroscopia, la posición de la aguja Kirschner. Las partes blandas de la incisión cutánea se liberaron y la aguja Kirschner se dobló antes de cortarla. La herida se cerró con uno o 2 puntos.
Cuidados postoperatorios. El dedo gordo se vendó con cinta adhesiva elástica y se almohadilló la cabeza de los metatarsianos durante 6 semanas; con el vendaje se intentó mantener una leve hipercorrección del hallux para prevenir la recurrencia de la deformidad (fig. 6). A las pacientes se les permitió andar al día siguiente de la cirugía con el uso de un zapato con una suela rígida. Después de retirar el vendaje, a las 6 semanas, se las animó a movilizar la articulación metatarsofalángica, con especial cuidado en obtener una dorsiflexión completa en 4 a 6 semanas.
En el análisis estadístico consideramos la significación de los cambios en el AHV y en el AIM durante el seguimiento, que se compararon con los valores preoperatorios, al igual que los valores obtenidos mediante la escala de la AOFAS. Se utilizó el programa SPSS 12.0 con el uso del test de la t de Student para muestras emparejadas.
ResultadosSe evaluó a todas las pacientes y en todos los casos desapareció el dolor o había disminuido tras la intervención. En un 81,82% el dolor había desaparecido totalmente y en tan sólo un 18,18% el dolor era leve, pero ninguna paciente presentaba dolor diario o moderado-grave.
La media de la AOFAS para el dolor previo a la intervención fue de 16,06 puntos de los 40 puntos máximos en la escala de la AOFAS. El análisis estadístico demostró diferencias estadísticamente significativas (p<0,001) entre el dolor previo a la osteotomía y el dolor tras la intervención, que alcanzó los 38,18 puntos de media. La capacidad funcional del hallux, que se evaluó mediante los 6 diferentes ítems de la escala de la AOFAS, presentó diferencias estadísticamente significativas (p≤0,005) en cada uno de los ítems.
Finalmente, la alineación postoperatoria se consideró con la máxima puntuación en el 63,64% de los casos y no sintomática en el 24,24%. Estos valores presentan una diferencia estadísticamente significativa con los resultados de alineación previos a la intervención quirúrgica. La media de puntuación para la alineación del hallux fue de 11,48 puntos. La media total de la escala de la AOFAS postoperatoria fue de 87,81 puntos con un rango de 67 a 100 puntos.
Las pacientes estaban satisfechas con los resultados en un 91% de los 70 procedimientos y estaban insatisfechas con los resultados en tan sólo un 9%.
Con respecto a los hallazgos radiográficos, el AIM final medio conseguido fue de 7,3° (DE: 2,7°) y el AHV medio fue de 13,7° (DE: 6,7°). La plantarización no se valoró como tal, sino como la ausencia de metatarsalgia, y se evitaron en un 90% las metatarsalgias de transferencia en el período de seguimiento anteriormente mencionado.
Tuvimos 2 casos de infección profunda en el lugar de la osteotomía, que requirieron tratamiento antibiótico intravenoso y se resolvieron en 2 semanas. En ambos casos, se retiró la aguja Kirschner para evitar la recurrencia de la infección. Hubo también 3 casos (4,28%) de intolerancia a la aguja y fue necesaria su retirada antes de las 6 semanas. No tuvimos casos de seudoartrosis ni de necrosis de la cabeza metatarsiana. El hallux valgus recidivó en 4 casos (5,71%) y encontramos 13 casos de rigidez en la articulación metatarsofalángica. Sin embargo, esta rigidez no les causaba dolor durante la deambulación.
DiscusiónLa osteotomía percutánea distal permite al cirujano ortopédico conseguir una buena corrección en las deformidades leves o moderadas de hallux valgus a largo plazo4–8. Los cambios positivos en las radiografías medidos tras la consolidación en el lugar de la osteotomía cumplen los requisitos biomecánicos para osteotomías distales del primer metatarsiano así como los resultados clínicos, que son comparables con los resultados publicados por otros autores con técnicas abiertas o mínimamente invasivas13–17. Las únicas contraindicaciones para este procedimiento son el hallux rigidus con rigidez articular y osteofitos periarticulares que no pueden tratarse con esta técnica y aquellos pies que hayan tenido una osteotomía de Keller-Brandes-Lelièvre previamente.
El tipo de fijación es un elemento importante de la técnica quirúrgica, pues la aguja Kirschner de 2mm de diámetro se inserta paraostalmente en sentido distal a proximal en la falange proximal y en el primer metatarsiano para posteriormente introducirla dentro de la médula y alcanzar la base del primer metatarsiano o incluso la articulación cuneometatarsiana. Esta aguja debe mantenerse durante al menos 4 semanas. La consolidación de la osteotomía se confirma radiográficamente en todos los pacientes dentro de los 6 primeros meses. Se ha observado una buena corrección angular, similar a la de las técnicas abiertas estándares, a pesar de la leve hipercorrección en el momento de la intervención.
Las tasas de infección profunda llegan hasta el 3,5% en algunas series en las que se utilizaron técnicas percutáneas. Nuestros 2 casos entran dentro de este rango y se consiguió por el seguimiento estricto del protocolo postoperatorio, que requirió examen clínico a intervalos semanales, de vital importancia para reducir problemas en la zona de inserción de la aguja.
No se han descrito ni tampoco hemos encontrado en nuestra serie la hipercorrección a un hallux varus, lo que puede deberse a que no se actúa sobre las partes blandas, dado que el desplazamiento de la cabeza sobre la diáfisis suele ser de hasta un 80–90% respecto al diámetro transverso de la osteotomía. Esto provoca una relajación sustancial del tendón del músculo aductor del hallux. Parece que la falta de cirugía de partes blandas no afecta a la prevalencia de hallux valgus recurrente, quizás porque la reorientación de la cabeza metatarsiana y la reducción de la cabeza sobre los sesamoideos fueron los objetivos primarios por conseguir.
La rigidez de la articulación metatarsofalángica es uno de los resultados más temidos en la cirugía del hallux valgus y afecta al resultado general clínico. La osteotomía percutánea distal teóricamente respeta esta articulación; sin embargo, creemos que la reducción de su rango de movimiento en 13 de las 70 osteotomías puede deberse a artrosis degenerativa preexistente o a un fallo del programa rehabilitador recomendado tras la retirada de la aguja Kirschner y el vendaje. Además, la aguja que estabiliza la articulación metatarsofalángica puede crear el riesgo de rigidez postoperatoria. Mientras la mayoría de nuestras pacientes mantuvieron el mismo grado de movimiento articular tras la intervención, todos los pacientes deberían informarse de que la cirugía del hallux valgus puede acabar con una pérdida de la movilidad de la articulación metatarsofalángica.
Respecto a la esquina ósea medial de la diáfisis metatarsiana, generalmente se remodela con el tiempo. Sin embargo, puede permanecer clínicamente evidente por un período más o menos largo, y puede requerir cirugía de revisión para limar ese borde. En nuestra serie, no hemos observado este problema.
Los resultados de nuestro estudio demuestran que la osteotomía subcapital distal del primer metatarsiano, mediante técnica percutánea y estabilización con aguja Kirschner, sin cirugía de partes blandas, es un método efectivo de tratar hallux valgus leves o moderados. El resultado parece ser comparable con el de técnicas abiertas tradicionales y, además, presenta ventajas de un procedimiento mínimamente invasivo. Estas ventajas incluyen la simplicidad del proceso en manos de un cirujano experto, la disminución del tiempo quirúrgico, un riesgo reducido de complicaciones y la capacidad para llevar a cabo la operación mediante técnicas de bloqueo anestésico.