Las escalas de valoración de fragilidad no han sido estandarizadas para la evaluación prequirúrgica de pacientes sometidos a un reemplazo total de rodilla (RTR). El objetivo de este estudio fue comparar la eficacia de la escala de valoración de la Sociedad Americana de Anestesiología (ASA), el índice de comorbilidad de Charlson (ICC) y la escala simple de fragilidad (SSF) en la predicción de complicaciones, estancia hospitalaria, reingresos y mortalidad después del RTR electivo.
Materiales y métodosEstudiamos retrospectivamente a 448 pacientes que se sometieron a un RTR por artrosis en nuestra institución entre 2016 y 2019. Estos se dividieron en 2 grupos: grupo A (263 pacientes <80 años) y grupo B (185 pacientes >80 años). Todos fueron clasificados por escalas ASA, ICC y SSF.
ResultadosEl ICC fue mayor en el grupo B (mediana: 5 [RI: 4-6] vs. 4 [RI: 3-5]; p<0,001); sin embargo, no se asoció con un mayor número de complicaciones. Al realizar un análisis de regresión logística encontramos, para las complicaciones: OR SSF=0,67; ICC=1,11; ASA 3 y 4=0,89 y edad=1,04; mientras que para los reingresos: OR SSF=2,09; ICC=1,01; ASA 3 y 4=0,79 y edad=1.
ConclusionesLas escalas ICC y SSF demostraron no presentar diferencias a la escala ASA en la predicción de reingresos, complicaciones y estancia hospitalaria. Sin embargo, el SSF parece tener una mejor correlación en la predicción de la readmisión no planificada.
Frailty scores have not been standardized for the preoperative assessment of patients undergoing total knee replacement (TKR). The aim of this study was to compare the efficacy of the American Society of Anesthesiology (ASA) score, the Charlson comorbidity index (ICC) and the simple frailty score (SSF) in predicting complications, hospital stay, readmissions and mortality after elective TKR.
Materials and methodsWe retrospectively studied 448 patients who underwent TKR for osteoarthritis at our institution between 2016 and 2019. They were divided into two groups: Group A (263 patients, <80 years) and Group B (185 patients, >80 years).). All were classified by ASA, ICC and SSF scores.
ResultsThe ICC was higher in Group B (median 5 [RI: 4-6] vs. 4 [RI: 3-5]; P<.001); however, it was not associated with a higher number of complications. When performing a logistic regression analysis we found, for complications: OR SSF=0.67, ICC=1.11; ASA 3 & 4=0.89 and age=1.04; while for readmissions: OR SSF=2.09; ICC=1.01; ASA 3 & 4=0.79 and age=1.
ConclusionsThe ICC and SSF scales showed no differences to the ASA scale in the prediction of readmissions, complications and hospital stay. However, the SSF seems to have a better correlation in predicting unplanned readmission.
El incremento en la esperanza de vida de la población general ha supuesto un aumento en el número de reemplazos totales de rodilla (RTR). Esta tendencia se espera que continúe durante la próxima década, si bien los modelos predictivos más recientes han demostrado un menor crecimiento que lo previsto por Kurtz et al. en 2007 (3,48 millones de RTR anuales en EE. UU. para el año 2030)1, con una proyección estimada por Shichman et al. de 791,760 RTR anuales para el 20302.
Las comorbilidades se definen como enfermedades o condiciones médicas no relacionadas con el diagnóstico principal, pero que coexisten con la enfermedad de interés. Es importante identificarlas en los pacientes, y más aún en los ancianos, ya que pueden retrasar el diagnóstico, alterar el tratamiento, dar lugar a complicaciones predecibles e influir en la supervivencia del paciente o del implante3. Existe una estrecha relación entre comorbilidades, complicaciones4 y mortalidad5. En este sentido, se han propuesto escalas de valoración con buena fiabilidad y validez que evalúan comorbilidades, estimando un nivel de gravedad del estado de salud del paciente.
La clasificación del estatus físico de la Sociedad Americana de Anestesiólogos (ASA) es ampliamente utilizada, no solo por anestesiólogos sino también por médicos de otras especialidades, para establecer el estado físico del paciente en el período intraoperatorio6. Si bien se ha demostrado que esta puntuación es útil para evaluar el riesgo de complicaciones no ortopédicas intraoperatorias y postoperatorias7, la mortalidad, el coste y la duración de la estancia hospitalaria8, puede presentar falta de precisión y baja fiabilidad9,10.
Por otro lado, existen publicaciones con evidencia sobre el uso de escalas de valoración de fragilidad en pacientes ancianos que se someterán a RTR con buena fiabilidad11–13. Las escalas de valoración de fragilidad, como la Escala Simple de fragilidad (SSF), se han implementado en la población geriátrica durante décadas y han comenzado a cobrar mayor importancia en la predicción de diferentes tipos de complicaciones14.
El índice de comorbilidad de Charlson (ICC) cuantifica la influencia de las comorbilidades en la supervivencia15. Se ha utilizado ampliamente en grandes estudios basados en datos administrativos para predecir el resultado funcional16, la mortalidad17 y la duración de la estancia hospitalaria y el uso de recursos18.
No conocemos la existencia de estudios en la literatura que comparen estas puntuaciones en pacientes ancianos sometidos a un reemplazo articular. Por lo tanto, el objetivo de este trabajo, es comparar la precisión de la puntuación de ASA, el ICC y la SSF en la predicción de complicaciones, contrastando un grupo de pacientes octogenarios con un grupo de pacientes septuagenarios que se sometieron a un RTR electivo.
Material y métodosAnalizamos retrospectivamente 448 pacientes que se sometieron a RTR en nuestra institución entre enero de 2016 y diciembre de 2019. Solo se incluyeron pacientes con diagnóstico preoperatorio de artrosis primaria de rodilla. Se excluyeron aquellos pacientes con RTR bilateral, diagnóstico de enfermedad tumoral, cirugía de revisión, fracturas o antecedentes de cirugía previa. Toda la información referente a esta investigación fue almacenada prospectivamente en la historia clínica electrónica y revisada por 4 investigadores.
Los pacientes se dividieron en un grupo control: pacientes menores de 80 años vs. el grupo de estudio, los mayores de 80 años (grupo A control: 263 pacientes vs. grupo B de estudio: 185 pacientes, respectivamente). La evaluación preoperatoria fue realizada por médicos clínicos especialistas en pacientes de edad avanzada, así como por anestesiólogos. Para definir la fragilidad de los pacientes se utilizaron el ICC y el SFC13,19, así como la escala de valoración ASA preoperatoria20. Las comorbilidades se dividieron en 8 grupos para un análisis más detallado: 1) Cardiovascular, 2) Respiratoria, 3) Neurológica, 4) Tabaquismo, 5) Dislipidemia, 6) Oncológica, 7) Diabetes y 8) Otras.
Todos los pacientes recibieron profilaxis antibiótica (cefazolina en la inducción anestésica y 3 dosis de 1g en el postoperatorio inmediato) y antitrombótica (enoxaparina subcutánea, 40mg/24h durante el primer mes postoperatorio). Todas las cirugías se realizaron en quirófano con flujo laminar, bajo raquianestesia hipotensora, a través de un abordaje pararrotuliano medial. Tras el cierre se infiltró la zona de abordaje con un cóctel de ropivacaína, triamcinolona, morfina, adrenalina y ácido tranexámico. La dosis se ajustó a la función renal de cada paciente según criterio del anestesiólogo.
El protocolo de rehabilitación incluyó movilización con carga completa con andadores desde el primer día postoperatorio. Los pacientes regresaron a sus actividades diarias normales dentro de las primeras semanas postoperatorias, de acuerdo con su evolución clínica y radiográfica. Se obtuvieron radiografías anteroposterior y lateral de rodilla en el postoperatorio inmediato, a los 6 y 12 meses, que fueron analizadas por los 4 investigadores de forma independiente. Los 4 observadores analizaron ambos grupos de pacientes. En los casos controvertidos en los que la revisión de las imágenes pudiera generar dudas sobre el resultado, se realizó un análisis adicional por parte de otro observador. Sin embargo, la decisión final fue responsabilidad de uno de los investigadores principales (JC). En todos los pacientes, las grapas se retiraron 2 semanas después de la cirugía.
Para el seguimiento de la evolución clínica postoperatoria se utilizaron la Escala Visual Analógica (EVA) y el Knee Society Score (KSS)21. Estos fueron completados por cirujanos senior en el período preoperatorio y un mes y un año después de la cirugía.
Análisis de complicacionesSe registraron y analizaron tanto las complicaciones médicas como las quirúrgicas. Las comorbilidades se agruparon y definieron en 8 grupos como se detalló anteriormente.
Se evaluó el tiempo de estancia postoperatoria, la necesidad de transfusiones sanguíneas, los reingresos no planificados, las complicaciones intrahospitalarias y extrahospitalarias dentro de los primeros 90 días postoperatorios. Utilizamos la clasificación Clavien-Dindo modificada para englobar las complicaciones22 y las dividimos en 2 clases según su gravedad: los grados I y II incluyen complicaciones menores que no requieren tratamiento o solo intervención farmacológica; los grados III y IV son complicaciones mayores que requieren intervención quirúrgica o soporte vital; las complicaciones de grado V provocan la muerte del paciente23,24.
Análisis estadísticoLas puntuaciones preoperatorias y postoperatorias se compararon con la prueba t pareada para muestras independientes. Las variables continuas se presentan como medianas y desviaciones estándar, mientras que las variables categóricas como frecuencias absolutas y relativas. Para el análisis estadístico se utilizó la prueba de la t de Student con un intervalo de confianza del 95% para calcular las diferencias entre grupos tanto para las puntuaciones funcionales como para las complicaciones. El análisis estadístico se realizó con el software IBM SPSS® Statistics 26.0 (IBM Corp., Armonk, NY, EE. UU.). Los valores de p inferiores a 0,05 se consideraron estadísticamente significativos.
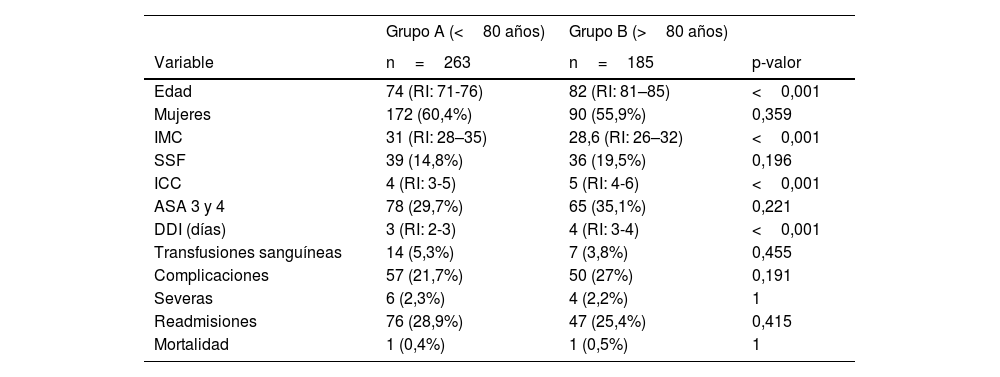
ResultadosLa mediana de edad del grupo A fue de 74 años (rango intercuartil [RI]: 71-76) y del grupo B de 82 (RI: 81-85) años. El grupo A presentó un 60,4% de mujeres, mientras que el grupo B presentó un 55,9% (p=0,359). No se perdieron pacientes en los 90 días de seguimiento.
El grupo B presentó una puntuación del ICC de 5 (RI: 4-6), mientras que en el grupo A fue de 4 (RI: 3-5), siendo significativamente superior en el grupo B (p<0,001). Además, se registró un mayor índice de fragilidad en el grupo B: 36 (19,5%) fueron clasificados como frágiles, mientras que en el grupo A se registraron 39 (14,8%) (p=0,196). Setenta y ocho (29,7%) y 65 (35,1%) pacientes fueron ASA 3 y 4 en el grupo A y B, respectivamente, no mostrando diferencias significativas entre ambos grupos (p=0,221). El resto de la información demográfica se detalla en la tabla 1.
Información demográfica
| Grupo A (<80 años) | Grupo B (>80 años) | ||
|---|---|---|---|
| Variable | n=263 | n=185 | p-valor |
| Edad | 74 (RI: 71-76) | 82 (RI: 81–85) | <0,001 |
| Mujeres | 172 (60,4%) | 90 (55,9%) | 0,359 |
| IMC | 31 (RI: 28–35) | 28,6 (RI: 26–32) | <0,001 |
| SSF | 39 (14,8%) | 36 (19,5%) | 0,196 |
| ICC | 4 (RI: 3-5) | 5 (RI: 4-6) | <0,001 |
| ASA 3 y 4 | 78 (29,7%) | 65 (35,1%) | 0,221 |
| DDI (días) | 3 (RI: 2-3) | 4 (RI: 3-4) | <0,001 |
| Transfusiones sanguíneas | 14 (5,3%) | 7 (3,8%) | 0,455 |
| Complicaciones | 57 (21,7%) | 50 (27%) | 0,191 |
| Severas | 6 (2,3%) | 4 (2,2%) | 1 |
| Readmisiones | 76 (28,9%) | 47 (25,4%) | 0,415 |
| Mortalidad | 1 (0,4%) | 1 (0,5%) | 1 |
ASA: Sociedad Americana de Anestesiología; DDI: días de internación; ICC: índice de comorbilidad de Charlson; IMC: índice de masa corporal; RI:rango intercuartil; SSF: score simple de fragilidad.
Al evaluar los días de hospitalización encontramos diferencias significativas. La mediana fue de 3 (RI: 2-3) para el grupo A y de 4 (RI: 3-4) para el grupo B, con una p<0,001. No encontramos diferencias significativas en el número de transfusiones sanguíneas requeridas entre los grupos (A=5,3 vs. B=3,5%; p=0,455).
Según la clasificación de Clavien-Dindo, hubo 107 complicaciones durante la hospitalización. Cincuenta y siete (21,7%) en el grupo A y 50 (27%) en el grupo B con solo 6 (2,3%) y 4 (2,2%) complicaciones de carácter grave, respectivamente; en el primero se produjo un fallecimiento (p=0,19). Quizás algunas complicaciones fueron sobrediagnosticadas en comparación con otros estudios.
No hubo diferencia significativa entre ambos grupos analizando los reingresos no planificados a los 90 días por complicaciones, siendo 76 (28,9%) y 47 (25,4%) para los grupos A y B, respectivamente (p=0,41). La mortalidad a los 90 días fue del 0,4% para el grupo A y del 0,5% para el grupo B, con un paciente en cada grupo (p=1).
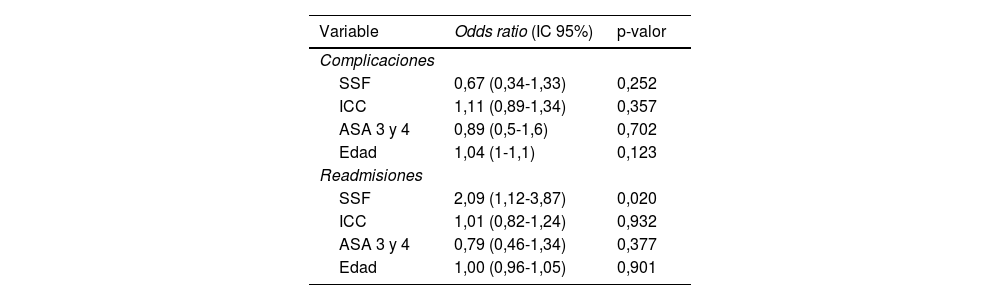
Tras realizar un análisis de regresión logística, encontramos que ninguna de las escalas ni el parámetro edad fueron superiores a otro para predecir complicaciones: SSF OR: 0,67 (0,34-1,33; p=0,252), ICC OR: 1,11 (0,89-1,34; p=0,357), ASA 3 y 4 OR: 0,89 (0, 5-1,6; p=0,702) y edad OR: 1,04 (1-1,1; p=0,123).
Sin embargo, a la hora de predecir reingresos, el SSF (OR: 2,09 [1,12-3,87]; p=0,020) fue superior al ICC (OR: 1,01 [0,82-1,24]; p=0,932) el ASA 3 y 4 (OR: 0,79 [0,46-1,34]; p=0,377) y la edad (OR: 1 [0,96-1,05]; p=0,901) (tabla 2). Encontramos que ninguna puntuación se relaciona con los días de hospitalización ni con el número de transfusiones que requirieron los pacientes.
Regresión logística de las 3 escalas evaluadas (SSF, ICC y ASA), y la edad con respecto a las complicaciones y readmisiones postoperatorias
| Variable | Odds ratio (IC 95%) | p-valor |
|---|---|---|
| Complicaciones | ||
| SSF | 0,67 (0,34-1,33) | 0,252 |
| ICC | 1,11 (0,89-1,34) | 0,357 |
| ASA 3 y 4 | 0,89 (0,5-1,6) | 0,702 |
| Edad | 1,04 (1-1,1) | 0,123 |
| Readmisiones | ||
| SSF | 2,09 (1,12-3,87) | 0,020 |
| ICC | 1,01 (0,82-1,24) | 0,932 |
| ASA 3 y 4 | 0,79 (0,46-1,34) | 0,377 |
| Edad | 1,00 (0,96-1,05) | 0,901 |
ASA: Sociedad Americana de Anestesiología; IC 95%: intervalo de confianza del 95%; ICC: índice de comorbilidad de Charlson; SSF: score simple de fragilidad.
Según este estudio y nuestra experiencia en octogenarios y septuagenarios sometidos a RTR en el HIBA, puntuaciones altas de ICC y SSF se asocian con mayor mortalidad; y el SSF se asocia con un mayor riesgo de readmisión hospitalaria. No se demostró que la puntuación ASA tuviera algún valor predictivo sobre cualquiera de estos parámetros y tampoco las puntuaciones de ICC, SSF y ASA demostraron ser buenos predictores de la pérdida de sangre o de la gravedad de las complicaciones.
La escala de valoración ASA continúa siendo utilizada por muchas instituciones para identificar a los pacientes que pueden requerir mayor estudio o exámenes preoperatorios25. Si bien es una escala de valoración que tiene entre sus objetivos estandarizar la clasificación del estado físico del paciente, en muchos casos se presta a subjetividades y hay discrepancias entre los distintos médicos sobre a qué valor de ASA pertenece cada paciente26.
Existen otros estudios que intentan determinar la utilidad de las escalas de valoración de fragilidad para predecir la evolución de los pacientes sometidos a cirugía. Por ejemplo, Traven et al. publicaron en 2019 un análisis del índice de fragilidad modificado de 5 factores (mFI-5). Este incluye la presencia de insuficiencia cardiaca congestiva, diabetes mellitus, enfermedad pulmonar obstructiva crónica o neumonía concurrente, hipertensión que requiere medicación y la dependencia para las actividades de la vida diaria en los 30 días previos a la cirugía. Sus resultados sugieren que es una herramienta eficaz para predecir complicaciones que incluyen aquellas potencialmente mortales, infecciones del sitio quirúrgico, readmisión y mortalidad en estos pacientes13.
Runner et al. también realizaron en 2017 un análisis de la asociación del índice de fragilidad modificado (IFM) con los resultados tras un RTR12. En este estudio se evaluaron 90.260 pacientes de múltiples instituciones, encontrando que a mayor IFM, mayor riesgo de mortalidad, complicaciones y reingresos hospitalarios.
A diferencia del presente estudio, en estas 2 series los pacientes fueron tratados en diversas instituciones por diferentes equipos, únicamente con seguimiento a 30 días y sin un protocolo estandarizado para la evaluación de complicaciones. En nuestra serie analizamos pacientes pertenecientes al Plan de Salud del Hospital Italiano de Buenos Aires, tratados exclusivamente en nuestro centro por el mismo equipo y evaluados hasta 90 días después de la intervención quirúrgica. Esto también puede explicar la alta tasa de complicaciones encontradas en nuestra serie. Se recogieron los distintos grados de complicaciones, las mayores y también las menores que solo requirieron conducta expectante o tratamiento médico farmacológico e incluso reingresos por cualquier motivo en ese período de seguimiento.
Finalmente, McConaghy et al. realizaron un estudio con 202.488 pacientes sometidos a reemplazo total de cadera (RTC) y 230.823 a RTR primarios entre 2011 y 2019, evaluando la utilidad de 4 escalas (mCCI, ASA, ECM y mFI-5) para predecir la mortalidad, la tasa de complicaciones mayores y menores, ambos a 30 días; la estancia hospitalaria prolongada (mayor a un día) y los requerimientos de cuidados al alta (alta fuera del hogar)27. En este estudio, encontraron que solo el mCCI y el ASA fueron buenos predictores de mortalidad, siendo las 4 escalas predictoras deficientes para todo el resto de las variables estudiadas. En particular, con respecto al mFI-5, estos hallazgos se contradicen con los publicados por Traven et al. que declaró que es un fuerte predictor de complicaciones totales, reingreso y mortalidad a los 30 días después de un RTC y RTR, como fue antes detallado. McConaghy et al. explican que esta diferencia puede deberse a que Traven et al. no calcularon el C-estadístico u otras medidas de capacidad discriminativa, concluyendo que su evaluación sobre la utilidad clínica de mFI-5 es limitada.
Identificar los pacientes de bajo riesgo ha cobrado relevancia en el último tiempo debido al auge de cirugías de reemplazo articular con un solo día de ingreso o inclusive con alta en el mismo día del procedimiento. Este tendencia en alza, promovida por las necesidades del sistema de salud durante la pandemia de COVID 19 y de disminuir los costes asociados a este tipo de procedimiento, se sustenta por la evidencia de que en pacientes adecuadamente seleccionados, se trata de un procedimiento seguro y efectivo, como demostraron Bovonratwet et al. en su serie de 1.005 pacientes mayores a 80 años con protocolo de recuperación rápida28, y Varady et al. en su serie de 1.418 del mismo grupo etario con alta el mismo día de la cirugía o al siguiente29.
El presente estudio, a raíz de la cantidad de pacientes evaluados y de su largo seguimiento (90 días) pudo determinar que existe una asociación entre complicaciones, reingresos no planificados y mortalidad con el ICC y el SSF. Por el contrario, la escala de valoración ASA popularmente utilizada, no mostró asociación. Cabe destacar que, independientemente de que las complicaciones y los reingresos no planificados son similares en ambos grupos, nuestros resultados demuestran que la edad del paciente no debería ser un factor a tener en cuenta a la hora de contraindicar la cirugía30.
Creemos que nuestro estudio tiene algunas limitaciones: debido a su naturaleza retrospectiva, es susceptible a errores beta. Sin embargo, los datos fueron recogidos de una historia clínica electrónica que registra los datos de manera prospectiva y con una ficha anestesiológica que mide los signos vitales del paciente y los eventos durante la cirugía en tiempo real. Creemos que los errores de pérdida de datos se reducen al mínimo. A pesar de que la muestra es moderadamente pequeña, incluimos a todos los pacientes operados desde la introducción de este sistema electrónico de recogida de datos. No hubo pérdida de seguimiento de ningún paciente ya que todos ellos estaban asegurados por el seguro de salud institucional, considerándolos población cautiva. Incluso habiendo evaluado los reingresos por guardia de urgencias, estimamos que hemos medido un mayor número de complicaciones que otros estudios de la literatura en los que no se tuvo en cuenta este tipo de reingresos.
ConclusiónLas escalas ICC y SSF demostraron no presentar diferencias a la escala ASA en la predicción de reingresos, complicaciones y estancia hospitalaria. Sin embargo, el SSF parece tener una mejor correlación en la predicción de la readmisión no planificada.
Creemos que la evaluación prequirúrgica en pacientes octogenarios debe completarse con escalas de valoración geriátrica como ICC y SSF, no solo con la de rutina ASA.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Nivel de evidenciaNivel de evidencia III.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Aprobación del comité de éticaAprobada por Comité de Ética de Protocolos de Investigación (CEPI) N̊ de registro #6184.