El tratamiento del paciente politraumatizado es uno de los retos de la medicina, dada la complejidad del cuadro clínico y la necesidad de coordinación de distintas especialidades para realizar un abordaje global del paciente1. El aumento de la incidencia de este tipo de patología en los últimos años, cuya principal causa siguen siendo los accidentes de tráfico2, y la inexistencia de protocolos específicos y equipos multidisciplinarios en la mayoría de los hospitales españoles, hace que el tratamiento de estos casos ponga a prueba frecuentemente a todo el hospital, habiendo en ocasiones serias dificultades para resolverlos de manera satisfactoria.
Tanto en EE.UU. como en algunos países de la Unión Europea, existen centros monográficos o por lo menos unidades específicas dentro de los hospitales para el tratamiento de este tipo de pacientes. En nuestro país su ausencia3 hace que la coordinación entre las diferentes especialidades sea más difícil, por lo que frecuentemente cada especialidad se limita a tratar la patología que le concierne, exclusivamente bajo el criterio de riesgo vital inmediato para el paciente, sin existir un facultativo capaz de priorizar y dirigir las actuaciones de las diferentes especialidades2. En el caso de las lesiones del aparato locomotor, salvo las lesiones inestables del anillo pélvico, las fracturas quedan relegadas muchas veces al último escalón de tratamiento, teniendo consecuencias importantes incluso para las posibilidades de supervivencia del individuo4.
En España los hospitales no están clasificados en relación a los recursos para el tratamiento de los pacientes politraumatizados como ocurre en otros países occidentales (levels from I to V)3. Su tratamiento inicial depende muchas veces de criterios administrativos, como puede ser el área de influencia geográfica del centro sanitario, más que de criterios de gravedad clínica del paciente3. Por este motivo, en numerosas ocasiones el primer destino de estos enfermos puede ser un centro sanitario con escasos recursos.
Existen evidencias de que aunque las lesiones del aparato locomotor no comprometan de manera inmediata la vida del paciente, si excluimos el sangrado que se produce por las mismas, la ausencia de estabilización de las fracturas sí produce indirectamente una serie de alteraciones, principalmente a nivel pulmonar, que prolongan el tiempo de recuperación del paciente y aumentan su morbimortalidad4,5. Por este motivo se considera necesaria la estabilización precoz de las fracturas de los huesos largos, bien sea de forma definitiva (Early Total Care) o temporal (Damage Control Orthopedic Surgery) hasta el tratamiento definitivo de las mismas, según el caso4,6-8.
Este trabajo se ha realizado en un hospital universitario de tercer nivel, que atiende en la actualidad a una población aproximada de 800.000 habitantes. Este centro carece de unidad específica para el tratamiento del politraumatizado, ingresando directamente en la Unidad de Cuidados Intensivos (UCI) y realizándose desde allí las interconsultas pertinentes a los diferentes servicios.
El objetivo de este trabajo es realizar una revisión de casos consecutivos de politraumatismo atendidos en nuestro hospital, para conocer el tipo de lesiones que se presentaron, los métodos de evaluación y tratamiento iniciales, el tiempo transcurrido hasta la identificación y tratamiento de las lesiones del aparato locomotor, las complicaciones que presentaron y su mortalidad.
MATERIAL Y MÉTODO
El diseño de este estudio es observacional y retrospectivo. Se incluyeron todos los pacientes ingresados en la UCI de adultos del hospital, durante el período comprendido entre enero de 2001 y mayo de 2003, con el diagnóstico de politraumatismo junto con alguna lesión del aparato locomotor. El listado de pacientes se obtuvo de la base de datos de esta unidad.
Se definió como politraumatizado a aquel paciente que presentaba dos o más lesiones traumáticas graves, periféricas o viscerales, capaces de repercutir negativamente sobre una o varias de sus funciones, amenazando su supervivencia9. Dentro de las lesiones del aparato locomotor se incluyeron las fracturas y luxaciones, excluyendo diagnósticos como contusiones o esguinces.
Cumplieron los criterios de inclusión 135 pacientes. No se pudieron revisar 15 de ellos por problemas de disponibilidad de las historias, por lo que la muestra final analizada fue de 120. Se procedió a la revisión de las historias clínicas, recogiéndose los parámetros y variables que se muestran en la tabla 1 a partir de los informes de alta, evolutivos médicos y los resultados de las exploraciones complementarias (radiológicas, microbiológicas, etc.). Posteriormente, las lesiones se clasificaron según la escala AIS (Abreviated Injury Scale)10. Se obtuvo la puntuación ISS (Injury Severity Score) y NISS (New Injury Severity Score)11 de cada paciente a partir de los valores proporcionados por la escala AIS12.
La base de datos y el estudio estadístico fueron realizados con el software SPSS 11.0, considerando significativos valores de p iguales o menores de 0,05.
RESULTADOS
Descripción de la muestra
Eran varones 95 de los 120 pacientes (79%) y 25 mujeres (21%). La edad media fue de 38 años (rango 15-75), siendo la media en los varones de 38 (rango 17-75) y en las mujeres de 36 años (rango 15-68). Todos los pacientes eran mayores de 13 años, ya que es la edad mínima de ingreso en la UCI de adultos. El mecanismo causal más frecuente fue el accidente de tráfico (45%), seguido de las precipitaciones (29%) y los atropellos (21%). No se encontraron diferencias entre hombres y mujeres en este aspecto. En un 23% (28 pacientes) se encontró entre sus antecedentes o hábitos algún tipo de desencadenante que pudiera haber originado el traumatismo (alcohol, antecedentes psiquiátricos o consumo de drogas), siendo más frecuente en las mujeres, el 32% (8 pacientes), que en los hombres, el 21% (20 pacientes).
Al ingreso no se reflejó en la historia la frecuencia cardíaca en el 22% de los pacientes, y en aquellos en los que quedó reflejada, en un 28,3% la frecuencia fue mayor o igual a 100 latidos por minuto. El 44,2% de los pacientes presentaba una puntuación de 15 en la escala de Glasgow, mientras que en el 14,2% no se registró esta valoración en la historia clínica. En cuanto a las lesiones craneales y torácicas, el 68,3% de los pacientes fue diagnosticado de traumatismo craneoencefálico (TCE). Clasificándolos según la escala de Glasgow, y sin tener en cuenta aquellos pacientes en los que no se recogió dicha valoración, el 66% presentaba un TCE leve (13 a 15 puntos), el 6% un TCE moderado (9 a 12 puntos) y el 28% un TCE grave (8 o menos puntos). El 45% de los pacientes presentaba contusión pulmonar bilateral, y el 20% unilateral. El 8% de los pacientes mostraba neumotórax aislado al ingreso. El mismo porcentaje fue diagnosticado de hemotórax aislado. El 16% presentaba los dos diagnósticos. En un 32% se colocó al menos un tubo de tórax. El 8% de los pacientes llegó intubado al hospital, aumentando este porcentaje al 59,2% al ingreso en la UCI. La estancia media en UCI fue de 13,5 días, siendo trasladados a planta antes de cumplir las primeras 24 horas un 12,5% de los pacientes. En 9 pacientes (7,5%) se precisó realizar una traqueotomía. La media de días intubado fue de 12. En un 30% se retiró la intubación dentro de las 24 primeras horas.
El 33% de los pacientes fue sometido durante todo su ingreso hospitalario a alguna cirugía del aparato locomotor, el 17,5% a una intervención neuroquirúrgica, el 11% a cirugía abdominal y el 6% a cirugía maxilofacial.
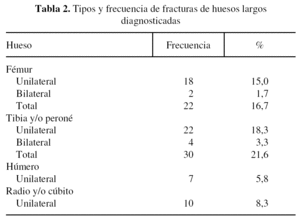
Un 75% de los pacientes (91 pacientes) presentó algún tipo de fractura en las extremidades. La distribución de las fracturas de los huesos largos se resume en la tabla 2. Las cirugías del aparato locomotor se realizaron con una demora media de 9,3 días (rango 1-70; mediana 1,5). Los tipos de técnicas empleadas se resumen en la tabla 3. En 27 pacientes (22,5%) al menos una de las fracturas fue abierta, suponiendo un tercio de todas las fracturas. Se realizaron 4 amputaciones, todas de urgencia y todas de miembros inferiores.
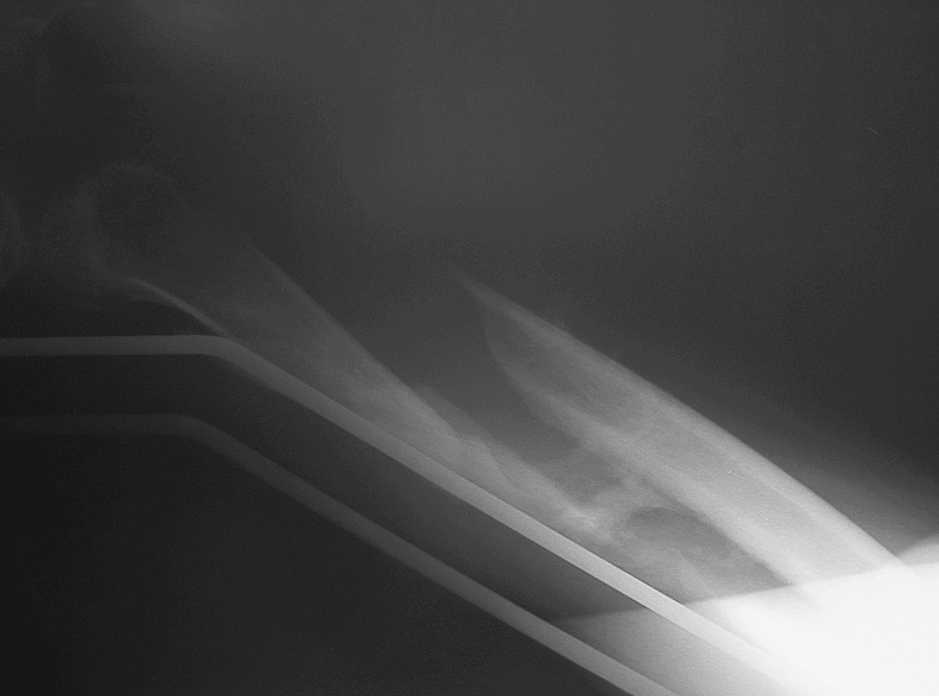
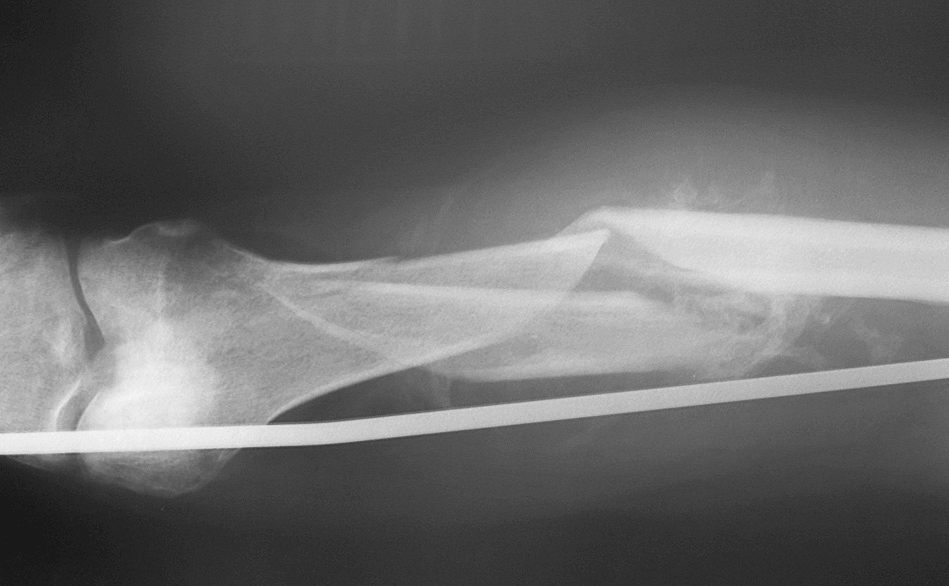
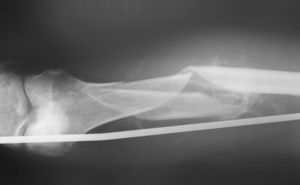
Hubo 20 pacientes que presentaban fracturas de fémur, siendo en dos casos bilaterales. Los tratamientos de urgencia que se realizaron fueron: estabilización con fijador externo en 1 caso, 2 osteosíntesis con tornillo-placa deslizante, 3 amputaciones, en 11 fracturas se aplicó una tracción transesquelética (figs. 1 y 2), en 2 pacientes se inmovilizó la fractura con férulas de yeso y en 3 fracturas no se realizó ningún tratamiento de urgencia. En 4 casos se cambió la tracción por enclavado endomedular y en 1 caso por tornillo-placa deslizante (estas últimas cirugías se realizaron con una demora media de 14,8 días; rango 2-44). En 2 casos tratados inicialmente con tracción se decidió tratamiento conservador con yeso. Fallecieron 6 pacientes con fractura de fémur: uno tenía una fractura bilateral, no se estabilizaron las fracturas con ninguna medida y falleció el segundo día; a otro paciente con fractura bilateral se le amputó un miembro y el otro se estabilizó mediante fijación externa, muriendo el día 15 desde el accidente; en tres pacientes fallecidos se usó una tracción transesquelética, muriendo dos el día 8 y uno el día 13, sin recibir ningún tratamiento estabilizador adicional; otro paciente murió el día del ingreso, sin estabilizarse con ninguna medida su fractura de fémur.
Figura 1. Radiografía anteroposterior de fractura diafisaria de fémur tratada con tracción esquelética tibial, mal alineada, con signos de consolidación iniciales en paciente con traumatismo craneoencefálico.
Figura 2. Radiografía lateral de fractura diafisaria de fémur tratada con tracción esquelética tibial, mal alineada, con signos de consolidación iniciales en paciente con traumatismo craneoencefálico.
El 33% presentaba alguna fractura del anillo pélvico (40 pacientes). Se realizaron 6 embolizaciones arteriales y 5 fijaciones externas. El 40% presentaba fracturas vertebrales (48 pacientes), siendo la más frecuente la de columna lumbar (24 pacientes, el 50%) seguidos de la columna cervical (13 pacientes, el 27%). Se diagnosticaron dos luxaciones glenohumerales y una de cadera.
Escalas de valoración del traumatismo: ISS y NISS
La media de puntuación de la escala ISS fue de 26,7 (rango 6-57; mediana 26), mientras que usando la escala NISS la media fue de 31,2 (rango 6-57; mediana 29). En el 55% de los casos se encontraron diferencias entre ambas puntuaciones en el mismo paciente.
Complicaciones infecciosas
La complicación infecciosa más frecuente fue la infección respiratoria de vías inferiores (neumonía o bronconeumonía), que se observó en un 23,3% de los pacientes. Se encontraron hemocultivos positivos en el 20% (24 pacientes; en 20 creció un estafilococo), urocultivos positivos en el 16,7% (20 pacientes; en 6 creció Candida spp. y en 8 Escherichia coli) y cultivo de catéter positivo en el 7,5% (9 pacientes). También se observaron infecciones de herida quirúrgica en 3 pacientes y del tubo de tórax en 2. Veintitrés pacientes (19%) fueron diagnosticados de shock séptico, siendo la causa de shock más frecuente durante el ingreso en UCI.
Complicaciones sistémicas
Las más frecuentes fueron: el shock de cualquier etiología (31%), el síndrome de respuesta inflamatoria sistémica (SRIS) (22%) y el síndrome de distrés respiratorio agudo (SDRA) (15%). Se diagnosticaron 6 casos de trombosis venosa profunda, 2 de tromboembolismo pulmonar, uno de embolia grasa y un síndrome compartimental.
Pacientes fallecidos
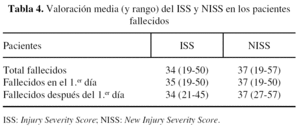
Fallecieron 21 pacientes (17,5%). La media de supervivencia fue de 8,5 días (rango 1-50, mediana de 4), produciéndose el 43% de las muertes en las primeras 48 horas. La edad media y distribución por sexos fueron similares a las de la muestra global. En 17 de los casos (80%) el mecanismo causal del traumatismo fue el accidente de tráfico o el atropello. El 60% de los pacientes que fallecieron llegó a urgencias con una tensión arterial sistólica menor de 90. El 70% sufrió un TCE grave. Al 85% se le diagnosticó contusión pulmonar. La puntuación media del ISS fue 34 (rango 19-50) y del NISS 37 (rango 37-57). El 87% fue diagnosticado de algún tipo de shock, siendo los más frecuentes el distributivo y el séptico. El 73% presentó SRIS y el 60% SDRA. El 40% sufrió una infección de vías aéreas inferiores.
Todos los fallecidos en las primeras 24 horas (6 casos) tenían una escala de Glasgow menor de 6 al ingreso y 4 sufrieron contusiones pulmonares. La puntuación ISS y NISS era similar a la del resto de los fallecidos.
DISCUSIÓN
Este hospital universitario da cobertura sanitaria a un área aproximada de unos 800.000 habitantes. El volumen de atención de urgencias por año es de 290.000 casos (datos de la página web del centro). Sin embargo, el número de pacientes politraumatizados graves con lesiones del aparato locomotor ingresados no llega a ser de cinco al mes. Esto pone de manifiesto la gran dispersión en el traslado de estos enfermos a los diferentes hospitales, no existiendo centros de referencia nacionales con capacidad de atender un gran número de politraumatismos, y por ello con capacidad de organizar estructuras físicas con personal específico y protocolos de actuación. Este problema condiciona todos los resultados relevantes obtenidos en este trabajo.
En el hospital hay dos servicios de Urgencias que pueden recibir a los pacientes politraumatizados: el del Hospital General, que se encarga de lesionados con afectación craneoencefálica, torácica o abdominal o un ISS teórico (calculado orientativamente en el traslado del paciente al hospital) mayor de 16; y el servicio de Urgencias de Traumatología, separado físicamente del anterior, que recibe a los pacientes con lesión únicamente de extremidades y un ISS teórico menor de 16. Los pacientes graves (ISS mayor de 16) son recibidos en la habitación de reanimación del servicio de Urgencias del Hospital General, junto con otro tipo de pacientes. La UCI, junto con los médicos de Urgencias, se encarga de proporcionar los primeros tratamientos y realiza el ingreso. Desde su planta, o en ocasiones desde la misma sala de reanimación, se procede a la interconsulta a las diferentes especialidades.
Entre las características de los pacientes atendidos en nuestra institución destaca la mayor frecuencia del sexo masculino en la muestra, siendo cuatro veces mayor que la cifra de mujeres, a diferencia de otras series11 que presentan un 58% de varones; en nuestra muestra el consumo de alcohol entre los varones es mayor que entre las mujeres (el 13,7% frente al 4%), mientras que los antecedentes psiquiátricos son 10 veces más frecuentes en las mujeres (el 24% frente al 2,1%), reflejo del mayor porcentaje de intentos de suicidio en este grupo13. Otra característica es la ausencia de traumatismo por arma de fuego o arma blanca que en otros centros supone una gran fuente de pacientes politraumatizados. En el caso del Trauma Center level I Mount Sinai Hospital, el 36% de los pacientes atendidos con el diagnóstico de politraumatismo presentaron heridas de este tipo, y justificaron el 59% de las muertes en la primera hora y el 56% entre la primera y las primeras 48 horas14. La edad media de nuestra muestra, globalmente o agrupados por sexos, es menor de 40 años, siendo similar a otras series de la literatura11,15. Esta media de edad, en una sociedad como la nuestra con alta esperanza de vida, y excluyendo las consecuencias directas sobre el paciente y sus familiares, supone que las repercusiones económicas y sociales de los politraumatismos sean muy importantes. Como ejemplo, en el Reino Unido en el año 1994 el gasto en el tratamiento de los pacientes politraumatizados se estimó en 20 millones de libras16.
Durante el traslado de estos pacientes al hospital se procedió a la intubación del 8,3%, porcentaje que aumentó a casi el 60% al llegar al destino. Éste podría ser uno de los puntos que podrían intentar mejorarse.
Llama la atención la heterogeneidad en la evaluación y aplicación de los primeros tratamientos en Urgencias, como se pone de manifiesto ante la ausencia de registro en la historia clínica de constantes importantes como puede ser la frecuencia cardíaca (22%), la escala de Glasgow (14%), la frecuencia respiratoria (75%), la saturación de oxígeno (55%), si bien se monitorizan sistemáticamente estos parámetros, o la temperatura, que no se recogió en la historia en ningún caso, a pesar de tener una importante repercusión a nivel cardíaco, vascular, en la cascada de la coagulación y en la función plaquetaria2. Tampoco se observan protocolos de evaluación y tratamiento precoz específicos como el ATLS (Advanced Trauma Life Suport).
La media de días de ingreso en UCI fue de 13,5, mayor que la de otros centros de referencia internacionales, que se situaron entre los años 1995 y 2000 entre los 5 y 7 días15,16. Frente a este dato hay que señalar que el 12,5% se trasladaron a planta antes de las primeras 24 horas, y que los pacientes que son intervenidos por el servicio de Neurocirugía (17%) pasan el período posoperatorio en la UCI.
En la muestra hay 21 pacientes fallecidos, 17 varones (81%) y 4 mujeres (19%), proporcionales al número de individuos de cada género en la muestra global. Entre las causas de los traumatismos en los pacientes fallecidos, un 81% tuvieron relación directa con el tráfico (el 43% de accidentes de tráfico y el 38% de atropellos; el 32% de las personas atropelladas fallecen). Durante el año 2001 la cifra de pacientes fallecidos en nuestro país en accidentes de tráfico fue de 5.696, siendo la principal causa de muerte entre las edades de 15 y 34 años, provocando el fallecimiento de 1.878 varones y 452 mujeres en este grupo de edad (Instituto Nacional de Estadística).
Analizando el momento en el que se produjo la muerte, un 29% aconteció en las primeras 24 horas, suponiendo el 66% de las muertes en las primeras 48 horas, porcentaje mayor que el referido en otras series (49%)14. Todos los pacientes fallecidos en las primeras 24 horas tenían una puntuación en la escala de Glasgow menor de 6, todos presentaban una frecuencia cardíaca mayor de 110 y el 66% mostraba contusión pulmonar. Las principales causas de mortalidad en las primeras horas suelen ser lesiones incompatibles con la vida producidas por el traumatismo, pérdida masiva de sangre y complicaciones9, por lo que las medidas para evitar la muerte van encaminadas a combatir o reponer las pérdidas sanguíneas y solucionar los problemas respiratorios. La inclusión de los protocolos de actuación como el del Colegio Americano de Cirujanos, ATLS, ha demostrado ser efectiva para disminuir la mortalidad17-19 y podría ser de utilidad. En los pacientes que fallecen posteriormente (un 70% de los fallecidos en nuestra serie) las principales causas son complicaciones inflamatorias y sistémicas, sobre todo pulmonares2,9, lo cual queda reflejado en el aumento de complicaciones sistémicas de este grupo de pacientes en nuestra muestra: shock en el 87%, SRIS en el 73%, contusión pulmonar en el 93%, SDRA en el 60% e infección pulmonar en el 40%. Como se ha señalado en numerosas ocasiones en la literatura2,4-9,20-22, las complicaciones inflamatorias sistémicas se ven incrementadas en frecuencia y agravadas cuando no se estabilizan precozmente las fracturas de los huesos largos. A este respecto es necesario mejorar los métodos de estabilización empleados en los pacientes de la serie, intentando eliminar las tracciones transesqueléticas y fomentar la estabilización con fijación externa provisional o la síntesis definitiva según el estado del traumatizado.
Del total de los pacientes fallecidos, un 24% fue diagnosticado de TCE leve según la escala de Glasgow. En ellos la lesión más frecuente fue la de la cavidad torácica, con un 85% de frecuencia de contusión pulmonar. Este hecho, sumado a las complicaciones inflamatorias e infecciosas, pudo desencadenar el fatal desenlace.
En cuanto a los tratamientos quirúrgicos aplicados, la cirugía del aparato locomotor fue la más frecuente (el 33% de los pacientes). La demora media en la síntesis quirúrgica de las fracturas fue de 9,3 días (rango 1-70), poniendo de manifiesto la no utilización de los protocolos de estabilización precoz en las primeras 24 horas, como el Early Total Care, que consiste en la estabilización quirúrgica mediante métodos de tratamiento definitivos como el enclavado endomedular en el caso de las fracturas de fémur, o Damage Control Orthopaedic Surgery (Cirugía Ortopédica de Control de Daños), consistente en la estabilización temporal de las fracturas mediante fijación externa en los pacientes más graves, para en un segundo tiempo proceder a la estabilización definitiva6-8,20,22. Estos protocolos están siendo utilizados en los centros monográficos europeos y norteamericanos desde hace ya varios años, y han demostrado disminuir la morbilidad y mortalidad de estos pacientes, ya que limitan la respuesta inflamatoria y la aparición de complicaciones locales y sistémicas4-8,20,22.
En nuestra muestra este aspecto es de especial relevancia, particularmente en huesos largos como el fémur o en la fractura de pelvis. De 20 fracturas de fémur, sólo 3 fueron estabilizadas quirúrgicamente en las primeras 24 horas mediante placas o fijación externa. En 11 se colocó una tracción transesquelética, método que debería ser abandonado en este tipo de pacientes porque aumenta considerablemente la aparición de complicaciones como la insuficiencia respiratoria, las complicaciones infecciosas, el uso de opiáceos y las complicaciones locales de las fracturas, frente a la estabilización quirúrgica precoz5. Hasta en 5 casos se optó por un método conservador o de no actuación quirúrgica de ningún tipo en la urgencia. En los cinco casos en los que el tratamiento de urgencia fue sustituido posteriormente por uno definitivo (fueron cambios de tracción transesquelética a enclavado endomedular [4 casos] y placa tipo DHS [1 caso]), el cambio se realizó en los días 2, 6, 10, 12 y 44 tras el traumatismo. Según la literatura debemos evitar someter a este tipo de pacientes a una intervención entre el 2.° y 5.° días, debido a las repercusiones sistémicas de tipo inflamatorio que produce la cirugía en este periodo2,4,6-8,20,22.
El sangrado en una fractura de pelvis puede ser de 500-2.000 ml o más21. En nuestra muestra hubo 40 fracturas de pelvis (el 33% de los pacientes), realizándose 6 embolizaciones y 5 estabilizaciones mediante fijador externo. Otros estudios22 señalan que en los pacientes politraumatizados con lesión del anillo pélvico y sangrado retroperitoneal está indicada una estabilización pélvica, ya que la causa más común de sangrado en un traumatismo no penetrante es la fractura pélvica; en aquellos casos en los que persiste la hemorragia se indican la angiografía y embolización, aunque la mayoría de los sangrados no son de origen arterial sino venoso, o procedentes de los extremos de la fractura22. Sorprende que en la muestra estudiada haya mayor número de embolizaciones que de estabilizaciones con fijador externo siendo en teoría un segundo escalón terapéutico, más aún en nuestro hospital, ya que el radiólogo intervencionista está de guardia localizada.
Los datos presentados hasta ahora ponen de manifiesto la necesidad de establecer una mayor fluidez en la coordinación entre los servicios de Urgencias de Traumatología y la UCI, y la necesidad de una mayor implicación del servicio de Traumatología en la evaluación y el tratamiento iniciales de estos pacientes.
En las escalas de valoración del paciente politraumatizado no se encuentran apenas diferencias entre los valores de todos los pacientes fallecidos en función del momento en el que se produce la muerte (tabla 4). La distinción entre el uso del ISS y del NISS, cuya principal diferencia es que el NISS permite tener en cuenta dos lesiones diferentes en la misma área del cuerpo, es evidente en nuestros resultados; el 56% presenta mayor puntuación NISS que ISS. Otros autores señalan que hasta en un 61% de las ocasiones en las que existe discrepancia entre el ISS y el NISS son las lesiones del aparato locomotor las principales responsables11, siendo el NISS un mejor factor pronóstico cuando la puntuación es alta23. Greenspan et al10 observaron que la "dosis letal 50" del ISS para pacientes politraumatizados de 24 a 44 años es de 40, mientras que si el paciente es mayor de 65 años se reduce a la mitad. En nuestra muestra, un 12,5% presenta un ISS mayor de 41 y un 27,5% un NISS mayor de 41; estos porcentajes son superiores a los presentados por Lavoie et al23, y se pueden justificar porque nuestra muestra la constituyen sólo pacientes ingresados en UCI, por lo que presentan a priori una mayor gravedad.
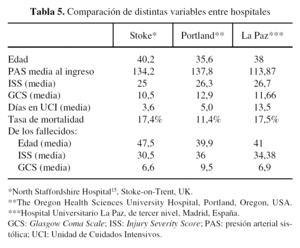
La tabla 5 compara los resultados de esta serie con los de un estudio previo15 que incluye dos centros, uno europeo y otro norteamericano, realizado en 1995 y 1996, cuyos criterios de inclusión fueron un ISS > 15 y no fallecer en la sala de Urgencias. La principal diferencia que se pone de manifiesto es la mayor estancia media en UCI en nuestro hospital, hecho ante el que hay que tener en cuenta que todos nuestros pacientes permanecieron al menos un día en este servicio.
Nuestras conclusiones son cinco:
1. Salvo por la alta incidencia de traumatismos por arma blanca o de fuego en otros centros, la gravedad y las características de los pacientes ingresados en el hospital son equiparables a las que se producen en dichos centros.
2. Existen algunos puntos en la evaluación inicial de los pacientes que podrían ser mejorados, como son el registro escrito sistemático de datos como la frecuencia respiratoria, la frecuencia cardíaca o la temperatura.
3. La aplicación de protocolos de evaluación y tratamiento iniciales, como el ATLS, y la mayor coordinación de las diferentes especialidades podría mejorar la atención de estos pacientes. En concreto, es necesaria una mayor implicación del servicio de Traumatología en la evaluación y el tratamiento inicial del paciente politraumatizado, específicamente en el diagnóstico y la estabilización precoz, provisional o definitiva, de las fracturas de huesos largos y las fracturas de pelvis en pacientes que lo requieran.
4. Los criterios a la hora de proceder a los tratamientos definitivos de las fracturas de huesos largos en este tipo de pacientes no están claramente definidos en nuestro hospital. Existen grandes diferencias en cuanto a los procedimientos y tiempos de fijación en comparación con las recomendaciones establecidas en los centros de referencia.
5. Aunque no se han podido demostrar diferencias en cuanto a morbimortalidad de nuestros pacientes con respecto a la de otros centros debido a las características de este estudio, nuestro hospital podría beneficiarse del establecimiento de protocolos de actuación y organización de unidades multidisciplinarias para una atención de mayor calidad de estos pacientes.
AGRADECIMIENTOS
A la Unidad Docente de Cirugía Ortopédica y Traumatología del Hospital Universitario La Paz, por fomentar y facilitar la formación continuada de sus médicos especialistas en formación y por colaborar de forma activa en la consecución de este trabajo.
A la Unidad de Cuidados Intensivos del Hospital Universitario La Paz, en especial al Dr. Yus, por colaborar en la facilitación de los datos relacionados con los pacientes politraumatizados en nuestro hospital.
Declaración de conflicto de intereses
Los autores han declarado no tener ningún conflicto de intereses.
Correspondencia:
J. Payo Rodríguez.
Cirugía Ortopédica y Traumatología.
Hospital Universitario La Paz.
P.o de la Castellana 261.
28046 Madrid.
Correo electrónico: jpayor@hotmail.com
Recibido: junio de 2006.
Aceptado: noviembre de 2006.