Los tumores en la rótula son poco frecuentes. Suelen afectar a pacientes jóvenes y se presentan como dolor inespecífico en la rodilla.
El tumor de células gigantes (TCG) del hueso es un tumor benigno, pero localmente agresivo.
Aunque la localización alrededor de la rodilla es muy frecuente, llegando a ser de hasta el 40-60%, la afectación de la rótula se ha descrito clásicamente en la literatura como casos aislados.
Presentamos el caso de un varón de 19 años de edad, que acude a nuestra consulta presentando clínica meniscal. En el estudio radiológico se descubre de forma incidental una lesión lítica en la patela.
Tras el estudio mediante resonancia magnética nuclear (RMN), se confirma el carácter benigno de la lesión, y en el mismo acto quirúrgico extraemos una biopsia incisional de la rótula.
El estudio histológico confirma la sospecha de TCG, por lo que en un segundo tiempo quirúrgico se realiza el tratamiento definitivo.
El paciente a los 56 meses de la intervención está asintomático y libre de enfermedad.
Patellar tumours are rare. They typically appear in young patients, and present with a non-specific pain in the knee.
Giant cell tumour (GCT) are benign, but locally aggressive.
Although they are usually found around the knee (40-60%), those affecting the patella have been classically described in the literature as uncommon.
We describe the case of a 19 year old male complaining of pain in his knee, whose clinical examination suggested a meniscal tear. Plain radiological examination, as well as MRI, revealed a well circumscribed lytic lesion within the patella.
The patient underwent arthroscopic surgery, during which an incisional biopsy was performed.
Following pathology reports, which confirmed the suspected GCT, definitive surgery was performed.
At 56 months after the surgery the patient remains asymptomatic and free of disease.
Los tumores en la rótula son raros y suelen afectar a pacientes jóvenes, siendo frecuentemente benignos, en una proporción del 70%1,2, siendo el osteosarcoma con un 6% el más frecuente maligno. Los más encontrados en esta localización son el tumor de células gigantes (TCG) y el condroblastoma1,2.
El TCG del hueso es un tumor benigno, pero localmente agresivo con un alto índice de recidivas de hasta un 65% de los casos y, la posibilidad de producir metástasis hasta en un 1-2% de ellos, fundamente en el pulmón y tras múltiples cirugías por diseminación hematógena3,4. Así mismo, puede malignizar a sarcoma hasta en un 5-10% de los casos, por lo que s considera un tumor de grado intermedio. La afectación de la rótula se ha descrito clásicamente en la literatura como casos aislados1,2.
Para el diagnóstico es fundamental la realización de una biopsia ósea1,2,4–10 y para decidir su tratamiento definitivo es importante determinar el estadiaje radiológico descrito por Campanacci et al.4 (tabla 1), teniendo también en cuenta el estadiaje radiológico de Enneking para los tumores benignos del tejido musculoesquelético11.
Estadiaje radiológico
| Grado i | Márgenes bien definidos y anillo esclerótico; cortical intacta |
| Grado ii | Lesión relativamente bien definida sin anillo esclerótico; hueso reactivo y expansivo sin romper la cortical. También incluye fractura patológica |
| Grado iii | Bordes mal definidos, patrón permeativo y rotura de la cortical con afectación de partes blandas |
El objetivo de dicho tratamiento es la desaparición del tumor con el menor índice de recurrencias, y que consiga una función óptima y precoz5,7,9. En la actualidad, se propone el curetaje intensivo con fresa de alta velocidad, uso de adyuvantes químicos o térmicos, y relleno con injerto óseo o polimetilmetacrilato (PMMA) incluso en algunos casos Campanacci grado iii7–9.
Exponemos este caso por la anecdótica afectación patelar del TCG, su diagnóstico incidental y para descartar la necesidad de un tratamiento meticuloso para evitar las recidivas.
Caso clínicoPaciente varón de 19 años de edad, que acude a nuestras consultas presentando gonalgia derecha de meses de evolución tras traumatismo indirecto.
A la exploración el paciente presenta signos positivos de rotura de menisco interno, sin dolor a la palpación y movilización de la rótula.
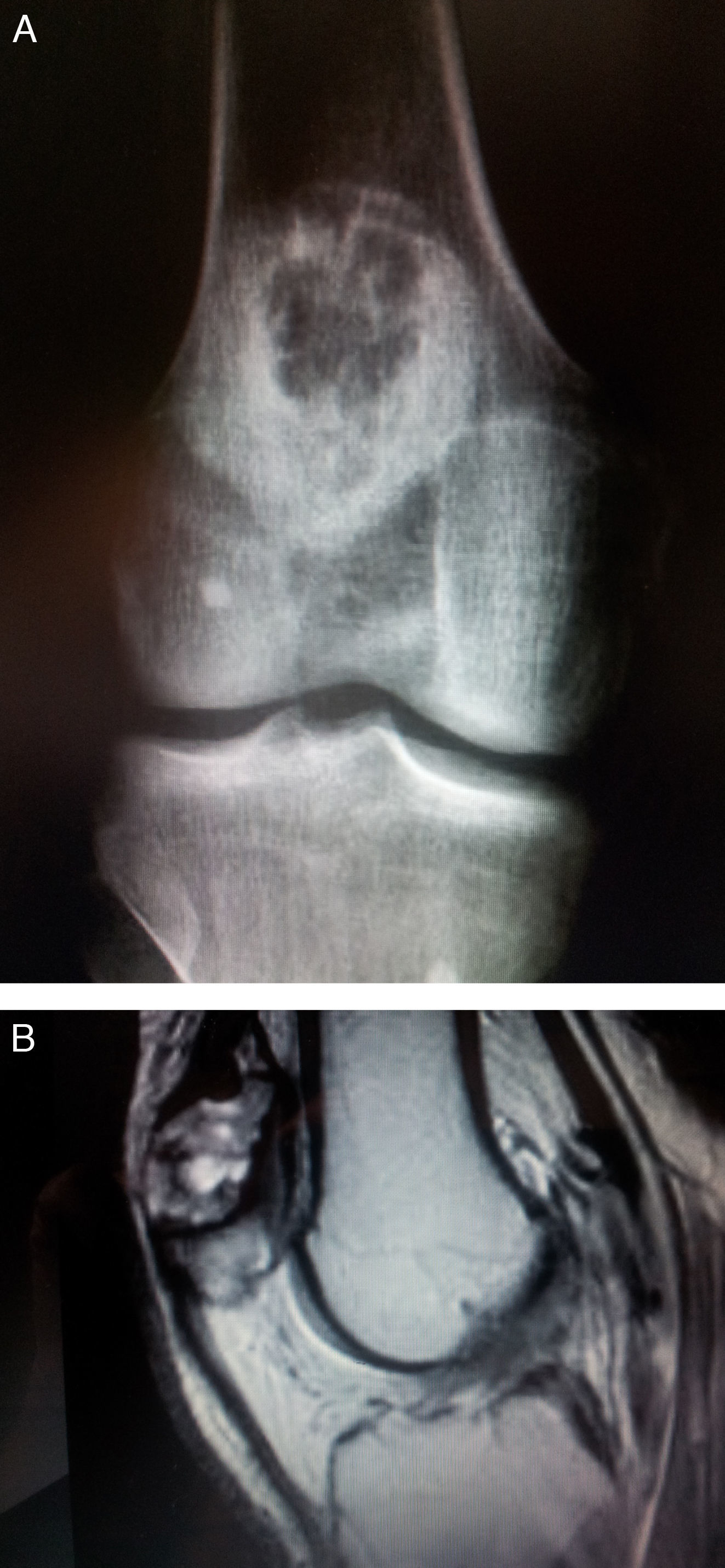
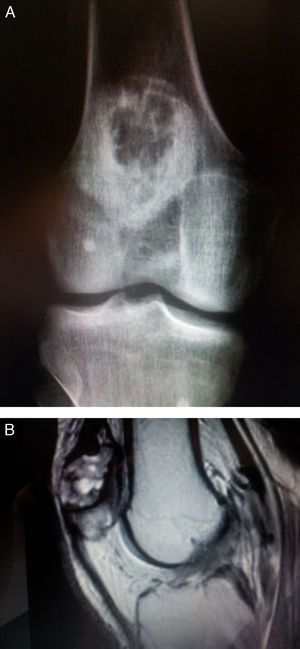
En el estudio radiológico se observa una lesión lítica excéntrica, bien delimitada y con anillo esclerótico que ocupa los 2/3 superiores de la rótula (Campanacci grado i) y Enneking estadio i (latente) (fig. 1A).
El estudio mediante resonancia magnética nuclear (RMN) nos informa de una lesión de baja a moderada intensidad en las ponderadas en T1 y heterogénea en las ponderadas en T2 (fig. 1B), que ocupa los 2/3 superiores de la rótula sin invadir la cortical ni el cartílago articular, lo que confirma el carácter benigno de la lesión, así como una rotura en zona roja del cuerno posterior del menisco interno.
Tras dicho diagnóstico, se procede a pedir la analítica para determinar el calcio y el fósforo séricos, que son normales, descartando un hiperparatiroidismo primario que podría asociarse a un tumor pardo.
Se realiza en un primer tiempo una artroscopia de rodilla, en la que se observa un cartílago rotuliano íntegro, así como una desinserción del CPMI que es suturada mediante 2 anclajes. Tras cerrar los portales artroscópicos, se procede a una biopsia incisional de la rótula mediante una broca de 2,5 y obtención de tejido con cucharilla.
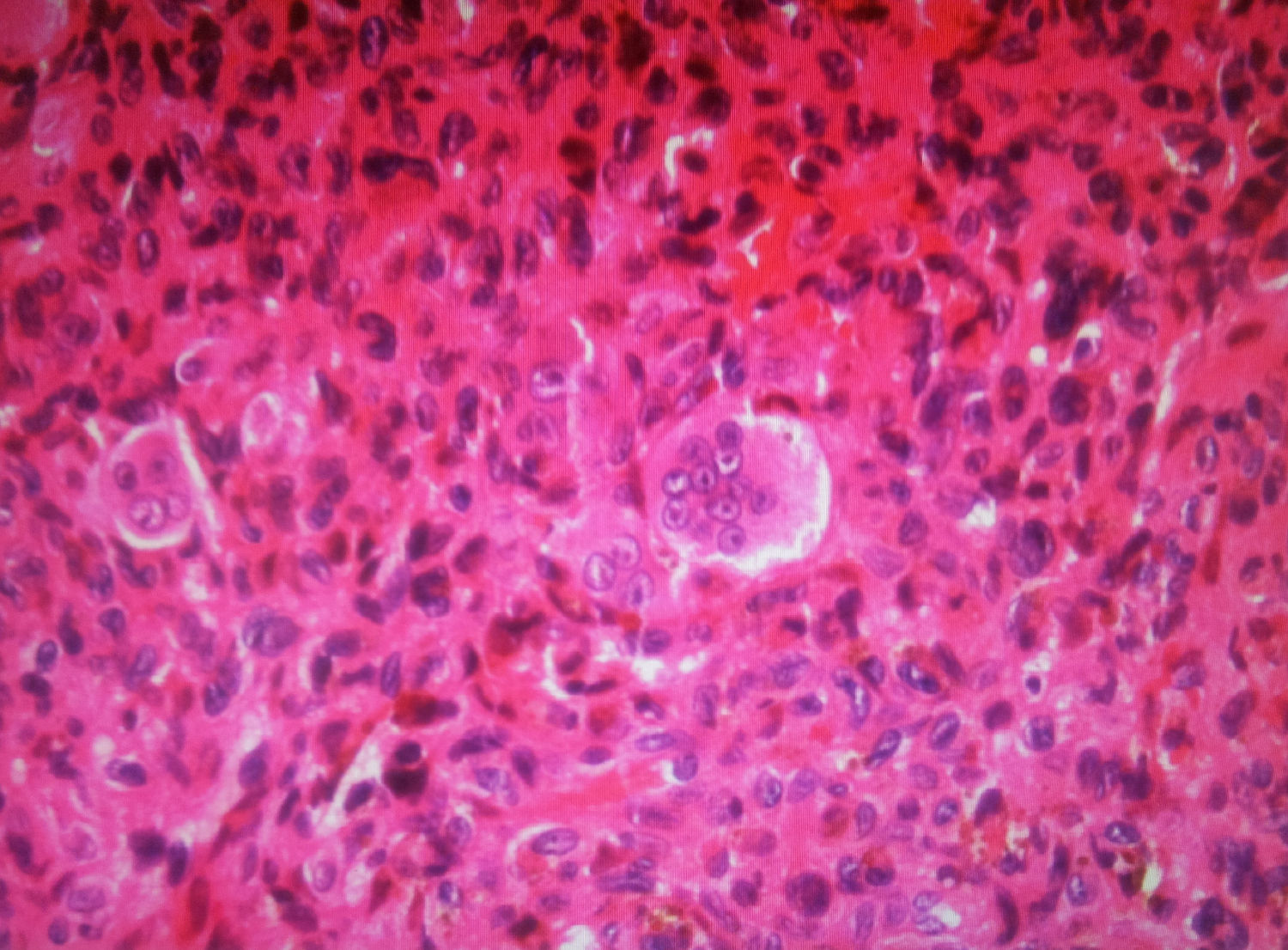
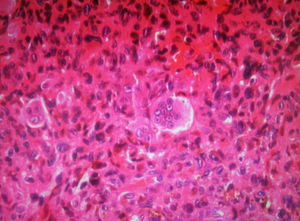
Con la confirmación histológica (fig. 2), se procede a la realización de gammagrafía ósea para descartar el carácter multicéntrico de algunos de estos tumores, sobre todo en localizaciones atípicas, así como una radiografía de tórax, que nos excluya la posibilidad de metástasis pulmonar.
Tras 2 semanas en descarga y limitación del balance articular a 0-90° debido a la sutura meniscal, se procede a la cirugía definitiva.
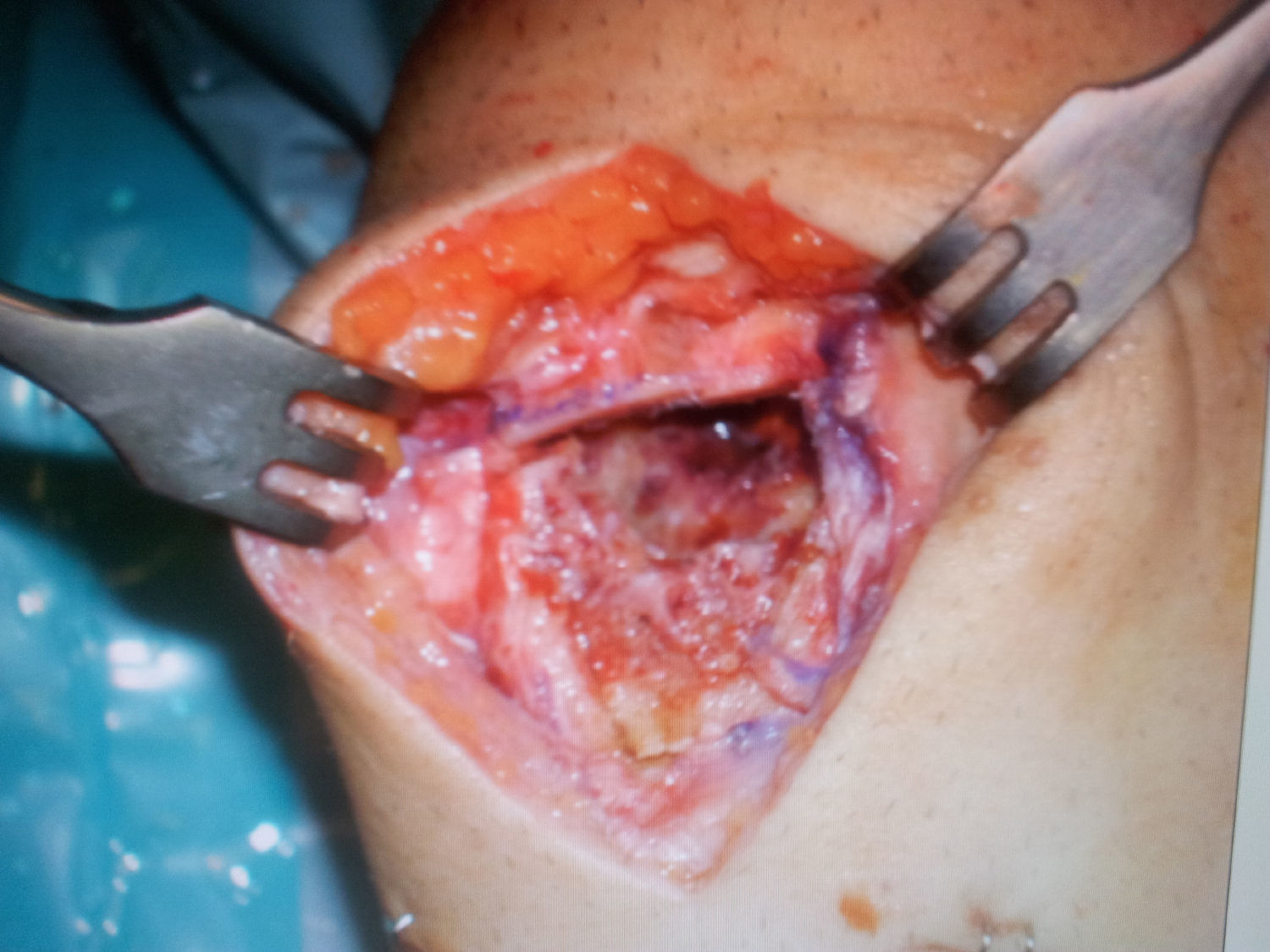
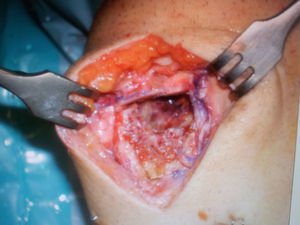
Se realiza un curetaje intensivo con una amplia ventana anterior mediante la cual se extirpa con cuchara el tejido, que se envía a anatomía patológica (fig. 3).
Posteriormente, se completa el curetaje con fresa de alta velocidad y tras proteger las partes blandas circundantes, se aplica fenol con una torunda estéril durante 5min. Seguidamente, neutralizamos dicho compuesto con un lavado con alcohol y abundante suero salino. Tras obtener injerto de cresta ilíaca del paciente, se procede al relleno de la cavidad y refuerzo mediante cerclaje con cinta de PDS.
El paciente es inmovilizado con una férula de yeso inguino-pédica durante 3 semanas y en descarga, realizando posteriormente rehabilitación durante 2 meses.
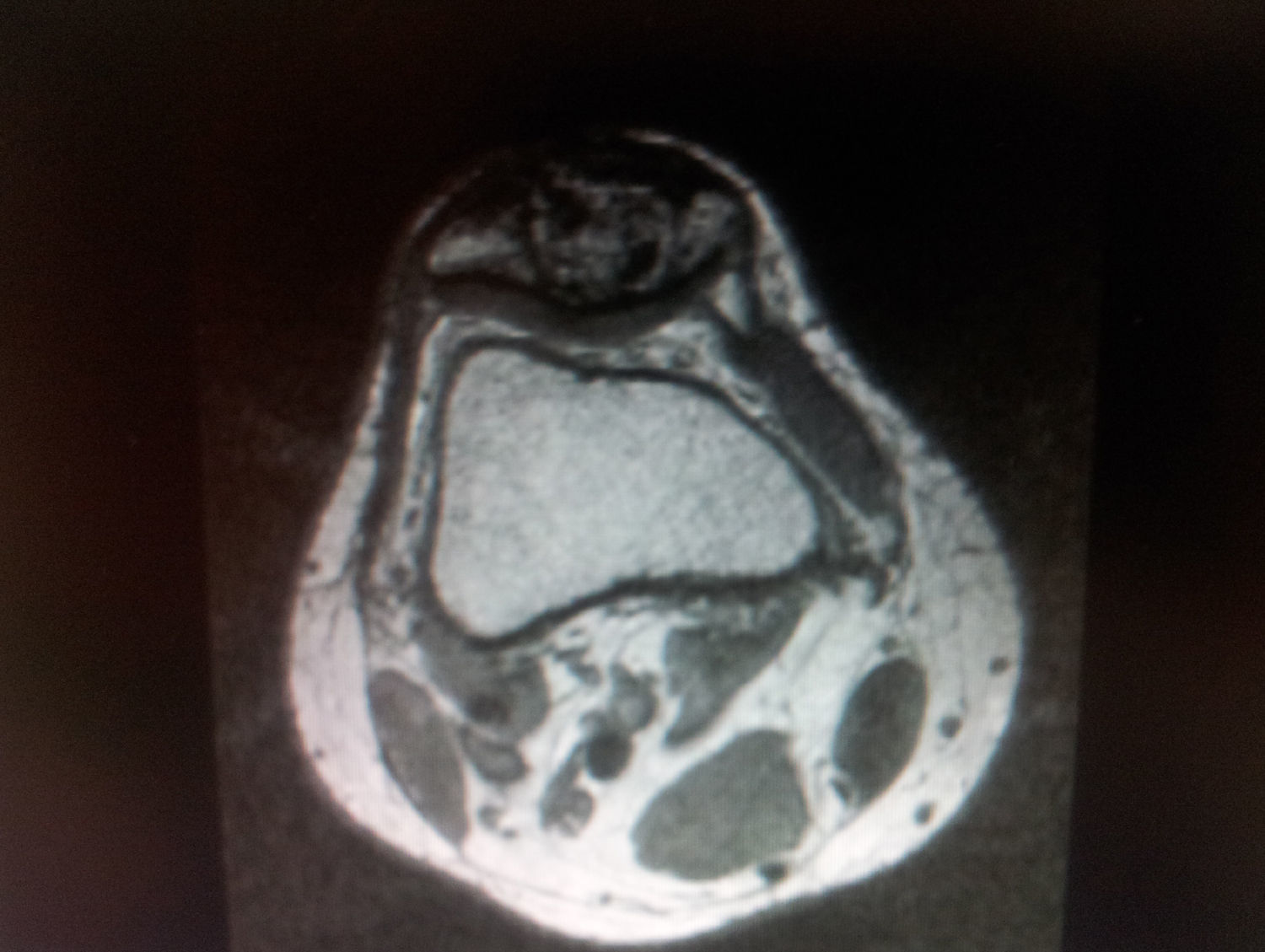
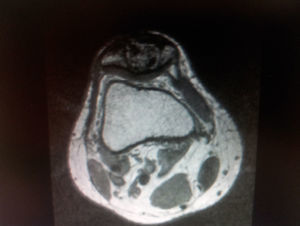
A los 15 días se retiran los puntos sin observar focos de necrosis en la herida quirúrgica, realizando seguimiento en consultas a las 6 semanas, 4 meses y posteriormente cada año. Se realizó radiografía de tórax al año, que descartó la presencia de metástasis, así como radiología y RMN de control anual sin signos de recurrencia del tumor (fig. 4).
A los 56 meses de la intervención, el paciente continúa asintomático y libre de enfermedad.
DiscusiónLos tumores en la rótula son raros. Mercuri et al.1 en su serie en 2001 hacen una revisión bibliográfica desde 1900 hasta 2000 y encuentran 384 pacientes descritos como casos aislados.
Los más frecuentes son el TCG y el condroblastoma con un porcentaje del 33 y 16% respectivamente.
Se presentan clínicamente como dolor inespecífico en la rodilla, y en el estudio radiológico son lesiones radiotransparentes y con carácter excéntrico, por ello recomiendan la realización de una radiografía AP y lateral de rodilla en pacientes con dicha sintomatología1,2.
Aunque como hemos dicho antes, el TCG es el más frecuente en la patela, en las grandes series de dicho tumor es anecdótica la afectación de la rótula3–7,9,12,13.
El diagnóstico se hace por una clínica de dolor inespecífico en la rodilla en un paciente joven1,2, a diferencia de nuestro caso que presentaba sintomatología meniscal con relación a un traumatismo previo, y cuyo descubrimiento fue un hallazgo radiográfico casual.
El estudio radiológico nos descubre una lesión lítica de carácter excéntrico y expansivo, con márgenes mejor o peor definidos, clasificándola según el estadiaje de Campanacci et al.4 para determinar su grado de agresividad (tabla 1). Se han observado niveles líquidos en el tumor que se ha considerado secundario a un componente de quiste óseo aneurismático (QOA)10.
Se debe ampliar el estudio con una RMN o TC, para determinar si existe afectación de las partes blandas o articular, así como con una analítica con calcio y fósforo séricos para descartar un hiperparatiroidismo primario que podría asociar un tumor pardo1,2,4,5,8,14. Está indicada la realización de una gammagrafía ósea para descartar la afectación multicéntrica que puede12,15 aparecer en este tumor.
La realización de una biopsia ósea es la prueba fundamental para confirmar el diagnóstico histológico previamente a la cirugía definitiva5,7,9,16. Puede hacerse mediante punción por biopsia con trocar, recomendada en localizaciones de difícil acceso quirúrgico16, pero que puede no obtener la cantidad de tejido necesario para el diagnóstico, o mediante biopsia incisional, como en nuestro caso.
Wutz8 en su artículo recomienda la realización de una biopsia ósea intraoperatoria, y esperar a la confirmación histológica antes de decidir el tratamiento a realizar.
Mercuri et al.1 hablan de las controversias en la obtención de la biopsia, prefieren los cortes congelados, pero insisten en la posibilidad de contaminación. La obtención con aguja puede contener escaso tejido y recomiendan la biopsia incisional en los que existan dudas diagnósticas, siempre teniendo mucho cuidado de no afectar a la patela, tendón del cuádriceps, cavidad articular y membrana sinovial, para evitar su diseminación hematógena.
Otros autores como Manjula et al.16 recomiendan la aspiración con aguja para el diagnóstico de los TCG de localización inusual.
Los intentos de correlacionar la histología del tumor con su comportamiento han sido inviables, y muchos autores coinciden en que la gradación del TCG carece de utilidad, ya que la predicción de la evolución basada en su aspecto histológico es imposible. Los autores clásicos describen 3 grados según la histología17 (tabla 2).
Grados histológicos
| Grado i | Densa capa de células gigantes con más de 100 núcleos cubriendo casi todo el tejido tumoral |
| Grado ii | Disminución considerable del número de células y del número de núcleos de las mismas. Las células mononucleares presentan cierto grado de pleomorfismo |
| Grado iii | Las células gigantes están muy disminuidas en número, aumento de células mononucleares pleomórficas |
A principios de siglo se consideraba un tumor muy agresivo, por lo que se realizaba una resección radical que fundamentalmente se basaba en la amputación de la extremidad5,18,19. Fue Blodgood en 1912 el primer autor en proponer el curetaje con injerto para el tratamiento del TCG, obteniendo un índice de recurrencias de un 40-60%, que llegaban hasta el 85% en los casos que afectaban a la mano. En una revisión realizada en 2008 por el grupo alemán de tumores, Ghet no puede determinar los factores de presentación de tumor que nos indiquen mayor agresividad, por lo que recomienda prioritaria la preservación de la articulación7.
Actualmente, la tasa de recidivas varía desde un 27-50% en los casos que se realiza un curetaje simple con o sin relleno de injerto7–9.
El curetaje intensivo consiste en la realización de una amplia ventana ósea para exponer el tumor, curetaje con fresa de alta velocidad, uso de adyuvantes que aumenten los márgenes de resección (1,5-2mm en tejido esponjoso y 0,5 en cortical) y relleno de la cavidad con injerto óseo o PMMA3,5–9,13,20. Es fundamental la protección de las partes blandas y tejidos adyacentes cuando se utilizan estos compuestos adyuvantes para evitar las complicaciones debidas a la necrosis que producen7,9. En cuanto al tipo de adyuvantes, estos pueden ser químicos como el fenol y la crioterapia con nitrógeno líquido y térmicos como el PMMA. El fenol fue introducido por McDonald et al. en 198621, obteniendo una disminución en la tasa de recurrencias de un 50 a un 25%. La crioterapia22 se relaciona con un bajo índice de recurrencias que varía entre un 11 a un 36%. Sin embargo, se le ha atribuido una alta tasa de complicaciones como la necrosis de las partes blandas, Por ello, en nuestro caso, utilizamos el fenol como adyuvante. Debido a la juventud de nuestro paciente y valorando el tratamiento realizado por Puri et al.13 en niños y adolescentes, decidimos el relleno de la cavidad con injerto autólogo de cresta ilíaca, dejando para una posible recurrencia el uso del PMMA.
El seguimiento posquirúrgico de estos pacientes tiene que ser cuidadoso con revisiones a las 6 semanas, cada 4 meses durante los primeros 2 años, cada 6 meses hasta los 5 años y anualmente hasta los 10 años, realizándose una radiografía de tórax cada año7–9.
Nuestro paciente ha seguido dichas revisiones sin signos de metástasis ni recurrencia, y a los 56 meses está asintomático y libre de enfermedad, siendo un resultado excelente si lo comparamos con las últimas series publicadas, que encuentran una tasa de recidivas de entre un 27-50%7–9, lo que apoya la necesidad de un tratamiento meticuloso como el realizado para evitar las recurrencias de esta lesión.
ConclusionesAnte una lesión lítica en rótula, deberíamos pensar en un TCG y practicar una biopsia para confirmarlo. El curetaje intensivo asociado con fenol y relleno de la cavidad con injerto óseo, ha demostrado ser efectivo en el presente caso.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.