Las fracturas de tobillo presentan una incidencia creciente en pacientes frágiles. La hospitalización representa el principal coste en su manejo, siendo mayor en ancianos, quienes habitualmente necesitan derivación a centros para convalecencia. Nuestro objetivo es determinar qué factores influyen en el consumo de recursos por ingreso (hospitalario y sociosanitario) en la osteosíntesis de las fracturas de baja energía de tobillo.
Material y métodoEstudio de cohortes retrospectivo sobre pacientes sometidos a osteosíntesis por fracturas de baja energía de tobillo. El resultado primario fue la duración de la hospitalización. Secundariamente, analizamos el retraso en la osteosíntesis y la necesidad de derivación a una institución sociosanitaria. Empleamos modelos de regresión múltiple lineal y logística para identificar los factores predictores relacionados con los pacientes, lesiones y tratamientos.
ResultadosAnalizamos 651 pacientes con una mediana de edad de 58años. La hospitalización mediana fue de 9días, predominando antes de la cirugía. En el análisis multivariable, una hospitalización más prolongada se asoció con: tratamiento antitrombótico (b=4,08), fractura-luxación (2,26), sufrimiento cutáneo (7,56), complicaciones (9,90) y alta a centro sociosanitario (5,56). El 17,2% de pacientes necesitó derivación a un centro sociosanitario, lo que se asoció con mayor edad (OR=1,10) y puntaje ASA≥III (6,96) en la regresión multivariable.
ConclusionesLa hospitalización se prolongó, en mayor medida, por la demora de la cirugía y en relación con fracturas-luxaciones, sufrimiento cutáneo y complicaciones. Los pacientes comórbidos y de edad avanzada necesitaron centros sociosanitarios más frecuentemente. La demora en la disponibilidad de esos centros retrasó el alta hospitalaria.
Ankle fractures are increasingly common in frail patients, with hospitalization being the principal cost driver, particularly for the elderly who often need referral to nursing facilities. This study aims to identify factors affecting resource utilization per admission (hospital and nursing) in the fixation of low-energy ankle fractures.
Materials and methodsThis retrospective cohort study examined patients undergoing fixation for low-energy ankle fractures. The primary outcome was the length of hospitalization. Secondary outcomes included delays in fixation and the need for referral to a nursing institution. Multiple linear and logistic regression models were used to determine predictors related to patient demographics, injury characteristics, and treatment.
ResultsWe analyzed 651 patients with a median age of 58years. The median hospitalization duration was 9days, primarily before surgery. Extended hospitalization was associated with antithrombotic treatment (b=4.08), fracture-dislocation (2.26), skin compromise (7.56), complications (9.90), and discharge to a nursing center (5.56). Referral to a nursing facility occurred in 17.2%, associated with older age (OR=1.10) and an ASA score ≥III (6.96).
ConclusionsProlonged hospitalization was mainly due to surgical delays and was related to fracture-dislocations, skin compromise, and complications. Older and comorbid patients were more likely to need nursing facilities, and delays in these facilities’ availability contributed to extended hospital stays.
Las fracturas de tobillo son lesiones muy frecuentes, representando el 10% de todas las fracturas y la segunda causa de hospitalización y cirugía por fractura tras las de cadera. La incidencia de estas lesiones se ha incrementado en las últimas décadas, particularmente en población de edad avanzada1-4. La estabilización quirúrgica de las fracturas de tobillo en pacientes frágiles influye positivamente en su supervivencia. Sin embargo, lo hace a expensas de un riesgo incrementado de complicaciones, lo que se considera aceptable5,6. Paralelamente, el consumo de recursos se incrementa en pacientes de mayor edad y con más comorbilidades7,8.
La hospitalización representa el principal coste en el tratamiento de las fracturas de tobillo, con un predominio claro de la duración de la hospitalización preoperatoria, sobre lo que influyen factores tanto médicos como organizativos9,10. Muchos pacientes, habitualmente aquellos con un perfil basal más deteriorado, solicitarán convalecencia en una institución sociosanitaria tras la hospitalización, lo que supondrá un estrés añadido a la economía sanitaria11-13.
El objetivo principal del presente trabajo es conocer qué factores influyen en la duración de la hospitalización por osteosíntesis de fracturas de tobillo de baja energía. Secundariamente, investigaremos qué factores se asocian a un retraso del tratamiento quirúrgico y a la necesidad de derivación a una institución sociosanitaria tras la hospitalización. Hipotetizamos que un deterioro en las características basales de los pacientes, junto con la presencia de lesiones más severas que requieren tratamientos más complejos, están relacionados con un mayor consumo de recursos.
Material y métodoEl presente estudio de cohortes retrospectivo fue aprobado por nuestro Comité de Ética en la Investigación Clínica (número de referencia PR(ATR)397/2017) y su redacción se adaptó a la declaración STROBE. Todos los pacientes fueron intervenidos en un único hospital público y universitario de tercer nivel durante el periodo noviembre de 2009 a abril de 2019. Tomamos los casos de una base de datos empleada en una publicación previa, en que se incluyó a pacientes esqueléticamente maduros (edad ≥15años) sometidos a osteosíntesis por fracturas maleolares de baja energía (AO/OTA segmento 44)14. Según protocolo hospitalario, todos ellos ingresaron a la espera de tratamiento quirúrgico. Para el presente análisis se excluyó a los pacientes que ocupaban previamente residencias u otras instituciones sociosanitarias.
La variable dependiente (resultado) «hospitalización» fue definida como el periodo de tiempo en días transcurrido desde el ingreso hasta el alta hospitalaria. La variable «retraso en la osteosíntesis» se definió como el periodo en días desde el ingreso hasta la fijación de la fractura, correspondiendo a la hospitalización preoperatoria. El «alta a una institución sociosanitaria» se definió como la derivación para convalecencia a un centro residencial público o privado en pacientes que no ocupaban previamente instituciones de este tipo, que habían sido excluidos.
Recogimos variables independientes relacionadas con las características basales de los pacientes, sus lesiones y los tratamientos aplicados (tabla 1). Para mejorar el rendimiento del análisis, decidimos testar un número modesto de predictores cuya validez estaba respaldada por la bilbiografía disponible.
Definición de predictores y descripción de la muestra
| Predictores | Resultadosa |
|---|---|
| Edad: edad en años cumplidos en el momento del ingreso para tratamiento de la fractura | 58 (28) |
| ASA: American Society of Anesthesiologists Physical Status Classification System | |
| I: paciente sano | 208 (32,0) |
| II: enfermedad sistémica leve | 319 (49,0) |
| III/IV: enfermedad sistémica severa / amenaza constante para la vida | 124 (19,0) |
| Tratamiento antitrombótico: tratamiento en curso con clopidogrel, cumarinas o nuevos anticoagulantes orales (NACO) | 38 (5,8) |
| Fractura abierta: herida en relación con cualquier foco de fractura | 25 (3,8) |
| Fractura-luxación: incongruencia significativa en la articulación del tobillo en el momento de la fractura que requiere de maniobras de reducción durante el manejo inicial | 149 (22,9) |
| Sufrimiento cutáneo preoperatorio: contusión o abrasión severas, ampollas o necrosis | 144 (22,1) |
| Retraso en la osteosíntesis: días transcurridos desde el ingreso hasta la osteosíntesis | 5 (6) |
| Fijación de la fractura: | |
| Unimaleolar: síntesis del peroné o la tibia | 307 (47,2) |
| Bimaleolar: tanto el peroné como la tibia son sintetizados | 344 (52,8) |
| Complicaciones durante el ingreso: complicaciones locales postoperatorias o médicas que requieren manejo específico médico o quirúrgico | 95 (14,6) |
| Alta a una institución sociosanitaria: derivación a un centro residencial público o privado al alta hospitalaria | 112 (17,2) |
Las radiografías y los registros médicos de cada caso fueron evaluados en una sola ocasión por un solo investigador. Los datos se recopilaron en formularios y posteriormente fueron introducidos en una base de datos en formato Microsoft Excel. Se aplicaron reglas de validación en la entrada y la base de datos fue sometida a un doble proceso de depuración. Los casos con pérdida de datos para cualquiera de las variables estudiadas fueron excluidos en el análisis definitivo. Para verificar la aleatoriedad en la pérdida de datos, se realizaron runs tests sobre la variable edad de los sujetos eliminados.
Para maximizar la potencia estadística, incluimos todos los sujetos elegibles de nuestra base de datos. El análisis estadístico se realizó utilizando el software Stata 14.2 (StataCorp, EE.UU.). Inicialmente, llevamos a cabo un análisis descriptivo, representando las variables categóricas como recuentos y porcentajes y las variables continuas como medianas y rangos intercuartílicos, atendiendo a su distribución. Para comprobar la presencia de diferencias entre variables continuas, comparamos sus medias empleando la prueba t de Student. Calculamos los coeficientes de regresión lineal (b), sus intervalos de confianza al 95% (IC95%) y los valores de p asociados mediante regresión lineal múltiple para medir la asociación entre los predictores y los dos resultados continuos (hospitalización y retraso en la osteosíntesis). Para medir la asociación entre predictores y el resultado dicotómico (alta a una institución sociosanitaria) se calcularon las odds ratio (OR), sus intervalos de confianza al 95% (IC95%) y los valores de p mediante regresión logística multivariable. Inicialmente, se llevó a cabo un análisis univariable. Posteriormente, se generó un modelo parsimonioso que contenía todas las variables independientes estadísticamente significativas en ese modelo. Para el ajuste del modelo multivariable se utilizó una técnica de selección paso a paso hacia atrás (backward stepwise fitting). En cada paso se eliminó la variable con el mayor valor de p hasta que todos los valores de p fueron ≤0,20. La variable retraso en la osteosíntesis no fue testada para ninguno de los resultados continuos por ser estrictamente colineal con ellos. Las complicaciones se registraron indistintamente en un periodo previo y posterior a la cirugía, y la necesidad de alta a un centro sociosanitario se valoró solo una vez realizada la cirugía. Por tanto, ambas variables carecían de la precedencia necesaria para evocar causalidad sobre el retraso en la osteosíntesis, por lo que se excluyeron de ese análisis. Descartamos otras interacciones y factores de confusión. Se consideró estadísticamente significativo cualquier valor de p<0,05.
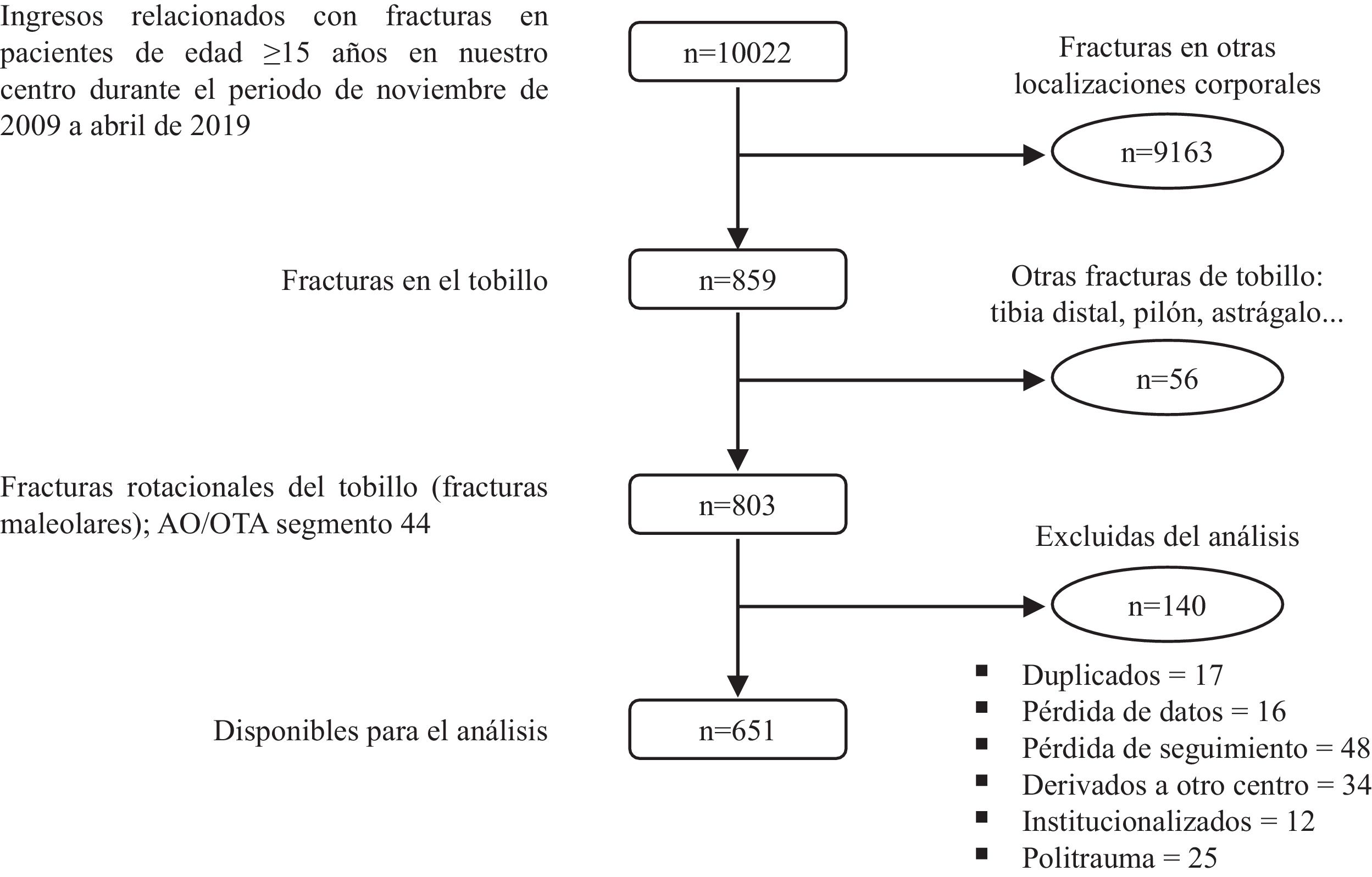
ResultadosSe identificaron 803 potenciales participantes, de los cuales 17 fueron eliminados por ser registros duplicados, 16 por pérdida de datos y 48 por pérdida de seguimiento. Las edades de los casos perdidos fueron completamente aleatorias (p=0,71), por lo que consideramos que la pérdida de estos datos no constituyó una fuente de sesgo. Treinta y cuatro pacientes fueron referidos a otros centros sanitarios, principalmente en relación con accidentes de tráfico y deportivos, y se excluyeron 25 casos politraumáticos, lo que podría haber sesgado ligeramente la muestra, ya que estas situaciones suelen darse en pacientes jóvenes. Se excluyó a 12 pacientes adicionales que ocupaban residencias antes de la lesión. Finalmente, disponíamos de 651 pacientes con una edad mediana de 58años (RIQ=28) para el análisis (fig. 1). La tabla 1 contiene una descripción de las variables independientes.
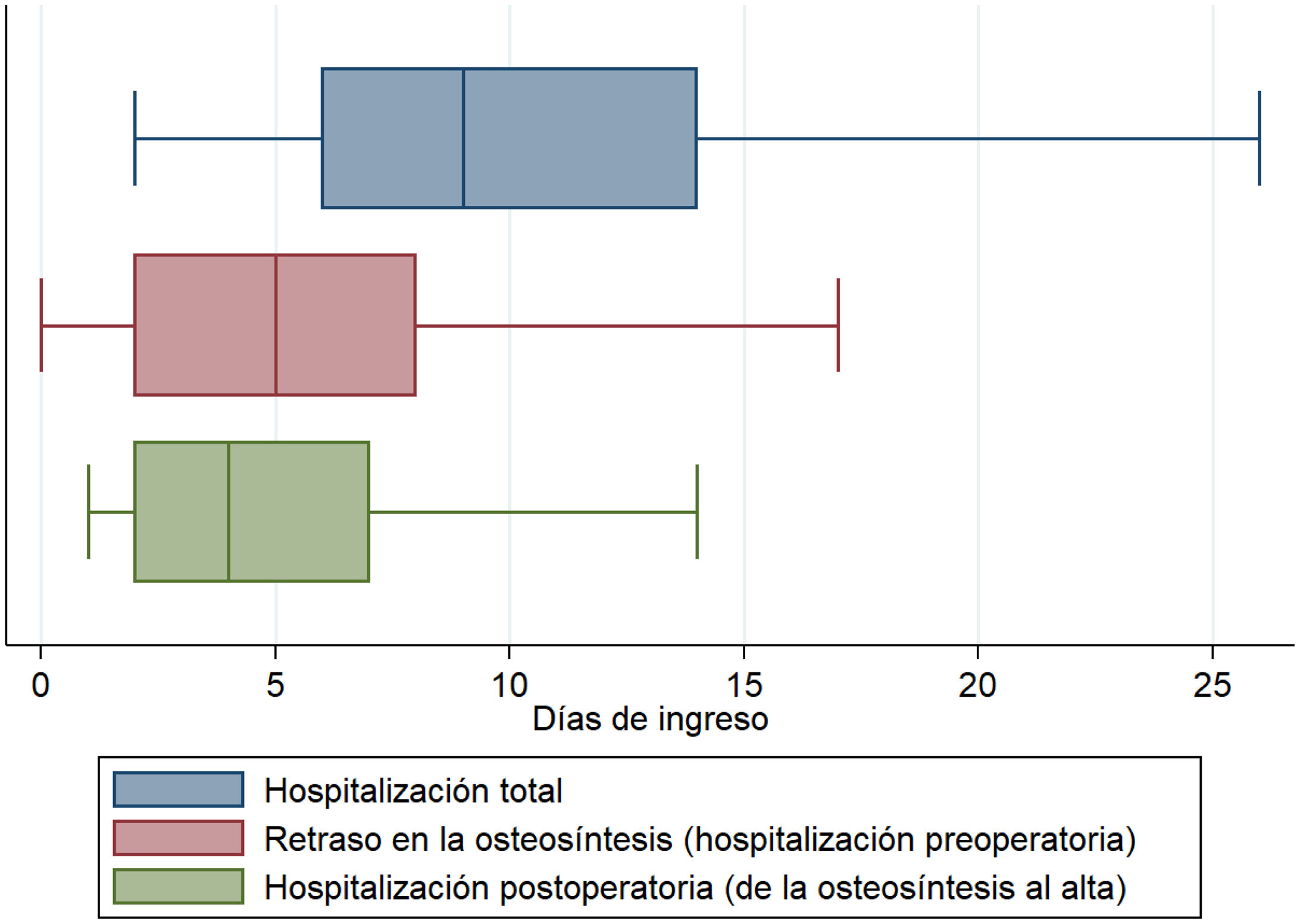
La mediana de hospitalización fue de 9días (RIQ=5) y del retraso de la osteosíntesis, de 5días (RIQ=6). La hospitalización preoperatoria (retraso en la osteosíntesis) predominó sobre la postoperatoria (media de 6,4 frente a 5,6 días; p=0,03) (fig. 2). Ciento doce pacientes (17,2%) fueron traslados a instituciones sociosanitarias al finalizar la hospitalización.
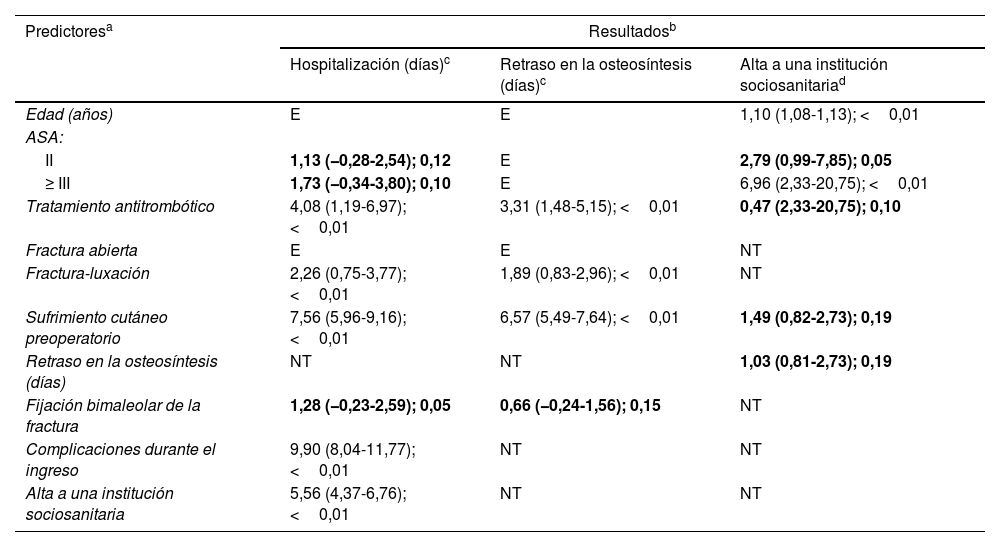
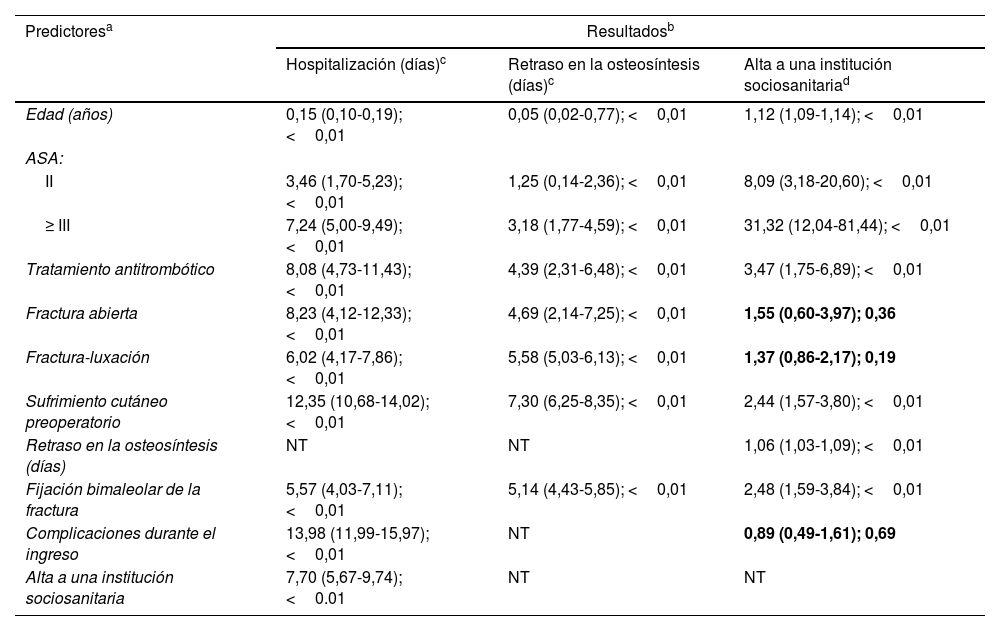
El análisis multivariable determinó que la hospitalización fue significativamente más prolongada en aquellos pacientes que recibían tratamiento antitrombótico (b=4,08; IC95%: 1,19-6,97; p<0,01), los que presentaron una fractura-luxación (b=2,26; IC95%: 0,75-3,77; p<0,01), un sufrimiento cutáneo preoperatorio (b=7,56; IC95%: 5,96-9,16; p<0,01), los que sufrieron alguna complicación médica o local durante el ingreso (b=9,90; IC95%: 8,04-11,77; p<0,01) y los que requirieron ser trasladados a una institución sociosanitaria al alta (b=5,56; IC95%: 4,37-6,76; p<0,01). Del mismo modo, se produjo un retraso de la osteosíntesis en aquellos pacientes bajo tratamiento antitrombótico (b=3,31; IC95%: 1,48-5,15; p<0,01), con fracturas-luxaciones (b=1,89; IC95%: 0,83-2,96; p<0,01) y los que presentaron problemas de partes blandas antes de la intervención (b=6,57; IC95%: 5,49-7,64; p<0,01). En cuanto a la probabilidad de derivación a una institución sociosanitaria al alta, el análisis multivariable solo reveló como predictores significativos la edad (OR=1,10 por año; IC95%: 10,8-1,13; p<0,01) y un puntaje ASA≥III en comparación con ASA=I (OR=6,96; IC95%: 2,33-20,75; p<0,01). La figura 2 contiene un gráfico de efectos marginales predictivos para la probabilidad de derivación a una institución sanitaria al alta según la edad del paciente, y la tabla 2 describe de forma detallada el resultado de los análisis multivariables.
Resultados del análisis multivariable (regresiones múltiples lineal y logística)
| Predictoresa | Resultadosb | ||
|---|---|---|---|
| Hospitalización (días)c | Retraso en la osteosíntesis (días)c | Alta a una institución sociosanitariad | |
| Edad (años) | E | E | 1,10 (1,08-1,13); <0,01 |
| ASA: | |||
| II | 1,13 (−0,28-2,54); 0,12 | E | 2,79 (0,99-7,85); 0,05 |
| ≥ III | 1,73 (−0,34-3,80); 0,10 | E | 6,96 (2,33-20,75); <0,01 |
| Tratamiento antitrombótico | 4,08 (1,19-6,97); <0,01 | 3,31 (1,48-5,15); <0,01 | 0,47 (2,33-20,75); 0,10 |
| Fractura abierta | E | E | NT |
| Fractura-luxación | 2,26 (0,75-3,77); <0,01 | 1,89 (0,83-2,96); <0,01 | NT |
| Sufrimiento cutáneo preoperatorio | 7,56 (5,96-9,16); <0,01 | 6,57 (5,49-7,64); <0,01 | 1,49 (0,82-2,73); 0,19 |
| Retraso en la osteosíntesis (días) | NT | NT | 1,03 (0,81-2,73); 0,19 |
| Fijación bimaleolar de la fractura | 1,28 (−0,23-2,59); 0,05 | 0,66 (−0,24-1,56); 0,15 | NT |
| Complicaciones durante el ingreso | 9,90 (8,04-11,77); <0,01 | NT | NT |
| Alta a una institución sociosanitaria | 5,56 (4,37-6,76); <0,01 | NT | NT |
Predictores categóricos siempre ponderados sobre la categoría de referencia: sobre la ausencia de la característica en variables dicotómicas y sobre la categoría de base en ordinales (ASAI y fijación unimaleolar, respectivamente). En predictores continuos, refleja el cambio para cada incremento unitario de la característica.
«NT» para celdas que contienen a predictores no evaluados para para esa variable resultado por su colinealidad, ausencia de causalidad o ausencia de significación estadística en el análisis univariable. «E» para predictores excluidos por ajuste por pasos hacia atrás (backward stepwise fitting). Las celdas que contienen resultados no significativos se han resaltado en negrita.
En el análisis univariable, los predictores más potentes de una hospitalización más prolongada fueron el sufrimiento cutáneo y la presencia de complicaciones durante el ingreso (tabla 3). Cabe señalar que los hallazgos de este análisis deben interpretarse con cautela, por lo que no destacaremos sus resultados.
Resultados del análisis univariable (regresiones simples lineal y logística)
| Predictoresa | Resultadosb | ||
|---|---|---|---|
| Hospitalización (días)c | Retraso en la osteosíntesis (días)c | Alta a una institución sociosanitariad | |
| Edad (años) | 0,15 (0,10-0,19); <0,01 | 0,05 (0,02-0,77); <0,01 | 1,12 (1,09-1,14); <0,01 |
| ASA: | |||
| II | 3,46 (1,70-5,23); <0,01 | 1,25 (0,14-2,36); <0,01 | 8,09 (3,18-20,60); <0,01 |
| ≥ III | 7,24 (5,00-9,49); <0,01 | 3,18 (1,77-4,59); <0,01 | 31,32 (12,04-81,44); <0,01 |
| Tratamiento antitrombótico | 8,08 (4,73-11,43); <0,01 | 4,39 (2,31-6,48); <0,01 | 3,47 (1,75-6,89); <0,01 |
| Fractura abierta | 8,23 (4,12-12,33); <0,01 | 4,69 (2,14-7,25); <0,01 | 1,55 (0,60-3,97); 0,36 |
| Fractura-luxación | 6,02 (4,17-7,86); <0,01 | 5,58 (5,03-6,13); <0,01 | 1,37 (0,86-2,17); 0,19 |
| Sufrimiento cutáneo preoperatorio | 12,35 (10,68-14,02); <0,01 | 7,30 (6,25-8,35); <0,01 | 2,44 (1,57-3,80); <0,01 |
| Retraso en la osteosíntesis (días) | NT | NT | 1,06 (1,03-1,09); <0,01 |
| Fijación bimaleolar de la fractura | 5,57 (4,03-7,11); <0,01 | 5,14 (4,43-5,85); <0,01 | 2,48 (1,59-3,84); <0,01 |
| Complicaciones durante el ingreso | 13,98 (11,99-15,97); <0,01 | NT | 0,89 (0,49-1,61); 0,69 |
| Alta a una institución sociosanitaria | 7,70 (5,67-9,74); <0.01 | NT | NT |
Predictores categóricos siempre ponderados sobre la categoría de referencia: sobre la ausencia de la característica en variables dicotómicas y sobre la categoría de base en ordinales (ASAI y fijación unimaleolar, respectivamente). En predictores continuos, refleja el cambio para cada incremento unitario de la característica.
En nuestra muestra de 651 pacientes intervenidos por fracturas de tobillo de baja energía, abundaron los pacientes de edad avanzada y con diversas comorbilidades. La hospitalización mediana fue de 9días, destacando una mayor duración en la fase preoperatoria que en la postoperatoria. La complejidad de la lesión (como fracturas-luxaciones o aquellas con compromiso cutáneo previo a la fijación), la aparición de complicaciones y la necesidad de derivación a centros de convalecencia fueron factores que prolongaron la estancia hospitalaria. El 17,2% de los pacientes necesitaron de un recurso sociosanitario tras la cirugía, tendencia que se acentuó con la edad avanzada y la mayor carga de comorbilidades.
La duración mediana de la hospitalización en nuestra muestra fue de 9días, mientras que en la literatura disponible se reportan medidas de tendencia central sobre el tiempo de hospitalización que oscilan de 1,9 a 10,8 días7,15-22. La contribución de la hospitalización preoperatoria (retraso en la osteosíntesis) al cómputo total de la hospitalización superó a la postoperatoria, con una mediana de 5días con respecto a 4. Este predominio coincide con el reportado en otras publicaciones, que han documentado tiempos de demora quirúrgica de los 1,9 a los 7días17,21,23-25. Debe señalarse, no obstante, que existe una gran heterogeneidad en los protocolos de tratamiento y la organización del sistema sanitario de las muestras publicadas, lo que dificulta las comparaciones7,15-22,26. La hospitalización es la primera causa de consumo de recursos sanitarios en el contexto de las fracturas de tobillo9,10,20-22,26. Lógicamente, los costes se incrementan de forma lineal con la duración de la estancia hospitalaria. Los pacientes de edad más avanzada requieren más frecuentemente hospitalización y esta es más prolongada, independientemente de si el tratamiento empleado es conservador o quirúrgico8,22,27. Estos pacientes presentan habitualmente comorbilidades, que suelen caracterizarse por medio de escalas de valoración y riesgo peroperatorio, como la escala ASA. Estas escalas han demostrado tener una buena correlación con la prolongación de la hospitalización7,8,13,15,16,19,20,26. Desafortunadamente, nuestro análisis multivariante no ha conseguido reproducir la relación entre la edad, la comorbilidad y la duración del ingreso. Atribuimos este hecho al perfil deteriorado de nuestros pacientes, con una mediana de edad de 58años y comorbilidades significativas (ASA≥II) en el 68% de los casos, lo que probablemente es fruto de los criterios de elegibilidad aplicados.
Existen múltiples causas que pueden conducir a un retraso en el tratamiento quirúrgico de una fractura de tobillo. Entre las razones de naturaleza médica, destaca una mayor lesión de partes blandas, que suele ser más intensa en pacientes con un peor perfil basal24,24,27-29. Intervenir una fractura de tobillo alrededor de una cobertura cutánea deteriorada incrementa el riesgo de complicaciones postoperatorias14,21,30. Por este motivo, el estado de la piel y el grado de edema son determinantes en la elección del momento de la cirugía, que a menudo se demora para permitir que la inflamación remita y que las zonas deterioradas, como las que presentan ampollas, cicatricen. El debut de la lesión como una fractura-luxación también se asocia a un incremento en la demora quirúrgica y la hospitalización. Se trata de lesiones particularmente inestables y que suelen acompañarse de una lesión más severa de la cobertura14,24. La hospitalización se ve prolongada en relación con el tiempo invertido en la recuperación de las partes blandas y en el manejo de complicaciones, que son más frecuentes en estos casos15,23,24,31. Algunos autores consideran que una estabilización quirúrgica precoz previene el edema y el deterioro cutáneo, lo que también podría reducir la estancia hospitalaria18,30. El tratamiento con antitrombóticos también se asoció a un retraso quirúrgico y a una hospitalización prolongados. Pese a que existen diversas estrategias para valorar o revertir el efecto anticoagulante de estos fármacos, en la mayoría de los casos el procedimiento quirúrgico simplemente se demora, persiguiendo una reducción en el riesgo de hemorragia y de problemas con la cicatrización32. No obstante, debemos recordar que los pacientes anticoagulados con fracturas son frágiles por definición, y que estos no suelen beneficiarse de la demora de los procedimientos quirúrgicos33. En cualquier caso, las principales causas de retraso reportadas en la literatura son de naturaleza logística (problemas organizativos y disponibilidad de quirófano)27,30.
Dado que la principal causa de coste sanitario es la hospitalización y que la hospitalización preoperatoria es la más duradera, algunos autores han planteado el manejo preoperatorio de estas fracturas en régimen ambulatorio (sin ingreso antes de la cirugía), modalidad sobre la que carecemos de experiencia en nuestro centro. Los protocolos y criterios de inclusión propuestos son muy diversos8,17-19,34. El manejo ambulatorio de las fracturas de tobillo, siempre que se dé una correcta asignación y adaptación de los recursos, puede repercutir en una mayor satisfacción del paciente y en una reducción de los costes que oscila del 35,5% al 75%8,19,34. Sin embargo, pese a las ventajas económicas, existen una serie de reservas para la aplicación de estos protocolos. El manejo en domicilio de los pacientes con un estatus funcional más empobrecido es muy difícil en presencia de una inmovilización en el tobillo y la necesidad de descarga17,18. Además, existen una serie de situaciones que pueden condicionar el resultado del tratamiento, como son la presencia de un edema o un sufrimiento cutáneo persistentes, la falta de un quirófano disponible para programar la intervención, el desplazamiento secundario de la fractura dentro de la inmovilización y el control del dolor con analgesia por vía oral8,17,18. Por otra parte, el preoperatorio en régimen ambulatorio incrementa la demora del procedimiento de osteosíntesis, que algunos autores han relacionado con un mayor riesgo de complicaciones y de deterioro en la función de tobillo23,24.
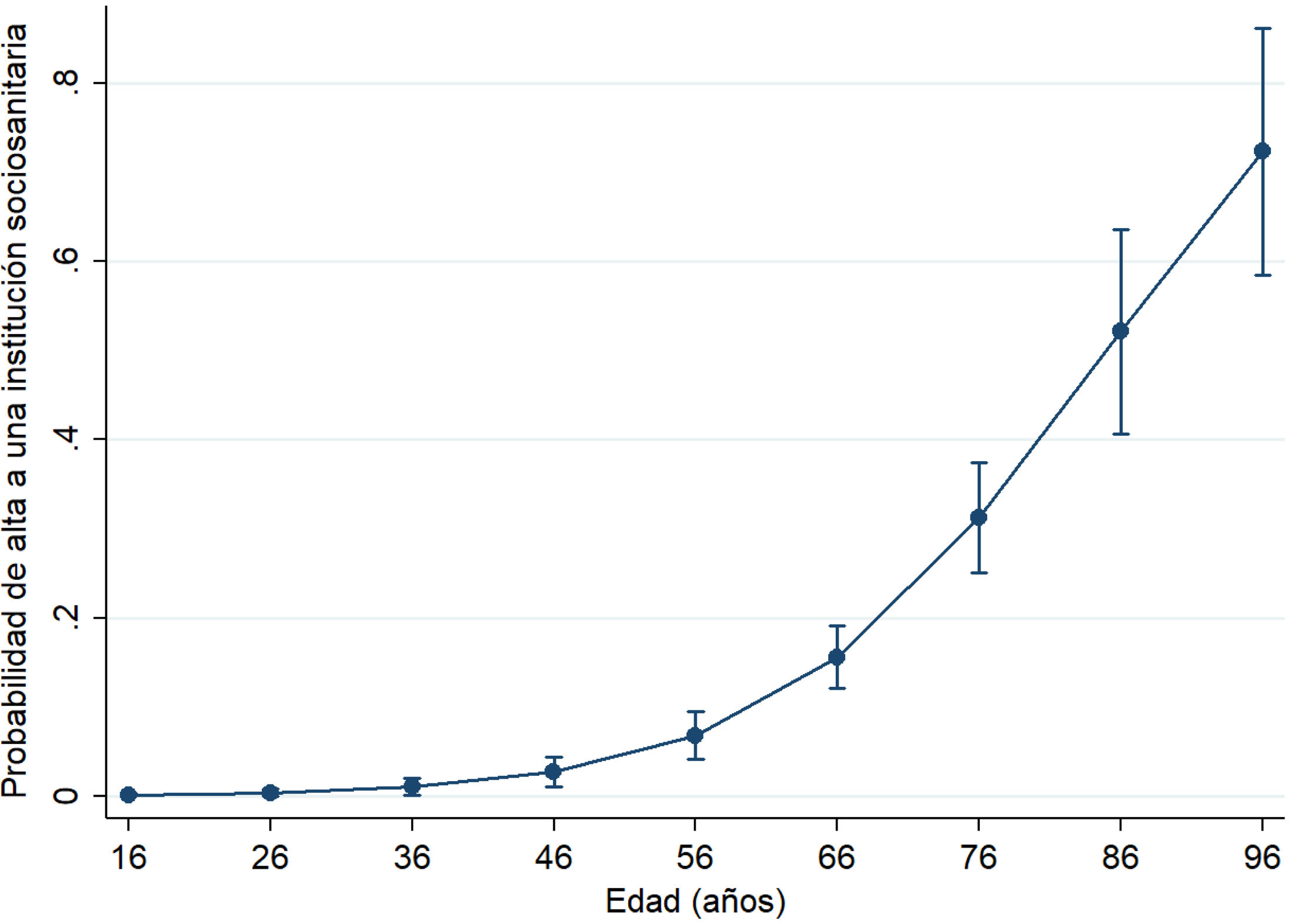
Pese a suponer una importante fuente de consumo de recursos sanitarios, que en nuestra muestra afectó al 17,2% de casos, la necesidad de convalecencia en una institución sociosanitaria después de la osteosíntesis de una fractura de tobillo es una situación poco investigada en la literatura. La edad es el principal factor de riesgo para requerir el internamiento en un centro para convalecencia tras una fractura de la extremidad inferior, con tendencia exponencial (fig. 3). Una edad más avanzada suele acompañarse de un deterioro en el perfil de comorbilidades, y una peor puntuación en escalas de comorbilidad y riesgo perioperatorio se ha asociado, también, con un incremento en las necesidades de cuidado durante la convalecencia11-13. La duración de la hospitalización se ha reportado de forma menos consistente como predictor de la necesidad de convalecencia sociosanitaria. En nuestro trabajo, hemos encontrado que la necesidad de derivación a estos centros incrementa el tiempo de hospitalización, y no viceversa. Es lógico que los pacientes con un postoperatorio más tórpido o con un peor perfil basal requieran hospitalizaciones más prolongadas e internamiento en centros sociosanitarios con mayor frecuencia12. Cabe destacar que la convalecencia en estos centros se ha vinculado con un incremento en la morbimortalidad en el postoperatorio de fractura por fragilidad, sobre lo que sería conveniente advertir al paciente y a su entorno35. La demora en la disponibilidad de la cama en la institución de destino puede actuar prolongando el ingreso hospitalario por motivos puramente organizativos, por lo que la diligencia en estas gestiones es un aspecto clave.
Admitimos las limitaciones del presente estudio, destacando su naturaleza retrospectiva y el reclutamiento en un solo centro. La particular definición de nuestros criterios de elegibilidad ha dado como resultado una composición asimétrica en las características basales de nuestros pacientes, siendo muchos de ellos añosos y comórbidos. No obstante, consideramos que el considerable tamaño muestral, la rigurosidad de los análisis estadísticos y la investigación de resultados con gran importancia en la gestión real de nuestro sistema sanitario ponen en valor el mensaje de este trabajo.
Como conclusión, la hospitalización para el manejo quirúrgico de fracturas de baja energía de tobillo se prolongó, fundamentalmente, a expensas de la demora de la cirugía, que fue mayor en casos con fracturas-luxaciones y con un mayor sufrimiento de partes blandas. La aparición de complicaciones implicó también un mayor tiempo de ingreso. Los pacientes de edad más avanzada y con más comorbilidades necesitaron convalecer en centros sociosanitarios más frecuentemente. La demora en la disponibilidad de ese recurso retrasó el alta hospitalaria, lo que podría atribuirse a causas organizativas. El incremento constante en la incidencia de estas ubicuas lesiones justifica la necesidad de futuras investigaciones encaminadas a optimizar la gestión de los recursos necesarios para su tratamiento.
Nivel de evidenciaNivel de evidenciaIII.
FinanciaciónEl presente estudio no contó con fuentes externas de financiación.
Consideraciones éticasEste estudio fue aprobado por nuestro Comité de Ética en la Investigación Clínica (CEIC) con número de referencia PR(ATR)397/2017).
Consentimiento para participar y publicarEste es un estudio retrospectivo. Su realización no implicó riesgo alguno para los pacientes y todos los datos recogidos están privados de nexo con la identidad de los participantes. Consecuentemente, el Comité de Ética aprobó una dispensa completa del Consentimiento Informado.
Contribución de los autoresTodos los autores contribuyeron en la concepción y diseño del estudio. La preparación de los materiales, recogida de los datos y su análisis fueron realizados por JVAP, MMRV, OPA, MAC y SCA. El primer borrador del manuscrito fue escrito por JVAP y MMRV. Todos los autores contribuyeron en la creación de las sucesivas versiones. Todos los autores leyeron y aprobaron la versión definitiva.
Conflicto de interesesLos autores tienen conflictos de interés que declarar con Smith & Nephew, Zimmer-Biomet, Link-Orthopaedics, Stryker, Arthrex y MBA Surgical Empowerment.
Disponibilidad de datosLos datos que soportan los hallazgos de este trabajo están disponibles a través del autor de correspondencia, JVAP, previa solicitud razonable.