Lograr la estabilidad en la artroplastia total de rodilla (ATR) es esencial para lograr la supervivencia del implante a largo plazo. En casos de deformidad severa o laxitud ligamentosa puede ser necesario el uso de implantes constreñidos, que tradicionalmente se asocia al uso de vástagos femorotibiales; sin embargo, hay opciones intermedias que evitan el uso de vástagos y, por tanto, las complicaciones asociadas a ellos. El objetivo de este estudio es evaluar nuestra experiencia con un implante no modular constreñido (NMC) en ATR.
Material y métodosSe realizó un estudio retrospectivo de los resultados clínicos y radiológicos de 108 ATR constreñidas sin vástago femoral implantadas en pacientes con más de 10° de deformidad o 10mm de laxitud ligamentosa, intervenidas en nuestro centro entre 2013 y 2021. Se recogieron datos demográficos, radiológicos pre y postoperatorios, resultados clínicos y tasa de revisión y complicaciones.
ResultadosEn total se incluyeron 103 pacientes (108 rodillas) con una edad media de 74 y un seguimiento mínimo de dos años. La movilidad postoperatoria media fue de 105/0°. Las medianas de la escala Oxford Knee Score, de la Knee Society Score y de la Knee Society Function Score fueron de 43,5, 92 y 90, respectivamente. La deformidad preoperatoria fue genu varo en 17 rodillas (ángulo femorotibial medio de 2,7°) y genu valgo en 87 rodillas (ángulo femorotibial medio de 15,1°). Los cuatro restantes tenían un eje neutro. El ángulo femorotibial medio posoperatorio fue de 6,8°. La tasa de revisión global fue del 6,5% (7 pacientes): 3 infecciones periprotésicas, 2 luxaciones de patela, una rigidez y un aflojamiento aséptico.
ConclusiónNuestros resultados demuestran buenos resultados a medio plazo con el implante NMC, configurándose como una alternativa segura al uso de implantes con vástago femoral en ATR, especialmente en casos de deformidad severa o laxitud ligamentosa.
Achieving stability in total knee arthroplasty (TKA) is crucial for long-term implant survival. In cases of severe deformity or ligament laxity, constrained implants may be required. Traditionally, increasing constraint involved intramedullary stems. However, there are intermediary alternatives, including employing a constrained polyethylene insert without stems, thereby avoiding complications related to them. The study aims to evaluate our experience with a non-modular constrained (NMC) implant in primary TKA.
Material and methodsWe conducted a retrospective review of the clinical and radiographic outcomes of 108 non-stemmed primary TKAs performed at our institution between 2013 and 2021 in patients with at least 10° deformity or 10mm ligament laxity. Data included demographics, preoperative and postoperative deformities, clinical outcomes and revision rates.
ResultsA total of 103 patients (108 knees) with a mean age of 74 were followed up for a minimum of 2years. The mean postoperative range of motion was 105°/0°. The median Oxford Knee Score, Knee Society Score and Knee Society Function Score were 43.5, 92 and 90, respectively. 17 knees had varus deformity (mean tibiofemoral angle of 2.7°), and 87 knees had excessive valgus deformity (mean tibiofemoral angle of 15.1°). The remaining 4 knees had a neutral alignment. The mean postoperative tibiofemoral angle was 6.8°. The overall revision rate was 6.5% (7 patients): 3 deep periprosthetic infections, 2 patellar dislocations, 1 stiffness and 1 aseptic loosening.
ConclusionOur experience demonstrates favorable mid-term outcomes with the NMC implant, providing a safe alternative to stemmed implants in primary TKA, particularly in cases of severe deformity or ligament laxity.
La artroplastia total de rodilla (ATR) es considerada la técnica de referencia para los pacientes con gonartrosis avanzada1. Las claves para obtener un resultado exitoso de la ATR incluyen alcanzar una fijación del implante duradera, alineación óptima, equilibrio del gap en flexión y extensión, y lograr un tracking patelar adecuado2. Alcanzar la estabilidad de la ATR es fundamental para conseguir una buena supervivencia del implante a largo plazo3.
En la ATR no es habitual el uso de prótesis más constreñidas que las retentivas del cruzado (CR) o posteroestabilizadas (PS). Sin embargo, existen ciertas situaciones clínicas o intraoperatorias adversas, tales como deformidad grave, pérdida de hueso o laxitud del ligamento colateral, que son extremadamente difíciles de corregir únicamente con la liberación de partes blandas. En tales circunstancias pueden necesitarse prótesis constreñidas para obtener la adecuada estabilidad de los componentes1,4.
En general, un implante constreñido implica un polietlieno con un poste más alto y grueso, que se ajusta más estrechamente al cajetín femoral correspondiente. A pesar de que este diseño limita los movimientos en varo-valgo y de torsión, reduciendo por tanto la inestabilidad, aumentar también el estrés en la interfaz hueso-implante3. El estrés repetitivo en esta región puede causar aflojamiento aséptico. Por ello, el aumento de contricción ha ido asociado al uso de vástagos intramedulares, que disipan las fuerzas del hueso articular y metafisario, lo cual permite compartir la carga sobre la porción diafisaria de la tibia y el fémur5,6.
El uso de vástagos no está exento de riesgos e inconvenientes, incluyendo el dolor en la pierna o muslo a nivel de la punta del vástago, fracturas intraoperatorias, émbolos grasos, incremento de costes, tiempos quirúrgicos más prolongados y mayor dificultad de la cirugía de revisión4. Por ello, se han desarrollado dispositivos alternativos a fin de ofrecer una opción intermedia, incrementando la constricción con un inserto de polietileno constreñido acoplado a un componente tibial y femoral sin vástago.
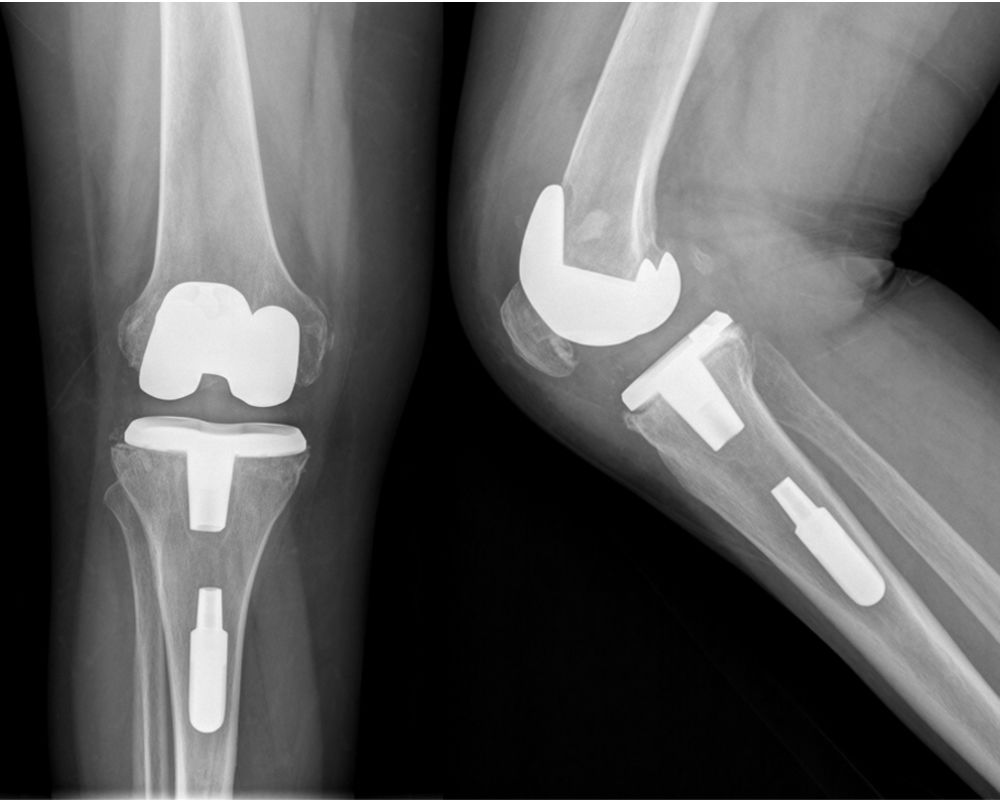
El implante constreñido no modular (NMC, Exactech®, Gainesville, FL, EE.UU.) incorpora un componente femoral no modular que sigue el diseño del PS estándar, con un poste central 2mm más profundo que las prótesis estándar. El componente tibial es modular, con un vástago mínimo de 5cm con extensión adicional opcional. El sistema de ATR semiconstreñido utiliza un poste tibial más alto que se ajusta estrechamente al cajetín femoral, aportando una constricción al varo/valgo de ±1,5° y rotacional de ±2°. El poste se refuerza mediante un tornillo para incrementar su resistencia de flexión2.
El objetivo de este estudio es evaluar los resultados clínicos, funcionales y radiográficos en nuestra experiencia con la prótesis NMC, utilizada en ATR primaria, particularmente en casos de deformidad en varo/valgo moderada, o laxitud del ligamento colateral.
Material y métodosSe realizó un estudio retrospectivo de una cohorte de pacientes consecutivos sometidos a cirugía primaria de rodilla, a los que se les implantó una prótesis NMC (componente femoral no modular, polietileno constreñido y longitud del vástago tibial variable) del mismo fabricante (Exactech®, Gainesville, FL, EE.UU.) entre 2013 y 2021 nuestro centro. Los criterios de inclusión fueron: pacientes con una deformidad en varo/valgo de al menos 10° o laxitud del ligamento colateral de 10mm y un seguimiento mínimo de 2años. El fundamento para la elección de este implante fue aportar estabilidad, y evitar a la vez las complicaciones asociadas a un implante más constreñido. Se excluyó a los pacientes con menos de 2años de seguimiento.
Este estudio fue realizado conforme a los estándares descritos en la Declaración de Helsinki y la resolución 008430 de 1993, y fue aprobado por el Comité de Ética de nuestra institución (código de aprobación interna 23/813-E). Además, todos los pacientes incluidos en el estudio fueron informados del mismo, obteniéndose su consentimiento para participar.
Todos los procedimientos quirúrgicos fueron realizados mediante anestesia general o regional, con isquemia del miembro inferior intervenido, retirada tras la cementación y realizando una incisión cutánea en línea media y una artrotomía mediante abordaje pararrotuliano medial estándar. El corte femoral distal se realizó a 7° de valgo, mediante instrumentación intramedular. Se ajustó la rotación femoral distal para que fuera paralela al eje epicondilar, con una rotación externa de 3° respecto a los cóndilos posteriores. El corte tibial se realizó a 90° del eje mecánico con una pendiente posterior de 3°, empleando instrumentación intra o extramedular, dependiendo de la preferencia del cirujano. Se utilizaron vástagos tibiales en todos los casos, variando el tamaño en función de la percepción subjetiva del cirujano de la inestabilidad del tejido blando y agarre diafisario con las fresas. Se realizó resuperficialización de la rótula en todos los pacientes, y se cementaron todos los implantes. Se valoró intraoperatoriamente el tracking patelar, realizándose liberación del retináculo de ser necesario.
Se recogieron retrospectivamente datos preoperatorios de la base de datos del hospital, que incluyeron información demográfica tal como edad, sexo, lado de la cirugía y puntuación de la American Society of Anesthesiology (ASA). También se documentaron los tiempos quirúrgicos, los tamaños de los componentes, las complicaciones y la duración de la estancia hospitalaria. En cada consulta se evaluaron postoperatoriamente, los resultados clínicos, tales como rango de movimiento (ROM), dolor, estabilidad, Knee Society Score (KSS), Knee Society Function Score (KFS) y Oxford Knee Score (OKS). El seguimiento radiográfico incluyó radiografías anteroposterior y lateral en carga. Se compararon las placas postoperatorias más recientes con las radiografías previas, para evaluar la alineación mecánica y anatómica, la presencia de aflojamiento aséptico, las líneas radiolucentes y la osteólisis.
Las variables cuantitativas continuas se expresan mediante la media y desviación estándar, y las variables cualitativas se describen con frecuencias y porcentajes. El análisis estadístico incluyó análisis de supervivencia de Kaplan-Meier de todas las rodillas, definiéndose el fracaso como la extracción del implante por cualquier motivo. El nivel de significación estadística se estableció en 0,05 para todas las comparaciones. Todos los análisis estadísticos se realizaron utilizando el software SPSS.
Los autores, o sus familiares inmediatos, o cualquier fundación investigadora a la que estuvieran afiliados, no recibieron pago financiero alguno ni otros beneficios de ninguna entidad comercial relacionada con el objeto del presente artículo.
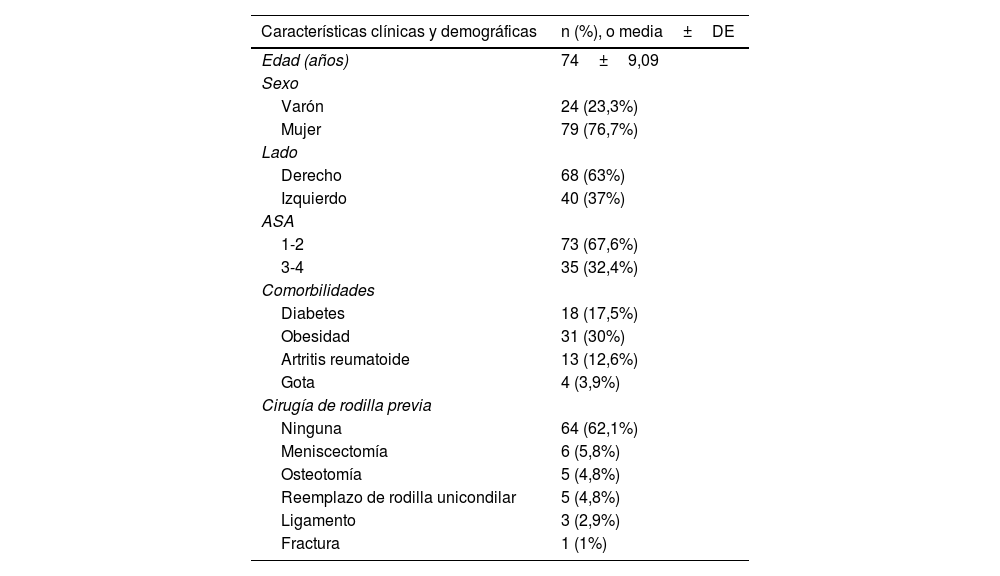
ResultadosSe incluyeron en el estudio 108 implantes primarios de rodilla NMC (Exactech®, Gainesville, FL, EE.UU.) en 103 pacientes, siendo 79 de ellos mujeres. La edad media en la cirugía fue de 74años (rango, 66-79años). La duración del seguimiento varió de 2 a 10años, con una media de 6años. Las características clínicas y demográficas se resumen en la tabla 1.
Características preoperatorias de los pacientes
| Características clínicas y demográficas | n (%), o media±DE |
|---|---|
| Edad (años) | 74±9,09 |
| Sexo | |
| Varón | 24 (23,3%) |
| Mujer | 79 (76,7%) |
| Lado | |
| Derecho | 68 (63%) |
| Izquierdo | 40 (37%) |
| ASA | |
| 1-2 | 73 (67,6%) |
| 3-4 | 35 (32,4%) |
| Comorbilidades | |
| Diabetes | 18 (17,5%) |
| Obesidad | 31 (30%) |
| Artritis reumatoide | 13 (12,6%) |
| Gota | 4 (3,9%) |
| Cirugía de rodilla previa | |
| Ninguna | 64 (62,1%) |
| Meniscectomía | 6 (5,8%) |
| Osteotomía | 5 (4,8%) |
| Reemplazo de rodilla unicondilar | 5 (4,8%) |
| Ligamento | 3 (2,9%) |
| Fractura | 1 (1%) |
DE: desviación estándar; n: tamaño de la muestra.
El tiempo quirúrgico medio fue de 110min (rango, 90-115min), siendo el tiempo medio de isquemia de 90min (rango, 75-100min). Setenta y dos pacientes (66,7%) tenían una deformidad en varo o en valgo de 10° o más, y 36 pacientes (33,3%) presentaban laxitud del ligamento colateral. El tamaño de los vástagos tibiales se determinó según la percepción del cirujano de inestabilidad del tejido blando (25mm en el 4,7%, 40mm en el 40,2%, 80mm en el 52,3% y 120mm en el 2,8%). Fue necesario el uso de suplementos tibiales por pérdida ósea en 8 rodillas (7,5%). La estancia hospitalaria media fue de 7días (rango, 6-9días).
Se detectaron 5 casos (4,6%) de complicaciones intraoperatorias: una rotura accidental del ligamento colateral lateral, una fractura de la meseta tibial, una fractura de la tuberosidad tibial anterior y dos casos en que no fue posible atornillar adecuadamente el tornillo al polietileno, dejando el vástago dentro del canal sin conexión a la prótesis (fig. 1).
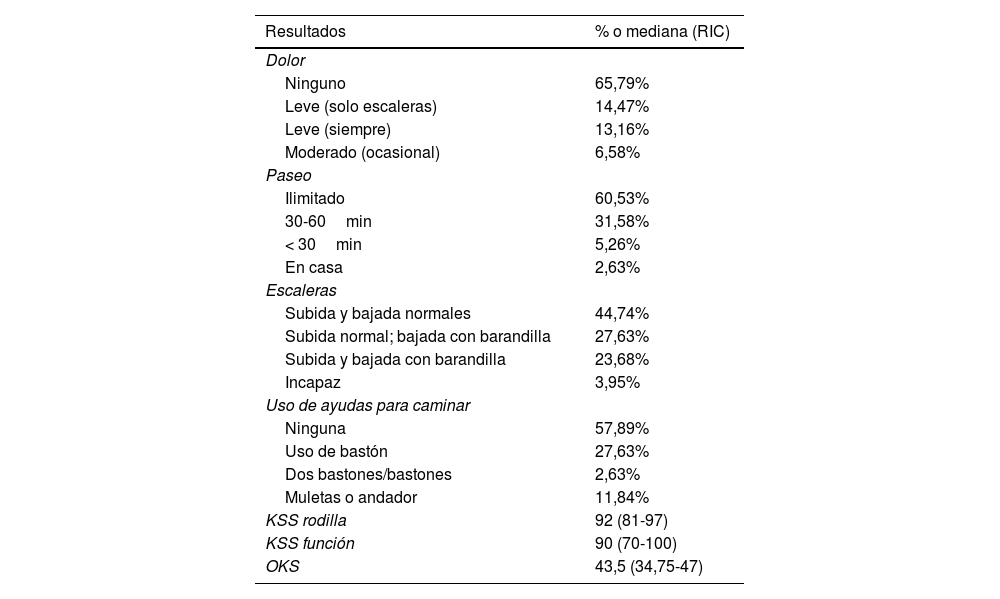
Al finalizar el seguimiento, el balance articular medio fue de 105/0°, mostrando un déficit de extensión únicamente en 15 pacientes (13,8%). Las puntuaciones OKS, KSS y KFS medias fueron de 43,5/48 (rango intercuartílico, 34,7-47), 92/100 (rango intercuartílico, 81-97) y 90/100 (rango intercuartílico, 70-100), respectivamente. Además, los pacientes presentaron un alto nivel de satisfacción al finalizar el seguimiento, expresando el 85,7% de ellos que volverían a someterse a la misma cirugía. Los resultados clínicos completos y los resultados reportados por el paciente se incluyen en la tabla 2.
Resultados clínicos y resultados reportados por el paciente
| Resultados | % o mediana (RIC) |
|---|---|
| Dolor | |
| Ninguno | 65,79% |
| Leve (solo escaleras) | 14,47% |
| Leve (siempre) | 13,16% |
| Moderado (ocasional) | 6,58% |
| Paseo | |
| Ilimitado | 60,53% |
| 30-60min | 31,58% |
| < 30min | 5,26% |
| En casa | 2,63% |
| Escaleras | |
| Subida y bajada normales | 44,74% |
| Subida normal; bajada con barandilla | 27,63% |
| Subida y bajada con barandilla | 23,68% |
| Incapaz | 3,95% |
| Uso de ayudas para caminar | |
| Ninguna | 57,89% |
| Uso de bastón | 27,63% |
| Dos bastones/bastones | 2,63% |
| Muletas o andador | 11,84% |
| KSS rodilla | 92 (81-97) |
| KSS función | 90 (70-100) |
| OKS | 43,5 (34,75-47) |
%: porcentaje; RIC: rango intercuartílico.
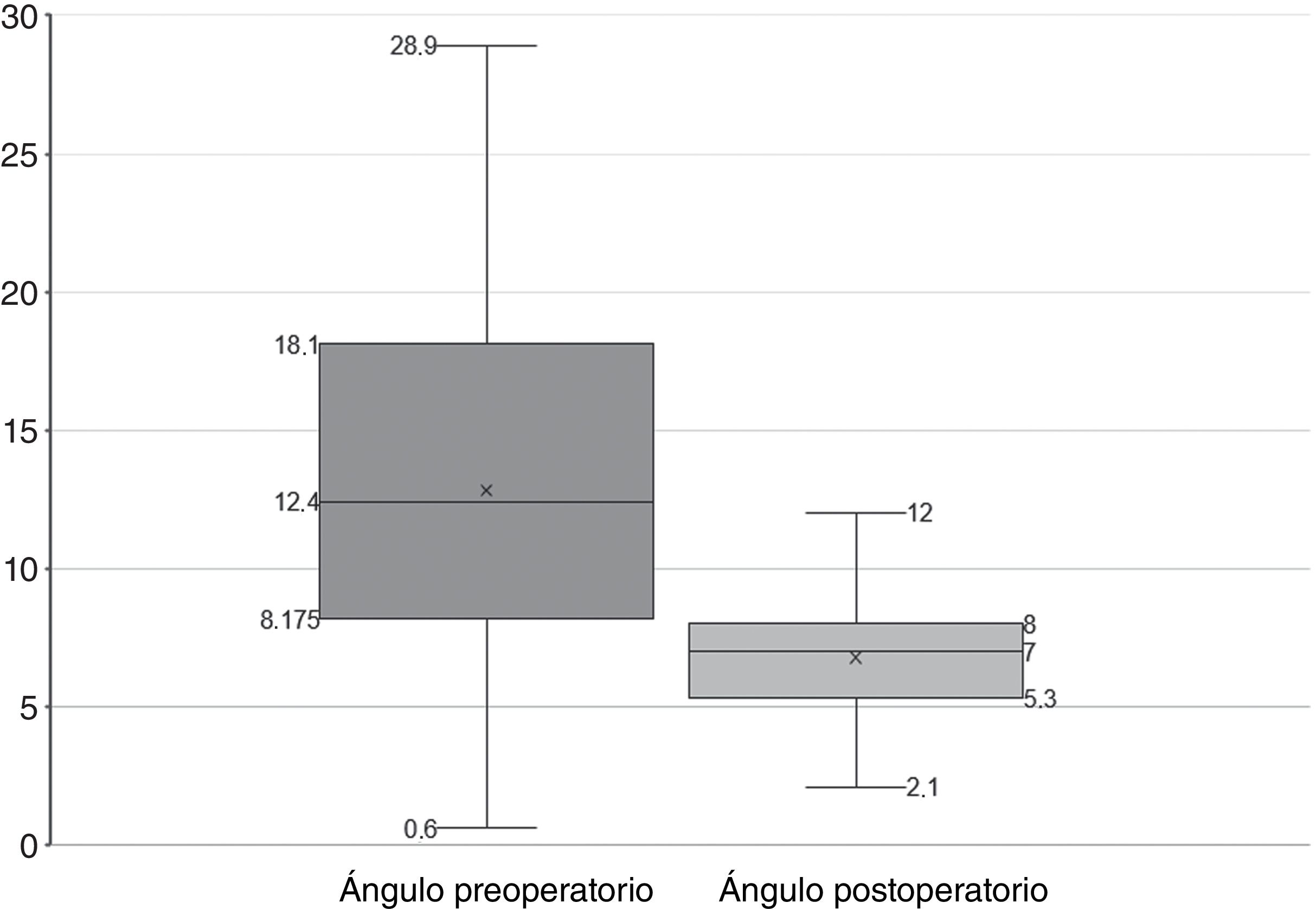
En 17 rodillas (15,7%), se detectó una deformidad preoperatoria en varo con un ángulo tibiofemoral medio de 2,7° (DE: 1,1) y en 87 rodillas (80,6%) una deformidad preoperatoria en valgo con un ángulo tibiofemoral medio de 15,1° (DE: 5,3). Las 4 rodillas restantes fueron neutras (5-7° de ángulo tibiofemoral). La alineación tibiofemoral postoperatoria media fue de 6,8° (DE: 1,9). La distribución de los valores de los ángulos tibiofemorales antes de la ATR y en las radiografías realizadas al final del seguimiento, se muestra en la figura 2. Además, existieron líneas radiolucentes en 18 pacientes (16,7%), y se observó osteólisis en 16 pacientes (14,8%).
Durante el seguimiento, 7 pacientes (6,5%) requirieron revisión de uno o más componentes: 3 por infección periprotésica profunda (2,8%), 2 por luxación del componente rotuliano (1,8%), uno por rigidez (0,9%) y uno por aflojamiento aséptico (0,9%). El tiempo medio hasta la reintervención fue de 1,5años (rango intercuartílico, 0,6-2,6).
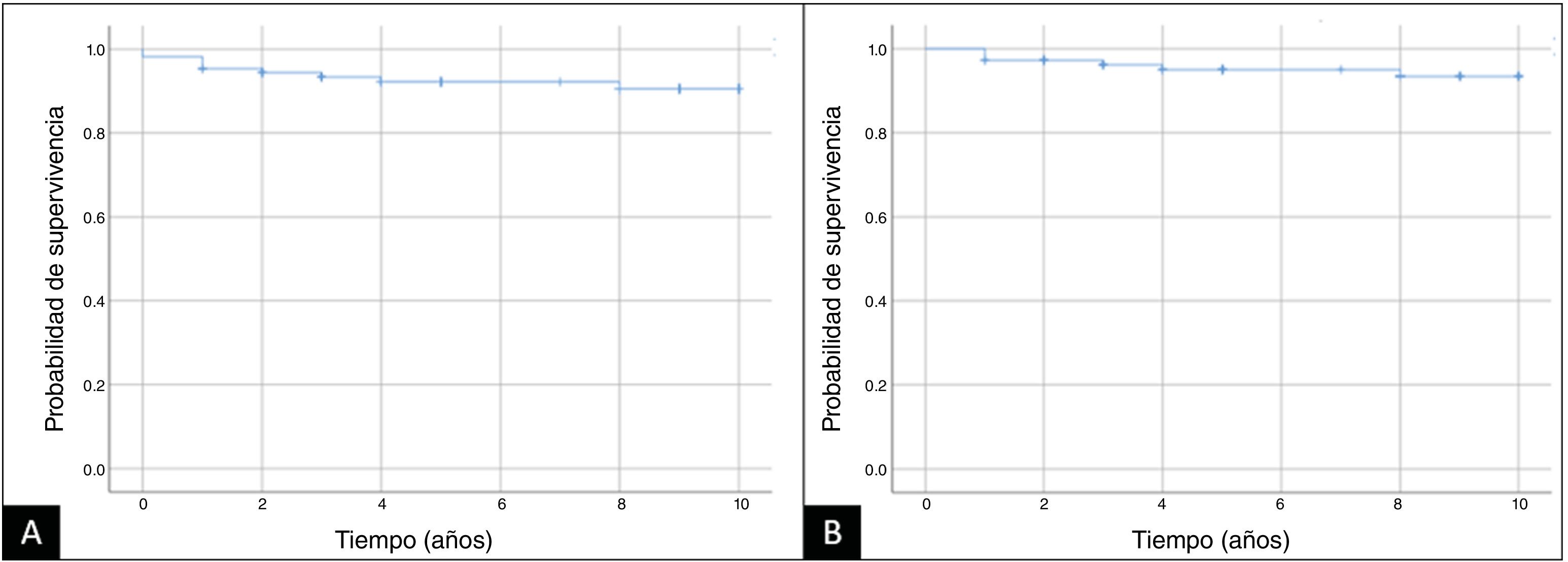
La tasa de supervivencia a 5años, con revisión por cualquier motivo como criterio de valoración, fue del 92,2%. Al utilizar la revisión por aflojamiento aséptico como criterio de valoración, la tasa de supervivencia a 5años fue del 95% (fig. 3).
DiscusiónLa inestabilidad tras la ATR primaria es una causa mayor de revisión, que representa hasta el 21% de las causas de revisión antes de los 2años y el 27% antes de los 5años1. Existen situaciones en las que las técnicas tradicionales de equilibrado de las partes blandas aisladas pueden ser insuficientes para lograr una rodilla bien equilibrada y estable, especialmente en casos de deformidades angulares significativas o ligamentos colaterales incompetentes. En tales situaciones pueden ser necesarios implantes más constreñidos para lograr la estabilidad de la rodilla1,4. Por lo general, incrementar la constricción en la ATR implica el uso de un poste tibial de mayor tamaño con un cajetín femoral más profundo para aumentar la estabilidad anterior-posterior, medial-lateral y rotacional3.
A pesar de la ventaja de lograr una mayor estabilidad, los implantes constreñidos tienen algunas desventajas teóricas. En primer lugar, dado que los implantes constreñidos limitan la rotación interna y externa y la movilidad del plano coronal, existe preocupación por la posible restricción del balance articular final. Sin embargo, algunos estudios han descrito resultados de balance articular y funcionales comparables tanto en ATR-PS como en ATR primaria constreñida sin vástagos. Deshmukh et al.7 y Dayan et al.8 compararon retrospectivamente el balance a nivel postoperatorio, el dolor y la función en 486 (244 ATR-PS, 242 ATR-CCK) y 404 rodillas (163 ATR-PS frente a 241 ATR-CCK), respectivamente, sin encontrar diferencias significativas entre ATR-PS y ATR-CCK en términos de movilidad, dolor y función. Además, en una revisión sistemática reciente, Mancino et al.1 demostraron que el balance articular y los resultados clínicos y funcionales en los pacientes con implantes constreñidos primarios son comparables a los de aquellos con implantes PS no constreñidos. Este estudio decribió un rango de movilidad postoperatoria entre 60 y 130° (media de 105,6°) y valores KSS y KFS postoperatorios que oscilaron entre 40 y 100 (media de 84) y de 0 a 100 (media de 64,8), respectivamente. Nuestros resultados clínicos son comparables a dichos estudios, lo cual sugiere que el uso de una prótesis constreñida sin vástago, de ser necesario, no supondría necesariamente peores resultados clínicos para el paciente.
Tradicionalmente se han utilizado implantes constreñidos junto con vástagos intramedulares que permiten compartir la carga sobre la diáfisis de la tibia y el fémur. Sin embargo, existen desventajas potenciales del uso de vástagos, que incluyen dolor en la pierna y el muslo, incremento de pérdida ósea, fresado de canales y posible embolización, mayor dificultad en caso de revisión, incremento de costes, tiempo quirúrgico y del riesgo de infección periprotésica4.
Recientemente se han diseñado algunos dispositivos que permiten utilizar un inserto constreñido de polietileno sin necesidad de vástagos. Moussa et al.3 compararon las tasas de revisión de 871 ATR primarias constreñidas con 817 ATR-PS primarias a 4,5años de seguimiento, y describieron una tasa de revisión 6 veces mayor por fallo mecánico en el grupo constreñido. De manera similar, Pitta et al.9, en un registro prospectivo de ATR, encontraron que la tasa de fracaso fue de hasta 2 veces superior en los pacientes con implantes constreñidos. Se piensa que estos resultados guardan relación con el uso de implantes no modulares sin vástagos de primera generación1. Además, Nam et al.6 compararon 190 implantes NMC sin vástagos y 140 implantes PS, encontrando unas tasas similares de fracaso (4,2% y 4,3%) a 7 y 6años de seguimiento, respectivamente. En estos estudios, la principal causa de revisión en el grupo NMC fue el aflojamiento del componente femoral, mientras que en el grupo PS fue la inestabilidad. Además, algunos estudios describieron tasas menores de aflojamiento aséptico en los implantes constreñidos sin vástago: Anderson et al.10 y Ruel et al.11 describieron unas tasas de revisión por aflojamiento aséptico del 0,5% y el 3,8%, respectivamente. Nuestro estudio incluye 108 implantes constreñidos sin vástago, presentando una tasa de aflojamiento muy baja (0,97%, 1rodilla). Dichos hallazgos respaldan el uso de implantes constreñidos sin vástago, evitando por tanto las desventajas potenciales de los mismos.
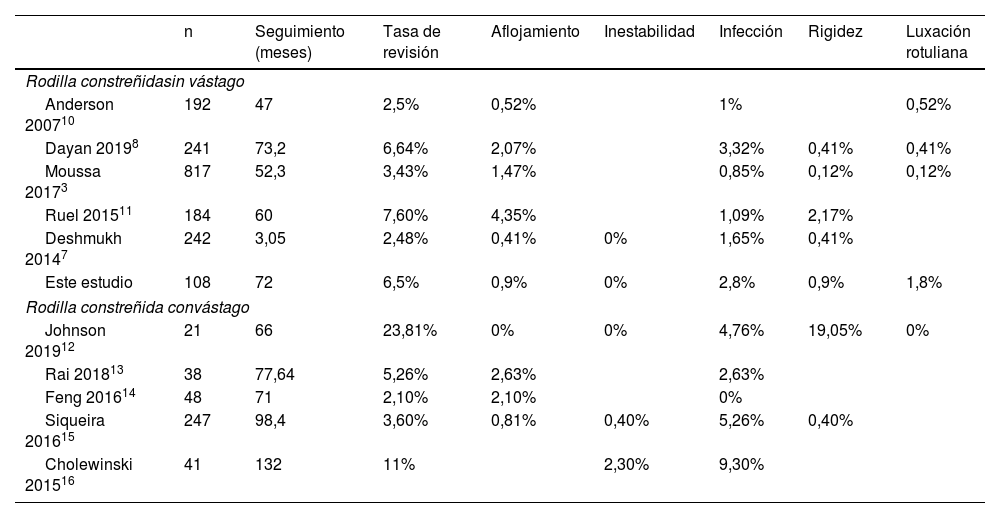
En este estudio, la tasa de revisión global fue del 6,5%, lo cual es consistente con estudios previos que implican prótesis e indicaciones similares (tabla 3). Además, no encontramos una tasa de aflojamiento significativamente mayor a lo reflejado en los resultados de estudios previos sin vástago (tabla 3).
Series de casos previamente publicados
| n | Seguimiento (meses) | Tasa de revisión | Aflojamiento | Inestabilidad | Infección | Rigidez | Luxación rotuliana | |
|---|---|---|---|---|---|---|---|---|
| Rodilla constreñidasin vástago | ||||||||
| Anderson 200710 | 192 | 47 | 2,5% | 0,52% | 1% | 0,52% | ||
| Dayan 20198 | 241 | 73,2 | 6,64% | 2,07% | 3,32% | 0,41% | 0,41% | |
| Moussa 20173 | 817 | 52,3 | 3,43% | 1,47% | 0,85% | 0,12% | 0,12% | |
| Ruel 201511 | 184 | 60 | 7,60% | 4,35% | 1,09% | 2,17% | ||
| Deshmukh 20147 | 242 | 3,05 | 2,48% | 0,41% | 0% | 1,65% | 0,41% | |
| Este estudio | 108 | 72 | 6,5% | 0,9% | 0% | 2,8% | 0,9% | 1,8% |
| Rodilla constreñida convástago | ||||||||
| Johnson 201912 | 21 | 66 | 23,81% | 0% | 0% | 4,76% | 19,05% | 0% |
| Rai 201813 | 38 | 77,64 | 5,26% | 2,63% | 2,63% | |||
| Feng 201614 | 48 | 71 | 2,10% | 2,10% | 0% | |||
| Siqueira 201615 | 247 | 98,4 | 3,60% | 0,81% | 0,40% | 5,26% | 0,40% | |
| Cholewinski 201516 | 41 | 132 | 11% | 2,30% | 9,30% | |||
La tasa de supervivencia durante el seguimiento a 5años fue del 92,2% tomando como variable final la revisión por cualquier causa, y del 95% al establecer el aflojamiento aséptico como criterio. Nuestros resultados fueron comparables a los de otra cohorte publicada por Ruel et al.11, en la que encontraron una tasa de supervivencia del 96,7% a los 5años de seguimiento, estableciéndose el aflojamiento aséptico como criterio de valoración (fig. 3).
Nuestro estudio tiene algunas limitaciones relevantes. En primer lugar, se trata de un estudio retrospectivo realizado en una única institución por parte de múltiples cirujanos. En segundo lugar, la decisión de implantar una prótesis NMC en lugar de otro implante, así como la elección del tamaño del vástago tibial, se basaron en la valoración subjetiva del cirujano. Además, el estudio careció de un grupo control, e incluye únicamente el implante NMC. Por último, dado que no se habían recopilado rutinariamente los datos clínicos preoperatorios, no han sido incluidos en el estudio, describiendo unicamente los resultados clínicos postoperatorios.
ConclusiónNuestra experiencia demuestra resultados clínicos y radiográficos favorables a medio plazo tras la ATR primaria con NMC en los pacientes con deformidad en valgo grave y/o ligamentos colaterales incompetentes. Pensamos que la ATR con NMC es una opción segura para lograr una estabilidad suficiente, corrección de deformidades, presentando en nuestra serie una alta tasa de éxito y supervivencia, con una baja tasa de aflojamiento aséptico. Por tanto, puede considerarse como alternativa en casos de ATR primaria compleja, evitando por tanto el uso de vástagos femorales y sus complicaciones.
Nivel de evidenciaNivel de evidencia III.
FinanciaciónLos autores declaran la ausencia de recepción de fondos, subvenciones u otros respaldos durante la preparación del presente artículo.
Consideraciones éticasEste estudio cuenta con la aprobación del Comité de Ética e Investigación del Hospital Clínico San Carlos (23/813-E). Se obtuvo consentimiento informado de todos los participantes individuales incluidos en el estudio, o de sus familiares.
Conflicto de interesesNinguno.