Evaluar el porcentaje de complicaciones asociadas con la artroscopia de tobillo y retropié en nuestro centro y comparar nuestros resultados con aquellos publicados en la literatura.
Material y métodoRealizamos un estudio descriptivo retrospectivo de las complicaciones asociadas con las artroscopias de tobillo y retropié realizadas entre mayo del 2008 y abril del 2013. Se revisaron 257 artroscopias, un 23% de subastragalina y un 77% de tobillo. El acceso empleado fue anterior en el 69%, posterior en el 26% y combinado en el 5% restante.
ResultadosSe recogieron 31 complicaciones (12,06%), siendo la complicación más frecuente la lesión neurológica (14 casos) y el nervio más afectado el nervio peroneo superficial (8 casos). Observamos 10 casos de drenaje persistente a través de los portales, 4 casos de infección y 3 casos de síndrome de dolor regional complejo tipo 1.
DiscusiónLos avances en la artroscopia de tobillo y retropié, y el aumento de sus indicaciones, conllevan un aumento del riesgo potencial de complicaciones.
La tasa de complicaciones reflejada en nuestro análisis (12,06%) es comparable con lo descrito en la literatura (0-17%), siendo la complicación más frecuente la lesión neurológica.
ConclusionesLa artroscopia de tobillo y retropié es un procedimiento seguro. Es importante realizar una cuidadosa planificación preoperatoria, utilizar una técnica meticulosa y realizar un cuidado postoperatorio apropiado para disminuir la tasa de complicaciones.
To evaluate the percentage of complications associated with ankle and hindfoot arthroscopy in our hospital and to compare the results with those reported in the literature.
Material and methodA retrospective descriptive review was conducted on the complications associated with ankle and hindfoot arthroscopy performed between May 2008 and April 2013. A total of 257 arthroscopy were performed, 23% on subtalar joint, and 77% of ankle joint. An anterior approach was used in 69%, with 26% by a posterior approach, and the remaining 5% by combined access.
ResultsA total of 31 complications (12.06%) were found. The most common complication was neurological damage (14 cases), with the most affected nerve being the superficial peroneal nerve (8 cases). Persistent drainage through the portals was found in 10 cases, with 4 cases of infection, and 3 cases of complex regional pain syndrome type 1.
DiscussionThere have been substantial advances in arthroscopy of ankle and hindfoot in recent years, expanding its indications, and also the potential risk of complications.
The complication rate (12.06%) found in this study is consistent with that described in the literature (0-17%), with neurological injury being the most common complication.
ConclusionsAnkle and hindfoot arthroscopy is a safe procedure. It is important to make a careful preoperative planning, to use a meticulous technique, and to perform an appropriate post-operative care, in order to decrease the complication rates.
La cirugía artroscópica de pie y tobillo, desde sus inicios en 1972, ha experimentado importantes avances, lo que ha permitido ampliar notablemente sus indicaciones.
La técnica artroscópica permite la visualización directa de las estructuras intraarticulares sin necesidad de abordajes extensos, lo que contribuye a disminuir la morbilidad y el dolor postoperatorio. Además, presenta una serie de ventajas con respecto a la cirugía convencional, como son: disminuir el dolor postoperatorio, reducir la estancia hospitalaria asociada al procedimiento y rehabilitación, y el retorno a las actividades más precoz.
Sin embargo, como cualquier procedimiento quirúrgico, no está exento de complicaciones, siendo la lesión neurológica la más frecuente.
El objetivo del presente estudio es evaluar el porcentaje de complicaciones asociadas a la artroscopia de tobillo y retropié en nuestra serie y comparar los resultados con aquellos publicados en la literatura.
Material y métodoPresentamos un estudio descriptivo retrospectivo de artroscopias de tobillo y retropié realizadas en nuestro hospital entre los meses de mayo del 2008 y abril del 2013.
Se recogió información acerca de datos demográficos de los pacientes, diagnósticos, procedimientos artroscópicos realizados, duración del seguimiento y complicaciones.
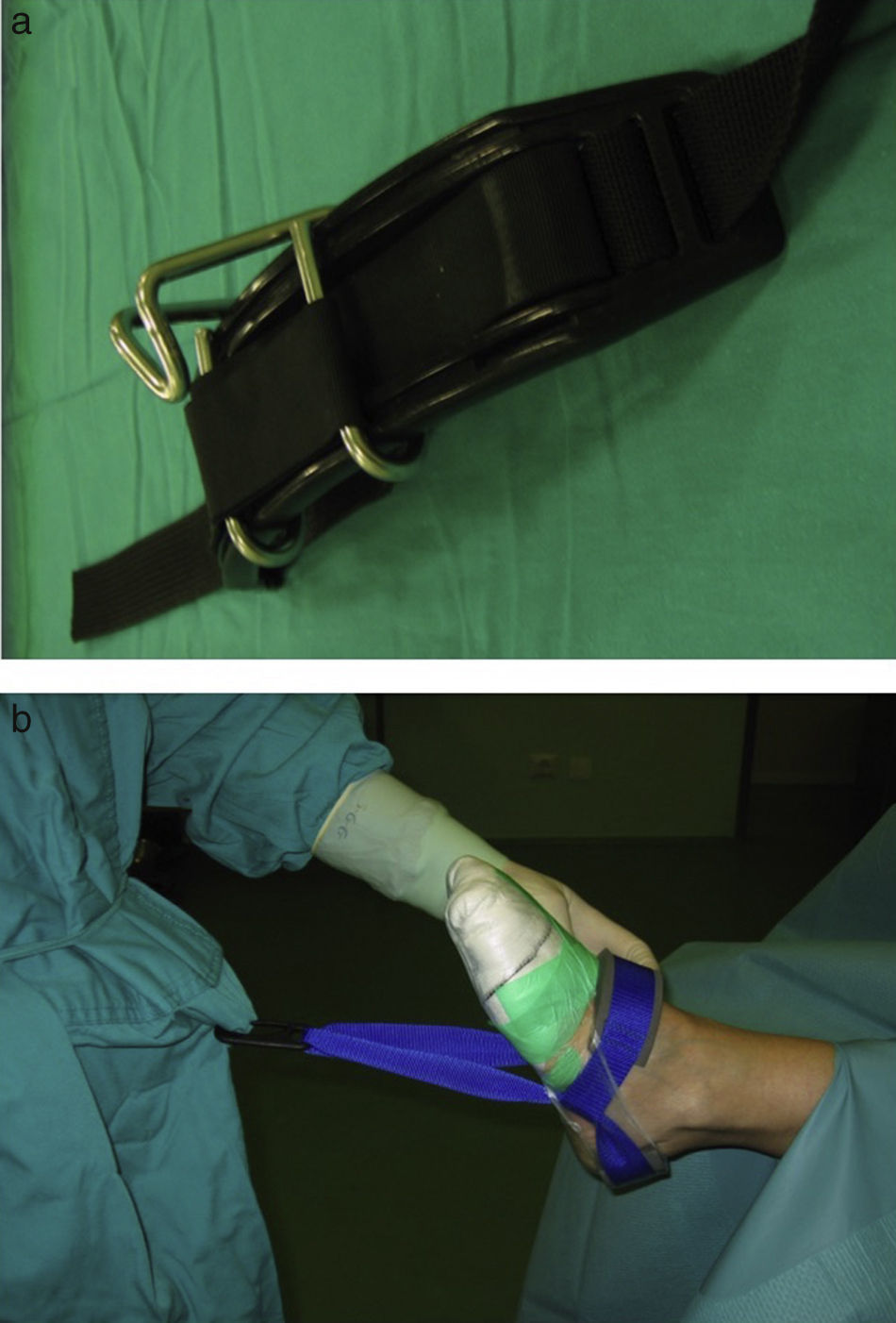
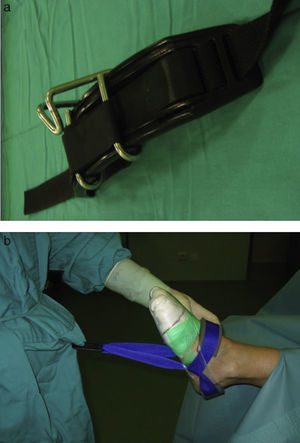
En referencia a la técnica quirúrgica empleada, en todos los casos se utilizó isquemia en la raíz del miembro inferior y tracción no invasiva de forma intermitente, a demanda del cirujano. Para realizar la tracción utilizamos una cincha distractora de Guhl (Smith & Nephew Inc., Andover, MA 01810, EE. UU.), anclada a un arnés de Windsurf que se coloca el cirujano bajo la bata estéril (fig. 1).
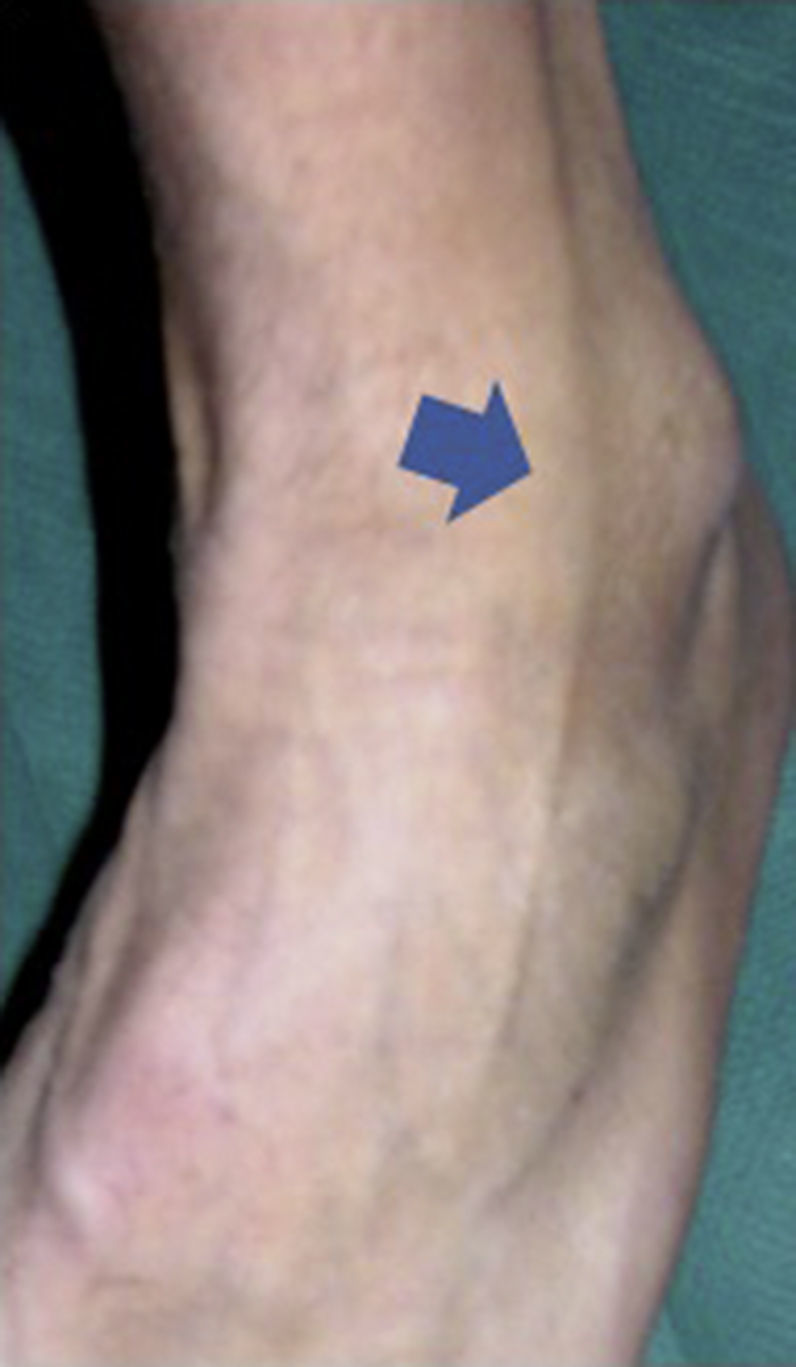
En la artroscopia por vía anterior, colocamos al paciente en decúbito supino. Inicialmente realizamos el portal anteromedial, justo medial al tendón del tibial anterior, coincidiendo con una depresión palpable. Tras realizar una incisión cutánea vertical, introducimos un mosquito recto hasta alcanzar la articulación, introduciendo después la vaina del artroscopio con el tobillo en dorsiflexión, para evitar la lesión iatrogénica del cartílago articular. Posteriormente, realizamos el portal anterolateral justo lateral al peroneo tercero o, en su ausencia, al tendón del extensor común de los dedos. Es importante evitar la rama cutánea intermedia dorsal del nervio peroneo superficial, el cual localizamos previamente mediante una maniobra de flexión del cuarto dedo (fig. 2).
En la artroscopia posterior, colocamos al paciente en decúbito prono, de forma que el pie afectado sobresalga de la mesa quirúrgica, y utilizamos los portales paraaquíleos descritos por van Dijk et al.1. Con el tobillo en flexión neutra, marcamos los bordes medial y lateral del tendón de Aquiles y la punta de peroné. Trazamos una línea recta desde la punta del peroné, paralela a la planta del pie. Sobre esta línea, aproximadamente 0,5cm a ambos lados del tendón de Aquiles, realizaremos los portales. Comenzamos con el portal posterolateral y, tras realizar una incisión cutánea vertical, introducimos un mosquito recto en dirección al primer espacio interdigital, hasta llegar al hueso. En este momento, retiramos el mosquito e introducimos la vaina del artroscopio con el obturador romo. Posteriormente, realizamos el portal posteromedial, a la misma altura que el portal posterolateral, aproximadamente 0,5cm medial al tendón de Aquiles, e introducimos un mosquito recto de manera que forme un ángulo de 90° con el artroscopio. Avanzamos hasta tocar la vaina del artroscopio y nos deslizamos sobre ella hasta su extremo distal. Seguidamente, introducimos el sinoviotomo por el portal posteromedial, con los dientes dirigidos lateralmente, resecando la grasa y la cápsula articular hasta visualizar la articulación.
Utilizamos el artroscopio de 4,5mm y 30°.
Se realizaron 257 artroscopias en 215 pacientes, con una edad media de 41,31 años (20-62 años). El 17% fueron mujeres y el 83% varones. El seguimiento medio fue de 10,5 meses (1,4-59,1 meses).
En cuanto a la técnica empleada, el 77% corresponde a artroscopias de tobillo y el 23% restante a subastragalina.
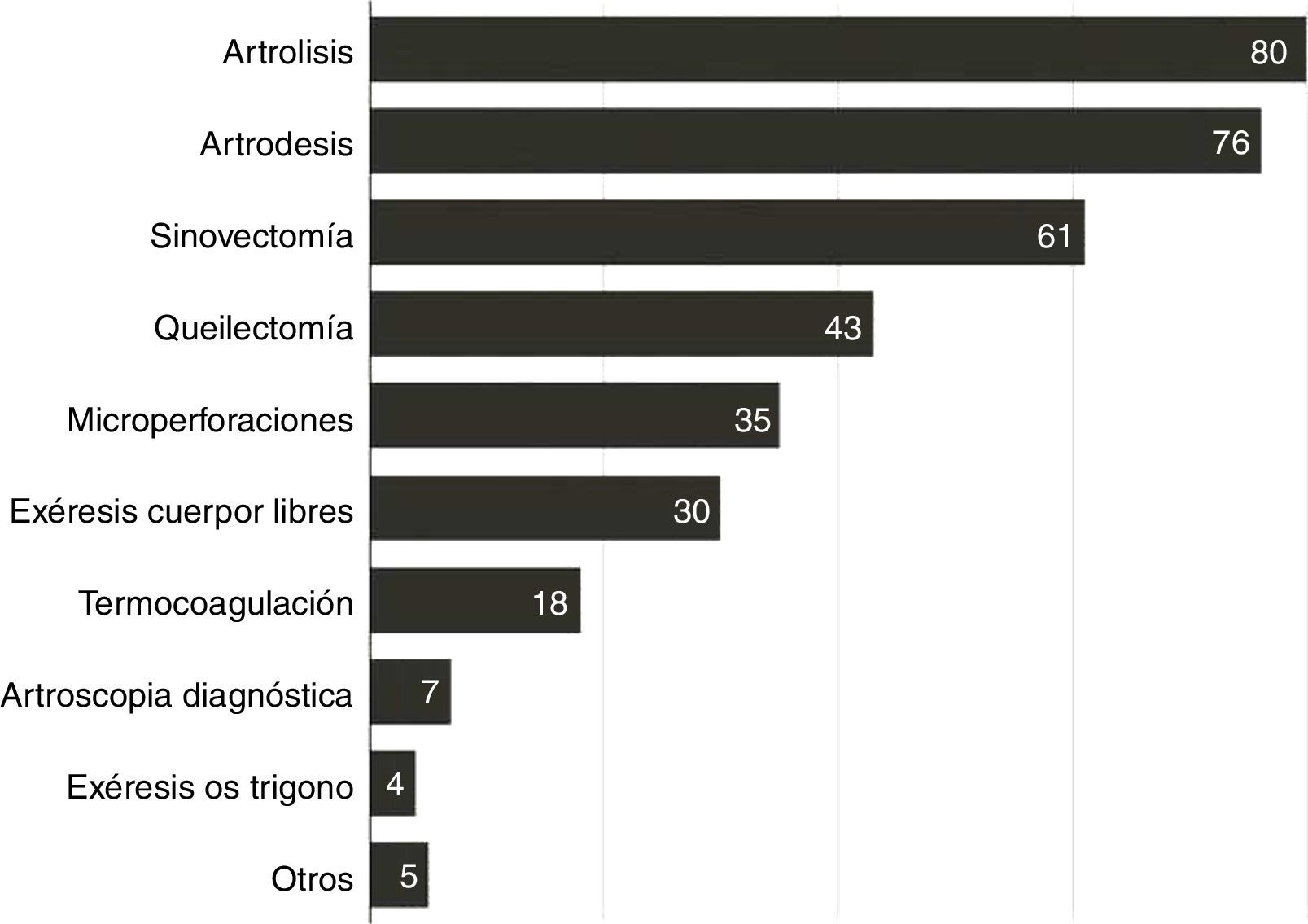
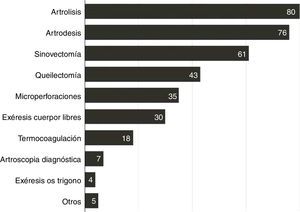
En cuanto a los portales utilizados, en un 69% fueron anteriores, en un 26% posteriores y en el 5% restante se realizó un acceso combinado. Los procedimientos artroscópicos más frecuentes fueron artrólisis, artrodesis, sinovectomía y queilectomía (fig. 3).
ResultadosLos resultados ponen de manifiesto un total de 31 complicaciones, que corresponden a un 12,06% del total de los casos. La complicación más frecuente fue la lesión neurológica (14 casos), siendo el nervio peroneo superficial el más afectado (8 casos). Observamos 3 casos de lesiones del nervio peroneo profundo, 2 casos de lesión del nervio sural y un caso de lesión del nervio safeno. En todos los casos se resolvió de forma espontánea, salvo en un caso de lesión del peroneo superficial y los 2 casos de lesión del nervio sural, que precisaron revisión quirúrgica y neurólisis. Se observaron 10 casos de drenaje persistente a través de los portales, del portal anterolateral en 7 casos y del anteromedial en 3 casos. En todos los casos se resolvió de forma espontánea antes de las 3 semanas. Observamos 2 casos de infección superficial que se resolvió mediante antibioterapia empírica por vía oral y 2 casos de infección profunda por Staphylococcus aureus sensible a meticilina que se solucionaron mediante tratamiento quirúrgico con limpieza y desbridamiento asociado a antibioterapia por vía intravenosa. Tres pacientes desarrollaron un síndrome de dolor regional complejo tipo 1 que precisó tratamiento conjunto con la Unidad del Dolor, resolviéndose en un plazo de entre 3 y 5 meses.
El 23% de estas complicaciones se encontraron en los procedimientos realizados mediante artroscopias posteriores y el 77% restante en artroscopias por vía anterior. Pero si las analizamos de forma aislada, el porcentaje es similar en ambas, un 13% en los portales anteriores y un 12% en los portales posteriores.
Se observaron 11 complicaciones en procedimientos de artrólisis (35,4% del total de complicaciones), 3 lesiones del nervio peroneo profundo, 3 lesiones del nervio peroneo superficial, un síndrome de dolor regional complejo tipo 1, una supuración persistente a través del portal anterolateral, 2 infecciones profundas y una infección superficial. Durante la sinovectomía anterior, observamos 5 complicaciones (16,1%), una lesión del nervio peroneo superficial, 3 drenajes persistentes a través de los portales y 2 síndromes de dolor regional complejo tipo 1. En los procedimientos de exéresis de cuerpos libres se observaron 4 pacientes con problemas con los portales (12,9%). Durante la artrodesis de tobillo se observaron 6 complicaciones (19,3%), 3 lesiones del nervio peroneo superficial, una lesión del nervio safeno, una infección superficial y un paciente con drenaje persistente a través del portal anterolateral. En los procedimientos de artrodesis subastragalina observamos 2 casos de lesión del nervio sural (6,4%). Finalmente, en los casos de tratamiento de lesiones osteocondrales observamos 2 complicaciones (6,4%), una lesión del nervio peroneo superficial y un paciente con drenaje persistente a través del portal anteromedial.
DiscusiónLa artroscopia de tobillo ha experimentado un importante avance desde que Burman dijera en 1931 que no era una articulación apropiada para esta técnica, por ser el espacio articular demasiado estrecho2. Tras los progresos en relación con la instrumentación y la técnica, las indicaciones y la complejidad de los procedimientos han aumentado, incrementándose el riesgo potencial de complicaciones.
Es imprescindible un conocimiento de la anatomía superficial e intraarticular de la región del tobillo, debido a la proximidad de las estructuras neurovasculares y tendinosas a los portales y, por consiguiente, el inherente riesgo de lesión de las mismas3.
Inicialmente, recomendamos marcar los límites anatómicos, incluyendo la línea articular, el tendón del tibial anterior y el nervio cutáneo dorsal intermedio en la artroscopia por vía anterior. En la artroscopia posterior debemos marcar el tendón de Aquiles y el maléolo lateral, para facilitar la correcta realización de los portales.
Para prevenir la lesión de las estructuras neurovasculares y tendinosas, se recomienda realizar incisiones verticales solo en la piel, realizando una disección roma de las capas más profundas con mosquito recto y obturador romo. Se debe evitar realizar los portales muy cerca para disminuir el riesgo de necrosis cutánea. El cierre de los portales de forma sistemática ayuda a disminuir el riesgo de formación de fístulas cutáneas4.
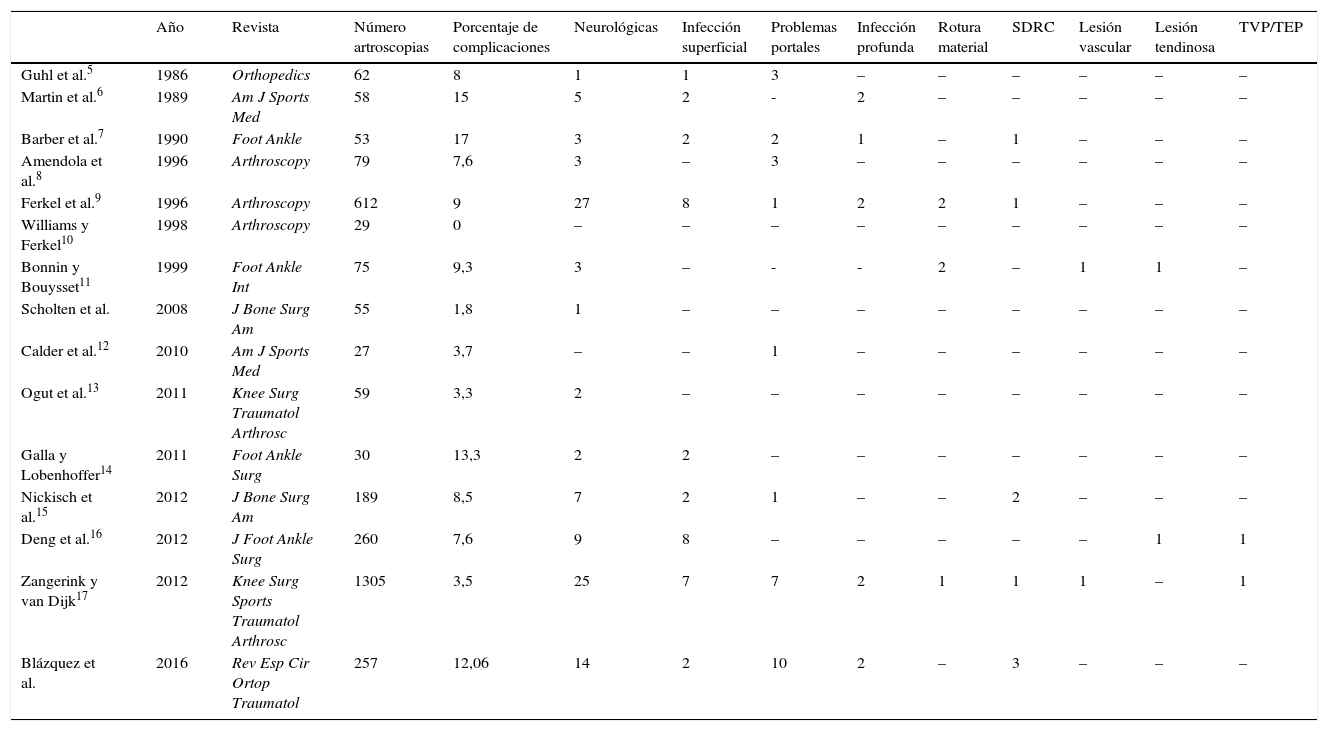
La tasa de complicaciones descrita en la literatura varía entre el 0 y el 17% (tabla 1)5–17, siendo la complicación más frecuente la lesión neurológica (45% de complicaciones). Nuestros resultados son comparables con estos datos, observando un 12,06% de complicaciones en nuestro estudio, siendo la más frecuente la lesión neurológica, que representa el 35,48% de las complicaciones.
Tasa de complicaciones en la artroscopia de tobillo y retropié publicada en la literatura. En la última fila añadimos nuestros resultados a la lista
| Año | Revista | Número artroscopias | Porcentaje de complicaciones | Neurológicas | Infección superficial | Problemas portales | Infección profunda | Rotura material | SDRC | Lesión vascular | Lesión tendinosa | TVP/TEP | |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Guhl et al.5 | 1986 | Orthopedics | 62 | 8 | 1 | 1 | 3 | – | – | – | – | – | – |
| Martin et al.6 | 1989 | Am J Sports Med | 58 | 15 | 5 | 2 | - | 2 | – | – | – | – | – |
| Barber et al.7 | 1990 | Foot Ankle | 53 | 17 | 3 | 2 | 2 | 1 | – | 1 | – | – | – |
| Amendola et al.8 | 1996 | Arthroscopy | 79 | 7,6 | 3 | – | 3 | – | – | – | – | – | – |
| Ferkel et al.9 | 1996 | Arthroscopy | 612 | 9 | 27 | 8 | 1 | 2 | 2 | 1 | – | – | – |
| Williams y Ferkel10 | 1998 | Arthroscopy | 29 | 0 | – | – | – | – | – | – | – | – | – |
| Bonnin y Bouysset11 | 1999 | Foot Ankle Int | 75 | 9,3 | 3 | – | - | - | 2 | – | 1 | 1 | – |
| Scholten et al. | 2008 | J Bone Surg Am | 55 | 1,8 | 1 | – | – | – | – | – | – | – | – |
| Calder et al.12 | 2010 | Am J Sports Med | 27 | 3,7 | – | – | 1 | – | – | – | – | – | – |
| Ogut et al.13 | 2011 | Knee Surg Traumatol Arthrosc | 59 | 3,3 | 2 | – | – | – | – | – | – | – | – |
| Galla y Lobenhoffer14 | 2011 | Foot Ankle Surg | 30 | 13,3 | 2 | 2 | – | – | – | – | – | – | – |
| Nickisch et al.15 | 2012 | J Bone Surg Am | 189 | 8,5 | 7 | 2 | 1 | – | – | 2 | – | – | – |
| Deng et al.16 | 2012 | J Foot Ankle Surg | 260 | 7,6 | 9 | 8 | – | – | – | – | – | 1 | 1 |
| Zangerink y van Dijk17 | 2012 | Knee Surg Sports Traumatol Arthrosc | 1305 | 3,5 | 25 | 7 | 7 | 2 | 1 | 1 | 1 | – | 1 |
| Blázquez et al. | 2016 | Rev Esp Cir Ortop Traumatol | 257 | 12,06 | 14 | 2 | 10 | 2 | – | 3 | – | – | – |
El nervio más afectado en la artroscopia anterior fue el peroneo superficial, en concreto la rama cutánea intermedia dorsal (8 casos). Se ha recomendado previamente en la literatura marcar preoperatoriamente su recorrido, debido a su proximidad al portal anterolateral y a su variabilidad anatómica17-20. Es el único nervio visible en el cuerpo humano. Es fácil de localizar, realizando flexión plantar del tobillo e inversión del pie9,18. Stephens y Kelly describieron un método alternativo para localizar el nervio, consistente en un mecanismo de flexión plantar de los dedos 4.° y 5.°19. También se puede localizar mediante transiluminación de la piel con el artroscopio desde el portal anteromedial. Con la dorsiflexión del tobillo, el nervio se desplaza lateramente, 2,4mm cuando pasamos de 10° de flexión plantar a posición neutra y 3,6mm cuando pasamos de 10° de flexión plantar a dorsiflexión20. Por ello, recomendamos realizar el portal anterolateral medial a la marca cutánea.
El nervio más afectado en la artroscopia posterior fue el sural (2 casos). Aunque es difícil de localizar por palpación o transiluminación, su seguridad se puede asegurar realizando el portal anterolateral justo lateral al tendón de Aquiles y dirigiendo la cánula medialmente hacia el centro de la articulación.
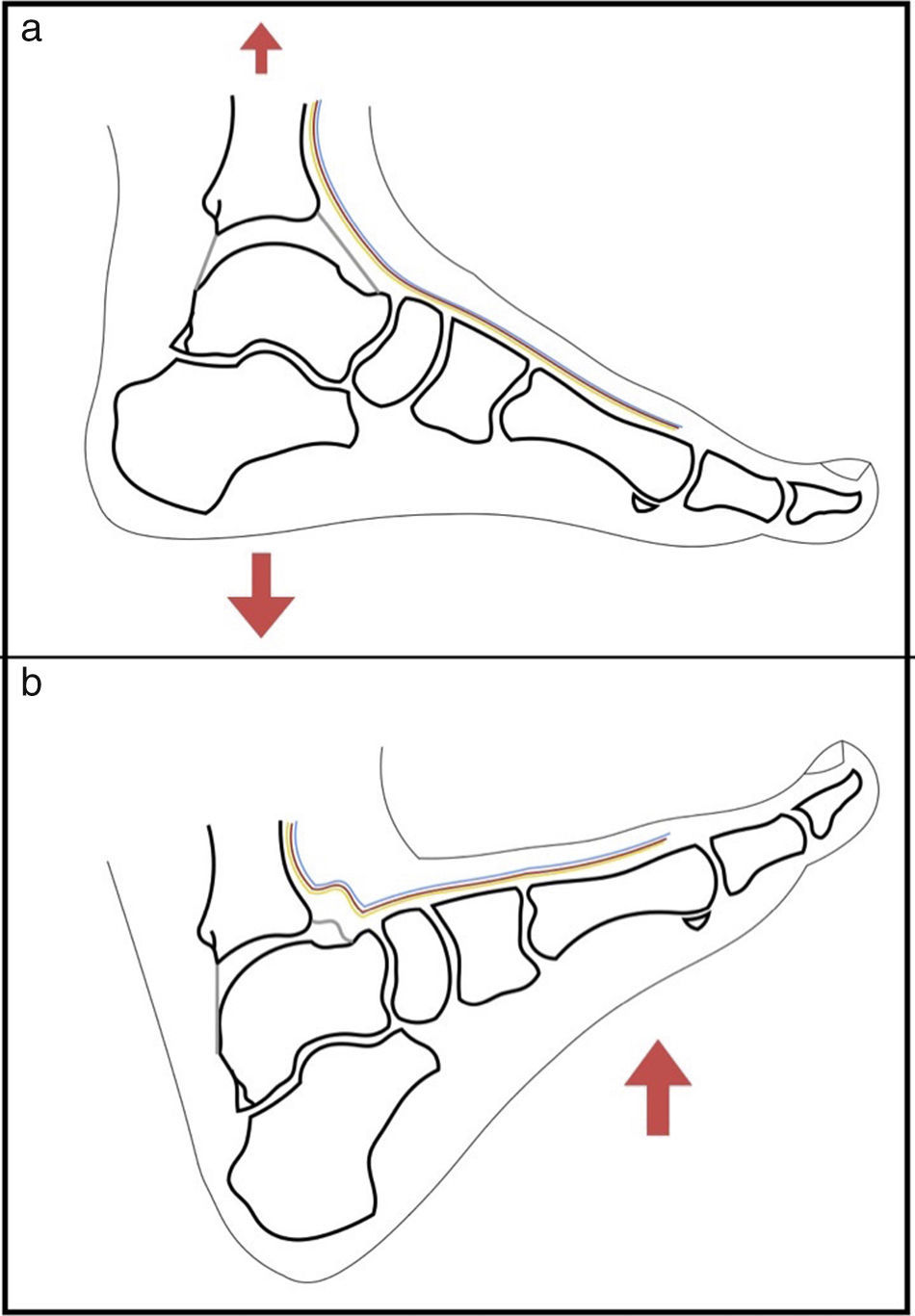
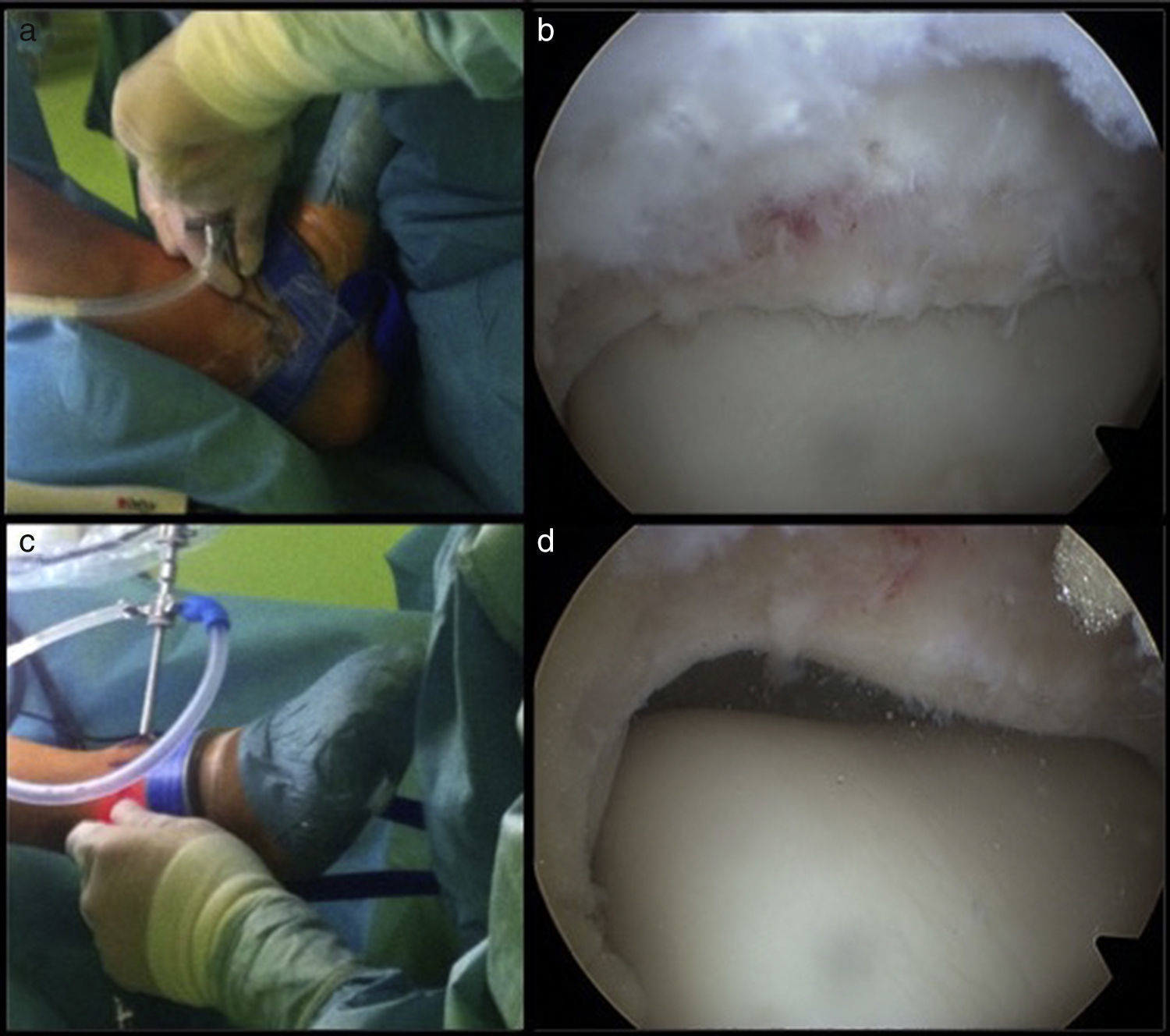
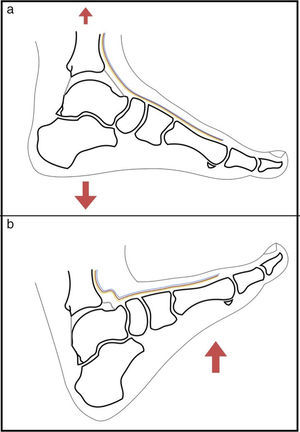
Cuando trabajamos en el compartimento posterior, el tendón del flexor hallucis longus adquiere especial relevancia, pues el paquete neurovascular medial discurre medial a este. Es importante localizarlo y saber que su borde lateral determina el área de trabajo segura3. Otro tema de debate es el uso de tracción. El empleo de tracción permite una visualización casi completa de la superficie articular del astrágalo. Sin embargo, las estructuras neurovasculares y tendinosas anteriores se tensan, aumentando el riesgo de lesión iatrogénica cuando realizamos los portales o cuando trabajamos en el compartimento anterior con el vaporizador o el sinoviotomo. Por el contrario, con el tobillo en dorsiflexión estas estructuras se relajan, permitiendo su desplazamiento al introducir la óptica y el instrumental, disminuyendo el riesgo de lesión17,21 (fig. 4). Además, con la introducción de fluido dentro de la articulación, el área anterior de trabajo aumenta, facilitando el tratamiento de las lesiones en la región anterior del tobillo. Además, con la dorsiflexión del tobillo, el cartílago de la superficie articular astragalina se encuentra oculto en la mortaja, previniendo su lesión durante la realización de los portales anteriores (fig. 5).
La aplicación de tracción sobre la articulación nos permite una visualización prácticamente completa del cartílago articular de la cúpula astragalina (a). Por el contrario, la dorsiflexión del tobillo, oculta el cartílago articular, protegiendo durante la introducción del material, y relaja las estructuras neurovasculares anteriores, permitiendo que estas se desplacen durante la introducción del material y reduciendo el riesgo de lesión de las mismas (b).
Lozano-Calderón et al. realizaron una revisión de 206 pacientes, 50% con tracción y 50% sin tracción. Observaron que la tracción no invasiva facilitaba la visualización del ligamento deltoideo y de la gotiera medial, mientras que sin tracción era más fácil visualizar la gotiera medial y el compartimento anterior22. Nosotros utilizamos tracción no invasiva intermitente, reservando el uso de la tracción únicamente cuando es necesario. Recomendamos el mecanismo de dorsiflexión para la creación de los portales anteriores y el tratamiento de la patología del compartimento anterior, mientras que consideramos el empleo de la tracción para la exposición y el tratamiento de lesiones osteocondrales en la porción posterior del astrágalo o de la tibia.
Nuestro estudio presenta algunas limitaciones. En primer lugar, se trata de un estudio descriptivo y retrospectivo, con las limitaciones de los mismos. Por otro lado, el diseño de nuestro estudio no permite comparar la tasa de complicaciones de las distintas técnicas quirúrgicas. Además nuestra población de pacientes es muy heterogénea, habiéndose realizado múltiples procedimientos para diversos diagnósticos. Finalmente, algunas complicaciones, como la lesión iatrogénica del cartílago, son difíciles de evaluar, pues no se disponen de vídeos de todas las cirugías, por lo que no se ha tenido en cuenta. Esto ha podido llevar a un infradiagnóstico del número real de complicaciones. Sin embargo, esta complicación tampoco se ha evaluado en otros estudios, por lo que las tasas de complicaciones en la literatura actual son aun comparables.
ConclusionesLa artroscopia de tobillo y retropié es un procedimiento seguro, que disminuye la morbilidad y el tiempo de recuperación en comparación con la artrotomía, pero no está exento de complicaciones, siendo la más frecuente la lesión nerviosa.
Es importante realizar una cuidadosa planificación preoperatoria, utilizar una técnica meticulosa y realizar un cuidado postoperatorio apropiado para disminuir la tasa de complicaciones.
El conocimiento de la anatomía del pie y tobillo es esencial para realizar el procedimiento de forma segura y prevenir las complicaciones.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesNo existe conflicto de intereses ni fuente de financiación.