El objetivo de este trabajo es determinar si los resultados clínicos y radiológicos obtenidos en cuanto a corrección a largo plazo se mantienen de forma similar usando injerto de cresta ilíaca (CI) o solo el hueso local (HL) en los pacientes intervenidos con escoliosis idiopática del adolescente.
Pacientes y métodosSe efectuó un estudio retrospectivo de cohortes homogéneas de 73 pacientes (CI n=37 y HL n=36) con escoliosis idiopática intervenidos mediante artrodesis por vía posterior con un seguimiento medio de 126 meses en el grupo CI y 66 meses en el grupo HL. Se compararon los resultados en cuanto a corrección quirúrgica y pérdida de la misma según las mediciones de los ángulos de Cobb en telerradiografías antero-posteriores y laterales preoperatorias, postoperatorias y finales, y se valoraron los resultados clínicos mediante el cuestionario SRS-22.
ResultadosEn el grupo HL la corrección postoperatoria resultó significativamente mayor 61±15% vs. 51±14% del grupo CI (p<0,004). Durante la evolución el grupo CI presentó una pérdida de corrección media de 4,5±7,3° respecto a los 8,5±6,9° del grupo HL, (p=0,02). La corrección final obtenida se iguala entre ambos grupos, 42±18% vs. 46±17% (p=0,3). No se observa correlación clínica en la muestra respecto a los resultados del SRS-22.
ConclusionesLos pacientes intervenidos en los que se emplea injerto de CI tienen una pérdida de corrección inferior a los pacientes en los que se emplea injerto de HL aunque no parece existir correlación clínica de esta pérdida de corrección.
The purpose of this study was to compare postoperative clinical and radiological results in adolescent idiopathic scoliosis curves treated by posterior arthrodesis using autogenous bone graft from iliac crest (CI) versus only local autograft bone (HL).
Patients and methodsA retrospective matched cohort study was conducted on 73 patients (CI n=37 and HL n=36) diagnosed with adolescent idiopathic scoliosis and treated surgically by posterior arthrodesis. The mean post-operative follow-up was 126 months in the CI group vs. 66 months in the HL group. The radiographic data collected consisted of preoperative, postoperative, and final follow-up antero-posterior and lateral full-length radiographs. Loss of correction and quality of arthrodesis were evaluated by comparing the scores obtained from the Spanish version of the SRS-22 questionnaire.
ResultsThere were significant differences in the post-operative results as regards the correction of the Cobb angle of the main curve (HL 61±15% vs. CI 51±14%, P<.004), however a greater loss of correction was found in the local bone group (CI 4.5±7.3° vs. HL 8.5±6.3°, P=.02). There were no significant differences as regards the correction of the Cobb angle of the main curve at the end of follow-up. There were no clinical differences between the two groups in the SRS-22 scores.
ConclusionAt 5 years of follow-up, there was a statistically significant greater loss of radiographic correction at the end of final follow-up in the local bone graft group. However clinical differences were not observed as regards the SRS-22 scores.
El uso de autoinjerto de cresta ilíaca (CI) para la obtención de una buena artrodesis ha sido el gold standard en la cirugía de corrección de la escoliosis idiopática del adolescente. Sin embargo, la morbilidad asociada a su obtención1,2 nos hace preguntarnos si es realmente necesario para mantener la corrección quirúrgica.
El dolor en la zona donante puede llegar a producirse en un 24% de los casos a los 4 años, y hasta un 15% de déficits funcionales asociados3,4. Otras complicaciones como hematomas, seromas y dehiscencia de la heridas se han observando en estos pacientes, relacionándose la morbilidad con el volumen de injerto extraido5.
El empleo de aloinjertos ha demostrado su eficacia, sin embargo, existe riesgo de transmisión de enfermedades y dependemos de la disponibilidad de banco de tejidos6–8. Los sustitutos óseos podrían ser una alternativa a auto y aloinjertos, aunque tienen un elevado coste9,10.
Recientemente algunos estudios han publicado datos comparables en cuanto a la consolidación de artrodesis en los pacientes intervenidos de dolor lumbar en los que únicamente se emplea hueso del campo quirúrgico sin suplemento de CI, no aumentando la tasa de seudoartrosis11. En los pacientes intervenidos de escoliosis no se han observado pérdidas de corrección o seudoartrosis asociada al empleo de injerto del campo quirúrgico12.
No se han publicado estudios que comparen en escoliosis idiopática del adolescente (EIA) los resultados clínicos y radiológicos de los pacientes en los que se emplea injerto de cresta y aquellos en los que solo se emplea el injerto proveniente de los elementos posteriores. El propósito de este estudio ha sido comparar los resultados en cuanto a la obtención de la artrodesis y mantenimiento de la corrección quirúrgica, en los pacientes intervenidos de escoliosis idiopática en los que se emplea autoinjerto del propio campo quirúrgico con un grupo de control en los que se emplea injerto adicional de CI.
Pacientes y métodosSe trata de un estudio de cohortes retrospectivo que recoge datos de 73 pacientes diagnosticados de EIA (edades comprendidas entre 10 y 18 años) intervenidos entre 1992 y 2008, y a los que se realizó una corrección vía posterior por un solo cirujano sénior (EI). Se analizan 2 cohortes homogéneas de pacientes con EIA con edades, magnitudes y tipos de la curva similares, en la primera de ellas se emplea injerto de la CI (grupo CI) y en el otro se emplea solo el injerto proveniente de la los elementos posteriores (grupo solo el hueso local [HL]). La tendencia a coger injerto de cresta se ha ido abandonando con el tiempo; así que, aunque ambos grupos se solaparon cronológicamente en el tiempo, la tendencia actual a utilizar injerto de cresta es mucho menor, por tanto, el seguimiento medio en el grupo de cresta fue mayor.
Se excluyeron los pacientes con seguimiento clínico o radiológico menor a 2 años, y aquellos a los que se realizó una doble vía. Además se excluyeron los pacientes a los que se reintervino por infección de la herida quirúrgica para eliminar la infección como causa de seudoartrosis.
Técnica quirúrgicaPara este estudio se empleó un abordaje posterior en línea media con una disección subperióstica. Se resecaron las apófisis espinosas por su base, las facetas inferiores de las vértebras superiores y el cartílago expuesto de las facetas superiores de las vértebras inferiores. Se eliminaron las partes blandas, el periostio y el cartílago articular y se reserva el hueso para posterior aplicación. En algunos casos se realizaron osteotomías en Chevron en las áreas más rígidas de la curva.
Se emplearon instrumentaciones multisegmentarias de ganchos (Cotrel Dobousset®, Medtronic Sofamor Danek, Memphis, TS) e híbridas (Isola® DePuy Spine Raynham, MA). En el grupo CI se extrajo injerto autólogo de CI que se mezcló con el injerto local obtenido de las apófisis espinosas y facetas articulares una vez limpiadas de tejidos blandos. En el grupo HL solo se empleó en injerto extraido del propio campo quirúrgico. No se empleó un corsé en el postoperatorio y no se les permitió la flexión o la carga de peso durante los 6 primeros meses.
Estudio de resultadosSe realizaron telerradiografías en bipedestación anteroposteriores y laterales de todos los pacientes en el preoperatorio, en el postoperatorio (a los 3 meses) y al final de la evolución. El ángulo de Cobb de la curva principal, el desequilibrio coronal, la cifosis T5T12 y la lordosis L1S1 se midió en todas ellas. Se calculó en porcentaje de corrección y se evaluó la pérdida de corrección de la curva principal con el diferencial Cobb final-Cobb postoperatorio. Se consideraron que las pérdidas superiores a 10° eran «sugestivas» de inestabilidad o de seudoartrosis13,14.
Para la evaluación clínica se usó el SRS-22 versión española validada al final de la evolución. Se compararon los valores en ambos grupos para cada uno de los apartados del test. Además, se compararon los resultados en los pacientes que habían perdido más corrección quirúrgica con el resto de la muestra.
Se reacogieron así mismo las complicaciones.La hipótesis nula fue que no habría diferencias respecto a la pérdida de corrección en ambos grupos y que los resultados clínicos serían comparables.
Análisis estadísticoSe empleó el software SPSS® v.15.0 realizando una comparación de medias para variables independientes t de Student con un nivel de significación del 0,05.
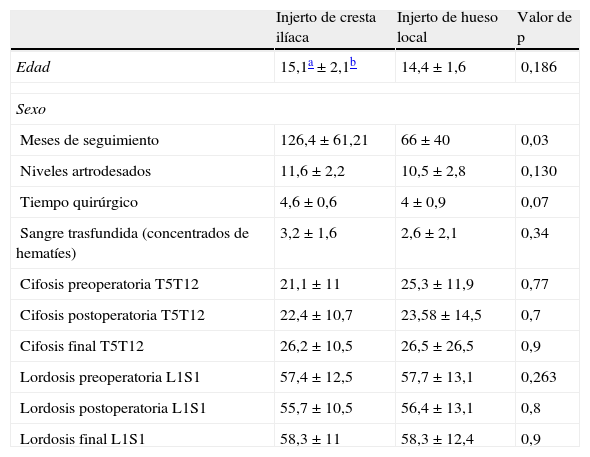
ResultadosDatos de demográficosEl grupo de CI estaba compuesto por 26 mujeres y 11 varones con una edad media de 15,1±2,1 años y un seguimiento medio de 126,4±61,21 meses. Los tipos de curvas más frecuentes según la clasificación de Lenke fueron la tipo i 62% y tipo iii 15%.
En el grupo de injerto local hubo 34 mujeres y 2 varones con una edad media de 14,4±1,6, y un seguimiento medio de 66±40 meses. Las curvas más frecuentes fueron las tipo i y iii (28 y 30% respectivamente). Existió una tendencia no significativa hacia un menor número de niveles fusionados, unidades trasfundidas y tiempo quirúrgico en el grupo de injerto local (tabla 1).
Datos generales plano sagital
| Injerto de cresta ilíaca | Injerto de hueso local | Valor de p | |
| Edad | 15,1a±2,1b | 14,4±1,6 | 0,186 |
| Sexo | |||
| Meses de seguimiento | 126,4±61,21 | 66±40 | 0,03 |
| Niveles artrodesados | 11,6±2,2 | 10,5±2,8 | 0,130 |
| Tiempo quirúrgico | 4,6±0,6 | 4±0,9 | 0,07 |
| Sangre trasfundida (concentrados de hematíes) | 3,2±1,6 | 2,6±2,1 | 0,34 |
| Cifosis preoperatoria T5T12 | 21,1±11 | 25,3±11,9 | 0,77 |
| Cifosis postoperatoria T5T12 | 22,4±10,7 | 23,58±14,5 | 0,7 |
| Cifosis final T5T12 | 26,2±10,5 | 26,5±26,5 | 0,9 |
| Lordosis preoperatoria L1S1 | 57,4±12,5 | 57,7±13,1 | 0,263 |
| Lordosis postoperatoria L1S1 | 55,7±10,5 | 56,4±13,1 | 0,8 |
| Lordosis final L1S1 | 58,3±11 | 58,3±12,4 | 0,9 |
Aunque existen diferencias respecto al sexo femenino más predominante en el grupo de injerto de cresta, esta diferencia no es significativa (estadístico de Fischer=0,012).
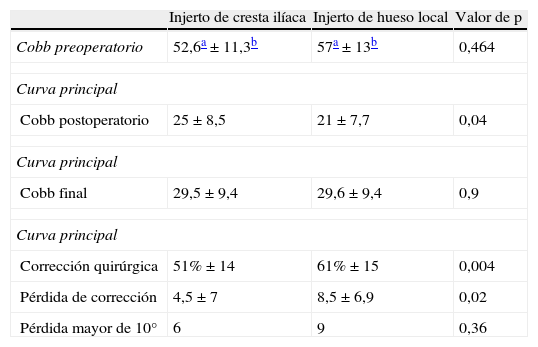
No existieron diferencias significativas respecto a la magnitud de la curva principal (CI 52,6±11,3° vs. HL 57±13°; p=0,46), curva secundaria (CI 35±12° vs. HL 36±10°; p=0,7).
Resultados radiográficosLa pérdida de corrección global resultó de 6°±7, produciéndose una pérdida de corrección significativamente mayor en el grupo en el que no se emplea injerto de CI (HL 8,5±6,9 vs. CI 4,5±7,3; p=0.02). Encontramos diferencias estadísticamente significativas respecto a la corrección postoperatoria con valores de 51±14% en el grupo de CI vs. 61±15% con una p=0,004. Así mismo encontramos una correlación positiva entre la pérdida de corrección y la corrección quirúrgica obtenida con una p de Pearson de 0,34 con una p<0,05. La corrección final obtenida se iguala entre ambos grupos, 42±18% vs. 46±17%; p=0,3 (tabla 2.)
Pérdida de corrección de la curva principal
| Injerto de cresta ilíaca | Injerto de hueso local | Valor de p | |
| Cobb preoperatorio | 52,6a±11,3b | 57a±13b | 0,464 |
| Curva principal | |||
| Cobb postoperatorio | 25±8,5 | 21±7,7 | 0,04 |
| Curva principal | |||
| Cobb final | 29,5±9,4 | 29,6±9,4 | 0,9 |
| Curva principal | |||
| Corrección quirúrgica | 51%±14 | 61%±15 | 0,004 |
| Pérdida de corrección | 4,5±7 | 8,5±6,9 | 0,02 |
| Pérdida mayor de 10° | 6 | 9 | 0,36 |
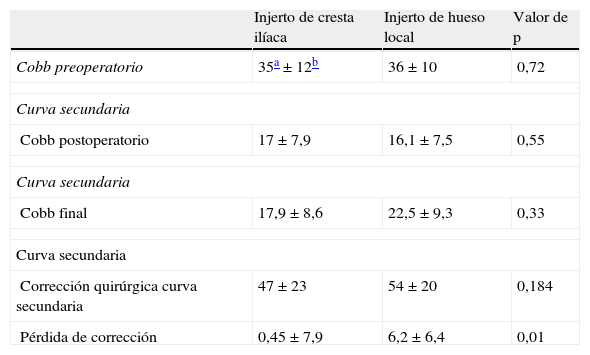
La corrección de la curva secundaria (tabla 3) resultó mayor en el grupo de injerto local sin existir diferencias significativas (54,14±20 grupo HL vs. grupo CI 47,06±23; p=0,1). La pérdida de corrección de la curva secundaria fue mayor en el grupo de injerto local al igual que en la curva principal (6,2±6 HL vs. 0,45±7 CI; p=0,01).
Pérdida de corrección de la curva secundaria
| Injerto de cresta ilíaca | Injerto de hueso local | Valor de p | |
| Cobb preoperatorio | 35a±12b | 36±10 | 0,72 |
| Curva secundaria | |||
| Cobb postoperatorio | 17±7,9 | 16,1±7,5 | 0,55 |
| Curva secundaria | |||
| Cobb final | 17,9±8,6 | 22,5±9,3 | 0,33 |
| Curva secundaria | |||
| Corrección quirúrgica curva secundaria | 47±23 | 54±20 | 0,184 |
| Pérdida de corrección | 0,45±7,9 | 6,2±6,4 | 0,01 |
No existieron diferencias significativas en cuanto a la cifosis o la lordosis entre ambos grupos en los diferentes momentos del estudio (tabla 1).
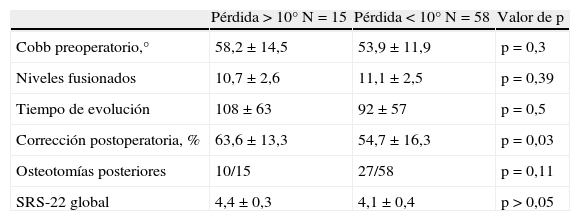
Si tenemos en cuenta aquellos pacientes que perdieron más de 10° de corrección durante el seguimiento, sobre un total de 15, 6 pertenecían al grupo CI y 9 al grupo HL, sin existir diferencias significativas (χ2=0,36). Ninguno de ellos tuvo que ser reintervenido por dolor o por rotura de la instrumentación. Si comparamos el grupo de pacientes que habían perdido más de 10° (tabla 4) con el resto, observamos que estos pacientes tenían una corrección postoperatoria significativamente mayor. No se observaron diferencias con respecto al tiempo de evolución ni respecto al número de niveles fusionados.
Datos comparativos entre pacientes con mayores pérdidas y resto de la muestra
| Pérdida>10° N=15 | Pérdida<10° N=58 | Valor de p | |
| Cobb preoperatorio,° | 58,2±14,5 | 53,9±11,9 | p=0,3 |
| Niveles fusionados | 10,7±2,6 | 11,1±2,5 | p=0,39 |
| Tiempo de evolución | 108±63 | 92±57 | p=0,5 |
| Corrección postoperatoria, % | 63,6±13,3 | 54,7±16,3 | p=0,03 |
| Osteotomías posteriores | 10/15 | 27/58 | p=0,11 |
| SRS-22 global | 4,4±0,3 | 4,1±0,4 | p>0,05 |
a Media.
b Desviación estándar.
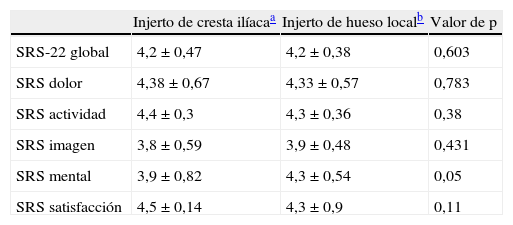
Se obtuvieron test de evaluación al final de la evolución clínica. Esto resultados clínicos no demostraron diferencias significativas entre ambos grupos como se observa en la tabla 5. Por otro lado, si tenemos en cuenta aquellos pacientes que en ambos grupos tienen una corrección mayor a 10° tampoco se observan diferencias con el grupo que pierde menos de 10°, por lo que no se reflejan clínicamente dichas pérdidas de corrección.
Resultados de test SRS 22
Se produjeron complicaciones en 6 pacientes, 4 casos de infección superficial que se resolvieron con tratamiento antibiótico intravenoso, una rotura de duramadre que se trató conservadoramente mediante hidratación y reposo, y una progresión leve de la curva bajo la instrumentación que no precisó intervención quirúrgica. Se produjo una rotura de instrumentación a nivel proximal en un paciente que tenía una pérdida de corrección de 9°, se controló a la paciente no observándose posterior pérdida de corrección, por lo que se trató conservadoramente.
DiscusiónEl objetivo del tratamiento quirúrgico de la escoliosis es corregir la curva, equilibrar el raquis y obtener una buena artrodesis para mantener dicha corrección. Para ello se han empleado diferentes tipos de abordajes, injertos e implantes. El injerto de CI ha sido usado con frecuencia durante años debido a su capacidad osteogénica y parece un material idóneo para asegurar la obtención de la artrodesis. Sin embargo, la comorbilidad asociada a su extracción, como dolor en la zona donante hasta en un 24% de los pacientes, así como déficits funcionales en hasta un 15%1–3,5, nos llevan a preguntarnos si es realmente necesaria su extracción con los nuevos sistemas más rígidos de fijación multisegmentaria12,13.
Algunos autores han demostrado la eficacia osteoconductora del aloinjerto como alternativa. En la bibliografía6,7 aparecen resultados semejantes a los obtenidos con el autoinjerto de CI. Sin embargo, se trata de estudios con un nivel de evidencia 4 y todavía existe el riesgo de transmisión de enfermedades infecciosas4. Algunos estudios han demostrado una menor tasa de fusión cuando se emplean aloinjertos. Betz et al.13 en un estudio prospectivo de 2 grupos de pacientes en los que comparan el uso de aloinjerto vs. no poner ningún tipo de injerto, no encuentran diferencias significativas entre ambos grupos, y concluyen recalcando la importancia de una adecuada disección, la completa eliminación de los tejidos blandos en el lecho de artrodesis, la meticulosa decorticación de los elementos posteriores y el empleo de las instrumentaciones más rígidas parecerían ser factores más influyentes en la obtención de una adecuada artrodesis más que el injerto empleado.
El empleo de sustitutos óseos4,9 como la matriz ósea desmineralizada podría ser una alternativa a los injertos existiendo hasta el momento buenos resultados por sus propiedades osteoinductoras y osteoconductoras. No obstante, algunos estudios no avalan su utilidad empleada de forma aislada en comparación a los autoinjertos10, además de un elevado coste que restringen su uso de forma extendida.
El uso de injerto óseo proveniente de los elementos posteriores podría ser una alternativa eficaz, sin embargo aún se duda sobre su viabilidad. Miura et al.11 estudiaron en pacientes intervenidos de dolor lumbar a los que se realizó una fusión circunferencial instrumentada a la que se aplica injerto proveniente de parte de la lámina y de las articulares observando una tasa de artrodesis radiológica del 100% a los 12 meses. Violas et al.12 estudian la eficacia del empleo de injerto proveniente de los elementos posteriores en la conservación de la artrodesis con un seguimiento de 6 años. Obtienen el injerto de las láminas, apófisis espinosas y trasversas de las vértebras no instrumentadas y lo aplican sobre las articulares previamente decorticadas. No observan pérdidas de corrección de la curva principal o de la secundaria en su serie.
El diagnóstico de certeza de la seudoartrosis no siempre es sencillo. Se acepta la presencia de seudoartrosis en aquellos pacientes en los que se objetiva intraoperatoriamente o en aquellos que los que se produce una rotura de la instrumentación. Sin embargo, algunos autores13,14 han propuesto la falta de unión radiográfica y la pérdida de más de 10° durante la evolución como posibles criterios de seudoartrosis. ¿Deben considerarse fracasos todos los casos que han perdido más de 10°? Price et al. observaron entre un 15-25% de pérdidas mayores a 10° aunque tan solo el 2% de estos precisó una nueva cirugía debido al dolor persistente o a la progresión de la curva15. Los resultados clínicos respecto al test SRS-22 avalan este hecho con resultados similares entre los grupos de pacientes con pérdidas mayores e inferiores a 10°. Se produjo un único caso de rotura de instrumental que perdió un total de 9° al final de la evolución y se trató de forma conservadora. Por otro lado, la corrección quirúrgica de los planos sagital y coronal de los pacientes con EIA no parecen reflejarse en los resultados de SRS-2216.
Según los presentes resultados, la serie en la que se empleó injerto de cresta, cronológicamente anterior en la curva de aprendizaje del cirujano principal (EI), se obtuvieron correcciones quirúrgicas significativamente menores que en la cohorte en la cual el injerto de cresta se dejó de emplear. En la serie existe una correlación significativa entre la corrección quirúrgica y la pérdida de la misma al final de la evolución (Pearson 0,34; p<0,05). Por tanto, podría tratarse este hecho de un factor de confusión no estando reportado este hecho hasta la fecha. Es decir, en los pacientes operados más tarde (en los que se dejó de emplear CI), se corrige más y por eso se pierde más corrección. Para futuros trabajos analizaremos este hecho por separado. Además se nos ofrecen nuevos interrogantes como la influencia de las liberaciones ampliadas en la pérdida de corrección ya que encontramos una relación como ya se ha reportado con anterioridad17. Queda por determinar si la pérdida de corrección aumentará aun más en el grupo de hueso local con la evolución incrementándose dichas diferencias.
ConclusionesCon una media de seguimiento de más de 5 años en ambos grupos, obtenemos unas pérdidas de corrección en los pacientes en los que no se emplea injerto de CI aunque con una diferencia menor a 4°. La pérdida no tuvo correlación clínica como demostraron los resultados del test SRS-22. No encontramos pérdidas de corrección en relación con el sexo y el tipo de instrumentación en la serie.
Nivel de evidenciaNivel de evidencia iii.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.