Describir los factores de riesgo estadísticamente significativos para la infección periprotésica tardía (PJI, «prosthetic joint infection») en rodilla.
Material y métodoEstudio observacional y retrospectivo mediante comparación de series de casos y controles. Se han analizado todos los factores de riesgo descritos en la literatura. Casos: 32 prótesis de rodilla infectadas diagnosticadas consecutivamente. Controles: 100 pacientes seleccionados aleatoriamente, intervenidos quirúrgicamente en el mismo servicio de un hospital general universitario durante el mismo período de tiempo, sin signo alguno de infección a lo largo de todo el seguimiento. Comparaciones estadísticas: Pearson para variables cualitativas y ANOVA para cuantitativas.
ResultadosLos siguientes hechos son significativamente más frecuentes (p<0,05) en la serie de casos infectados: Preoperatorios Cirugía previa en la rodilla, terapia corticoidea, tratamiento con inmunosupresores, y artritis inflamatoria.
IntraoperatoriosTiempo quirúrgico excesivo, profilaxis antibiótica inadecuada, fractura periprotésica intraoperatoria. Postoperatorios Secreción persistente tras 10 días, hematoma palpable profundo, necesidad de nueva cirugía, trombosis venosa profunda en extremidades inferiores. Infecciones a distancia Cutánea, sepsis generalizada, urinaria, neumonía, abdominal.
Discusión y conclusionesEsta es la primera descripción de una fractura intraoperatoria y de una trombosis venosa profunda como hechos significativamente más frecuentes en las prótesis de rodilla con infección tardía. Asimismo se confirma la significación de otros factores de riesgo previamente descritos.
To carry out a statistical analysis on the significant risk factors for deep late infection (prosthetic joint infection, PJI) in patients with a knee arthroplasty (TKA).
MethodsA retrospective observational case-control study was conducted on a case series of 32 consecutive knee infections, using an analysis of all the risk factors reported in the literature. A control series of 100 randomly selected patients operated in the same Department of a University General Hospital during the same period of time, with no sign of deep infection in their knee arthroplasty during follow-up. Statistical comparisons were made using Pearson for qualitative and ANOVA for quantitative variables.
ResultsThe significant (p>0.05) factors found in the series were: Preoperative previous knee surgery, glucocorticoids, immunosuppressants, inflammatory arthritis.
Intraoperativeprolonged surgical time, inadequate antibiotic prophylaxis, intraoperative fractures. Postoperative secretion of the wound longer than 10 days, deep palpable haematoma, need for a new surgery, and deep venous thrombosis in lower limbs. Distant infections cutaneous, generalized sepsis, urinary tract, pneumonia, abdominal.
ConclusionsThis is the first report of intraoperative fractures and deep venous thrombosis as significantly more frequent factors in infected TKAs. Other previously described risk factors for TKA PJI are also confirmed.
Las infecciones en las prótesis totales de rodilla (PTR) se clasifican habitualmente en tempranas (hasta 3 meses desde la cirugía), tardías y hematógenas1. La infección temprana es la complicación aguda más frecuente a pesar de las medidas profilácticas contemporáneas2. La incidencia de infección tardía descrita en la literatura varía desde 0,9-1%3,4 hasta 2,19%5. A veces los pacientes o situaciones clínicas con alto riesgo de infección no se identifican, aumentando la probabilidad de esta grave complicación.
Se han descrito muchos factores de riesgo para la infección en las prótesis de rodilla (tabla 1)3–30, pero la mayoría de las publicaciones presentan alguno de los siguientes defectos: primero, muchos estudios se centran exclusivamente en un problema específico5–16, no considerando todos los factores de riesgo de cada paciente individual desde un punto de vista holístico. Segundo, algunas series publicadas no pretenden primariamente analizar la infección, sino que de manera colateral aportan información sobre los casos infectados7,8,10. Tercero, el nivel de evidencia en algunos artículos es bajo porque se trata de series de casos, revisiones no sistemáticas y opiniones de expertos10,13,16,17.
Factores de riesgo analizados en los casos infectados y en los controles no infectados
| Período de riesgo | Factor de riesgo | (Definición) |
|---|---|---|
| Características epidemiológicas | Edad en la cirugía | (Años) |
| Género | Mujer/varón | |
| Condiciones preoperatorias | Obesidad | (IMC - índice de masa corporal >30kg/m2) |
| IMC <20kg/m2 | ||
| Diabetes mellitus | ||
| Artritis reumatoide | ||
| Artritis inflamatoria | (Distintas a la reumatoide) | |
| Hepatopatía crónica | (elevación crónica de transaminasas y/o gamma-GT por causa conocida: infección crónica hepática viral, alcoholismo crónico) | |
| Alcoholismo | (>45g/día varones) (>30g/día mujeres) | |
| Infección HIV | ||
| Drogas parenterales en el pasado | ||
| Corticoterapia crónica | ||
| Tratamiento inmunosupresor | (Tratamiento farmacológico para disminuir la actividad del sistema inmune, excluyendo corticoides) | |
| Tuberculosis previa | (En cualquier localización) | |
| Talasemia | ||
| Brecelosis previa | ||
| Recuento leucocitario | ||
| Intervención articular previa | Aspiración/inyección | (Única/repetida) |
| Cualquier cirugía | (En la misma rodilla) | |
| Artroscopia | ||
| Osteotomía tibial proximal | ||
| Hechos intraoperatorios | Duración de la cirugía | (Minutos) |
| Profilaxis antibiótica adecuada | (Cefazolina 2g preoperatorios y 6 dosis postoperatorios de 1g) | |
| Disminución del hematocrito | (%) (preoperatorio menos postoperatorio) | |
| Necesidad de transfusión | (Sí/no) | |
| Transfusión sanguínea | (ml) | |
| Fractura periprotésica intraoperatoria | ||
| Eventos postoperatorios | Secreción persistente de la herida | (Después de 10 días de la cirugía) |
| Hematoma | (Palpable profundo) | |
| Necesidad de nueva intervención | (A lo largo del seguimiento) | |
| Trombosis venosa profunda | ||
| Infecciones a distancia tras la artroplastia | Septicemia | |
| Cutánea | ||
| Vía urinaria | (Superior y/o inferior) | |
| Neumonía | ||
| Abdominal | ||
| Bucodental |
El propósito de este estudio es analizar, mediante un estudio comparativo de casos y controles, todos los factores de riesgo descritos en la literatura como estadísticamente significativos para la infección de prótesis de rodilla.
Material y métodoDiseño del estudioEstudio comparativo de casos y controles, retrospectivo y observacional. Se ha comparado la incidencia de eventuales factores de riesgo para la infección entre controles no infectados y pacientes con infección tardía en su prótesis de rodilla.
Serie de casosTodos los 32 pacientes diagnosticados consecutivamente de infección tardía en su prótesis de rodilla.
Criterios de inclusión:
- 1)
Pacientes intervenidos quirúrgicamente en el servicio de cirugía ortopédica de un hospital general universitario desde enero de 1999 hasta diciembre de 2009.
- 2)
Sospecha de infección tardía: dolor crónico grave, signos inflamatorios locales persistentes (eritema y/o hinchazón), supuración de la herida, y/o fístula. Se consideraron signos radiológicos sospechosos de infección a la periostitis (reacción perióstica), las erosiones endostales y la osteolisis focal. Asimismo se consideró que la infección era probable en casos de aflojamiento o migración precoz del implante, líneas radiotransparentes rápidamente progresivas, u osteolisis de progresión rápida en ausencia de causas mecánicas obvias (incorrecta implantación de la prótesis y/o desgaste excesivo del polietileno).
- 3)
Confirmación microbiológica: al menos 3 cultivos positivos para los mismos microorganismos procedentes de muestras intraoperatorias y/o aspiración articular.
Serie de controles:
Tamaño de la muestra (según cálculo estadístico previo): para el cálculo del tamaño de la muestra se decidió situar el efecto del tamaño en un valor de 0,3 (este valor ofrece un nivel medio de potencia estadística en el test de χ2), la potencia estadística en un valor de 0,8 y el nivel de significación («p») en 0,05; después calculamos el tamaño de la muestra para cumplir estas condiciones previas, lo que arrojó un mínimo de 87 casos para el grupo de control (este tamaño era suficiente para determinar diferencias). Finalmente decidimos analizar 100 controles elegidos aleatoriamente mediante una máquina de aleatorización (herramienta de generación de números aleatorios del programa Microsoft Office Excel 2007 instalado en un ordenador con sistema operativo Windows 7).
Criterios de inclusión:
- 1)
Pacientes intervenidos quirúrgicamente en el mismo servicio durante el mismo período de tiempo (desde enero de 1999 hasta diciembre de 2009) y por los mismos cirujanos.
- 2)
Pacientes con un seguimiento completo según los protocolos en vigor (controles clínicos y radiológicos tras uno, 3, 6 y 12 meses de la cirugía, y después anualmente).
- 3)
Prótesis de rodilla sin síntomas ni signos clínicos ni radiológicos sospechosos de infección a lo largo de todo el seguimiento (ver más arriba el apartado «series de casos»).
PTR con ambos componentes cementados (Triathlon, Stryker Iberia SL, Madrid, España; Rotational hinge, Waldemar Link GmbH&Co, Hamburgo, Alemania), con componentes tibial y patelar cementados (Optetrak, Exactech Inc, Gainesville, Florida, EE. UU.) o con todos los componentes no cementados y recubiertos de hidroxiapatita (Excel-HAP, Surgical-Traiber, Valencia, España).
SeguimientoMínimo 18 meses, medio 84 meses, rango 18-144 meses. No se perdió ningún paciente a lo largo de todo el seguimiento.
Factores de riesgoSe han investigado todos los factores de riesgo descritos en la literatura3–30, clasificándolos según el período de riesgo (tabla 1). Para este análisis retrospectivo se han revisado cuidadosamente los siguientes registros de cada paciente: historia y anotaciones del médico de familia; historia hospitalaria preoperatoria; evaluación preanestésica; informes quirúrgico, anestésico y de enfermería del quirófano y de la reanimación; historias postoperatorias médica y de enfermería; historia hospitalaria postoperatoria, incluyendo el seguimiento en consultas externas de cirugía ortopédica y traumatología; y todos los demás registros disponibles de atención primaria y hospitalarios.
Otras definicionesEl protocolo de profilaxis antibiótica seguido en nuestro hospital desde 1999 hasta 2009 consistía en 2g intravenosos de cefazolina preoperatoriamente, seguido de 6 dosis de 1g cada 8 horas (es decir, la profilaxis se prolongaba durante 48 horas); en caso de alergia a beta-lactámicos se administraba 1g de vancomicina preoperatoriamente seguido de 4 dosis de 1g cada 12 horas. Profilaxis inadecuada se consideró, a efectos estadísticos, cualquier desviación de este protocolo. Se definió un tiempo quirúrgico excesivamente prolongado cuando se alargó más allá de 110 minutos (75% del tiempo según las definiciones del NNIS)12. Un hematoma profundo palpable era una colección sanguínea situada al menos bajo la capa cutánea de la piel, líquida (con fluctuación palpable), y dolorosa. En todos los historiales médicos y de enfermería de los pacientes se investigaron focos sépticos a distancia.
Análisis estadísticoSe crearon tablas de contingencia con números absolutos para todas las variables. La prueba de la chi-cuadrado de Pearson se aplicó para el análisis estadístico de las variables cualitativas. Para la comparación de variables cuantitativas se utilizó un análisis de la varianza que utiliza como estadístico de contraste la prueba «F» de Snedecor.
Las diferencias entre los casos infectados y los controles no infectados se consideraron estadísticamente significativas si el valor de la «p» se mantenía inferior a 0,05. En los casos de significación estadística de los análisis anteriormente citados se han realizado las comparaciones simples post hoc ajustando el nivel de significación con el método de Bonferroni para el control de la tasa de error. La descripción de los resultados se realiza atendiendo a estas comparaciones31. Todos los cálculos estadísticos se realizaron con el software SPSS 15.0 (SPSS Inc., Chicago, IL, EE. UU.) (tabla 2).
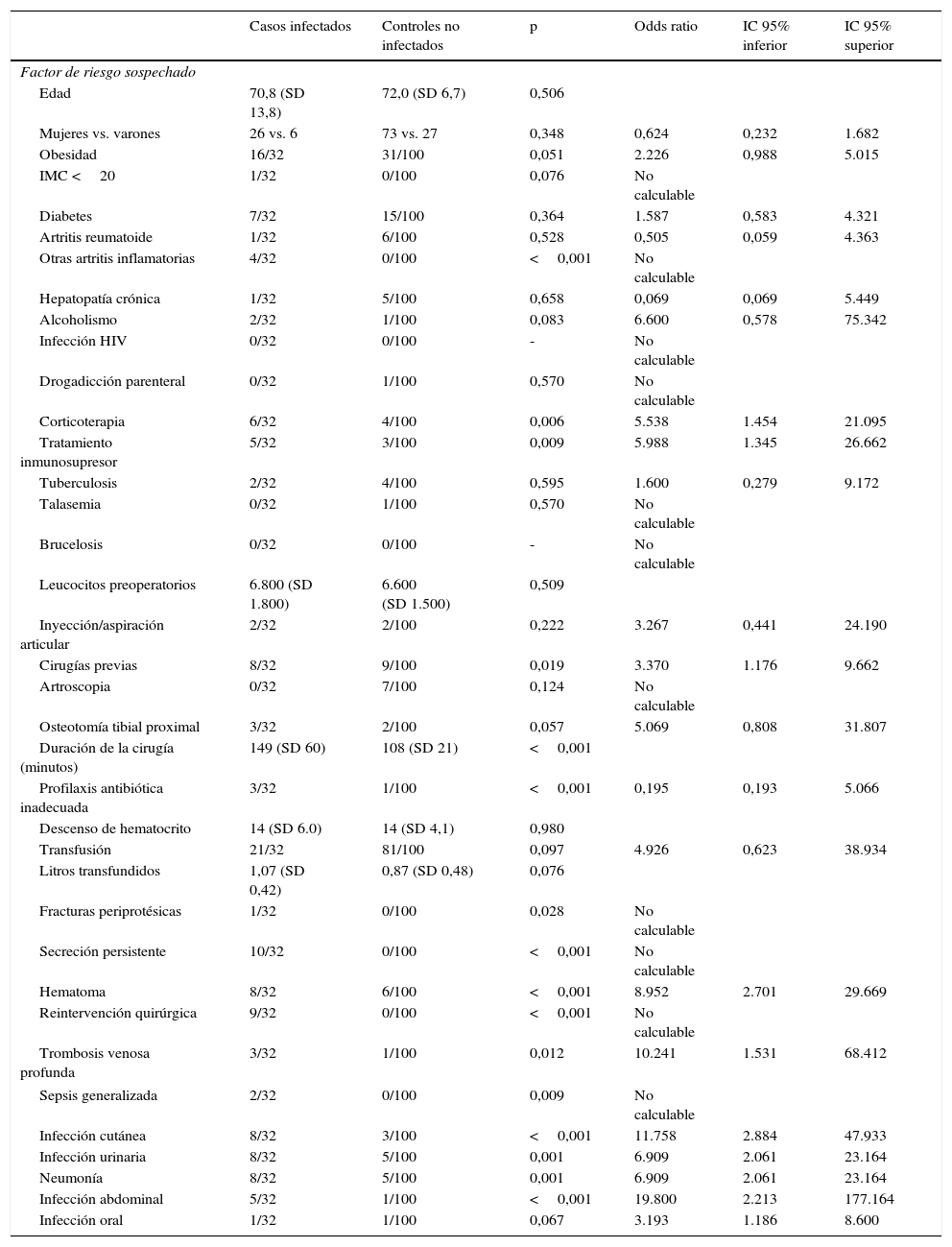
Incidencia de factores de riesgo en 32 casos infectados y en 100 controles no infectados con una artroplastia de rodilla*
| Casos infectados | Controles no infectados | p | Odds ratio | IC 95% inferior | IC 95% superior | |
|---|---|---|---|---|---|---|
| Factor de riesgo sospechado | ||||||
| Edad | 70,8 (SD 13,8) | 72,0 (SD 6,7) | 0,506 | |||
| Mujeres vs. varones | 26 vs. 6 | 73 vs. 27 | 0,348 | 0,624 | 0,232 | 1.682 |
| Obesidad | 16/32 | 31/100 | 0,051 | 2.226 | 0,988 | 5.015 |
| IMC <20 | 1/32 | 0/100 | 0,076 | No calculable | ||
| Diabetes | 7/32 | 15/100 | 0,364 | 1.587 | 0,583 | 4.321 |
| Artritis reumatoide | 1/32 | 6/100 | 0,528 | 0,505 | 0,059 | 4.363 |
| Otras artritis inflamatorias | 4/32 | 0/100 | <0,001 | No calculable | ||
| Hepatopatía crónica | 1/32 | 5/100 | 0,658 | 0,069 | 0,069 | 5.449 |
| Alcoholismo | 2/32 | 1/100 | 0,083 | 6.600 | 0,578 | 75.342 |
| Infección HIV | 0/32 | 0/100 | - | No calculable | ||
| Drogadicción parenteral | 0/32 | 1/100 | 0,570 | No calculable | ||
| Corticoterapia | 6/32 | 4/100 | 0,006 | 5.538 | 1.454 | 21.095 |
| Tratamiento inmunosupresor | 5/32 | 3/100 | 0,009 | 5.988 | 1.345 | 26.662 |
| Tuberculosis | 2/32 | 4/100 | 0,595 | 1.600 | 0,279 | 9.172 |
| Talasemia | 0/32 | 1/100 | 0,570 | No calculable | ||
| Brucelosis | 0/32 | 0/100 | - | No calculable | ||
| Leucocitos preoperatorios | 6.800 (SD 1.800) | 6.600 (SD 1.500) | 0,509 | |||
| Inyección/aspiración articular | 2/32 | 2/100 | 0,222 | 3.267 | 0,441 | 24.190 |
| Cirugías previas | 8/32 | 9/100 | 0,019 | 3.370 | 1.176 | 9.662 |
| Artroscopia | 0/32 | 7/100 | 0,124 | No calculable | ||
| Osteotomía tibial proximal | 3/32 | 2/100 | 0,057 | 5.069 | 0,808 | 31.807 |
| Duración de la cirugía (minutos) | 149 (SD 60) | 108 (SD 21) | <0,001 | |||
| Profilaxis antibiótica inadecuada | 3/32 | 1/100 | <0,001 | 0,195 | 0,193 | 5.066 |
| Descenso de hematocrito | 14 (SD 6.0) | 14 (SD 4,1) | 0,980 | |||
| Transfusión | 21/32 | 81/100 | 0,097 | 4.926 | 0,623 | 38.934 |
| Litros transfundidos | 1,07 (SD 0,42) | 0,87 (SD 0,48) | 0,076 | |||
| Fracturas periprotésicas | 1/32 | 0/100 | 0,028 | No calculable | ||
| Secreción persistente | 10/32 | 0/100 | <0,001 | No calculable | ||
| Hematoma | 8/32 | 6/100 | <0,001 | 8.952 | 2.701 | 29.669 |
| Reintervención quirúrgica | 9/32 | 0/100 | <0,001 | No calculable | ||
| Trombosis venosa profunda | 3/32 | 1/100 | 0,012 | 10.241 | 1.531 | 68.412 |
| Sepsis generalizada | 2/32 | 0/100 | 0,009 | No calculable | ||
| Infección cutánea | 8/32 | 3/100 | <0,001 | 11.758 | 2.884 | 47.933 |
| Infección urinaria | 8/32 | 5/100 | 0,001 | 6.909 | 2.061 | 23.164 |
| Neumonía | 8/32 | 5/100 | 0,001 | 6.909 | 2.061 | 23.164 |
| Infección abdominal | 5/32 | 1/100 | <0,001 | 19.800 | 2.213 | 177.164 |
| Infección oral | 1/32 | 1/100 | 0,067 | 3.193 | 1.186 | 8.600 |
Variables cuantitativas: media aritmética +/- SD (desviación estándar o típica).
IC 95%: intervalo de confianza al 95%.
No se detectó ningún dato epidemiológico más frecuente en los pacientes infectados, ni el género ni la edad.
Entre las características preoperatorias de los pacientes, la cirugía previa en la misma rodilla, las artritis inflamatorias distintas de la reumatoide, y los tratamientos con corticoides y con inmunosupresores eran significativamente más frecuentes en las prótesis de rodilla infectadas. Por el contrario, no hemos encontrado diferencias estadísticamente significativas en la prevalencia de diabetes mellitus, obesidad, índice de masa corporal (IMC) <20, artritis reumatoide, cirrosis y hepatopatías crónicas, alcoholismo, drogadicción por vía parenteral, infección tuberculosa (de cualquier localización), talasemia, inyecciones intraarticulares en la misma rodilla, osteotomía tibial, artroscopia en la misma rodilla, y/o recuento leucocitario preoperatorio.
Los hechos intraoperatorios estadísticamente relacionados con la infección de la prótesis son un tiempo quirúrgico excesivamente prolongado, la profilaxis antibiótica inadecuada (específicamente cuando se ha utilizado eritromicina en lugar de cefazolina o vancomicina), y una fractura periprotésica intraoperatoria (aunque aquí la significación estadística está basada en un evento único en la serie de casos infectados). No hemos detectado diferencias en el descenso del hematocrito o en la necesidad de transfusión sanguínea postoperatoria.
Entre los eventos postoperatorios, la secreción de la herida más allá de 10 días, un hematoma profundo palpable, la necesidad de una nueva cirugía y una trombosis venosa profunda son significativamente más frecuentes en las rodillas infectadas.
Entre las infecciones a distancia sufridas por los pacientes tras ser implantados con una prótesis de rodilla, las relacionadas estadísticamente con la infección protésica son las septicemias (sepsis generalizada), las cutáneas, las urinarias (tanto las de vía urinaria superior como inferior), las neumonías, y diversas infecciones abdominales. Debe añadirse que no se han comparado las bacterias cultivadas en la prótesis de rodilla infectada y las presentes en la infección a distancia (en algunos casos, como por ejemplo las neumonías, no se disponía de cultivos). Por el contrario, no se han encontrado diferencias estadísticamente significativas en la prevalencia de infecciones graves orales y/o dentales.
DiscusiónNo hemos encontrado características epidemiológicas (género o edad) más frecuentes en las prótesis de rodilla infectadas que en los controles no infectados, aunque algún trabajo describe un mayor riesgo en los varones3.
Existen numerosas publicaciones sobre las condiciones preoperatorias del paciente. En el primer grupo de estas condiciones nuestra comparativa casos-controles arroja resultados concordantes con los publicados en algunos trabajos en cuanto a la importancia como factores de riesgo de la cirugía previa en la misma rodilla, del tratamiento crónico con glucocorticoides, de las artritis inflamatorias distintas a la reumatoide, y de los tratamientos inmunosupresores3,18,19, aunque existe controversia sobre la inmunosupresión y la artritis psoriásica19. Respecto a un segundo grupo de factores ni la literatura revisada ni el presente trabajo han conseguido demostrar significación estadística alguna: alcoholismo, adicción a drogas por vía intravenosa, infección previa tuberculosa, o talasemia3,4,18. En un tercer grupo de condiciones preoperatorias la importancia está muy discutida, no han demostrado significación estadística en nuestra serie, y la literatura no es concluyente: diabetes mellitus7,8,18,20,29,30, obesidad e IMC<204,9,18,20,21,30, artritis reumatoide3,4,6,20, o aspiración/inyección intraarticular previa en la misma rodilla11. En el caso de la diabetes parece que últimamente algunos autores empiezan a prestar más atención al control metabólico de la enfermedad que al diagnóstico en sí mismo, considerando especialmente las cifras de hemoglobina glicosilada29,32.
Los autores no conocen una descripción previa de una fractura intraoperatoria como factor de riesgo para la infección de una prótesis de rodilla, y en nuestra comparativa ha sido significativamente más frecuente entre los pacientes infectados, aunque ha de señalarse que la significación estadística se alcanza con un solo caso infectado frente a ningún control no infectado (tabla 2). Otros hechos intraoperatorios significativos en esta serie, el tiempo quirúrgico excesivamente prolongado y la profilaxis antibiótica inadecuada, sí que están claramente reflejados en la mayoría de las publicaciones al respecto13,18,23. Por el contrario, no hemos encontrado diferencias entre los casos y los controles ni en la disminución del hematocrito ni en la necesidad de transfusión, aspectos en los que la literatura ofrece resultados discrepantes22.
Además, esta es la primera descripción conocida por los autores de la asociación estadística entre la trombosis venosa profunda y la infección tardía en las prótesis de rodilla. Otros eventos postoperatorios significativos son la secreción de la herida después de 10 días, un hematoma profundo palpable, y la necesidad de nuevas cirugías en la misma rodilla; la mayoría de los artículos reconocen la importancia de estos 3 eventos3,8,14,15,18,24 pero alguna publicación no está de acuerdo12.
Entre las infecciones a distancia experimentadas por los pacientes portadores de una prótesis de rodilla, las estadísticamente relacionadas con la infección de la artroplastia son las sepsis generalizadas, las cutáneas, las del tracto urinario, las neumonías, y algunas abdominales. Esta relación estadística coincide con lo descrito en algunos artículos18,20,25. Por el contrario, no hemos encontrado diferencias significativas entre casos y controles en la prevalencia de infecciones graves bucodentales, aunque esta falta de significación pudiera deberse a que solo hemos registrado un caso; a este respecto la literatura no está clara y es un tema en continuo debate26–28.
La principal limitación de este trabajo es el escaso número de casos infectados. La infección de una prótesis de rodilla es, afortunadamente, una complicación poco frecuente, menos del 2,5% en la mayoría de las series3–5. Para intentar paliar las consecuencias de esta baja incidencia se calculó a priori la potencia estadística (ver «Métodos») para determinar el tamaño de las muestras. La segunda limitación viene derivada de que el teórico número de factores de riesgo es prácticamente infinito, así que desde el punto de vista práctico es imposible registrarlos todos. Pero hemos analizado todos los factores de riesgo descritos en la literatura para cualquier tipo de implantes (no solo artroplastias de rodilla)3–30, y además hemos añadido algunos muy prevalentes en nuestra serie de casos infectados (como la trombosis venosa profunda). Gracias a la aplicación de ambas estrategias (análisis de potencia estadística y análisis de todos los factores de riesgo descritos) hemos sido capaces de demostrar la significación estadística de algunos factores de riesgo, algunos de ellos no publicados previamente. La tercera limitación nace de que el número de casos infectados con determinados factores de riesgo es muy bajo, así que la significación estadística obtenida es muy baja; es el caso de la adicción a drogas por vía parenteral y de la tuberculosis.
Los autores no conocen descripciones previas de la fractura intraoperatoria y de la trombosis venosa profunda postoperatoria como hechos significativamente más frecuentes en las prótesis de rodilla con infección tardía. Más aún, esta comparativa de casos y controles estudia todos los factores de riesgo descritos en la literatura en todos los pacientes, valorando cuáles de ellos son significativamente más frecuentes en los casos infectados, de modo que sus resultados pueden ofrecer una idea global, holística, no como muchos artículos publicados, que están focalizados en un único problema específico. Es importante conocer e identificar estos factores de riesgo en cada paciente por 2 motivos. En primer lugar, es necesario optimizar el estado preoperatorio, controlando y minimizando los factores de riesgo, o, cuando esto no es posible, evaluando el establecimiento de medidas profilácticas especiales como, por ejemplo, antibióticos adicionales y/o prolongados. En segundo lugar, si la artroplastia plantea problemas en el postoperatorio, determinar la probabilidad de infección y si el paciente es de alto o bajo riesgo nos ayudará a extremar en mayor o menor grado el despistaje de tal infección.
Nivel de evidenciaNivel de evidencia III.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes. Los procedimientos utilizados en los pacientes y controles respetan la confidencialidad de los datos personales y han sido realizados tras la obtención de consentimiento informado verbal y escrito de cada uno de los pacientes. Este trabajo cumple con los principios establecidos en la Declaración de Helsinki, adoptada por la Asamblea Médica Mundial. El Comité Ético Local ha aprobado este estudio retrospectivo observacional.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores quieren expresar su agradecimiento a María José de Dios, profesora de Bioestadística, por su ayuda en el análisis estadístico.