La rerrotura del manguito rotador aparece en un 38-65% de los casos. Con el fin de disminuir esta tasa se han realizado múltiples estudios que emplean diferentes tipos de biomateriales con fines puramente mecánicos (reforzar la sutura) o biológicos (transportadores de factores de crecimiento). Nuestro objetivo es revisar 22 casos tratados mediante xenoinjertos, así como analizar las diversas alternativas actuales.
Material y métodoEstudio observacional, descriptivo y retrospectivo donde consideramos edad, sexo, lateralidad, tiempos de intervención, afectación en RNM, número de anclajes empleados y resultados de movilidad final en las escalas de Constant y de la Universidad de California Los Ángeles (UCLA).
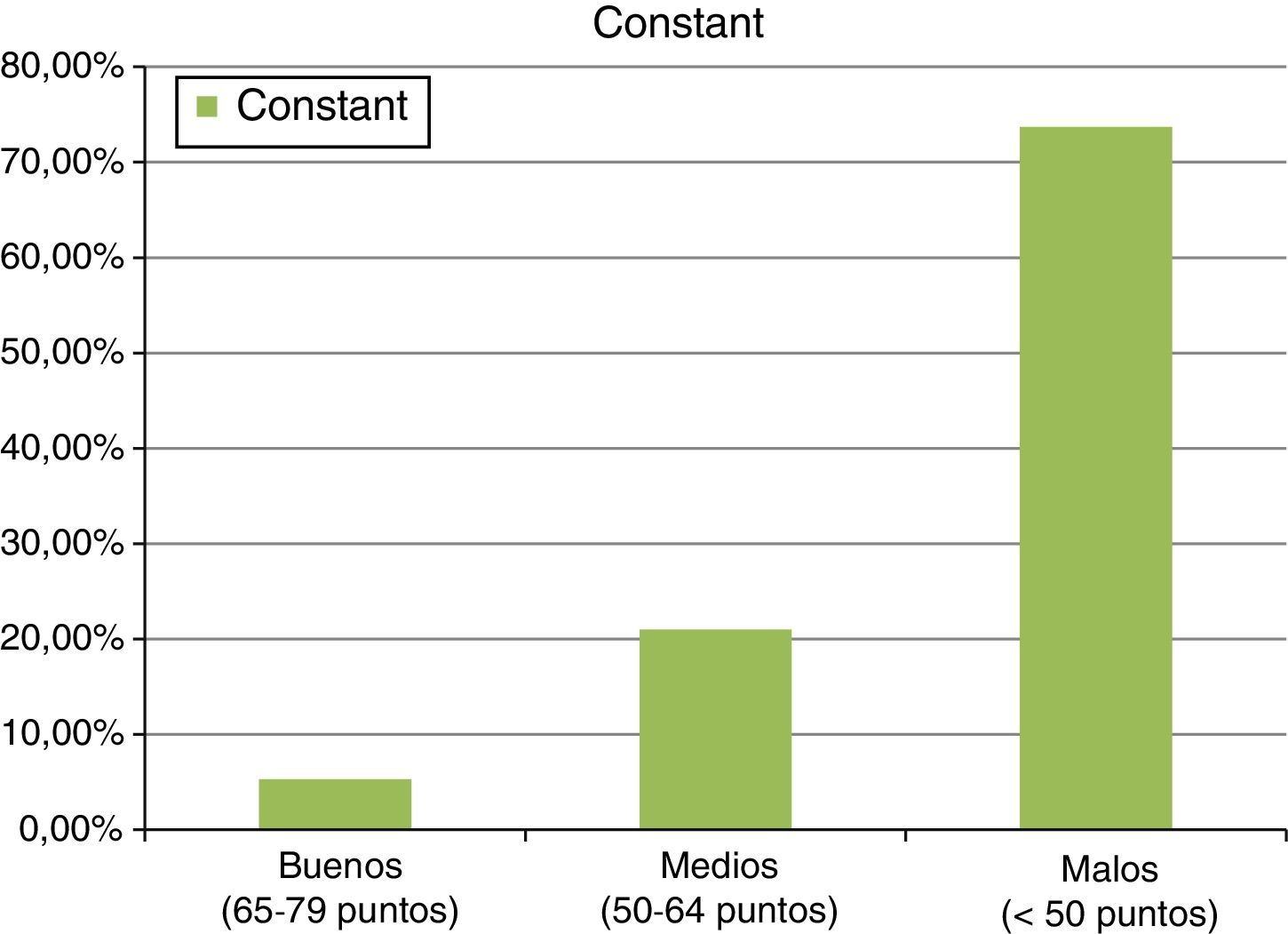
ResultadosSe observó a 22 pacientes, con una edad media de 51,7±4,6 años, en los que utilizamos una media de 2 anclajes. De ellos, 13 pacientes fueron tratados con parches de submucosa intestinal porcina, 6 con pericardio equino y 3 con dermis porcina. Los resultados finales fueron de 37,6±13 puntos para el test de Constant frente a los 16,9±3,9 puntos para el test UCLA. Seguimiento de 36±10,2 meses.
ConclusionesEn nuestra experiencia, los xenoinjertos proporcionan unos resultados funcionales aceptables para manguitos cuya sutura haya resultado ineficaz y son una alternativa a las transferencias tendinosas en casos de roturas masivas. Se precisan más estudios con otros tipos de biomateriales.
Rotator cuff re-ruptures appear in 38-65% of cases. In order to reduce this rate, many studies have been performed using different types of biomaterial for purely mechanical aims (re-inforce the suture) and/or biological agents (growth factor transporterts). The aim of this study is to review 22 cases treated with xenografts and analyse various current alternatives.
Materials and methodsA descriptive and retrospective study was conducted using the variables of age, sex, laterality, time of surgery, involvement in MRI, number of anchors, and final mobility results on the Constant and the University of California Los Angeles (UCLA) validated scales.
ResultsThe study included 22 patients, with a mean age of 51.7±4.6 years. A mean of 2 anchors were used and 13 patients were treated with a porcine intestinal submucosa implant, 6 with equine pericardium, and 3 with porcine dermis. Final results were: 37.6±13 points for the Constant test, and 16.9±3.9 points on the UCLA scale. The follow up was 36±10.2 months.
ConclusionsIn our experience, xenografts could provide good functional results and they would be a surgical alternative to tendon transfers in cases of massive tears. Further studies should be conducted with other biomaterials.
Una de las complicaciones más habituales en la cirugía del manguito rotador es la rotura de la sutura, que según Schlegel1 sucede en entre un 38 y un 65% de los casos. Los 300N que genera el supraespinoso en la abducción entre 0-30° podrían someter a tensión a la propia sutura y desencadenar su fallo. Para Derwin2, contribuyen al fracaso el carácter hipovascular del tendón, el grado de la rotura, el grado de atrofia muscular, la calidad tendinosa y el protocolo de rehabilitación posquirúrgico. Consideramos que la causa del fracaso de la sutura del manguito tiene un punto de partida multifactorial, en el que, esencialmente, hay un sustrato mecánico (en el que influye el grado de retracción de la rotura, así como el inicio de una rehabilitación intensiva muy precoz) y un sustrato biológico (en el que el grado de atrofia grasa, o la menor vascularización en la zona insercional podrían contribuir al fracaso de la sutura). Denard3 ha descrito una serie de causas intrínsecas (como edad, tamaño del desgarro, número de tendones afectados, degeneración grasa, etc.) y causas extrínsecas (nivel de habilidad quirúrgica, tipo de sutura, anclajes o protocolo de rehabilitación posquirúrgico), que podrían influir en la reaparición de una rotura tras un intento previo de sutura. El tipo de trabajo4 puede influir también en estas lesiones.
Actualmente, la utilización de mallas biológicas es una alternativa mecánica para descargar la tensión de la sutura y proporcionar un soporte biológico para la regeneración tendinosa. En este sentido, la submucosa intestinal porcina, con un 90% de colágeno, glucosaminoglicanos, fibronectina y factores de crecimiento, tales como el fibroblástico (FGF 2), transformante de crecimiento beta (TGF-β) y el vasculoendotelial (VEGF), sería una alternativa para considerar. Otras, como el pericardio equino o la dermis porcina, han sido utilizadas en este trabajo. La aplicación de este soporte biológico constituiría un «andamiaje biológico» sobre el que podría repararse el manguito rotador dañado, que destaca en los casos de tendones degenerados, con poca capacidad de reparación, y como elemento de interposición en casos de roturas masivas retraídas5. Estas mallas llevan asociados factores de crecimiento, cuya utilidad en el manguito rotador ha sido comunicada6,7, aunque hay autores8–10 que dudan de su beneficio. Una de las descripciones iniciales sobre la utilización de una malla biológica de soporte en la cirugía del manguito rotador se debería a Dejardin11, que en 2001 publicó un artículo donde sustituía el infraespinoso en perros por submucosa intestinal porcina, y observó una fuerza similar al infraespinoso original a los 3 y 6 meses.
Nuestro objetivo es analizar 22 casos de rerroturas del manguito rotador tratadas mediante resutura y refuerzo ortobiológico con la malla de submucosa intestinal porcina, pericardio equino y dermis porcina.
Material y métodosSe analizó una serie de casos clínicos compuesta por 22 pacientes intervenidos en nuestro centro en los 4 últimos años a los que se les aplicaron mallas de refuerzo para la sutura del manguito rotador. El tiempo de seguimiento fue de 36±10,2 meses.
Este trabajo versa sobre estos pacientes con rerroturas tendinosas, tras un intento previo de sutura del manguito.
Los materiales empleados fueron: en 13 casos, Restore (De Puy-Mitek®) de submucosa intestinal porcina; en 6 casos, OrthoAdapt (Pegasus Biologics®) de pericardio equino; en un caso, Conexa (Tornier®) de dermis porcina y en 2 casos, XCM (Synthes®) de dermis porcina. Estas diferentes mallas han sido fruto de tratar de encontrar la que pudiera aportarnos los mejores resultados técnicos. Hemos ido optando desde la submucosa intestinal porcina hasta la dermis porcina, con el objeto de comprobar con cuál se alcanzaba un mejor resultado. El ver que hubo un caso de reacción alérgica tras la colocación de una malla de submucosa intestinal porcina nos ha hecho replantearnos este material. Esta ha sido la evolución desde que en 2008 se colocaron las primeras mallas en manguito en nuestro centro.
Para la indicación de la reparación con malla de refuerzo, se utilizó como algoritmo las indicaciones dispuestas por Strauss12, en pacientes sin artrosis glenohumeral, menores de 65 años, con manguito reparable, con Goutallier13 grados 0, 1 o 2, de modo que el intento de reparación anatómica no estaría exento de tensión y sería una alternativa a la reparación parcial exclusiva, con convergencia de márgenes. En esta serie, hemos tratado de seguir estas recomendaciones. No obstante, hemos llevado un poco más allá las indicaciones, y se han utilizado en casos de rerrotura tendinosa, con lo cual, se ha intentado realizar una convergencia de márgenes, ya que el manguito no era totalmente reparable y, después, se ha intentado cubrir el defecto con una malla. Un 13,6% de los pacientes presentaba atrofia grasa grado 1, un 81,8% atrofia grado 2 y un 4,6% atrofia grado 3.
La metodología empleada fue la de un estudio observacional, descriptivo y retrospectivo, donde se consideraron aspectos como edad, sexo, lateralidad, tiempos de intervención, hallazgos preoperatorios en la RNM (rotura del supraespinoso, infraespinoso, estado de la porción larga del bíceps y geodas, entre otros hallazgos); técnica quirúrgica aplicada en la primera intervención o intento de sutura inicial (descompresión subacromial, sección del ligamento coracoacromial, anclaje en doble hilera); número de anclajes empleados, RNM de control (con rerrotura del tendón o no cicatrización), tipo de reintervención para tratar la rerrotura del tendón o la no cicatrización (cirugía abierta, con o sin tenodesis de la porción larga del bíceps), tiempo de la reintervención y resultados de movilidad final en las escalas validadas de Constant14 y de la Universidad de California Los Ángeles (UCLA)15. También se analizó el tiempo de seguimiento en meses. Los pacientes tuvieron conocimiento del procedimiento y firmaron el documento de consentimiento informado adjuntado para la ocasión, donde había un consentimiento tanto para la intervención quirúrgica como para participar en nuestro estudio. No se manifestaron conflictos de índole ética en la realización de este estudio.
La edad media fue de 51,7±4,6 años, con mínimo en 43 años y máximo en 61 años. Un total de 20 casos (90,9%) fueron varones, frente a 2 casos que fueron mujeres (9,1%). El 68,2% de los casos fueron hombros derechos y el 31,8% fueron izquierdos. El diagnóstico con RNM de rotura completa del supraespinoso se realizó en el 100% de los casos previamente a la cirugía. Por otro lado, el infraespinoso mostró rotura completa en el 95,5% y tendinitis en el 4,5%. Hubo bursitis en todos los casos. No hubo ningún caso con artropatía avanzada de manguito rotador. Se percibía en el 63,6% de los casos algún signo degenerativo en el manguito rotador, ya que eran casos con rerroturas, con dislaceración de bordes tendinosos, aunque no hubo osteofitos propios de una omartrosis franca.
Los pacientes fueron operados mediante 2intervenciones:
Por un lado, en la primera intervención, se intentó la reparación tendinosa. En ella, el tiempo quirúrgico fue de 93,5±19,6 min de media. Destacaron algunos aspectos: la porción larga del bíceps en la artroscopia aparecía deshilachada en el 59,1% y normal en el 40,9%. Se realizó una artroscopia en el 66,7%, la artroscopia y miniopen en el 33,3% restante. Se practicó la acromioplastia en el 94,4% de los casos. En 4 casos se realizó tenodesis de la porción larga del bíceps y en 2 casos, tenotomía. En el 88,9% se resecó parcialmente el ligamento coracromial, con el objetivo de mejorar el espacio subacromial.
La RNM tras la primera intervención mostró una rerrotura del tendón suturado o ausencia de cicatrización en el 94,4% de los casos. En un caso no se mostraba con claridad, pero la ecografía ayudó a confirmar la sospecha diagnóstica. El tiempo entre la primera y la segunda cirugía estuvo en torno a los 4 meses. En este tiempo se evaluó la rerrotura tendinosa con RNM fundamentalmente y la artrosis con estudios radiográficos. En la RNM se valoraba la atrofia grasa descrita por Goutalier13 y se podía medir el grado de retracción. En cuanto a la artrosis, era útil la clasificación radiográfica de Visotsky y Seebauer16 sobre la artropatía crónica de manguito, con los distintos tipos: tipo 1A, cabeza centrada estable, ascenso de la cabeza humeral, acetabularización del arco coracoacromial; tipo 1B, cabeza con centro medializada, mínimo ascenso de la cabeza humeral, erosión del glenoides centrado, acetabularización del arco coracoacromial; tipo 2A, cabeza no centrada pero estable, ascenso de la cabeza humeral, erosión superomedial con acetabularización significativa del arco coracoacromial y la tipo 2B, cabeza no centrada inestable, escape de la cabeza humeral, arco coracoacromial y partes blandas insuficientes. Todos estos pacientes estaban comenzado un estadio 1A cuando fueron reintervenidos con la colocación de esta nueva malla para evitar la progresión a un estadio mayor.
Por otro lado, en la segunda intervención, realizada para tratar la rerrotura del tendón o la no cicatrización, el tiempo quirúrgico fue de 95±20 min. En este grupo, el 95,2% de los casos fue reintervenido con cirugía abierta, mediante abordaje de Neer17 y un caso mediante abordaje transacromial de Debeyre y Patte18. Solo hubo un caso, con una artroscopia y posterior miniopen, para colocar la malla. En esta reintervención se realizó tenodesis de la porción larga del bíceps en 5 casos más.
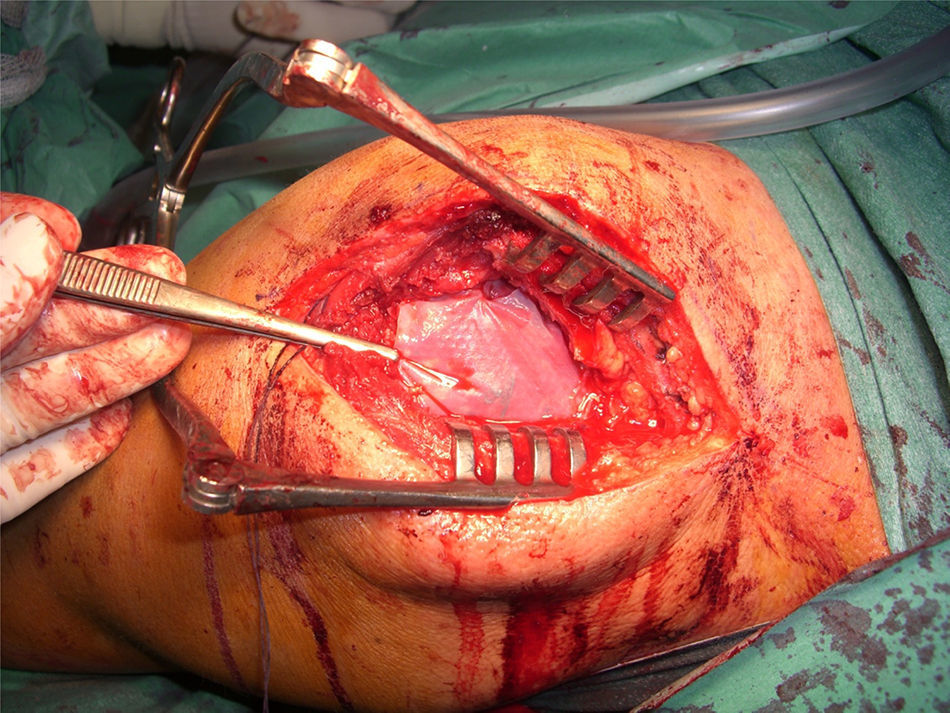
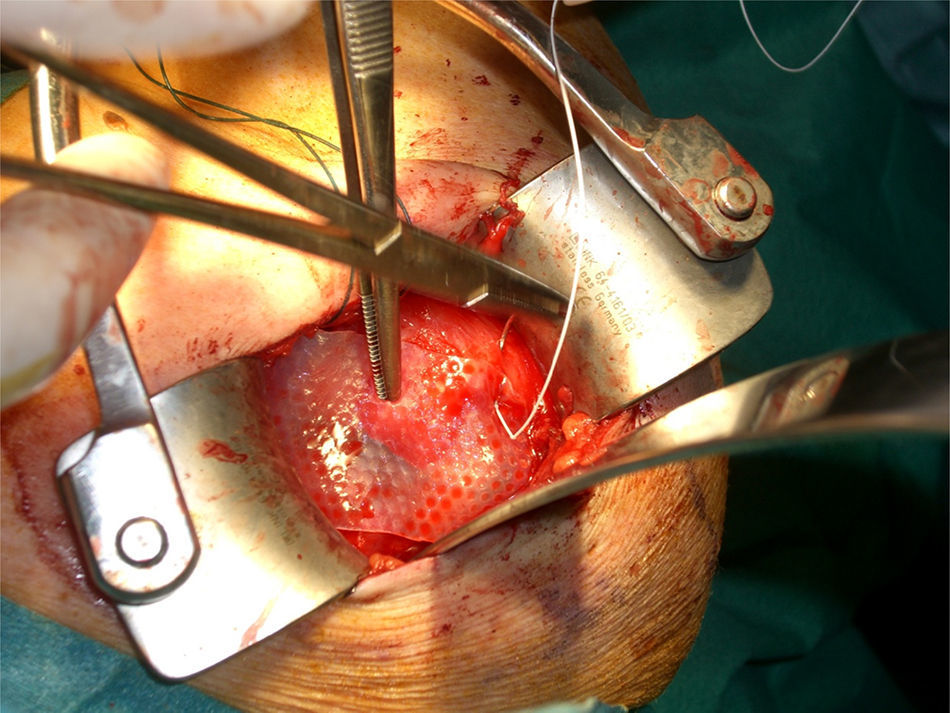
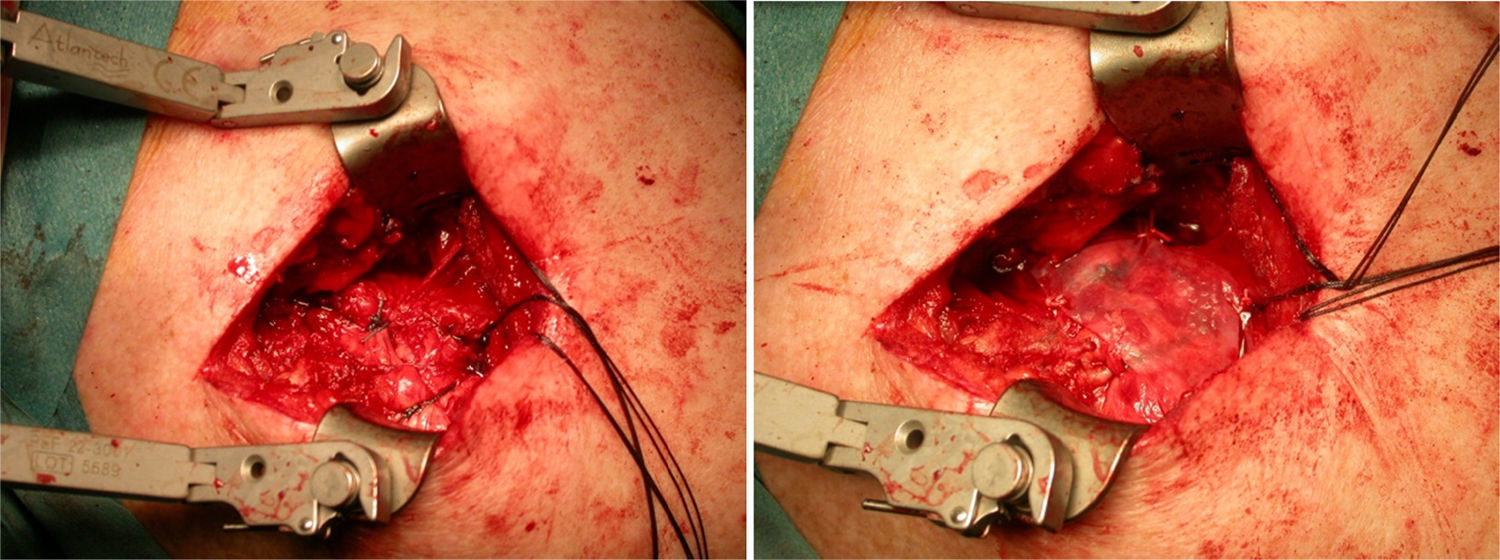
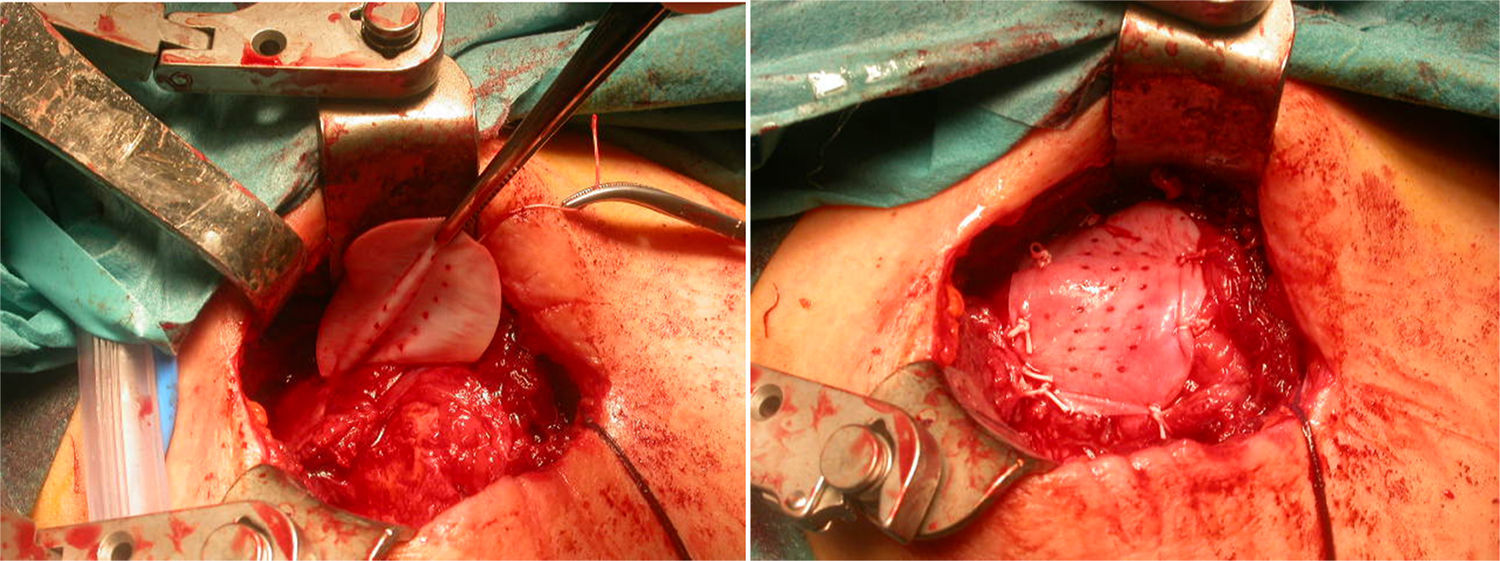
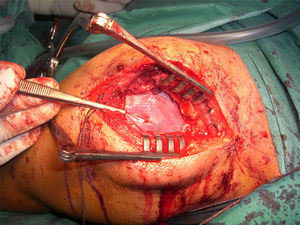
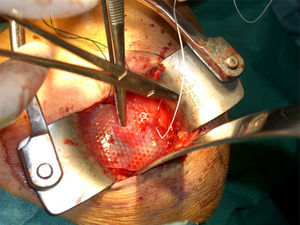
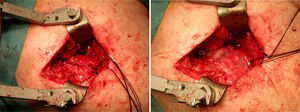
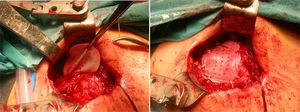
En el procedimiento quirúrgico, y dentro de la propia técnica en sí, tras identificar la rerrotura, se procedió a la sutura tendinosa apoyada en anclajes, en una o en doble hilera. Se colocó la malla de refuerzo encima de la zona suturada, con objeto de mejorar la calidad de la reparación, más que como una forma de sustitución del tendón dañado. La secuencia se plasma en las figuras 1–5.
Imagen intraoperatoria. En este caso, se accedió mediante una vía transacromial. Tras la reparación del manguito, se procedió a medir in situ el defecto, para recortar bordes de la malla y posteriormente hacer sutura de refuerzo. Malla de submucosa intestinal porcina Restore (De Puy Mitek®).
Se utilizaron 2 anclajes de media, con un mínimo de 2 anclajes y un máximo de 4. Un 85,3% de la serie requirió 2 anclajes, frente al 14,7% restante, que requirió 4 anclajes.
En el análisis estadístico se utilizó el programa SPSS versión 19.0. Se realizó un estudio descriptivo, con análisis de medias, desviaciones típicas, medianas e histogramas para las variables numéricas, así como el análisis mediante tablas de frecuencias para las variables categóricas. Posteriormente, se realizó un análisis de normalidad para las variables numéricas mediante la prueba de Shapiro Wilk, con una distribución normal en cuanto a los resultados del test de Contant. Por otro lado, para el test UCLA, se observó una distribución no paramétrica. Por ello, para el estudio de contraste de hipótesis y, en concreto, para el test de Constant, se utilizó el test ANOVA. Para el test UCLA se utilizó el test de Kruskall Wallis.
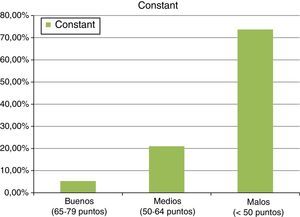
ResultadosLos resultados clínicos finales, tras la cirugía secundaria, con malla, en intento de reparación de la rerrotura tendinosa o ausencia de su cicatrización, fueron los siguientes: La abducción final conseguida fue de 88,9±33,2°, con un mínimo de 90° y un máximo de 150°. La flexión anterior alcanzada tuvo un valor medio final de unos 90±36,5°, con un mínimo de 60° y un máximo de 150°. Las rotaciones tuvieron limitaciones, considerando un resultado final de la rotación externa de 44,2±6° y de la rotación interna activa de 18,1±5,3°, medida en 90° de abducción. Finalmente, los resultados mostraron valores de 37,6±13 puntos para el test de Constant (mínimo de 22 puntos y máximo de 68 puntos). En este test, se observaron unos 8,6±2,8 puntos en la cuatificación del dolor, movilidad corriente limitada a unos 4,8±1,8 puntos y potencia limitada a 4,6±3,3 puntos, lo que denota que este procedimiento quirúrgico contribuyó a una recuperación del dolor en los pacientes, no así a la recuperación de la movilidad o la potencia del miembro intervenido. También se apreció un resultado de 16,9±3,9 puntos para el test UCLA (con mínimo de 10 puntos y máximo de 24 puntos) (ver fig. 6).
En cuanto al contraste de hipótesis, para el test de Constant, se obtuvo una p=0,27. Para el test UCLA, una p=0,7. Por tanto, no hubo diferencias en cuanto a los resultados clínicos obtenidos con respecto al tipo de malla utilizada. No hubo complicaciones, salvo un caso de reacción inflamatoria que llevó a retirar el material implantado.
DiscusiónEn los casos de roturas irreparables del manguito, Anley19 ha resumido las distintas opciones de tratamiento, considerando el desbridamiento, la reparación parcial del manguito rotador, el deslizamiento de elementos tendinosos (conocido como interval slide), la tuberoplastia, los procedimientos de interposición de mallas, o injertos, la ablación del supraescapular, la reconstrucción artroscópica de la cápsula superior, la colocación de un espaciador biodegradable, las transferencias tendinosas o la artroplastia invertida. La cirugía de revisión del manguito determina mejorías en el dolor, y también en cuanto a abducción, según DeOrio20. En nuestra serie esta mejoría fue esencialmente en el dolor, no así en la movilidad. Sin embargo, los resultados mejores se alcanzan en pacientes que conservan la inserción deltoidea intacta21. Por ello, en aquellos casos en los que ha fallado la sutura del manguito, su revisión artroscópica puede ser una buena opción. De hecho, ha permitido también alcanzar buenos resultados, como describió Lo22 en su estudio de 14 pacientes, mejorando el resultado del test UCLA (p<0,00001), la flexión anterior hasta 153,6° (p=0,006) o la rotación externa hasta 44,3° (p=0,006). También Piasecki23 realizó un estudio sobre 54 pacientes tratados mediante el mismo procedimiento, con mejorías en la escala ASES (p=0,0039), VAS (p=0,03) o flexión anterior (p=0,025). Igualmente Keener24 demostró que la revisión artroscópica determinaba mejorías significativas en flexión anterior, rotación externa, escala ASES y, fundamentalmente, dolor (p<0,05).
En este trabajo nos hemos centrado en la técnica de cirugía de revisión en la que se asocia al intento de reparación la colocación de una malla de xenoinjerto. Las cirugías de revisión han sido por abordajes tradicionales y no han sido reartroscopias.
En nuestra serie hemos utilizado 4 tipos distintos de xenoinjerto para la reparación de las roturas masivas del manguito rotador. Nuestra serie es pequeña, tan solo 22 casos, ya que solo la hemos aplicado en casos de rerroturas, lo cual supone una limitación de este estudio. A pesar de los resultados medios obtenidos, estos son buenos si se considera que son casos de evolución negativa previa, donde solo cabría un procedimiento de rescate, como así ha sido. Creemos que este procedimiento podría ser menos agresivo que otras opciones, como la transferencia tendinosa.
Analizando la bibliografía, para Mori25, la aplicación de mallas permitió la reparación en los casos incluso de degeneración grasa de bajo grado, ya que las tasas de rerrotura con malla eran del 8,3 frente al 41,7% cuando no se utilizaba malla (p=0,015).
En nuestra experiencia, al ser fracasos de cirugías previas desarrolladas por artroscopia, la técnica de reconstrucción con malla hemos decidido que fuera por técnica tradicional (abierta), como ya se comentó en la metodología. A las referencias anteriores, se suman otras en las que se trata de desarrollar el procedimiento bajo artroscopia, como las recomendaciones de Mihara26, Proctor27, Chalmers28 o Chillemi29. En este sentido, Gilot30,31, por ejemplo, desarrolló un estudio sobre 35 pacientes con reparación artroscópica de manguito y malla, frente a 15 pacientes sin malla. Tras un seguimiento de 26 meses, observó una tasa de rerroturas del 26% (para el control) frente al 10% (del grupo con malla) (p=0,048). Igualmente mejoró la escala ASES de 62,1 a 72,6 puntos en el grupo control frente a las cifras de 63,8 a 88,9 puntos para el grupo con malla (p=0,02).
La utilización, por ejemplo, de la submucosa intestinal porcina (en nuestra experiencia: 13 casos) como alternativa para el refuerzo de la sutura del manguito rotador ha sido recogida por diversos autores, como Dejardin11 que, en su experimento de sustituir el infraespinoso de perros por esta submucosa porcina, observó que la fuerza última de los manguitos tratados mediante injertos de submucosa era significativamente menor que la del infraespinoso original (31±5 frente a 68±21N; p<0,001), aunque sí fue similar a este a los 3 meses (78±33 frente a 93±20N; p>0,005) y a los 6 meses (85±24 frente a 91±12N; p>0,05) desde la intervención, incluso con integración del injerto en el troquíter y en los tendones de la cofia remanentes. Otros autores, como Schlegel1, han apreciado que la rigidez del tejido frente a las cargas generadas en la rehabilitación fue mejor que para el grupo control (215±44 vs. 154±63N/mm, respectivamente; p=0,03). Para Badhe32, sería una alternativa recomendable, puesto que objetivó una mejoría en el test de Constant desde los 41 puntos preoperatorios hasta los 62 puntos postoperatorios (p=0,003). La base de estos estudios se sustenta en análisis sobre animales como los estudios de Dejardin11 en 2001 sobre perros, aunque Zalavras33 ha realizado experimentos en ratas y ha objetivado neovascularización y crecimiento fibroblástico en la zona del injerto, con resistencia similar al tendón normal a las 16 semanas. Estos hallazgos esperanzadores nos llevaron a aplicarlo en nuestros 22 casos, aunque el resultado del test de Constant fue solo de hasta 37,6±13 puntos, fundamentalmente a expensas de una mejoría en el dolor y escasa a nivel funcional.
No obstante, hay referencias bibliográficas contrapuestas. Por un lado, la respuesta inflamatoria en los bordes de la malla, algo que solo sucedió en un caso de nuestra serie y que llevó a reoperar al paciente para retirar la malla. Respecto a esto, Walton34 ha descrito reacciones inflamatorias con la malla Restore® que llevaron a su retirada, además de peores resultados que el grupo control: menor fuerza al elevar el brazo (28±4 vs. 61±11N; p<0,01), menor rotación interna (63±6 vs. 99±11N; p<0,01), aducción (70±7 vs. 100±12N; p<0,05) y mayor impingement en la rotación externa. En nuestra serie esta rotación interna está limitada, y llega a unos 18,1±5,3° de arco activo, medida en 90° de abducción. Probablemente, como reconoce McDevitt35, estas respuestas biológicas se deban a que el material es inmunopositivo para el TGF-β y a que es biológicamente activo. Cheung36, al igual que Malcarney37, recogió también respuestas inflamatorias. Este último36 recogió hasta un 16% de reacciones inflamatorias a los 13 días de la intervención, que llevaron a la retirada de la submucosa intestinal y al desbridamiento quirúrgico. El efecto adverso más común para Iannotti38 es el drenaje espontáneo desde la herida quirúrgica, aunque sin crecimiento microbiológico en los cultivos. En nuestro caso, la malla retirada no mostró ningún microorganismo en los cultivos. Otros autores como Zheng39 refieren respuestas inflamatorias con infiltrados linfocitarios. También para Walton34, los pacientes intervenidos con Restore® tenían menor fuerza a la hora de levantar objetos pesados, en la aducción y en las rotaciones (p<0,05). Tenían más dolor, más compromiso subacromial y menos fuerza en las rotaciones internas, con menor adaptación al deporte (p<0,05). Incluso Nicholson40 describió la reabsorción a las 9 semanas de la intervención, con presencia de calcificaciones ectópicas en el tendón. Por otro lado, la estabilidad biomecánica de esta malla se ha puesto en duda, con un 90,9% de rerroturas para Sclamberg41.
Hemos tratado de probar otras opciones terapéuticas, como la dermis de cerdo.
En cuanto a la dermis porcina, que hemos utilizado en 3 casos, hay referencias variadas al respecto. Para Badhe32, a pesar de la pobre vascularización y de los casos de reacciones a cuerpo extraño, ha conseguido mejorar el test de Constant desde los 41 puntos preoperatorios a los 62 al final del seguimiento de 4,5 años (p=0,0003). El dolor, la abducción y el rango de movimiento también mejoraron tras la cirugía de modo significativo (p<0,05). Chung42 aplicó plasma rico en plaquetas (PRP) y mallas de dermis porcina en 80 conejos. La aplicación de PRP a las mallas aportó beneficios. El fallo a la carga fue mayor en el grupo solo reparado frente al reparado con malla (p=0,018); hubo diferencias entre el grupo reparado y el de la malla y PRP (p=0,002) así como entre el grupo reparado con malla y el grupo con malla y PRP (p=0,029). Cho43, en un estudio de 5 pacientes, con parches de dermis porcina, describió una mejoría en las escalas VAS (desde 6,8 hasta 0,8 puntos; p=0,041), UCLA (desde los 15,4 hasta los 31,2 puntos; p=0,042) y ASES (desde 39,4 hasta 86,4 puntos; p=0,043). En nuestra serie, las mejorías alcanzadas, también en este grupo, se deben fsobre todo a la disminución del dolor, ya que se está «tapizando» el defecto igualmente. Los resultados funcionales de nuestra serie fueron inferiores a otros descritos en la bibliografía, con un UCLA de, por ejemplo, 16,9±3,9 puntos.
Otro xenoinjerto es la fascia. En un estudio en perros, Baker44 objetivó que en el momento inicial, los manguitos tratados con fascia alcanzaron una resistencia de carga de 296±130N (lo que representaba un 46±25% más de fuerza que los manguitos no tratados de este modo). Sin embargo, a las 12 semanas, se alcanzaba una fuerza de 192±213N (un 15±16% que los manguitos no reparados), sin diferencias en cuanto a rigidez del montaje entre ambos grupos. Ide45 también utilizó parches dérmicos de rata. En su estudio observó mayor fuerza de resistencia del tejido que cuando no se utilizaba (p<0,01). En este trabajo, también se han utilizado parches de pericardio equino en 6 casos. En la bibliografía revisada no hemos encontrado referencias al manguito, aunque sí a otros tendones, como el de Aquiles, con reacciones inflamatorias al respecto, como refiere DeCarbo46.
No obstante, los efectos indeseables ocasionados sobre todo con la submucosa intestinal porcina y ocasionalmente con la dermis porcina han intentado superarse con otros materiales sintéticos47. Así, Audenaert48 utilizó el Mersilene, en una revisión de 41 pacientes, y consiguió mejorar el test de Constant desde los 25,7 preoperatoriamente hasta los 72,1 postoperatoriamente, con p<0,001. Kimura49 realizó un estudio en 31 perros, con tetrafluoroetileno (teflón). Observó que la fuerza tensional que desarrollaba el teflón era de 60,84; 172,88 y 306,51N tras la cirugía, a las 6 y 12 semanas, respectivamente. La rigidez de la interfaz entre el hueso y el material fue de 9,61; 64,67 y 135,09kN/m tras la cirugía, a las 6 y a las 12 semanas postoperatorias, respectivamente. Petrie50 describió la reparación con el material LARS, con mejorías frente a la situación preoperatoria (p<0,0001). Ciampi51, en un estudio sobre 152 pacientes, constató que la tasa de rerrotura era del 41% para un grupo tratado con parches de colágeno y del 17% para otro grupo tratado con parches de polipropileno, a los 36 meses. Vitali52 también analizó el refuerzo con malla de polipropileno, con un resultado en el test UCLA del grupo control (60 pacientes) de 11,28±1,43 puntos frente al resultado del grupo con malla de 20,85±1,27 puntos, a los 3 meses, diferencias que se mantenían a los 36 meses: 14,7±1,9 frente a 24,6±3,3 puntos. Las tasas de rerrotura fueron del 40% para el grupo control frente al 15% para el grupo con malla.
Encalada-Díaz53 expuso la utilización de un parche de policarbonato-poliuretano. Este estudio con 10 pacientes reconocía mejorías en escalas VAS, SST, ASES a los 6 y 12 meses (p<0,05 y p<0,01), con una tasa de rerrotura del 10%. Proctor27 realizó otro trabajo con mallas de poliláctico, en 18 pacientes, y obtuvo mejoría en cuanto a la escala ASES, desde 25 hasta los 71 puntos, con tasas de curación sin recidivas de rotura en el 78% a los 42 meses desde la intervención. Finalmente Lenart54, también con poliláctico, pero con una serie de 17 pacientes, obtuvo mejorías en la escala ASES desde los 32,8 hasta los 74,2 puntos, con p=0,0001. No tenemos experiencia con estos materiales sintéticos.
Sin embargo, mención especial tiene la dermis humana, aprobada por la FDA en EE. UU. Los datos relativos a la dermis humana son los más esperanzadores. Así, Adams55 desarrolló un estudio con dermis humana para rellenar defectos creados en manguitos rotadores caninos, observando a los 6 meses una estructura histológica (colágeno, elastina y células tipo tenocitos) muy similar al grupo control, con una fuerza tensil sin grandes diferencias significativas (p=0,31). Por otro lado, Barber56 estudió la resistencia de las reparaciones del supraespinoso del cadáver con los parches de dermis humana, y obtuvo resistencias antes de la rotura de 313,7 frente a 219N del grupo control (p<0,05). No obstante, las aportaciones en humanos vivos vienen realizadas por Bond et al.57, los cuales operaron a 16 pacientes con roturas masivas del manguito rotador y obtuvieron diferencias significativas en cuanto al test UCLA pre- y postoperatorio (18,4 frente a 30,4 puntos; p=0,001) y Constant (53,8 frente a 84,0 puntos; p=0,001). Nicholson40 ha demostrado recientemente que la tensión de los injertos de dermis en manguitos ovinos a los 9 meses de la reparación es 182±63 frente a los 137±16lb de la submucosa intestinal. A los 24 meses en el parche dérmico habría una invasión vascular y fibroblástica, frente a la submucosa intestinal porcina, que presentaría osificación heterotópica. Para Derwin58 el parche de dermis humana GraftJacket® es el más grueso de todos los materiales ortobiológicos actualmente utilizados (1,58±0,15mm de grosor). Para Barber56, aumentaría la fuerza de la reparación con esta malla de dermis humana hasta 325±74 frente a los 273±116N sin la malla. Para Snyder59, no habría inflamación, ni calcificación, ni respuesta inflamatoria a los 3 meses. De hecho, el colágeno se mostraría bien alineado y con crecimiento vascular. Wong60, en su revisión de 13 pacientes tratados con reconstrucción con parches de dermis humana de cadáver mediante artroscopia, consiguió mejorar el test UCLA desde los 18,4 hasta los 27,5 puntos (p=0,0001). El test de Constant mejoró de los 53,8 a los 87,3 puntos (p=0,0001). En este aspecto, concretamente, hubo mejorías en cuanto al dolor, flexión anterior y rotación externa. Bond57, en un estudio similar sobre 16 pacientes tratados artroscópicamente con parches GraftJacket®, mejoró el test UCLA desde los 18,4 hasta los 30,4 puntos, con p=0,0001. El test de Constant mejoró desde los 53,8 hasta los 84 puntos, con p=0,001. El dolor mejoró desde los 4,6 hasta los 9,8 puntos, con p=0,0001, así como la flexión anterior, desde los 106 hasta los 142 grados, con p=0,0001. La fuerza de elevación también mejoró de los 2,5 a 4,2N, con p=0,0001, así como la rotación externa, de los 2,6 a los 4,4N, con p=0,001.
Acevedo61 describió la colocación de estas mallas, encima de la zona tendinosa previamente reparada (técnica onlay), como puente (suture bridging), comprimiendo el manguito a modo de «sándwich», o bien, reconstruyendo la cápsula superior. En nuestra serie, se colocaron encima, tratando de cerrar el defecto y evitar el roce entre acromion y húmero proximal.
Finalmente, los parches biológicos con materiales humanos de donante no han reportado grandes beneficios: Así, Nasca48, ya en 1988, describía reacciones a cuerpo extraño y Moore62, en 2006, describió el uso del Aquiles o cuádriceps de cadáver con unos 12,1 a 26,1 puntos en el test UCLA, aunque en una serie de 32 pacientes. Destaca que en 2 casos hubo infecciones.
Ventajas de este estudioEntendemos que este trabajo aporta una revisión de una alternativa en la reparación del manguito rotador, cuya sutura inicial ha fracasado, con una rerrotura o un fracaso en su cicatrización. Permite una revisión de distintos materiales disponibles hoy en el mercado.
No todas las rerroturas del manguito rotador son irreparables, ni masivas. Existen rerroturas parciales o pequeñas y se han demostrado resultados favorables en cuanto a disminución del dolor y moderados en cuanto a función. A pesar de los resultados obtenidos en esta serie, donde no hay resultados excelentes, la mejoría en el test de Constant se produjo fundamentalmente al aliviar el dolor, por lo que creemos que justifica su utilización.
Limitaciones de este estudioEl carácter heterogéneo que demuestra el trabajo, al considerar distintos materiales, consideramos que es una limitación del estudio. Como se comentó en el apartado de metodología, estas diferentes mallas han sido fruto de tratar de encontrar la que pudiera aportarnos los mejores resultados técnicos. Ha sido la evolución desde que en 2008 se colocaron las primeras mallas en manguito en nuestro centro. Creemos que, a pesar de su carácter heterogéneo, la descripción de las distintas alternativas en este trabajo puede ser enriquecedora.
Estas mallas se han utilizado en casos de rerrotura no reparables completamente, donde se ha procedido a un intento de reparación de nuevo con una convergencia de márgenes, y posteriormente a cubrir el defecto con una malla. Consideramos que quizás, indicar este procedimiento en pacientes con atrofia grasa (en esta serie, predominantemente la del grado 2), ha contribuido a unos resultados funcionales que no son tan favorables como los deseados.
Creemos que nuevos estudios con más casuística y menos heterogéneos en cuanto a materiales empleados deben ser considerados. Creemos que pueden realizarse estudios comparativos entre pacientes reintervenidos, sin malla y con malla, para ver la evolución de ambos grupos.
ConclusionesConsideramos de interés este estudio, dada la preocupación actual por hallar sustitutos tisulares para la reparación del manguito rotador. En nuestra experiencia, los xenoinjertos proporcionarían soporte biológico para manguitos cuya sutura haya resultado ineficaz. Creemos que deben realizarse más estudios, fundamentalmente con dermis humana, para aplicarlos sobre humanos, ya que la consideramos una poderosa alternativa, por ejemplo, a la submucosa intestinal, en virtud de su escaso carácter inmunogénico, ratificado por la bibliografía.
Nivel de evidenciaNivel de evidencia IV.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónLos autores no hemos recibido ningún tipo de financiación para la realización de este trabajo.
Conflicto de interesesLos autores certificamos que no existe conflicto de intereses.
Los autores no hemos recibido ayuda económica alguna para la realización de este trabajo. Tampoco hemos firmado ningún acuerdo por el que vayamos a recibir beneficios u honorarios por parte de alguna entidad comercial. Por otra parte, ninguna entidad comercial ha pagado, ni pagará, a fundaciones, instituciones educativas u otras organizaciones sin ánimo de lucro a las que estamos afiliados.
Quisiéramos agradecer la realización de las fotografías intraoperatorias de este trabajo a los Sres. Antonio Muñoz, Rafael Lora, José Villanueva y a la Sra. Lucía Buzón, miembros del personal de quirófano de nuestro centro hospitalario.