Determinar las características de los pacientes con demencia fallecidos y describir las condiciones que determinaron la muerte.
Material y métodoEstudio observacional de los pacientes que murieron en la Unidad de Psicogeriatría del Hospital de la Santa Creu de Vic durante 3 años y medio.
ResultadosDe 554 ingresos se registró una mortalidad del 14,6% (81 casos). El análisis de los fallecidos mostró que el 67,9% eran mujeres con una edad media de 85,8 años, siendo la demencia más frecuente la tipo Alzheimer (37%) y encontrándose en fase avanzada (CDR3, GDS 6-7) el 72,8% de los casos. Al ingreso se registraron las siguientes características: Mini Mental State Examination (MMSE) 9,5; índice de Barthel (IB) previo de 50,1; IB al ingreso de 17,4, y Neuropsychiatric Inventory (NPI) 31,4. En el momento del ingreso, en un 84% se determinó limitación terapéutica. Del análisis de las condiciones que condujeron a la muerte observamos: en el 74,1% la muerte es consecuencia directa de un episodio gatillo (la infección respiratoria fue el más frecuente); en un 17,3% se produce la muerte por declive progresivo sin claro factor desencadenante y en un 8,6% los pacientes precisaron sedación paliativa por mal control de síntomas.
ConclusionesLos problemas intercurrentes fueron el factor más frecuente asociado a la muerte de los pacientes. La mayoría de los pacientes mueren en fases previas a los criterios establecidos para demencia terminal. En algunos casos los pacientes pueden presentar trastorno de conducta como síntoma refractario.
To determine the characteristics of patients with dementia who died in a psychogeriatric unit, and to describe the conditions that led to their death.
Material and methodsObservational study of patients who died in the Psychogeriatric unit of Hospital de la Santa Creu de Vic during a three and a half year period.
ResultsOf the 554 patients admitted during the study period, we recorded a mortality of 14.6% (81 patients). The analysis of those who died showed that 67.9% were women, with a mean age of 85.8 years, with the most frequent cause being Alzheimer type dementia (37%) and being in an advanced stage (CDR3, GDS 6-7) in 72.8% of cases. On admission the following characteristics were recorded: Mini Mental State Examination (MMSE) 9.5, Barthel Index (BI) prior to entry 50.1, BI on admission 17.4, and Neuropsychiatric Inventory (NPI) 31.4. A therapeutic limitation treatment was determined for 84% of patients on admission. From the analysis of the conditions that lead to death it was noted that: In 74.1% of the patients the death was a direct result of a triggering event (the most frequent being respiratory infection), in 17.3% the death occurred by a gradual decline, with no clear precipitating factor, and in 8.6% of patients palliative sedation was required due to poorly controlled symptoms.
ConclusionsIntercurrent problems were the most common factors related to the death of the patients. Most patients died in the stages prior to the established criteria for terminal dementia. In some cases patients may experience disorder behavior as a refractory symptom.
Por todos es conocido el aumento de prevalencia de la demencia, sobre todo en personas de edad avanzada, siendo muchos los ancianos que mueren por o con demencia. Así pues, podemos distinguir 3 situaciones: personas afectas de demencia, que fallecerán por procesos diferentes a la demencia y sin que esta juegue ningún papel en el proceso de muerte; personas con demencia que padecerán un proceso intercurrente, que puede verse agravado por complicaciones relacionadas con el deterioro cognitivo, empeorando en consecuencia el pronóstico y pudiéndose precipitar la muerte; y finalmente, personas en las que el proceso demencial evolucionará hasta fases muy avanzadas y que fallecerán por complicaciones relacionadas con el deterioro global que tiene lugar indefectiblemente en las fases finales de esta enfermedad.
En este sentido son conocidos los trabajos de la literatura1–3 que analizan las trayectorias de final de vida existiendo consenso respecto a la del paciente con demencia en el último año de vida, que presenta una discapacidad severa con declinar lentamente progresivo hasta la muerte.
Por otra parte, en los últimos años ha habido un aumento creciente de trabajos sobre la atención al final de vida de los pacientes con demencia que constatan de forma clara que los cuidados paliativos son el mejor tratamiento posible en las fases avanzadas4–7. A pesar de esta extensa evidencia existen todavía muchas dificultades conceptuales y estructurales que dificultan en la práctica clínica la operatividad de la aplicación del modelo paliativo a la atención del paciente con demencia avanzada.
Nuestra unidad de psicogeriatría, es una unidad de media estancia, que tiene como objetivo dar respuesta a las situaciones de crisis a pacientes con demencia en todas sus fases evolutivas. Por nuestro contacto habitual con situaciones de final de vida, nos propusimos estudiar, con carácter retrospectivo, las características de los pacientes con demencia fallecidos y describir las condiciones que determinaron la muerte.
Material y métodoEstudio retrospectivo de todos los pacientes que murieron entre agosto del 2005 y diciembre del 2008 en la Unidad de Psicogeriatría del Hospital de la Santa Creu de Vic.
Se recogieron mediante la revisión de historias clínicas los siguientes datos: sexo, edad, motivo del ingreso, tipo de demencia, fase de la demencia (utilizando el GDS para demencia tipo Alzheimer y CRD para otros tipos de demencia) y agrupándose en leve (GDS 4 o CDR1), moderada (GDS 5 o CDR2) o grave (GDS 6-7 o CDR3), situación funcional previa y en el momento del ingreso, utilizando el índice de Barthel (IB). También se recogió la puntuación del Mini Mental State Examination de Folstein (MMSE) y del Neuropsychiatric Inventory (NPI) realizados como parte de la valoración efectuada a todos los pacientes que ingresan, para conocer la situación cognitiva y conductual, en el momento del ingreso.
En los pacientes en fase avanzada se valoró si cumplían los «Hopsice enrolment criteria for end-stage dementia patients»8 y los «National Hospice Organization Medical guidlines for determining prognosis in dementia»9. Finalmente se registraron los días de ingreso hasta el fallecimiento y la presencia o no de limitación terapéutica. En nuestro centro definimos la limitación del nivel asistencial, cuando consideramos a un paciente no tributario a medidas terapéuticas invasivas que implican traslado al hospital de agudos de referencia (IOT, UCI, uso de drogas vasoactivas y perfusión de nitroglicerina), lo cual significa que excepto situaciones concretas (por ejemplo, fractura de fémur), la atención pude ser completada en nuestro centro de atención intermedia. Asimismo de forma retrospectiva se valoró los acontecimientos que determinaron la muerte, definiéndose básicamente 3 situaciones: presencia de episodio gatillo, definido como cualquier proceso médico intercurrente que condiciona un cambio clínico significativo (síndrome febril, broncoaspiración, infección urinaria…), declinar progresivo sin claro factor desencadenante y defunción en el contexto de sedación paliativa por presencia de síntomas refractarios.
Las variables cuantitativas se expresan en medias y las variables cualitativas se expresan en cifras absolutas y relativas (porcentajes). Para el análisis estadístico se han utilizado las pruebas estadísticas de la U de Mann-Whitney y del coeficiente de correlación de Pearson del programa PASW Statistics® versión 18. El intervalo de confianza utilizado es del 95% y el nivel de significación del 5%.
ResultadosDel total de 554 ingresos, 81 pacientes murieron durante su estancia en la unidad, lo que supone una mortalidad del 14,6%.
Los pacientes fallecidos eran mayoritariamente mujeres (67,9%), con una edad media de 85,8 años (IC 95%: 78,1-93,5 años). El tiempo de estancia medio fue de 35,4 días (IC 95%: 0-84,6 días).
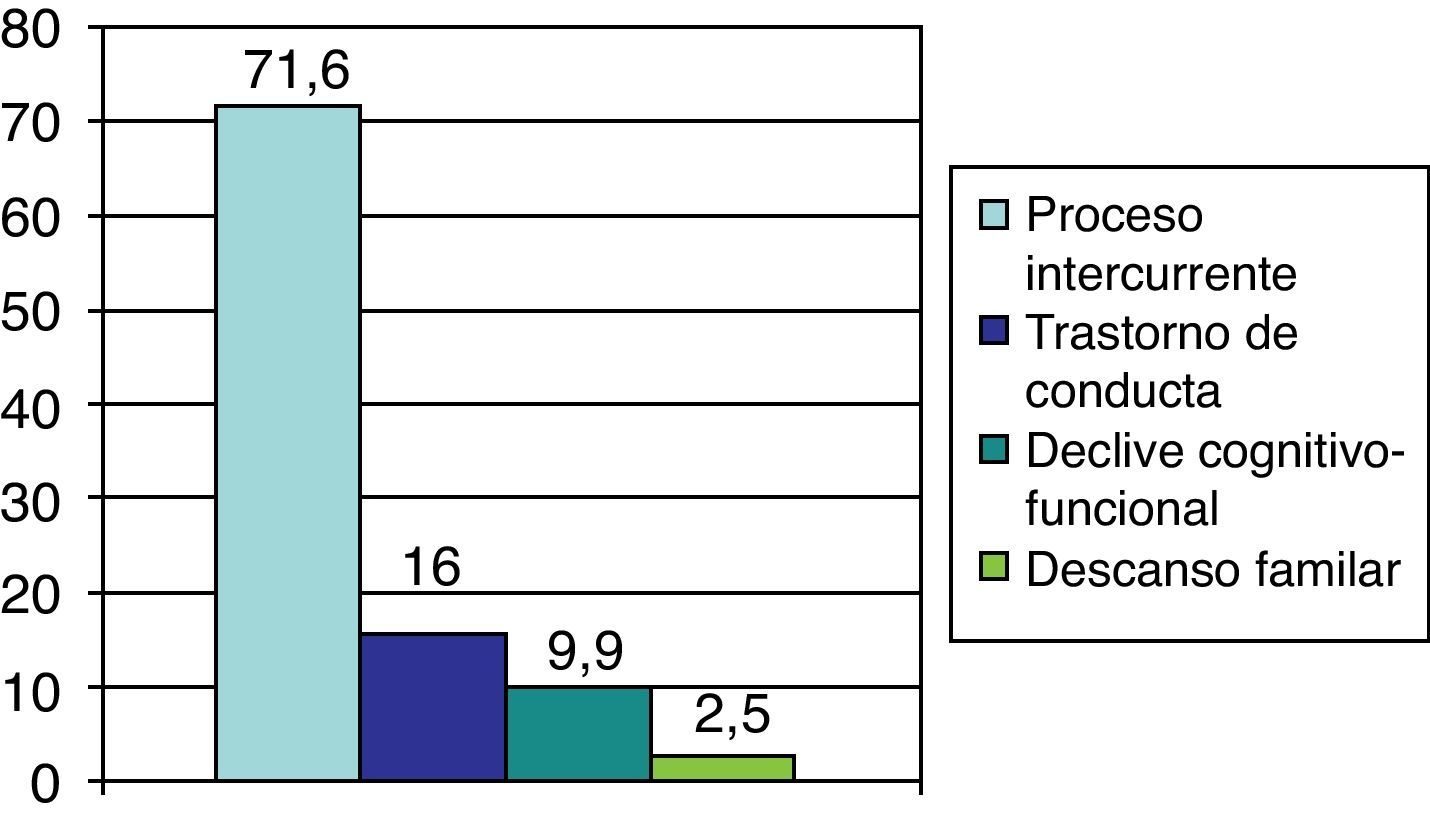
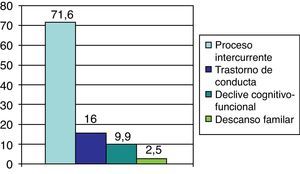
Los motivos de ingreso de los pacientes fallecidos son los que se muestran en la figura 1.
En cuanto al diagnóstico etiológico los datos registrados en el momento del ingreso fueron los siguientes: 37,0% tipo Alzheimer; 13,6% vascular; 6,2% mixta; 12,0% otras, y 31,2% sin filiación etiológica previa.
De todos los enfermos fallecidos, la mayoría (72,8%) se encontraban en fases avanzadas o demencia severa (CDR3 o GDS 6-7), un 14,8% en fases moderadas (CDR2 o GDS 5) y solo un 2,5% en fases leves (GDS 4 o CDR1).
Los resultados de la valoración al ingreso de los pacientes que posteriormente fallecieron fue: 1) media del MMSE de 9,5 (solo se pudo realizar en el 28,4% de los pacientes, pues muchos llegaban en situación muy deteriorada, no siendo aplicable); 2) IB medio previo de 50,1 (IC 95%: 76,1-24,0) e IB medio en el momento del ingreso de 17,3 (IC 95%: 40,0-0,0); y 3) NPI con valor medio en el momento del ingreso de 31,4. De los pacientes en fase avanzada solo un 20,0 y 16,7% respectivamente cumplía los criterios «Hospice enrolment criteria for end-stage dementia patients»8 y los «National Hospice Organization Medical guidlines for determining prognosis in dementia»9. La valoración al ingreso determinó por parte del equipo definir limitación terapéutica en el 84% de los casos.
Los resultados sobre las 3 condiciones predefinidas que condujeron a la muerte fueron: en un 74,1% la muerte se produjo consecuencia de un episodio gatillo, siendo la infección respiratoria la más frecuente (28,3%); en un 17,3% de pacientes la muerte se produjo por declive progresivo sin determinarse un claro factor desencadenante; y en un 8,6% de pacientes aplicando los principios de la atención paliativa se llegó a la sedación paliativa por presentar trastorno de conducta altamente disruptivo.
DiscusiónDe los resultados obtenidos destacamos que los problemas intercurrentes fueron un factor precipitante en las últimas semanas de vida en el 74% de los pacientes fallecidos. No debemos olvidar que la muerte por proceso intercurrente en este grupo de pacientes puede no estar relacionada directamente con la gravedad intrínseca de dicho proceso, sino con relación a la fragilidad previa y al peor curso evolutivo que pueden presentar los pacientes con demencia a causa de complicaciones asociadas.
Por otra parte destacar que aunque, y como era esperable, la mayoría de pacientes que fallecen en nuestro entorno hospitalario eran pacientes del grupo demencia avanzada, pocos cumplían criterios de terminalidad definidos en la literatura (estadiage igual o mayor a GDS 7c de la escala FAST10 los «Hospice enrolment criteria for end-stage dementia patients»8 y los «National Hospice Organization Medical guidelines for determining prognosis in dementia»9) con lo que observamos que la mayoría de los pacientes dementes en el contexto de un ingreso hospitalario mueren en fases previas a los criterios establecidos para demencia terminal. Dichos criterios ya habían sido criticados por autores como Mitchell et al.7 o por Jiménez Rojas11, por tener alta especificidad, pero baja sensibilidad. Así pues, con el presente estudio también constatamos que los criterios de terminalidad en la demencia tienen un valor limitado, sobre todo por el hecho de estar influenciados por el modelo Hospice, que basa la planificación de los cuidados según el pronóstico en términos de tiempo y no son útiles para planificar la atención de final de vida en la demencia, una enfermedad caracterizada por ser muy poco previsible en lo que a la duración del proceso se refiere. Por eso, y tal como Mitchell et al. comunican en su trabajo del 201012, creemos que la atención del paciente con demencia en fases avanzadas no debe basarse en términos de supervivencia y sí en función de necesidades.
Como puede observarse en los resultados, los fallecidos eran pacientes de edad avanzada, con deterioro cognitivo y funcional y con trastorno de conducta. Estas características son muy parecidas a las observadas en un trabajo realizado en Málaga13 donde observan que las defunciones de pacientes con demencia corresponden mayoritariamente a mujeres con edad una media de 83,4 años e IB de 39,6. En este sentido es la valoración geriátrica integral la que nos permite identificar los pacientes con mala situación funcional y cognitiva (características identificadas en los estudios como componentes de fragilidad avanzada)14 en los que ante procesos intercurrentes son esperables malos resultados de salud. Este hecho motivó que en nuestra práctica clínica habitual el 84% de los casos se realizara limitación terapéutica, en consenso con la familia, lo cual es un elemento clave de la planificación avanzada, siendo esta útil y necesaria ante enfermedades evolutivas crónicas como proceso facilitador en la toma de decisiones.
Existe un pequeño grupo de pacientes (que se presentan sobre todo con grandes niveles de ansiedad junto con agitación psicomotriz) en los que con las medidas farmacológicas y no farmacológicas se obtiene un mal balance entre el control de síntomas y los efectos secundarios. Así pues, aplicando el modelo de atención paliativa a las personas con demencia avanzada, no debemos olvidar la posibilidad de que el trastorno de conducta pueda presentarse como un síntoma refractario, siendo necesario en algunos casos la sedación paliativa. Será muy importante pues que los profesionales que atienden a este grupo de pacientes sean conocedores de que el síntoma refractario también puede existir en el paciente con demencia. Una de las limitaciones del estudio es el marco en el que este tiene lugar, por lo que la muestra no es representativa de lo que pasa en el conjunto de todas las personas que fallecen con demencia, muchas de las cuales mueren en el ámbito residencial asemejándose probablemente más dicha población a la que describe Mitchell en su trabajo de fin de vida de personas con demencia avanzada5.
Por todo lo expuesto anteriormente y a modo de conclusión, creemos que en el caso de la demencia (como paradigma de enfermedad crónica evolutiva y poco previsible) necesitamos un modelo de atención de final de vida de visión más amplia, no dicotómico, no basado únicamente en modelos pronósticos y que permita adaptarnos a las necesidades cambiantes del paciente y de la familia. En los próximos tiempos será importante que comuniquemos nuestras experiencias sobre la realidad de la muerte de estos pacientes, para seguir avanzado, con el objetivo de garantizar una atención más adecuada en el tramo final de la vida de las personas que mueren con o por demencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.