Viernes, 8 de junio, 11.30 horas
Moderadores:
Angel Julio Santana Santanta
Lourdes Gorricho Ríos
44
SENSIBILIDAD Y ESPECIFICIDAD DEL FAQ DE PFEFFER EN EL DIAGNOSTICO DE DEMENCIA EN UNA MUESTRA POBLACIONAL (ESTUDIO NEDICES): VARIACIONES EN FUNCION DEL PROCEDIMIENTO DE APLICACION
Sánchez, F. S.*; Muñoz, D.*; Castilla, J. G.; Bermejo, F. P.*; Trincado, R.*; Vega, S.**; Gabriel, R.***
* Hospital Universitario 12 de Octubre. Madrid. ** Centro de Salud de Arévalo (Ávila). *** La Princesa. Madrid.
Objetivo: Analizar la precisión diagnostica del FAQ de Pfeffer en el diagnóstico de demencia en una cohorte poblacional, y analizar sus variaciones en función del procedimiento de aplicación y la comorbilidad con otras enfermedades neurológicas.
Métodos: Sobre una cohorte de ancianos basada en el censo (5.278) se realizó un cribaje para el estado de salud y enfermedades neurológicas (Demencia, Ictus, L. Parkinson) en un estudio longitudinal en 1994, y reevaluados en 1997 en la segunda fase del estudio. Esta cohorte procede de dos áreas urbanas y una rural. En el estudio, realizado puerta a puerta se obtuvo un protocolo de cribaje completo (versión española modificada del MMSE (OMS) y FAQ de Pfeffer) de 3.936 sujetos. 174 fueron clínicamente diagnosticados de demencia establecida según criterios DSM-IV. 1.255 sujetos obtuvieron un diagnóstico definitivo de su estado cognitivo sin el protocolo de cribaje a través de un examen realizado por los neurólogos, o una entrevista con su médico o familiares. Sólo se emplearon para el presente estudio los sujetos con protocolo completo.
Resultados: El área bajo la curva ROC del FAQ de Pfeffer varía considerablemente en función de si la persona que contestaba el cuestionario era el propio sujeto en estudio o un informador (0,967 y 0,844 respectivamente). Empleando el punto de corte óptimo para cada grupo, «proveniente del sujeto» o de un «informador» < 5 puntos y < 6 puntos respectivamente), la sensibilidad y especificidad de la prueba varían considerablemente siendo 0,697 y 0,921 para el primer grupo (propio sujeto), y de 0,965 y 0,871 para el segundo (informador) respectivamente.
En una submuestra de 448 sujetos que padecían enfermedades neurológicas (Parkinson, ictus, temblor) estas diferencias se mantienen siendo para el primer grupo (propio sujeto) 0,667 y 0,925 (Punto de corte= 9; Área= 0,784) y de 0,957 y 0,810 (Punto de corte < 10; Área= 0,940).
Conclusiones: El FAQ de Pfeffer ofrece una alta precisión diagnóstica para el diagnóstico de demencia, pero su forma de aplicación (respondido por el propio sujeto o por un informador) hace que la sensibilidad y la especificidad varíen considerablemente, siendo muy superior en segundo caso. Estos datos muestran la necesidad de aplicarlo a través de un informador fiable próximo al sujeto.
45
ACTUACIÓN CONJUNTA PARA LA DETECCIÓN DE ALZHEIMER EN ESTADÍOS PRECOCES
Antón Jiménez, M.
Unidad de Geriatría. Complejo Hospitalario de Cáceres. Cáceres.
Introducción: Dadas la eficacia demostrada por los Inhibidores de acetilcolinesterasa en estadíos precoces, se convierte en tarea de gran interés la captación de pacientes, que no requieren atención médica y que, sin embargo, cumplen criterios de Alzheimer en estadio precoz.
Objetivos: Nos proponemos en principio si es eficaz realizar test de cribado para detección de demencia por parte de Atención Primaria o en domicilio, posteriormente si nos sirve para detectarlas en estadío más precoz y en tercer lugar analizamos si existe alguna variable que se correlacione más fidedignamente con la severidad del cuadro.
Material y métodos: Entre los meses de junio y diciembre de 2000, se efectúa por parte del Médico de Atención Primaria la captación de pacientes sospechosos. La muestra se obtenía de acompañantes de pacientes que acudían a la consulta por cualquier patología o de inquilinos de un domicilio al que se acudía por otro motivo. Se excluyeron de la muestra los que consultaron por deterioro cognitivo, olvidos o perdida de memoria. Se utilizó para el cribaje el test del informador (TIN) cumplimentado por un familiar, tomándose como punto de corte > 59 puntos. Posteriormente se realiza análisis estadístico de las variables recogidas y su correlación con el estadio evolutivo tanto funcional como cognitivo. Por último, se compara este grupo con el de demencias en tratamiento que acudieron voluntariamente por deterioro cognitivo.
Resultados: Se realizaron 28 test en pacientes captados sospechosos de los que 19 casos superaron el punto de corte (59 puntos) y formaron la muestra. La edad media fue de 75,8 (63-92), 71,4% mujeres con Barthel de 95,7 (85-100) y Lawton de 3,84 (0-7). La severidad inicial del deterioro, según la escala GDS fue de 3,26 (1-5) con una puntuación media en el MMSE de 16,73 (9-29). En 15/19, es decir el 78,9% presentaban trastorno depresivo (Yessavage patológico). Las alteraciones de la personalidad y conducta se correlacionaron de forma estadísticamente significativa (p< 0,01) con las repercusiones tanto funcionales (Barthel y Lawton) como cognitivas (MMSE), pero esto no ocurrió con la edad, sexo y la puntuación en el TIN.
Conclusiones: 1. El TIN fue un excelente cribador de demencias, pero no discriminó las de estadío precoz. 2. Los trastornos de personalidad y conducta se correlacionaron de forma significativa con la severidad del deterioro tanto a nivel cognitivo como funcional. 3. No existieron diferencias entre este grupo captado y el grupo que acudió a la consulta voluntariamente por deterioro cognitivo.
46
¿HASTA CUÁNDO ES EFICAZ EL TRATAMIENTO CON ANTICOLINESTERÁSICOS EN LA E. DE ALZHEIMER (DSTA)?
Antón Jiménez, M.; Herrero, J. L.; Alonso, M. T.
Unidad de Geriatría. Complejo Hospitalario de Cáceres. Cáceres.
Introducción: Aunque parece indiscutible la buena respuesta inicial de los pacientes afectos de E. de Alzheimer en estadío leve-moderado al tratamiento con IAch, existen más interrogantes y menos estudios sobre la eficacia a largo plazo, teniendo en cuenta la progresión intrínseca de la enfermedad.
Objetivos: 1. Intentamos valorar en primer lugar si persiste la mejoría global cuantificada tanto funcional como cognitiva a los 12 y 18 meses de iniciado el tratamiento. 2. Nos proponemos identificar si alguna variable basal está correlacionada de forma significativa con la evolución a largo plazo tanto a nivel funcional como cognitivo. 3. Finalmente, comparamos cronológicamente los resultados obtenidos con rivastigmina y donepezilo hasta los 18 meses de tratamiento, de cara a mejorar la estrategia terapéutica posterior.
Material y métodos: Se realiza estudio observacional longitudinal de las DSTA tratadas con IAch en nuestra Unidad. De la muestra (86 casos) se valoran los datos de edad, sexo, procedencia, estado civil, situación funcional mediante las escalas de Barthel y Lawton. Asimismo se valora la severidad inicial del deterioro (GDS) y se cuantifica en las escalas de MMSE y Blessed al inicio, al mes, 3, 6, 12 y 18 meses del tratamiento. Intentamos establecer si existe alguna correlación estadísticamente significativa de alguna variable basal (de MMSE o Blessed) con los resultados funcionales y cognitivos a largo plazo y por último, comparamos cronológicamente los resultados de 18 meses de los dos grupos de tratamiento tanto en la esfera funcional como cognitiva.
Resultados: La edad media fue de 77,3 años (64-92), la mayoría mujeres (70,9%), no institucionalizadas (91%), con Barthel de 92,97 (50-100), Lawton de 2,96 (0-8) y un GDS medio de 3,96 (2-6) con medias en MMSE y Blessed de 10 y 15,96 respectivamente. Los abandonos (8,5%) se produjeron antes del 6º mes de tto. De las variables basales analizadas, la orientación y la memoria (MMSE) y los «cambios en la ejecución de las actividades diaria» y las alteraciones previas de personalidad y conducta se correlacionaron significativamente (p< 0,01) con los beneficios del tratamiento a largo plazo. Se mantiene la situación cognitiva inicial (17,09) y persiste la mejoría funcional (7,69), que destaca más en los tratados con rivastigmina.
Conclusiones: 1. La terapia con IAch continúa siendo eficaz a los 18 meses de su inicio. 2. La adherencia al tratamiento mejora con el tiempo, minimizando los abandonos. 3. Sólo las áreas de orientación y memoria del MMSE y las áreas A y C del Blessed se correlacionaron significativamente con la respuesta a largo plazo. 4. La mejoría es más evidente a nivel funcional que cognitivo, sobre todo en los tratados con rivastigmina.
47
¿ES POSIBLE Y NECESARIO EL DIAGNOSTICO DE PROBABLE DEMENCIA TIPO ALZHEIMER EN EL MEDIO RESIDENCIAL?
De la Peña Liñan, C.; Roldán Fernández, N.
Residencia de Personas Mayores «Plata y Castañar». Madrid.
Objetivo: Demostrar la posibilidad, necesidad y utilidad de realizar valoraciones Neuropsicológicas y pruebas complementarias de screening desde el medio residencial de manera que precisemos un diagnóstico acerca del origen del deterioro cognitivo detectado.
Material y métodos: El estudio se realiza en una residencia para PP.MM. asistidas de 220 plazas, cuya edad media es de 85,14 años. La población sobre la que se propone este estudio es de 19 personas entre 72 y 88 años en los que se ha detectado existencia de deterioro cognitivo, sin cumplir ninguno de ellos criterios de demencia vascular según DSM-IV. 14 de ellas han ingresado en el año 2000, algunos con la etiqueta de «demencia senil» y sin estudio previo. Los cinco restantes son residentes ingresados en años anteriores en los que se ha detectado un cambio con respecto a su estado basal y nivel de independencia. Para la realización de diagnóstico se sigue un protocolo sistematizado consistente en:
1. Historia clínica y anamnesis: datos personales e historia clínica del residente. 2. Información recabada al cuidador principal. 3. Exploración Física. 4. Pruebas de cribado y valoración breve: Pfeiffer. 5. AVD. 6. Valoración neuropsicológica: Mini-examen cognoscitivo de Lobo y exploración ampliada sobre existencia de afasia, agnosia, apraxia, afectación de capacidades ejecutivas y capacidad mnésica. Síntomas conductuales. 7. Petición y realización de Pruebas Complementarias. 8. Diagnóstico diferencial: Criterios DSM-IV.
Resultados: De los 19 residentes se constata afectación en AVD en todos ellos; con Barthel menor de 60 puntos encontramos al 84,21% de la población diana. El 100% con puntuaciones en test reglados indicativos de deterioro cognitivo. Analíticas alteradas en alguno de sus parámetros de screening: dos residentes con déficit en vitamina B12 y folatos, y 1 con hipotiroidismo. 12 ancianos (63,15%) cumplen criterios DSM-IV de demencia tipo Alzheimer, confirmados con TAC cuatro de ellos. Con tratamiento farmacológico antidepresivo tenemos a tres personas, una de ellas cumpliendo criterios diagnósticos según DSM-IV de depresión y dos a la espera de evolución de deterioro cognitivo.
Conclusiones: La realización de estudios sobre origen de deterioro cognitivo permite: 1. Cubrir el vacío existente en el diagnóstico de aquellas personas ingresadas en residencias sin estudio previo (preservando todos aquellos diagnósticos realizados desde atención especializada). 2. Identificación de aquéllos deterioros reversibles. 3. Realizar diagnóstico de demencia tipo Alzheimer según DSM-IV para iniciar tratamiento farmacológico y no farmacológico en pro de preservar el mayor tiempo posible la independencia.
48
ESTUDIO COMPARATIVO ENTRE DONEPEZILO Y RIVASTIGMINA EN EL TRATAMIENTO DE LA ENFERMEDAD DE ALZHEIMER
Sánchez Jurado, P. M.; Romero Rizos, L.; Luengo Márquez, C.; Gallego Moreno, J. A.; León Ortiz, M.; Abizanda Soler, P.
Hospital Perpetuo Socorro. Albacete.
Objetivos: Comparar la eficacia de Donepezilo y Rivastigmina en el tratamiento de la enfermedad de Alzheimer (EA) tras seguimiento durante seis meses.
Método: Entre julio 1998 y mayo 2000 se incluyeron en protocolo de tratamiento anticolinesterásico, (Donepezilo / Rivastigmina) a pacientes diagnosticados de probable EA (criterios NINCDS-ADRDA y valoración de severidad con escala CDR). Se evaluaron al inicio, a los tres y seis meses utilizando escalas de valoración funcional (I. Katz, I. Barthel, I. Lawton) y mental (SPMSQ, MMSE Folstein, MEC Lobo, ADAS-cog, Test Blessed, IQCODE), realizando estudio comparativo de la media de las diferencias a los tres y seis meses en las diferentes escalas en los dos grupos de tratamiento mediante t-test y «chi» cuadrado.
Resultados: Se incluyeron 93 pacientes en el grupo de Donepezilo y 62 en el de Rivastigmina con similares características en edad, situación funcional y estado mental. Las medias al inicio, tres y seis meses para el grupo de Donepezilo en los principales instrumentos fueron respectivamente: I. Barthel (92,9 - 92 - 90), I. Lawton (3,8 - 3,6 - 3,4), MMSE (15,4 - 16,2 - 16,3), ADAS-cog (27,3 - 24,1 - 24,1). En el grupo de Rivastigmina fueron respectivamente: I. Barthel (93,8 - 93,5 - 93,8), I. Lawton (4,2 - 3,7 - 3,5), MMSE (15,1 - 15,6 - 14,3), ADAS-cog (24,6 - 22,7 - 23,1). A los 3 y 6 meses se apreció mejoría subjetiva valorada mediante el CIBIC-plus en el 50,7% y en el 42,2% de los casos respectivamente en el grupo de Donepezilo y en el 42,9% y en el 22,2% en el grupo de Rivastigmina, sin diferencias significativas entre ambos. No se encontraron diferencias significativas en las puntuaciones de las escalas de valoración funcional y mental a los tres y seis meses. Tampoco las hubo en el porcentaje de efectos secundarios, pero sí en el de retirada del fármaco a los seis meses de tratamiento, tanto si se incluían solo pacientes que habían abandonado (p= 0,02) como al incluir abandonos de tratamiento y pacientes perdidos (p< 0,001).
Conclusiones: 1. Respuesta similar en ambos grupos. 2. Peor tolerancia en grupo de Rivastigmina que obliga a mayor retirada de tratamiento.
49
CARACTERIZACION MAGNETOENCEFALOGRAFICA DEL TRASTORNO DE MEMORIA EN LA ENFERMEDAD DE ALZHEIMER
Garnica, A.*; López-Riquelme, P.*; Gil-Gregorio, P*.; Maestú-Unturbe, F.**; Fernández Lucas, A.**; Ortiz, T.**
* Servicio de Geriatría, Hospital Clínico San Carlos. Madrid. ** Centro MEG Complutense. Madrid.
Objetivo: Caracterizar la actividad magnética cerebral de los pacientes con Enfermedad de Alzheimer (EA) durante la realización de una tarea de memoria.
Método: Se emplea un magnetoencefalógrafo de 148 canales con cobertura holocroneal (MAGNES 2.500 WH, 4D-Neuroimaging, Son Diego, USA) con el que se realizan registros de 15 minutos mientras los pacientes realizan una tarea de memoria. En esta tarea los sujetos deben aprender una lista de cinco letras (estímulos target), que en una fase posterior se mezclarán con otras letras (distractores) con una probabilidad de aparición del 50%. Los sujetos deben hacer una señal con su mano derecha ante la aparición del estímulo target. Este registro se realizó en 16 sujetos (ocho pacientes con EA probable según los criterios NINCDS-ADRDA y ocho sujetos controles).
El registro MEG fue realizado con un sampling rate de 678,17 Hz, utilizando un filtro de paso-banda de 0,1-100 Hz.
Resultados: Se ha realizado un ANOVA 2 x 2 x 2 (Grupo x Hemisferio x Tipo de Estímulo) para medidas repetidas, en los intervalos de latencia: 100-200, 200-300, 300-400, 400-500, 500-600, 600-700 y 700-800 milisegundos, con la medida «número de dipolos detectables» como variable dependiente. Los resultados muestran un efecto significativo de la variable Hemisferio (p< 0,01) en los intervalos de latencia 200-300 y 400-500 milisegundos. Este dato demuestra un mayor número de dipolos en el hemisferio izquierdo, y por tanto una mayor actividad, en el hemisferio dominante durante la realización de la tarea. Pero además en el intervalo 400-500 milisegundos resulta significativa la interacción Hemisferio x Grupo (p< 0,05) lo que indica que, mientras en el grupo de sujetos control esa mayor actividad del hemisferio dominante es manifiesta, no ocurre lo mismo en el grupo de enfermos de Alzheimer. Por último dentro de este intervalo, podemos comprobar como los sujetos control presentan un mayor número global de dipolos (p< 0,01). Este mayor número global de dipolos dependiente del diagnóstico queda perfectamente matizado mediante la triple interacción Grupo x Hemisferio x Tipo de Estímulo (p< 0,05), ya que, mientras en el grupo control la aparición de estímulos target provoca un incremento sustancial del número de dipolos en el hemisferio dominante, dentro del grupo de enfermos de Alzheimer este proceso de especialización no se produce. Esta actividad se encuentra además claramente focalizada en áreas temporo-parietales y temporal-mediales en el grupo control, mientras que en el grupo de EA no es posible detectar actividad, en intervalos posteriores a los 300 milisegundos postestímulo, en estas áreas asociadas con los procesos de memoria.
Conclusión: La magnetoencefalografía puede ser una prueba diagnóstica útil en la comprensión de la secuenciación temporal en la activación cortical durante los procesos cognitivos.
50
CENTROS DE DÍA ESPECIALIZADOS Y ENFERMEDAD DE ALZHEIMER
Gil, P.; Morán, P.; Martínez, N.; Villar, J. L.; Aranjo, V.; Salinero F.
Centro de día Montesclaros. ASISPA. Madrid.
Objetivos: Conocer a través de una valoración integral la situación basal y la evolución en pacientes con enfermedad de Alzheimer en estadio moderado-severo en un Centro de día con programas especializados.
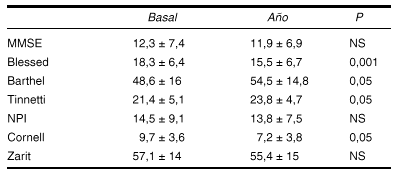
Material y método: Estudio prospectivo-longitudinal (período seguimiento un año) de pacientes con enfermedad de Alzheimer (criterios NINCDS-ADRDA) en estadio evolutivo moderado severo (FAST 5-6) adscritos a un Centro de día. Numero de muestra 62 (edad media 78,4 ± 4,6, mujeres 39:63%) correspondiente a estadio FAST 5: 22 (35,5%) y FAST 6: 40 (64,5%). En todos los pacientes se realiza valoración basal y al año de ingreso en el Centro de los siguientes dominios: a) Cognitivo mediante MMSE y CAMCOG. b) Funcional mediante escala de Blessed, índice de Barthell y escala de Tinnetti. c) Psicológico-conductual mediante NPI de Cummings y afectivo mediante la escala de Cornell. d) Sobrecarga del cuidador mediante test de Zarit. En todos los pacientes se realizan programas cognitivos y funcionales. Se crea una base de datos mediante paquete estadístico SPSS. Se realiza comparación de medias mediante t de Student con nivel significación del 95% y análisis de regresión lineal.
Resultados
El MMSE tiene una correlación directa con Blessed (p< 0,001) y Zarit (p< 0,05) e inversa con Barthel (p< 0,01).
Conclusiones: 1. La intervención en pacientes con demencia moderada severa produce mejoría en los dominios funcionales y afectivos. 2. No se modifican las valoraciones cognitivas ni conductuales. 3. No se objetiva mejoría en los parámetros de sobrecarga del cuidador, lo cual puede indicar la necesidad de intervención directa con la familia.
51
ONDAS LENTAS EN LA ENFERMEDAD DE ALZHEIMER: ESTUDIO PRELIMINAR CON MAGNETOENCEFALOGRAFIA
López-Riquelme, P.; Garnica, A.; Gil-Gregorio, P.; Ribera J. M.
Hospital Clínico San Carlos. Madrid.
Objetivo: Valorar la capacidad de la Magnetoencefalografía para determinar la relación entre los patrones de ALFMA (Abnormal Low Frequency Magnetic Activity) y el diagnóstico clínico y neuropsicológico de la enfermedad de Alzheimer (EA).
Método: Se emplea un magnetoencefalógrafo de 148 canales con cobertura holocraneal (MAGNES 2.500 WH, 4D-Neuroimaging, San Diego, USA) con el que se realizan registros de 10 minutos mientras los pacientes se encuentran en una situación de reposo. Este registro se realizó en 34 sujetos (16 pacientes con Enfermedad de Alzheimer probable según los criterios NINCDS-ADRDA y 19 sujetos controles).
El registro MEG fue realizado con un sampling rate de 678,17 Hz, utilizando un filtro de paso-banda de 0,1-100 Hz.
Para los análisis estadísticos (en los que se siguió el Dipole Density Method) el volumen cerebral total se dividió en 10 regiones representando los lóbulos temporales, frontales, prefrontales, parietales y occipitales derechos e izquierdos; tanto para la banda delta (1,5-4,0 Hz) como para la theta (4,0-8,0) Hz. Las variables neuropsicológicas medidas fueron el CAMCOG y el MMSE. Los sujetos fueron clasificados en estadíos de evolución de la enfermedad mediante la Functional Assessment Stages Scale (FAST).
Resultados: Se ha realizado un ANOVA de medidas repetidas (área) con un factor (grupo) en las bandas Delta y Theta. Para la banda Delta resultaron significativos el efecto de la variable grupo (p< 0,01) demostrando un incremento significativo de la actividad de baja frecuencia en el grupo de Enfermedad de Alzheimer. A su vez resulta significativa la interacción de las variables área x grupo (p< 0,01), mostrando, en primer lugar una mayor actividad delta general, independiente del diagnóstico en áreas parieto-temporales. Este incremento en la actividad delta es mayor de forma significativa en el grupo de los pacientes con EA, permitiendo las áreas parietal, de forma bilateral, y temporal izquierda, discriminar ambos grupos. Los resultados para la banda Theta son muy similares, encontrando significativos los efectos de las variables, grupo, área y la interacción grupo x área (p< 0,01). En este caso, de nuevo el área parietal derecha y la actividad temporal bilateral permite discriminar entre ambos grupos.
Conclusión: La magnetoencefalografía puede ser considerado un parámetro útil en el apoyo al diagnóstico de los pacientes con Enfermedad de Alzheimer.
52
NIVEL DE CONCORDANCIA ENTRE EL DIAGNOSTICO CLINICO Y ANATOMOPATOLOGICO DE DEMENCIA
Artaza, I.; Gómez-Busto, F.; Querra, I.; Atares, B.; Galdós, L.
Foro de Geriatría Agure. Servicio Anatomía Patológica. Servicio Neurología. Hospital Txagorritxu.
Objetivos: Análisis de la concordancia entre los diagnósticos clínico y anatomopatológico de los pacientes con demencia fallecidos en Centros Residenciales atendidos por médicos del Foro de Geriatría Agure.
Material y métodos: Se analizan los informes anatomopatológicos y las correspondientes historias clínicas de 48 pacientes fallecidos entre julio de 1998 y enero de 2001 en Centros Geriátricos de Vitoria-Gasteiz. Criterios de Inclusión: Pacientes con demencia según los criterios clínicos por la Sociedad Española de Neurología. La concordancia clínico-patológica se estableció según los criterios de Landefeld y Goldman. Se excluyeron 8 pacientes por no cumplir criterios clínicos, por ausencia de datos en sus historias o por falta de estudio del encéfalo.
Resultados: 40 autopsias cumplían los criterios de inclusión, correspondiendo 11 al año 1998, 14 al 1999 y 15 al 2001. De los pacientes con demencia necropsiados el 72,5% eran mujeres y el 27,5% hombres. La edad media de la muestra era de 84,57 años (65-99). Diagnóstico clínico de demencia: 45% D. tipo Alzheimer, 15% Mixta, 10% D. Cuerpos de Lewy, 7,5% D. Vascular, 7,5% D. Fronto-temporal, 7,5% Parálisis supranuclear, 5% complejo Parkinson-demencia y 2,5% Degeneración córtico-basal. Diagnóstico A.P.: 40% Enfermedad de Alzheimer; 15% 0. Vascular; 12,5% D. Cuerpos de Lewy, 10% D. Mixta; 7,5% Degeneración córtico-basal; 7,5% Parálisis supranuclear; 5% D. Fronto-temporal; 2,5% Atrofia Olivo-ponto-cerebelosa. Concordancia: Completa en el 75%, existiendo una Discrepancia Menor Categoría IV (que no podía ser reconocida antemortem) en un 17,5%, y Categoría V (que tendría que haber sido reconocida antemortem) en el 7,5% restante.
Conclusiones: 1. El grado de concordancia entre el diagnóstico clínico y neuropatológico de nuestra muestra concuerda con lo descrito en la literatura (70-90% de precisión). 2. La enfermedad de Alzheimer estaría clínicamente sobrediagnosticada en detrimento de otras demencias como la vescular o la enfermedad con cuerpos de Lewy. 3. El uso de criterios clínicos de consenso además de facilitar el diagnóstico contribuye a mejorar la precisión. 4. La colaboración entre diferentes profesionales de la medicina implicados en la problemática de la demencia es esencial para avanzar en el conocimiento de este síndrome.
53
DEMENCIA Y DETERIORO COGNITIVO EN SUJETOS DE 90 Y MAS AÑOS DE UNA COHORTE ANCIANA. DATOS PRELIMINARES DEL ESTUDIO NEDICES
Carrillo, M. E.; Domingo, V.; Jiménez, M. T.; Cano, J. M.; Bermejo, F.; Trincado, R.
Hospital Doce de Octubre. Madrid.
Introducción: El estudia NEDICES es un estudio epidemiológico basado en el censo poblacional de mayores de 65 años constituido por más de 5.000 participantes. Se realizaron dos cortes con fecha 1-05-94 y 1-05-97 respectivamente.
Objetivo: Determinar la prevalencia de demencia y deterioro cognitivo en una muestra de esta cohorte: sujetos de 90 o más años a fecha 1-05-99.
Métodos: Estudio puerta a puerta. Todos los sujetos vivos fueron revisados con un protocolo estandarizado de salud general y estado cognitivo. Se realizó un examen por un especialista (geriatra, neurólogo y médico de familia). Este examen incluía algunos tests neuropsicológicos: MMSE, test del reloj, tests de memoria y escalas funcionales: FAQ de Pfeffer y una versión española del cuestionario IQCODE.
Resultados: 238 sujetos de la cohorte tenían 90 ó más años a fecha 1-05-99. 110 estaban muertos, 128 vivos. Revisamos 97 ancianos (en domicilio) y obtuvimos adecuada información en 9 sujetos (cuestionario telefónico). De 106 nonagenarios 33 eran hombres y 73 mujeres. Hubo 6 negativas y 16 pérdidas.
29 sujetos cumplían criterios de demencia de DSM-IV (27,3%), 9 tenían diagnóstico de demencia cuestionable, y 10 cumplían criterios de deterioro cognitivo leve. De hecho, 45,3% de esta sub-muestra tienen algún grado de deterioro cognitivo.
Conclusiones: El deterioro cognitivo leve y la demencia afecta a una sustancial parte de los sujetos de 90 y más años en esta cohorte. Este hecho es similar a otros estudios de los «viejos muy viejos» realizados en países occidentales.