INTRODUCCIÓN
Desde su nacimiento en la Inglaterra de los años treinta, y gracias al trabajo y la dedicación de generaciones de profesionales, la Geriatría moderna avanza con paso firme hacia una meta clara: la prevención y asistencia de las enfermedades que se presentan en las personas mayores, su recuperación funcional y su reinserción en la comunidad.
Al repasar la historia de la Geriatría y el quehacer de los geriatras tanto en España1 como en el Reino Unido2 es fácil observar múltiples similitudes tanto en su filosofía como en el modo de ejercer el «arte geriátrico». Así, en ambos países, la Geriatría hace gala de un carácter multidisciplinario e integrador que favorece la estrecha relación con otras especialidades como la psiquiatría o la medicina de familia.
Es importante recalcar las claras diferencias de tipo estratégico entre ambos países, como son la desproporción en el número de residentes formados anualmente en Geriatría (44 en España-448 en Reino Unido), la diferencia en el número de geriatras (700 frente a 1.068)3, o en unidades de Geriatría (España lejos de su objetivo de 150 unidades sugerido por la Comisión Nacional de Especialidades Médicas, en 1978, comparado con la presencia de servicios de Geriatría en todos los hospitales ingleses). La presencia directa de geriatras en el ámbito extrahospitalario es muy superior en España, y los médicos de cabecera ingleses son los encargados de la supervisión y el cuidado de pacientes ancianos tanto en sus hogares como en residencias de mayores. El Gobierno británico, mediante la introducción de los llamados «cuidados intermedios», esta tratando de subsanar tal deficiencia.
EL PRESENTE DE LA GERIATRÍA EN EL REINO UNIDO
En febrero de 2000 el Ministerio de Salud británico publicó datos alarmantes sobre la actividad y capacidad de sus hospitales4. La National Beds Inquiry demostró un aumento paulatino y sistemático en el número de ingresos hospitalarios entre 1980 y 1999, donde un 60% de los pacientes ingresados eran mayores de 65 años y precisaban de estancias hospitalarias más prolongadas. Esta situación desembocó en un efecto rebote con el consiguiente aumento en las listas de espera e incremento de las tasas de mortalidad y morbilidad.
Este hecho y otros factores sociales, políticos y económicos favorecieron que, en 2001, los Ministerios de Sanidad inglés y escocés lanzaran un ambicioso plan a 10 años5,6 dirigido a mejorar la asistencia a personas mayores tanto dentro como fuera del ámbito hospitalario. En 2002, Gales publicó su propio plan para considerar y estudiar las más amplias necesidades del anciano y creó un Ministerio (inexistente en el resto del Reino Unido) con presupuesto explícito y responsabilidad específica en el anciano7.
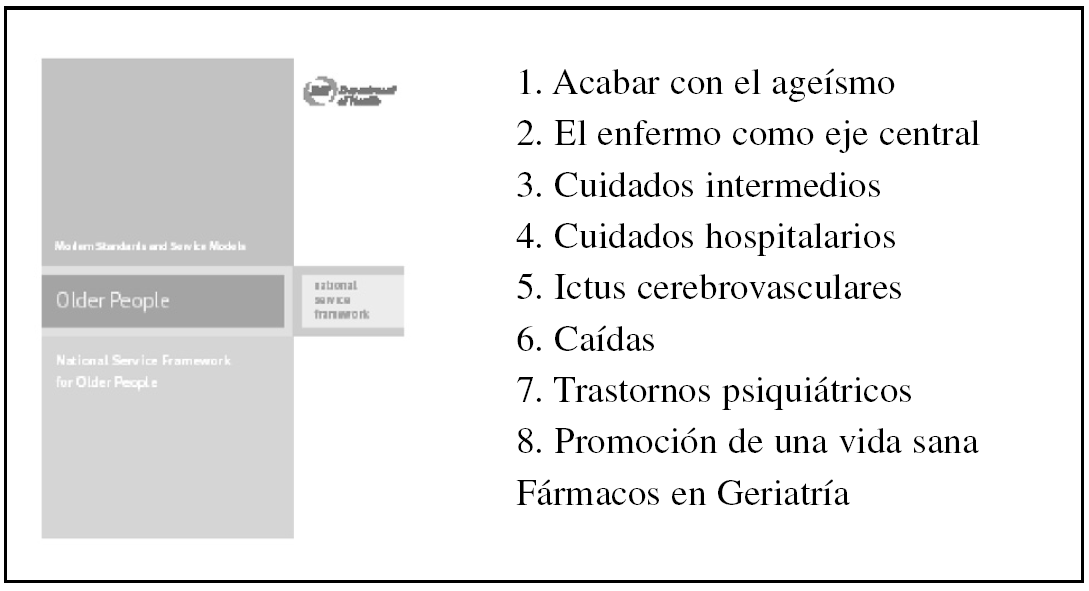
El National Service Framework for Older People (fig. 1) marcó objetivos y metas a corto, medio y largo plazo que han captado la atención y la dedicación de miles de profesionales de la salud con la aparente mejoría en el pronóstico y la calidad de vida de los ancianos que ya empezó a verse tan sólo 2 años después de su publicación8.
Figura 1.National Service Framework for Older People.
LA ESPECIALIDAD DE MEDICINA GERIÁTRICA EN EL REINO UNIDO
La principal diferencia del modelo formativo británico respecto del español estriba en su mayor duración y en que la mayoría de los médicos obtienen doble acreditación en Geriatría y medicina interna. Esta dual accreditation no es obligatoria pero sí necesaria para poder trabajar en la red de hospitales públicos.
Varias son las publicaciones que abordan los objetivos, infraestructura hospitalaria necesaria y programa teórico-práctico de la especialidad de Medicina Geriátrica en el Reino Unido9-12. La especialización se realiza principalmente en el sector hospitalario pero también se implica a la comunidad y a otras instituciones asistenciales.
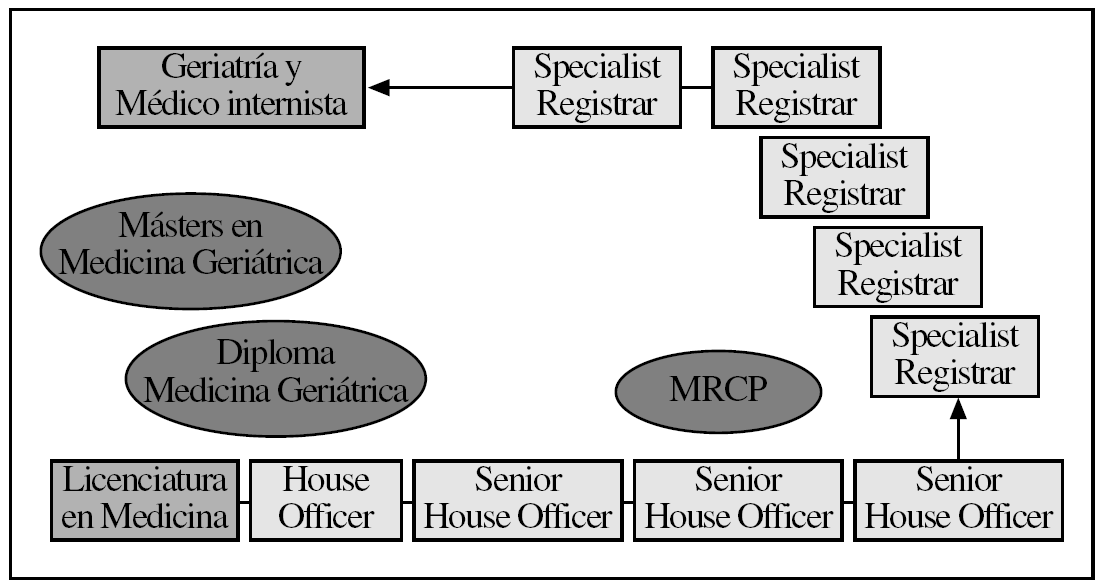
En la figura 2 se muestra el período de especialización tal y como sucede hoy día. Cada bloque corresponde a 12 meses de formación reglada a la que se accede tras completar la licenciatura de medicina. Los años de House Officer y Senior House Officer corresponden al período formativo básico, mientras que Specialist Registrar se corresponde con el período específico de formación en Geriatría y Medicina Interna al que tan sólo se puede acceder previo examen teórico-práctico (MRCP), méritos académicos y entrevista personal.
Figura 2. Especialización en Geriatría y medicina interna en el Reino Unido.
El tiempo medio necesario para formar a un geriatra en el Reino Unido se mantiene en torno a los 9 años y varía en función de la oferta y la demanda a escala nacional y de las necesidades y aptitudes propias del médico interno residente.
A pesar del aumento progresivo de geriatras de 658, en 1993, a 1.068, en septiembre de 2003, este número actual está muy por debajo de los 1.500 especialistas estimados como necesarios para cubrir las necesidades del país.
En la actualidad, existen planes para reducir el período formativo a 7 años. Esto es debido, por un lado, a la necesidad de adaptarse a las recomendaciones realizadas desde la Sección de Medicina Geriátrica de la Unión Europea de Médicos Especialistas13 pero, sobre todo, por la escasez de especialistas en geriatría comentada anteriormente14.
Llegados a este punto, parece importante recordar otra de las discrepancias entre ambos países, como la inferior proporción de médicos especializados únicamente en medicina interna (solamente 82) con respecto del número de geriatras (mas de mil) existente en el Reino Unido.
Al igual que en España, en el Reino Unido se fomenta la investigación clínica de alto nivel, y la publicación de un proyecto o una tesis es un requisito básico para la obtención de la especialidad.
Como complemento, la British Geriatrics Society anima a aquellos profesionales de la salud que entran en contacto con enfermos ancianos a obtener el Diploma in Geriatric Medicine (DGM), una calificación clínica del Royal College of Physicians, que se obtiene mediante examen teórico y práctico y para el cual se imparten cursos de preparación en varios puntos del Reino Unido.
Diversos centros británicos ofertan un máster en Geriatría a tiempo parcial cuya duración varía entre los 2 años de la Universidad de Keele y los 5 años de la Universidad de Salford.
En el sistema británico, cuando enfermedades, como el síncope, los accidentes cerebrovasculares o el parkinsonismo, afectan a enfermos ancianos, es el médico geriatra el encargado de su evaluación, tratamiento y seguimiento, mientras que, en España, son tradicionalmente manejados por los servicios de cardiología y neurología. Esto ha llevado, con el tiempo, a que la gran parte de los geriatras que trabajan en el National Health Service, además de desarrollar servicios asistenciales típicamente geriátricos como el hospital de día o las unidades de corta, media y larga estancia, también gestionen servicios especializados en caídas, ictus o demencia. Ésta es, posiblemente, una de las razones por las que los grupos de trabajo de la British Geriatrics Society mantengan un nivel de actividad tan alto.
Como cabía esperar, la Sociedad Británica de Geriatría, los Royal Colleges of Physicians y el General Medical Council han publicado guías de trabajo para el especialista en geriatría15,16 y directrices sobre la acreditación de la formación continuada una vez finalizada la especialidad17.
EL VIAJE DEL ENFERMO GERIÁTRICO EN EL REINO UNIDO
El Gobierno británico trata de proveer tanto de cuidados médicos (NHS y red de atención primaria) como de ayuda social (a través de los Servicios Sociales dependientes de los ayuntamientos locales) a todos aquellos que lo precisen. Es importante resaltar que los Servicios sociales no son gratis y hay que pagar por ellos en función de previa valoración financiera de la persona.
A escala hospitalaria podemos hablar de 3 modelos de organización asistencial18,19. Es importante recordar que en la actualidad no existe evidencia clínica que señale un patrón como superior a los demás:
1. Modelo tradicional: el enfermo es valorado en atención primaria o por los médicos de urgencias en el hospital y si su situación clínica lo requiere es entonces ingresado directamente bien a una planta geriátrica o a una planta de medicina interna. Así, enfermos con síndromes geriátricos tienden a ser transferidos directamente a una planta geriátrica. En este modelo existen 2 equipos de guardia, uno para geriatría y otro para el resto de especialidades médicas. En 1993 este sistema era utilizado por un tercio de los hospitales, pero su tendencia al ageísmo, la variabilidad en la valoración geriátrica y la duplicación en el uso de recursos humanos y logísticos han motivado su casi total extinción.
2. Modelo de edad cronológica: en el cual todos aquellos enfermos por encima de una edad determinada, generalmente 75 años (aunque esto varía de 65 a 85 años), son ingresados directamente a un servicio de geriatría. Éste era el modelo preferido en 1993 con más de un 54% de hospitales adscritos al mismo. Una vez mas su tendencia al ageísmo, la duplicación de recursos humanos y logísticos así como las disparidades en edad biológica y cronológica han propiciado su desaparición.
3. Modelo integrado: el geriatra trabaja dentro de un equipo médico donde todas las especialidades médicas están representadas. De esta manera los especialistas evalúan enfermos de todas las edades y todas las plantas de agudos tienen representación geriátrica. La evaluación inicial se lleva a cabo en una unidad de valoración aguda, desde donde los enfermos han de trasladarse a la unidad de agudos en menos de 48 h. De acuerdo con directrices nacionales todo enfermo anciano que precisa del equipo geriátrico ha de ser evaluado en menos de 72 h. Mientras que en 1993 solo un 19% de los hospitales británicos favorecían este modelo, hoy en día esta extendido a lo largo y ancho del Reino Unido20. Por un lado, este modelo permite que otros especialistas y profesionales de la salud se beneficien de la experiencia y formación del médico geriatra, pero también existe el riesgo de que el geriatra se transforme en médico internista sin tiempo ni recursos para desarrollar y sustentar los servicios propiamente geriátricos.
Independiente del modelo hospitalario utilizado existen una serie de principios clave que son respetados en todo el país. De esta manera todo anciano que desarrolla síntomas nuevos o un cambio en su nivel funcional tiene derecho a evaluación e investigaciones que permitan un diagnóstico acertado y favorezcan el retorno rápido a su estado funcional inicial.
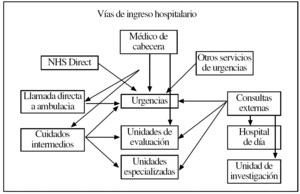
El médico de cabecera decide si el enfermo precisa de atención geriátrica en consultas externas u hospital de día (no urgente, menos de 8 semanas; urgente, menos de una semana), evaluación por el equipo de rehabilitación en domicilio o ingreso hospitalario. La figura 3 muestra las distintas vías que pueden seguir el enfermo anciano hasta su ingreso en el hospital.
Figura 3.Vías de ingreso hospitalario.
EL PROGRESO DE LA PSICOGERIATRÍA EN EL REINO UNIDO
Las enfermedades psiquiátricas son más frecuentes en el anciano, tienden a pasar desapercibidas y pueden seguir un curso crónico caracterizado por frecuentes recaídas, mayor morbilidad y mortalidad, una mayor duración del ingreso hospitalario y un riesgo mayor de institucionalización. La coexistencia de problemas físicos, sociales y personales agravan su presentación clínica y complican el tratamiento.
La psicogeriatría, rama de la psiquiatría especializada en el manejo de enfermos psiquiátricos mayores de 65 años, emergió en la Inglaterra de los años sesenta como respuesta a las deficiencias surgidas a raíz del envejecimiento progresivo de la población. Hasta entonces, el tratamiento de los enfermos psiquiátricos ancianos correspondía a los médicos de cabecera que tan sólo referían los casos más complejos y avanzados a los servicios de psiquiatría.
En los años setenta se empiezan a ver las primeras unidades de psicogeriatría que permiten la evaluación y tratamiento del enfermo psiquiátrico anciano en su casa, en hospitales de día, o de manera más infrecuente en unidades agudas hospitalarias.
En los años ochenta aumentó el número de psicogeriatras de 106 a 250 y en 1989 se aceptó oficialmente la especialidad de psicogeriatría.
Los años noventa vieron el desarrollo de la psiquiatría comunitaria impulsada por la desinstitucionalización de pacientes con enfermedades mentales. Se creó la figura de la Enfermera de Salud Mental Comunitaria (Community Psychiatry Nurse), cuya función principal es enlazar los equipos de atención primaria y secundaria, el enfermo y sus cuidadores o familiares. Las unidades psicogeriátricas mejor dotadas y desarrolladas pueden incorporar psicólogos, terapeutas ocupacionales y fisioterapeutas.
CONCLUSIONES
A nuestro parecer, la Geriatría en el Reino Unido ha experimentado grandes cambios en los últimos 50 años y sobre todo en la última década. Esta revolución ha venido dada no sólo por cambios demográficos, sociales y económicos sino también por el empuje y dedicación de generaciones de profesionales de la geriatría con un objetivo común: desarrollar esta especialidad para que todas las personas mayores que lo necesiten tengan acceso a una atención especializada de calidad.
El Reino Unido ha pasado de un modelo hospitalario tradicional basado en la edad cronológica del anciano a un modelo integrador multidisciplinar en el que el que se trata que el enfermo, sus cuidadores y familiares estén plenamente implicados en el establecimiento de objetivos y la toma de decisiones clínicas para favorecer una mejor calidad de vida. Esta tendencia imparable hacia la implantación del modelo integrado se nos antoja influenciada más por la falta de recursos humanos y el imparable aumento en el número de enfermos ancianos que por la evidencia clínica.
No obstante, no cabe duda de que existen múltiples ejemplos de good practice del arte geriátrico que podrían implantarse en España como son el florecimiento, aunque a paso lento, de la especialidad de psiquiatría geriátrica y la implantación de servicios geriátricos especializados en el manejo de patologías, que tradicionalmente pertenecieran a otras especialidades médicas, pero que precisan de la experiencia y formación especializada que los equipos de Geriatría pueden y deben ofertar.
Si se nos permitiera importar algo del sistema de salud británico no dudaríamos en adaptar al sistema español el plan nacional para la mejora del cuidado del enfermo anciano. Este documento impuso objetivos concretos tanto a escala nacional como local, que se revisan periódicamente y han sido aceptados por políticos, ancianos, cuidadores y profesionales de la salud.
Correspondencia: Dr. A. Vilches-Moraga.
Servicio de Geriatría. Hospital Universitario de Salford.
Stott Lane, s/n. M68WH Salford, Manchester. Reino Unido.
Correo electrónico: avilchesm@yahoo.co.uk
Recibido el 13-12-04; aceptado el 18-07-05.