En insuficiencia cardiaca (IC) crónica y aguda, bajas concentraciones de colesterol total (CT) se han asociado con un incremento de la mortalidad. Este estudio pretende evaluar el impacto del CT sobre la mortalidad intrahospitalaria en pacientes de 70 años o mayores hospitalizados por IC aguda.
MétodosLos pacientes fueron divididos en 3 grupos según el valor de los cuartiles (Q) de CT (mg/dl): Q1 (CT ≤ 125), Q2-Q3 (CT: 126-174), Q4 (CT ≥ 175). Para valorar la asociación independiente de cada variable con la hipocolesterolemia y con la mortalidad intrahospitalaria se realizaron sendos análisis de regresión logística múltiple.
ResultadosSe analizó a 301 pacientes. La edad media fue 79,3±5,5 años, el 51,2% presentaron una función sistólica deprimida y la etiología más frecuente fue la isquémica (40,9%). Se asociaron de forma independiente con la hipocolesterolemia una mayor proteína C reactiva, cifras menores de albúmina sérica y de hemoglobina y una menor fracción de eyección del ventrículo izquierdo. Durante el ingreso fallecieron 26 pacientes (8,6%). La mortalidad intrahospitalaria decreció progresivamente en cada cuartil del CT: Q1 14,3%, Q2-Q3 8,7% y Q4 2,7% (p=0,04), y se asoció de forma independiente con cifras mayores de creatinina sérica y menores de albúmina sérica y de CT.
ConclusiónCifras más bajas de CT predicen de forma independiente un incremento de la mortalidad intrahospitalaria en pacientes ancianos hospitalizados por IC aguda. Una mayor actividad inflamatoria, asociada a la hipocolesterolemia en este contexto clínico, podría explicar la asociación inversa entre colesterol y mortalidad.
Lower total cholesterol (TC) levels have been associated with increased mortality In both acute and chronic heart failure (HF) patients. The present study sought to evaluate the impact of TC levels on in-hospital mortality in patients with acute HF aged 70 years or older.
MethodsPatients were divided into 3 groups based on TC (mg/dL) quartiles (Q) as follow: Q1 (CT≤125), Q2-Q3 (CT 126-174), Q4 (CT≥175). Multivariate logistic regression analysis was performed to assess the association of each variable with hypocholesterolaemia and in-hospital mortality.
ResultsThe analysis included 301 patients with acute HF. The mean age was 79.3±5.5 years, and 51.2% of patients had HF with depressed systolic function, and the most frequent aetiology was ischaemic heart disease (40.9%). Higher C-reactive protein levels, lower levels of serum albumin and haemoglobin, and lower left ventricle ejection fraction were independently associated with hypocholesterolaemia. There 26 deaths (8.6% of the series) during hospitalization. In-hospital mortality decreased in a stepwise fashion with increasing quartile of TC: Q1 14.3%, Q2-Q3 8.7% and Q4 2.7% (P=.04), and was independently associated with higher serum creatinine levels and lower serum albumin and TC levels.
ConclusionsLower TC levels independently predict increased in-hospital mortality risk in older patients with acute HF. A higher inflammatory activity, associated with a lower total cholesterol in this clinical setting may explain the inverse relationship between cholesterol and mortality.
Las hospitalizaciones por insuficiencia cardiaca (IC) afectan especialmente a los pacientes de mayor edad, en su mayoría de edad superior a los 70 años1. Estos pacientes asocian, además, una mayor mortalidad intrahospitalaria2.
Algunos factores de riesgo cardiovascular clásicos se comportan de forma paradójica en el paciente con IC, esto es, su efecto sobre la supervivencia se ejerce en sentido opuesto al que cabría esperar3. Es lo que ocurre con el colesterol total (CT): a menor concentración, peor es la supervivencia del paciente con IC crónica avanzada4, lo que justifica que, actualmente, la Sociedad Europea de Cardiología desaconseje el uso de estatinas en estos pacientes5. Concentraciones menores de CT también se han relacionado con un incremento de la mortalidad intrahospitalaria en el paciente con IC aguda6, aunque este aspecto ha sido menos estudiado.
La hipocolesterolemia se ha utilizado como marcador de desnutrición, aunque como tal, suele presentarse tardíamente en estados de desnutrición prolongados7. En el paciente con IC crónica, la asociación inversa entre CT y mortalidad se ha explicado especialmente por la capacidad de las lipoproteínas de modular la actividad inflamatoria (AI)8, cuya participación en la fisiopatología y en la progresión del síndrome ha sido bien establecida9. En el paciente con IC aguda, sin embargo, no se han aclarado suficientemente los factores asociados con concentraciones menores de CT y, por tanto, tampoco los mecanismos que pudieran explicar su relación inversa con la mortalidad.
Por todo lo expuesto, se propone un estudio cuyos objetivos son: determinar la influencia de la concentración plasmática de CT sobre la mortalidad intrahospitalaria y analizar las variables asociadas a la hipocolesterolemia en una cohorte no seleccionada de pacientes con IC aguda de 70 años o mayores.
MétodosSe trata de un estudio observacional y analítico.
Población del estudioSe incluyó a pacientes de 70 años o mayores ingresados consecutivamente en los hospitales San Juan de la Cruz (Úbeda) y San Agustín (Linares), ambos en al provincia de Jaén, entre enero de 2013 y diciembre de 2014 por IC aguda.
Se excluyó a los pacientes con insuficiencia renal crónica en diálisis, así como a aquellos pacientes cuya situación clínica hiciera imposible la realización de la valoración conforme al diseño del estudio o no otorgasen su consentimiento para tal propósito.
Variables basalesLos parámetros basales se obtuvieron en las primeras 72 h tras el ingreso.
El diagnóstico de IC se estableció conforme a las recomendaciones de la Sociedad Europea de Cardiología10.
Se consideró hipocolesterolemia a la presencia de una concentración de CT inferior o igual al cuartil 1 (Q1) de la serie (≤125mg/dl).
El diagnóstico de desnutrición se estableció según la puntuación de la encuesta Mini Nutritional Assessment (MNA), utilizada previamente en esta población de pacientes11. Adicionalmente se realizó un estudio nutricional completo mediante parámetros bioquímicos (albúmina, prealbúmina, transferrina, CT y linfocitos) y antropométricos (IMC, pliegue tricipital, como indicador del tejido graso, y perímetro muscular del brazo, como indicador del tejido muscular)7.
Para la valoración del estado inflamatorio se usó la concentración sérica de proteína C reactiva (PCR): rango de normalidad 0-0,5mg/dl.
Evaluación de eventosSe evaluó la mortalidad intrahospitalaria por cualquier causa.
Análisis estadísticoPuesto que el interés se centraba en los pacientes con valores más bajos de CT, y debido al reducido tamaño muestral, la serie se dividió finalmente en 3 grupos atendiendo a los valores de los cuartiles para el CT (mg/dl) como sigue: Q1 (CT ≤ 125), Q2-Q3 (CT: 126-174) y Q4 (CT ≥ 175).
Los datos cuantitativos se presentan como media±desviación estándar y los cualitativos, en porcentajes. Se estudió el ajuste a la distribución normal de las variables cuantitativas mediante el test de Kolmogorov-Smirnoff. Para la comparación entre grupos se utilizó la prueba de la χ2 para las variables cualitativas y el análisis de varianza o el test de Kruskal-Wallis para variables cuantitativas, según su ajustaran o no a la normalidad, respectivamente. Para valorar la asociación de cada variable con la muerte intrahospitalaria y con la hipocolesterolemia se realizaron sendos análisis de regresión logística múltiple. Los resultados se ofrecen como odds ratios (OR) con su intervalo de confianza para un 95% de seguridad. En ambos análisis multivariables se incluyeron las variables en que se encontraron diferencias significativas entre los grupos y las que presentaron asociación con la variable independiente en el análisis univariable (p<0,05 para el estadístico de Wald). Las variables con p>0,15 para el estadístico de Wald fueron eliminadas del modelo una a una. La escala de las variables continuas se valoró mediante la prueba de Box Tidwell. Se estudiaron las posibles interacciones entre las variables y los factores de confusión. Para valorar la bondad de ajuste se empleó el estadístico de Hosmer-Lemeshow. Todo el análisis estadístico se realiza con el programa SPSS® versión 15 (SPSS Inc., Chicago, EE. UU.).
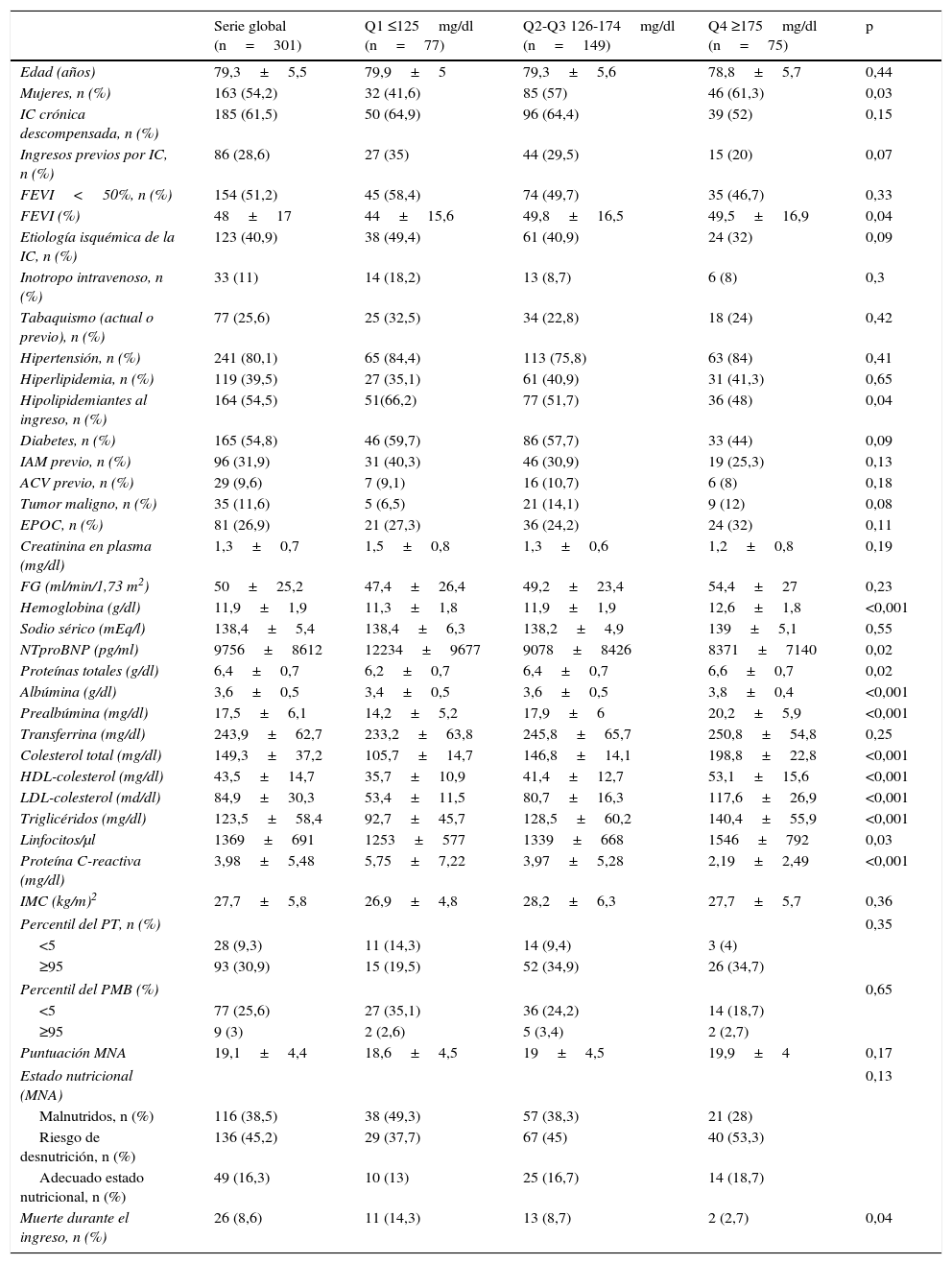
ResultadosDespués de 24 meses, 301 pacientes fueron incluidos en el análisis. Los datos basales de la serie se recogen en la tabla 1. Entre los pacientes tratados con hipolipidemiantes, el 81,1% tomaban estatinas en monoterapia, el 18,3% asociaban ezetimiba y solo el 0,6% recibían ezetimiba en monoterapia.
Características de la cohorte dividida según los cuartiles del colesterol total
| Serie global (n=301) | Q1 ≤125mg/dl (n=77) | Q2-Q3 126-174mg/dl (n=149) | Q4 ≥175mg/dl (n=75) | p | |
|---|---|---|---|---|---|
| Edad (años) | 79,3±5,5 | 79,9±5 | 79,3±5,6 | 78,8±5,7 | 0,44 |
| Mujeres, n (%) | 163 (54,2) | 32 (41,6) | 85 (57) | 46 (61,3) | 0,03 |
| IC crónica descompensada, n (%) | 185 (61,5) | 50 (64,9) | 96 (64,4) | 39 (52) | 0,15 |
| Ingresos previos por IC, n (%) | 86 (28,6) | 27 (35) | 44 (29,5) | 15 (20) | 0,07 |
| FEVI<50%, n (%) | 154 (51,2) | 45 (58,4) | 74 (49,7) | 35 (46,7) | 0,33 |
| FEVI (%) | 48±17 | 44±15,6 | 49,8±16,5 | 49,5±16,9 | 0,04 |
| Etiología isquémica de la IC, n (%) | 123 (40,9) | 38 (49,4) | 61 (40,9) | 24 (32) | 0,09 |
| Inotropo intravenoso, n (%) | 33 (11) | 14 (18,2) | 13 (8,7) | 6 (8) | 0,3 |
| Tabaquismo (actual o previo), n (%) | 77 (25,6) | 25 (32,5) | 34 (22,8) | 18 (24) | 0,42 |
| Hipertensión, n (%) | 241 (80,1) | 65 (84,4) | 113 (75,8) | 63 (84) | 0,41 |
| Hiperlipidemia, n (%) | 119 (39,5) | 27 (35,1) | 61 (40,9) | 31 (41,3) | 0,65 |
| Hipolipidemiantes al ingreso, n (%) | 164 (54,5) | 51(66,2) | 77 (51,7) | 36 (48) | 0,04 |
| Diabetes, n (%) | 165 (54,8) | 46 (59,7) | 86 (57,7) | 33 (44) | 0,09 |
| IAM previo, n (%) | 96 (31,9) | 31 (40,3) | 46 (30,9) | 19 (25,3) | 0,13 |
| ACV previo, n (%) | 29 (9,6) | 7 (9,1) | 16 (10,7) | 6 (8) | 0,18 |
| Tumor maligno, n (%) | 35 (11,6) | 5 (6,5) | 21 (14,1) | 9 (12) | 0,08 |
| EPOC, n (%) | 81 (26,9) | 21 (27,3) | 36 (24,2) | 24 (32) | 0,11 |
| Creatinina en plasma (mg/dl) | 1,3±0,7 | 1,5±0,8 | 1,3±0,6 | 1,2±0,8 | 0,19 |
| FG (ml/min/1,73 m2) | 50±25,2 | 47,4±26,4 | 49,2±23,4 | 54,4±27 | 0,23 |
| Hemoglobina (g/dl) | 11,9±1,9 | 11,3±1,8 | 11,9±1,9 | 12,6±1,8 | <0,001 |
| Sodio sérico (mEq/l) | 138,4±5,4 | 138,4±6,3 | 138,2±4,9 | 139±5,1 | 0,55 |
| NTproBNP (pg/ml) | 9756±8612 | 12234±9677 | 9078±8426 | 8371±7140 | 0,02 |
| Proteínas totales (g/dl) | 6,4±0,7 | 6,2±0,7 | 6,4±0,7 | 6,6±0,7 | 0,02 |
| Albúmina (g/dl) | 3,6±0,5 | 3,4±0,5 | 3,6±0,5 | 3,8±0,4 | <0,001 |
| Prealbúmina (mg/dl) | 17,5±6,1 | 14,2±5,2 | 17,9±6 | 20,2±5,9 | <0,001 |
| Transferrina (mg/dl) | 243,9±62,7 | 233,2±63,8 | 245,8±65,7 | 250,8±54,8 | 0,25 |
| Colesterol total (mg/dl) | 149,3±37,2 | 105,7±14,7 | 146,8±14,1 | 198,8±22,8 | <0,001 |
| HDL-colesterol (mg/dl) | 43,5±14,7 | 35,7±10,9 | 41,4±12,7 | 53,1±15,6 | <0,001 |
| LDL-colesterol (md/dl) | 84,9±30,3 | 53,4±11,5 | 80,7±16,3 | 117,6±26,9 | <0,001 |
| Triglicéridos (mg/dl) | 123,5±58,4 | 92,7±45,7 | 128,5±60,2 | 140,4±55,9 | <0,001 |
| Linfocitos/μl | 1369±691 | 1253±577 | 1339±668 | 1546±792 | 0,03 |
| Proteína C-reactiva (mg/dl) | 3,98±5,48 | 5,75±7,22 | 3,97±5,28 | 2,19±2,49 | <0,001 |
| IMC (kg/m)2 | 27,7±5,8 | 26,9±4,8 | 28,2±6,3 | 27,7±5,7 | 0,36 |
| Percentil del PT, n (%) | 0,35 | ||||
| <5 | 28 (9,3) | 11 (14,3) | 14 (9,4) | 3 (4) | |
| ≥95 | 93 (30,9) | 15 (19,5) | 52 (34,9) | 26 (34,7) | |
| Percentil del PMB (%) | 0,65 | ||||
| <5 | 77 (25,6) | 27 (35,1) | 36 (24,2) | 14 (18,7) | |
| ≥95 | 9 (3) | 2 (2,6) | 5 (3,4) | 2 (2,7) | |
| Puntuación MNA | 19,1±4,4 | 18,6±4,5 | 19±4,5 | 19,9±4 | 0,17 |
| Estado nutricional (MNA) | 0,13 | ||||
| Malnutridos, n (%) | 116 (38,5) | 38 (49,3) | 57 (38,3) | 21 (28) | |
| Riesgo de desnutrición, n (%) | 136 (45,2) | 29 (37,7) | 67 (45) | 40 (53,3) | |
| Adecuado estado nutricional, n (%) | 49 (16,3) | 10 (13) | 25 (16,7) | 14 (18,7) | |
| Muerte durante el ingreso, n (%) | 26 (8,6) | 11 (14,3) | 13 (8,7) | 2 (2,7) | 0,04 |
ACV: accidente cerebrovascular; EPOC: enfermedad pulmonar obstructiva crónica; FEVI: fracción de eyección del ventrículo izquierdo; FG: filtrado glomerular; HDL: high density lipoprotein; IAM: infarto agudo de miocardio; IC: insuficiencia cardiaca; IMC: índice de masa corporal; LDL: low density lipoprotein; MNA: Mini Nutritional Assessment; PMB: perímetro muscular del brazo; PT: pliegue tricipital.
En el análisis de regresión logística múltiple, se asociaron de forma independiente con la hipocolesterolemia una cifra mayor de PCR (OR: 0,93; IC 95%: 0,89-0,98; p=0,008), cifras menores de albúmina (OR: 2,02; IC 95%; 1,02-4; p=0,04) y de hemoglobina (OR: 1,26; IC 95%: 1,07-1,48; p=0,006) y una menor fracción de eyección del ventrículo (OR: 1,03; IC 95%: 1,01-1,04; p=0,007).
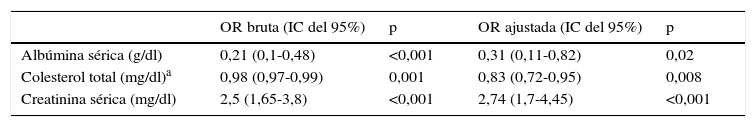
Hipocolesterolemia y mortalidad intrahospitalariaDurante el ingreso fallecieron 26 pacientes (8,6% de la serie). La mortalidad intrahospitalaria fue decreciendo progresivamente según incrementaba el cuartil del CT (tabla 1). En el análisis de regresión logística múltiple, un menor CT se asoció de forma independiente con la mortalidad intrahospitalaria (tabla 2). También lo hicieron una menor concentración de albúmina sérica y cifras mayores de creatinina sérica.
Análisis de regresión logística: variables relacionadas de forma independiente con la mortalidad intrahospitalaria en pacientes con insuficiencia cardiaca aguda
| OR bruta (IC del 95%) | p | OR ajustada (IC del 95%) | p | |
|---|---|---|---|---|
| Albúmina sérica (g/dl) | 0,21 (0,1-0,48) | <0,001 | 0,31 (0,11-0,82) | 0,02 |
| Colesterol total (mg/dl)a | 0,98 (0,97-0,99) | 0,001 | 0,83 (0,72-0,95) | 0,008 |
| Creatinina sérica (mg/dl) | 2,5 (1,65-3,8) | <0,001 | 2,74 (1,7-4,45) | <0,001 |
Además de las variables del modelo final, el modelo inicial incluyó las variables: edad, fracción de eyección del ventrículo izquierdo, hemoglobina, sodio sérico, fragmento N-terminal del propéptido natriurético cerebral, puntuación de la encuesta Mini Nutritional Assessment, sexo, diabetes mellitus, infarto agudo de miocardio previo.
Test de la razón de verosimilitud: G=34,903; Grados de libertad=3; p<0,00001. Prueba de bondad de ajuste de Hosmer-Lemeshow, p=0,69.
IC: intervalo de confianza. OR: odds ratio.
Aunque la hipocolesterolemia se ha utilizado como marcador de desnutrición7, en nuestro estudio, solo se asoció a la hipocolesterolemia la concentración de albúmina sérica, cuyo valor como parámetro nutricional en IC aguda es, además, controvertido, pues está condicionado por la congestión y la AI11.
InflamaciónEn IC avanzada, se ha vinculado la hipocolesterolemia al incremento de la AI propia del síndrome4. Determinadas citocinas, como el factor de necrosis tumoral-α, causan hipocolesterolemia tanto por disminución de la síntesis hepática de lipoproteínas como por el incremento de la actividad del receptor de las lipoproteínas de baja densidad12. La influencia de la inflamación en la fisiopatología de la IC ha sido sobradamente documentada, y se expresa con el incremento de citocinas inflamatorias circulantes9. La interleucina 6, una de las más intensamente relacionadas con la fisiopatología de la IC9, es el principal determinante de la producción hepática de PCR, por lo que esta proteína se convierte en un método accesible para conocer la AI ligada a la IC. Entre los mecanismos implicados en la activación inflamatoria del paciente con IC se han destacado 311: 1) el miocardio elabora citocinas inflamatorias en respuesta a una sobrecarga de presión; 2) la edematización de la pared intestinal por congestión favorece la traslocación bacteriana con el subsecuente incremento de endotoxinas y 3) la hipoxia tisular. Los 3 mecanismos se encuentran exacerbados durante la IC aguda, lo que explica la intensa activación inflamatoria en este contexto clínico. En nuestro estudio el valor de la PCR se asoció de forma independiente con la hipocolesterolemia, lo que resalta el valor la inflamación como agente etiológico de la hipocolesterolemia en la IC aguda. Este hecho se potencia si consideramos que el resto de las variables asociadas de forma independiente con la hipocoleterolemia también pudieran ser la consecuencia funcional de una mayor AI. En el paciente con IC, es conocida la influencia de la inflamación en la aparición de hipoalbuminemia11 y de anemia13 y el efecto inotropo negativo de ciertas citocinas9.
Mortalidad intrahospitalaria y colesterol totalComo se ha explicado, la inflamación determina una disminución de la concentración de lipoproteínas. En sentido inverso, una baja concentración de lipoproteínas determina un incremento de la AI: las lipoproteínas poseen la capacidad de unir y neutralizar endotoxinas bacterianas (lipopolisacáridos) que, en el paciente con IC, son producto de la traslocación bacteriana propiciada por la edematización de la pared intestinal14. Estas endotoxinas son potentes activadores de la AI. Cuanto menor sea la concentración de lipoproteínas, menor será la capacidad moduladora de la AI8. Se establece así un bucle en el que la AI determina una disminución de la concentración de lipoproteínas que, a su vez, propicia un incremento de la AI. Una mayor AI implica peor pronóstico en pacientes con IC15. Esto explicaría la relación entre hipocolesterolemia y mortalidad. Además, en nuestro análisis la hipocolesterolemia se asocia a otros determinantes pronósticos en el paciente con IC, como menores concentraciones de albúmina sérica11 y de hemoglobina10 y una peor fracción de eyección del ventrículo izquierdo10, todos ellos, como ya hemos destacado, ligados también a la AI.
Es posible que durante un episodio de IC aguda debamos prescindir de los hipolipidemiantes o que un tratamiento dirigido a modular la AI pueda ofrecer beneficio pronóstico, lo que ha de ser evaluado en futuros estudios.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.