*La lista de investigadores y centros participantes en el GERyEAP se exponen al final del artículo.
INTRODUCCIÓN
El progresivo envejecimiento de la población ha condicionado que algunas enfermedades digestivas, como la enfermedad ácido-péptica (EAP) haya incrementado su prevalencia de una manera significativa. Los factores que más han contribuido a este aumento de la frecuencia de la EAP son el incremento de la esperanza de vida, la comorbilidad y la polifarmacia empleada por la población anciana1.
La EAP abarca todas las enfermedades relacionadas con la secreción inadecuada de ácido y pepsina, que se desencadenan por un desequilibrio entre los factores defensivos y agresivos del tracto gastrointestinal2,3. Las principales entidades incluidas dentro de este amplio espectro son la úlcera péptica, la enfermedad por reflujo gastroesofágico (ERGE), la gastropatía por antiinflamatorios no esteroideos (AINE) y la infección por Helicobacter pylori. Otra entidad que puede compartir este mecanismo patogénico es la dispepsia funcional, aunque también los trastornos de la motilidad o la sensibilidad visceral pueden desempeñar un papel fisiopatológico más relevante4.
En la población anciana se acepta una mayor prevalencia de la EAP, y se vincula, en parte, con los cambios derivados del envejecimiento, así como con la comorbilidad y la polifarmacia5,6. Se calcula, según diferentes estudios, que la prevalencia global de la EAP oscila entre el 20 y el 40%2,3. Dentro de ella, y de una forma fraccionada, la ERGE se encuentra, en primer lugar, con una prevalencia aproximadamente del 20-22%7-9, seguida de la úlcera péptica con un 10% que se eleva a un 15-20% en portadores de H. pylori10,11. Todos estos porcentajes aumentan con la edad tanto en varones como en mujeres.
En la población anciana, esta enfermedad presenta unas características especiales y origina un importante número de consultas y hospitalizaciones6,12. En varios estudios recientes se demuestra que la EAP disminuye significativamente la calidad de vida, tanto a corto como a largo plazo, con la aparición de complicaciones que determinan una mayor morbilidad y mortalidad6,13,14.
Las 2 enfermedades con mayor protagonismo han sido tradicionalmente la úlcera péptica y la ERGE, si bien la gastropatía por AINE ha cobrado gran relevancia en los últimos años debido al uso y abuso de dichos fármacos entre la población anciana.
La gastropatía por AINE merece una mención especial por el elevado consumo de estos fármacos entre la población anciana. Se estima que unos 30 millones de personas en Estados Unidos toman estos fármacos a diario, que la prescripción anual de recetas supera los 500 millones a escala mundial y que alrededor de un 20% de los mayores de 65 años consumen AINE de forma regular15-20. Los datos sobre consumo de fármacos gastroerosivos en los diferentes estudios muestran que los AINE ocupan los primeros puestos en todos los trabajos y encuestas realizadas21, y aparecen como los fármacos que causan alrededor del 25% de las reacciones alérgicas medicamentosas (RAM) y de un porcentaje variable entre el 15 y el 60% de los ingresos hospitalarios por hemorragia digestiva aguda; se estima una tasa de mortalidad inducida por estos fármacos en torno al 10%22,23.
Entre los factores de riesgo para la gastropatía por AINE se encuentran la historia previa de úlcera y hemorragia digestiva, la edad mayor de 60 años, las dosis altas y la asociación de varios AINE. Entre los AINE con mayor potencial gastroerosivo se encuentran el ketorolaco, el piroxicam y la indometacina. Los de menor potencial para producir complicaciones digestivas son los inhibidores de la ciclooxigenasa 2 (COXIB) y el ibuprofeno24-27. No debemos olvidar que incluso la aspirina a bajas dosis (80-325 mg) se asocia a riesgo de hemorragia digestiva, que este riesgo es dependiente de la dosis y que la incidencia en mayores de 70 años alcanza cifras de hasta 3-5% al año28-30.
Por todo ello, resulta interesante conocer estos aspectos más específicos dentro de la EAP, para lo cual se diseñó este estudio con los siguientes objetivos:
1. Objetivos primarios: a) estudiar la prevalencia de EAP en población anciana que acudía a las consultas de geriatría de los centros hospitalarios participantes en el estudio, y b) describir el perfil del paciente anciano con EAP y las características de esta enfermedad en la población a estudio.
2. Objetivos secundarios: a) evaluar la comorbilidad y la frecuencia de polifarmacia en la población a estudio, y b) conocer el uso de fármacos con potencial acción gastroerosiva y la frecuencia de utilización de medicación gastroprotectora en la población a estudio.
MATERIAL Y MÉTODOS
Se trata de un estudio transversal, observacional y multicéntrico, llevado a cabo en 15 centros hospitalarios españoles durante el período comprendido entre el 15 de junio de 2001 y el 15 de octubre del 2001; la recogida de datos se efectuó en las consultas externas de los servicios o unidades de geriatría. (La relación completa de los participantes se expone al final del artículo.)
Cada servicio o unidad de geriatría contribuyó con 75-80 pacientes mayores de 65 años, consecutivamente atendidos en las consultas externas, sin otro tipo de muestreo.
Las variables analizadas incluían los datos biodemográficos (edad, sexo, índice de masa corporal), el motivo de consulta (enfermedad principal por la que el paciente acudía a la consulta), los hábitos tóxicos (consumo de tabaco y alcohol), ciertas variables funcionales (grado de incapacidad física y mental según la escala de la Cruz Roja)31, el análisis de la comorbilidad según descripción de la patología asociada (no se usó ninguna escala validada), los antecedentes previos de EAP, la sintomatología de EAP en las últimas semanas, el uso y la indicación de medicación antisecretora y la medicación concomitante.
El antecedente de haber padecido EAP se consideró cuando el paciente había sido diagnosticado de alguna de sus diferentes entidades (ERGE, enfermedad ulcerosa, infección por H. pylori, gastropatía por AINE) bien por procedimientos endoscópicos o mediante radiología. La sintomatología de la EAP en el momento del estudio fue valorada mediante la recogida sistemática de los principales síntomas digestivos.
Los datos se tabularon en una base de datos específica y se utilizó el programa Microsoft Access 2002. Posteriormente se realizó el control de calidad y los resultados se analizaron mediante el paquete estadístico SPSS, versión 11.5 para Windows.
Las herramientas estadísticas empleadas fueron básicamente descriptivas. Se proporcionó para las variables cuantitativas, la media, la mediana, la desviación estándar (DE) y el rango (mínimo y máximo). Las variables cualitativas se describieron mediante su distribución de frecuencias absolutas y relativas, y se calculó el intervalo de confianza (IC) del 95% para las variables principales del estudio (frecuencia de síntomas de EAP y frecuencia de medicación antisecretora).
Finalmente, se realizó un análisis exploratorio univariante con el objetivo de detectar si las características biodemográficas (sexo), los hábitos tóxicos (alcohol y tabaco), el tratamiento antisecretor y la medicación gastroerosiva influyen en la presencia de síntomas de EAP. Se realizó este mismo análisis para observar si la toma de fármacos potencialmente gastroerosivos influía o no en la toma de medicación gastroprotectora.
Se realizaron comparaciones para las variables dicotómicas usando el estadístico exacto de Fisher, admitiendo como nivel de significación estadística valores de p inferiores al 0,05 (test de 2 colas).
RESULTADOS
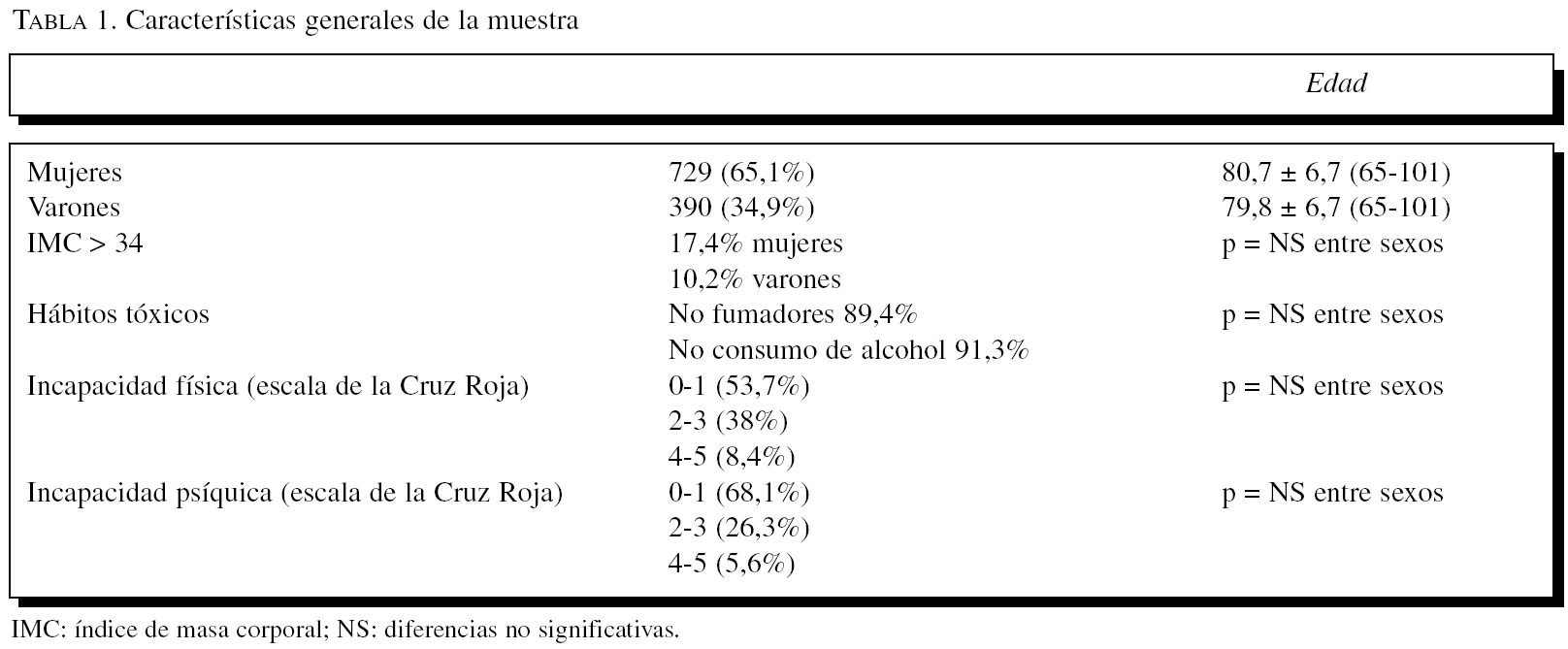
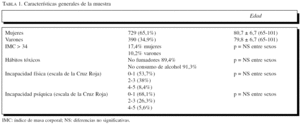
La muestra final estuvo constituida por 1.119 pacientes (729 mujeres; representando el 65,1%) con una edad media global de 80,4 años (intervalo, 65-101) y sin diferencias significativas entre los 2 sexos. En la tabla 1 se presentan las principales características de la muestra analizada.
Cabe destacar que con respecto a la situación funcional de la muestra (evaluada según la escala de incapacidades de la Cruz Roja), la mayoría de los pacientes no tenía limitaciones en el área física (grados 0-1: 53,7%) ni mental (grados 0-1: 68,1%), con un pequeño porcentaje de pacientes con incapacidad grave (grados 4-5) tanto en el área física (8,4%) como mental (5,6%).
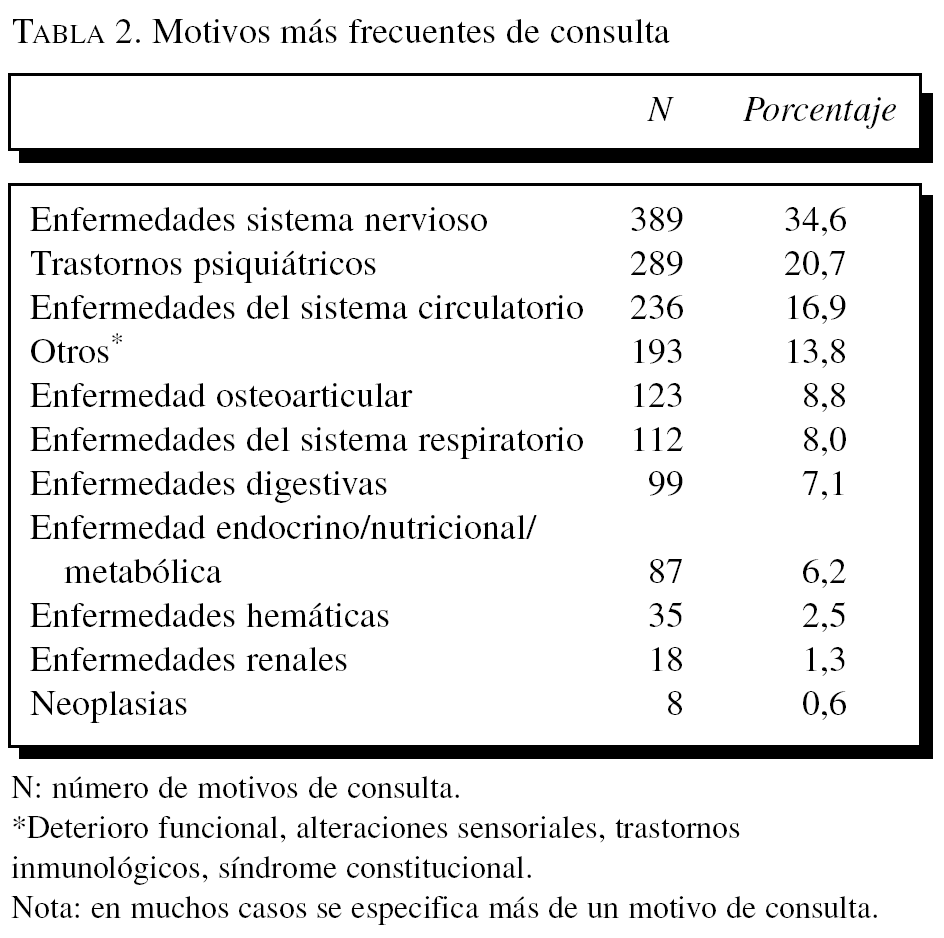
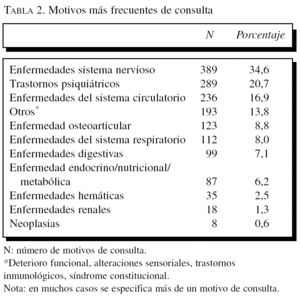
Las principales enfermedades que motivaron la consulta médica se recogen en la tabla 2, y destacan como más frecuentes los procesos del sistema nervioso (fundamentalmente el deterioro cognitivo), los trastornos psiquiátricos (fundamentalmente la depresión), las enfermedades circulatorias (fundamentalmente la hipertensión arterial), la enfermedad osteoarticular y un grupo variado de otros procesos (deterioro funcional, alteraciones sensoriales, trastornos inmunológicos, síndrome general o constitucional).
Con respecto a la comorbilidad, cabe remarcar que la media de enfermedades en la muestra general fue de 3,8 por persona (intervalo, 0-10), y destacan como más frecuentes la enfermedad cardiovascular (65,4%; 732 casos); la enfermedad neurológica (42,9%; 480 casos); la enfermedad psiquiátrica (37,9%; 424 casos) y las alteraciones endocrinometabólicas (37,1%; 415 casos).
Los fármacos más empleados por los ancianos participantes en este estudio fueron los antiagregantes (425 casos; 40,0%), los diuréticos (384 casos; 34,3%), los antidepresivos (279 casos; 24,9%), los hipnóticos-ansiolíticos (268 casos; 23,9%), los inhibidores de la enzima de conversión de la angiotensina (IECA) (234 casos; 20,9%). Otros grupos farmacológicos como los AINE o los corticoides fueron utilizados por el 15,3% (171 casos) y el 10,5% (118 casos) de la muestra, respectivamente. El número medio de grupos farmacológicos utilizado por los pacientes de la muestra fue de 4.
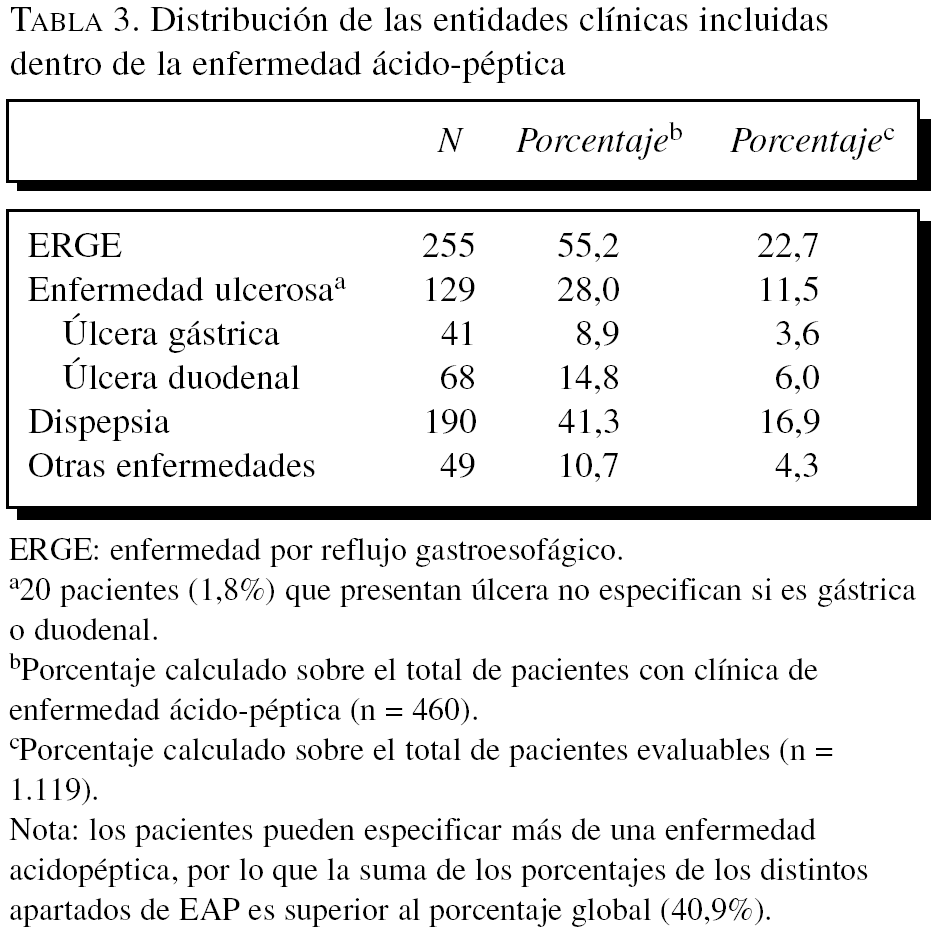
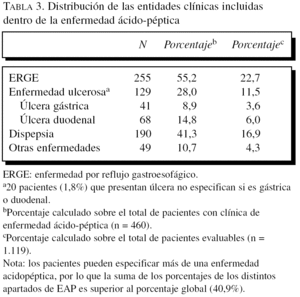
El antecedente de EAP existió en el 41,1% de la muestra (460 casos), y la gran mayoría de pacientes de este subgrupo presentaba más de 2-4 enfermedades asociadas (55,7%), y destaca que en más de una tercera parte (36,7%) padecían 5 o más. En la tabla 3 se presentan las diferentes entidades consideradas dentro de la EAP; como más frecuente destaca la ERGE, seguida de la enfermedad ulcerosa.
Al comparar las características de los 2 subgrupos de pacientes (con y sin EAP), no se encontraron diferencias significativas en relación con el sexo, la edad media, los datos antropométricos ni los hábitos tóxicos.
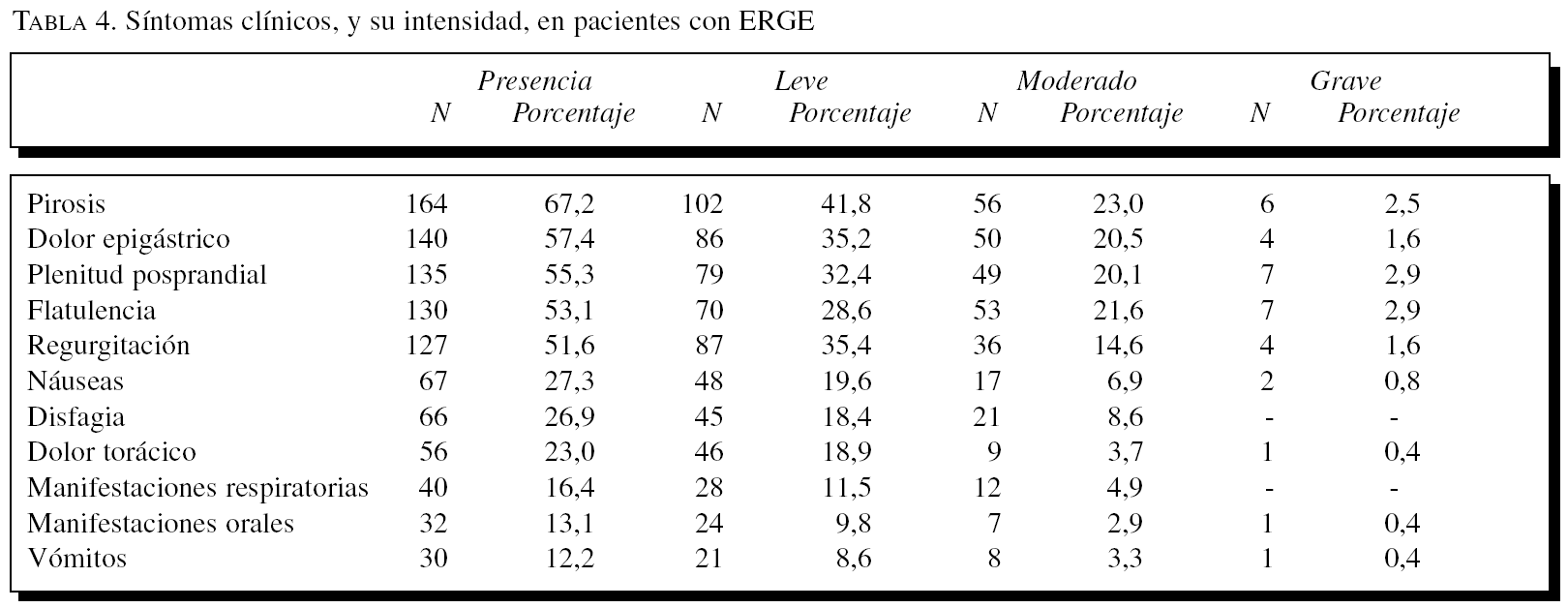
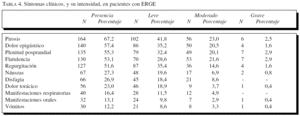
Los principales síntomas asociados al diagnóstico de ERGE fueron la pirosis (67,2%; 164 casos), el dolor epigástrico (57,4%; 140 casos) y la sensación de plenitud posprandial (55,3%; 135 casos), y se presentaron, en su gran mayoría, con intensidad leve. Sin embargo, hasta un 30% de los pacientes presentaban síntomas atípicos como disfagia y dolor torácico. El número medio de síntomas en este subgrupo de pacientes fue de 3,9, y la mediana del número de síntomas fue de 4. En la tabla 4 se recogen los síntomas asociados a la ERGE, así como su intensidad.
La utilización de medicación potencialmente gastroerosiva existió en el 53,8% de la muestra (602 pacientes), y destacan como grupos farmacológicos más comunes los antiagregantes (38,0%; 425 casos) y los AINE (15,3%; 171 casos), con una baja frecuencia de utilización de corticoides (6,3%; 70 casos).
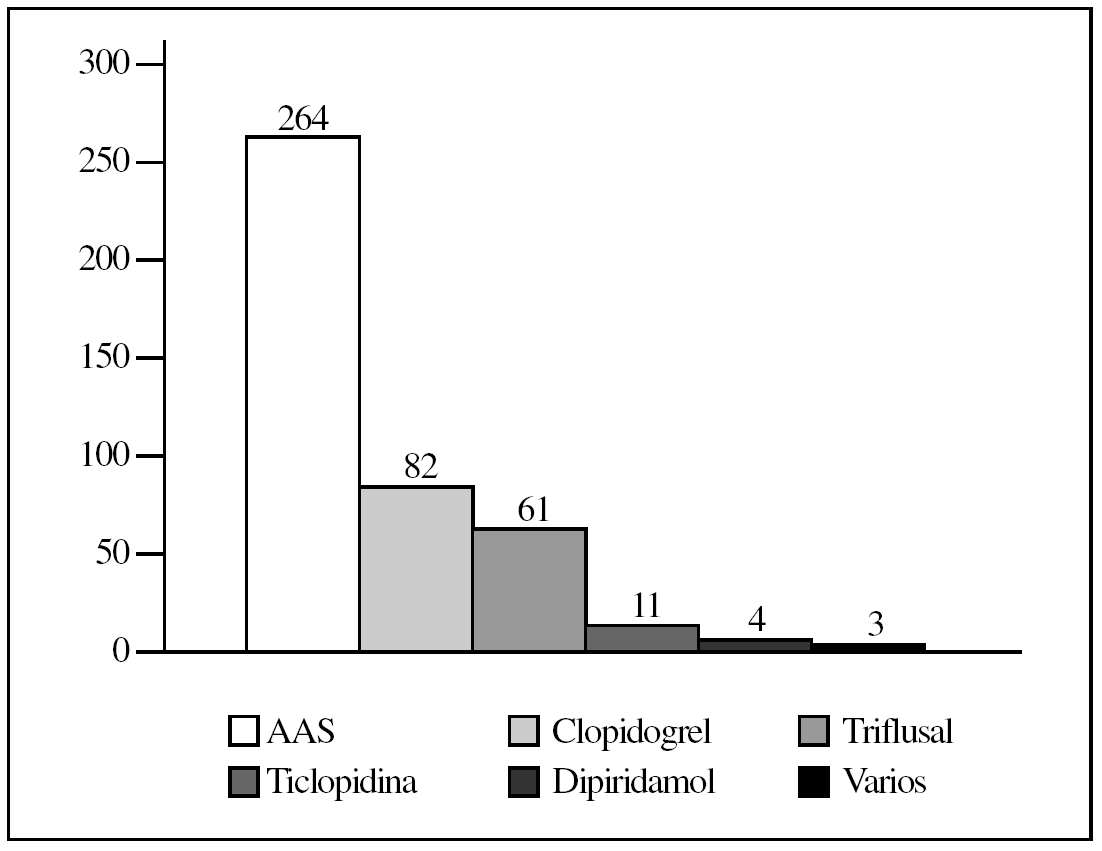
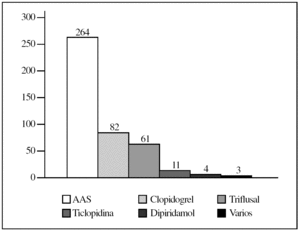
En la figura 1 se presentan los fármacos tomados con acción antiagregante, y destaca que el ácido acetilsalicílico (AAS) era el más consumido (el 62% de los pacientes que tomaba fármacos gastroerosivos). Es importante resaltar que en un pequeño porcentaje de los pacientes (5,5%; 62 casos) se utilizaban 2 o 3 fármacos gastroerosivos.
Figura 1.Fármacos antiagregantes más empleados. AAS: ácido acetilsalicílico.
Al analizar la muestra global se observó que el 37,7% (422 casos) de los pacientes tomaba medicación antisecretora. Las indicaciones más frecuentes fueron la gastroprotección (50,9%; 215 casos) y la ERGE (34,6%; 146 casos). Con menos frecuencia se utilizó en la dispepsia (17,5%; 74 casos), y en la enfermedad ulcerosa (12,8%; 54 casos).
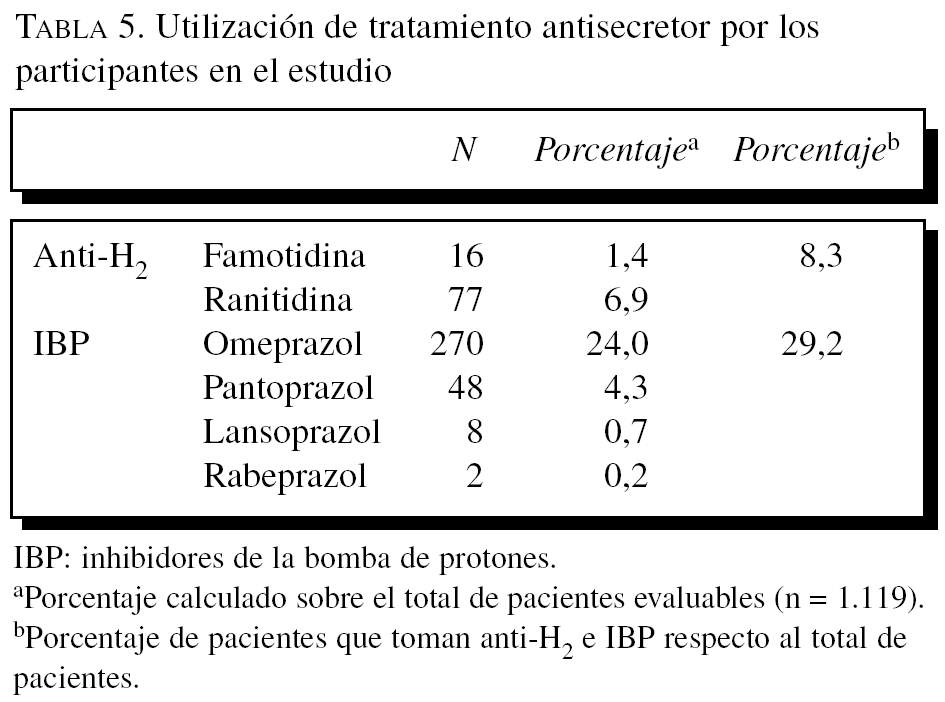
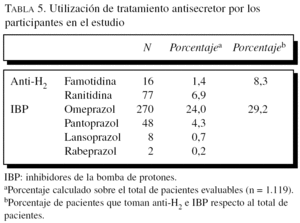
Los inhibidores de la bomba de protones (IBP) eran utilizados por el 29,3% de la muestra analizada (328 casos) y los anti-H2 por el 8,3% (93 casos). Resulta interesante destacar que los pacientes bajo tratamiento con anti-H2 estaban recibiendo este tratamiento durante un mayor período (16,2 meses) que los pacientes en tratamiento con IBP (11,3 meses). En la tabla 5 se presenta la utilización de los principales fármacos antisecretores por los pacientes del estudio.
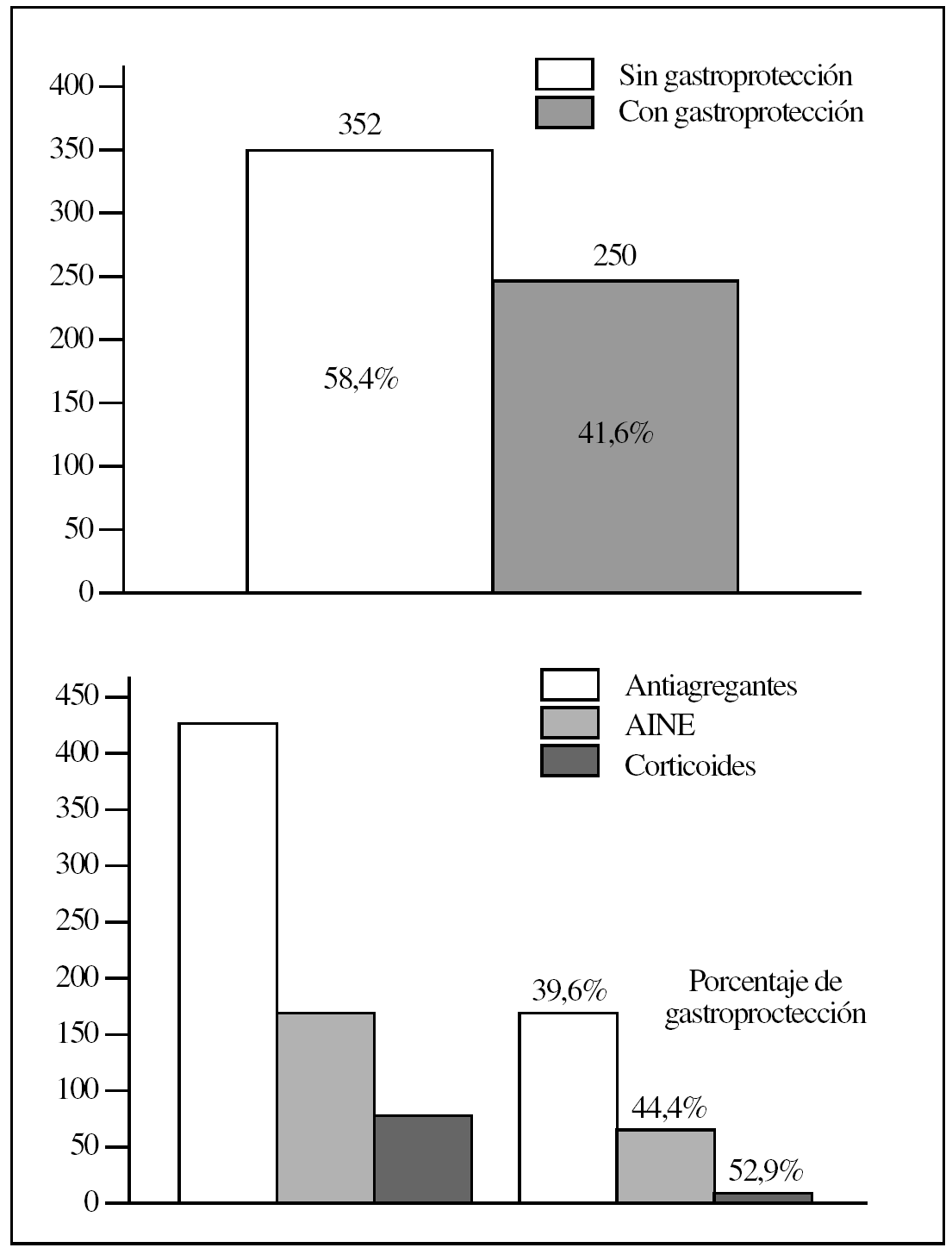
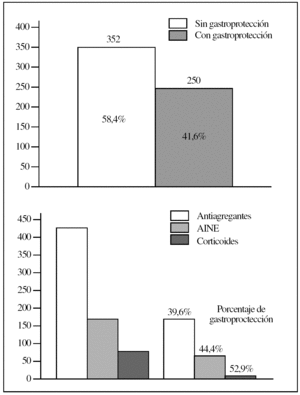
En la figura 2 se presentan los datos de la toma de fármacos gastroerosivos, y se muestra además el porcentaje de gastroprotección según el tipo de fármaco gastroerosivo consumido por el paciente (antiagregantes, AINE, corticoides). Se encontró que una mayoría de los pacientes no recibían gastroprotección (58,4%; 352 casos), y se demostró una diferencia estadísticamente significativa (p = 0,005; Fisher) entre la toma o no de medicación gastroprotectora en relación con la utilización de fármacos potencialmente gastroerosivos. Con respecto al porcentaje de gastroprotección según el fármaco potencialmente gastroerosivo empleado, se observó una mayor gastroprotección en los casos del tratamiento corticoideo y de AINE, y es más baja en el caso de la medicación antiagregante.
Figura 2.Uso de fármacos gastroerosivos. Gastroprotección en pacientes en tratamiento gastroerosivo. AINE: antiinflamatorios no esteroideos.
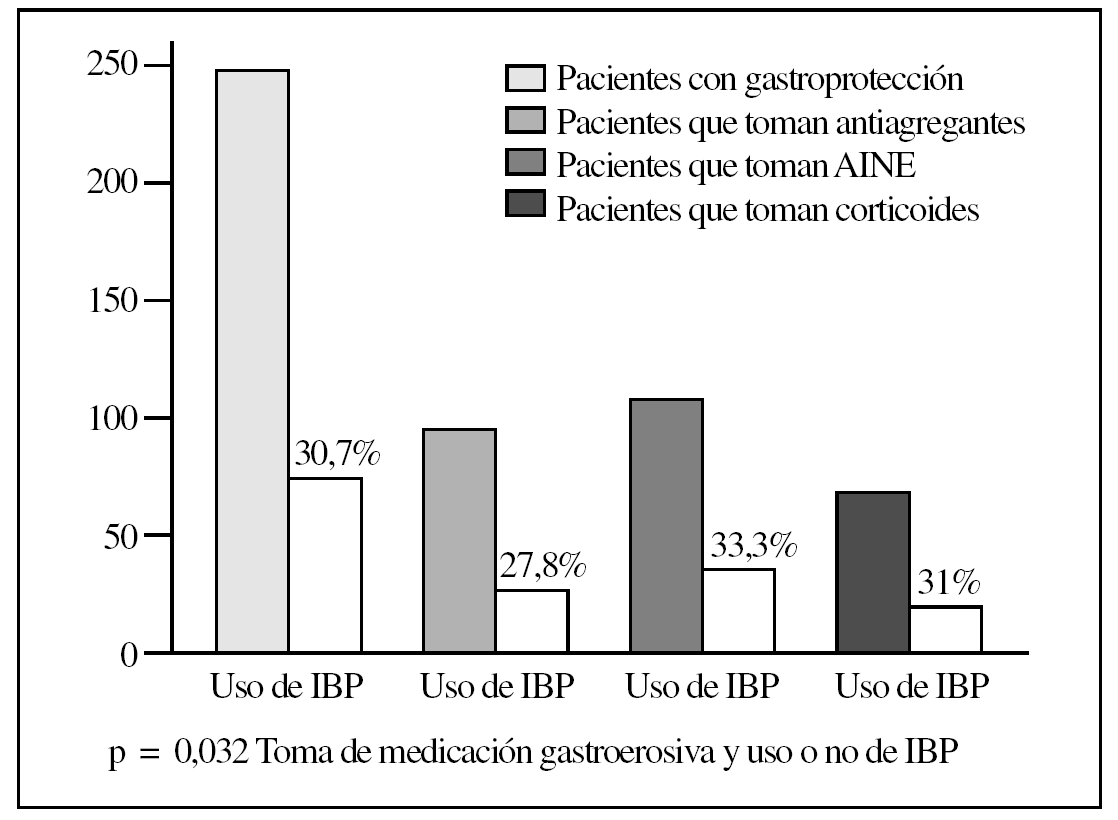
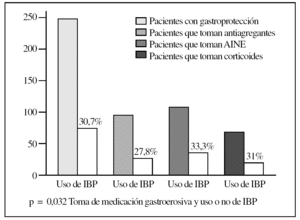
Analizando específicamente el tratamiento antisecretor con IBP en relación con la toma de fármacos gastroerosivos (fig. 3), se demostró que sólo el 30,7% de los pacientes (76 casos) estaba gastroprotegido con IBP, y se estableció una diferencia estadísticamente significativa entre este tipo de tratamiento antisecretor en función de la toma de medicación gastroerosiva (p = 0,032; Fisher). Los subgrupos de pacientes que porcentualmente recibían más gastroprotección con IBP eran aquellos en tratamiento con AINE (33,3%) y con corticoides (27,8%); el subgrupo de los pacientes bajo tratamiento antiagregante era el que recibía una menor gastroprotección con IBP.
Figura 3. Gastroprotección con inhibidores de la bomba de protones (IBP). AINE: antiinflamatorios no esteroideos.
DISCUSIÓN
Este estudio epidemiológico que incluye a más de 1.000 pacientes ancianos refleja la elevada prevalencia de la EAP en la población anciana atendida por cualquier causa en las consultas externas de los servicios o unidades hospitalarias de geriatría. En nuestro estudio, el 41% de los pacientes incluidos presentaba el antecedente de EAP, lo que la sitúa, tras las enfermedades cardiovascular, osteoarticular y neurológica, en el grupo de enfermedades más prevalentes en los pacientes mayores.
En estudios recientes se comunica una prevalencia de la EAP en la población general de al menos el 25%12, con manifestaciones de reflujo gastroesofágico en torno al 40% de la población general en los países occidentales32 y de infección por H. pylori en más del 50% de la población anciana5,6.
La prevalencia encontrada en este estudio es ligeramente superior a las cifras comunicadas por otros autores, aunque en los estudios observacionales en que se evalúan los síntomas de la EAP se encuentra que la prevalencia es mayor, en torno al 40-50% de la población, por lo que podría infraconsiderarse la prevalencia real12,32,33.
Dentro de las diferentes entidades clínicas que se agrupan como EAP, el trastorno más frecuentemente observado en los pacientes ancianos encuestados ha sido la ERGE, al igual que se ha comunicado en la población general. Desde el punto de vista fisiopatológico, en el proceso de envejecimiento se produce una alteración en la barrera antirreflujo, una disminución del aclaramiento esofágico, una menor resistencia de la mucosa esofágica a la agresión del ácido y un retraso en el vaciamiento gástrico, todos ellos factores que pueden explicar la alta frecuencia de la enfermedad en este grupo de edad e incluso la mayor gravedad de los síntomas34-36. Si bien la pirosis fue el síntoma más frecuente, se observó que otros síntomas considerados como menos típicos (disfagia o dolor torácico) aparecían hasta en un 30% de los pacientes de nuestra muestra. En ese sentido, algunos aspectos que podrían contribuir a alterar el patrón clínico típico de la sintomatología de la ERGE en los mayores serían la presencia de alteraciones motoras esofágicas y la mayor existencia de complicaciones a largo plazo, como es el caso de la estenosis esofágica, descrita más frecuentemente en ancianos que en adultos más jóvenes37.
Este estudio muestra claramente el perfil del paciente anciano con EAP; en ellos como características más relevantes destaca la presencia de elevada comorbilidad y polifarmacia, con las consiguientes interacciones farmacológicas. Es importante resaltar que más del 90% de los pacientes con síntomas de EAP presentaban importante patología asociada, fundamentalmente cardiovascular, neurológica, osteoarticular y psiquiátrica. Esta frecuente comorbilidad condiciona, lógicamente, una elevada tasa de polimedicación. En nuestro estudio, mientras que el 90% del total los pacientes tomaba más de 2 fármacos, un 40% de los que presentaban sintomatología de EAP recibía 5 o más fármacos.
Es bien sabido que la utilización conjunta de varios fármacos aumenta el riesgo de interacciones, a la vez que puede alterar la eficacia de los diferentes principios y aumenta la tasa de efectos adversos38. Este hecho es de especial relevancia en el tratamiento de la EAP, ya que la mayoría de los fármacos utilizados se metabolizan y compiten a través del sistema del citocromo P-450, como es el caso de las benzodiazepinas, los anticoagulantes, la digoxina, las teofilinas, los antiepilépticos y otros fármacos de frecuente utilización en la población anciana. Este hecho adquiere especial interés en los pacientes que utilizan antisecretores, ya que más del 90% de éstos utilizan, además, fármacos con un perfil alto de interacciones. Por esta razón, en este grupo de población adquiere especial importancia elegir tratamientos con el menor potencial de interacciones posibles39.
Con respecto a los objetivos secundarios de este trabajo, como el análisis de la toma de gastroerosivos y las estrategias de gastroprotección en una población de tan alto riesgo como las personas mayores, más del 45% de los ancianos que acudían a las consultas hospitalarias de geriatría tomaba fármacos de probada toxicidad gastroduodenal. Un claro ejemplo, en relación con la alta prevalencia de enfermedades cardiovasculares, es el frecuente uso de antiagregantes como profilaxis o tratamiento de éstas, y es bien sabido que aspirina y otros antiagregantes, incluso a dosis bajas, han demostrado toxicidad gastrointestinal40-43. Un segundo ejemplo, es la frecuente toma de AINE, consumidos por el 15% de los encuestados.
La mayoría de la población que tomaba fármacos gastroerosivos presentaba, al menos, el factor de riesgo añadido que supone la edad avanzada, hecho considerado suficiente para la indicación de gastroprotección farmacológica por algunos autores39,42. Algunos pacientes presentaban, además, otros factores de riesgo como la presencia de úlcera gastroduodenal o la toma concomitante de esteroides y/o de anticoagulantes. Con todos estos datos, sorprende que sólo un 41,6% de estos pacientes en riesgo utilizara fármacos con intención gastroprotectora, y la gran mayoría de los pacientes de la muestra (58,4%) permaneciera sin protección gástrica pese a la coexistencia de varios factores de riesgo. Los pacientes con un porcentaje menor de utilización de gastroprotección son los que tomaban antiagregantes. Este hecho refleja la falsa idea extendida entre numerosos profesionales de la ausencia de toxicidad gastrointestinal de los antiagregantes y, en especial, de la aspirina a dosis bajas. En este sentido, conviene recordar que existen numerosos artículos en la bibliografía que demuestran el daño gastrointestinal por aspirina a dosis bajas29,30,40.
Numerosos estudios han demostrado la eficacia de los IBP en la prevención de la gastropatía por AINE44-47. Esta eficacia es discretamente superior a la del misoprostol y a la de los antagonistas de los receptores H244-47, fármacos subóptimos, ya que en algunos casos protegen de la aparición de úlcera duodenal pero no de la úlcera gástrica47.
En nuestro estudio, la mayoría de los pacientes gastroprotegidos utilizaba IBP. Sin embargo, uniendo a los pacientes que tomaban gastroprotectores subóptimos (antagonistas H2) y a aquellos que no tomaban nada, se puede concluir que sólo un 30% de los pacientes con factores de riesgo en tratamiento con gastroerosivos recibía una gastroprotección eficaz.
En conclusión, este estudio proporciona una información valiosa acerca de la prevalencia de la EAP en los ancianos, lo que permite conocer unos aspectos clínicos muy interesantes, como el alto consumo de medicación gastroerosiva y la baja gastroprotección utilizada, especialmente en el caso de los antiagregantes. Creemos que los resultados de este estudio pueden servir como reflexión para facilitar la detección temprana y mejorar el tratamiento de la EAP, e incidir en la importancia de una adecuada gastroprotección en pacientes ancianos que toman gastroerosivos, tratando de evitar así una serie de complicaciones atribuibles al uso de determinados grupos farmacológicos, especialmente los AINE y la antiagregación.
COMITÉ CIENTÍFICO Y PARTICIPANTES EN EL ESTUDIO
Comité científico del estudio: Prof. J.M. Ribera-Casado, Dr. F. Guillén-Llera, Dr. J.L. Calleja-Panero
Relación de participantes en el estudio: J.M. Ribera Casado, C. Verdejo Bravo, C. Fabre Rodríguez. Hospital Clínico San Carlos. Madrid; F. Guillén Llera, J.M. Jiménez Paez. Hospital Universitario de Getafe. Madrid; J.A. Serra Rexach, M. Vidán Astiz, E. Marañón Fernández. Hospital Gregorio Marañón. Madrid; J.L. Calleja Panero. Hospital Puerta de Hierro. Madrid; M.P. Jiménez Jiménez; M. Hornillos Calvo. Hospital General de Guadalajara. Guadalajara; A. Carbonell Ancar, F. Madruga Galán. Hospital Virgen del Valle. Toledo; A. Cervera Alemany, M.J. Robles. Centro Geriátrico Municipal. IMAS. Barcelona; S. Ariño Blasco, J. Martos Gutiérrez. Hospital Municipal de Granollers. Barcelona; P. Abizanda Soler, C. Luengo Márquez, L. Romero Rizos Hospital Nuestra Señora del Perpetuo Socorro. Albacete; J. Doménech Aznar Hospital 9 de Octubre. Valencia; J. Mercé Cortés. Hospital Dr. Peset. Valencia; D. Pérez Hernández, E. Corujo Rodríguez. Hospital Insular de Lanzarote. Lanzarote; J.L. González Guerrero, M. Antón Jiménez. Hospital Virgen de la Montaña. Cáceres; C. Martínez Manzanares. Hospital Virgen de la Macarena. Sevilla; C. Rodríguez Pascual. Hospital Meixoeiro. Vigo; J.M. Cucullo López. Hospital de San Jorge. Zaragoza.
Colaboración especial en la revisión del manuscrito: Dr. J.M. Jiménez Paéz, Dr. C. Rodríguez Pascual.
Correspondencia: Dr. C. Verdejo-Bravo.
Servicio de Geriatría. Hospital Clínico San Carlos.
Prof. M. Lagos, s/n. 28040 Madrid. España.
Correo electrónico: cverdejo.hcsc@salud.madrid.org
Recibido el 28-02-05; aceptado el 11-10-05.
Este estudio fue promovido por Laboratorios Recordati España en el año 2001, como parte de una línea de formación continuada y colaboración con la Sociedad Española de Geriatría y Gerontología.