Desde su introducción, el consumo de los inhibidores de la bomba de protones (IBP) se ha incrementado exponencialmente. Sin embargo, surgen dudas sobre su adecuada prescripción, efectos secundarios potenciales, especialmente en el anciano frágil, y costes de tratamiento. El objetivo del estudio es evaluar la frecuencia y adecuación del uso de los IBP en mayores de 65 años ingresados en la Unidad de Recuperación Funcional (URF) de un hospital de media estancia.
Material y métodosEstudio retrospectivo sobre la prescripción de los IBP en pacientes hospitalizados en la URF del Hospital de la Fuenfría, seleccionando a aquellos pacientes mayores de 65 años ingresados a lo largo de 2011. Se recogió información relativa a la frecuencia, tipo y adecuación de la prescripción de los IBP antes del ingreso y en el momento del alta tanto del hospital de agudos como de la URF.
ResultadosDoscientos noventa y seis pacientes cumplieron los criterios de inclusión (edad media: 78,8 años, 70,6% mujeres). Un total de 45,3, 79,1 y 75,5% de los pacientes tomaban IBP antes del ingreso y en el momento del alta del hospital de agudos y de subagudos, respectivamente. No se identificó una indicación para su uso en el 62,7, 30,8 y 54,2% de los pacientes. El omeprazol fue el IBP más prescrito.
ConclusionesLos resultados sugieren un uso de los IBP extendido e inapropiado en los pacientes hospitalizados. Son precisos planes de actuación para reducir la prescripción inapropiada, evitando efectos secundarios e interacciones farmacológicas.
The use of proton pump inhibitors (PPI) has increased exponentially since they were introduced. However concerns have been raised regarding the appropriateness of these prescriptions, and the potential side effects, particularly in frail elderly people, as well as the cost of this treatment. The aim of this study was to assess the extent and appropriateness of PPI prescribing in a group of patients over 65 years old admitted to the functional recovery unit of a medium-stay hospital.
Materials and methodsA retrospective review of inpatient prescribing of PPI was carried out in a functional recovery unit in Hospital de la Fuenfría, selecting those older than 65 years, who were admitted during 2011. Data obtained from medical records included, prescription of a PPI before admission and at the time of discharge from hospital (both acute care hospital and Hospital de la Fuenfría), type of PPI, and indications for their prescription.
ResultsInclusion criteria were met by 296 patients (mean age 78.8 years, 70.6% females). A total of 45.3, 79.1 and 75.5% of patients were on PPIs before admission, and at the time of being discharge from acute care hospital, and Hospital de la Fuenfría, respectively. A valid indication for therapy was not apparent in 62.7, 30.8 and 54.2% of them. Omeprazole was the most widely prescribed PPI.
ConclusionsThere appears to be a widespread and inappropriate use of PPIs in hospital practice. Interventions are needed to curtail this inappropriate prescribing practice, avoiding side effects and drug interactions.
Desde su introducción, la prescripción de los inhibidores de la bomba de protones (IBP) ha crecido exponencialmente1. Sin embargo, su excelente eficacia y buena tolerabilidad han favorecido una utilización incorrecta si atendemos a las indicaciones y la duración de uso establecidos2–4, suscitando una creciente preocupación por el desarrollo de efectos adversos a largo plazo5.
Los adultos mayores constituyen un grupo heterogéneo que incluye desde sujetos sanos independientes a sujetos frágiles con comorbilidad asociada y polifarmacia, lo que les hace especialmente vulnerables a los efectos secundarios de los fármacos y a las interacciones farmacológicas.
Los objetivos principales del presente estudio son conocer la prevalencia de utilización de los IBP en una población mayor de 65 años ingresada en una Unidad de Recuperación Funcional (URF), así como las indicaciones y la adecuación de la prescripción a las indicaciones aprobadas de uso.
Material y métodosSe diseñó un estudio observacional retrospectivo recogiendo información sobre la prescripción y adecuación a la prescripción de los IBP en pacientes mayores de 65 años ingresados en la URF del Hospital de la Fuenfría durante 2011. Se trata de un hospital de media estancia cuya URF atiende a pacientes de todos los hospitales de agudos de la Comunidad de Madrid que precisan tratamiento rehabilitador en régimen de ingreso hospitalario.
De forma confidencial, una vez autorizado por el Comité de Investigación del Hospital de la Fuenfría y siguiendo los protocolos establecidos en el centro, se recogió información relativa a datos demográficos (edad y sexo), datos clínicos (motivo de ingreso en la URF y número de fármacos prescritos al alta del hospital de agudos), y datos sobre la prescripción de los IBP antes del ingreso hospitalario, al alta del hospital de agudos, y al alta de la URF.
Según las fichas técnicas6 y la Guía de Recomendaciones de la Comunidad de Madrid7 y coincidiendo con trabajos previos2,4,8–10, consideramos las siguientes indicaciones para el uso de los IBP: 1) prevención de lesiones gastroduodenales por el uso de antiinflamatorios no esteroideos (AINE); 2) tratamiento de la enfermedad por reflujo gastroesofágico (ERGE) documentada; 3) tratamiento de la úlcera gastroduodenal reciente (8 semanas); 4) tratamiento erradicador del Helicobacter pylori (4 semanas); y 5) síndrome de Zollinger-Ellison.
Los datos recogidos fueron introducidos en el paquete estadístico Statview® v5.0 para su análisis posterior. Las variables cualitativas se expresaron como frecuencias absolutas y porcentajes, mientras que las variables cuantitativas expresadas como media±el error estándar (es). Se utilizó la prueba de la Chi-cuadrado para la comparación de variables cualitativas y la t de Student para la comparación de variables cualitativas y cuantitativas. Se consideró significativa una p<0,05.
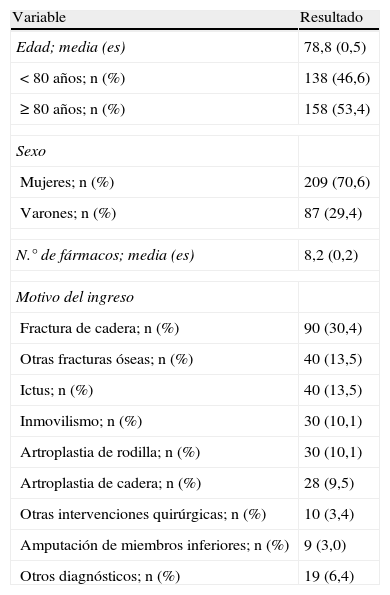
ResultadosSe recogió información de 296 pacientes (70,6% mujeres) con una edad media de 78,8 años, siendo mayor en las mujeres (79,6±0,5) que en los varones (76,9±1,0) (p=0,012). La tabla 1 recoge las principales características de la muestra.
Características de la muestra
| Variable | Resultado |
| Edad; media (es) | 78,8 (0,5) |
| <80 años; n (%) | 138 (46,6) |
| ≥80 años; n (%) | 158 (53,4) |
| Sexo | |
| Mujeres; n (%) | 209 (70,6) |
| Varones; n (%) | 87 (29,4) |
| N.° de fármacos; media (es) | 8,2 (0,2) |
| Motivo del ingreso | |
| Fractura de cadera; n (%) | 90 (30,4) |
| Otras fracturas óseas; n (%) | 40 (13,5) |
| Ictus; n (%) | 40 (13,5) |
| Inmovilismo; n (%) | 30 (10,1) |
| Artroplastia de rodilla; n (%) | 30 (10,1) |
| Artroplastia de cadera; n (%) | 28 (9,5) |
| Otras intervenciones quirúrgicas; n (%) | 10 (3,4) |
| Amputación de miembros inferiores; n (%) | 9 (3,0) |
| Otros diagnósticos; n (%) | 19 (6,4) |
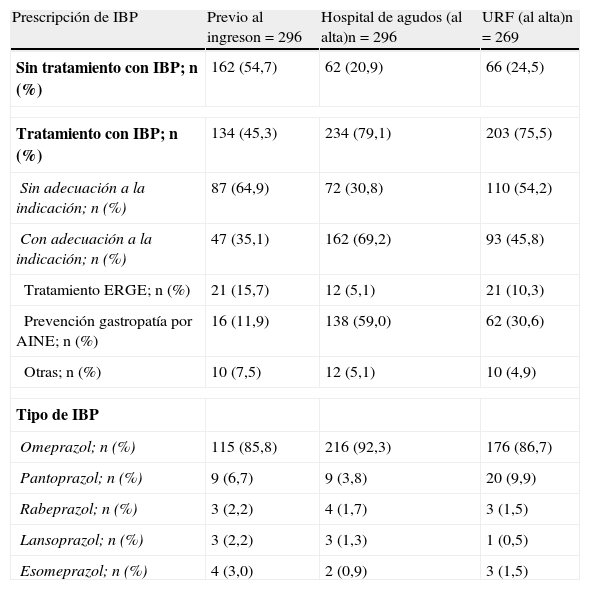
Antes del ingreso en el hospital de agudos, 134 pacientes (45,3%) tomaban un IBP, con una indicación adecuada para este tratamiento en 47 (35,1%). Las indicaciones más frecuentes fueron el tratamiento de la ERGE (16,4% de los pacientes que consumían un IBP) y la prevención de la gastropatía por AINE (11,9%) (tabla 2).
Datos de prescripción de IBP
| Prescripción de IBP | Previo al ingreson=296 | Hospital de agudos (al alta)n=296 | URF (al alta)n=269 |
| Sin tratamiento con IBP; n (%) | 162 (54,7) | 62 (20,9) | 66 (24,5) |
| Tratamiento con IBP; n (%) | 134 (45,3) | 234 (79,1) | 203 (75,5) |
| Sin adecuación a la indicación; n (%) | 87 (64,9) | 72 (30,8) | 110 (54,2) |
| Con adecuación a la indicación; n (%) | 47 (35,1) | 162 (69,2) | 93 (45,8) |
| Tratamiento ERGE; n (%) | 21 (15,7) | 12 (5,1) | 21 (10,3) |
| Prevención gastropatía por AINE; n (%) | 16 (11,9) | 138 (59,0) | 62 (30,6) |
| Otras; n (%) | 10 (7,5) | 12 (5,1) | 10 (4,9) |
| Tipo de IBP | |||
| Omeprazol; n (%) | 115 (85,8) | 216 (92,3) | 176 (86,7) |
| Pantoprazol; n (%) | 9 (6,7) | 9 (3,8) | 20 (9,9) |
| Rabeprazol; n (%) | 3 (2,2) | 4 (1,7) | 3 (1,5) |
| Lansoprazol; n (%) | 3 (2,2) | 3 (1,3) | 1 (0,5) |
| Esomeprazol; n (%) | 4 (3,0) | 2 (0,9) | 3 (1,5) |
AINE: antiinflamatorios no esteroideos; ERGE: enfermedad por reflujo gastroesofágico; IBP: inhibidores de la bomba de protones; URF: Unidad de Recuperación Funcional.
En el momento del ingreso en la URF, el número de pacientes a los que se les había pautado un IBP desde el hospital de agudos ascendía a 234 (79,1%). En 162 (69,2%) se identificó una indicación adecuada, siendo la más frecuente la prevención de la gastropatía por AINE (59%). Cada paciente recibía una media de 8,2 fármacos y el 97,3% recibía más de 3 fármacos.
De los 296 pacientes incluidos inicialmente en el estudio, 27 (9,1%) fueron trasladados de la URF por complicaciones agudas. De los restantes 269 pacientes, a 203 (75,5%) se les prescribió un IBP en el momento del alta, identificándose una indicación adecuada en 93 (45,8%). La prevención de la gastropatía por AINE se mantuvo como la más frecuente (30,6%).
De los 81 pacientes que recibían un IBP para prevenir la gastropatía por AINE al ingresar en la URF y suspendieron el tratamiento antiinflamatorio durante el ingreso, 46 (56,8%) mantuvieron el IBP sin identificarse otra indicación. Además, de los 62 pacientes que ingresaron en la URF recibiendo algún IBP sin una indicación adecuada ni al ingreso ni al alta, en 44 (71%) se mantuvo este tratamiento. Parecido comportamiento se observó en los hospitales de agudos, manteniéndose en el 87,8% (36 de 41 pacientes).
El omeprazol fue el fármaco más prescrito antes del ingreso hospitalario (85,8%) y al alta del hospital de agudos (92,3%) y de la URF (86,7%).
Salvo la asociación entre la edad y el sexo, el análisis bivariante del resto de las variables del estudio no ofreció resultados significativos.
DiscusiónEl presente estudio fue diseñado para conocer el alcance y la adecuación de la prescripción de los IBP en mayores de 65 años ingresados en una URF de un hospital de media estancia. El deterioro funcional que motiva su ingreso en la URF, la polifarmacia y la elevada edad media de la muestra estudiada describen a una población frágil con riesgo de interacciones farmacológicas y reacciones adversas a medicamentos.
Entre los resultados destaca el elevado consumo de IBP. Los porcentajes de utilización en el medio comunitario oscilan entre el 24 y el 34,6%3,10,11, muy inferiores al 45,3% en nuestro estudio. En el medio hospitalario se sitúa entre un 30,4 y un 40,1%2,4,8, muy por debajo del 79,1% en nuestro trabajo, que en todo caso es menor que el comunicado por Ramírez et al. (82,6%)3 y Martín-Echevarría et al. (100%)10 en nuestro país. Estos mismos autores informan de una tasa de prescripción de IBP en el momento del alta hospitalaria del 54,8 y 61,6%10, inferiores a las de nuestro trabajo (75,5%).
El elevado consumo de IBP observado en este trabajo podría deberse al predominio de procesos traumatológicos (63,5%), frecuentemente tratados con AINE. Así, la prevención de la gastropatía por AINE fue la indicación más frecuente para el uso de IBP en el momento del alta del hospital de agudos (59%) y de media estancia (30,6%). Este elevado consumo de IBP confirma los hallazgos de Simó Miñana12, situando el consumo de antiulcerosos en España en un 50% superior a la media europea.
El consumo de IBP también debe ser evaluado en función de la adecuación de su uso. En este sentido, el porcentaje de pacientes sin una prescripción adecuada de IBP fue elevado antes del ingreso hospitalario (64,9%) y al alta hospitalaria de agudos (30,8%) y media estancia (54,2%). Aunque el porcentaje para pacientes hospitalizados es inferior a los obtenidos en la mayoría de los estudios (61 al 82,6%)2–4, sería erróneo concluir que los datos de nuestro estudio indican una prescripción más adecuada de IBP, ya que el porcentaje de pacientes tratados con IBP más que duplica al de otros estudios.
Dos características de la muestra de nuestro estudio podrían explicar la mayor utilización de IBP y la inadecuación de la prescripción. La edad media de nuestra muestra (78,8 años) es muy superior a la de otros trabajos (56 a 69 años), habiéndose observado una asociación entre la edad y la prescripción inadecuada de fármacos3,13. Además, se ha comunicado una asociación entre el número de fármacos consumidos y la prescripción inapropiada de IBP3. El consumo medio de nuestra muestra (8,2) superó al de Burgos Lunar et al. (4,1)9 y al de Mat Saad et al.8, en el que solo el 16,7% consumía más de 3 fármacos, frente al 97,3% observado en nuestro estudio.
Los motivos de una subóptima adecuación de la prescripción de IBP no se conocen bien. La alta eficacia y baja toxicidad contribuyen a un uso indiscriminado. La profilaxis del sangrado gastrointestinal en situaciones de estrés en pacientes de bajo riesgo o en pacientes polimedicados, principalmente ancianos, ha sido señalada como una causa frecuente de uso inadecuado de IBP14. También se ha comprobado que, una vez iniciado el tratamiento con IBP, la prescripción se mantiene hasta 6 meses después del alta hospitalaria en más del 50% de los pacientes15. En nuestro estudio, la prescripción de IBP en pacientes que no presentaban una indicación previa adecuada, se mantuvo en un elevado porcentaje de pacientes. De forma parecida, un alto porcentaje de pacientes cuya indicación original era la protección de la gastropatía por AINE, mantuvo la prescripción de IBP, a pesar de la suspensión del tratamiento antiinflamatorio durante su estancia en la URF.
El carácter retrospectivo del estudio, la evaluación de una única URF y la adopción de las indicaciones recogidas en las fichas técnicas aprobadas por la Agencia Española del Medicamento, pudiendo argumentarse que incluyen u omiten erróneamente determinados diagnósticos respecto a otros estudios, son las principales limitaciones de este estudio. En cualquier caso, podemos concluir que existe un consumo elevado de IBP en la población anciana en el medio comunitario y hospitalario, así como una inadecuada prescripción. Parece oportuno reflexionar y elaborar protocolos y guías de actuación que mejoren la prescripción farmacológica en general y en el anciano de forma particular.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.