Sábado 8 de junio, 9.00 horas
Moderadores:
Abel Hernández Bello
Vocal Autonómico de la SEGG - Aragón
Joaquín J. Midón Carmona
Sociedad Española de Geriatría y Gerontología
68 VALORACION DEL ESTRÉS EN CUIDADORES/FAMILIARES DE PACIENTES CON SINTOMATOLOGIA CONDUCTUAL Y/O PSICOTICA ASOCIADA A DEMENCIA Y EN TRATAMIENTO CON RISPERIDONA
Arriola Manchola, E.*; Burón Vida, J. A.**.
* Unidad de Memoria y Alzheimer. Fundación Matia. ** Departamento Médico. Janssen-Cilag. San Sebastián. España.
Objetivo: Valorar el estrés en cuidadores de pacientes con sintomatología conductual y/o psicótica asociada a demencia en tratamiento con risperidona.
Método: Estudio abierto, multicéntrico y observacional. Se incluyeron pacientes con demencia (DSM-IV, Escala de Hachinski) y trastornos de conducta, afectivos o síntomas psicóticos. Se administró risperidona durante tres meses. El impacto de los síntomas neuropsiquiátricos sobre el cuidador se valoró mediante el Neuropsychiatric Inventory Caregiver Distress Scale (NPI-D) y la gravedad de los mismos mediante una Impresión Clínica Global (CGI). Se controló el extrapiramidalismo mediante la subescala UKU y el uso de antiparkinsonianos.
Resultados: Se incluyeron 263 pacientes (64,3% mujeres), de edad media 77,5 años (DE= 9,6) con demencia degenerativa primaria (27%), mixta (40%) y vascular (33%). El 37% presentaba pluripatología (41% enfermedades cardiovasculares) y un 43% polimedicados, sin un aumento de efectos indeseables. El 33,5% estaban en tratamiento previo con neurolépticos. La dosis media de risperidona fue de 1,5 mg/día (DE= 0,8) al final del estudio. La mejoría de los síntomas fue significativa (CGI, p<0,01; NPI, reducción del 65%, p< 0,01), especialmente en los trastornos del sueño y agitación. El estrés sobre el cuidador (NPI-D) se redujo significativamente, sobre todo el secundario a trastornos de sueño y agitación. Hubo una mejoría significativa en la subescala UKU, ya en el primer control clínico así como en la visita final, y sólo un 3,8% necesitaron antiparkinsonianos.
Conclusiones: Risperidona (1,5 mg/día, DE= 0,8) se relacionó significativamente con una mejoría tanto en los síntomas como en el impacto de los mismos sobre el cuidador y una excelente tolerancia en pacientes geriátricos con síndrome demencial, pluripatología y polifarmacia.
86 MORTALIDAD EN SUJETOS CON DETERIORO COGNITIVO LEVE (DCL) Y DEMENCIA ESTUDIO TOLEDO. 4 AÑOS DE SEGUIMIENTO
Amor Andrés, M. S.; Led Domínguez, M. J.; Grau Jiménez, M. C.; Carmona Lambooy, S.; Echevarria Santa María, I.; Martín Correa, E.; García García, F. J.
Hospital Geriátrico Virgen del Valle. Toledo.
Objetivos: Determinar la tasa de mortalidad en sujetos con DC y evaluar si el DCL y la demencia son factor de riesgo independiente en la mortalidad.
Material y método: Estudio de cohortes poblacional en el partido judicial de Toledo (PJT).
Sujetos: 499 (173 sin DC, 232 con DCL y 94 con demencia) que fueron evaluados clínica y neuropsicológicamente en la 2ª fase de estudio de prevalencia de demencia en el PJT.
Seguimiento: 1 octubre 1994 a 31 diciembre 1998.
Variables: Se recogieron mediante entrevista domiciliaria datos sociodemográficos, funcionales, comorbilidad, soporte social, autopercepción de salud y nivel cognitivo.
Método estadístico: En los contrastes de hipótesis se utilizó chi-cuadrado para variables cualitativas, t-student para cuantitativas. Se realizó análisis multivariantes (regresión de Cox) para identificar si el DC (con/sin demencia) era un factor de riesgo independiente de muerte.
Resultados: La tasa de mortalidad en porcentaje en 4 años fueron: 9,2%, 20,2% y 56,4% en sujetos sin DC, con DCL y demencia respectivamente.
Se realizó un análisis de supervivencia mediante regresión de Cox controlando por variables sociodemográficas, funcionales, comorbilidad y soporte social. Se observó un RR de 1,2 (0,55-2,66) en DCL. y RR 2,4 (1,09-5,7) en sujetos con demencia.
Conclusiones: La demencia es factor de riesgo independiente de mortalidad. Los sujetos con DCL no mostraron mayor mortalidad que los controles sanos.
133 MORTALIDAD EN DEMENCIA TIPO ALZHEIMER (EA) Y VASCULAR (DV). ESTUDIO TOLEDO. 4 AÑOS DE SEGUIMIENTO
Grau Jiménez, M. C.; Carmona Lambooy, S.; Domínguez Led, M. J.; Amor Andrés, M. S.; Pérez Martín, A.; Serrano Lira, F.; Sánchez Ayala, M. I.
Hospital Geriátrico Virgen del Valle. Toledo.
Objetivo: Evaluar si existen diferencias en la mortalidad según las distintas etiologías de la demencia.
Material y método: Estudio poblacional de cohorte en el partido judicial de Toledo (PJT).
Sujetos: 499 (406 no dementes, 94 con demencia: 57 EA, 23 DV,8 otras demencias y 6 demencia no clasificable) que fueron evaluados clínica y neuropsicológicamente en la segunda fase del estudio de prevalencia de demencia en el PJT.
Seguimiento: 1 octubre 1994 a 31 diciembre de 1998.
Variables: Se recogieron mediante entrevista domiciliaria datos sociodemográficos, funcionales, comorbilidad, soporte social, autopercepción de salud y nivel cognitivo.
Método estadístico: Se determinaron las tasas de mortalidad en porcentaje en cuatro años y se realizó un análisis de supervivencia mediante regresión de Cox.
Resultados: La tasa de mortalidad en cuatro años fue de 15,5% 52,6%, 56,5%, 71,4% en sujetos sin demencia, EA, DV y otras demencias respectivamente. Se realizó un análisis multivariante mediante regresión de Cox controlando por variables sociodemográficas, funcionales, comorbilidad y soporte social. Los RR respecto a sujetos no dementes fueron 2,1 (1,15-3,8); 2,5 (1,16-5,7) y 3,2 (1,2-8,4) para EA, DV y otras demencias respectivamente.
Conclusiones: Sujetos con DV como la EA presentan mayor riesgo de muerte que personas no dementes. No hubo diferencias en el riesgo de muerte entre las distintas etiologías de la demencia analizadas.
158 DESCRIPCIÓN DE LOS PACIENTES CON DEMENCIA QUE ACUDEN A UNA CONSULTA EXTERNA DE GERIATRÍA DE UN HOSPITAL GENERAL
Sánchez Isaac, M.; Martínez de las Cuevas, G.; Rodríguez Solís, J.
Sección de Geriatría. Hospital General Universitario de Guadalajara. Guadalajara.
Objetivos: Describir las características de los pacientes con demencia.
Método: Recogida de datos durante un período de seis meses (mayo 2001/septiembre 2001) en una base de datos elaborada a tal fin donde se recogen características socio-demográficas y clínicas y posteriormente elaborada con el paquete informático SPSS.
Resultados: Se realizaron un total de 258 consultas, de las que correspondieron a pacientes nuevos 17% y 89% revisiones. Según el sexo de la muestra, el 67,4% fueron mujeres y las edades más representadas se encontraban entre los 75 y 85 años que suponían 170 pacientes (65,9%). La gran mayoría de los pacientes procedía de su domicilio, 82,5%, frente a un 17,5% procedentes de residencia. El índice de Barthel medio fue de 76,64. La media de la puntuación del miniexamen cognitivo de Lobo fue de 15,68. En cuanto a los cuidadores principales de estos enfermos se trataba fundamentalmente de familiares en primer grado: 31,8% hijas, 27% esposa/o. Los cuidadores formales suponían un 7,8% de los enfermos no institucionalizados.
El recurso del que procedían los pacientes se distribuía: atención primaria en un 72,9% y en un 8,5% de otras unidades de la Sección de Geriatría. Por el tipo de demencia que presentaban se distribuían en un 68,7% demencias tipo Alzheimer, 14% demencia vascular y correspondía a demencias mixtas un 7%, asociada a enfermedad de Parkinson un 1,6% y demencia por C. de Lewy un 0,8%. Las complicaciones se daban en un 51,2% de los pacientes siendo la más frecuente la depresión en un 11,6%, el insomnio en un 9,3% y la incontinencia urinaria en un 7%. El delirium estaba solo presente en un 5,4%. En cuanto al uso de psicofármacos incluyendo en dicha definición a los fármacos colinérgicos: éstos últimos los utilizaban un 53,5% de los pacientes, seguidos por los neurolépticos en un 16% y los antidepresivos en un 4,7%.
Conclusiones: El volumen de pacientes que acuden a la consulta de Geriatría de nuestro hospital supone el 37% de todos los que son atendidos en dicha consulta por cualquier causa. Los pacientes que acuden a estas consultas presentan un grado de deterioro cognitivo moderado y una incapacidad funcional también moderada. La mayor parte de ellos proceden de su domicilio a pesar del elevado numero de residencias que existen en nuestra área sanitaria. Las causas de demencia tiene una distribución similar a las de otras series de pacientes. Los cuidadores principales de la mayoría de estos enfermos son familiares directos, siendo los cuidadores formales Un porcentaje mínimo lo que nos indica que sigue siendo la familia mas allegada la que más se implica en su atención directa. Algo mas de la mitad de los pacientes utilizan fármacos anticolinesterásicos. Se trata de un recurso bien conocido por los EAP del área sanitaria y habitualmente muy utilizado a la hora de remitir a la atención especializada aquellos pacientes con deterioro cognitivo.
1017 PREVALENCIA Y DIAGNOSTICO ETIOLOGICO DE DEMENCIA EN EL MEDIO RESIDENCIAL
Alaba, J.; Cestau, T.; Urbizu, A.; Santano, B.; Carrasco. I.
Fundación Matia. San Sebastián.
Objetivo: Determinar la prevalencia del síndrome demencia, así como la etiología y como objetivo secundario analizar la frecuencia de trastornos conductuales y afectivos en el medio residencial.
Material y métodos: Se recoge de la historia clínica los datos de la valoración neuropsicológica en cuanto a la función cognitiva, afectiva y conductual (MIC, Cornell Scale si MEC < 20 y GDS Yesavage si MEC > 20, NPI-NH), así como con la escala de Hachinski para despistaje de demencia vascular. Utilizando los criterios de demencia del DSM IV y demencia probable o posible del NINCDS-ADRA, considerando puntuaciones inferiores a 24 en el MEC de Lobo a lo largo de 6 meses, definiendo como degenerativa si Hachinski es menor a 4 y como vascular si es superior a 7, las puntuaciones intermedias se considera mixta. La población a estudio es un medio residencial con 189 residentes, con una media de edad de 81,5 años, donde la distribución por sexos el 74,6% corresponde a mujeres y un 25,4% a varones, con un índice de Barthel medio de 35 (dependencia moderada-grave) y un índice de Norton de 15.
Resultados: De las 189 historias revisadas cumplen criterios de demencia 134 (70%), de los cuales 55 (41%) son de tipo degenerativo o enfermedad de Alzheimer, 27 (20%) son demencias vasculares, 30 casos (22%) son de tipo mixto predominando la asociación degenerativa-vascular (19 casos), vascular-alcohol (8 casos) y el resto de casos degenerativa asociada a trastornos metabólicos. En 10 casos existe asociación de demencia con Parkinson (7%) donde 6 casos cumplen criterios de demencia de cuerpos de Lewy, tres casos de Parálisis supranuclear progresiva y un caso de demencia-Parkinson. Hay tres casos de demencia frontotemporal (2%), 6 casos de trastorno delirante crónico (4%), como demencias secundarias un caso de hidrocefalia a presión normal y dos casos de demencia asociado a neoplasias. En un 51,25% se aprecia trastornos afectivos predominando en los pacientes con historia de demencia vascular o asociado a Parkinson; y la prevalencia hallada de trastornos de conducta es del 69% predominando la agitación, deambulación errática y sintomatología negativa.
De las historias revisadas sólo el 33,5% portaban de algún estudio de neuroimagen, principalmente en los pacientes con enfermedad cerebrocascular.
Conclusiones: La prevalencia de demencias es alta por lo que el perfil del paciente residencial es una mujer mayor de 80 años con demencia y trastornos de conducta, siendo etiquetada frecuentemente de demencia senil y no aportar en los informes de ingreso estudios de despistase etiológico.
Es importante conocer la validez de las pruebas utilizadas para el estudio de la demencia ya que el MEC de Lobo presenta una sensibilidad del 89,8% y una especificidad del 83,9% modificándose estos parámetros en mayores de 80 años, bajo nivel de escolarización, depravación sensorial, trastornos de lenguaje de alta prevalencia en el medio residencial y geriátrico.
1055 RESULTADOS DE LA ESCALA DE CORNELL EN UN GRUPO DE PACIENTES CON ENFERMEDAD DE ALZHEIMER
Lladó Arnal, M.*; Deus Yela, J.*; Pous Saltor, E.**; Espinosa Val, C.*; Roig Parera, T.*; Salvá Casanovas, A.***.
* Antic Hospital St. Jaume i Sta. Magdalena (PASS).Mataró. ** Unitat de Recerca del CSdM. Mataró. *** Programa Vida als Anys. Barcelona.
La depresión es el trastorno psiquiátrico más frecuente en el anciano. Puede aparecer en pacientes con demencia. La escala de Cornell es útil para ayudar al diagnóstico de depresión en pacientes dementes. Está diseñada para ser contestada por el cuidador, y en base a la observación del clínico. Presentamos los resultados de su aplicación en un grupo de pacientes con enfermedad de Alzheimer (DTA).
Objetivos: Conocer los resultados de la aplicación de la escala de Cornell en un grupo de pacientes con DTA residentes en la comunidad. Valorar la relación entre estado de ánimo depresivo y los trastornos de comportamiento (según escala de Cohen-Mansfield), el nivel cognitivo (valorado con MEC y grado de deterioro de Reisberg), estado nutricional (según MNA). Conocer la evolución de la prevalencia de depresión en un seguimiento de un año.
Método: Se estudiaron 75 pacientes diagnosticados de DTA residentes en la comunidad. Cumplían criterios DSM-IV y de McKhann de DTA probable. Eran menores de 86 años. Reisberg de 3 a 6. Se hizo un seguimiento a los 6 y 12 meses.
Resultados: La prevalencia de estado de ánimo depresivo fue del 34,7%. Se observó relación entre una mayor puntuación en la escala de Cohen-Mansfield y mayor puntuación en la escala de Cornell (p=01,0001; IC:95% 0,123-0,252), Se relacionaron los resultados de la escala de Cornell y el nivel cognitivo. Una menor puntuación en el MEC se correlacionó con una mayor puntuación del Cornell (p= 0,021) y se observó una correlación significativa entre mayor puntuación del Reisberg y mayor puntuación del Cornell. Un peor estado nutricional (NNA) se relacionó con mayor puntuación en el Cornell (p= 0,012; IC 95% 13,24 9,78). Se detectó un empeoramiento de la puntuación del Cornell al final del estudio respecto al punto de partida.
Conclusiones: La Escala de Cornell es válida para la aproximación diagnóstica de depresión en pacientes dementes. La prevalencia de ánimo depresivo fue similar a la descrita en otros estudios. Se evidenció correlación entre estado de ánimo depresivo trastornos de comportamiento, peor nivel cognitivo y peor estado nutricional. Todo ello reafirma la relación entre depresión y demencia cuyas bases neuroanatómicas, fisiológicas y bioquímicas están en revisión.
1067 HOSPITAL DE DIA GERIATRICO Y TÉCNICAS DE ESTIMULACION COGNITIVA EN PACIENTES CON DEMENCIA: PERSPECTIVA FAMILIAR
Ávila Tato, R.; Sánchez Corregidor, A.; Jiménez Rojas, C.; Forcano San Juan, S.
Hospital Central de la Cruz Roja. Madrid.
Objetivos: Descripción de la implantación, en un Hospital de Día geriátrico (HDG), de un programa de terapia de estimulación cognitiva para pacientes con demencia (Dem) leve-moderada. Valoración por parte de la familia (Vfam) de los resultados obtenidos.
Material y métodos: LA captación de los pacientes se realizó fundamentalmente a través de la Consulta Externa de geriatría (CEG), considerando el HDG como el nivel idóneo para la precisión en el diagnóstico, desarrollo de las terapias cognitivas y asesoramiento familiar. La VFam se obtuvo a través de cuestionario anónimo cualitativo (no, escasamente, bastante, mucho), estructurado con los siguientes ítems: a) satisfacción del familiar respecto a la asistencia al programa) vivencia positiva del paciente (Vpp) y c) apreciación de mejoría en áreas cognitivas (Acg) como la atención y concentración, orientación, comunicación y participación en el entorno familiar.
Resultados: El programa se desarrolló desde mayo-01 a noviembre-01 con la inclusión de 19 pacientes cuya edad media era 77,6 años, procediendo en un 84% de CEG. La media del Índice de Barthel fue 70-75. La etiología de la Dem fue degenerativa (68,5%), mixta (15,8%) y vascular (10,5%). La severidad correspondió a un GDS 4 (31,6%), GDS 5 (52,6%) y GDS 6 (10,5%). La puntuación media obtenida en el Miniexamen Cognoscitivo de Lobo fue 22/35, siendo las Acg más afectadas la memoria reciente, orientación temporoespacial, pensamiento abstracto y fluidez verbal. La Vfam del programa reflejó un grado de satisfacción familiar considerable respecto a la asistencia al mismo (92%) y una Vpp (85%). La mejoría percibido por la familia en las Acg afectadas queda reflejada en la siguiente tabla:
Conclusiones:
1. El HDG es un nivel asistencial adecuado para el desarrollo de un programa de psicoestimulación cognitiva.
2. Los familiares de estos pacientes manifiestan un elevado nivel de satisfacción y objetivan una Vpp.
3. La comunicación y el nivel de participación en el entorno familiar son las principales áreas de mejoría percibido por la familia, seguidas de la atención/concentración y orientación.
1070 ESCALA GLOBAL DE DETERIORO ¿ES FIABLE SU REALIZACIÓN MEDIANTE ENTREVISTA TELEFÓNICA?
González Guerrero, J. L.; Alonso Ruiz, M. T.; Herrero Burgos, J. L.; García Gutiérrez, R.; Arana Llanderal, A.; García Sánchez, A.
Complejo Hospitalario San Pedro de Alcántara. Unidad de Geriatría. Cáceres.
Objetivo: Evaluar la fiabilidad de la escala global de deterioro (GDS), realizada mediante entrevista telefónica, para graduar el deterioro cognitivo.
Método: Estudio prospectivo en el que dos entrevistadores médicos realizaron la escala GDS vía telefónica a los pacientes, o cuidadores de pacientes, que iban a acudir a la consulta externa de la unidad de geriatría en un período preestablecido. Posteriormente, se evaluaba en la consulta a dichos pacientes (valoración geriátrica integral) y se graduaba el deterioro mediante la GDS, de forma ciega.
Se presenta un análisis descriptivo de los pacientes estudiados; así como los resultados de sensibilidad, especificidad, y grado de acuerdo interobservador del método telefónico. Se realizó la comparación de los resultados obtenidos mediante entrevista telefónica frente a los de consulta (patrón de referencia).
Resultados: Se analizaron 72 pacientes con una edad media de 79,33 años (64-98). El 77,8% eran mujeres. Los diagnósticos principales más frecuentes fueron: demencia (23,6%), cardiopatía (18,1%), diabetes (11,1%), y depresión (9,7%). En cerca del 70% de las entrevistas telefónicas respondió un familiar cercano o el cuidador.
La distribución por grados de la GDS (1-7) vía telefónica vs. consulta fue: 43,1-37,5%; 12,5-15,3%; 5,6-19,4% (p= 0,02); 19,4-9,7%; 12,5-6,9%; 6,9-11,1%; no hubo ningún caso con grado 7. El porcentaje de acuerdo fue del 58% y el coeficiente de correlación intraclase 0,78 (IC 95%: 0,67-0,85). La sensibilidad (S) y especificidad (E) para un punto de corte GDS >2 (deterioro o no) fue 76,47 y 84,21% respectivamente, el porcentaje de acuerdo 80,56%, con un coeficiente kappa 0,61. Con un punto de corte GDS > 3 (demencia o no) se obtuvo: S 85%, E 78,85%, porcentaje de acuerdo 80,56%, y coeficiente kappa 0,57. No se evidenciaron, en el análisis de regresión logística, variables asociadas a desacuerdo entre los métodos teléfono/consulta.
Conclusiones: Los resultados sugieren que la escala GDS, realizada vía telefónica, no es fiable para graduar el deterioro cognitivo, aunque quizás en determinados sujetos podría ser útil para ofrecer información sobre el nivel de deterioro.
1075 ¿DE QUÉ SE MUEREN LOS PACIENTES CON DEMENCIA?
Antón Jiménez, M.
Unidad de Geriatría. Complejo Hospitalario de Cáceres. Cáceres.
Introducción: Es conocido que la prevalencia de demencia en la población general aumenta exponencialmente a partir de los 80 años. Dado el incremento paulatino de la edad media de ingreso en los hospitales, cada vez hay más pacientes diagnosticados de demencia que fallecen en las Unidades de Geriatría.
Objetivos: a) valorar la patología desencadenante de muerte en los paciente previamente diagnosticados de demencia y si difiere de los pacientes sin diagnóstico anterior de demencia. b) identificar si existen factores de riesgo independientes, modificables correlacionados estadísticamente con dicha patología. c) evaluar si podemos establecer una estrategia preventiva en estos pacientes.
Material y métodos: Se realiza estudio de cohorte retrospectivo de los pacientes consecutivos fallecidos en la Unidad de Geriatría desde noviembre 2000 hasta diciembre 2001. Se analizan las patologías precipitantes de exitus en los pacientes con diagnóstico previo de demencia y si existe una correlación significativa. Se analizan los variables de edad, sexo, procedencia, dependencia para AVD, IAVD, número de fármacos, inmovilidad y diagnóstico previo de cardiopatía o ACVA, analizando después si existe correlación significativa de alguno de ellos con la causa de muerte.
Resultados: La muestra de 133 pacientes con edad media de 87,6 años, 86 mujeres y 47 varones. La causa más frecuente de fallecimiento fue la neumonía (sin predominio de sexo) seguido de insuficiencia cardíaca y ACVA. La neumonía aspirativa se correlacionó significativamente (p< 0,005) con el inmovilismo previo y la dependencia para IAVD, pero no con el resto de variables. La muerte por ACVA se correlacionó (p< 0,005) con la procedencia domiciliaria, la dependencia para AVI y con la inexistencia de ACVA previo. El fallecimiento tras insuficiencia cardíaca se correlacionó con no cardiopatía conocida y procedencia domiciliaria. Asimismo, los diagnósticos previos de demencia se correlacionaron de forma muy significativa con la muerte tras neumonía aspirativa (p< 0,001) en contraposición a los no dementes, cuyo factor precipitante de muerte fue más concordante con ACVA o insuficiencia cardíaca.
Conclusiones:
1. En pacientes previamente diagnosticados de demencia existe un correlación bivariante significativa entre la dependencia para AVD, el inmovilismo y la causa final de muerte.
2. Encontramos una incontestable correlación entre diagnóstico previo de demencia y neumonía aspirativa como causa de muerte. En los no dementes, las causas más frecuentes de exitus fueron más variadas, destacando ACVA e insuficiencia cardíaca.
3. A la vista de estos datos, es replanteable individualizar la estrategia hospitalaria inicial y actuar sobre los factores de riesgo modificables claramente relacionados, dada la alta probabilidad de recurrencia y la propia terminalidad del proceso degenerativo.
1122 GASTROSTOMÍA ENDOSCÓPICA PERCUTÁNEA, UNA SOLUCIÓN PARA LA DISFAGIA EN LOS PACIENTES CON DEMENCIA
Bustillo Bautista, J. M.; Duran Alonso, J. C.; García Pantoja, J.
Sección Geriatría. Hospital Juan Grande. Jerez de la Frontera.
Introducción: El aumento en la prevalencia de demencias y la mayor supervivencia de estos pacientes, hace que surjan problemas en las fases terminales de los mismos, siendo la dificultad para nutrirlos e hidratarlos por la disfagia, uno de los más importantes. Hasta hace poco la sonda nasogástrica era la única alternativa disponible, desde marzo del año 2000, el Servicio de Digestivo del Hospital del SAS de Jerez, nos está colocando sondas de gastrostomía endoscópica percutánea (PEG) a los pacientes con demencias avanzadas, presentando en este trabajo nuestra experiencia.
Material y métodos: Realizamos un estudio descriptivo de los pacientes con demencia a los que se les colocó PEG, de dos años de duración (marzo 2000-2002), evaluando los siguientes parámetros: número de pacientes, edad, sexo, tipo de demencia, complicaciones en la técnica de colocación, hallazgos endoscópicos, complicaciones agudas y a medio-largo plazo. El análisis estadístico se realizó mediante el programa EPI-INTO.
Resultados: Se han colocado un total de 43 PEG a pacientes con demencias avanzadas, 56% eran vasculares y 44% degenerativas. La edad media de los pacientes es de 83,18 años, siendo el 74% mujeres y el 26% hombres. No hubo ningún problema técnico para su colocación. Como hallazgos endoscópicos se detectaron: hernia de hiato en 3 pacientes, lesiones agudas de mucosa gástrica en 2 y estenosis esofágica en un paciente. Un caso de complicación aguda con fiebre. Y 6 casos de complicaciones a medio-largo plazo: dos salidas espontáneas por rotura de globo, dos retiradas por absceso de pared, una HDA y una perforación con fistulización a colon. Ninguna de ellas resultó mortal. El resto de pacientes evolucionó sin problemas con primer recambio a los seis meses
Conclusiones: Nuestra experiencia avala a la sonda PEG como una alternativa eficaz, para la nutrición en los pacientes con demencias avanzadas, y aunque no está exenta de complicaciones, aporta indudables ventajas respecto a la sonda nasogástrica.
1146 CORRELACIÓN ENTRE DATOS CLÍNICOS Y VOLUMÉTRICOS EN PACIENTES CON ENFERMEDAD ALZHEIMER
Arrazola, J.**; Gil, P.*; Maestu, F.***; Fernández, A.***; Amo, C.***; Tomas, O.***.
* Servicio de Geriatría. ** Servicio de Radiología. *** Centro de Magnetoencefalografía. Universidad Complutense. Hospital Clínico San Carlos de Madrid. España.
Objetivos: Conocer el grado de correlación entre los datos clínicos de pacientes con deterioro cognitivo tipo enfermedad de Alzheimer y el Grado de atrofia en región hipocámpica a través de RNM.
Métodos: Estudio prospectivo en el que se incluyen un total de 16 personas que pertenecen a dos grupos diferentes:
1. Grupo A: Pacientes (n: 8) con criterios diagnósticos NINCSS-ADRDA de enfermedad de Alzheimer probable.
2. Grupo B: Personas (n: 8) sin deterioro clínico.
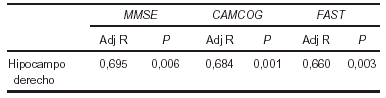
En ambos grupos se recogen datos: edad, sexo, historia clínica, exploración física y neurológica, valoración psicométrica mediante: MMSE de Fosltein, CAMCOG y estadio evolutivo mediante FAST. Se realiza RNM tridimensional de alta resolución para determinar volúmenes de diferentes áreas de interés Volumen craneal total (CVr), temporal lateral derecho (RTLSr) temporal lateral izquierdo (LTLSr), hipocampo derecho (RHVr) e hipocampo izquierdo (LHVr). Se realiza coeficiente de correlación de Pearson entre datos clínicos y variables volumétricas de la RNM.
Resultados: Los pacientes con enfermedad de Alzheimer presentan volúmenes menores en hipocampo izquierdo t (14)= 5,68 p< 0,001 y en el hipocampo derecho t (14)= 5,69 p< 0,0001 que en el grupo de ancianos controles.
Correlación entre volúmenes y datos clínicos:
Conclusiones:
1. La región hipocámpica tanto derecha como izquierda presenta atrofia importante en pacientes con enfermedad de Alzheimer.
2. Existe una buena correlación entre datos volumétricos y clínicos en pacientes con demencia.
1148
VALORACIÓN COGNITIVA COMO MARCADOR EVOLUTIVO DE PACIENTES CON DETERIORO COGNITIVO LEVE
Gil, P.*; Ramírez, S. P.*; Encinas, M.**; Marcos, A.***; Barabash, A.**; Cabranes, J. A.**.
* Servicio de Geriatría. ** Servicio de Medicina Nuclear. *** Servicio de Neurología. Hospital Clínico San Carlos de Madrid. España.
Objetivos: Conocer parámetros de la función cognitiva y funcional que puedan predecir la progresión de pacientes con deterioro cognitivo leve (DLC) hacia enfermedad de Alzheimer (EA).
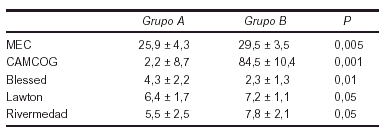
Material y métodos: Estudio prospectivo sobre 42 pacientes (edad media 76,5 ± 4,2) que cumplían criterios clínicos de DCL según la International Psychogeriatric Association y el Alzheimer Disease Cooperative Study. Se recoge datos sobre edad, sexo, estado civil, escolarización, actividad laboral, historia clínica, exploración clínica y neurológica y valoración psicométrica. En relación con la valoración psicométrica se utilizaban los siguientes instrumentos: 1. Cognitiva: MEC de Lobo, CAMCOG (apartado cognitivo de la CAMDEX), Rivermedad Memory Test y apartados del WAIS, 2. Afectiva: GDS Yesavage, 3. Estado funcional: índice de Lawton y la escala de Blessed. Los pacientes eran seguidos durante un período de tres años y reevaluados con asignación a dos grupos evolutivos, 1. Grupo A: pacientes (n: 21) que desarrollaron EA según criterios NINCDS-ADRDA y 2. Grupo B: (n: 21) pacientes que mantienen el diagnóstico clínico de DCL.
Análisis estadístico de datos: se aplicó Chi cuadrado y el test de Fisher para las variables cualitativas. La media y el intervalo de confianza de 95% test de estudio de la normalidad y ANOVA para las variables cuantitativas.
Resultados:
Conclusiones:
1. Los instrumentos de valoración cognitiva son útiles como instrumentos para conocer la evolución clínica de pacientes con DCL.
2. La valoración funcional se debe incluir como instrumento en el diagnostico evolutivo.