Ante el hecho de que las preferencias de las personas muy mayores no son consideradas en la planificación sanitaria, se realiza una revisión de la literatura médica para aumentar su conocimiento.
Ellos piensan que la atención sanitaria que reciben es buena. Luchan por construir una relación de confianza, en la que el médico controle sus decisiones. Priman la calidad frente a la cantidad de vida, y dan importancia al bienestar y la seguridad. La mayoría expresa el deseo de ser cuidado y morir en casa. Pero cuando enferman de gravedad, quieren ser trasladados al hospital.
Se debe potenciar la planificación anticipada de los cuidados para satisfacer sus necesidades, a través de conversaciones repetidas centradas en los resultados y en los objetivos del paciente. Un sistema sanitario diseñado para el anciano muy mayor debe basarse en la flexibilidad y continuidad en los cuidados, de modo que favorezca la atención en el lugar elegido.
The preferences of the very elderly are not taken into account in healthcare planning. For this reason, a medical literature review was performed in order to fill the gap in appropriate information on this issue.
The majority of them think that they receive good healthcare. They favour building a trusting relationship, with the physician handling their decision-making. They also maximise their quality of life at the expense of quantity, and give great importance to comfort and safety. Most of them express the wish to be cared for and die at home. But when an acute event occurs, they want to be transferred to hospital.
More explicit communication must be encouraged between very elderly patients, providers, and families to meet their subjective needs, through on-going discussions, focused on expected outcomes and patient care goals. A healthcare system designed to look after them should be based on individual and flexible care, with coordination between healthcare services. Such a healthcare system could enable a growing number of them to die in their preferred conditions.
Cada vez es más evidente que atender al paciente anciano en función de sus preferencias mejora la calidad de la asistencia1, como un indicador de resultado útil en los cuidados paliativos2. Las personas mayores que al final de la vida las comparten con los familiares o profesionales sanitarios tienen menos ansiedad, más sensación de control y desarrollan más habilidad para influir en su cuidado médico3. Además, conocerlas ayudaría a desarrollar programas específicos que mejoren su ubicación al final de la vida4. También permitiría desarrollar modelos de atención centrados en las necesidades esenciales, específicas de nuestra condición de personas, especialmente en situación de vulnerabilidad (dignidad, espiritualidad, esperanza, autonomía y afecto)5. Sin embargo, a pesar de su trascendencia, las preferencias del anciano no se suelen contemplar, ni en su atención sanitaria ni en la planificación de servicios6,7. La información disponible es escasa, sobre todo en las personas muy mayores, habitualmente excluidas de los estudios de investigación8–10.
El objetivo de esta revisión es contribuir al conocimiento de las preferencias de estas personas sobre la atención sanitaria, con la aspiración de mejorar los resultados en salud y la planificación de los sistemas sanitarios, con su participación activa. La información se ha obtenido de los escasos estudios realizados exclusivamente en población muy anciana, así como de aquellos que incluyen a mayores de 85 años, mediante búsqueda bibliográfica en las bases de datos PubMed, Web of Science, CINAHL, Cochrane Library Plus e Índice Médico Español. Una de las aportaciones fundamentales de este trabajo es contribuir a aportar luz sobre un tema que no presenta estudios realizados en nuestro entorno.
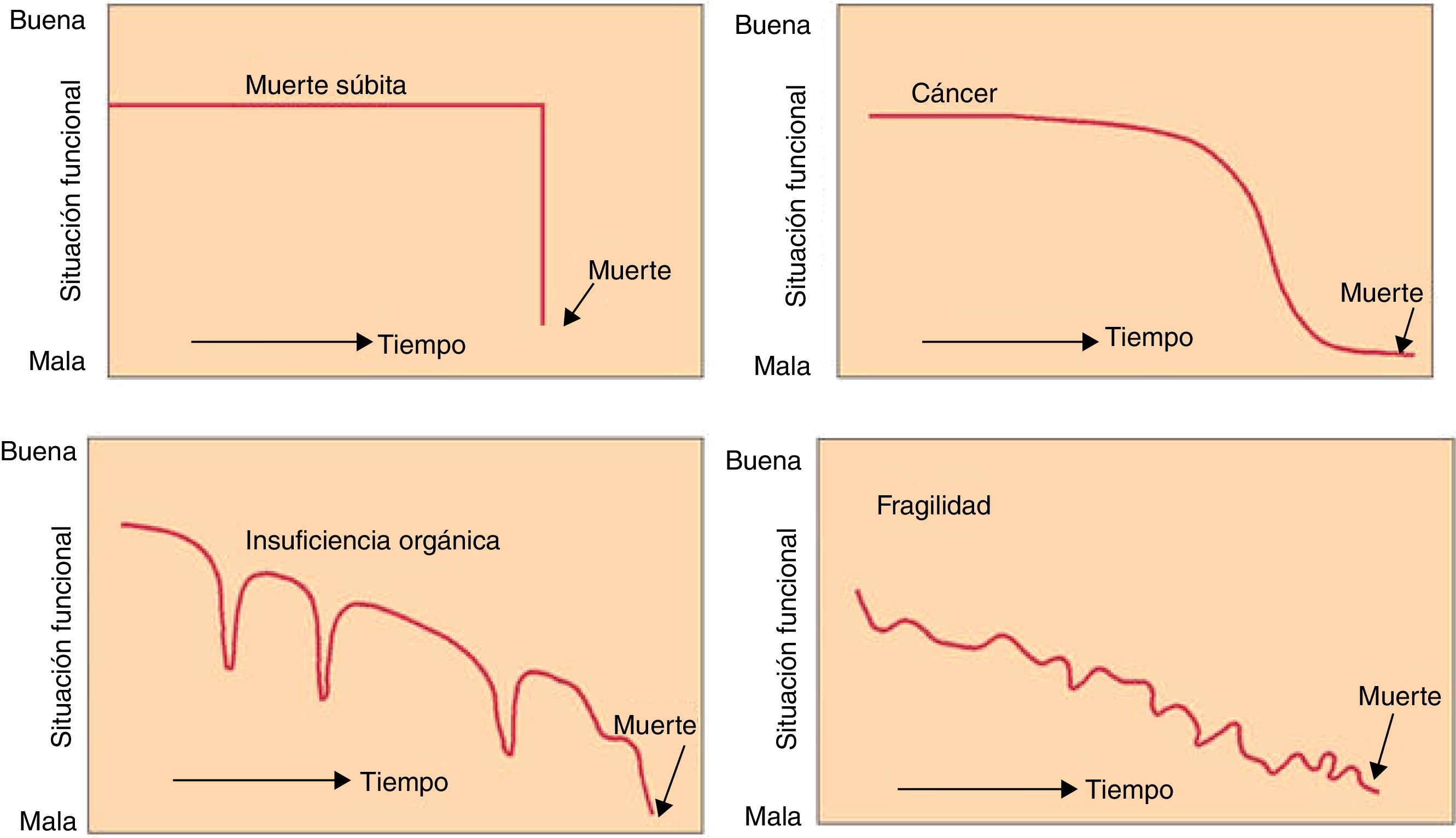
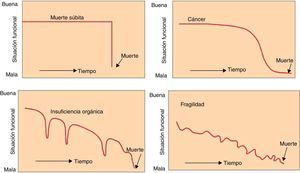
Dificultades en el reconocimiento de las preferenciasSegún las personas envejecen, aumenta el contacto con los profesionales sanitarios, lo que indica que al agravarse la enfermedad se incrementan los esfuerzos para buscar asistencia sanitaria11. Sin embargo, las conversaciones con ellos sobre la toma de decisiones al final de la vida se producen con poca frecuencia, antes y después de la hospitalización3,12,13. Una revisión sistemática reciente14 recoge que las barreras más importantes por parte del paciente para desarrollarlas son el rechazo de la familia, la expectativa pasiva de que otros decidirán por ellos, y la incertidumbre sobre el declinar futuro, basado en alguna de las trayectorias previsibles al final de la vida (fig. 1)15. Por otro lado, los profesionales sanitarios también muestran diferentes barreras para iniciar las conversaciones con sus pacientes, entre las que destacan el desconocimiento de la planificación anticipada de los cuidados, la escasez de tiempo, la carencia de habilidades de comunicación, los condicionamientos culturales, emocionales o ideológicos, o el miedo a crear un «duelo anticipatorio»16. Un argumento esgrimido para no explorar las preferencias de los ancianos es que es difícil obtener largas entrevistas en pacientes muy mayores17. Pero se ha observado que explorar temas relacionados con la muerte mediante entrevistas no es especialmente estresante, y puede ser incluso útil para muchos pacientes moribundos o sus cuidadores18.
Trayectorias de deterioro funcional al final de la vida en el anciano.
Publicada con permiso del editor. Fuente original: Martínez-Sellés M, Vidán MT, López-Palop R, Rexach L, Sánchez E, Datino T, et al., representación de los miembros del Grupo de Estudio «El anciano con cardiopatía terminal» de la Sección de Cardiología Geriátrica de la Sociedad Española de Cardiología. El anciano con cardiopatía terminal. Rev Esp Cardiol. 2009;62:409-21. Copyright© 2009 Sociedad Española de Cardiología. Publicado por Elsevier España, S.L. Todos los derechos reservados. Modificada de Lunney et al.15.
De todos modos, aunque exista, la comunicación médico-paciente es muchas veces ineficaz. Una proporción significativa de los ancianos no comprenden adecuadamente las opciones al final de la vida por un déficit sutil conocido como «analfabetismo en salud». Se define como la ausencia de habilidades (lectura básica, operaciones numéricas) requeridas para funcionar en el ambiente sanitario19. Es especialmente prevalente entre los varones mayores de 60 años con bajo nivel educativo, y provoca grandes dificultades para valorar los riesgos y beneficios del tratamiento. Se asocia a niveles de salud percibida más bajos, con peor control, por lo que utilizan con mayor frecuencia los servicios sanitarios y recurren menos a servicios preventivos.
Aun cuando los ancianos sienten que es importante compartir sus pensamientos sobre el final de la vida con sus familiares, tampoco lo hacen con frecuencia20. Pueden pensar que la familia no será capaz de enfrentarse a estas discusiones21, o bien algunas familias quieren evitar una previsible angustia para la persona mayor, mediante la «conspiración de silencio»22.
Valores en salud sobre los que se asientan sus preferenciasLas preferencias sobre la atención sanitaria descansan sobre valores y experiencias personales, que configuran la forma específica de entender el mundo de cada uno. La mayoría de los ancianos muy mayores a quienes se ha consultado saben explicitar sus valores en salud23. No hay motivos apriorísticos para dudar de su capacidad de elegir de forma autónoma, siempre que se cumplan una serie de elementos normativos, como el haber recibido información suficiente y comprensible, dentro de un proceso comunicativo continuo, en el que el paciente toma una decisión en un proceso libre, sin coacción ni manipulación24. Los valores que preconiza la persona muy mayor se resumen en la tabla 18,9,25–29.
Valores en salud de las personas muy mayores
| Control de síntomas y dolor (bienestar físico)25 |
| Mínima cantidad de dependencia física y mental9 |
| Sin sentimientos de ser una carga9 |
| Confianza y buena comunicación con el médico26 |
| Estar rodeado de familia y amigos27 |
| Conflictos personales y los negocios resueltos9 |
| Ser tratado como una «persona completa», completar el ciclo vital8 |
| Sensación de control sobre la toma de decisiones9,28 |
| Decisiones de acuerdo con las preferencias personales y de la familia25 |
| Conocimiento claro de la proximidad de la muerte29 |
| Poder preparar la muerte9 |
Estudios realizados en personas mayores de 85 años informan de que valoran su salud como buena o muy buena, a pesar de la alta prevalencia de enfermedad y discapacidad30. Rebajar las expectativas respecto a envejecer, y la espiritualidad, entendida como «la manera en que los individuos buscan y expresan significado y propósito, así como un estado de conexión con el momento, con uno mismo, con otros, con la naturaleza y con lo significativo o sagrado»5, ayudan al afrontamiento de la discapacidad en la vejez. Lo cual es esencial, porque les hace más proclives a realizar conductas preventivas, como hacerse un examen físico completo cada 3 años, practicar ejercicio y una dieta equilibrada, mantener el peso deseado, usar el cinturón de seguridad, limitar el consumo de alcohol y tabaco, y seguir las prescripciones terapéuticas31. En cambio, los pacientes con bajas expectativas sobre el envejecimiento pueden buscar menos atención sanitaria32. Los sentimientos de ser una carga para otros, igualmente, se han identificado como un factor relevante en la toma de decisiones clínicas, como la elección del lugar de fallecimiento o la aceptación del tratamiento9. En cualquier caso, la calidad de vida relacionada con la salud se reduce en el último año de vida en mayores de 75 años, sobre todo por el aumento de ingresos hospitalarios y el número de quejas somáticas33.
La proximidad temporal de la muerte hace de los ancianos un grupo con más conciencia de finitud10, con aceptación del final de la vida como algo inevitable9,13. La visión positiva del futuro inmediato tiene que ver con la vida del día a día, en el que no se debe planificar porque son «materias de dominio de Dios»13,34. En cambio, un motivo frecuente por el que rehúyen hablar sobre la muerte es el miedo a morir, por temor a recibir tratamientos que prolonguen la agonía, o a que se nieguen tratamientos de soporte por la edad8,35. Por otro lado, los sentimientos negativos asociados a la vejez facilitan que algunas personas mayores deseen la muerte, por el sufrimiento y la pérdida funcional que conlleva36.
La mayoría de las personas mayores reúnen un buen concepto de la atención que reciben, tanto de los profesionales como de las instituciones sanitarias37. Los mayores de 65 años expresan, además, niveles más elevados de satisfacción con los servicios sanitarios que los jóvenes, y no se observa que se vuelvan más críticos en las últimas décadas38. Es probable que se sientan «afortunados» con respecto a sus padres, porque tienen acceso a más tecnología que en épocas anteriores, con un trato mejor al que «merecen»34.
Preferencias en salud (tabla 2)3,39,40Intensidad del tratamientoSegún algunos estudios, la mayoría de los ancianos tomarían la decisión de seguir viviendo, incluso si tienen una enfermedad terminal u otra enfermedad crónica que reduzca su calidad de vida34,36,41. Los que prefieren mantener la vida a cualquier precio suelen ser personas de raza negra, de menor estatus socioeconómico y mayor religiosidad42. Igualmente, el declinar en la salud o el deterioro funcional pueden dirigir al paciente mayor a preferir tratamientos de soporte más invasivos43.
Preferencias en salud en las personas muy mayores
| Objetivos generales |
| Enfatizar la calidad sobre la prolongación de la vida |
| Objetivos específicos |
| Planificación anticipada de los cuidados |
| Órdenes de no reanimar |
| Uso de tratamientos de soporte vital: ventilación mecánica, sondas de alimentación, antibióticos, hemodiálisis |
| Control del dolor y sufrimiento físico, psicológico y espiritual |
| Dejar los asuntos familiares y económicos solucionados |
| Escenarios clínicos específicos que pueden modificar las preferencias de cuidados al final de la vida |
| Padecer intenso dolor a pesar de medicaciones |
| Estar conectado a un ventilador mecánico de por vida |
| Alimentarse con sondas de alimentación de por vida |
| Permanecer inconsciente o en coma de por vida |
| Permanecer confuso o desorientado de por vida |
| Otras preferencias |
| Lugar elegido para morir |
| Lugar elegido para ser tratado |
| Grado de implicación en la propia asistencia |
| Paternalismo |
| Deseo de información |
| Tener voz |
Son mayoritarios, por el contrario, los estudios que reflejan que los ancianos, en general, prefieren maximizar su calidad de vida frente a la cantidad, y evitar investigaciones o intervenciones invasivas7,13. Entendiendo la calidad de vida como una percepción multidimensional que cada individuo tiene de su posición en la vida en el contexto del sistema cultural y de valores en que vive y en relación con sus metas, expectativas, estándares y preocupaciones44. Las personas mayores a menudo priorizan la función y el bienestar sobre el tratamiento de la enfermedad y la prolongación de la vida1,4,13. Prefieren una muerte «natural» o «en paz», frente a morir «entre máquinas» o convertirse en un «vegetal». Elegirían prolongar sus vidas solo si perciben que su calidad de vida es adecuada21. En una cohorte de sujetos mayores de 80 años, la mayoría prefería medidas de bienestar al final de la vida, y morir en casa3. Pero cuando se les presentaban escenarios clínicos específicos, muchos sí que deseaban medidas de soporte vital (ventilación crónica o alimentación por sonda). La falta de conocimiento de intervenciones médicas específicas puede enturbiar la relación entre los objetivos del cuidado y las preferencias del paciente, porque los ancianos pueden adoptar decisiones terapéuticas basadas en asunciones incorrectas, sin relación con sus valores45.
De hecho, sus preferencias cambian cuando se les da información comprensible, o cuando empeora el estado funcional43. Los ancianos las identifican más con los resultados de las intervenciones que con los tratamientos en sí; los resultados son personales, como función física y cognitiva, productividad, o carga física o emocional de los seres queridos36. Aceptan mejor tratamientos más invasivos si el resultado esperado es el deseado, pero no los quieren si solo obtienen beneficios marginales45. Las intervenciones serán deseables si pueden devolver al paciente a su actividad vital más valorada36. Así, las discusiones paciente-médico que se centran en estados de salud aceptables y actividades vitales «valiosas» se ajustan más a los objetivos de cuidado de los ancianos1. Por lo tanto, nuestros esfuerzos como profesionales sanitarios deben ir dirigidos a clarificar los objetivos y necesidades, y traducirlos en beneficios de acuerdo a los valores del anciano muy mayor: recuperación funcional o cognitiva, reducción de la carga familiar, etc. En general, se observa que las opiniones cambian cuando dejan de ser hipotéticas46. Sabemos, además, que las preferencias en los ancianos son menos estables que las de otros grupos de población47. Por lo tanto, las conversaciones deben repetirse a lo largo del tiempo, para apreciar los cambios con las modificaciones en su salud u otras circunstancias.
Un estudio realizado en Escocia mediante entrevistas semiestructuradas a ancianos mayores de 80 años indica que prefieren servicios que incidan en la prevención terciaria48. Más que concentrarse en evitar riesgos, prefieren servicios sanitarios que atiendan problemas de salud ya establecidos, minimicen el deterioro y las complicaciones relacionadas con la edad. Lamentan también la falta de flexibilidad en la asistencia, con una predilección por la continuidad de los cuidados25.
Lugar de muerteTener la oportunidad de elegir dónde morir se acepta generalmente como parte integral de una «buena» muerte49. Numerosos estudios realizados sobre pacientes con enfermedades terminales documentan que la mayoría, del 50-90%, prefieren morir en casa si es posible50, con datos semejantes obtenidos en personas mayores9,20,51,52. El ideal de morir en casa se concreta en que es más «natural», y tiene un valor simbólico: sugiere presencia de seres queridos, independencia, familiaridad y provisión de recuerdos35,53.
Pero aproximadamente la mitad de las muertes en ancianos no se producen en el lugar preferido para morir22; muchos ancianos mueren en instituciones (60-90% en los países desarrollados)1,2,20,52. Los datos sobre las trayectorias del lugar de cuidados antes de morir en los ancianos son escasos, sobre todo en los muy viejos54. Pero aun así conocemos que en muchos casos el cuidado del anciano en su último año de vida consiste en movimiento entre niveles asistenciales según su condición se deteriora22,54, siendo trasladados de su casa al hospital inmediatamente antes de morir51.
La preferencia de morir en casa se hace menos pronunciada según se acerca la muerte50, de forma más prominente en los más mayores1,2. Los pacientes cambian de opinión como un mecanismo adaptativo, por aparición de síntomas estresantes, miedo, alteración de las relaciones padres-hijos, dudas sobre las habilidades en el cuidado de los familiares, o preocupación por ser una carga para la familia2,22,53,55. Los objetivos que persiguen los ancianos al elegir dónde quieren morir son fundamentalmente el bienestar y la seguridad17. Por lo tanto, no hay que fijarse tanto en el lugar físico, sino en el significado que quieran darle a su lugar de muerte. La provisión de cuidados paliativos en el domicilio, por ejemplo, incrementa las posibilidades de morir en casa56.
Lugar de tratamientoLas preferencias de los mayores sobre el lugar de tratamiento ideal en la enfermedad aguda tampoco son categóricas. Un mayor estatus socioeconómico, vivir con el cónyuge, la dependencia funcional y ser profundamente religioso, así como la aversión a las desventajas del hospital, se asocian con una preferencia de ser tratado en casa35,41,55. No obstante, los resultados derivados de una enfermedad grave influyen más en las preferencias de los ancianos sobre dónde ser tratados que los tratamientos empleados36. La preferencia por el lugar de cuidado dependerá de la disponibilidad de servicios para cubrir sus necesidades; el tratamiento en casa solo es una alternativa deseable si ofrece resultados similares a los de la hospitalización41.
Son varios los motivos por los cuales los ancianos son trasladados al hospital al final de la vida. Las personas mayores ven la institución sanitaria como el lugar de cuidado técnico especializado de alta calidad, donde se puede aliviar el dolor y otros síntomas, que no son manejables en el domicilio34,35. Proporciona una mayor sensación de seguridad, una mayor comodidad para la familia, y evita la dependencia de los hijos41,53,55. Por consiguiente, algunos ancianos piensan que evitar su ingreso en el hospital es una denegación del cuidado especializado35.
En conclusión, las personas muy mayores desean morir en su casa en una situación hipotética ideal, pero cuando la enfermedad se agudiza favorecen la opción del cuidado especializado. Pero no es el sitio elegido para morir. Suelen manifestar la esperanza de volver a casa, como lugar en el que tienen dispuestos sus raíces, sus posesiones y su enterramiento34. El lugar de tratamiento al final de la vida es menos importante que los aspectos de los que está compuesto el cuidado41.
Implicación en la propia asistenciaHay una impresión generalizada de que la participación del anciano en su atención sanitaria está más centrada en construir una relación clínica en el tiempo que en la toma de decisiones. Prefiere establecer una relación basada en valores como la confianza o la expresión de sentimientos26. Le interesa más el trato personal, el tiempo que se le dedica y la información que recibe, que el proceso de toma de decisiones37.
Muchos ancianos aprueban la actitud paternalista tradicional de los médicos, en la que el facultativo posee los conocimientos técnicos necesarios para procurar su curación, y el paciente debe acatar las decisiones terapéuticas sin discusión. Pero es probable que este hecho sea propio de la cohorte de ancianos actual, que pudiera modificarse en futuras generaciones, tendiendo a un modelo más participativo57. Se debe, pues, reflexionar con ellos para que elaboren una actitud crítica sobre sus propios valores.
Entre los ancianos que quieren implicarse en su tratamiento hay un amplio espectro, desde los que solamente quieren compartir información, hasta los que quieren involucrarse en sus decisiones terapéuticas28,58. Un estudio concluye que son los pacientes más mayores (mayores de 90 años) los que están más interesados en hacer planes porque su expectativa de vida es más limitada45. Por el contrario, otra revisión señaló que cuanto más jóvenes y mayor nivel educativo tienen los pacientes, más quieren intervenir en la toma de decisiones59. Al preguntar a ancianos que viven en domicilio, el 90% quería ejercer control sobre su propia muerte60.
Sin embargo, los ancianos no siempre quieren involucrarse en las decisiones sobre su tratamiento, porque les impone una sobrecarga emocional, o les resulta poco útil13,58,61. En un estudio poblacional británico, la mitad de los encuestados preferían hacer recaer sus decisiones clínicas sobre los médicos, y se constató que a mayor edad, era más frecuente delegar en ellos62. El problema es que los ancianos pueden contrapesar los beneficios y riesgos de los tratamientos de distinta forma a como lo hacen sus médicos, lo cual les lleva a un frecuente rechazo de los procedimientos diagnósticos y terapéuticos63.
No obstante, en general, sí quieren discutir los problemas relacionados con el final de la vida con sus profesionales sanitarios4,9,58,61, especialmente los ancianos muy mayores8. Desean información sobre los objetivos y los resultados del tratamiento, y poder discutirlo con su médico64. Probablemente quieren tener voz en los cuidados al final de su vida más que tener control sobre cada decisión sobre tratamientos de soporte65. La discrepancia entre la mayoría que quiere tener la oportunidad de discutir sus preferencias sobre el final de la vida y el escaso número de ancianos que lo realiza suscita dudas sobre si estos deseos se respetan14.
Propuestas de mejoraPlanificación anticipada de los cuidadosLas instrucciones previas, como expresión de la voluntad del anciano cuando esté incapacitado para comunicarla personalmente, se han mostrado difíciles de implementar66. Muchos pacientes mayores consideran que no es necesario registrar sus preferencias por escrito; supone depositar todo el peso de las decisiones en la familia, o bien las asocian con eutanasia9,46. En cambio, prefieren expresarlas verbalmente a los representantes que designen, para que sigan su propio juicio1,45,46. Aunque no está claro si las decisiones de los representantes son congruentes con los deseos del enfermo, porque no integran la perspectiva del paciente67.
Ante las insuficiencias de las instrucciones previas, es preferible implicarse en una planificación anticipada de los cuidados, definida como «el proceso de comunicación entre pacientes, sus cuidadores profesionales, sus familias, y seres queridos en lo referente al tipo de cuidados que serán considerados apropiados cuando el paciente no pueda tomar decisiones»68, para asegurar una atención sanitaria consistente con las preferencias del paciente, incluyendo múltiples conversaciones para identificar al representante en la toma de decisiones, explorar los valores individuales, traducirlos en planes de cuidados y redactar instrucciones previas69. Los documentos redactados por los ancianos no deben contener listas de intervenciones entre las que decidir en escenarios variados de enfermedad, sino que deben incluir su perspectiva de planificación para el final de la vida en relación con las actividades más valoradas o los «estados peor que la muerte»36,70. Hemos visto que las preferencias en salud son cambiantes según se acerca la muerte, con un patrón de cambio inconsistente con el tiempo71. Y sabemos que detectar cualquier cambio en los valores del paciente hace que las decisiones tiendan a estabilizarse43,47. Por consiguiente, conocer las preferencias del anciano se debe producir en el contexto de un proceso de deliberación continuado, en el que se revisen periódicamente las decisiones.
El lugar y el momento en que se inician las conversaciones sobre el final de la vida son importantes para el éxito de su desarrollo. Deben comenzar antes de que estén demasiado enfermos como para no poder expresar sus opiniones49, en fases iniciales de enfermedades médicas que incrementen el riesgo de morir10. Hay una creciente opinión de que estas discusiones se establecen mejor en el medio ambulatorio y/o rural72, dado que el médico de familia y la enfermera comunitaria recuerdan a los profesionales de cabecera tradicionales, imágenes cargadas de afecto y proximidad37,73.
Sistemas sanitarios adaptados a las personas muy mayoresTodo lo expuesto hasta el momento tiene sentido si permite mejorar la atención al anciano. Joanne Lynn propone que los sistemas sanitarios deben ser diseñados para adaptarse a la mayoría de los pacientes, de manera que todo debería funcionar bien porque se incorporan a un patrón prediseñado74. El grupo de pacientes muy ancianos seguirá en una elevada proporción la trayectoria de deterioro funcional prolongado con un lento declinar15, con una trayectoria de la discapacidad en los últimos años de vida difícil de predecir en función de la condición que conduce a la muerte75. Los sistemas sanitarios actuales, tal y como están diseñados, no están preparados para asumir una atención coordinada y continuada de pacientes muy complejos en crecimiento exponencial. Proporcionan niveles asistenciales fragmentados, relegan la discapacidad, toleran la yatrogenia, desoyen las opciones individuales y dan poco apoyo a los cuidadores76.
Planificar los cuidados en función de estas trayectorias puede ayudar a que más gente sea tratada o muera dónde y cómo quiera77. Comprender las preferencias de los pacientes ancianos sobre su atención sanitaria se hace imprescindible para proporcionar un cuidado centrado en la persona.
ConclusionesEs preciso potenciar una comunicación más fluida entre ancianos, sanitarios y familiares para satisfacer sus necesidades, a través de conversaciones repetidas centradas en los resultados esperados y en los objetivos del paciente, explotando los recursos disponibles para los pacientes muy mayores: valoración geriátrica integral, planificación anticipada de los cuidados y formación en las habilidades de comunicación de los profesionales sanitarios.
La atención al final de la vida comienza a integrarse como una exigencia de mínimos de calidad asistencial de las organizaciones sanitarias78. Pero para que así sea, los sistemas sanitarios deben estar diseñados para adaptarse a las características específicas del anciano muy mayor (tabla 3)34,79,80, de modo que un número mayor número de ancianos sean tratados y mueran en su lugar de preferencia.
Requerimientos de un sistema sanitario que satisfaga las necesidades del final de la vida del paciente muy mayor
| • Cuidados personalizados para satisfacer los objetivos y valores del paciente |
| • Actitud anticipatoria y preventiva de la incapacidad |
| • Predominio de la atención ambulatoria y/o mayor coordinación con atención primaria. Redirigir la asistencia hacia la atención domiciliaria |
| • Identificación precoz de ancianos frágiles con mayor riesgo de deterioro funcional |
| • Valoración integral por un equipo interdisciplinar |
| • Seguimiento por el mismo equipo interdisciplinar, responsable del plan de cuidados establecido |
| • Planificación precoz de los cuidados desde el inicio del ingreso hospitalario |
| • Rehabilitación precoz |
| • Continuidad y globalidad de los cuidados |
| • Coordinación estrecha entre distintos niveles asistenciales especializados en la atención geriátrica |
| • Mejor coordinación entre servicios sanitarios y sociales |
| • Flexibilidad para ajustar el cuidado a los recursos, a las necesidades cambiantes, a las preferencias del paciente y su familia |
| • Los cuidados deben orientarse en función de la gravedad de los síntomas, más que en función de la predicción del momento de la muerte |
| • Apoyo estrecho a cuidadores |
| • Formación de los profesionales encargados de la atención sanitaria al anciano en bioética y en medicina y enfermería geriátrica y paliativa |
El autor declara no tener ningún conflicto de intereses en relación con el artículo.
El autor quiere agradecer a los profesores Lydia Feito y Diego Gracia el apoyo proporcionado para realizar este trabajo.