Conocer la priorización por personas ≥ 70 años de una serie de componentes habituales en la valoración geriátrica integral (VGI) realizada en Atención Primaria (AP), según su percepción de la influencia en la salud.
MétodoEstudio transversal en AP mediante cuestionario a 109 personas, excluyendo a pacientes al final de la vida, o con alteración cognitiva, sensorial o psiquiátrica que dificultase su participación.
La variable principal fue una selección de 23 ítems del área físico/clínica, funcional, mental y sociofamiliar, habituales en una VGI en AP. Otras: edad, sexo, cuestionario VIDA de actividades instrumentales de la vida diaria, número de medicamentos, índice de comorbilidad de Charlson.
ResultadosMediana de edad 78 años, percentil 75 de 84; 64,2% mujeres. Cuatro personas (3,7%) tenían alterado el cuestionario VIDA (< 32 puntos). Mediana de 5 medicamentos habituales y 98 (90%) sin comorbilidad relevante según el Charlson. Sin diferencias estadísticamente significativas al contrastar sexo con edad, resultado del VIDA y número de medicamentos.
Los ítems mejor valorados según estadísticos de centralización fueron fumar y la memoria, y considerando la mejor puntuación (4-5 sobre 5): medicación adecuada (93,6% de los encuestados, IC del 95%, 87,3-96,8), condiciones de boca/dentadura (92,7%, IC del 95%, 86,2-96,2), estado de ánimo (91,7%, IC del 95%, 85,1-95,6), capacidad para realizar AVD (91,7%, IC del 95%, 85,1-95,6).
ConclusionesLos pacientes consideraban fumar, la memoria, la medicación adecuada, el estado de boca/dentadura y de ánimo, y las AVD como más influyentes en la salud. Ante la importancia de la participación de los pacientes en el contenido de la VGI y la escasez de estos trabajos, se hacen pertinentes nuevos estudios que profundicen este tema.
To know the prioritization by people aged ≥70 of a series of common components in the comprehensive geriatric assessment (CGA) in primary care (PC), according to the influence on health.
MethodCross-sectional descriptive study through questionnaire to 109 people, have been excluded those at the end of life or with cognitive, sensory or mental/psychiatric impairment that made collaboration difficult.
The main variable was a selection of 23 items of the physical/clinical, functional, mental and social/family, common components on a CGA in PC. Others: age, sex, VIDA questionnaire of instrumental activities of daily living (IADL), number of medications, and Charlson comorbidity index.
ResultsMedian age 78 years, 75 percentile of 84; 64.2% women. Four people (3.7%) had altered VIDA questionnaire (<32 points). Median of 5 chronic medications, and 98 (90%) comorbidity absence considering Charlson index. Without statistically significant differences contrasting gender with age, result in VIDA, nor number of chronic medications.
The best scored items according to centralization statistics were smoking and memory, and considering the best score (4–5 out of 5) of the Likert scale: proper medication (93.6% of the people surveyed, 95% CI: 87.3–96.8), mouth/teeth condition (92.7%, 95% CI: 86.2–96.2), mood (91.7%, 95% CI: 85.1–95.6), and capacity for ADL (91.7%, 95% CI:85.1–95.6).
ConclusionsSmoking, memory, proper medication, mouth/teeth condition, mood and ADL were considered as the most influential in health by patients. Because of the important of patient participation in the content of the CGA and the scarcity of these kind of studies, new studies that deepen this issue become relevant.
En España en 2020 la población de 65 o más años suponía el 19,3% del total y los octogenarios el 6,1%; asimismo, la esperanza de vida al nacer ha ido aumentado, siendo en 2019 de 86,2 años en mujeres y de 80,9 en hombres1. Sin embargo, a partir de los 65 años el periodo posterior a esta edad con una esperanza de vida saludable (que considera morbilidad crónica y salud autopercibida) es del 59% del total en hombres y del 48% en mujeres2. La proporción de personas mayores que más crece es aquella con edades más avanzadas, lo que se conoce como «envejecimiento del envejecimiento», siendo donde más incide la discapacidad. Todo ello lleva a la necesidad de adecuar los sistemas y las estrategias de atención sociosanitaria, que promuevan un envejecimiento activo y esperanza de vida en la vejez libre de discapacidad, como objetivo global en las políticas sanitarias3,4.
La situación funcional constituye el mejor indicador del estado de salud global de una persona mayor5 y, a su vez, principal enfoque para mantenerla, teniendo también por sí misma valor pronóstico6. La valoración geriátrica integral (VGI) que se compone de 4áreas básicas de valoración (clínico-biológica, funcional, mental y sociofamiliar), con su característica de evaluación, manejo e intervención multidimensional en personas mayores, orientada fundamentalmente a la funcionalidad, constituye una herramienta de valoración e intervención clínica fundamental en las personas mayores. Por ello, es ampliamente recomendada en muchas condiciones y estrategias de abordaje concernientes a las personas mayores también en Atención Primaria (AP), incluyendo actualmente la detección y manejo de la fragilidad3,6-9. Sin embargo, su implantación en este primer nivel asistencial es aún muy escasa, debido a una serie de inconvenientes, como son el tiempo que requiere, la necesidad de adiestramiento y la capacitación de los profesionales, y a que la evidencia de efectividad en este medio asistencial no es tan consistente10-12. Para mejorar su efectividad y eficiencia en la AP, se propone orientarla a enfermedades o síndromes geriátricos específicos10,11,13-15 y el desarrollo de herramientas breves muchas veces apoyadas por las TIC16,17. Los profesionales de enfermería y medicina de AP son clave en esta valoración, por su cariz preventivo y centrado en la funcionalidad y fragilidad.
Las estrategias sanitarias actuales cada vez dan más importancia a la participación activa de las personas y pacientes en las decisiones y estrategias sanitarias que les implican, con consecuencia en su propia salud18. Varios trabajos corroboran este aspecto obteniendo resultados positivos en cuanto a satisfacción y confianza del paciente, incremento de la calidad de vida, mejora de la comprensión y cumplimiento del tratamiento e intervenciones, mejor comunicación, planificación y, en definitiva, efectos positivos en el estado de salud y mayor confianza en los sistemas de salud19-21. Aun así, hasta la actualidad han sido escasos los estudios con herramientas e intervenciones que han considerado las prioridades de los pacientes concernientes a su salud, y que las hayan contrastado con las de los profesionales sanitarios que las elaboran, menos aun específicamente en los componentes habitualmente incluidos en una VGI17.
La realización de este estudio se llevó a cabo inicial y previamente a la determinación de ítems que finalmente contendría la herramienta de valoración multidimensional, tipo VGI, VALINTAN22 (www.valintan.com), en el proyecto global de creación y validación de la misma. VALINTAN se planteó en consonancia con las estrategias y directrices principales enfocadas a la funcionalidad y fragilidad, que consideran la edad de 70 o más años como prioritaria por ser a partir de la cual cuando aparece más frecuentemente la discapacidad3,4,7-9. Con la intención de contribuir a mejorar la factibilidad e implementación de la VGI en AP; que fuera breve y sencilla, facilitada por la informatización, y centrada en la funcionalidad y en diagnósticos predefinidos, que se asociaran con intervenciones efectivas, que apenas requiriese adiestramiento y que considerase en su contenido las percepciones y necesidades de las personas mayores. Es por esta última característica por la que se planteó el presente trabajo de investigación, incluido en este proceso de creación inicial de la herramienta VALINTAN, aunque previo a la determinación de los ítems que contendría finalmente la herramienta. Se partió de una selección previa de una serie de componentes-ítems que más frecuentemente se integran una VGI realizada en AP6,7,23,24.
El objetivo de estudio era conocer la importancia y la priorización por personas de 70 o más años, según su percepción en la influencia en la salud, de una serie de componentes que frecuentemente se incluyen en las áreas físico-clínica, funcional, mental y sociofamiliar de la VGI realizada en AP.
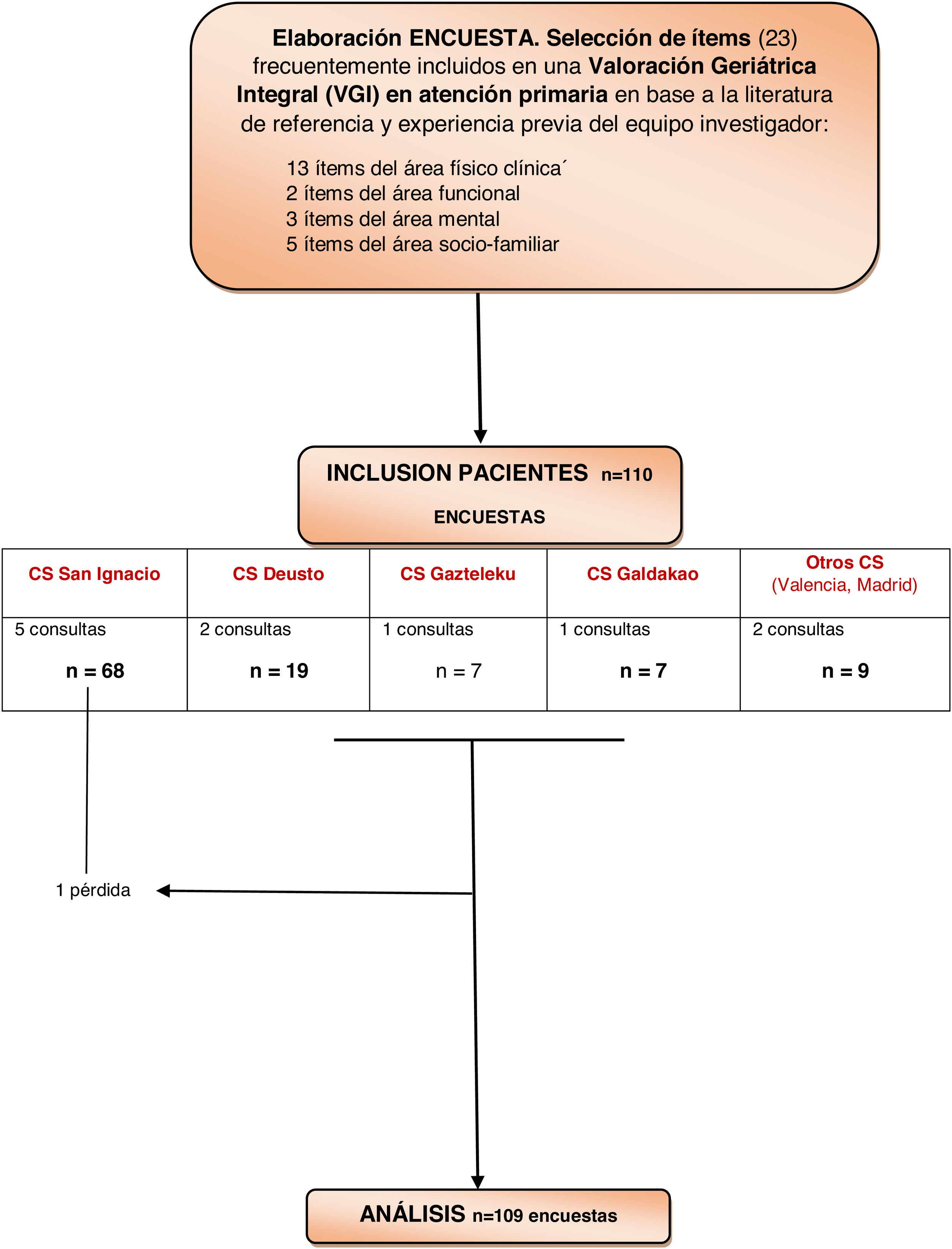
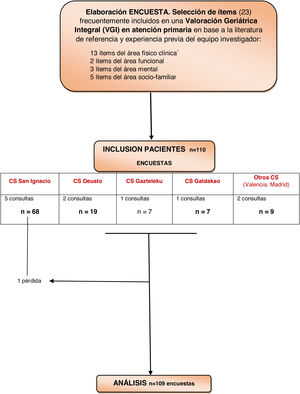
MétodoDiseño. Estudio descriptivo transversal mediante cuestionario, realizado durante los meses de mayo a junio del 2019. La figura 1 muestra el diseño y fases del estudio.
Ámbito de AP. Se desarrolló en 11 cupos pertenecientes a 3centros de salud (CS) urbanos docentes en Medicina Familiar y Comunitaria de la Organización Sanitaria Integrada (OSI) Bilbao-Basurto (CS San Ignacio, Deusto y Gazteleku), y otro de la OSI Barrualde-Galdakao (CS Galdakao), que accedieron a participar una vez presentado el proyecto en los mismos; también participaron 2 cupos médicos de Valencia y Madrid. Son CS que abarcan una gran población, cada uno de ellos con 14 a 17 cupos de AP. En análisis previos y de la propia organización se comprobó que estos centros docentes tienen un similar porcentaje de personas de 65 o más años que la media de las OSI implicadas (24%) y que sus resultados en la evaluación de los contratos-programa tampoco diferían ostensiblemente del resto de centros de su organización.
La población de estudio de referencia era las personas de 70 o más años que acudiesen a consulta médica y no tuvieran criterios de exclusión (descartados con base en la información contenida en la historia clínica electrónica y el conocimiento previo del profesional): institucionalizados o que fuesen pacientes domiciliarios, déficit cognitivo establecido, alteración sensorial (auditiva o visual) importante, enfermedad mental o psiquiátrica que dificultase la colaboración, y pacientes al final de la vida (expectativa de vida menor de 6 meses).
Se hizo una estimación del tamaño muestral para estudio descriptivo, con precisión del 10%, y suponiendo una probabilidad de incertidumbre del 50% por la diversidad de ítems que componían el cuestionario y falta de datos de referencia al respecto; teniendo en cuenta una población ≥ 70 años en Bizkaia de 190.000 personas. Se requerían 96 personas a encuestar, cifra que se incrementó un 10% en previsión de posibles pérdidas, quedando la cifra final en un mínimo de 107 personas a incluir.
Mediante muestreo de conveniencia se estableció captar consecutivamente en cada uno de los 11 cupos, durante 2días seguidos (que se determinaban una semana antes para evitar un sesgo de selección), todos los pacientes que acudiesen a consulta y cumpliesen las condiciones de inclusión, o hasta llegar a un máximo de 10 pacientes en cada uno de ellos. Se indicó a los cupos de Valencia y Madrid que siguiendo los mismos criterios aportasen algunos pacientes y colaboraron con 9 personas.
Para asegurar la confidencialidad se codificó la identificación del paciente y todos ellos recibieron una hoja de información al paciente y firmaron el consentimiento informado. El estudio contaba con la aprobación del Comité de Ética e Investigaciones Científicas de referencia (del hospital de Basurto, 16 de julio del 2018).
Las variables de estudio fueron:
- –
Sociodemográficas (edad, sexo).
- –
Veintitrésítems/componentes más frecuentemente incluidos en la VGI realizada en AP como variable principal de estudio. Se seleccionó, con base en la bibliografía6,7,23,24 y experiencia y estudios propios previos del equipo investigador, una serie de ítems que más frecuentemente se incluyen en una VGI en AP (tabla 1). Se recogieron en formato cuestionario, desordenándolos para evitar sesgos y pertenecían a cada una de las 4áreas clásicas de una VGI: físico-clínica, funcional, mental y sociofamiliar. Tenían que contestar a cada uno de ellos, mediante una escala de Likert, a la frase «Indique el grado de importancia que da, marcando del 1 al 5, a los siguientes aspectos en cuanto a la influencia que tienen en el estado de salud de una persona mayor, siendo el 1 que no influye nada y el 5 que influye mucho». También se añadió la pregunta abierta «Si tiene usted enfermedades, ¿cuál considera que es la que más influye en su salud?».
Tabla 1.Selección de ítems/componentes que más frecuentemente se incluyen en la valoración geriátrica integral (VGI) realizada en Atención Primaria, tal como se enunciaban en el cuestionario
Ítems de la VGI Área físico-clínica Edad que se tiene, enfermedades que se tienen, hacer una dieta correcta y adecuada, cómo se duerme y descansa, fumar, beber en exceso, cómo se ve (visión), como se oye (audición), vacunarse de gripe/tétanos/neumococo (neumonía), buen estado e higiene de la boca y la dentadura, tener caídas, tener pérdidas de orina (incontinencia urinaria), tomar adecuadamente los medicamentos Área funcional Capacidad para realizar actividades básicas (ABVD) (alimentarse, bañarse o asearse, vestirse, moverse por casa, etc.) e instrumentales (AIVD) (uso de transporte público, realizar compras, tareas domésticas, manejar el teléfono/dinero, etc.) de la vida diaria, sin necesidad de ayuda Área mental Estado de la memoria, estado de ánimo, tener ansiedad y nervios Área sociofamiliar Tener un familiar o persona de referencia si se necesita ayuda por motivos de salud o de otro tipo, convivir con familiares u otras personas en el domicilio familiar, tener amigos y relacionarse con otras personas, condiciones de seguridad y accesibilidad en el domicilio, tener una persona externa para ayuda en las tareas de casa u otras habituales o acompañamiento - –
Cuestionario VIDA de valoración de actividades instrumentales de la vida diaria (AIVD) en personas mayores, considerando su puntuación sumativa (de 10 a 38 puntos) y si estaba alterado (< 32 puntos) o no, validado en nuestro medio (https://iakimar.wixsite.com/website).
- –
Número de medicamentos habituales (crónicos y a demanda).
- –
Versión breve del índice de Charlson, que considera ausencia de comorbilidad si puntúa 0 o 1, baja si puntúa con 2 y alta comorbilidad si puntúa de 3 a 8 de las siguientes condiciones: enfermedad vascular cerebral, diabetes, enfermedad pulmonar obstructiva crónica, insuficiencia cardiaca/cardiopatía isquémica, demencia, enfermedad arterial periférica, insuficiencia renal crónica o cáncer25.
Las fuentes de información fueron las respuestas del propio cuestionario y los datos contenidos en la historia clínica informatizada de los pacientes a las que accedían sus médicos o enfermeras.
Análisis estadísticoSe realizó un análisis univariado con porcentajes y estadísticos de centralización —media, mediana— y dispersión —recorrido intercuartílico (RIC)— o percentil 75 (P75), empleando la prueba de Kolmogórov-Smirnov para determinar si la variable seguía una distribución normal, cuando fuera necesario. En la descripción de la muestra se hizo inferencia poblacional, mediante el intervalo de confianza del 95% (IC del 95%) de las principales variables descriptivas.
En el análisis de las contestaciones a los ítems del cuestionario (escala de Likert de 5 puntos), además de emplear la mediana y RIC, se utilizó también la media (X˙) para aumentar el rango de discriminación numérica, máxime al darse una tendencia a puntuar con los valores más altos; se analizó también el resultado como variable dicotómica, considerando valoración positiva si contestaban con la puntuación 4 o 5 y neutra/negativa cuando esta era inferior.
Para el análisis bivariado, comparando variables según sexo y polifarmacia, se utilizó la prueba U de Mann-Whitney como no paramétrica para las cuantitativas o la prueba de la chi al cuadrado para las cualitativas.
Para la descarga y análisis de los datos se empleó el software IBM SPSS Statistics 25 (IBM Corp., Armonk, NY, EE. UU.).
ResultadosCompletaron el cuestionario 109 personas, habiendo tenido una pérdida por no entregarlo. La mediana de edad fue de 78 años y fueron mujeres el 64,2% mujeres.
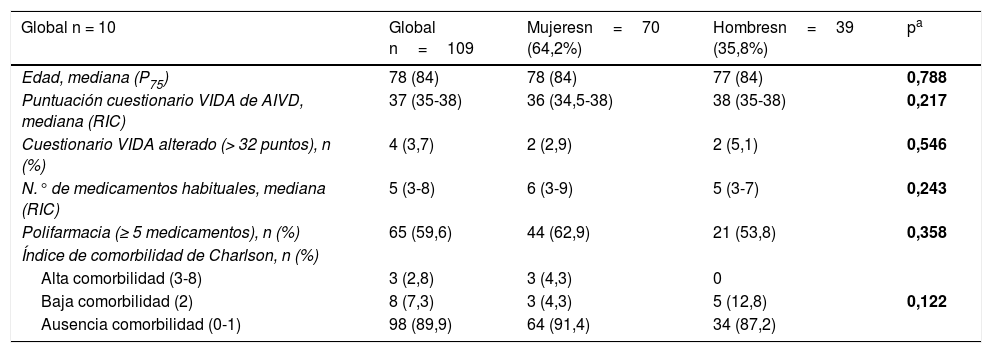
La mediana en el cuestionario VIDA fue de 37 puntos, presentando un 3,7% una alteración en el mismo (< 32 puntos) y de 5 en cuanto al número de medicamentos habituales. Según el índice de Charlson, un 90% tenía ausencia de comorbilidad (0-1 puntos) y baja un 7% (2 puntos). La tabla 2 recoge las principales variables descriptivas de la muestra y la comparación de las mismas según sexo, no encontrándose diferencias estadísticamente significativas.
Variables descriptivas de la muestra y comparación de las mismas según sexo
| Global n = 10 | Global n=109 | Mujeresn=70 (64,2%) | Hombresn=39 (35,8%) | pa |
|---|---|---|---|---|
| Edad, mediana (P75) | 78 (84) | 78 (84) | 77 (84) | 0,788 |
| Puntuación cuestionario VIDA de AIVD, mediana (RIC) | 37 (35-38) | 36 (34,5-38) | 38 (35-38) | 0,217 |
| Cuestionario VIDA alterado (> 32 puntos), n (%) | 4 (3,7) | 2 (2,9) | 2 (5,1) | 0,546 |
| N.° de medicamentos habituales, mediana (RIC) | 5 (3-8) | 6 (3-9) | 5 (3-7) | 0,243 |
| Polifarmacia (≥ 5 medicamentos), n (%) | 65 (59,6) | 44 (62,9) | 21 (53,8) | 0,358 |
| Índice de comorbilidad de Charlson, n (%) | ||||
| Alta comorbilidad (3-8) | 3 (2,8) | 3 (4,3) | 0 | |
| Baja comorbilidad (2) | 8 (7,3) | 3 (4,3) | 5 (12,8) | 0,122 |
| Ausencia comorbilidad (0-1) | 98 (89,9) | 64 (91,4) | 34 (87,2) |
AIVD: actividades instrumentales de la vida diaria; P75: percentil 75; RIC: recorrido intercuartílico.
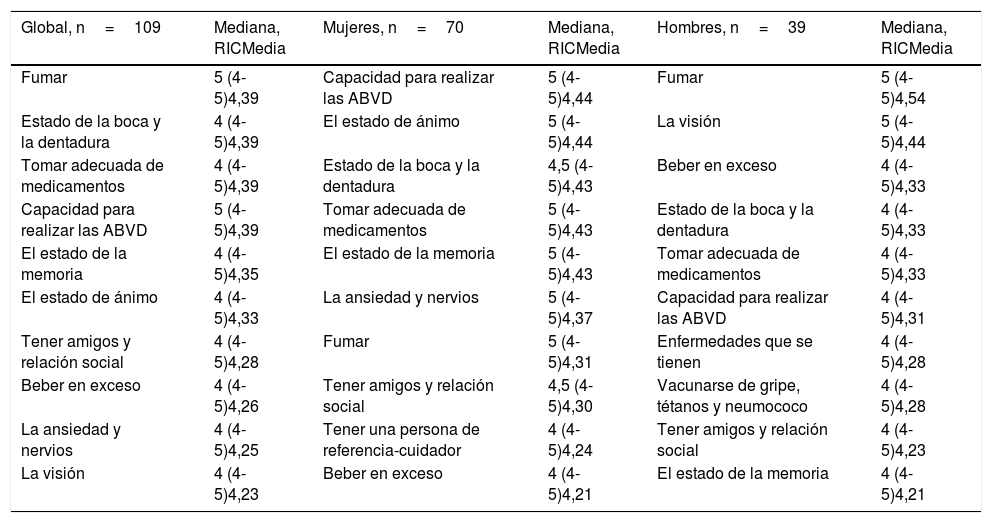
Los aspectos con mejor valoración positiva (4 o 5 en la escala de Likert) por número de personas fueron: tomar adecuadamente los medicamentos (102 personas; 93,6% del total, IC del 95%, 87,3-96,8), estado de la boca y la dentadura (101; 92,7%, IC del 95%, 86,2-96,2), estado de ánimo (100; 91,7%, IC del 95%, 85,1-95,6) y capacidad para realizar las actividades básicas de la vida diaria (ABVD) (100; 91,7%, IC del 95%, 85,1-95,6).
Si clasificamos teniendo en cuenta la media y mediana de las respuestas, aparecen como más valorados los mismos aspectos más el fumar, como se indica en la tabla 3, que muestra los 10 ítems/componentes del cuestionario (VGI) considerados con mayor influencia en la salud en conjunto y por sexo.
Los 10 ítems/componentes de la VGI mejor puntuados por los encuestados
| Global, n=109 | Mediana, RICMedia | Mujeres, n=70 | Mediana, RICMedia | Hombres, n=39 | Mediana, RICMedia |
|---|---|---|---|---|---|
| Fumar | 5 (4-5)4,39 | Capacidad para realizar las ABVD | 5 (4-5)4,44 | Fumar | 5 (4-5)4,54 |
| Estado de la boca y la dentadura | 4 (4-5)4,39 | El estado de ánimo | 5 (4-5)4,44 | La visión | 5 (4-5)4,44 |
| Tomar adecuada de medicamentos | 4 (4-5)4,39 | Estado de la boca y la dentadura | 4,5 (4-5)4,43 | Beber en exceso | 4 (4-5)4,33 |
| Capacidad para realizar las ABVD | 5 (4-5)4,39 | Tomar adecuada de medicamentos | 5 (4-5)4,43 | Estado de la boca y la dentadura | 4 (4-5)4,33 |
| El estado de la memoria | 4 (4-5)4,35 | El estado de la memoria | 5 (4-5)4,43 | Tomar adecuada de medicamentos | 4 (4-5)4,33 |
| El estado de ánimo | 4 (4-5)4,33 | La ansiedad y nervios | 5 (4-5)4,37 | Capacidad para realizar las ABVD | 4 (4-5)4,31 |
| Tener amigos y relación social | 4 (4-5)4,28 | Fumar | 5 (4-5)4,31 | Enfermedades que se tienen | 4 (4-5)4,28 |
| Beber en exceso | 4 (4-5)4,26 | Tener amigos y relación social | 4,5 (4-5)4,30 | Vacunarse de gripe, tétanos y neumococo | 4 (4-5)4,28 |
| La ansiedad y nervios | 4 (4-5)4,25 | Tener una persona de referencia-cuidador | 4 (4-5)4,24 | Tener amigos y relación social | 4 (4-5)4,23 |
| La visión | 4 (4-5)4,23 | Beber en exceso | 4 (4-5)4,21 | El estado de la memoria | 4 (4-5)4,21 |
ABVD: actividades básicas de la vida diaria; RIC: recorrido intercuartílico.
Considerando el valor de la media (X˙), los ítems con valores más bajos en las contestaciones en global fueron: cómo se duerme y descansa (X˙ 1,83), la edad (3,70), las condiciones de seguridad y accesibilidad del domicilio (3,83), la incontinencia urinaria (3,85) y tener ayuda en las tareas de casa (3,86).
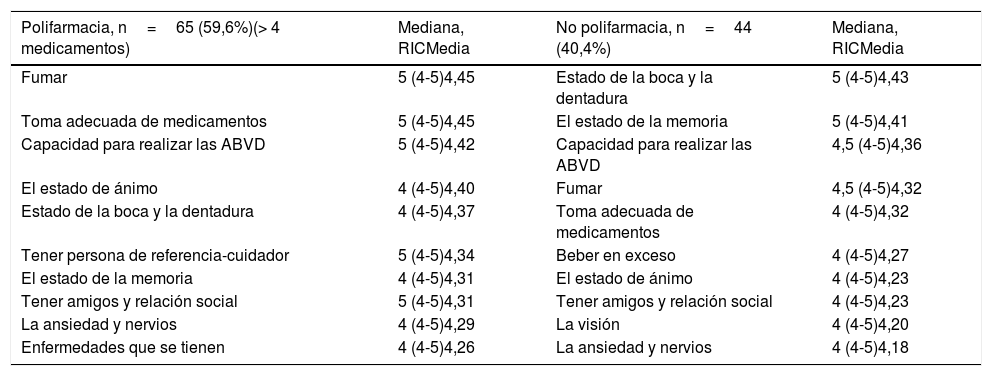
En la tabla 4 se muestran los ítems mejor puntuados según tuvieran o no polifarmacia (toma de 5 o más medicaciones habituales) los encuestados, reflejo en alguna medida de su carga de comorbilidad.
Los 10 ítems/componentes del cuestionario (VGI) mejor puntuados por los encuestados, considerando la existencia o no de polifarmacia
| Polifarmacia, n=65 (59,6%)(> 4 medicamentos) | Mediana, RICMedia | No polifarmacia, n=44 (40,4%) | Mediana, RICMedia |
|---|---|---|---|
| Fumar | 5 (4-5)4,45 | Estado de la boca y la dentadura | 5 (4-5)4,43 |
| Toma adecuada de medicamentos | 5 (4-5)4,45 | El estado de la memoria | 5 (4-5)4,41 |
| Capacidad para realizar las ABVD | 5 (4-5)4,42 | Capacidad para realizar las ABVD | 4,5 (4-5)4,36 |
| El estado de ánimo | 4 (4-5)4,40 | Fumar | 4,5 (4-5)4,32 |
| Estado de la boca y la dentadura | 4 (4-5)4,37 | Toma adecuada de medicamentos | 4 (4-5)4,32 |
| Tener persona de referencia-cuidador | 5 (4-5)4,34 | Beber en exceso | 4 (4-5)4,27 |
| El estado de la memoria | 4 (4-5)4,31 | El estado de ánimo | 4 (4-5)4,23 |
| Tener amigos y relación social | 5 (4-5)4,31 | Tener amigos y relación social | 4 (4-5)4,23 |
| La ansiedad y nervios | 4 (4-5)4,29 | La visión | 4 (4-5)4,20 |
| Enfermedades que se tienen | 4 (4-5)4,26 | La ansiedad y nervios | 4 (4-5)4,18 |
ABVD: actividades básicas de la vida diaria: RIC: recorrido intercuartílico.
De las 63 personas que contestaron a la pregunta «Si tiene usted enfermedades, ¿cuál considera que más influye en su salud», 20 (31,7%) contestaron que las enfermedades osteoarticulares y reumáticas, 8 (12,7%) la enfermedad cardiovascular, 5 (7,9%) la enfermedad pulmonar crónica, 2 (3,2%) la diabetes y otros 2 el cáncer; el resto se distribuía en enfermedades o condiciones con solo una respuesta.
DiscusiónAunque la mediana de edad de la muestra de 109 personas que contestaron el cuestionario era elevada, de 78 años, en conjunto tenían buena funcionalidad (mediana del cuestionario VIDA de 37 puntos) y sin una comorbilidad relevante (considerando el índice de Charlson, solo un 3% tenía comorbilidad importante). Aun así, pensamos que reflejan bien la situación funcional y de salud de las personas de su franja de edad y con sus criterios de inclusión (autonomía para poder acudir al CS), y con el retraso progresivo poblacional de vida en buena salud y capacidad funcional que parece estar dándose desde hace varias décadas. Los resultados obtenidos son muy relevantes por cuanto, si se consideran, pueden suponer una participación activa de los propios pacientes en las estrategias sanitarias que les afectan (en este caso la VGI). En el estudio de creación y validación de la herramienta VALINTAN, este estudio precedente ayudó a la estimación del contenido definitivo de la misma, proceso que se realizó tras finalizar este previo.
Los aspectos de la VGI más valorados y que, por tanto, consideraban que más influían en la salud fueron: fumar, el estado de la boca y la dentadura, la toma adecuada de la medicación, la capacidad para realizar ABVD, el estado de la memoria y del ánimo. Las mujeres daban más importancia a la capacidad para realizar las ABVD y al estado de ánimo, mientras que los hombres lo hacían a fumar y al estado de la visión. En las personas con polifarmacia, asociada en general a la comorbilidad y a la mayor intensidad de esta, los aspectos que más valoraban en referencia a la influencia en la salud fueron el fumar, la toma adecuada de medicación y la capacidad para realizar las ABVD de forma autónoma. Aunque las personas sin polifarmacia también valoraban como importante la capacidad para realizar ABVD y fumar, lo más importante para ellos era el estado de la boca y la dentadura, y la memoria.
En consonancia con la principal causa de discapacidad según la Encuesta Nacional de Salud (ENS)26, las personas mayores valoraban que la enfermedad que más influía en su salud eran las enfermedades osteoarticulares (primera causa de discapacidad según la ENS, y a más distancia la enfermedad cardiaca o vascular y la pulmonar crónica). En el estudio de Piccoliori et al.27, el dolor articular, asociado a procesos osteoarticulares de origen principalmente degenerativo, se consideraba importante para la salud por un 19,6% de las personas encuestadas.
No ha sido fácil comparar nuestros resultados con los de otros estudios que hayan explorado contenido similar, abordando la importancia que dan las personas mayores a diferentes aspectos, y específicamente componentes de una VGI estándar, que más influyen en la salud. En primer lugar, por la escasez de estos estudios y, en segundo lugar, por los diferentes aspectos evaluados. En el estudio de Piccoliori et al.27 los problemas incluidos en una VGI considerados más relevantes para la salud por los pacientes fueron: los problemas sociales (considerados importantes por un 52,5% de los encuestados), el mal estado de la dentadura (44,3%), los problemas y las condiciones de la vivienda (48,2%) o tener dificultad para dormir (41,1%). En este estudio26 se constataba la discrepancia entre el criterio de los profesionales y los pacientes al valorar estos aspectos de la VGI, coincidiendo solo en un 24% de los problemas considerados; los pacientes daban más importancia que los médicos a los problemas dentales, del sueño, del ánimo, articulares, sociales y a la incontinencia. En el estudio de Voigt et al.28, los ítems más valorados en cuanto a influencia en la salud fueron el estado de ánimo, los problemas funcionales para realizar las ABVD y el ambiente social. Por el contrario, la medicación y la inmunización fueron valoradas como los ítems que menos influían en la salud28. En otro estudio realizado en Alemania17 para elaborar la herramienta breve de VGI (MAGIC) en AP, en una primera fase seleccionaron los ítems habituales en una VGI mejor puntuados por los pacientes, siendo estos: la disminución en la capacidad en ABVD y AIVD, ser cuidador de otra persona, tener disnea, dolor, claudicación, mareo, dificultad para dormir, pérdida de peso, caídas, incontinencia urinaria, estreñimiento e incontinencia fecal, problemas de visión y audición, ansiedad y depresión, falta de vacunaciones, realizar mal el test del reloj o problemas en los pies.
En conjunto, se aprecia coincidencia en algunos de los aspectos valorados como más influyentes en la salud, como son la capacidad funcional, el estado de ánimo o de la visión. Sin embargo, son más los componentes resaltados en unos estudios y no en otros, reflejando probablemente diferentes realidades sociales o ítems valorados en cada uno de ellos. Traducen una dificultad en la comparación27,29 y la obtención de herramientas definidas de valoración multidimensional en personas mayores, que consideren la participación de los propios pacientes, lo que llevaría a un aumento del cumplimiento y adherencia terapéutica. Consolidar y avanzar en este camino seguramente repercutirá en la labor de los profesionales de la AP, y en la factibilidad e implantación de la VGI en este medio asistencial como método de valoración en muchas situaciones de la atención las personas mayores.
El buen estado de salud de las personas incluidas en el estudio, en cuanto a buena funcionalidad (cuestionario VIDA) y baja comorbilidad (índice de Charlson), puede suponer la principal limitación para generalizar los resultados. Aunque pudo deberse a restrictivos criterios de inclusión (que pudieran a acudir a la consulta), está en consonancia con que la mayoría de las personas mayores en la comunidad están en buena condición de salud y funcionalidad30. También se excluyó a pacientes institucionalizados y que requiriesen atención domiciliaria, siendo importante incluir en el futuro estos colectivos de personas mayores, que también se benefician de una valoración multidimensional.
Las diferencias con los escasos trabajos similares abren una vía para profundizar en el diseño de una VGI centrada también en la consideración de los pacientes; siendo muy relevante no solo considerarlos en el contenido de la valoración, sino también en las intervenciones y planes de cuidados31. Ello contribuirá a aumentar su efectividad y su uso profesional, especialmente en AP.
ConclusionesLos pacientes dan más importancia a determinados componentes habitualmente incluidos en la VGI estándar realizada en AP, en cuanto a la percepción de la influencia en la salud, como son el fumar, la memoria, la toma adecuada de medicación, el estado de la boca y la dentadura, el ánimo y la capacidad para realizar AVD de forma autónoma. Considerar el punto de vista de los propios pacientes y hacerles partícipes en las estrategias sanitarias que les afectan es importante. La escasez y las diferencias en el diseño entre trabajos que abordan esta consideración en la composición de la VGI hacen pertinente la realización de nuevos estudios que profundicen este tema. Siendo muy interesante implicar a los pacientes no solo en la propia valoración, sino también en las intervenciones que se derivan de la misma.
FinanciaciónEl proyecto cuenta con una de las ayudas a la investigación del Departamento de Salud del Gobierno Vasco (expediente 2018111088).
Conflicto de interesesNinguno en la presente investigación. Aunque los autores somos los promotores y creadores de la herramienta VALINTAN, no existe ánimo de lucro en la misma, y tiene varias financiaciones tras convocatoria competitiva y por tanto evaluación externa; ninguno de los investigadores tiene relación con la empresa encargada del desarrollo informático de la herramienta.
A los pacientes y profesionales de los centros de salud participantes por su desinteresada colaboración. A Xabier Marichalar, director del TFG, por la ayuda en la elaboración del protocolo de estudio.