El descubrimiento de las neuronas espejo da una perspectiva nueva a la rehabilitación neurológica: se postula que la activación de las neuronas espejo en el hemisferio contralateral a una extremidad amputada reduce la actividad de los sistemas que perciben el dolor protopático y permite la reorganización de la corteza somatosensorial. Esta hipótesis abre la posibilidad de considerar el tratamiento espejo no solo como técnica analgésica, sino también como instrumento para una rehabilitación funcional integral en pacientes geriátricos con amputación de miembro inferior. Presentamos los resultados de la aplicación de dicho tratamiento a 3 pacientes ancianos con dolor de miembro fantasma tras la amputación reciente de una pierna.
The clinical use of mirror visual feedback was initially introduced to alleviate phantom pain by restoring motor function through plastic changes in the human primary motor cortex. It is a promising novel technique that gives a new perspective to neurological rehabilitation. Using this therapy, the mirror neuron system is activated and decrease the activity of those systems that perceive protopathic pain, making somatosensory cortex reorganization possible. This paper reports the results of the mirror therapy in three patients with phantom limb pain after recent lower limb amputation, showing its analgesic effects and its benefits as a comprehensive rehabilitation instrument for lower limb amputee geriatric patients.
Las investigaciones de Giacomo Rizzolatti y su equipo permitieron la identificación de un grupo de neuronas con propiedades motoras y sensoriales en el área F5 de la corteza premotora del macaco, de características parecidas al área de Broca del cerebro humano, que reaccionaban ante la observación de una acción realizada por otro macaco o por una persona1. Estudios de neuroimagen funcional2,3 han permitido demostrar que este tipo de neuronas existe también en los humanos: hablaríamos del sistema espejo parietofrontal, localizado en el lóbulo parietal inferior, córtex ventral premotor y parte caudal del giro frontal inferior, y del sistema espejo límbico, localizado en la ínsula y córtex mesial anterior4.
Las «neuronas espejo» se activan cuando realizamos una acción en primera persona o cuando la vemos realizada por otros, permiten al cerebro correlacionar los movimientos observados con los nuestros y reconocer así su significado: por eso entendemos qué están haciendo los demás sin pararnos a razonar, basándonos únicamente en nuestras propias competencias motoras5,6.
Este descubrimiento ha permitido elaborar teorías sobre el aprendizaje por imitación, la empatía emocional y las relaciones sociales, e incluso sobre la etiopatogenia de algunas enfermedades: los déficit funcionales del autismo –ausencia de empatía emocional, dificultad para imitar y para entender las intenciones del otro– serían un desorden del sistema espejo7, la afectación no motora de la enfermedad de Parkinson8 se relacionaría con la implicación de los ganglios basales en los circuitos de neuronas espejo. En la última década se ha avanzado asimismo en la aplicación de las redes de neuronas espejo a la clínica, especialmente en la rehabilitación motora después de un ictus9,10, el tratamiento de la distrofia simpático refleja y el dolor del miembro fantasma11–16, la comunicación en el autismo17 e incluso en trastornos psiquiátricos como la esquizofrenia18. Parece, en todos los casos, que la observación de una acción realizada en primera o en tercera persona, e incluso la autorrepresentación mental de la realización de una acción, activa las estructuras cerebrales competentes en el sistema de neuronas espejo, facilitando la reorganización neuronal y produciendo resultados clínicos favorables tanto a nivel motor como sensitivo, emocional y funcional en general19.
El síndrome del miembro fantasmaLa primera referencia al miembro fantasma como entidad dolorosa la realiza Ambrose Pare (cirujano militar, siglo xvi). Trescientos años después otro cirujano militar, Silas Weir Mitchell, acuña el término «dolor del miembro fantasma» y describe el síndrome de forma exhaustiva. El dolor puede aparecer inmediatamente tras la amputación o varios años después, alcanzando una incidencia entre 42,2 y 78,8%. La prevalencia llega al 85%, aunque disminuye a medida que pasa el tiempo. Se cree que su origen es multifactorial: intervendrían mecanismos periféricos –disrupción del patrón sensitivo aferente por sección de nervios–, centrales –reestructuración tanto a nivel de la médula espinal como cerebral– y psicógenos –papel modulador de la intensidad–.
El tratamiento del dolor del miembro fantasma tiene una vertiente farmacológica, con analgésicos de primer a tercer escalón y coadyuvantes, y otra no farmacológica que incluiría desde técnicas de fisioterapia como la estimulación eléctrica nerviosa transcutánea o el tratamiento espejo12, hasta la cirugía de estimulación cerebral. A pesar del arsenal terapéutico los resultados del tratamiento no suelen ser satisfactorios. En el caso del tratamiento espejo, aunque por lo general los estudios y series de casos informan de resultados positivos, en ocasiones han sido contradictorios15.
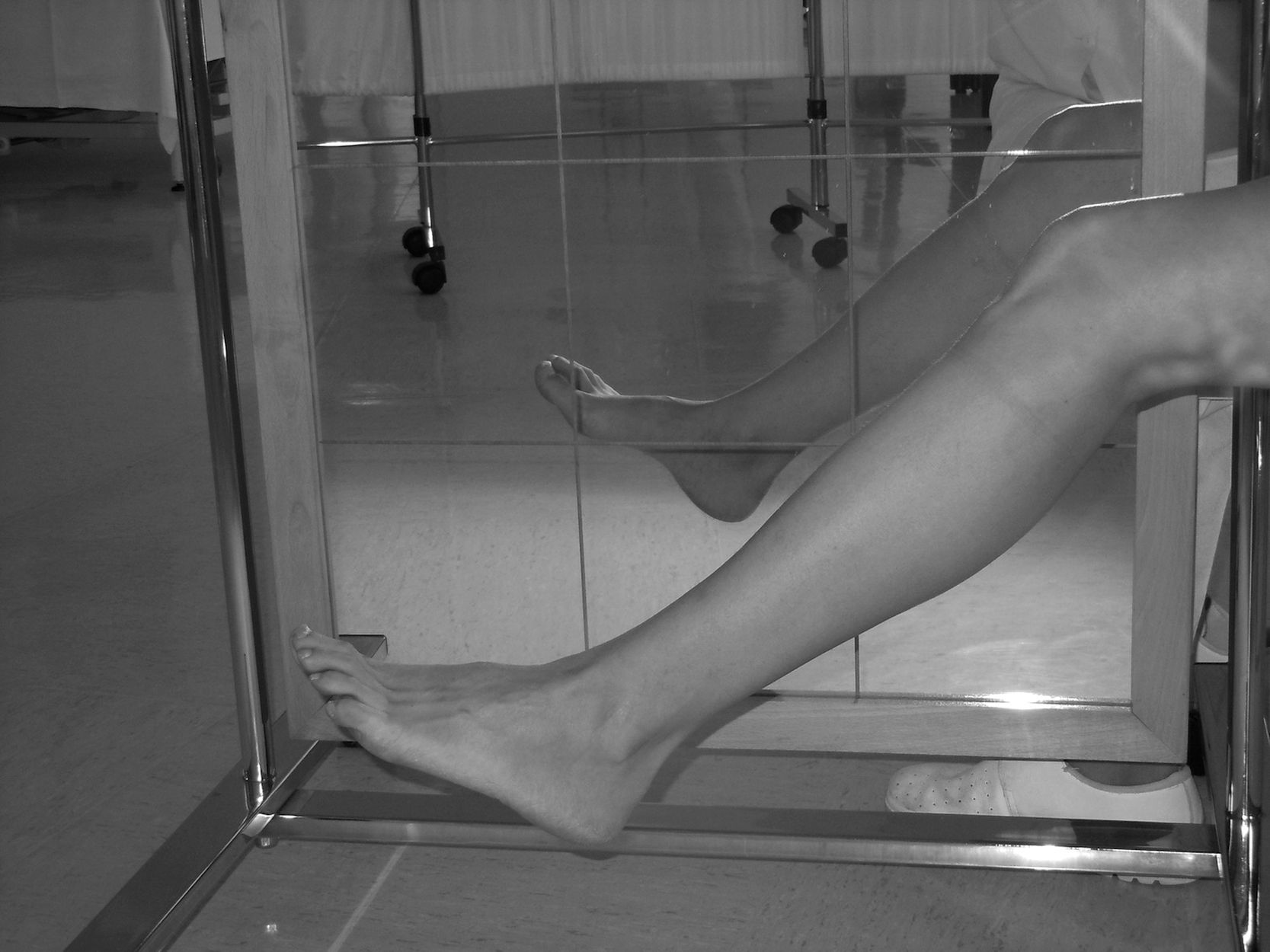
Tratamiento espejo como terapia del miembro fantasmaEl paciente debe colocar la pierna sana dentro de una caja con un espejo vertical parasagital, de modo que la percepción visual del reflejo de la pierna íntegra desde la posición de sedestación o bipedestación le da la impresión de conservar las 2 extremidades (fig. 1). Siguiendo el modelo de sesiones de ejercicios de 15min publicado por Brodie et al.20, se pide al paciente que realice una serie de movimientos con la pierna sana, mientras observa la imagen virtual del movimiento reflejada en el espejo. Se postula que la activación de las neuronas espejo en el hemisferio contralateral a la extremidad amputada reduce la actividad de los sistemas que perciben el dolor protopático y permite la reorganización de la corteza somatosensorial.
Casos clínicosCaso 1Varón de 65 años, diabético e hipertenso, con lesiones por isquemia crónica que requieren amputación infracondílea de la pierna izquierda. Previamente era autónomo para las actividades de la vida diaria (AVD) (Barthel: 100/100; Lawton: 5/8), conservando íntegramente sus funciones superiores.
Presenta sensación de miembro fantasma desde los primeros días tras la amputación, con dolor urente continuo que le impide el sueño (escala visual analógica [EVA]: 6/10), y 5-6 episodios/día de dolor incidental lancinante (EVA: 9-10/10) que dura unos 5min, con cortejo vegetativo. En el momento del traslado a Geriatría seguía tratamiento con pregabalina 150mg/12h, fentanilo 50μg/h TTS, metamizol 1c/8h, dexketoprofeno 1c/8h, lormetacepam 2mg/d, insulina, losartán, simvastatina y omeprazol. En Fisioterapia realiza movilizaciones activas y reentrenamiento de transferencias y de fuerza con resultados desalentadores hasta que se prueba el tratamiento espejo: a partir de la segunda sesión mejora significativamente el dolor.
El paciente continuó la rehabilitación en hospital de día, completando 68 sesiones y consiguiendo autonomía para bipedestación, transferencias y deambulación con 2 muletas (Barthel: 70/100). La sensación de miembro fantasma disminuyó gradualmente hasta desaparecer. Veintidós meses después del alta mantiene su situación funcional sin precisar analgesia.
Caso 2Varón de 80 años, exfumador, hipertenso y diabético, con amputación infracondílea de la pierna izquierda tras isquemia aguda. El postoperatorio cursa con complicaciones: fracaso renal agudo, íleo paralítico, insuficiencia cardiaca congestiva, septicemia por Staphilococcus epidermidis y síndrome confusional. La situación funcional basal del paciente era de total autonomía para las AVD (Barthel: 100/100), libre de deterioro cognitivo.
A su ingreso en hospital de día el paciente refería sensación de miembro fantasma con 5-6 crisis/día de dolor lancinante (EVA: 7/10, 10-15min). También presentaba distimia reactiva a la situación de dependencia –Barthel: 40/100– y a la alteración del esquema corporal. Seguía tratamiento con mirtazapina 30mg/d, loracepam 0,5mg/8h, paracetamol 1g/8h y pregabalina 150mg/12h. Se realizaron 95 sesiones de fisioterapia (movilizaciones activas, reentrenamiento de transferencias y marcha, bipedestación en espalderas, tonificación muscular y sesiones de tratamiento espejo, adaptación de la prótesis).
En el momento del alta es autónomo para la bipedestación, las transferencias y la deambulación con 2 muletas (Barthel: 90/100). Tras finalizar el tratamiento refiere solo dolor esporádico (EVA: 4/10). Sigue tratamiento con dieta, ácido acetilsalicílico y losartán.
Caso 3Mujer de 67 años con antecedente de coxartrosis, intervenida de artroplastia total de cadera izquierda. En el postoperatorio presenta isquemia aguda de la extremidad intervenida, requiriendo amputación supracondílea por necrosis muscular. Basalmente Barthel: 100/100; Lawton: 8/8, cognitivamente intacta.
Presentaba sensación de miembro fantasma desde la amputación, con 10-12 episodios/día de dolor lancinante incidental de duración muy breve (EVA: 7/10) y depresión reactiva. Al ingreso el índice de Barthel es de 60/100 y sigue tratamiento con gabapentina 300mg/12h, pregabalina 75mg/8h, metamizol 1c/6-8h, oxitriptán 100mg/8h y ácido acetilsalicílico 100mg/d. Se realizaron 68 sesiones de fisioterapia (tonificación de muñón y pierna sana, bipedestación, deambulación asistida, reeducación de la marcha y tratamiento espejo).
En el momento del alta la paciente es capaz de deambular con una muleta, sube y baja las escaleras y realiza las transferencias sola. Los episodios de dolor han desaparecido y el ánimo ha mejorado. Sigue tratamiento con ácido acetilsalicílico 100mg/d y pregabalina 75mg/12h.
DiscusiónEl fundamento del tratamiento espejo como técnica analgésica sería la utilización de la imagen virtual para corregir el conflicto entre los estímulos propioceptivos y visuales que llegan al sistema nervioso central. La primera vez que se utilizó fue en amputados de la extremidad superior de larga evolución con dolor de miembro fantasma crónico, mejorando la sintomatología en el 60% de los casos21. Chan investiga el efecto sobre las amputaciones de miembro inferior objetivando disminución de la intensidad del dolor (reducción media de 2,4 puntos en la EVA) y del número y duración de los episodios en el 100% de los pacientes14. A los 4 meses el dolor era mínimo o inexistente en su serie, y en una visita de seguimiento a los 2 años la mayoría de los pacientes seguía sin dolor. Los que siguieron otro tipo de tratamientos menos exitosos (espejo cubierto o autorrepresentación del movimiento) mejoraron al pasar al grupo de intervención. Este dato, y el hecho de que el efecto se mantenga a largo plazo, apoyan la teoría de que la coincidencia entre los estímulos visual y propioceptivo ejerce un efecto favorable sobre la reorganización de la corteza somatosensorial tras una lesión. Seidel publica una reducción media de 2,8 puntos en la EVA después de 12 sesiones de tratamiento espejo en una serie de 8 pacientes (varones, edad media 50 años) con amputación de miembro inferior y dolor crónico de miembro fantasma22. Sin embargo, la serie más numerosa de la que tenemos constancia (N=80, edad media 55 años, 63 varones, media de 9 años desde la amputación)15 no encuentra diferencias apreciables en cuanto a reducción del dolor y/o la sensación de miembro fantasma entre el grupo de intervención y el grupo control, aunque sí objetiva mejoría en el control motor de la pierna amputada en el grupo de tratamiento espejo, lo que facilita el uso de la prótesis y probablemente a largo plazo puede revertir la reorganización cortical que se piensa es responsable del dolor del miembro fantasma. Los autores plantean la posibilidad de utilizar el tratamiento espejo en amputaciones recientes para prevenir la reorganización cortical en la fase aguda, preservando de ese modo la capacidad de mover el muñón y facilitando la protetización.
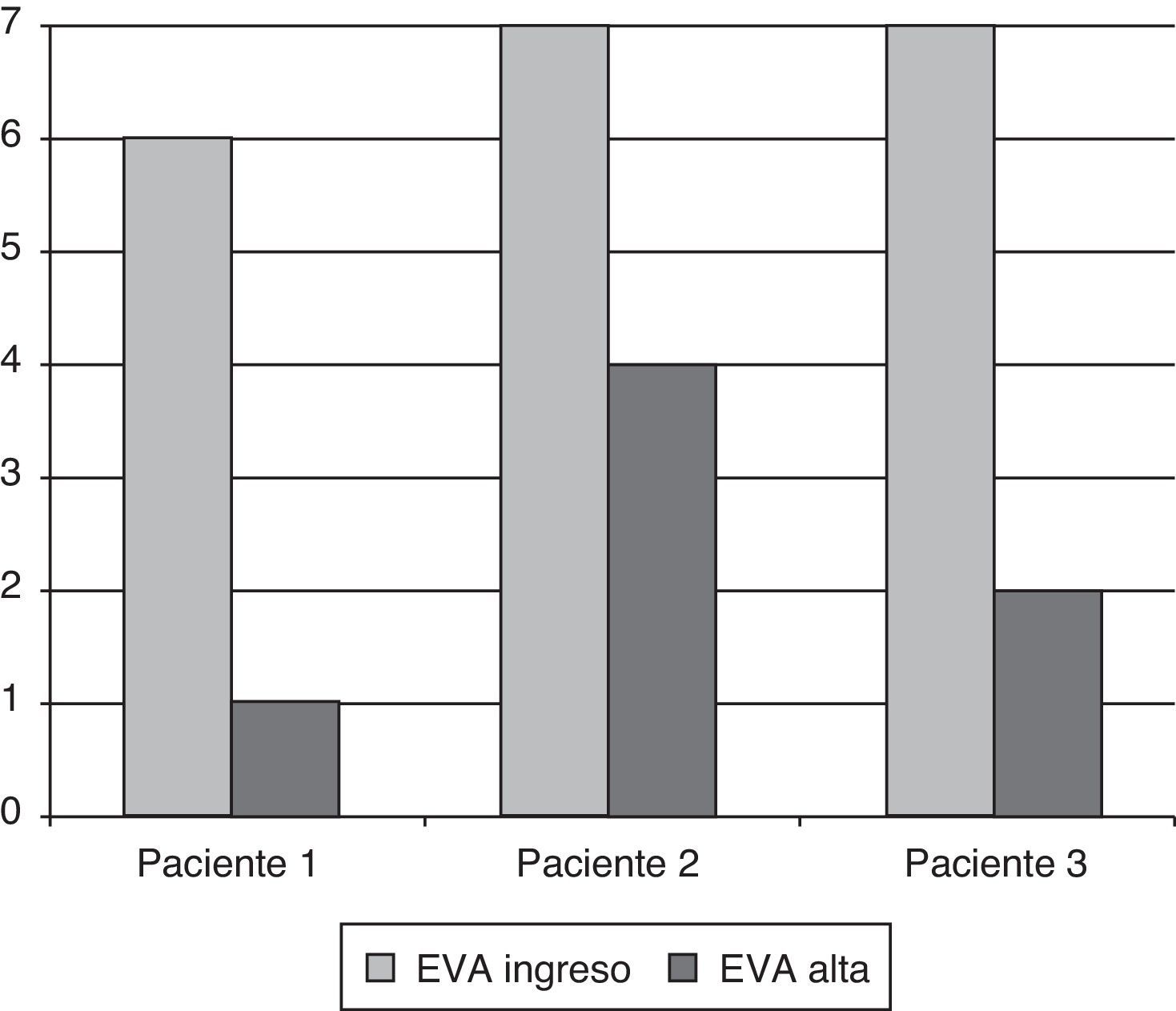
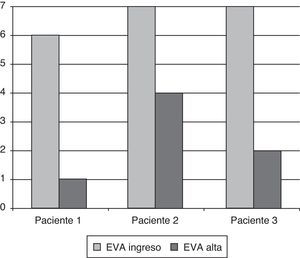
Nuestra serie, aunque solo de 3 pacientes, se diferencia de las anteriores en la edad de los sujetos (media: 70,6 años) y por la aplicación del tratamiento en fase aguda. Los resultados son favorables, tanto en reducción de la intensidad del dolor (descenso de 4,33 puntos en la EVA; pasamos de 4,33 a 0,66 analgésicos/paciente, fig. 2) como en el número y duración de los episodios. En uno de los casos la mejoría se objetiva a partir de la segunda sesión. Curiosamente, este paciente presentó una reacción de tristeza al observar la imagen virtual de la pierna amputada, que también refleja Chan en 2 casos. Un paso más allá, nuestras fisioterapeutas han valorado el progreso de los pacientes a nivel funcional, también positivo a pesar de la edad y la comorbilidad (ganancia media de 36,6 puntos en el índice de Barthel). Los efectos favorables se han mantenido a largo plazo (rango de seguimiento de 16 a 22 meses), tanto en lo que se refiere al control del dolor como a la situación emocional y funcional.
Podemos concluir que nuestros datos apoyan la utilidad del tratamiento espejo en los pacientes ancianos sometidos a amputación de la extremidad inferior, no solo para el control del dolor del miembro fantasma, sino también como instrumento para una rehabilitación funcional global. No obstante, como en otros casos publicados, no podemos valorar qué parte del beneficio puede atribuirse a la reorganización de la corteza somatosensorial, a factores psicosociales o de otro tipo.