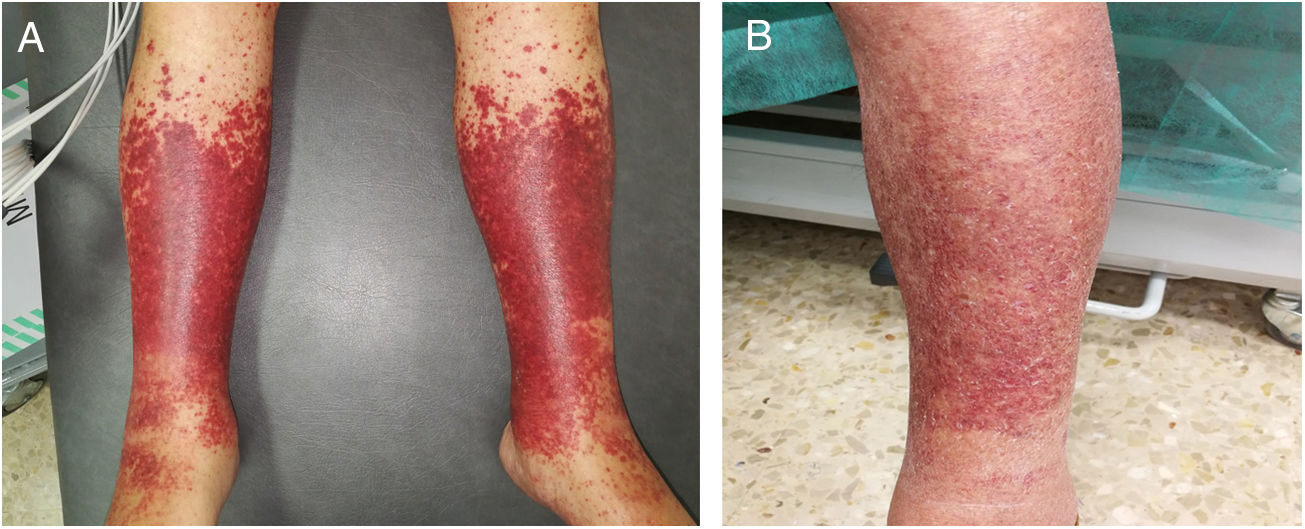
Presentamos el caso de un varón de 83 años, fumador de 25 paquetes/año y con antecedentes de hipertrofia prostática en tratamiento con tamsulosina/dutasterida. Presentaba una excelente situación basal, era independiente para las actividades básicas de la vida diaria (índice de Barthel: 100/100) y no tenía deterioro cognitivo (Mini Mental State Examination [MMSE] 30/30). Consultó por púrpura en extremidades inferiores. La exploración manifestó adenopatías axilares bilaterales y las lesiones purpúricas referidas (fig. 1A). Analíticamente presentaba unas plaquetas de 93.000/mm3 y PCR de 26mg/l (valor normal [vn]: hasta 5mg/l) y una hipocomplementemia a expensas de C3. La orina de 24h no evidenció proteinuria y la inmunofijación fue negativa. Los anticuerpos antinucleares (ANA), anticitoplasma de neutrófilos (ANCA), crioglobulinas y factor reumatoide (FR) fueron negativos. Las serologías frente a los virus A, B y C de la hepatitis, VIH, CMV, VEB, VHS I y II, Mycoplasma pneumoniae, Borrelia burgdorferi y Brucella fueron negativas. La biopsia cutánea confirmó la vasculitis leucocitoclástica (VLC). Ante la mala evolución con AINE, se inició tratamiento con prednisona 0,5mg/kg/día con buena respuesta clínica inicial (fig. 1B) y posterior reaparición tras su supresión.
Una tomografía computarizada (TC) toraco-abdominal mostró adenopatías en cadenas retropectorales, cadenas axilares, mediastino, mesenterio y retroperitoneo, y la biopsia de una de las axilares confirmó un linfoma linfocítico.
Las vasculitis son un grupo heterogéneo de enfermedades que pueden afectar a distintos órganos o sistemas y, en consecuencia, producir multitud de manifestaciones clínicas. Bajo el término vasculitis de órgano único, la Conferencia de Consenso Internacional de Chapel Hill de 20121 agrupa arteritis cutánea, vasculitis primaria del sistema nervioso central, aortitis aislada y VLC. Esta entidad se asocia con un amplio espectro de afecciones sistémicas, neoplasias, infecciones o hipersensibilidad a fármacos2. En el estudio publicado por Aounallah et al.3 acerca de 85 pacientes diagnosticados de VLC, se encontró la etiología en 55 pacientes, de los cuales 3 estaban en relación con enfermedad neoplásica y en ninguno ellos se asoció con linfomas. Por su parte, Milone et al.4 describieron 5 casos de VLC entre 315 pacientes diagnosticados de linfoma no-Hodgkin. Estos hallazgos ponen de relieve lo infrecuente de la asociación de VCL y linfoma.
La VLC es el tipo más común de vasculitis cutánea2, con una incidencia de 15 a 38 casos por cada 1.000.000 habitantes/año, y edad de presentación predominante entre 40 y 65 años. Se caracteriza por lesiones purpúricas palpables, simétricas y de predominio en piernas y áreas declives, que pueden causar quemazón, prurito y dolor local. Para el diagnóstico resulta capital la confirmación histológica, que mostrará un infiltrado inflamatorio neutrofílico perivascular o difuso, con fragmentación nuclear, necrosis fibrinoide de la pared y extravasación de hematíes. Dado lo cambiante del patrón histológico es conveniente realizar la biopsia en las primeras 48h. Además, esta debe ser profunda para valorar una eventual participación de la hipodermis, en cuyo caso, orientaría hacia su asociación con enfermedades autoinmunes o neoplasias.
Aunque, según las series, los porcentajes de VLC idiopáticas son muy variables (entre el 3 y el 72%), resulta fundamental investigar causas subyacentes4; así, la existencia de síntomas o signos de vasculitis extracutánea o la identificación de desencadenantes es fundamental, ya que la VLC es la forma que más frecuentemente se asocia con enfermedad maligna, especialmente en mayores de 65 años5,6. Fain et al.7 constataron además, que en la mitad de los casos la vasculitis apareció simultáneamente o previa al diagnóstico de cáncer. Se han descrito casos aislados en los que aparece como consecuencia del tratamiento8.
El estudio de VLC requiere un adecuado estudio etiológico para descartar, entre otras, neoplasias subyacentes. De inicio parece suficiente una exploración física exhaustiva, hemograma, bioquímica sanguínea, urinaria y una radiografía de tórax. En mayores de 65 años esta búsqueda debe ser más minuciosa, especialmente si la vasculitis se cronifica o el tratamiento no es efectivo.