La toma de decisiones en las unidades de cuidados intensivos (UCI) suele revertir gran complejidad, debido a la situación frecuente de invalidez del paciente condicionada por la sedación o el estado clínico crítico. El objetivo del presente estudio fue explorar la calidad del proceso de consentimiento informado (CI) por representación e investigar la opinión de los representantes sobre la utilidad de disponer del documento de instrucciones previas (DIP) al ingreso.
Material y métodoEstudio observacional y retrospectivo durante 24meses en la UCI del Hospital San Juan de Dios del Aljarafe (Sevilla, España), mediante entrevista telefónica, a los representantes de los pacientes de la UCI que firmaron un documento de CI. Se analizaron los datos demográficos, el cuestionario sobre conocimientos del CI, la posibilidad de realizar DIP y la utilidad del DIP en los pacientes ingresados en la UCI.
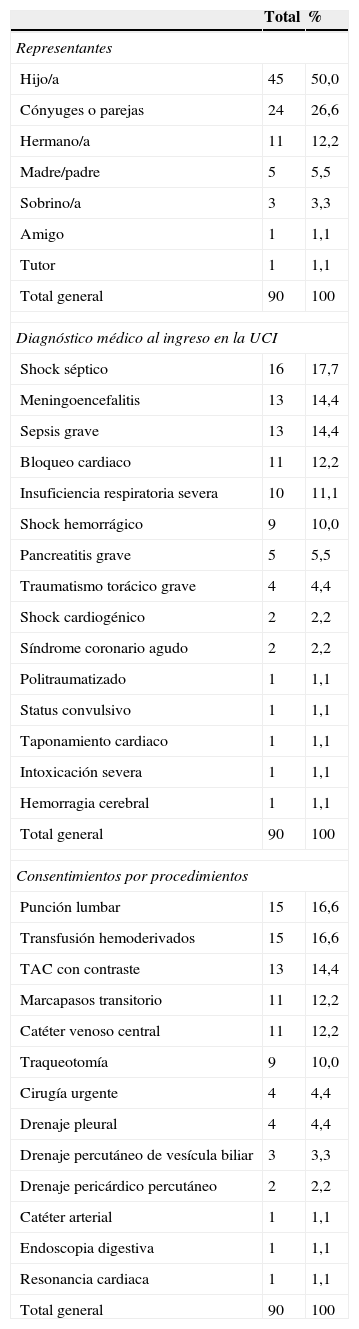
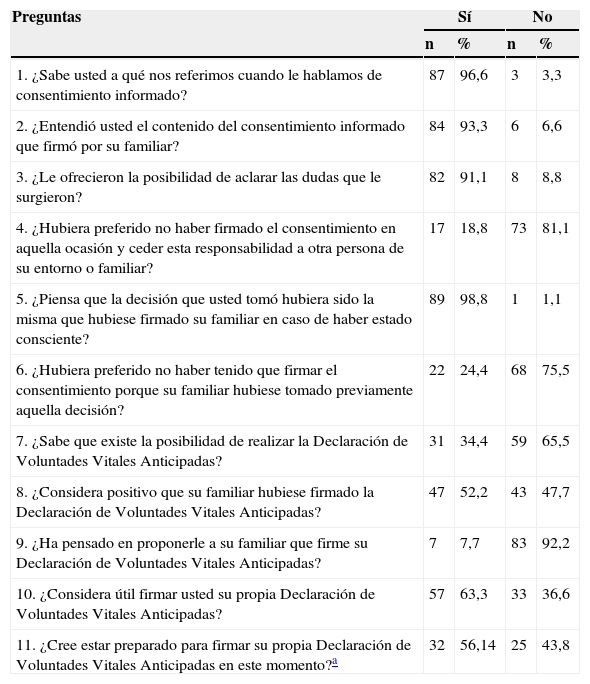
ResultadosSe realizaron 90 entrevistas. El 96% de los representantes encuestados sabían qué era un CI, y en el 65% de los casos conocían la posibilidad actual de poder realizar DIP. Refirieron no preferir que el CI lo hubiese firmado otra persona (81,1%) y negaron preferir que la existencia previa de DIP les hubiera evitado actuar como representante (75,5%). Reconocieron que hubiese sido positivo que su familiar hubiese firmado previamente un DIP (47,7%).
ConclusionesEl CI por representación es una práctica aceptada, con calidad percibida adecuada. La ausencia de DIP no se percibe como un factor limitante en la asunción por los familiares de la responsabilidad sobre las decisiones en el paciente crítico.
Decision making in intensive care units (ICUs) usually returns very complex due to frequent invalidity of conditional patient sedation or critical medical condition. The goal of this study is to explore the quality of the informed consent (IC) for representation and to know their opinion about the availability of the advance directives document at admission.
Material and methodRetrospective observational study during 24months in the ICU of the Hospital San Juan de Dios del Aljarafe (Seville, Spain), by telephone interview, to the representative of ICU patients who signed one surrogated informed consent. We evaluated demographic data and developed a questionnaire about informed consent, their knowledge of advance directives and the usefulness in ICU patients.
ResultsNinety interviews were conducted. 96,6% knew the meaning of informed consent. 65,5% of the representatives knew the advance directives document. 81,1% said not to prefer that informed consent was signed by another relative and 75,5% said not to prefer that an advance directive had avoided them to be the representative of the patient. 47,7% said it would be positive to have advance directives signed by the patient.
ConclusionsThe informed consent for representation is an accepted practice, with adequate perception of quality of information. Absence of advance directives is not perceived as a limiting factor when the relatives assume the decisions in the critically ill patient.
Artículo
Comprando el artículo el PDF del mismo podrá ser descargado
Precio 19,34 €
Comprar ahora