Información de la revista
Vol. 17. Núm. 1.
Páginas 8-14 (enero 1998)
Vol. 17. Núm. 1.
Páginas 8-14 (enero 1998)
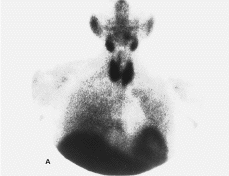
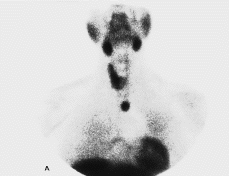
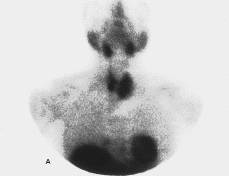
Estudio del hiperparatiroidismo primario mediante gammagrafía en dos fases con 99mTc-MIBI: detección preoperatoria de las glándulas patológicas
Study of primary hyperpa-rathyroidism by two-phase radioisotopic scan with 99mTc-MIBI: Preoparatorive detection of abnormal glands.
Visitas
2441
I. Blanco, J M. Carril, I. Banzo, R. Quirce, C. Gutiérrez, I. Uriarte, A. Montero de la Peña, A. Hernández
Este artículo ha recibido
Información del artículo
Opciones para acceder a los textos completos de la publicación Revista Española de Medicina Nuclear e Imagen Molecular
Socio
Si es usted socio de la Sociedad Española de Medicina Nuclear e Imagen Molecular (SEMNIM) puede acceder al texto completo de los contenidos de la Revista Española de Medicina Nuclear e Imagen Molecular desde los enlaces a la revista publicados en la web de la SEMNIN (enlace a https://semnim.es/iniciar-sesion/), previo inicio de sesión como socio. Si tiene problemas de acceso puede contactar con la Secretaría Técnica de la SEMNIM en el correo electrónico secretaria.tecnica@semnim.es o en el teléfono: + 34 619 594 780
Suscriptor
Suscribirse
Contactar
Teléfono para suscripciones e incidencias
De lunes a viernes de 9h a 18h (GMT+1) excepto los meses de julio y agosto que será de 9 a 15h
Llamadas desde España
932 415 960
Llamadas desde fuera de España
+34 932 415 960
E-mail