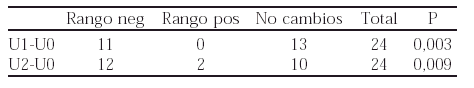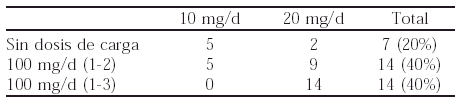131 LOS ANTICUERPOS ANTI-SA, ESPECÍFICOS DE ARTRITIS REUMATOIDE, RECONOCEN UNA PROTEÍNA LIGADA A LA APOLIPOPROTEÍNA A1
M. Escalona, C.M. González, M. Bascones, C. González-Montagut, L. Cebrián, S. Gómez, .J. López-Longo, M. Rodríguez-Mahou, I. Monteagudo, M. Montoro, J. Vázquez-Coleman y L Carreño
Servicio de Reumatología, Hospital Gregorio Marañón, Madrid.
Objetivo: Demostrar que la apolipoproteína A1 copurifica con el antígeno Sa por inmunoafinidad y está unido a la proteína Sa de 50 kD.
Métodos: El antígeno Sa se purificó mediante cromatografía de inmunoafinidad con un extracto salino de placenta humana. El antígeno purificado se sometió a electroforesis y se transfirió a una membrana de PVDF. Las proteínas obtenidas fueron secuenciadas en un secuenciador Procise 494 (Perkin Elmer). Para demostrar la unión de la apolipoproteína A1 al antígeno Sa, se realizó un "ligand blotting". El antígeno Sa se sometió a electroforesis tanto en condiciones reductoras como no reductoras, y las proteínas se transfirieron a membrana de nitrocelulosa. La membrana se bloqueó con albúmina de suero bovino y se incubó con apolipoproteína A1 (Calbiochem) durante 8 horas a temperatura ambiente. Después de lavarla, se incubó durante toda la noche con un anticuerpo monoclonal anti-apolipoproteína A1 (Calbiochem) y posteriormente con un conjugado anti IgG/peroxidasa, visualizando la reacción mediante una tinción para peroxidasa.
Resultados: El antígeno Sa purificado contiene cinco polipéptidos (68, 50, 46, 29 y 10 kD), pero sólo las de 68, 50 y 46-kD reaccionan con sueros anti-Sa por inmunoblotting. La banda de 50 kD no pudo secuenciarse. La secuencia de la banda de 68 kD es DEPKXEVP y no está registrada en las bases de datos consultadas (SwissProt y TrEMBL), ya sea como fragmento interno o aminoterminal. Por último, la secuencia de la banda de 29 kD es DEPPQSPWDXVKDLA y corresponde a la secuencia aminoterminal de la apoliporoteína A1 humana. La banda de 50 kD del antígeno Sa une apolipoproteína A1 por "ligand blotting" en condiciones no reductoras. El patrón electroforético es una banda de peso molecular aproximado de 120 kD que reacciona en inmunoblotting con sueros anti-Sa. En condiciones reductoras, no se detectó unión, y los sueros anti-Sa reaccionaron con las bandas de 68 kD y 50/46 kD. La banda de 68 kD no une apolipoproteína A1.
Conclusiones: El antígeno Sa contiene dos bandas antigénicas 68 kD y 50/46 kD. La secuencia amino-terminal de la banda de 68 no se encuentra registrada en las bases de datos. La banda de 50 kD no se pudo secuenciar, probablemente debido al bloqueo del extremo aminoterminal. Esta proteína une apolipoproteína A1 por "ligand blotting" en condiciones no reductoras.
132 ANTICUERPOS ANTI-PÉPTIDO CITRULINADO CÍCLICO(PCC), UNA NUEVA HERRAMIENTA EN EL DIAGNÓSTICO DE LA ARTRITIS REUMATOIDE
A. Gómez, O. Viñas, C. Albaladejo, G. Ercilla, G. Salvador, J.D. Cañete, R. Sanmartí y J. Muñoz-Gómez
Unidad de Artritis. Servicio de Reumatología. ICAL. Hospital Clínic. Barcelona.
Introducción: Los anticuerpos anti péptido citrulinado cíclico (anti-PCC) han demostrado ser sensibles y específicos en la artritis reumatoide. Estos anticuerpos están relacionados con el complejo AKA-APF-AFA. La aparición de un nuevo kit de ELISA ha permitido simplificar y estandarizar su determinación.
Objetivos: Determinar la sensibilidad y especificidad de los anti-PCC en nuestra población.
Material y métodos: Se han determinado utilizando el kit de ELISA Immunoscan RA Anti-CCP de Euro-Diagnóstica la presencia de anti-PCC en 326 sueros de pacientes afectos de distintas enfermedades reumáticas, 202 AR (159 AR FR+), 120 no AR que incluían 52 EA, 37 LES, 16 oligo-poliartritis crónicas indiferenciadas 15 miscelánea. Se calculó posteriormente la sensibilidad y la especificidad de la prueba para los pacientes afectos de AR.
Resultados: El test fue positivo en 107 de los pacientes diagnosticados de AR (90/159 de los pacientes AR FR+) y en 4 del grupo de artropatías no AR. La sensibilidad de la prueba fue del 52,9% para la AR (54,7% AR FR+ y 37,2% para la AR FR-) con una especificidad de 96,6%.
Conclusiones: La determinación de anti-PCC es una prueba sensible, específica, fácil de estandarizar que puede ser útil en el diagnóstico de la AR en la práctica clínica habitual.
133 HERPES VIRUS COMO POSIBLES AGENTES ETIOLÓGICOS DE LA ARTRITIS REUMATOIDE
R. Álvarez Lafuente, S. de Miguel Olalla, M. Salido Olivares, B. Fernández Gutiérrez y B. Galocha Iragüen
Hospital Clínico San Carlos. Madrid.
Objetivos: Estudiar la implicación de los virus de la familia de los herpes (citomegalovirus, Epstein-Barr y herpes virus 6) en la patogenia de la AR.
Métodos: Estudiar por citometría de flujo, cambios tras el tratamiento con ácido fósfono acético (PPA) (inhibidor específico de la polimerasa viral), en la expresión de moléculas de superficie (MHC de clase I y II, CD25, CD69, CD54, CD58, CD49a y CD49d) en PBMC de pacientes con AR y controles. Cuantificar por ELISA las citoquinas IL15 y TNF en suero y sobrenadantes de cultivos de PBMC de pacientes con AR y controles tratados y sin tratar con PPA. Determinar la carga viral por PCR cuantitativa a tiempo real en suero de pacientes con AR y en controles. Se utilizó el test de la mediana y el Chi-cuadrado para los análisis estadísticos.
Resultados: El análisis de la expresión de marcadores de superficie y su variación tras el tratamiento con PPA muestra diferencias significativas entre las muestras de pacientes con AR y controles en la expresión de antígenos de clase I (44% vs 15% p0,01), CD25 (75% vs 14% p0,00001), CD54 (36% vs 12% p0,04), CD58 (23% vs 5% p0,04), CD49a (30% vs 9% p0,03), no observándose diferencias en la expresión de antígenos de clase II, CD69 y CD49d. La expresión de CD69 inducida con PMA disminuye en el 71% de las AR frente a un 19% en los controles (p00002). No se detectó IL15 en un 17% de las AR mientras el 85% de los controles fue negativo. La IL15 está más elevada en AR 190 [71-660] que en los controles 0 [0-1,75] pg/ml. Por PCR cuantitativa se determinó la presencia en AR de herpes virus 6 (12%), citomegalovirus (4%) y Epstein-Barr (0%). Los controles son negativos.
Conclusiones: Los resultados de citometría de flujo permiten deducir de forma indirecta la implicación viral en el fenotipo de los PBMC de pacientes con AR. La expresión de CD25, aumentada en pacientes con AR, disminuye drásticamente tras el tratamiento con PPA, lo que sugiere una implicación viral en la up-regulación de estos marcadores de activación. Aunque la muestra en la que hemos determinado la carga viral es pequeña (25 pacientes y 25 controles), un 12% de las muestras son positivas para HHV-6 y un 4% para EBV. Es probable que ampliando el tamaño de la muestra, aumente el porcentaje de pacientes positivos para estos virus.
Patrocinio Schering-Plough Fondo de investigaciones sanitarias (FIS 01/0587).
134 INCIDENCIA DE REACCIONES ADVERSAS EN PACIENTES TRATADOS CON INFLIXIMAB: EXPERIENCIA TRAS DOS AÑOS DE TRATAMIENTO
C. Chalmeta Verdejo, R. Cortés Verdú, P. Vela Casasempere, J. de la Torre Aboki, J.M. Ruiz Maldonado, P. Más Serran*, A. Martínez Sanchis, E. Batlle Gualda, J. Esteve Vives y E. Pascual Gómez
Sección de Reumatología. *Servicio de Farmacia. Hospital General Universitario de Alicante.
Objetivos: Describir las reacciones adversas aparecidas durante el tratamiento con infliximab (anticuerpo monoclonal anti-TNF α).
Material y método: Entre enero de 2000 y diciembre de 2001 se incluyeron en el estudio un total de 78 pacientes. La media de edad fue de 56 años, con un tiempo medio de evolución de la enfermedad de 13 años. El régimen posológico utilizado fue de 3 mg/kg en perfusión intravenosa según pauta establecida para los pacientes con AR y de 5 mg/kg en espondiloartropatías. Se recogieron los acontecimientos adversos tanto durante la infusión como en los días posteriores a la misma. Se registraron periódicamente, parámetros clínicos y analíticos indicadores de la evolución y actividad de la enfermedad.
Resultados: De un total de 78 pacientes, 23 (29,4%) presentaron reacciones adversas durante la infusión o en los días posteriores a la misma, que en 16 (20,5%) provocaron la suspensión del tratamiento. De las reacciones adversas que obligaron a la interrupción del tratamiento 3 pacientes (3,8%) presentaron eritema multiforme, 4 (5,1%) reacciones agudas durante la infusión, 6 (7,6%) infecciones de etiología diversa (neumonía, infección urinaria, pleuropericarditis, etc.), 1 (1,2%) neumonitis y 1 (1,2%) empeoramiento de una patología neurológica de base asociada a una interacción farmacocinética litio-infliximab. 1 paciente falleció a causa de neumonía bilateral e insuficiencia cardiaca congestiva. Las RAM más frecuentes que no obligaron a la suspensión del tratamiento, fueron sofocos, erupciones cutáneas y prurito que se pudieron controlar con medicación (dexclorfeniramina o hidroxicina).
Conclusiones: La incorporación de infliximab ha supuesto un gran avance terapéutico. Son muchos y variados los efectos adversos observados, algunos de ellos graves, lo que nos obliga a monitorizar al paciente durante la infusión del fármaco y a realizar un seguimiento clínico posterior durante el período de duración del tratamiento.
135 LA EXPRESIÓN DE CD69 EN LINFOCITOS JUEGA UN PAPEL CRUCIAL EN LA PRODUCCIÓN DE TNF MEDIADA POR CONTACTOS INTERCELULARES ENTRE MACRÓFAGOS Y LINFOCITOS ACTIVADOS POR IL-15
A.M. Ortiz, F.I. Romero, A. Laffon e I. González-Álvaro
Servicio de Reumatología. Hospital Universitario de La Princesa. Aventis Pharma, S.A. Madrid.
Los contactos intercelulares entre linfocitos (L) y células macrofágicas (CM) juegan un papel básico en la perpetuación de la artritis reumatoide (AR), al inducir la producción de TNF, IL-1 y metaloproteasas.
Objetivo: Estudiar el papel de CD69 en la producción de TNF y colagenasa que inducen los L activados por IL-15 en CM.
Material y métodos: Se estimularon L con IL-15 (0,1-100 ng/ml) o PMA (20 ng/ml) durante 24 h. Se lavaron e incubaron con CM (monocitos [Mo] o células THP-1). En algunas condiciones, los L y las CM se separaron mediante una membrana con poro de 0,4 micras. Se ensayaron distintas proporciones de células (de 1 L:1 CM a 50 L:1 CM) y distintos períodos de incubación (de 2 a 48 h). Se determinaron en los sobrenadantes: TNF mediante ELISA (R&D Systems) y metaloproteasas mediante ensayo de gelatinasa/colagenasa Enzcheck (Molecular Probes). Estos últimos experimentos se realizaron en medio sin suero fetal para eliminar los inhibidores de proteasas. Se determinó el papel de integrinas beta1 y beta2, CD69, CD40L, ICAM-1 y VCAM mediante anticuerpos monoclonales bloqueantes específicos. La expresión de CD69 en L se analizó mediante citometría de flujo.
Resultados: Los L activados con IL-15 en cocultivo con CM, indujeron producción de TNF (1067 ± 357 con Mo y 6819 ± 848 pg/ml con THP-1; 10L:1CM; 24h, n = 10). No se detectó TNF cuando las células se separaron con la membrana. La síntesis de TNF fue dependiente del tiempo y de la proporción THP-1:L (de 408 ± 232 pg/ml con la proporción 1:1 a 18586 ± 3270 pg/ml con 1:50; n = 10). La expresión de CD69 inducida por distintas dosis de IL-15 o PMA se correlacionó con la producción de TNF. El porcentaje de inhibición en la producción de TNF inducido por el bloqueo de las moléculas de superficie fue: integrinas beta1 (75 ± 18%), integrinas beta2 (69 ± 19%), CD69 (63 ± 14%), CD40L (33 ± 13%), ICAM-1 (30 ± 7%), VCAM (20 ± 14%) y control negativo (-3 ± 7%). Los resultados con colagenasa siguieron un patrón similar de producción.
Conclusiones: Los L que expresan CD69, pueden jugar un papel relevante en la regulación de aspectos claves en la patogénesis de la AR. La inhibición de dicha expresión podría ser una estrategia terapéutica para esta enfermedad.
136 NO ASOCIACIÓN ENTRE LOS POLIMORFISMOS DEL GEN DE LA INTERLEUKINA 2, EN LAS POSICIONES 384 Y 114, CON LA ARTRITIS REUMATOIDE
R. Caliz Caliz
Hospital Universitario Virgen de las Nieves Granada.
Objetivo: En el presente trabajo hemos investigado por primera vez la posible asociación entre dos mutaciones puntuales en las posiciones -384 y 114 del gen de la interluquina 2 (IL-2) con la susceptibilidad y/o severidad de la artritis reumatoide (AR).
Métodos: Con este objeto realizamos el genotipaje mediante una técnica basada en PCR-RFLP de 174 enfermos de AR y 153 controles sanos.
Resultados: No observamos diferencias estadísticamente significativas en la distribución de los genotipos -384 y 114 de la IL-2 entre el grupo control y los enfermos de AR. Del mismo modo no se observaron asociaciones significativas entre los genotipos -384 y 114 con respecto a las características clínicas y demográficas analizadas.
Conclusión: Los resultados de nuestro trabajo no muestran una asociación genética conferida por los polimorfismos en las posiciones -384 y 114 de la IL-2 con respecto a la susceptibilidad y/o severidad en al AR.
137 EL REUMATISMO PALINDRÓMICO ES UNA FORMA ABORTIVA DE ARTRITIS REUMATOIDE; EVIDENCIA BASADA EN LA PRESENCIA DE ANTICUERPOS ANTICITRULINA (ANTI-PCC)
G. Salvador Alarcón, A. Gómez, O. Viñas, G. Ercilla, R. Sanmartí, J.D. Cañete, J. Rodríguez y J. Muñoz
Hospital Clínico. Barcelona.
Se discute si el Reumatismo Palindrómico (RP) es una forma fustra de artritis Reumatoide (AR). En un trabajo previo demostramos la presencia de anticuerpos antikeratina (AKA) en el suero de estos pacientes. Los anticuerpos anticitrulina (PCC) han demostrado ser sensibles y muy específicos para el diagnóstico de AR, y estan relacionados con el complejo AKA-Factor Perinuclear-Antifilagrina.
Objetivo: Analizar la prevalencia y significado clínico de la presencia de anti-PCC en el suero de pacientes con RP
Material y métodos: Se incluyeron 66 pacientes con RP, de los cuales 35(28M/7H, edad media 45,2+11,4, FR+ 14, t.evol medio 7,7 a), presentaban RP puro en el momento de la determinación, y 28 con historia previa de RP, que había evolucionado a una artritis persistente en el momento del estudio (21 AR, 4 LES y 3 otras).Como grupo control se incluyeron 60 pacientes con AR (criterios ACR) (47 M/13H, edad media 52,6+ 15,7, FR +78%, t.evol medio 9,8 m + 6,7).Se determinaron los anti-PCC mediante kit de Elisa estandarizado, con sensibilidad del 53% y especificidad del 96% testada previamente.
Resultados: Se detectaron anti-PCC en 19 de 35 pacientes con RP puro (54%), y en 8 (38%) del grupo con RP y evolución a otros reumatismos inflamatorios. En el grupo control de pacientes con AR , la frecuencia de anti-PCC fue del 59% . En los pacientes con RP puro, la prevalencia de anti-PCC en la población con y sin FR fue respectivamente de 11 (73%) y 8 (40%).
Conclusiones: En nuestra población de pacientes con RP se observa una frecuencia de anti_PCC similar a la de la AR. Estos resultados sugieren que el RP puede ser considerado como una forma abortiva de AR. Si la presencia de anti-PCC en los pacientes con RP puro es un factor predictivo de posterior evolución a AR está todavía por determinar.
138 CORRELACIÓN ENTRE LA EXPRESIÓN SINOVIAL DE P-53, MACRÓFAGOS Y LA PRESENCIA DE EROSIONES EN DIFERENTES ARTROPATÍAS INFLAMATORIAS
G. Salvador Alarcon, R. Sanmartí, J. Rodríguez, J.D. Cañete, C. Mallofré, A. Gómez y J. Muñoz
Hospital Clínic. Barcelona.
Se han descrito mutaciones del gen P-53 en el tejido sinovial de pacientes con artritis reumatoide de larga evolución, probablemente secundarias a un estrés oxidativo prolongado.
Objetivo: Correlacionar la expresión cuantitativa de P-53 mediante análisis immunohistoquímico con la expresión de macrófagos y la presencia de erosiones.
Material y métodos: Se incluyeron 53 pacientes (24 H/29 M), edad: (48,02 + 16,09 a) y tiempo de evolución media de la enfermedad (54,06+ 80,2 m) con artritis objetivada: 25 AR (16FR+), 10 Esp, 7 APSA, 8 Indif (3 FR+), 1 A. Reactiva, 1 Sdm. Sjogren, 1 R.Postestreptocócico) 30 de estos 53 pacientes presentaban síntomas de < 18 meses de evol. A partir de biopsias sinoviales obtenidas por artroscopia, se analizó la expresión de P-53 mediante técnicas immunohistoquímicas , anticuerpo monoclonal P53-BP (Novocasta) dirigido contra las formas salvaje y mutante de la proteína. La reacción fue revelada con Envision® (DAKO). Se realizó contaje semicuantitativo gradación de 0-4. Se valoró también la expresión de macrófagos con el anticuerpo monoclonal anti-CD68 (DAKO), con lectura semicuantitativa (0-4). Se determinó la presencia radiológica de erosiones en todos los pacientes.
Resultados: 17 de los 53 pacientes (30%) presentaron erosiones en algún momento de la enfermedad.10/17 (62%) eran AR. La proteína P53 se expresó en 16 de las 53 muestras analizadas (30%) y se correlacionó positivamente (coeficiente de correlacion de Spearman) con la expresión de macrófagos (p = 0,017) y la presencia de erosiones (p = 0,008), de forma estadísticamente significativa. No se observaron diferencias significativas de expresión entre los distintos grupos diagnósticos ni entre artritis de inicio y de mayor evolución.
Conclusiones: La presencia de P53 en la membrana sinovial de pacientes con distintas artropatías inflamatorias se correlaciona con una mayor expresión de macrófagos y con un mayor daño articular por la presencia de erosiones. La proteína P53 podría ser un marcador pronóstico útil respecto a la destrucción articular
139 ANÁLISIS DE LA EXPRESIÓN DIFERENCIAL DE MARCADORES CELULARES EN LA MEMBRANA SINOVIAL DE ARTRITIS REUMATOIDE Y ESPONDILOARTROPATÍAS
G. Salvador Alarcon, D. Cerdà, C. Mallofré, R. Sanmartí, A. Gómez, J. Muñoz y J.D. Cañete
Hopital Clínic. Barcelona.
El estudio immunohistológico de la membrana sinovial puede ser de utilidad para diferenciar la artritis reumatoide de otros tipos de reumatismos inflamatorios.
Objetivo: Determinar que marcadores celulares son útiles, para diferenciar la artritis reumatoide (AR) de otros tipos de artritis, mediante análisis immunohistológico.
Material y métodos: Se obtuvieron biopsias sinoviales mediante artroscopia (2,7 mm) en 53 pacientes (24H/29M), edad : 48,02 + 16,09 y tiempo de evolución media de la enfermedad (54,06+ 80,2 m) con artritis objetivada:25 AR (16FR+), 10 Esp,7 APSA, 8 Indif (3 FR+), 1 A. Reactiva, 1 Sdm.Sjögren, 1 R.Postestreptocócico) 30 de estos 53 pacientes presentaban síntomas de < 18 meses de evol. Las biopsias se procesaron en parafina y se incluyeron con anticuerpos monoclonales para los diferentes marcadores celulares: anti-CD4,anti-CD8, anti-CD68, anti-CD138, anti-CD20 (DAKO). Se analizaron como un grupo aparte, las muestras congeladas de un subgrupo de pacientes mediante Ac-anti citocinas anti-IL-4 i anti- IFN-g. La inmunoreactivitad se puso de manifiesto mediante la técnica de avidín-biotina. Las muestras fueron analizadas con método semicuantitativo por dos observadores independientes.
Resultados: No hallamos diferencias significativas en la expresión de CD68 (gradación 0-4), CD20, CD138, CD4 y CD8 en las distintas categorías diagnósticas. Comparando el grupo de AR/no AR, observamos una expresión significativamente mayor de CD20 en el grupo AR. La ratio CD4/CD8 mostraba una tendencia a ser > 1 en el grupo AR, aunque no significativa. No existían tampoco diferencias al comparar el grupo de artritis de inicio con el de mayor evolución de la enfermedad.
Conclusión: Aunque se observa una tendencia a una mayor expresión de macrófagos y células B ,en la sinovial reumatoide, las diferencias no alcanzan a ser significativas entre las distintas categorías diagnósticas. Tampoco existen diferencias de expresión celular en las distintas fases de la enfermedad.
140 LOS ANTICUERPOS ANTI PÉPTIDO CITRULINADO CÍCLICO (PCC) DIFERENCIAN GRUPOS INMUNOGENÉTICAMENTE DISTINTOS DE ARTRITIS REUMATOIDE
A. Gómez, G. Ercilla, O. Viñas, G. Salvador, J.D. Cañete, J. Muñoz-Gómez y R Sanmartí
Unitad de Artritis. Servicio de Reumatología. ICAL. Hospital Clínic de Barcelona.
Introducción: Los anticuerpos anti-PCC son marcadores muy específicos de artritis reumatoide (AR). Sin embargo, no queda claro si distinguen sub-grupos dentro de la enfermedad.
Objetivo: Analizar si los anticuerpos anti-PCC pueden diferenciar subgrupos inmunogenéticamente distintos en la AR.
Métodos: Se estudiaron un total de 60 pacientes (47 mujeres/13 hombres) con AR del adulto de menos de dos años de evolución (edad media: 52,6 ± 15,7 años; evolución: 9,8 ± 6,7 meses; FR +:78%). Se determinaron los títulos de anti-PCC, estableciéndose dos grupos de comparación. Se analizaron mediante técnicas de secuenciación del DNA los alelos HLADRB1 determinando la presencia de Epítopo reumatoide (ER), ER homocigoto (ERH) y de HLA-DR4.
Resultados: De los pacientes analizados el porcentaje de anti-PCC+ fue del 59,3%. Los pacientes presentaron los siguientes porcentajes (PCC+/PCC-): ER (83,9%/61,9%), ERH (32,3%/9,5%)* y HLA-DR4 (61,3%/33,3%)* (*)p < 0,05. Se estableció una diferencia estadísticamente significativa entre la asociación anti-PCC+ ERH y anti-PCC+ HLA-DR4, observandose también una tendencia a la asociación entre el PCC+ y el ER sin llegar a la significación estadística.
Conclusiones: Los anticuerpos anti-PCC diferencian dos subgrupos inmunogenéticamente distintos en la AR de nuestra población. Dado que tanto el ER como el HLA-DR4 se han asociado con un peor pronóstico es probable que los anti-PCC identifiquen un subgrupo de AR de peor pronóstico.
141 VALOR PREDICTIVO DEL POLIMORFISMO DEL GEN DRB1 PARA LA RESPUESTA AL TRATAMIENTO CON INFLIXIMAB EN PACIENTES CON ARTRITIS REUMATOIDE
J.A. Pinto, M. Freire, M.J. López-Armada, M. Maneiro, I. Fuentes, F.M. Rodríguez-Núñez, C. Fernández-López, A. Atanes, J. Graña, F.J. de Toro, J.L. Fernández-Sueiro, F. Galdo y F.J. Blanco
Laboratorio de Investigación. Servicio de Reumatología. C.H. Juan Canalejo. A Coruña.
Objetivo: Estudiar el valor predictivo del polimorfismo del gen DRB1 para la eficacia del tratamiento con Infliximab en pacientes diagnosticados de Artritis Reumatoide (AR).
Material y métodos: Dieciocho pacientes diagnosticados de AR (ACR 1988), tratados con dosis bimensuales de Infliximab i.v.(3 mg/kg) y MTX v.o., fueron incluidos. Se aisló el ADN de sangre periférica. El estudio de los alelos del gen DRB1 se realizó utilizando la PCR-SSP (Dynal Allset TM SSP DR). El producto amplificado fue sometido a electroforesis en gel de agarosa al 1,5%. La eficacia de Infliximab en cada sujeto fue valorada utilizando el índice ACR20 a la semana 30 (n = 18) y a la 54ª(n = 8). Se calculó el valor predictivo positivo (VPP, respuesta a tratamiento positivo usando el programa "Epiinfo6".
Resultados: A la semana 30, los pacientes con HLA-DRB1*01 presentaron la probabilidad más baja de respuesta favorable a Infliximab (VPP 66%) y los pacientes con DRB1*03 la más alta (VPP 80%). Los pacientes con DRB1*04 o con DRB1*07 mostraron un VPP del 75% cada uno. Como era de esperar la eficacia del tratamiento descendió en la semana 54 (no se modificó dosis tratamiento). En los pacientes con DRB1*01 o con DRB1*04 el VVP descendió a 40% y 50% respectivamente. Por el contrario, pacientes con DRB1*03 o con DRB1*07 mantuvieron una alta probabilidad de respuesta positiva.
Conclusiones: El polimorfismo del DRB1 podría ser un buen factor predictivo de respuesta al tratamiento con Infliximab en la artritis reumatoide. No obstante, será necesario un mayor número de pacientes para obtener resultados más significativos.
Financiado por FIS: 01/5401
142 ESTUDIO DE CONCORDANCIA INTEROBSERVADOR EN LA EXPLORACIÓN ARTICULAR DE PACIENTES CON ARTRITIS REUMATOIDE
M. Belmonte, C. Julia, J. Lerma, J. Beltrán, A. Lozano y J.A. Castellano
Hospital General de Castellón.
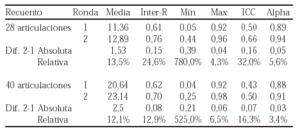
Objetivo: Estudiar la concordancia de exploración articular entre reumatólogos y comprobar si una sesión de estandarización permite reducir la variabilidad interobservador.
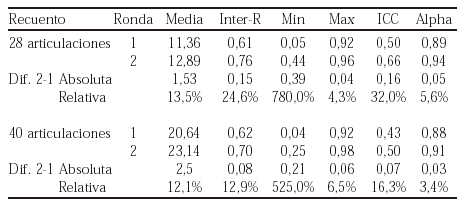
Método: Hemos realizado una exploración articular convencional en 6 pacientes con artritis reumatoide en dos fases o rondas. Los 6 reumatólogos participantes exploraron a los 6 pacientes en orden aleatorio, inicialmente según su criterio habitual de exploración (ronda1), y tras una explicación de 15 minutos del método de exploración de Eular, repitieron el examen articular en orden aleatorio distinto (ronda2). Se anotaron las puntuaciones de dolorosas, tumefactas, y global (suma de dolorosas y tumefactas) para distribuciones de 28 y 40 articulaciones.
Resultados: En la tabla adjunta se muestran los valores medios de recuento articular global (suma de dolorosas y tumefactas) para 28 y 40 articulaciones, y ambas rondas de exploración. Se observa un incremento de la correlación intraclase del 32% y 16% respectivamente. La dispersión de la distribución de los recuentos, medido por el coeficiente de variación, se modificó solo el 3% y el 1% respectivamente.
Conclusión: Se comprueba un incremento notable de la concordancia interobservador, medido por el IC correlación intraclase, después de una sesión de estandarización en la exploración articular. Sería recomendable realizar este tipo de sesiones de entrenamiento para aumentar la fiabilidad de la exploración en estudios multicéntricos o en los que intervengan distintos exploradores.
143 EFICACIA Y SEGURIDAD DEL TRATAMIENTO CON LEFLUNOMIDA
J. Calvo Catala, J.J. García-Borrás, C. Campos Fernández, M. Muñoz Guillén, M.I. González-Cruz, O. Belinchón, A. Baixauli Rubio, J.L. Valero, F. Boluda y J.J. Tamarit
Hospital General Universitario. Hospital Universitario La Fe. Valencia.
Revisamos la efectividad y tolerancia de la Leflunomida en el tratamiento de la artritis reumatoide (criterios diagnósticos de ACR).
Estudiamos un total de 100 pacientes tratados en dos Hospitales Universitarios Valencianos: 27 varones y 73 mujeres, con edad media 53,7 años.
Todos los paciente fueron tratados con dosis de 20 mg/día, salvo los tres días primeros en que se les administraron 100 mg/día.
Se valoró a los pacientes el día en que se les incluyó en este estudio, al mes y a los 3 meses, efectuando en cada visita: analítica (estándar con enzimas hepáticos, FR, PCR), valoración de la rigidez matutina, recuento de las articulaciones afectadas (tumefactas y dolorosas), valoración de actividad (DAS 28), escala visual del dolor, y valoración por el paciente y el médico.
Resultados:1) Al mes de iniciar el tratamiento, se evidencia una mejoría clínica en 60 pacientes, según los criterios que hemos evaluado, sin evidenciar datos de interés en estudio analítico. 2) Esta mejoría se incrementa a un 73% a los tres meses. 3) A los tres meses, se constata una disminución de la VS en 42 pacientes y de PCR en 63 pacientes, no encontrado cambios significativos en el FR. 4) En 4 pacientes, se incrementaron los enzimas hepáticos (por encima de 3 veces el valor normal). 5) Suspendimos el tratamiento en 9 pacientes: 4 por elevación enzimática, 3 por lesiones dermatológicas y 2 por molestias digestivas.
Conclusiones:1) Se constata una rápida actuación de la leflunomida en el tratamiento de AR, siendo su eficacia evidente a partir de las 4 semanas de tratamiento. 2) Los efectos adversos han sido leves y poco frecuentes , aunque la menor experiencia respecto a otros FARAL, quizá motive supresiones. 3) Los buenos resultados obtenidos, parecen indicar que quizá se deba utilizar más precozmente este tratamiento en pacientes con AR.
144 ¿PODEMOS MEDIR LA ACTIVIDAD DE LA AR MEDIANTE EL DAS28 DE TRES VARIABLES?
M. Calabozo Raluy, F, Pérez-Ruiz, E. Uriarte Isacelaya, A. Ruibal Escribano, M.J. Fernández López y A. Alonso Ruiz
Hospital de Cruces-Baracaldo. Vizcaya.
Objetivo: La actividad de la AR debe cuantificarse. El índice de actividad (DAS) se calcula mediante: recuento articular reducido (dolor y tumefacción), VSG y valoración por el paciente (EVA) en el DAS de cuatro variables (DAS4) o sustitución de la EVA por una constante en el DAS de tres variables (DAS3). Pretendemos facilitar el cálculo de estos índices en la consulta diaria.
Pacientes y método: Cálculo de DAS en todas las AR atendidas en una consulta hospitalaria durante 8 semanas consecutivas. En caso de no disponer de VSG reciente (< 5 días), determinación en la propia consulta. 1) Comparamos los valores DAS4 y DAS3 (más rápido pero menos conocido); y 2) Comparamos el DAS4 calculado con VSG reciente y con la última VSG de la historia clínica (DAS-historia, evita determinación de VSG en la consulta si no hay VSG reciente).
Resultados: 102 AR . En todas pudieron calcularse DAS4 y DAS3 (58 casos precisaron varias explicaciones para la EVA). El DAS-historia no pudo calcularse en 7 casos (no había VSG previa). 72 casos precisaron determinar la VSG en el momento de la consulta. Las medias(y desviaciones estándar) de DAS4, DAS3 y DAS-historia fueron 3,9(1,1), 3,2(1,0) y 3,4(1,1). La correlación DAS4/DAS3 y DAS4/DAS-historia fue 0,93 y 0,94. En ningún caso la utilización del DAS3 supuso un cambio mayor de 1,2 (cambio significativo según la EULAR). Este cambio sólo se dio en 4 casos al usar el DAS-historia.
Conclusión: El cálculo del DAS con la fórmula de tres variables y la última VSG disponible no produce cambio significativo en su valor final y hace mas fácil su uso generalizado.
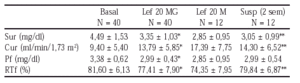
145 INFLUENCIA DE LA LEFLUNOMIDA SOBRE EL METABOLISMO DEL URATO Y DEL FOSFATO
F. Pérez Ruiz, A. Ruibal, M. Calabozo, A. Herrero y A. Alonso
Hospitales de Cruces y Gorliz, Vizcaya.
El estudio de un mayor número de pacientes nos permite ampliar los resultados preliminares comunicados previamente (Perez-Ruiz et al, Arthritis Rheum 2001, suppl 1).
Estudiamos el manejo renal de urato y fosfato en 40 pacientes antes y después (8 semanas) de tratamiento con LEF 20 mg/día. Se calcularon los aclaramientos de urato y creatinina, así como la reabsorción tubular de fosfato (RTf). Doce pacientes consintieron en suspender el tratamiento con LEF durante dos semanas y someterse a un tercer estudio.
Resultados: se produjo un aumento de la excreción de urato y fosfato (tabla), paralelo al descenso de la uricemia y la fosfatemia. Cuatro (10%)pacientes mostraban hipofosfatemia (< 2,4 mg/dl) y 3 (7,5%) hipouricemia (< 2,0 mg/dl). El 60% de los pacientes mostró una reducción de al menos el 25% de la uricemia. La presencia de hipofosfatemia relacionó con menores fosfatemia y RTf basales.La suspensión de LEF cambió el manejo renal de urato y fosfato, pero no se normalizó. (*p < 0,01; **p < 0,05)
Conclusiones: Los cambios en fosfatemia y uricemia se deben a un aumento de la excreción renal; la reducción de urato podría emplearse como marcador de cumplimentación del tratamiento; ante la reducción de fosfatemia, convendría vigilar el desarrollo de osteomalacia por hipofosfatemia.
146 ELEVADA TASA DE RESPUESTA Y ESCASA TOXICIDAD CON UNA NUEVA ESTRATEGIA DE TRATAMIENTO COMBINADO CON LEFLUNOMIDA (LEF) Y METOTREXATO (MTX)
F. Pérez Ruiz
Baracaldo, Vizcaya.
La adición de LEF a MTX ha mostrado su eficacia en ensayos en AR (Kremer el at, Arthritis Rheum, suppl 2001), pero el riesgo de hepatotoxicidad ha sido preocupante. En la práctica clínica, invertir el diseño, controlando otros factores de hepatotoxicidad parece más realista.
Diseño prospectivo, en pacientes con AR que inician LEF. Medidas de desenlace: respuesta DAS28 (combinando reducción DAS28 respecto a basal con actividad DAS28 en cada momento) y actividad DAS28. Indicación de adición de MTX: a los 3 meses si mala respuesta y DAS28 > 5,10; a partir de los 3 meses, cualquier ausencia de respuesta DAS28 respecto a parámetros basales. Estrategia terapéutica: LEF 20 mg/día, añadiendo MTX 2,5 mg/cada semana dos semanas y 2,5 mg/2 semanas hasta: respuesta, toxicidad o dosis máxima tolerada previamente. Medicación concomitante para evitar hepatotoxicidad: ácido fólico 5 mg/semana, cambio de AINE en pacientes tratados con AINEs arilacéticos. Análisis por intención de tratar.
De cincuenta pacientes que iniciaron tratamiento con LEF, 31 (62%) habían recibido otros DMARD (media 2,1), incluyendo MTX (dosis media 16,8 ± 4,5 mg/semana, rango 10-25). En los 9 primeros meses de seguimiento, 12 (24%) inició tratamiento combinado LEF-MTX (dosis de MTX 9,8 ± 1,2, rango 7,5 a 12,5). A los 3 meses de tratamiento combinado, 11/12 mostraban respuesta DAS28 (5 buena, 6 moderada); a los 6 meses 5/6 mantenían respuesta (3 buena, 2 moderada). Se observó elevación de GPT/GOT en 2/12 pacientes (16%), autolimitada y menor de 100 UI, que no requirió suspensión del tratamiento. Ningún pacientes con LEF-MTX procedían de grupo en el que LEF era el primer DMARD.
La inversión de la estrategia de combinación LEF-MTX, junto con otras medidas para evitar hepatotoxicidad, parece conseguir una alta tasa de respuestas DAS28 con escasa toxicidad.
147 SEGURIDAD Y EFICACIA DEL TRATAMIENTO ANTI-TNF EN PACIENTES CON ARTRITIS REUMATOIDE (AR) EN LA PRÁCTICA CLÍNICA
C. Tomás, A. Erra, E. Moreno, J.J. de Agustin, X. Sans, C. Arnal, P. Barceló y S. Marsal
Unitat de Reumatología, Hospital General i Universitari Vall d'Hebron. Barcelona.
Objetivos: La eficacia clínica de las terapias anti-TNF ha sido demostrada en diversos estudios. Es importante conocer las experiencias locales para valorar el beneficio real de estos tratamientos. El objetivo de este estudio es evaluar la eficacia clínica y la seguridad de los tratamientos anti-TNF en nuestros pacientes con AR.
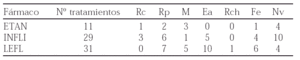
Métodos: Incluimos 51 pacientes con AR activa: 38 recibieron infliximab y MTX, y 13 Etanercept (1 con MTX); 86% recibieron AINEs y 84% corticoides. La respuesta clínica fue valorada según los criterios del ACR a las 0, 2, 6, 14 y cada 8 semanas. El seguimiento máximo fue de 62 sem (n = 8) y el mínimo de 2 sem (n = 5). Fueron recogidos todos los acontecimientos adversos.
Resultados: Las características de los pacientes fueron: edad media 49 años, sexo (F/M) 44/7, duración media de la enfermedad 13a y FR+ en un 74%.
Eficacia:
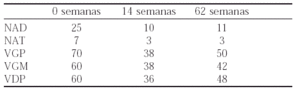
No se observaron diferencias en el HAQ y la VSG entre la sem 0 y 62. Sin embargo en pacientes con un HAQ < 1,5 (media 0,9) o con una VSG > 30 (media 58) en la sem 0, si se objetivaron diferencias significativas (HAQ 0,29 y VSG 31) a las 62 sem. El 62% lograron una ACR20 a las 62 sem y un 30% una ACR70 a las 54.
Seguridad: en 11 pacientes (22%) se suspendió el tratameinto (1 TBC(In), 1 lupus cutáneo agudo(Et), 1 reacción a la infusión, 1 herpes zoster y candidiasis mucocutánea, 2 pérdidas de eficacia,3 ineficacia,2 abandonos voluntarios). En 6 pacientes se produjeron reacciones a la infusión (2%). Se contabilizaron 30 infecciones en 23 pacientes (17 CVRA, 4 bronquitis agudas, 1 candidiasis oral, 5 herpes, 1 pielonefritis, 1 GEA y 1 TBC diseminada).
Conclusión: En nuestra serie de pacientes con AR tratados con anti-TNF se ha observado una rápida eficacia clínica que en la mayoría de los casos se ha mantenido. Se diagnosticó un caso de TBC diseminada y la incidencia de otras infecciones así como de reacciones a la infusión fue baja.
148 VALORACIÓN DE LA VASCULARIZACIÓN DE LA SINOVIAL EN PACIENTES CON ARTRITIS REUMATOIDE TRATADOS CON ANTI-TNF MEDIANTE ECOGRAFÍA DOPPLER COLOR. DATOS PRELIMINARES
J.J. de Agustín, A. Erra, C. Arnal, M. López, P. Barceló, D. Sureda, S. Marsal y C. Tomás
Unitat de Reumatología, Hospital General i Universitari Vall d'Hebron. Barcelona.
Objetivos: La implicación del TNFα en la patogénesis de la artritis reumatoide (AR) ha sido ampliamente demostrado. Uno de los mecanismos por el que los fármacos anti-TNFα pueden actuar en la AR es disminuyendo la angiogénesis. El objetivo de este estudio es evaluar la influencia de los tratamientos anti-TNF en la vascularización sinovial de la AR mediante la ecografía doppler color (US).
Métodos: Se incluyen 13 mujeres con AR que recibían tratamiento anti-TNF (12 infliximab y 1 etanercept). La US fue realizada utilizando un transductor multifrecuencia 13-7 MHz Esaote technos scanner. Se evaluaron los siguientes parámetros: erosiones (E), proliferación sinovial (PS), derrame (DA) y vacularización. La vascularización fue valorada de acuerdo con una escala semicuantitativa: número de vasos 0, < 3, 3-5, 6-10 y > 10. Las US se realizaron a las semanas 0 (el día antes de iniciar el tratamiento), 1 y 3 después de haber iniciado el tratamiento (U0, U1 y U2). En el análisis estadístico se utilizó la prueba de Chi-cuadrado y el test de Wilcoxon.
Resultados: En la US basal (U0) la presencia de E se observó en 23 articulaciones, la PS en 23 y el DA solamente en 8. No se observaron cambios en la presencia de E y en la PS en los siguientes controles ecográficos. El DA solamente se detectó en 3 pacientes a la semana 3. Respecto a la vascularización se observaron diferencias significativas entre la semana 0 y 1 (p = 0,003) y entre la 0 y 2 (p = 0,009).
Conclusiones: En pacientes con AR tratados con terapias anti-TNF la ecografía con doppler color ha permitido observar una reducción significativa de la vascularización. Sería de gran interés conocer si estas observaciones preliminares persisten a lo largo del tratamiento o pueden predecir la respuesta clínica.
149 SEGURIDAD Y EFICACIA DE LA LEFLUNOMIDA EN PACIENTES CON ARTRITIS REUMATOIDE. RELACIÓN ENTRE LOS EFECTOS ADVERSOS Y LA DOSIS DE CARGA
A. Erra, E. Moreno, C. Tomás, X. Sans, C. Arnal, P. Barceló y S. Marsal
Unitat de Reumatología, Hospital General i Universitari Vall d'Hebron. Barcelona.
Objetivos: La eficacia de la LFN en pacientes con AR ha sido confirmada en diferentes estudios. El objetivo de este estudio es evaluar la eficacia clínica y la seguridad de la LFN en pacientes con AR en la práctica clínica y documentar nuestra experiencia en la variación de la dosis de carga.
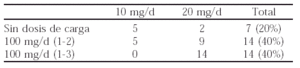
Métodos: Se incluyen 35 pacientes con AR que recibían tratamiento con LFN. Los fármacos asociados eran: MTX n = 10; CLQ n = 2; CyA n = 2; Prednisona n = 20; AINEs n = 11.Se utilizaron los criterios de respuesta clínica del ACR y los efectos adversos (EA) se clasificaron en leves y graves según obligaran o no a la retirada del fármaco. Las diferentes pautas de dosificación de la LFN fueron:
Resultados: De los 30 pacientes que mantuvieron la LFN más de 3 meses el 69% obtuvo una respuesta ACR > al 20%. No se observaron diferencias entre la eficacia clínica y la edad, el FR y las diferentes pautas de dosificación.
Se retiró la LFN por EA en 14 pacientes (40%); en el resto los EA fueron leves (23%) o no hubo EA (37%). No se observaron diferencias entre los EA y las pautas de dosificación. El 80% de los pacientes con un EA precoz y grave habían recibido una dosis de carga de 100 mg/d/3 días. Además, en el subgrupo de pacientes que recibían MTX y por tanto una dosis de carga inferior, no se observaron EA graves y precoces. Se observaron diferencias entre los EA y la edad (p = 0,009); pero no se observaron diferencias entre los EA y la duración de la enfermedad, ni el número de FAME previos.
Conclusión: La LFN es un tratamiento eficaz para la AR activa y su eficacia clínica a largo plazo no está modificada por la dosis de carga. No existe una asociación entre la presencia de efectos adversos a largo plazo y la dosis de carga, pero si hay una posible asociación entre la dosis de carga y los efectos adversos precoces.
150 ESTUDIO DEL ESTRESS OXIDATIVO EN PACIENTES CON ARTRITIS REUMATOIDE TRATADOS CON INFLIXIMAB
C. Tomás, J.J. de Agustin, A. Erra, C. Arnal, C. Domínguez, P. Barceló y S. Marsal
Unitat de Reumatología, Hospital General i Universitari Vall d'Hebron. Barcelona.
Objetivo: Los radicales libres están implicados en la lesión tisular en algunas enfermedades inflamatorias como la AR. Las citocinas inflamatorias como el TNF se han relacionado con algunas moléculas oxidativas, de la misma manera que ciertos tratamientos antioxidantes bloquean algunos efectos del TNF. El objetivo de este estudio es analizar las modificaciones en el perfil del stress oxidativo en pacientes con AR tratados con infliximab.
Métodos: Se han seleccionado 10 pacientes con AR tratados con infliximab y se han seguido durante 22 semanas. Las extracciones sanguíneas fueron obtenidas justo antes de cada infusión, por lo que las muestras 0, 1, 2, 3 y 4 corresponden a las semanas 0, 2, 6, 14 y 22, respectivamente. En el estudio se determinaron un grupo importante de parámetros oxidativos: malondialdheido (MDA) en plasma y hematíes, peróxidos lipídicos (LPO), glutatión reducido (GSH), glutatión peroxidasa (GPX), cobre (Cu), selenio (Se), vitamina E y superóxido dismutasa (SOD). También se determinaron el colesterol, los triglicéridos y la hemoglobina.
Resultados: No se encontraron diferencias significativas con los valores de MDA, GSH, Se, vit E y SOD. Entre las muestras de la visita 0 y 1 se observó una importante reducción en los niveles de Cu (p = 0,008) y un incremento de la GPX (p = 0,005). La LPO disminuyó significativamente entre las muestras de la visita 0 y 4 (p < 0,05). Los valores plasmáticos de colesterol fueron estables durante el estudio y las concentraciones de triglicéridos se incrementaron significativamente entre las muestras de la visita 2 y 4 (p = 0,002).
Conclusiones: En este grupo de pacientes con AR tratados con infliximab los principales parámetros indicativos del estrés oxidativo no se han modificado a lo largo del tratamiento. Sin embargo no se puede excluir un posible papel del tratamiento anti-TNF sobre el stress oxidativo, ya que algunos indicadores del mismo han mejorado durante el tratamiento.
151 VALORACIÓN DE LA MONITORIZACIÓN DE LA C2 EN PACIENTES CON ARTRITIS REUMATOIDE TRATADOS CON CICLOSPORINA. DATOS PRELIMINARES
C. Tomás, A. Erra, E. Moreno, C. Arnal, P. Barceló, L. Pou y S. Marsal
Unitat de Reumatología, Hospital General i Universitari Vall d'Hebron. Barcelona.
Objetivos: Para optimizar el tratamiento con CsA una herramienta útil es determinar su absorción a las 2 h post dosis (C2). Su uso en el transplante de órganos sólidos (TOS) ha permitido disminuir significativamente los rechazos agudos y la nefrotoxicidad. Hemos evaluado por primera vez el beneficio de monitorizar la C2 en pacientes con AR.
Métodos: Se incluyen 15 pacientes con AR tratados con CsA durante 15+13 meses. Las determinaciones de la C0 y la C2 se realizaron el mismo día, por el método EMIT. Durante estas 2h se evaluó la tensión arterial y el índice DAS. Se determinó la Cr previa y durante el tratamiento con CsA.
Resultados: La dosis media de CsA fue de 2,2 mg/kg/d. Los fármacos asociados fueron: MTX n = 11, LFN n = 1, prednisona n = 13 y AINEs n = 4. El valor medio del DAS fue de 2,7. La C0 fue de 80 + 41 ng/ml; la C2 de 475 + 227 ng/ml; la Cr preCsA de 0,86 + 0,1 mg/dl, y la del día del estudio 0,98 + 0,2 mg/dl. Hubo un aumento medio del 14% en la Cr a lo largo del tratamiento. No se encontró una asociación entre la C0 y C2 y la Cr, pero se observó una posible correlación entre el aumento de la Cr y la C2. Pacientes con una C2 inferior a 500 ng/ml, el aumento en la Cr fue < al 15%; en cambio valores superiores de C2 se asociaron a un mayor incremento en la Cr. Entre los pacientes con menos de 3 meses de tratamiento (n = 6) la mejor respuesta clínica (DAS = 1,3) fue en un paciente que con la misma dosis inicial tenía unos valores de C2 de 800 ng/ml. En todos los pacientes (n = 4) en los que la CsA fue mantenida más de 2 años, los valores de C2 eran < a 426 ng/ml.
Conclusiones: En relación a estos datos preliminares sobre la utilidad de la C2 en la monitorización de la CsA en pacientes con AR, nosotros sugerimos que la C2 puede ser una mejor alternativa a la C0 para optimizar la inmunosupresión en estos pacientes. Al igual que en el TOS, seria conveniente conocer si existen unos valores objetivo de la C2 tanto al inicio como a lo largo del tratamiento.
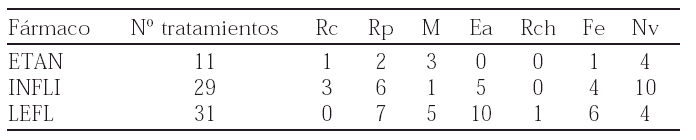
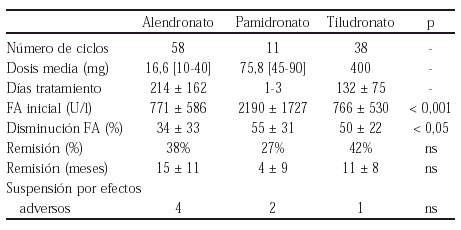
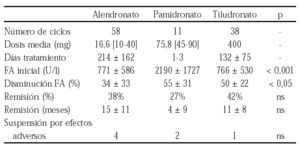
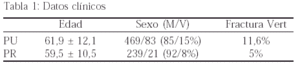
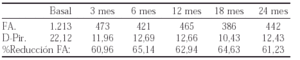
152 EXPERIENCIA EN EL CAMBIO DE INFLIXIMAB A ETANERCEPT O VICEVERSA EN PACIENTES CON ARTRITIS REUMATOIDE
A. Erra, S. Marsal, E. Moreno, L. Guanhón, A. Urruticoechea, C. Tomás, C. Arnal y P. Barceló
Unitat de Reumatología, Hospital General i Universitari Vall d'Hebron. Barcelona.
Objetivos: La eficacia del tratamiento anti-TNF (infliximab y etanercept) en la AR ha sido demostrada en diversos ensayos clínicos. Sin embargo, se ha observado una falta de respuesta en aproximadamente un 25% de pacientes en ambos tratamientos. El objetivo de este estudio es documentar nuestra experiencia en el cambio de infliximab a etanercept y viceversa, si la primera opción fracasa.
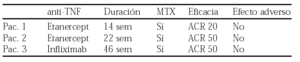
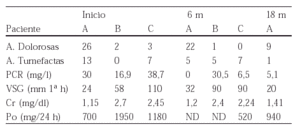
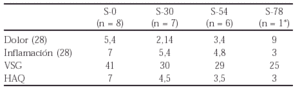
Métodos: 61 pacientes con tratamiento anti-TNF fueron seguidos durante una media de 38 (2-78) semanas. Durante este periodo se retiró el tratamiento en un 22% de los pacientes con AR. De este grupo de pacientes seleccionamos 3 que incluimos en este estudio.
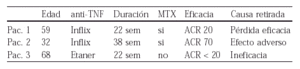
Los datos más característicos de estos pacientes se enseñan en la siguiente tabla:
Resultados: Los datos de estos tres pacientes después del cambio del tratamiento anti-TNF se enseñan en la siguiente tabla:
Actualmente, los 3 pacientes continúan en tratamiento con el segundo fármaco anti-TNF.
Conclusiones: En nuestra experiencia, los pacientes con AR que no responden al tratamiento anti-TNF el cambio de Infliximab a Etanercept o viceversa, es efectivo y seguro. Independientemente de la causa de la retirada, es posible obtener una eficacia significativa con un segundo tratamiento anti-TNF. Esta opción nos permite mantener la estrategia de bloquear el TNF en pacientes no respondedores.
153 APROXIMACIÓN AL COSTE FARMACOLÓGICO DEL TRATAMIENTO EN LA ARTRITIS REUMATOIDE
A. Mera Varela, J. García Meijide y J. Blanco Rodríguez
Hospital Clínico y Facultad de Medicina. USC. Santiago.
Objetivos: Estimar el coste de los fármacos usados para el tratamiento de pacientes con A.R.
Material y métodos: Estudio prospectivo de 150 pacientes con AR según criterios ACR, 125 mujeres y 25 hombres, con edad media de 60,2 años (18-86). El 64% procedentes del medio rural y el 76% con positividad para el FR. Se incluyeron 23 pacientes en terapia con Anti-TNF. Se realizóel cálculo estadístico con Excel Analysis Data Tools.
Resultados: Usaban AINE el 82% con un coste medio de 12,71 euros/mes. Usaban corticoides el 90,7% con un coste medio de 5,17 euros/mes. Usaban FARAL el 94%, con tratamiento combinado el 21,8%, siendo el MTX el más usado. El coste medio mensual fue de 3,63 euros hasta 14,4 euros si usaba más de un FARAL. Gastroprotección y fármacos para patologías asociadas suponían 36,9 euros/mes y 568,6 euros/año, respectivamente. El coste medio para el uso de Anti-TNF junto a los demás fármacos fue de 933,8 euros/mes. El gasto total para el tratamiento "clásico" de la AR es de 342,8 euros/año. La introducción de Anti-TNF eleva este gasto a 2.019,6 euros/año.
Conclusiones: El gasto en fármacos para tratamiento de la AR es elevado, teniendo en cuanta el uso concomitante de fármacos para las complicaciones o patologías que suponen comorbilidad. El uso de Anti-TNF supone multiplicar por 3 el coste final anual del tratamiento.
154 TRATAMIENTO CON LEFLUNOMIDA EN LA ARTRITIS REUMATOIDE. EXPERIENCIA Y RESULTADOS EN LA COMUNIDAD DE CASTILLA Y LEÓN
J. Alegre1, J.P. Valdazo8, O. Martínez8, J.L. Alonso1, M. Corteguera2, C. Torres2, M.J. Palop3, C. Hidalgo4, T. Pérez5, E. Díaz5, L. Pantoja6, V. Pinillos6 y J. Medina7
H. Gral. Yagüe, Burgos1, H. Ntra. Sra. Sonsoles, Ávila2, H. S. Ochoa, Madrid3, H. San Marcos, Salamanca4, H. de León5, H. del Bierzo, Ponferrada6, H. de Soria, Soria7, H. V. de la Concha, Zamora8.
Objetivo: Evaluar la eficacia y seguridad de Leflunomida, en pacientes con artritis reumatoide (AR) en la Comunidad de Castilla y León
Métodos: Estudio multicéntrico, prospectivo, abierto, en condiciones asistenciales reales. La eficacia se obtuvo mediante la tasa de respondedores según criterios ACR y EULAR. La seguridad por la recogida de efectos adversos (EA), exploración física y controles de laboratorio. Han participado 80 pacientes (68,4% mujeres y 31,6% varones), con una edad media de 60,2 ± 14 años y una media de evolución de la AR de 10,78 ± 7,4 años. La capacidad funcional ARA: I (7,4%), II (39,7%), III (50%) y IV (2,9%). La media de FARME previos: 3 por paciente. La duración prevista del estudio es de dos años, con visitas de control a las 6, 13, 26, 39, 52, 78 y 104 semanas, varios pacientes no han completado aún el año de tratamiento.
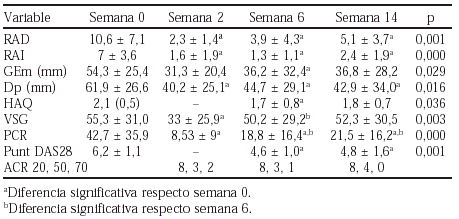
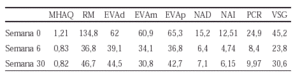
Resultados: Presentamos los resultados preliminares obtenidos tras completar los primeros 6 meses de tratamiento. Los pacientes han presentado una mejoría significativa respecto a: la duración de la rigidez matutina (p = 0,002), el dolor (p < 0,001), el número de articulaciones dolorosas (p < 0,001), el número de articulaciones tumefactas (p < 0,001), la valoración global del médico (p < 0,001), la valoración global del paciente (p < 0,001), el grado de incapacidad funcional MHAQ (p < 0,001), la VSG (p = 0,013) y la PCR (p = 0,032). La tasa de respondedores a los 6 meses fue de: 63,8% para el ACR20, 30% para el ACR50 y 13,8% para el ACR70. Según criterios EULAR, se ha obtenido un 76,3% de respuestas buenas o moderadas, y un 15% de malas respuestas. Se han descrito un total de 82 EA en 44 pacientes: diarrea (28%), dispepsia (12,2%), rash cutáneo o prurito (8,5%), pérdida de peso (6,1%). En dos casos las enzimas hepáticas superaron dos veces su valor normal. Ocho casos abandonaron el tratamiento por diarrea.
Conclusiones: Leflunomida es un tratamiento para la AR eficaz a los seis meses, y con un perfil de seguridad que se ajusta al esperado.
155 CARACTERÍSTICAS DIFERENCIALES DE PACIENTES EN TERAPIA CON INFLIXIMAB DE AQUELLOS CON TERAPIA CONVENCIONAL EN LA ARTRITIS REUMATOIDE
A. Mera Varela, J. García Meijide y J. Blanco Rodríguez
H. Clínico. Facultad de Medicina. USC. Santiago.
Objetivo: Estudiar las diferencias entre las características clínicas y de parámetros de laboratorio de pacientes con AR que están recibiendo tratamiento "clásico" respecto a los que reciben Infliximab.
Material y métodos: Hemos estudiado de forma transversal las características clínicas y de laboratorio de 150 pacientes con AR (127 mujeres y 23 varones. El grupo de terapia convencional (TC) lo componen 152 pacientes(105 mujeres/22 varones) y en terapia con Infliximab (IFX), 23(20 mujeres y 3 varones).La edad media para el grupo TC fue de 61 años y para el de IFX de 50,36. El análisis estadístico se ha realizado con el paquete Excel y Analysis Data Tools.
Resultados: La VSG media del grupo con IFX fue de 38,5 y para el grupo TC de 29,80 (N.S. para p < 0,05). El número de articulaciones inflamadas fue de 4,22 (0-20) de media para el grupo TC y de 6,5 (0-18)para el grupo IFX, sin encontrar diferencia significativa (N.S. para p < 0,05). El Factor reumatoide estaba presente en el 76% de los pacientes en TC y en el 78,2% de los de IFX. Estaban en clase funcional ACR:I: 79/II: 41/III: 25/IV: 4 en el grupo TC y de I: 11/II: 10/III: 2/IV: 0 en el IFX.La presencia de S. seco fue más frecuente en el grupo con Tc que en el de IFX, así como la presencia de patología asociada.
Conclusiones: En el momento de realizar un estudio transversal entre pacientes con terapia convencional y con terapia con IFX, no parecen existir diferencias significativas en algunos parámetros de actividad de la enfermedad. La terapia con IFX, indicada en casos de enfermedad más agresiva consigue igualar, en dichos parámetros de actividad, a los pacientes que se consideran "respondedores" a terapia convencional.
156 EFICACIA Y TOLERANCIA DE LEFLUNOMIDA EN LA PRÁCTICA CLÍNICA
F. Pérez Ruiz
Baracaldo, Vizcaya.
Analizar la eficacia y la tolerancia a Leflunomida (LEF)en la práctica clínica, más flexible que los ensayos.
Estudio observacional, prospectivo. Monitorización cada 3 meses: núm.de articulaciones dolorosas y tumefactas, valoración global por el paciente, MHAQ, reactantes de fase aguda, Hb, enzimas hepáticos, dosis de corticosteroide. Plan terapéutico: LEF 100 mg/día 3 día, seguido de 20 mg/día; prevención de diarrea con loperamida.
La tasa de respuesta fue del 82% a los 3 meses, del 84% a los 6 meses y del 94% a los 9 meses; la adición de metotrexato favoreció la respuesta. Comparados los 22 pacientes con LEF como primer FARAL, con 33 pacientes con tratamientos previos, los últimos mostraron una peor tasa de respuesta DAS28. Los pacientes en ambos grupos no mostraban diferencias en los parámetros generales o de actividad previos al tratamiento. Se observaron mejorías significativas en todos los parámetros de eficacia a los 3 meses, manteniéndose al año. 54/55 continuaban a los 6 meses y 53/55 al año con LEF, si bien en 12/55 se añadió metotrexato por mala respuesta. Con este plan de tratamiento, no hubo abandonos por intolerancia o efecto adverso grave; se observaron elevaciones de enzimas hepáticos en 7/55 casos (12,8%), en 4 casos asociado a diclofenaco, en 3 a otros AINE (p = 0,046); en 5 de los 7 casos fue transitoria, salvo en dos casos tratados con diclofenaco, remitiendo con cambio de AINE. La reducción de la dosis de corticosteroide fue significativa desde 6 meses de tratamiento.
La tasa de respuesta a LEF no difiere de la comunicada en ensayos, si bien la combinación con metotrexato la mejora; la toma previa de otros FARAL influye en la tasa de respuesta, como ya ha sido descrito (Wolf F, Arthritis Rheum suppl 2001). La tolerancia y la toxicidad son mejores en la práctica que las observadas en ensayos, si bien los resultados pueden estar limitados por el número de observaciones.
157 PROTOCOLO DE PROFILAXIS DE LA TUBERCULOSIS EN PACIENTES CON TRATAMIENTO ANTI-TNF
L. Guanhón Porta, A. Urruticoechea, F. Casellas, R. Vidal, C. Pigrau, C. Tomás, P. Barceló y S. Marsal
Unitat de Reumatologia. Hospital Vall d'Hebron. Barcelona.
Objetivo: El TNF está implicado en la patogénesis de las artropatías inflamatorias y en la respuesta inmune contra las infecciones. El objetivo de este estudio es presentar el protocolo que se utiliza en el Hospital Vall d'Hebrón para valorar la necesidad de recibir profilaxis para la TBC en pacientes que van a iniciar terapia anti-TNF.
Métodos: En la Unidad de Reumatología se controlan 65 pacientes con tratamiento anti-TNF. En septiembre del 2001 se diagnosticó una TBC miliar en un paciente que había recibido 3 dosis de infliximab y en el screening realizado antes del tratamiento, el PPD fue negativo y la Rx de tórax normal, por lo que de acuerdo con los Servicios de Infecciosas, Pneumolgía y Digestivo, se consensuó el siguiente protocolo:
Antes de iniciar el tratamiento anti-TNF se realiza una Rx de tórax (Rx T), un PPD y las pruebas de inmunidad retardada (PIR) que incluyen la varidasa, candidina y tricofitina.
Rx T normal y PPD positivo: profilaxis.
Rx T normal, PPD negativo y PIR positiva: no profilaxis.
Rx T normal, PPD negativo y PIR negativas: profilaxis
Rx T patológica: Excluir la TBC activa mediante esputo espontáneo o inducido, si:
PPD positivo: profilaxis
PPD negativo y PIR positivas: no profilaxis
PPD negativo y PIR negativas: profilaxis
La profilaxis se realiza con: Isoniacida 300 mg/día y Rifampicina 600 mg/día durante 3 meses. Se aconseja iniciar el tratamiento anti-TNF a las 2 semanas de comenzar la profilaxis, aunque no está contraindicado iniciar ambas terapias de forma simultánea.
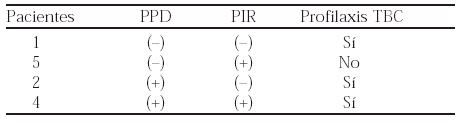
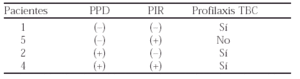
Resultados: Se ha aplicado el nuevo protocolo a doce pacientes:
Conclusión: Es importante valorar las PIR, dado que existen pacientes con PPD falsamente negativo, permiten conocer con mayor exactitud el estado inmunitario del paciente y por tanto indicar la profilaxis de forma más precisa.
158 EFICACIA Y SEGURIDAD DEL TRATAMIENTO CON INFLIXIMAB EN PACIENTES CON POLIARTRITIS
M.F. Pina Pérez, J. Moreno Morales, L.F. Linares Ferrando, C. Marras Fernández-Cid, R. González Molina, P. Castellón de Arce, A. Bermúdez Torrente, F. Martínez Angosto, M. Menchón Galiana y J. Martínez Ferrin
H. Universitario Virgen de la Arrixaca. Murcia.
Objetivos: Evaluar la eficacia y seguridad del tratamiento con Infliximab en 48 pacientes con poliartritis (45 artritis reumatoide y 3 artropatía psoriasica).
Método: Todos los pacientes (35 mujeres y 13 varones), fueron tratados con metotrexato a dosis de 7,5 a 10 mg/sem. La dosis inicial de infliximab fue de 3 mg/kg administrados a las 0, 4 y 6 semanas y posteriormente cada 8 semanas, aumentamos la dosis a 5 mg/Kg en caso de ineficacia o disminución de la misma. La actividad inflamatoria se evaluó mediante parámetros clínicos y analíticos, analizando la respuesta al tratamiento con los criterios de la ACR (20%, 50% y 70). En los pacientes con Mantoux positivo sin otros signos de infección tuberculosa se asocio profilaxis con isoniacida durante 6 meses.
Resultados: El 41,2% presentó una mejoría desde la 6 ºsemana de tratamiento, permitiendo una reducción aproximada del 50% en la cantidad de esteroides utilizados al inicio.
Las reacciones adversas fueron: urticaria (3) y tiritona sin afectación del estado general (1) durante la administración del infliximab. Eritema nodoso (1). Impétigo (1), ITU por E Coli (1), Neumonía (2). En otros 5 pacientes fue preciso suspender el tratamiento por las siguientes complicaciones: Derrame pleural (1), Herpes genital y poliartritis (1). Disnea y opresión torácica durante la perfusión en la 6º semana (3).
Conclusiones: El Infliximab es un tratamiento eficaz en los pacientes de artritis reumatoide y artropatía psoriasica. Observamos una mejor respuesta en los pacientes mas jóvenes con menos años de evolución de la enfermedad y con importante actividad inflamatoria pretratamiento. Las reacciones adversas graves que motiven la suspensión del fármaco son escasas, así como el número y severidad de los procesos infecciosos concomitantes.
159 ESTUDIO OBSERVACIONAL SOBRE LA EFICACIA Y SEGURIDAD DE LEFLUNOMIDA EN PACIENTES CON ARTRITIS REUMATOIDE ACTIVA
M. Baturone Castillo, M.A. Guzmán, R. Cáliz, A. García Sánchez, M.A. Ferrer y M.V. Irigoyen
Sevilla.
Objetivo: Evaluar eficacia y perfil de seguridad de leflunomida como fármaco antirreumático modificador de la enfermedad en monoterapia de pacientes con artritis reumatoide activa.
Métodos: Estudio multicéntrico, abierto no controlado, prospectivo. Se incluyeron 98 pacientes de ambos sexos que cumplían criterios diagnósticos de la ARA para artritis reumatoide. Se les administró una dosis de inicio de 100 mg durante los 3 primeros días seguidos de una dosis de mantenimiento de 20 mg diarios. Los pacientes se evaluaron al inicio y en las semanas 4, 12 y 26.
Resultados: En la primera visita de evaluación se constata mejoría significativa que se mantiene y acentúa a lo largo del estudio en el número de articulaciones tumefactas, dolorosas, escala analógica visual del dolor, incapacidad funcional, actividad de la enfermedad según criterio DAS 28 valoración del paciente y médico y duración de la rigidez matutina. La proteína C reactiva desciende de forma significativa a partir de la semana 12 y la velocidad de sedimentación globular en la semana 26. El factor reumatoide ya en la 4ª semana. La media de los parámetros del hemograma y perfil hepático permanecen en valores normales. Los pacientes comunicaron efectos adversos en al menos una visita en el 34%. Estos motivaron la retirada del medicamento en un 10% de las ocasiones y la modificación de la dosis en un 7%.
Conclusión: Leflunomida es un fármaco eficaz. Actúa rápidamente en el control de la artritis reumatoide. Con la adecuada monitorización es un fármaco seguro. No se han observado efectos adversos graves.
Patrocinio: Aventis Pharma.
160 VARIABILIDAD EN EL SEGUIMIENTO DE LOS PACIENTES CON ARTRITIS REUMATOIDE (AR) EN ESPAÑA. RESULTADOS DEL ESTUDIO EMAR
V. Villaverde, C. Hernández-García**, I. González-Álvaro***, E. Vargas****, I.C. Morado**, E. Pato**, C. Lajas, Grupo Estudio emAR
Servicio de Reumatología, Hospital La Paz, Madrid; **Servicios de Reumatología y ****Farmacología Clínica Hospital Clínico San Carlos, Madrid; ***Servicio de Reumatología, Hospital Universitario de La Princesa, Madrid.
Objetivo: Analizar cómo se realiza de forma rutinaria el seguimiento de los pacientes con AR en la práctica clínica diaria de nuestro país.
Métodos: Se revisaron 1.379 historias clínicas (HC) de sujetos > 16 años seleccionados aleatoriamente de un pool de pacientes con diagnóstico de AR atendidos en 48 Servicios de Atención Especializada de 16 CCAA, durante 1998-1999. Se analizó la forma de seguimiento clínico de los pacientes, incluyendo una estimación semicuantitativa del número de visitas.
Resultados: La rigidez matutina y la valoración subjetiva del médico en una escala adjetiva, constaban habitualmente o siempre en más del 70% de las HC. La utilización de escalas analógico visuales (EAV) fue muy infrecuente. El 49,5% de los pacientes tenía al menos un recuento formal de articulaciones dolorosas y tumefactas a lo largo del estudio, siendo el recuento articular más utilizado el índice completo del ACR. La valoración subjetiva del dolor mediante una escala adjetiva, quedó reflejada en la HC con escasa frecuencia. Ninguno de los instrumentos de valoración del estado funcional y del estado general de salud, era usado habitualmente en la práctica clínica diaria. La clasificación funcional del ACR fue el instrumento de valoración funcional más utilizado.
Conclusiones: El uso de herramientas cuantitativas para el seguimiento de los pacientes con AR en la práctica clínica diaria de nuestro país, es escaso. La mayor parte de los pacientes son seguidos de una forma "tradicional", mediante escalas adjetivas en el mejor de los casos. Dado que en la actualidad se dispone de medidas de desenlace sencillas, fáciles de puntuar, válidas, fiables y sensibles al cambio, probablemente ha llegado el momento en que nuestros pacientes con AR puedan beneficiarse de la utilización de estos instrumentos.
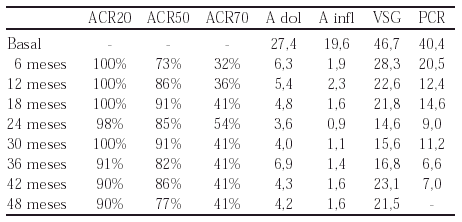
161 EFICACIA Y SEGURIDAD A LARGO PLAZO DEL TRATAMIENTO CON ETANERCEPT EN LA ARTRITIS REUMATOIDE (AR)
J.A. Piqueras, E. Martínez, J. Tornero y J. Vidal
Servicio de Reumatología. H. General Universitario. Guadalajara.
Objetivo: Evaluar la eficacia y la seguridad del Etanercept a largo plazo en la AR activa, moderada a severa, en la que habrán fallado al menos un DMARD.
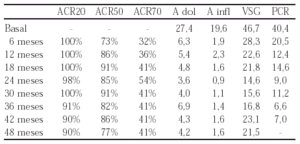
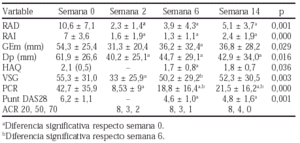
Material y métodos: Se reclutaron 23 pacientes con AR activa definida por > 6 articulaciones inflamadas, > de 12 dolorosas, y al menos uno de estos tres criterios: VSG > 28 mm/h, PCR > 20 mg/l, y rigidez matutina > 45 min. En los primeros tres meses el estudio fue doble ciego, comparando dos dosis (10 y 25 mg) de Etanercept con placebo. A partir del tercer mes se administraron 25 mg SC dos veces por semana en estudio abierto. La eficacia fue medida por el porcentaje de pacientes con respuestas ACR20, ACR50, y ACR70, número de articulaciones dolorosas e inflamadas y reactantes de fase aguda.
Resultados:
Los efectos adversos más frecuentes fueron infecciones del tracto respiratorio superior (8 neumonías), petequias en el lugar de la inyección, 3 conjuntivitis, 1 dermatitis varicosa, 1 hiperpigmentación cutánea.
No se detectó ninguna neoplasia, ni se objetivó inducción de cuadro autoinmune diferente de la AR.
Conclusiones: El Etanercept mantiene su eficacia y seguridad a largo plazo en la AR.
162 FACTORES QUE DETERMINAN EL RETRASO EN EL INICIO DEL PRIMER TRATAMIENTO CON FÁRMACOS MODIFICADORES DE LA ENFERMEDAD EN PACIENTES CON ARTRITIS REUMATOIDE
C. Hernández García, V. Villaverde, I. González-Álvaro, E. Pato, I.C. Morado, A. Bañares, J.A. Jover, Grupo de Estudio emAR
Hospital Clínico San Carlos, Madrid.
Objetivo: Analizar los factores relacionados con un mayor retraso en el inicio del primer FME en pacientes con AR en España.
Pacientes y métodos: Se seleccionaron aleatoriamente 1.379 historias clínicas (HC) de sujetos > 16 años de un pool de pacientes con diagnóstico de AR atendidos en servicios clínicos de 15 CCAA (48 servicios clínicos) de España durante 1998-1999. Se utilizó un modelo de riesgos proporcionales de Cox para determinar los factores asociados con el retraso en el inicio de los FME.
Resultados: El tiempo desde el inicio de los síntomas hasta la primera visita en atención especializada fue capaz de explicar el 85% de la variabilidad en el tiempo hasta el primer FME. Ninguna de las variables dependientes del paciente se asoció con un mayor retraso en la primera visita a atención especializada, aunque el nivel de estudios bordeó la significación estadística. Se observó una marcada variabilidad entre hospitales en el tiempo hasta la primera visita en especializada (con RR [IC 95%] entre 0,2 [0,03-0,7] y 3,5 [1,2-8,4] en comparación con un hospital de referencia; p = 0,00001) independientes de las características de los pacientes. La existencia de mayor o menos retraso por hospitales no se asoció con ninguna de las características analizadas dentro de cada hospital (número de médicos, nivel hospitalario, etcétera).
Conclusiones: El tiempo desde el inicio de los síntomas de AR hasta la primera visita con un especialista sigue siendo el mayor determinante de retraso en el inicio del primer FME. Este retraso es muy variable entre hospitales y puede estar relacionado tanto con algunas características de los pacientes como con características intrínsecas a cada área sanitaria. Los esfuerzos encaminados a disminuir este intervalo de tiempo deben dirigirse tanto a la población general, como a los niveles de atención primaria y especializada.
163 CUANTIFICAR EL DOLOR: ¿QUÉ ESCALA ES MEJOR?
J. de la Torre, E. Batlle-Gualda, E. Pascual, A. Martínez, P. Vela, J. Esteve, R. Cortés e I. Chalmeta
Sección de Reumatología. Hospital General Universitario de Alicante.
Objetivo: Evaluar el comportamiento de cuatro escalas para cuantificar el dolor en enfermos con AR.
Pacientes y métodos: Se evaluaron 30 enfermos con AR, 80% mujeres, mediana de edad de 65 años (extremos: 36-86; P25-P75: 55-73), el 70% con FR +; mediana de evolución de la enfermedad de 11 años (extremos 1-50; P25-P75: 7-23) y 33% con estudios primarios completos o superiores. Todos los enfermos cuantificaron su dolor en cuatro escalas diferentes administradas de forma aleatoria: análoga visual (EVA; 0-10), análoga visual con descriptores numéricos (EAN; 0-10), numérica (EN; 0-10) y Likert (EL; 5 niveles). Se evaluó su opinión sobre su dificultad y preferencias. A todos se les realizó una evaluación sistemática con el conjunto mínimo de parámetros.
Resultados: Las cuatro escalas fueron similares con una distribución parecida, y sin diferencias en efectos suelo y techo. La correlación entre las mismas fue muy buena (r > 0,90; p < 0,0001), siendo máxima entre las EAN y EN (r = 0,99). El 60% encontraron más fácil la EL; y al revés el 80% más difícil la EAV. En general, no encontraron diferencias entre las EAN y EN. Al ordenarlas de mejor a peor, eligieron la EL como mejor, en posición intermedia las EAN y EN y por último la EAV. Un observador ordenó las escalas según la actitud de los enfermo llegando a las mismas conclusiones. La correlación entre las cuatro escalas y los recuentos articulares (NAD28, NAT28), la evaluación global de la enfermedad y el HAQ fueron también parecidas, sin diferencias significativas.
Conclusión: Las cuatro escalas evaluadas tienen un comportamiento parecido. Teniendo en cuenta su eficiencia las escalas numéricas son recomendables. Si hay dificultades la Likert es una buena alternativa. La EVA es la más compleja.
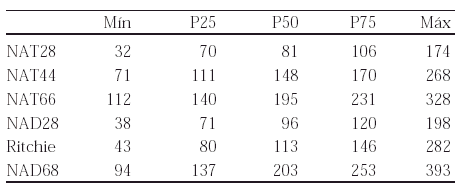
164 RECUENTOS ARTICULARES: ¿CUÁNTO TIEMPO SE TARDA?
E. Batlle-Gualda, J. de la Torre, E. Pascual, P. Vela, A. Martínez, J. Esteve, I. Chalmeta e R. Cortés
Sección de Reumatología. Hospital General Universitario de Alicante.
Objetivo: Cuantificar el tiempo necesario para realizar los recuentos articulares estandarizados de uso más frecuente en pacientes ambulantes.
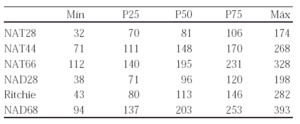
Pacientes y métodos: Una enfermera midió, de forma independiente y según un orden establecido, el tiempo que tardaron cinco reumatólogos con experiencia clínica (> 7 años) en realizar los siguientes recuentos: número de articulaciones tumefactas de 28 (NAT28), NAT44, NAT66, número de articulaciones dolorosas 28 (NAD28), NAD68 e índice de Ritchie.
Se evaluaron 33 enfermos con AR, 71% mujeres, con una mediana de edad de 66 años (extremos: 36-86; P25-P75: 55-73), el 70% con FR +; y una mediana de evolución de la enfermedad de 11 años (extremos 1-50; P25-P75: 6-22). La actividad de la enfermedad iba desde la remisión hasta muy intensa; NAT66: 0 a 19 (P25-P75: 4-10); NAD68: 0-57 (P25-P75: 3-14).
Resultados: Los tiempos, en segundos, se muestran en la tabla.
Conclusión: En 3 de 4 casos un recuento de 28 articulaciones (tumefactas y dolorosas) se puede hacer en 3,30 minutos, uno de 44 en 5,30 y uno de 66/68 en 8 minutos. Tomando como base el recuento de 28 articulaciones los de 44 son 0,5 más largos y los de 66/68 necesitan algo más del doble de tiempo.
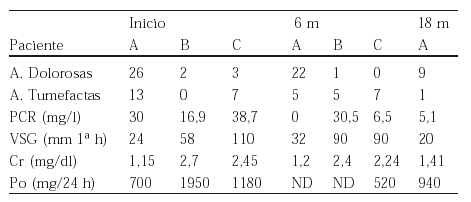
165 ANTI-TNF EN AMILOIDOSIS 2ª A ARTRITIS REUMATOIDE
V. Ortiz-Santamaria, M. Valls-Roc, M. Sanmartí, S. Holgado, A. Lafont, A. Olivé y X. Tena
Hospital Universitari Germans Trias i Pujol. Badalona
Objetivo: Describir el tratamiento con un anti-TNF (Infliximab) de la amiloidosis secundaria (SA) a artritis reumatoide (AR).
Métodos:Lugar: Hospital Universitario. Referencia: área de 700.000 habitantes. Diseño: prospectivo (6/00-12/01). Se analizaron las manifestaciones clínicas de la AA y de la AR, la proteína C reactiva (PCR), la velocidad de sedimentación globular (VSG), la creatinina plasmática (Cr) y la proteinuria de 24 horas (Po). Se realizó tratamiento con Infliximab a dosis de 3 mg/Kg, describiéndose la duración del tratamiento y las complicaciones.
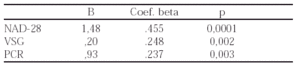
Resultados: Se inició tratamiento con Infliximab a 5 pacientes con AA a AR (2 varones y 3 mujeres), edad media de 62,6 ± 12,3 años (límites 51-76), el tiempo medio de evolución de la AR en el momento del diagnóstico de la AA fue de 11,6 ± 5 años (límites 6-20). Las manifestaciones clínicas de la AA fueron proteinuria en 3 casos y/o insuficiencia renal en 3 casos. De los 5 pacientes, 2 de ellos se perdieron al requerir hemodiálisis en 1 caso y presentar reacción anafilactoide durante la cuarta infusión en otro caso. El tiempo de seguimiento fue de 18 meses paciente A, 6 meses paciente B y 6 meses paciente C.
Conclusiones: En los pacientes con AS a AR tratada con Infliximab existe una tendencia en la mejoria de los reactantes de fase aguda, así como los índices de actividad clínica. Las complicaciones fueron escasas.
166 COMPARACIÓN DE LOS PACIENTES CON ARTRITIS REUMATOIDE INGRESADOS EN DOS UNIDADES DE REUMATOLOGÍA DE DIFERENTE ZONA DE ESPAÑA
J. Calvo-Alén1, G. Santos2, J. Rosas2, J. Ivorra3, N. Llahí2, C. Cano2, P. Llácer2, L. Piedra1, M.P. Flores2, T. Ruiz1 y C. Mata1
Hospital Sierrallana1, Torrelavega (Cantabria), Hospital Marina Baixa2, Villajoyosa (Alicante), Hospital de Onteniente3 (Valencia).
Objetivos: Conocer las características de los pacientes diagnosticados de Artritis Reumatoide (AR), que han ingresado en dos unidades de Reumatología de diferentes zonas de España.
Método: Se han comparado los datos de edad, sexo, características clínicas, analíticas, tratamiento, motivo de ingreso, estancia media y evolución, de las historias clínicas e informes de los pacientes con AR, ingresados en las unidades de Reumatología desde el inicio de la actividad de Reumatología en los hospitales comarcales de Torrelavega - HT- (1995) y Villajoyosa - HV - (1993).
Resultados: Un total de 154 ingresos por AR (58% en HT, con edad media de 64+14 años y 42% en HV, con edad media de 61+15 años) en 119 pacientes (55% en HT y 45% en HV) se produjo entre ambos hospitales. Si bien no hubo diferencias en el motivo de ingreso, la causa más frecuente fueron los brotes de actividad en ambos centros. La estancia media de los pacientes en HT y HV fue de 15 y 12 días respectivamente. Al comparar los resultados entre HT y HV, encontramos diferencias significativas en: predominio de varones (54% vs. 25%, p < 0,01), manifestaciones extrarticulares (42% vs. 15%, p < 0,01), tiempo de evolución de la AR menor de 2 años (26% vs. 11%, p < 0,05), nivel de PCR (5,2 mg vs. 7 mg, p < 0,05), uso de AINEs (73% vs. 58%, p < 0,05) y de analgésicos no opiáceos (9% vs. 25%, p < 0,001).
Conclusiones: Las características generales de los pacientes que ingresan por AR en unidades de reumatología de diferente zona de España son similares. Sin embargo en el HT ingresan mayor número de varones con mayor porcentaje de manifestaciones extrarticulares, menor evolución de la enfermedad y en donde el uso de AINEs es mayor que en el HV.
167 UTILIDAD DE LOS CRITERIOS DE LA ACR Y DEL DAS28 CON 3 VARIABLES EN LA DEFINICIÓN DE REMISIÓN EN LA ARTRITIS REUMATOIDE (AR)
A. Balsa Criado, I. González Álvaro, M.A. Belmonte, R. Sanmartí, X. Tena, L. Carmona, y el grupo EMECAR
Sociedad Española de Reumatología.
Objetivo: 1) Analizar la utilidad del DAS28-3 en la definición de remisión comparado con los criterios de la ACR como patrón, incluyendo o no la fatiga; 2) Examinar el valor de cada uno de los criterios de remisión de la ACR.
Pacientes y métodos: Se han analizado los datos de la visita basal de 788 pacientes (218 H/562 M) con AR según criterios de la ACR, incluidos en el estudio EMECAR. La remisión se definió por los criterios de Pinals (ACR 1981) y la actividad clínica mediante el DAS28-3. Se realizó un análisis de curvas ROC para identificar el punto de corte del DAS 28-3 con mayor capacidad clasificatoria de remisión.
Resultados: 29 pacientes (3,6%) estaban en remisión por la ACR y si se eliminaba la fatiga (cumplían 4 de los 5 restantes), 42 (5,3%). Analizando cada criterio, la ausencia de astenia y dolor articular por anamnesis aparecía en los 29 casos (100%), ausencia de rigidez en 27 (93,1%), ausencia de articulaciones tumefactas en 26 (89,7%), VSG normal en 25 (86,2%) y ausencia de articulaciones dolorosas en 15 (51,7%). El valor predictivo positivo de cada criterio fue: sin tumefacción a la exploración 13,6%, sin dolor a exploración 8,9%, rigidez matutina < 15 min 8,2%, sin fatiga 7,7%, VSG normal 7,6% y sin dolor por anamnesis 4,8%. El punto de corte del DAS28-3 con mejor discriminación para remisión fue 4,05 (sensibilidad 72% y especificidad 67%) y sin la fatiga era de 3,55 (S 83% y E 66%) respectivamente.
Conclusiones: Según estos datos el DAS28-3 tiene una utilidad clasificatoria de remisión limitada. La ausencia de dolor articular por anamnesis es el criterio más frecuentemente señalado entre los pacientes con remisión.
El estudio EMECAR ha sido financiado por Aventis.
168 VALOR DEL HAQ Y DAS28 DURANTE EL PRIMER AÑO COMO PREDICTORES DE LA EVOLUCIÓN DE ARTRITIS REUMATOIDE DE INICIO
G. Díaz Moya, A. Balsa, S. Muñoz, P. Aguado y E. Martín Mola
Hospital La Paz. Madrid.
Objetivo: Determinar el valor pronóstico del HAQ y del DAS28 durante el primer año de evolución de la artritis reumatoide (AR) de reciente comienzo, como predictores de su comportamiento clínico a los 3 años.
Pacientes y métodos: Se estudiaron 50 pacientes con AR de menos de 6 meses de evolución y sin tratamiento previo. Los pacientes fueron evaluados basalmente y cada 6 m durante un periodo de 3 años. La actividad clínica se valoró mediante el DAS28 y la capacidad funcional por el HAQ.
Resultados: El DAS28 a los 3 años se correlacionaba mejor con los valores medidos a los 12 meses (r = 0,48, p = 0,001) que con los basales (r = 0,29, p = 0,02) o a los 6 meses (r = 0,45, p = 0,01). De manera similar el HAQ a los 3 años, mostró mayor correlación con los valores medidos a los 6 meses (r = 0,52, p = 0,001) que con los presentes en la visita basal (r = 0,16; p no significativa) o al año (r = 0,44, p = 0,001).
Conclusiones: Los valores de HAQ y DAS28 que mejor predicen a los 3 años la evolución clínica en la AR de reciente comienzo, son los calculados a los 6 meses y al año respectivamente; siendo poco útiles los valores basales de actividad y capacidad funcional.
169 ESTUDIO DE LOS FACTORES QUE INFLUYEN EN LA VALORACIÓN DE LA ACTIVIDAD POR EL MÉDICO EN LA ARTRITIS REUMATOIDE
A. Balsa Criado, L. Carmona, R. Sanmartí y el Grupo PROAR
Sociedad Española de Reumatología.
Objetivo: La valoración de la actividad por el médico (VAM) es una de las variables recomendadas en el estudio de los pacientes con artritis reumatoide (AR). Al ser una variable subjetiva puede ser valorada de manera diferente por lo que hemos investigado los factores que influyen en su medida.
Pacientes y métodos: Se han estudiado 132 pacientes (38 H/94 M) de 29 centro diferentes con poliartritis de reciente comienzo y que cumplían al menos 2 criterios de AR. Se determinó la actividad de la enfermedad por el dolor, rigidez matutina, presencia de astenia, VA por el paciente y médico, articulaciones dolorosas (NAD) y tumefactas (NAT) según recuentos ampliados (n = 54) y reducidos (n = 28), HAQ, clase funcional y analítica con VSG, PCR y factor reumatoide. Para el análisis se utilizó la correlación de Pearson, el análisis de la varianza y un análisis de regresión múltiple por pasos.
Resultados: La VAM se correlacionaba (r < .47, p < 0,05)) con el dolor, la VA por el paciente, los recuentos articulares, VSG, PCR, el HAQ, la clase funcional y la duración de la enfermedad. No influyó el sexo, la fatiga ni la rigidez matutina. En la tabla se describen las 3 variables que entraron en la regresión múltiple.
Conclusiones: Estos datos indican que exceptuando las articulaciones dolorosas, y en su forma reducida, son los reactantes de fase aguda los que más influyen en la valoración de la actividad por el médico
El estudio PROAR está financiado por Schering-Plough.
170 FACTORES QUE PREDICEN LA REMISIÓN EN LA ARTRITIS REUMATOIDE
A. Balsa Criado, S. Muñoz, J.L. Vicario, G. Díaz Moya, D. Pascual-Salcedo y E. Martín Mola
Hospital Universitario La Paz.
Objetivo: Estudiar los factores que se asocian con remisión en la artritis reumatoide (AR) de reciente comienzo.
Pacientes y métodos: Se han estudiado 111 pacientes con AR (75 mujeres y 36 hombres) de reciente comienzo (menos de 6 meses), sin tratamiento previo con FARAL que se han seguido prospectivamente. Inicialmente y cada 6 meses se valoró la actividad clínica y analítica y al comienzo, el factor reumatoide (FR), otros autoanticuerpos y los HLA de clase II (DR y DQ). Se definió la remisión por al menos 4 de los 5 criterios de Pinals (no se valoró la fatiga) y la persistencia, por remisión de al menos 1 año de duración sin recaída posterior. Se analizaron los datos por una regresión logística por pasos.
Resultados: Treinta y siete (33,3%) pacientes presentaron en algún momento remisión siendo persistente en 11 (9,9%) 7 varones y 4 mujeres. La duración de la enfermedad hasta que apareció algún episodio de remisión fue de 15 meses (mediana) con cuartiles (6 - 36 meses), mientras que la remisión persistente apareció a los 6 meses (mediana) (3-12 meses). No hubo diferencias en la edad, modo de presentación o características clínicas al inicio entre los pacientes con remisión y el resto. Por el análisis multivariante no se identificó ninguna variable asociada con la aparición de remisión en algún momento de la enfermedad. La remisión persistente se asoció con el sexo masculino, RR 3,5 con 95%IC (1,05 - 12,2) y la ausencia del factor reumatoide, RR 6,2 (95%IC 1,5 - 25,1).
Conclusiones: Las variables clínicas y genéticas analizadas no son útiles para predecir la aparición de remisión en la AR. La remisión persistente en la AR aparece muy pronto en la evolución de la enfermedad y se asocia al sexo masculino y la ausencia del factor reumatoide.
171 GRADO DE CUMPLIMIENTO DE LAS RECOMENDACIONES SOBRE DOSIS DE FÁRMACOS MODIFICADORES DE LA ENFERMEDAD DE LA GUIPCAR EN LA PRÁCTICA CLÍNICA HABITUAL
L. Abásolo Alcázar, C. Lajas, V. Villaverde*, C. Hernández-García, I. González-Álvaro**, A. Bañares y J.A. Jover
Hospital Clínico San Carlos. *Hospital de la Paz. **Hospital de la Princesa. Madrid.
Antecedentes: La Guía para el Manejo de la AR en España (GUIPCAR) establece una serie de recomendaciones sobre dosificación de fármacos modificadores de la enfermedad (FME) en la artritis reumatoide (AR). Por otro lado, en el estudio sobre el manejo de la AR en España se analizaron las dosis máximas y mínimas recibidas de cada FME en los pacientes seleccionados.
Objetivo: Analizar el grado de cumplimiento de las recomendaciones sobre dosis de FME en una población de pacientes con AR atendida en todo el territorio nacional.
Métodos: Se analizó la dosis de cada FME dentro en función de la actividad de la enfermedad, así como el porcentaje de pacientes que para cada uno de los FME que se encontraba dentro del rango de dosis recomendado en GUIPCAR.
Resultados: El grado de cumplimiento con las dosis recomendadas fue del 98% para las sales de oro IM, 61,3% para el metotrexato, 74,2% para la azatioprina. 93,4% para la cloroquina, 93,9% para la hidroxicloroquina, 75,2% para la ciclosporina A, y 84,7% para la sulfasalazina. Aunque las dosis máximas y mínimas de los FME variaron en función de la actividad de la enfermedad, las diferencias fueron escasas.
Conclusiones: Si bien hay una amplia tendencia a utilizar tratamientos con FME en pacientes con AR en nuestro país, la dosis utilizada en muchos casos está por debajo de las recomendadas en GUIPCAR. Es notable que, siendo el metotrexato el fármaco utilizado con mayor frecuencia, sea el que tiene un menor grado de cumplimiento.
172 VARIABILIDAD ENTRE LOS DISTINTOS SERVICIOS QUE ATIENDEN A PACIENTES CON ARTRITIS REUMATOIDE (MEDICINA INTERNA Y REUMATOLOGÍA) EN RELACIÓN A LA UTILIZACIÓN DE RECURSOS ASISTENCIALES
C. Vadillo, M. Salido, E. Pato, V. Villaverde*, I. Morado, I. González-Álvaro** y C. Hernández-García
Hospital Clínico San Carlos. *Hospital de la Paz. **Hospital de la Princesa. Madrid.
Objetivo: Describir las diferencias entre especialistas en Medicina Interna (MIN) y Reumatología (REU) en el uso de recursos asistenciales en el cuidado de pacientes con artritis reumatoide (AR).
Pacientes y métodos: En el estudio emAR se analizó el uso de recursos asistenciales (número de visitas, cirugías, ingresos, exploraciones complementarias) a lo largo de un periodo de 2 años en un total de 1.379 pacientes seguidos en 48 servicios de atención especializada de todo el territorio nacional. Realizamos un análisis descriptivo y comparativo de estas variables entre los servicios de MIN y REU.
Resultados: No se observaron diferencias significativas entre MIN y REU en el número de visitas por paciente. Hubo un mayor porcentaje de pacientes con ingresos hospitalarios entre los pacientes atendidos en MIN que en REU (35% vs. 24%; p = 0,006); la mediana de días de estancias fue menor en MIN que en REU (9 [1-18] vs. 10 [4-19] días; p = 0,05). Igualmente, el porcentaje de pacientes con alguna cirugía ortopédica (9,17% vs. 8,84%, p = NS) y atendidos por rehabilitadores (17,8% vs. 8,8%, p = 0,001) fue mayor en MIN que en REU. El uso de pruebas complementaria fue similar en conjunto (mediana 20 [12-29] pruebas complementarias/paciente en 2 años para REU y 21 [13-28] en MIN), pero existieron diferencias en el uso de exámenes complementarios individuales con una mayor frecuencia de hemogramas y bioquímicas en los servicios de REU (15 [9-23] vs. 12 [8-18] por paciente en 2 años) y una menor frecuencia de estudios inmunológicos incluyendo factor reumatoide y ANAs (0 [0-2] vs. 1[0-3] por paciente en 2 años) y pruebas de imagen (2 [1-5] vs. 6[3-9] por paciente en 2 años) que en los servicios de MIN.
Conclusiones: El consumo de recursos asistenciales dedicados a la atención de pacientes con AR es variable en función de la especialidad médica lo que podría conllevar implicaciones sobre el gasto económico y sobre el resultado de la enfermedad.
173 DIFERENCIAS ENTRE ESPECIALISTAS EN MEDICINA INTERNA Y REUMATOLOGÍA EN EL TRATAMIENTO FARMACOLÓGICO DE LA ARTRITIS REUMATOIDE
C. Lajas, L. Abásolo, E. Júdez, B. Fernández, V. Villaverde*, P. Macarrón, I. González-Álvaro** y C. Hernández-Garcá
Hospital Clínico San Carlos. *Hospital de la Paz. **Hospital de la Princesa. Madrid.
Objetivo: Describir las diferencias entre especialistas en Medicina Interna (MIN) y Reumatología (REU) en el tratamiento farmacológico de pacientes con artritis reumatoide (AR).
Pacientes y métodos: En el estudio emAR se analizó el uso de antinflamatorios no esteroideos (AINEs), corticoides (CS), diferentes fármacos modificadores de la enfermedad (FME) en monoterapia y tratamiento combinado, protección gástrica y fármacos para el tratamiento y/o profilaxis de la osteoporosis, en un total de 1.379 pacientes seguidos en 48 servicios de atención especializada de todo el territorio nacional. Realizamos un análisis descriptivo y comparativo de estas variables entre los servicios de MIN y REU.
Resultados: No se observaron diferencias significativas en la utilización de AINEs, CS, ni AINE más CS. El porcentaje de pacientes tratados con FME fue significativamente mayor en los servicios de REU que MIN (94,6% vs. 84,7%; p = 0,00001) y una tendencia a que se utilizaran más tratamientos combinados (27,5% vs. 20,3%; p = 0,06). Hubo también diferencias significativas en la utilización de FME individuales: el uso de antipalúdicos (24,7% vs. 15,3%) y ciclosporina (7,97% vs 1,91%) fue más frecuente en REU que en MIN, mientras que la probabilidad de recibir sales de oro fue menor en REU que en MIN (15,8% vs. 22%; p = 0,03). No se observaron diferencias significativas en el uso de MTX o de SSZ, ni en las dosis empleadas para ninguno de los FME. El uso de gastroprotección fue similar pero la profilaxis y/o tratamiento para la osteoporosis fue mayor en los servicios de REU (41,7% vs. 28,6%; p = 0,02).
Conclusiones: Existen diferencias entre especialistas en reumatología y medicina interna en el uso de algunos fármacos para el tratamiento de la artritis reumatoide en nuestro país.
174 TRATAMIENTO CON LEFLUNOMIDA (LFL) EN PACIENTES CON ARTRITIS REUMATOIDE (AR) REFRACTARIA A OTROS FAME. RESULTADOS A LOS 6 Y 9 MESES DE SEGUIMIENTO
A. Díaz Oca, F.J. Quirós, R. Mazzucchelli, P. Zarco y R. Miguelez
Fundación Hospital de Alcorcón y del Hospital General de Móstoles.
Objetivo: Valorar la eficacia, los efectos adversos y la adherencia al tratamiento con LFL en pacientes con AR refractaria a tratamientos previos con otros FAME.
Pacientes y métodos: Estudio observacional prospectivo de 28 pacientes con AR refractaria o con el antecedente de toxicidad al tratamiento con FAME (siempre incluyendo metotrexato). Se indicó tratamiento con LFL 20 mg/d, con controles clínicos y analíticos cada 1-2 meses. Se valoraron a los 6 y a los 9 meses datos de actividad de la enfermedad según los criterios EULAR con arreglo a la escala DAS28 (3 variables), con registro en su caso de los efectos adversos y de las causas de interrupción del tratamiento.
Resultados: A los 9 meses, 15 pacientes (53%) permanecían en tratamiento con LFL. De éstos, a los 6 meses 7 pacientes presentaron mejorías según la escala DAS28-3v (2 calificadas como "moderada" y 5 como "buena"). A los 9 meses mejoraron 9 pacientes (1 "moderada" y 8 "buena"). En 10 casos (35,7% sobre el total inicial) el tratamiento se suspendió por uno o varios efectos adversos En estos casos, un 40% presentaron elevación de las transaminasas, el 30% elevación de la tensión arterial; el 20% presentaron una reacción cutánea y el 70% otros síntomas de intolerancia (malestar, mareo, dolor abdominal, cefalea). Se retiró el tratamiento en 2 casos por inefectividad. El 50% de las interrupciones por efectos secundarios se dieron en el 1er trimestre de tratamiento y un 20% de las mismas después de los 6 meses.
Conclusiones: En nuestra serie de pacientes con AR refractaria a otros FAME, a los 9 meses de tratamiento con LFL hemos constatado la mejoría según criterios EULAR en un 32% de los casos. El 35,7% de los pacientes presentaron intolerancia a la LFL, siendo la elevación de las transaminasas el efecto adverso más frecuente. El 50% de los casos de intolerancia se manifestaron en los tres primeros meses.
175 ACEMETACINA EN PACIENTES MEXICANOS PORTADORES DE OSTEOARTROSIS Y ARTRITIS REUMATOIDE
G. Bori-Segura*, A. Torres-y-GR, J. Olguín, y L.E. Herrera-Gómez
*Clínica 32, IMSS. Depto Médico Bayer. México D.F. Grupo ETAPAM. México.
Introducción: La Osteoartrosis (OA) y la A. Reumatoide (AR) cursan con dolor o inflamación articular. Se evaluó la eficacia y tolerabilidad de acemetacina en AR y OA.
Métodos: Se evaluaron pacientes con estos diagnósticos. Se midió el dolor mediante: Escala Visual Análoga (EVA); del 1 -sin dolor- al 10 -dolor intolerable-, la respuesta al tratamiento con la escala; "Muy Buena" MB, "Buena" B, "Regular" R "Mala" M y "Muy Mala" MM y se cuantificaron los Eventos Adversos (EA). La dosis osciló entre 90 - 180 mg/día y se siguieron hasta por 6 meses.
Resultados: Se incluyeron 2089 pacientes, 1136 (54,4%) con OA y 953 (45,6%) con AR, 1361 (65,1%) sexo femenino, edad promedio: 60-69 años (27,7%).
Tolerabilidad: Válidos 2.089 pacientes. Hubo 189 (9,05%) EA, de tipo gastrointestinal en 143 (6,85%). Hubo dispepsia en 91 (4,36%). Se suspendió el tratamiento en 39 (1,87%), en 30 de ellos (1,44%) fue por EA GI, destacó la dispepsia en 16 (0,77%) de los casos.
Conclusiones: La acemetacina fue eficaz en controlar el dolor o la inflamación de la OA y AR, además de tener una excelente tolerabilidad gástrica.
176 PROFILAXIS ANTITUBERCULOSA EN PACIENTES TRATADOS CON antiTNF ALFA
C. Chalmeta Verdejo, R. Cortés Verdú, P. Vela Casasempere, J. de la Torre Aboki, A. Martínez Sanchis, E. Batlle Gualda, J. Esteve Vives y E. Pascual Gómez
Sección de Reumatología. Hospital General Universitario de Alicante.
Objetivo: Describir las medidas tomadas, en la profilaxis antituberculosa de aquellos pacientes que van a recibir tratamiento con antiTNF alfa.
Material y método: Revisión de historias clínicas de 78 pacientes que han recibido tratamiento con antiTNF alfa. Previo al inicio del tratamiento realizamos las siguientes pruebas: Mantoux y Booster a la semana, radiografía de tórax, BAAR en esputo y PCR para M. tuberculosis en orina. Consideramos infección tuberculosa latente a los pacientes con Mantoux positivo (> 5 mm) y radiología de tórax normal, administrándose tratamiento con una de las dos pautas terapéuticas siguientes: Isoniacida (6 meses) o bien Rifampicina más Pirazinamida (2 meses). Consideramos infección tuberculosa activa a los pacientes con Mantoux positivo, radiografía torácica patológica y BAAR en esputo y/o PCR para M.tuberculosis en orina positiva.
Resultados: De los 78 pacientes que en los últimos dos años han recibido tratamiento, los 45 últimos han entrado en el protocolo diseñado. Realizamos Mantoux en 44 (uno habia recibido tratamiento tuberculostatico previamente), siendo positivo en 5. De los negativos, 3 se positivizaron con el Booster. Los pacientes con Mantoux positivo y radiología de tórax normal (n = 7) recibieron tratamiento según el protocolo. En el paciente con Mantoux positivo y radiología torácica patológica, el BAAR en esputo fue negativo,sin embargo, decidimos administrar tratamiento tuberculostático. Del total de pacientes que han recibido tratamiento hasta el momento, 1 paciente desarrolló una TBC ganglionar (perteneciente al grupo de pacientes no incluidos en protocolo). De los pacientes incluídos en protocolo, ninguno ha desarrollado una tuberculosis activa hasta el momento.
Conclusiones: La aplicación de un sencillo protocolo facilita la detección de pacientes con infección tuberculosa latente permitiendo administrar un tratamiento adecuado y evitando el desarrollo de una tuberculosis activa.
177 EFECTIVIDAD Y SEGURIDAD DE FENTANILO-TTS EN ARTRITIS REUMATOIDE Y OSTEOARTRITIS
J. Granados, R. Figuls y A. Rodríguez de la Serna
Multicéntrico.
Objetivos: Evaluar la efectividad y seguridad del fentanilo transdérmico en el tratamiento del dolor asociado a artritis reumatoide (AR) y osteoartrosis (OA).
Métodos: Estudio observacional prospectivo. Se han incluido pacientes con AR u OA. El seguimiento fue de 6 semanas con controles basal, día 15 y semana 6. Se evaluaron: intensidad del dolor con la escala EVA, dosis de fentanilo, satisfacción con el tratamiento (nada, poco, satisfecho y muy satisfecho), uso de antieméticos, evaluación funcional (mala, regular, normal y buena) y en los pacientes con OA: localización de la lesión artrósica.
Resultados: Se han incluido 50 pacientes, de los que 30 tenían AR (10 de ellos aguda y se analizaron por separado) y 20 OA, durante el seguimiento abandonan 5 ptes de AR (1 de AR aguda) y 5 ptes de OA. Las afectaciones más comunes (≥ 20%) de OA fueron: Rodillas 45%, columna 20% y manos 20%. La EVA disminuyó en todos los grupos: 3,57 puntos en los pacientes de OA (EVA basal = 8), en 2,23 puntos en los RA (EVA basal = 7,51) y 2,33 en los pacientes con RA aguda (EVA basal = 7,08). La dosis de fentanilo-TTS basal fue 25 mg/h y en la mayoría se mantuvo constante, siendo 50 mg/h la máxima dosis utilizada. La dosis media final fue: 32,81 mg/h en el grupo de OA, 32,14 mg/h en el de RA y 25 mg/h en el grupo de RA aguda. Se pautaron antieméticos de forma profiláctica al inicio en 80% de OA, 75% de AR y en el 100% de AR aguda manteniéndose constantes todo el estudio excepto en el grupo de OA que bajó a un 56%. La satisfacción con fentanilo-TTS mejoró en todos los grupos con respecto al previo. Basalmente en los tres grupos el 100% estaba nada o poco satisfecho y finalmente estaban satisfechos o muy satisfechos el: 43,8% del grupo de OA, el 62,5% del grupo de RA y el 55,6% del grupo de RA aguda. La evaluación funcional mejoró pasando desde valoraciones basales de 45% mala, 50% regular y 5% buena en los ptes con OA y 40% mala, 50% regular y 10% normal en los ptes con RA (excluidos los agudos) a valoraciones a las 6 semanas de 6,7% buena, 46,7% normal y 46,7% regular en OA y 100% regular en los ptes con AR.
Conclusiones: Fentanilo-TTS es un fármaco eficaz para el tratamiento del dolor asociado a artritis reumatoide inclusive en su fase aguda y osteoartritis. La intensidad del dolor y la funcionalidad mejoran en todos los grupos de pacientes. La aceptación de los ptes. permite recomendarlo como tratamiento del dolor en estas enfermedades. Se deberá valorar si un aumento de la dosis presentará un grado mayor de eficacia analgésica.
178 EVOLUCIÓN DE LA ARTRITIS REUMATOIDE EN TRATAMIENTO CON INFLIXIMAB TRAS UN AÑO Y MEDIO DE SEGUIMIENTO
E.G. Tomero , S. Castañeda, J.A. García-Vadillo, R. García-Vicuña, I. González-Álvaro, A.M. Ortiz, A. Laffon, A. Humbría, J.P. López-Bote y J.M. Álvaro-Gracia
Servicio de Reumatología. Hospital Universitario de la Princesa. Madrid.
Introducción: El infliximab (IF) ha demostrado su eficacia en ensayos clínicos, asociado a metotrexato, en el control de la actividad de la Artritis Reumatoide (AR). Sin embargo, no hay estudios acerca de su uso en la práctica clínica diaria.
Objetivo: Determinar efectividad, tolerancia y efectos secundarios (ES) del tratamiento con IF en una población no seleccionada de AR activas.
Pacientes y métodos: Se administró IF a 45 pacientes diagnosticados de AR según los criterios del ACR, 38 mujeres. La edad media fue 56,6 ± 12,8 años, el tiempo medio de evolución de la enfermedad 11,08 ± 6,7 años y habían sido tratados previamente con una media de 3,83 ± 1,2 DMARDs. La dosis inicial hasta la semana 14 fue de 3 mg/kg y, posteriormente, se individualizaron tanto la dosis como el período entre infusiones según la respuesta al tratamiento. Se siguió un protocolo de recogida de datos que incluyó, en cada infusión: articulaciones inflamadas y dolorosas (28 articulaciones), PCR (mg/dl), VSG (mm Hg), valoración global de la enfermedad por el paciente (VGP) y el médico (VGM), HAQ, dosis administrada y el tiempo entre infusiones. Se evaluó la actividad de la enfermedad mediante el DAS 28 y los criterios de respuesta EULAR y ACR 50 a los 6, 12 y 18 meses del inicio del tratamiento. Se registraron, además, los efectos adversos relevantes, el número de abandonos y las causas de éstos.
Resultados
La dosis media administrada de IF tras un año de tratamiento fue 4,3 mg/kg; el 60% de los pacientes precisaron aumentar la dosis y en el 21% de los casos se acortó el período entre infusiones (6 semanas). 8 pacientes abandonaron el tratamiento; 4 de ellos por infecciones relevantes, 1 por ineficacia, 2 por decisión propia y 1 por mejoría significativa mantenida. Los ES más relevantes fueron 26 infecciones respiratorias (2 graves), 1 tuberculosis miliar, 11 infecciones urinarias (2 graves), 5 herpes simple y 2 zoster, 1 tenosinovitis séptica, 1 úlcera cutánea sobreinfectada, en 7 pacientes, existieron reacciones durante la infusión, ninguna de las cuales requerió la suspensión del tratamiento.
Conclusiones: El tratamiento con IF es bien tolerado y eficaz, mejora los parámetros de actividad de las artritis reumatoide. En un porcentaje de pacientes no se consigue un control satisfactorio de la enfermedad, por lo que se deberían plantear asociaciones de fármacos que mejoren esta respuesta parcial.
179 LEFLUNOMIDA, CICLOSPORINA A Y FK 506 DISMINUYEN LA PRODUCCIÓN DE TNF MEDIANTE LA INHIBICIÓN DE LA EXPRESIÓN DE CD69 INDUCIDA POR IL-15 EN LINFOCITOS
A.M. Ortiz, F.I. Romero, A. Laffon e I. González-Álvaro
Servicio de Reumatología. Hospital Universitario de la Princesa. Aventis Pharma, S.A. Madrid.
La interacción entre linfocitos activados y macrófagos puede inducir la producción de TNF, IL-1 y metaloproteasas. CD69 y otras proteínas de membrana parecen mediar estos contactos.
Objetivo: Estudiar el efecto de distintos fármacos modificadores de la Artritis Reumatoide tanto sobre la expresión de CD69 que IL-15 induce en linfocitos de sangre periférica (LSP) como en la producción de TNF que dichos linfocitos inducen en células THP-1.
Material y métodos: Se purificaron LSP de donantes sanos que se estimularon con IL-15 (100 ng/ml) durante 12 h en presencia o ausencia de diferentes fármacos: A77-1726, metabolito activo de leflunomida (100 microM), ciclosporina A (CsA; 1 microg/ml), metotrexate (MTX; 50 microg/ml), micofenolato mofetil (MM; 1000 nM), sulfasalazina (SSZ; 1000 microg/ml) y aurotiomalato sódico (AS; 1 microg/ml). En este momento se midió la expresión de CD69 en LSP mediante citometría de flujo. Por otro lado, los linfocitos de cada condición se lavaron con medio y se incubaron con células THP-1 (proporción 10 LSP: 1 THP-1) durante 10 h. Entonces se recogieron los sobrenadantes en los que se determinó TNF mediante ELISA (R&D Systems). Se aplicó el test de Wilcoxon para el análisis estadístico. Los datos se muestran como media ± error estándar.
Resultados: A77-1726, CsA y FK506 disminuyeron de forma significativa la expresión de CD69 inducida por IL-15 en LSP en un 47,3 ± 0,3, 80,3 ± 5,3 y 50,4 ± 5,3% respectivamente (n = 8; p < 0,01). MTX, MM, SSZ y AS no produjeron ningún efecto sobre dicha expresión. Los niveles de TNF en el sobrenadante recogido tras la incubación de LSP activados y THP-1 en ausencia de fármacos fueron 2950 ± 1360 pg/ml. El tratamiento de los linfocitos con A77-1726, CsA o FK 506 disminuyó la producción de TNF a 1544 ± 708, 1667 ± 1834 y 1802 ± 1581 pg/ml respectivamente (n = 5; p < 0,05 sólo para A77-1726). La producción de TNF no se vio disminuida cuando se utilizaron linfocitos tratados con MTX, MM, SSC o AS.
Conclusiones: A77-1726, CsA y FK 506 inhiben la producción de TNF en el modelo de coincubación de células macrofágicas con LSP activados con IL-15, probablemente al inhibir la expresión de CD69 inducida por IL-15 en LSP. Este efecto podría explicar, al menos en parte, la eficacia de estos fármacos en la Artritis Reumatoide.
180 EFICACIA Y SEGURIDAD DE LA COMBINACIÓN DE INFLIXIMAB Y LEFLUNOMIDA EN EL TRATAMIENTO DE LAS POLIARTRITIS CRÓNICAS
E. Gloria Tomero, L. Carmona, R. del Castillo, I. González-Álvaro, A. Laffón, I. Monteagudo, A.M. Ortiz y M. Bascones
Servicio de Reumatología y Unidad de Investigación. Hospital Universitario de la Princesa. Servicio de Reumatología. Hospital Gregorio Marañón. Madrid.
Las directrices para el empleo de Infliximab (INF) en la Artritis Reumatoide (AR) sugieren su empleo en combinación con Metotrexate (MTX). En ocasiones, el MTX no es bien tolerado o es insuficiente para el control de la enfermedad. En estos casos una posible actitud es el empleo de Leflunomida (LEF) asociada a INF con o sin MTX.
Objetivo: Describir la efectividad y seguridad de la combinación de INF y LEF asociados o no a MTX.
Material y métodos: Estudio multicéntrico de revisión de pacientes en seguimiento protocolizado por la administración de INF que, en algún momento de su evolución, han recibido tratamiento con LEF. Se consideró visita basal la del inicio del tratamiento con ambos fármacos. Se recogieron los datos demográficos de los pacientes y, en cada visita: rigidez matutina (RM), número de articulaciones dolorosas (NAD) e inflamadas (NAI), escala analógico-visual de dolor (EAV), valoración de la actividad de la enfermedad por el médico (VEM) y el paciente (VEP), el HAQ y datos analíticos (VSG, PCR, hemograma y bioquímica). Se calculó el DAS 28 4 en cada visita y se registraron los efectos secundarios. Se consideraron los criterios de la EULAR para valorar la respuesta como buena, moderada o no respuesta. El análisis estadístico se hizo mediante test de t de Student para datos apareados. Los datos se expresan como media ± desviación estándar.
Resultados: De los 15 pacientes (12 mujeres) estudiados, 8 estaban, además, en tratamiento con MTX. La media de edad fue 58 ± 17 años y la duración de la enfermedad 96 meses (mediana; p25-75: 65-222). La mitad de los pacientes habían recibido tratamiento con 4 DMARD. Tras 6 meses de tratamiento, el DAS28 4 pasó de 6,45 ± 1,33 a 4,5 ± 1,24, p < 0,001 y el HAQ de 1,86 ± 1,02 a 1,19 ± 0,98, p < 0,05, la RM de 85 ± 81,7 a 15,71 ± 27,31, la EAV de 57,8 ± 21,59 a 44,79 ± 22,06, la VEM de 65 ± 24,64 a 36,6 ± 23,74 y la PCR de 4,24 ± 4,29 a 1,69 ± 2,33. Se consiguió una respuesta buena en el 6,7%, moderada en el 53,3% y no respuesta en el 33,3%. Se registraron un total de 11 eventos adversos, uno de ellos grave, que resultó fatal.
Conclusiones: La combinación de INF y LEF en el tratamiento de la AR podría ser eficaz pudiendo ser útil en el tratamiento de aquellos pacientes con intolerancia o respuesta parcial con MTX.
181 EFICACIA CLÍNICA DE LEFLUNOMIDA (LEFL), INFLIXIMAB (INFLI), Y ETANERCEPT (ETAN) EN PACIENTES CON ARTRITIS REUMATOIDE
C. Fernández Delgado, J. Uceda Montañés, R. Hernández Sánchez y R. Criado Pizarro
Hospital Universitario Virgen del Rocío. Sevilla.
Objetivo: Evaluar la eficacia clínica de los nuevos fármacos antirreumáticos de acción lenta en pacientes con artritis reumatoide (AR) activa.
Material y método: Revisamos todas las historias clínicas del periodo comprendido entre 01-07-99 hasta 31-12-01 de los pacientes con AR activa, en los que se han utilizado los nuevos antirreumáticos a las dosis recomendadas para su uso clínico. Periodo de observación mínimo para evaluar la respuesta al fármaco fue de 6 meses, si el periodo fue menor pero continuaba con el tratamiento o no disponíamos de los datos se contabilizó como no valorable (Nv). Criterios de eficacia clínica: Ausencia de manifestaciones sistémicas más los siguientes; Remisión Completa (Rc): no artritis ni tendosinovitis, reducción de esteroides y AINES en al menos un 50% y VSG < 30 mm/h ± 1,5. Remisión Parcial(Rp):2 ó menos artritis y reducción de al menos un 50% del número de artritis y VSG < 45 mm/h ± 2. Mejoría (M): Reducción del numero de artritis en al menos un 50%, con más de 2 articulaciones inflamadas. Criterios de fracaso terapéutico: Efecto secundario que obliga a retirar el fármaco (Ea). Falta de eficacia clínica (Fe). Rechazo del paciente (Rch).
Resultados: Valoramos 71 tratamientos. 85% mujeres y 15% varones. Las características basales de los paciente fueron las siguientes expresadas en media: Edad 50,3 años, duración de la AR 9 años, nº de artritis al inicio 9, nº de FARAL previo 4, VSG al inicio 38 mm/h.
Conclusiones: Un 53% de los pacientes obtuvieron eficacia clínica, la mayoría de ellos remisión parcial. Los efectos adversos obligaron a suspender el fármaco en un 21%.
182 EFICACIA DE LA INTERVENCIÓN GRUPAL SISTEMATIZADA SOBRE LA CALIDAD DE VIDA DE PACIENTES CON ARTRITIS REUMATOIDE
M. Romero, I. Pérez*, M. Escudero**, M.C. Muñoz-Villanueva, V. Pérez, M.C. Castro, J. González y E. Collantes
Hospital Universitario Reina Sofía de Córdoba. *DUE. **Psicólogo.
Objetivos: Evaluar la eficacia de la intervención grupal sistematizada (IGS) a través de seguimiento médico y psicoterapia de grupo en la mejoría de la calidad de vida de pacientes con Artritis Reumatoide (AR).
Pacientes y métodos: Se incluyeron a 9 pacientes con AR, que realizaron 16 sesiones de IGS a lo largo de 1 año, finalizando sólo el programa 6 pacientes (5H y 1V) con edad medía de 44,3 ± 6,3 años. Se realizaron sesiones de psicoterapia grupal (psicoterapia de apoyo y aprendizaje de técnicas de relajación y autocontrol). Se evaluaron medición de la percepción de intensidad del dolor (MPID) con escala visual analógica (EVA), evaluación de integración social y rasgos de personalidad (test 16PF) por psicólogo. Medición de MHAQ y medición del dolor de la enfermedad (MDE) mediante EVA, por reumatólogo.
Resultados: La MPID disminuyó 23 mm. en un año (60-37) mejoría de 38%. Los rasgos de personalidad (16PF) mostraron una mayor sensibilidad hacia la relación, mayor sencillez, mayor espontaneidad, menor tendencia a la culpabilidad (mayor equilibrio psíquico). MHAQ (basal 9,5 ± 3,1 vs final 9,16 ± 2,3; p = ns) y MDE por EVA (basal 48,2 ± 11,6 vs final 42,7 ± 18,5, p = ns).
Conclusiones: La IGS, producía una mejoría global de la calidad de vida con disminución de la ansiedad, aumento de los recursos y habilidades personales para enfrentarse a la AR, mejoría de la capacidad de relación interpersonal y de integración social y familiar. No se modificaron significativamente los parámetros que evaluaban la mejoría de la calidad de vida de la propia enfermedad articular.
183 EFICACIA DEL TRATAMIENTO CON INFLIXIMAB A 14 SEMANAS EN FORMAS ACTIVAS Y REFRACTARIAS DE ARTRITIS REUMATOIDE.
M.C. Castro, A. Escudero, M.C. Muñoz-Villanueva, M.A. Caracuel, M. Romero, V. Pérez, G. Morote, E. Muñoz, F.G. Martínez y E. Collantes
Hospital Universitario Reina Sofía de Córdoba.
Objetivo: Evaluar la eficacia y seguridad de infliximab en pacientes con formas activas y refractarias de artritis reumatoide (AR).
Pacientes y métodos: Estudio prospectivo abierto con 14 pacientes (12 mujeres/2 hombres) con AR refractarias a tratamiento con más de dos FARAL, incluido metotrexate (MTX) a dosis estables. La media de edad fue 53,7 años y el tiempo medio de evolución 12,1 años. 7 pacientes recibieron concomitantemente MTX, 3 leflunomida, 2 cloroquina y el resto no recibieron FARAL. Se administra infliximab 3 mg/kg peso a 0, 2, 6 y 14 semanas. Las variables de respuesta medidas son de actividad biológica: VSG, PCR; clínica: recuento de articulaciones dolorosas e inflamadas (RAD, RAI), evaluación global de la enfermedad por paciente y médico y del dolor por paciente (EVAGEp, EVAGEm y EVADp); y capacidad funcional (HAQ). Las medias se compararon mediante un ANOVA de medidas repetidas y el test de Friedman en caso de no normalidad. Se consideran significativos valores de p < 0,05.
Resultados: En la tabla se muestran los resultados hasta la semana 14, expresados como media ± desviación estándar. Los efectos adversos fueron leves (1 caso de cefalea, 2 de prurito durante la infusión y 1 infección de vías respiratorias altas). Ningún paciente tuvo que ser excluido por este motivo.
Conclusión: El tratamiento con infliximab en pacientes con AR persistentemente activa y refractaria proporciona beneficio clínico y la mejoría se mantiene durante el periodo de tratamiento, sin aparición de efectos adversos graves.
184 SUPERVIVENCIA DEL TRATAMIENTO CON INFLIXIMAB EN PACIENTES CON ARTRITIS REUMATOIDE Y ESPONDILOARTROPATÍAS
E. Júdez Navarro, C. Vadillo, M. Salido, L. Abásolo, I.C. Morado, P. Macarrón, E. Pato, B. Fernández-Gutiérrez, J.A. Jover y C. Hernández-García
Hospital Clínico San Carlos, Madrid.
Objetivo: Analizar la tasa de pacientes en los que el tratamiento con infliximab (IFM) es ineficaz o es necesario aumentar la dosis para mantener su eficacia en la práctica diaria.
Pacientes y métodos: Estudio observacional en el que se incluyeron un total de 60 pacientes (70% mujeres, edad de 60 años [53-69], tiempo de evolución 8,1 años [5-13] y una media de 3,5 FME previos.) diagnosticados de artritis reumatoide o artritis psoriásica tipo AR (n = 49) u otras espondiloartropatías (SpA, n = 11) que iniciaron un tratamiento con infliximab entre 3/00 y 12/01. Se realizaron curvas Kaplan-Meier para estimar la supervivencia del tratamiento, se analizaron las causas de suspensión, la proporción de pacientes en los que fue necesario aumentar la dosis y la situación clínica y funcional mediante el DAS28 y HAQ al final del seguimiento.
Resultados: Dieciséis pacientes (16,6%) con AR suspendieron el IFM tras 50 [21-67] semanas de seguimiento; ningún paciente con SPA suspendió el IFM tras 14 [9-46] semanas de seguimiento. La supervivencia global del tratamiento fue del 100% para las SpA a 61 semanas y del 58% para las AR a 93 semanas. Ocho pacientes suspendieron por ineficacia, 4 por acontecimientos adversos y 4 por ambos motivos. Se incrementó la dosis de infliximab en 1 paciente con SpA (9%) y 11 con AR (22,4%). El estado final de los pacientes con SpA fue de mejoría del dolor axial en el 100%, DAS28 < 2,4 en el 36,6% y mediana del HAQ 1,1 [0,5-1,7]; en los pacientes con AR fue DAS28 < 2,4 en el 12,1% y mediana del HAQ 1,37 [1,1-2].
Conclusión: En nuestra serie existen diferencias significativas en la tasa de suspensión del tratamiento con IFM entre AR y SpA. Un porcentaje significativo de pacientes requieren aumento de dosis para mantener la respuesta clínica. A pesar del tratamiento, un buen número de pacientes mantienen actividad de la enfermedad por lo que parece necesario buscar alternativas de manejo en pacientes que no responden a estas terapias.
185 LA METILENTETRAHIDROFOLATO REDUCTASA CON LA ELEVACIÓN DE TRANSAMINASAS EN PACIENTES CON ASOCIACIÓN ENTRE LAS MUTACIONES C677T Y A1298C EN EL GEN DE ARTRITIS REUMATOIDE TRATADOS CON METOTREXATE
M. Pombo, A. Balsa, A. García, D. Pascual-Salcedo, F. Arribas, M. Pascual, J. Martín y E. Martín Mola
Hospital Universitario La Paz, Madrid y CSIC, Granada.
Objetivo: Determinar la relación existente entre las mutaciones C677T y A1298C, del gen de la metilentetrahidrofolato reductasa (MTHFR) con la aparición de hepatotoxicidad en pacientes con artritis reumatoide (AR) que están siendo tratados con metotrexate (MTX).
Método: Se determinaron los polimorfismos C677T y A1298C del gen de la MTHFR mediante PCR-RFLP en 48 pacientes en seguimiento en nuestra consulta que estaban siendo tratados con metotrexate. Se determinó la aparición de hepatotoxicidad mediante un estudio retrospectivo de las historias clínicas. Se reconocieron tres tipos de hepatotoxicidad: leve, moderada y grave. Se definió como hepatopatía leve aquélla en la que se detectó una elevación de las transaminasas < 3 veces el valor normal. Hepatopatía moderada fue aquélla en la que la elevación fue > 3 veces el valor normal y hepatopatía grave fue aquélla en la que hubo que suspender el tratamiento con MTX. Se relacionó la presencia de ambas mutaciones con la aparición de hepatotoxicidad mediante un análisis de regresión.
Resultados: En 14 (29%) pacientes apareció hepatotoxicidad (2 severas, 5 moderada y 7 leve). Respecto a la mutación C677T, el 100% de los pacientes que padecieron elevación de las transaminasas tenían al menos un alelo C (CC/CT). Apareció hepatotoxicidad en 8 de 22 (36%) con el alelo CC y en 6 de 21 (28%) con el CT. No se detectó afectación hepática en los pacientes con el alelo TT (5 casos). En la posición A1298C apareció hepatotoxicidad en 8 de 28 (28%) pacientes con el alelo AA, en 3 de 13 (23%) con el AC y en 3 de 7 (43%) con el CC. Ninguna de estas cifras alcanzó significación estadística.
Conclusión: En nuestra serie no llegamos a encontrar una asociación estadísticamente significativa entre la aparición de hepatotoxicidad y las mutaciones C677T y A1298C, si bien parece que existe una tendencia a padecer hepatopatía en relación con la presencia de C en la posición 677. Se precisaría un mayor número de casos para confirmar esta asociación.
186 EFICACIA Y SEGURIDAD DEL ANTICUERPO MONOCLONAL, ANTIFACTOR DE NECROSIS TUMORAL ALFA, INFLIXIMAB, EN EL TRATAMIENTO DE PACIENTES CON ARTRITIS REUMATOIDE EN EL COMPLEJO HOSPITALARIO JUAN CANALEJO
J.A. Pinto, M. Freire, F.M. Rodríguez-Núñez, C. Fernández-López, A. Atanes, J. Graña, F.J. Blanco, F.J. de Toro, J.L. Fernández-Sueiro y F. Galdo
Servicio de Reumatología. C.H. Juan Canalejo. A Coruña.
Objetivo: Observar la eficacia y seguridad del anticuerpo monoclonal quimérico Infliximab (antiTNF) en una población de pacientes con artritis reumatoide activa y refractaria al tratamiento con los inmunosupresores habituales.
Material y métodos: Es un análisis de un corte transversal (diciembre de 2001) del seguimiento de 33 pacientes con artritis reumatoide activa, según criterios del ACR de 1988, en los que no se había obtenido respuesta al menos con dos DMARD (incluido Metotrexato). Se les administra a cada uno una dosis de 3 mg/kg en infusión e.v. en las semanas 0, 2, 6, y posteriormente cada 8 semanas, además de proseguir con tratamiento v.o. con MTX (≥ 7,5 mg/sem). Se realizan controles analíticos y de efectos adversos con cada dosis administrada. Se evalúa el grado de respuesta ACR 20 y 50 respecto a la situación pretratamiento, en la semana 6, 14, 30 y 54, para lo que se midieron: recuento de articulaciones dolorosas y tumefactas sobre un total de 68 (RAD y RAT), valoración del dolor y del estado general de la enfermedad por el paciente y por el evaluador en una escala analógica visual de 0 a 100 (VASd, VASg y VASm), cuestionario de valoración por el paciente de la capacidad funcional (HAQ), VSG y PCR.
Resultados: De los 33 pacientes estudiados, todos completaron 3 dosis (6ª semana), 28 cuatro dosis (14ª semana), 18 seis dosis (30ª semana) y 8 completaron nueve dosis (54ª semana). La edad media fue de 47,79 años, siendo 26 mujeres (78%), y 7 varones (22%). Los parámetros evaluados para observar el grado de respuesta ACR 20 y 50 disminuyeron considerablemente hasta la semana 14. En las semanas 30 y 54 en relación con los valores pretratamiento (semana 0) hubo un menor grado de eficacia del fármaco, solicitándose un aumento de dosis a 5 mg/kg. En la semana 6 y en la 14 se alcanzó un grado de respuesta ACR 20 de 80% y 69%, y en ACR 50 de 29% y 21% respectivamente. En la semana 30 y 54 el ACR 20 fue de 66% y 50%, y el ACR 50 fue de 11% y 0% respectivamente.
El tratamiento tuvo muy buena tolerancia. Sólo se observó un caso de lesiones cutáneas pruriginosas, de carácter leve. Una de las pacientes desarrolló una tuberculosis miliar que motivó su exclusión del tratamiento.
Conclusiones: Infliximab asociado a MTX proporciona mejoría clínica y analítica en pacientes con artritis reumatoide rebelde a inmunosupresores habituales, observándose disminución de su eficacia conforme avanza el tratamiento. Es importante en nuestro medio tener especial cuidado con la aparición de infección tuberculosa.
187 DESCRIPCIÓN DE UNA POBLACIÓN DE 72 PACIENTES TRATADOS CON LEFLUNOMIDA Y EFECTOS ADVERSOS
J.A. Pinto, M. Freire, C. Fernández-López, F.M. Rodríguez-Núñez, A. Atanes, J. Graña, F.J. Blanco, F.J. de Toro, J.L. Fernández-Sueiro y F. Galdo
Servicio de Reumatología. C.H. Juan Canalejo. A Coruña.
Objetivo: Presentar las características epidemiológicas así como el grado de tolerancia de la leflunomida en pacientes con artropatía inflamatoria.
Material y métodos: Estudio retrospectivo de 72 pacientes con poliartropatía inflamatoria periférica (artritis reumatoide y artropatía psoriásica), que han iniciado tratamiento oral con Leflunomida. Se recogieron los siguientes datos en un protocolo previamente establecido: sexo, diagnóstico, tiempo de evolución de la enfermedad, edad al inicio del tratamiento con Leflunomida, DMARD utilizados en cada paciente, factor reumatoide, terapias combinadas, efectos adversos con leflunomida y abandonos.
Resultados: De los 72 pacientes estudiados, 19 son varones y 53 mujeres; el 53% están diagnósticados como artritis reumatoide seropositiva, el 35,3% de poliartritis crónica seronegativa, y el 11,7% de artropatía psoriásica; la edad media al inicio del tratamiento es de 53,2 años; el tiempo medio de evolución de la enfermedad es de 7,7 años. El 84% de los pacientes habían sido tratados con metotrexato, 27% con ciclosporina, 30% con sulfasalazina, 23,5% con Oro i.m, 17,6% con Cloroquina, 5,8% con azatioprina y D-penicilamina 1%. Un 30% de los pacientes fueron sometidos inicialmente a terapia combinada con MTX (que ya recibían) a una dosis de 5-7,5 mgr semanales v.o. y leflunomida 20 mg/día v.o. Los efectos adversos observados fueron: Dispepsia y náuseas (14%), Diarrea (12,3%),Elevación de transaminasas (11%), Anemia (10,3%), Leucopenia (5,8%), Hipertensión arterial (8,4%), Infección respiratoria (5,1%), Alopecia (3,1%), Rash cutáneo (3,4%). Pérdida de peso, cefalea, aftas orales, artralgias e infección de orina (menos del 3%). Abandonos 18,4%.
Conclusiones: La leflunomida es un fármaco bien tolerado según nuestra experiencia, considerándolo una buena alternativa para pacientes con artritis reumatoide en los que haya fracasado el metotrexato u otro DMARD. Los trastornos gastrointestinales son los efectos adversos más frecuentes. En tratamientos combinados con metotrexato se observa una mayor tasa de alteración de las trasaminasas hepáticas, que revierte con la reducción o la suspensión del mismo.
188 INFLUENCIA DEL INFLIXIMAB EN LA CAPACIDAD DE PRODUCIR TNFA "IN VITRO" POR CÉLULAS DE SANGRE PERIFÉRICA DE PACIENTES CON ARTRITIS REUMATOIDE (AR)
P. Sabina, F. Arribas, G. Bonilla, E. Martín-Mola, A. Balsa y D. Pascual-Salcedo
Hospital La Paz. Madrid.
Objetivo: Investigar si el tratamiento con Infliximab en pacientes con AR, influye en la capacidad de producir TNFa por los monocitos de sangre periférica.
Material y métodos: Se estudiaron 17 pacientes con AR y 85 controles sanos (uno por cada visita). Antes del tratamiento y en las semanas 2, 6, 14 y 22 se cultivó sangre total (ST) diluida 1:10 y/o PBMC, en presencia de dosis crecientes de LPS (0,1 a 100 µg/ml para ST y 0,1 a 100 ng/ml para PBMC) durante 24 h. La producción de IL6 se utilizó como control. Ambas citoquinas se cuantificaron por ELISA. Para detectar TNFa intracitoplásmico se emplearon antisueros de Becton-Dickinson y se analizó por citometría de flujo. El Infliximab libre se demostró en un ELISA pegando rTNFa a las placas de poliestireno y revelando con anti-IgG-PO.
Resultados: Antes del tratamiento la capacidad de producir TNFa e IL6 en cultivos de ST fue menor en los enfermos que en los controles, con significación a las dosis de 1 µg/ml(p = 0,006 para TNFa y p = 0,005 para IL6)y 10 µg/ml (p = 0,022 para TNFa y p = 0,047 para IL6) de LPS. En la semana 2 la producción de TNFa descendió en los cultivos de ST (p < 0,001) recuperándose gradualmente en las semanas posteriores. En la semana 2 también se detectó en estos cultivos Infliximab libre, cuyos niveles disminuyeron en las siguientes semanas. El bloqueo del TNF por el Infliximab libre se demostró añadiendo concentraciones crecientes del medicamento a una cantidad constante conocida de TNFa. No se observaron variaciones en la producción de TNFa en los cultivos de PBMC a ninguna dosis de LPS. La cantidad de TNFa intracitoplásmico tampoco disminuyó, cuando se incubaron células de controles estimuladas con LPS, en presencia del fármaco (0,1 a 200 µg/ml). La secreción de IL6 no se modificó por el tratamiento con Infliximab.
Conclusión: A diferencia de lo descrito en células sinoviales, el Infliximab no bloquea la capacidad de producir TNFa por los monocitos. En sangre periférica el Infliximab circula formando complejos con el TNFa, que inhiben su detección en el ELISA.
El trabajo ha sido financiado por Schering -Plough.
189 EVALUACIÓN DE LOS CAMBIOS EN CALIDAD DE VIDA EN PACIENTES CON ARTRITIS REUMATOIDE TRATADOS CON INFLIXIMAB
J.V. Montes de Oca, F.J. Toyos, R. Ariza-Ariza, B. Hernández-Cruz y F. Navarro
Servicio de Reumatología. H. Virgen Macarena. Sevilla.
Objetivos: Determinar el cambio de calidad de vida con distintos instrumentos en pacientes con Artritis Reumatoide (AR) que inician tratamiento con infliximab.
Métodos: Estudio longitudinal en 14 pacientes con AR refractaria a tratamiento con metotrexato y otros FARALs que inician terapia con infliximab. Variables de respuesta: recuentos articulares de inflamación y dolor, EVA dolor y actividad por el paciente, EVA de actividad por el médico, cuestionarios HAQ, SF-36, EuroQuoL (EQ). Análisis de la diferencia entre la visita inicial y a los 6 meses mediante pruebas de Wilcoxon.
Resultados: Edad promedio: 46 años (27-81). Promedio de duración de la enfermedad: 13 años. Diferencia entre visita basal y a los 6 meses: articulaciones inflamadas -5,9+4,6 (p = 0,002), articulaciones dolorosas -7,1+8,3 (p = 0,02), EVA dolor -0,9+2,2 (p = 0,15), EVA actividad paciente -1,3+2,3 (p = 0,06), EVA médico -1,6+1,4 (p = 0,006), HAQ -0,19+0,5 (p = 0,3), SF-36 -1,6+2,1 (p = 0,02), dominio físico SF-36 -1,8+2,4 (p = 0,015), dominio mental SF-36 -1,6+2,6 (p = 0,06), EQ -0,24+0,4 (p = 0,06), EVA EQ -1,7+2,8 (p = 0,05).
Conclusiones: La mejora clínica con el tratamiento con infliximab durante 6 meses en pacientes con AR refractaria, produjo un cambio significativo en la puntuación total y en el dominio físico del cuestionario genérico SF-36, así como en la escala de salud del EQ. El cuestionario HAQ no mostró sensibilidad al cambio.
190 LEFLUNOMIDA Y ARTRITIS REUMATOIDE. EXPERIENCIA EN UN HOSPITAL GENERAL
I. Monteagudo, S. Gómez, N. Caro, R. del Castillo, M. Bascones, C. González, FJ. López Longo y L. Carreño
Servicio de Reumatología. Hospital General Universitario Gregorio Marañón.
La Leflunomida es un fármaco inmunomodulador que está demostrando su utilidad como tratamiento en la Artritis Reumatoide.
Objetivo: El propósito de este estudio es evaluar la eficacia y seguridad a largo plazo del tratamiento con Leflunomida en nuestro medio, en pacientes con Artritis Reumatoide que previamente habían sido tratados con otros fármacos modificadores de la enfermedad.
Métodos: Se diseñó un estudio abierto, no controlado, observacional, longitudinal, prospectivo y naturalístico de un año de duración, con evaluaciones a los 3, 9 y 12 meses desde el inicio del tratamiento con Leflunomida a dosis estándar. El control de la enfermedad se ha evaluado mediante la EVA para el dolor, salud y fatiga; así como la EVA global de la actividad, clase funcional ARA, rigidez matutina, índices articulares para el dolor e inflamación, grado de mejoría según el ACR y reactantes de fase aguda (PCR y VSG). Igualmente, se han evaluado la tolerancia y la seguridad del fármaco.
Resultados: Se han incluido 51 pacientes, 42 (82%) de ellos mujeres; de los que 44 (86%) son evaluables para eficacia. La duración de la rigidez matutina se redujo significativamente (p = 0,002), desde 70 ± 61 min. de duración inicial a 43 ± 54 min al final del tratamiento. La puntuación en la EVA (dolor) disminuyó significativamente (p = 0,038), desde 57 ± 18 inicialmente a 48 ± 27 al final del tratamiento. Según el ACR, el 47,7% y el 45,5% de los pacientes presentaban mejoría superior al 70% en el recuento de articulaciones inflamadas y dolorosas, respectivamente. En 11 pacientes se presentaron acontecimientos adversos, siendo necesaria la suspensión del fármaco en 7 de ellos (13,7%).
Conclusiones: En nuestro medio el tratamiento con Leflunomida a largo plazo en pacientes con AR en los que el tratamiento previo ha fracasado, es eficaz y seguro. Se demuestra mejoría significativa en los parámetros clínicos y analíticos analizados, siendo los efectos secundarios poco frecuentes. Por tanto en pacientes con artritis reumatoide con fracaso terapéutico a otros fármacos modificadores de la enfermedad, la Leflunomida constituye una clara opción terapéutica.
191 BUENA TOLERANCIA AL TRATAMIENTO CON INFLIXIMAB, METOTREXATE Y LEFLUNOMIDA EN PACIENTES CON ARTRITIS REUMATOIDE
R. Roselló y M.D. Fábregas
Reumatología del Hospital San Jorge. Huesca.
Desde mayo 1999 tenemos 31 pacientes en tratamiento con Infliximab. De ellos hemos seleccionado a 8 por llevar la asociación Infliximab + leflunomida + metotrexate resaltando la buena tolerancia y falta de toxicidad hepática.
Se trata de 6 mujeres y 2 varones afectos de A.R. seropositiva (7/8), erosiva (8/8), nodular (5/8), con vasculitis (1/8), con una edad media de 54 años (33-69) y un tiempo de evolución medio de 10,5 años (4-15). Tres son trabajadores en activo, 4 amas de casa y uno en incapacidad por la artritis reumatoide. Todos ellos habían recibido tratamiento previo de su A.R. con corticoides (8/8), AINEs (8/8), sales de oro (6/8), cloroquina (8/8) d-penicilamina (2/8), salazopyrina (3/8), metotrexate (8/8), clorambucil (3/8), ciclosporina-A (4/8) y leflunomida (8/8) con pobre respuesta, por lo que se indicó tratamiento con Infliximab. En la -0 7 de 8 pacientes recibían leflunomida y MTX y al otro paciente* se le añadió leflunomida a la S-30 por la pobre respuesta conseguida.
Infliximab se administró a la dosis de 3 a 4 mg/kg y en un paciente* se aumentó a 5 mg/kg dada la significativa pero insuficiente mejoría clínica. Las dosis son administradas en las semanas 0, 2, 6, 14 y cada 8 semanas posteriormente.
Se presentan los recuentos articulares (dolor e inflamación), VSG, HAQ y efectos secundarios a la S-0 (inicio), S-30 (6 meses) y S-54 (un año).
Efectos secundarios:
a. Una paciente diarreas que cedieron al bajar la dosis de leflunomida a 10 mg/día
b. Un paciente cuadro de escalofríos una tarde al mes, sin haber hallado proceso infeccioso ni alteración hematológica que lo explique.
c. Elevación discreta GOT (47) en una paciente que se normalizó tras disminuir MTX.
Conclusiones: Buena tolerancia y pocos efectos adversos con la asociación de varios fármacos en el tratamiento de la AR, entre ellos metotrexate y leflunomida, aunque se precisa una monitorización cercana.
192 FACTORES PRONÓSTICOS DE PROGRESIÓN RADIOLÓGICA EN ARTRITIS REUMATOIDE DE INICIO
J.R. Rodríguez, R. Sanmartí, A. Gómez, O. Viñas, G. Ercilla, J. Gratacos, X. Surís, M. Larrosa, G. Salvador, J.D. Cañete y J. Muñoz-Gómez
Hospital Clínic de Barcelona.
Introducción: La presencia de daño estructural articular en fases tempranas de la AR es un factor de mal pronóstico y está asociado a discapacidad futura.
Objetivo: Analizar la frecuencia y factores pronósticos de progresión radiológica a un año de seguimiento, en pacientes con AR de corta evolución.
Métodos: Un total de 60 pacientes (47 M/13 H) con AR del adulto de menos de dos años de evolución (edad media: 52,6 ± 15,7 a; evolución: 9,8 ± 6,7 m; FR+: 78%; epitopo reum 76%) han seguido un protocolo terapéutico asistencial y seguidos un mínimo de un año. En todos ellos se inició aurotiomalato sodico (50 mg/sem) y se evaluó la respuesta a los 4-6 meses. En caso de efectos secundarios o ineficacia (no obtención de respuesta ACR20) se cambió a metotrexato y en caso de eficacia parcial (no obtención de ACR50) se asoció el metotrexato a las sales de oro. Un incremento en el número de erosiones al final del año de seguimiento fue considerado indicativo de progresión radiológica.
Resultados: El numero de pacientes con enfermedad erosiva aumentó a lo largo del seguimiento (basal: 23%, final 40%) a pesar de una mejoría global del DAS (basal 5,85 ± 0,85 vs final 3,93 ± 1,28 p < 0,001) y una respuesta ACR20 en el 74% de pacientes. En 18 pacientes (30%) se consideró que existió progresión radiológica y en 42 (70%) ausencia o estabilización del número de erosiones radiológicas. No se observaron diferencias entre las distintas variables clínicas (grado de dolor, número de art. dolorosas, inflamadas, DAS) y biológicas basales (PCR, VSG, IL-6) de actividad inflamatoria y la presencia de progresión radiológica. Tampoco se observaron diferencias en función de la edad, sexo o tiempo de evolución de la artritis. El HLA-DR4 fue mas prevalente en el grupo con progresión frente al de no progresión (73% vs 42%, p = 0,04), lo mismo sucedió al evaluar la frecuencia de homozigosidad para el epitopo reumatoide (40% vs 15,8%, aunque la diferencia no fue significativa). El indice de Larsen basal fue superior en el grupo con progresión radiológica (3,8 vs 1,1 p = 0,05). Tampoco se observaron diferencias significativas entre ambos grupos cuando se analizó la respuesta terapéutica ACR a los 12 meses de seguimiento (21% de no respuestas en el grupo sin progresión y 28% en el grupo con progresión). Cuatro de los 18 pacientes con progresión radiológica (22%), estaban en remisión completa al final del año de seguimiento.
Conclusiones: El 30% de pacientes con AR de inicio, desarrollan progresión del daño estructural al cabo de un año, después de un protocolo terapéutico que incluye sales de oro parenteral como primera opción, a pesar de una significativa mejoría en los parámetros de actividad inflamatoria de la enfermedad.. Los principales factores predictivos de progresión radiológica, son la existencia de daño estructural previo, la presencia de DR4 y posiblemente la homozigosidad para el epitopo reumatoide.
193 ANÁLISIS DE LA RESPUESTA TERAPÉUTICA A TRAVÉS DEL DAS28 EN PACIENTES CON ARTRITIS REUMATOIDE DE INICIO: RESULTADOS A UN AÑO DE SEGUIMIENTO
R. Sanmartí, A. Gómez, J. Gratacós, X. Surís, M. Larrosa, G. Salvador, J. Muñoz-Gómez y J.D. Cañete
Servicio de Reumatología. Hospital Clínic. Barcelona.
Introducción: El Disease Activity Score (DAS) se está configurando como una medida fiable y sensible para medir la actividad inflamatoria de la AR y para evaluar la respuesta a la terapia en la práctica clínica.
Objetivos: Analizar la respuesta a la terapia a través del DAS28 en un grupo de pacientes con AR de inicio, después de un año de seguimiento.
Métodos: 60 patients (47 M/13 H) con AR del adulto de menos de dos años de evol. (edad:: 52,6 ± 15,7 a; duración: 9,8 ± 6,7 meses; FR+: 78%; epitopo reumatoide 76%) han seguido un protocolo terapéutico asistencial y seguidos un mínimo de un año. En todos ellos se inició aurotiomalato sódico (50 mg/s) y se evaluó la respuesta a los 4-6 meses. En casos de efectos secundarios o ineficacia (no obtención de respuesta ACR 20) se cambió a metotrexato y en caso de eficacia parcial (no obtención de ACR50) se asoció el metotrexato a las sales de oro. Se valoró la respuesta terapéutica a través del DAS28 al cabo de un año.
Resultados: Se observó una disminución significativa del DAS28 al final del seguimiento (basal: 5,85 ± 0,85 vs final 3,93 ± 1,28 p < 0,001). En 19 pacientes (31%) se obtuvo un DAS28 < 3,2 (baja o nula actividad inflamatoria o excelente respuesta al tratamiento): 13 de estos pacientes cumplían criterios de remisión (DAS < 2,6). Los pacientes con excelente respuesta al tratamiento tenían niveles basales más bajos de dolor, IL6, HAQ y DAS28 que los pacientes con respuesta moderada o mala (DAS28 final > 3,2). También se observó una tendencia (no significativa) a menor VSG, PCR, y menor frecuencia de FR y erosiones en el grupo con excelente respuesta. No se observaron diferencias en la frecuencia de anticuerpos anticitrulina, epitopo reumatoide, DR4 o tiempo de evolución de la artritis.
Conclusiones: Un tercio de pacientes tratados con un protocolo terapéutico que incluye a las sales de oro parenterales, tiene una respuesta excelente, medida por el DAS28, al cabo de un año de seguimiento. Una mayor actividad inflamatoria y discapacidad al inicio de la terapia, es indicativo de peor respuesta al tratamiento.
194 CARACTERÍSTICAS Y TIEMPO DESDE EL INICIO DE LOS SÍNTOMAS DE LOS PACIENTES NUEVOS CON ARTRITIS REUMATOIDE
L. González-Hombrado, M.R. González-Crespo, B. Joven, M.P. Serrano e I. Mateo
Hospital 12 de Octubre. Madrid.
Objetivos: Estudiar el tiempo entre el inicio de los síntomas y la primera visita a la consulta de Reumatología en pacientes con Artritis Reumatoide (AR).
Métodos: Estudiamos los pacientes nuevos diagnosticados de AR en nuestro Servicio de Reumatología desde 1999 hasta la actualidad y extraídos de una base de datos informática. Recogimos de las historias clínicas el tiempo desde el inicio de los síntomas, antecedentes, características demográficas, clínicas, sociolaborales, formas de derivación y procedencia, así como datos de actividad y gravedad de la enfermedad en el momento de la primera visita. Se entrevistó a todos los pacientes telefónicamente en el momento del estudio para recabar información sobre los datos que no constaban en la historia. Consideramos AR grave si cumplía 4 de los siguientes 5 criterios (más de 6 articulaciones inflamadas, más de 2 horas de rigidez matutina, VSG mayor a 25 mm o PCR mayor a 0,8 mg/dL, factor reumatoide positivo y manifestaciones extraarticulares). El análisis estadístico se realizó mediante estudio bivariante (Ji cuadrado, Mann-Whitney, supervivencia) y multivariante (regresión de COX).
Resultados: Se estudiaron 127 pacientes nuevos con AR. En 30 no se confirmó el diagnóstico, 6 presentaban una AR juvenil y 28 estaban diagnosticados previamente de AR en otros servicios de Reumatología, por lo que se excluyeron de este trabajo. Los 63 pacientes (36 mujeres y 27 hombres) de edad media 49 ± 15 que constituyen este estudio presentaban una mediana de 7 meses desde el inicio de los síntomas (Rango intercuartil 20). Se encontraban en situación laboral activa un 15% de ellos y un 6% tenían estudios superiores. El 33% tenían hábitos tóxicos y el 11% un consumo de alcohol superior a 80 g de etanol/día. El 17% tenían antecedentes familiares de enfermedad colagenovascular. El 51% fueron remitidos por el médico de cabecera y el 77% comenzaron de forma aguda y poliarticular. El 27% tuvieron una forma de AR considerada como grave en la primera visita. La gravedad de la enfermedad se asoció con un mayor tiempo desde el inicio de los síntomas (p 0,026 Mann-Whitney). En el modelo multivariante con el nivel de estudios incluido, el médico remitente y el consumo de alcohol fueron variables independientemente asociadas al tiempo desde el inicio de los síntomas (p 0,05 OR 0,6 (IC al 95% 0,2 - 1) y p 0,04 OR 0,37 (0,1-0,8)) (regresión COX).
Conclusiones: El tiempo desde el inicio de los síntomas hasta la primera consulta en reumatología en pacientes con AR es prolongado y se asocia a una mayor gravedad. Este tiempo es mayor en los pacientes remitidos por el médico de cabecera.
195 TOXICIDAD CARDIACA POR CLOROQUINA: UNA COMPLICACIÓN NO TAN RARA
B. Joven, R. Almodóvar, R. Salguero, A. Llovet y P.E. Carreira
Reumatología y Cardiología, Hospital 12 de Octubre, Madrid.
La cloroquina es un fármaco ampliamente utilizado para pacientes con artritis reumatoide (AR) y lupus eritematoso sistémico (LES). Su principal toxicidad es la retinopatía, pero también puede producir otras complicaciones infrecuentes como la miopatía o la disfunción cardiaca. La toxicidad cardiaca por cloroquina se presenta como trastornos de la conducción y/o miocardiopatía hipertrófica/restrictiva, ambas frecuentes en la población general por encima de 60 años.
Describimos 5 pacientes con AR (4 M, 1 V) con toxicidad cardíaca secundaria a cloroquina. Los pacientes tenían una edad media de 69 (64-73) años, y habían tomado cloroquina durante 7 (5-9) años. Las dosis acumuladas del fármaco oscilaban entre 400 y 850 g. Todos tenían un EKG normal antes de iniciar el tratamiento, y no presentaban factores de riesgo conocidos para enfermedad coronaria. La presentación clínica fue síncope recurrente en todos los pacientes, con EKG que mostraba bloqueo cardiaco completo en 1 caso, y bloqueo de rama derecha y hemibloqueo anterior de rama izquierda en 4 casos, con bloqueo aurículo-ventricular en 2 de ellos. Todos los pacientes requirieron marcapasos permanente. En 3 pacientes, se continuó el tratamiento con cloroquina, ya que en ese momento no se consideró la posibilidad de toxicidad por el fármaco. Dos de estos pacientes desarrollaron insuficiencia cardiaca restrictiva después de 4 y 6 meses, respectivamente, y la biopsia endomiocárdica mostró en ambos hallazgos característicos de toxicidad por cloroquina, consistentes en miocardiopatía vacuolar con cuerpos curvilíneos al microscopio electrónico. La cloroquina se retiró y la insuficiencia cardiaca se resolvió a lo largo de varios meses. En el tercer paciente, la cloroquina se suspendió 2,5 años después, por depósitos corneales con alteración visual. En los otros 2 casos, se retiró el fármaco cuando se diagnosticó el bloqueo cardiaco, ante la sospecha de toxicidad. Los pacientes rehusaron la realización de biopsia endomiocárdica. Uno de ellos mostraba depósitos corneales en el examen ocular. Además de los dos pacientes con depósitos corneales, ninguno mostró signos de retinopatía ni miopatía.
Nuestros datos sugieren que la toxicidad cardiaca puede ser más frecuente de lo descrito previamente en el tratamiento con cloroquina a largo plazo, especialmente en pacientes mayores de 65 años. Un EKG normal no excluye esta posibilidad. Se debería realizar un EKG antes de iniciar el tratamiento con cloroquina, y al menos una vez al año durante el mismo. Si aparece un bloqueo cardiaco, debe sospecharse toxicidad cardiaca.
196 EFECTO DEL TRATAMIENTO ANTI-TNF-ALPHA (INFLIXIMAB) SOBRE LAS ALTERACIONES DEL SUEÑO EN PACIENTES CON ARTRITIS REUMATOIDE ACTIVA
F. Maceiras Pan, C. Zamarrón Sanz, J. Amarelo Ramos, J. A. García Meijide, J.C. Cea Pereiro, A. Mera Varela y J.J. Gómez Reino Carnota
Hospital Clínico Universitario de Santiago de Compostela.
Introducción: El TNF-alpha y otras citokinas se expresan constitutivamente en el cerebro normal. En humanos, niveles elevados circulantes de TNF-alpha causan fatiga y alteraciones del sueño. En la AR, los niveles de TNF-alpha se encuentran elevados y algunos pacientes presentan fragmentación del sueño y alteraciones cualitativas de la actividad electroencefalográfica.
Objetivo: Valorar y determinar el efecto del Infliximab, un anticuerpo anti-TNF-alpha, sobre las alteraciones del sueño en la AR.
Métodos: 6 mujeres con AR activa candidatas a tratamiento con Infliximab fueron estudiadas las noches anterior y posterior a la administración de Infliximab. Las alteraciones del sueño se valoraron respectivamente por medio de polisomnografía nocturna (fragmentación y patrón eeg), Steer-Clear test (vigilancia), escala Epworth (somnolencia diurna subjetiva) y test de latencia múltiple del sueño (somnolencia diurna objetiva).El AR status y EVA de fatiga tambien fueron determinados. Todos los estudios se repitieron a las 2 semanas con la segunda dosis de Infliximab.
Resultados: Inicialmente, previo al tratamiento, todos los pacientes presentaton polisomnografìas anormales con frecuentes microdespertares (fragmentación del sueño). 5 pacientes presentaron bajas puntuaciones en el Steer- Clear test. Tras la primera dosis de Infliximab, se observó un menor número de microdespertares y un sueño más profundo, así como una mejoría significativa en las puntuaciones del Steer- Clear test, no observándose mejoría inmediata alguna a nivel articular. A las 2 semanas, la mejoría en los parámetros del sueño se mantenía y mejoraba el status AR y la EVA de fatiga. Ningún paciente mostró hipersomnolencia por el MSLT o por la escala Epworth.
Conclusiones: La mejoría precoz observada en las alteraciones del sueño en AR activas a tratamiento con Infliximab refleja un efecto a nivel del SNC, no una mejoría articular. Esto puede ser debido a la inhibición de los niveles crónicamente elevados de TNF-alpha.
197 RHEUMATOID ARTHRITIS TREATMENT WITH LEFLUNOMIDE 100MG ON A WEEKLY BASE, A PILOT OPEN-LABEL STUDY
M. Robles San Roman, J. Hernández*, R. Suárez-Otero**, M.E. Dávalos-Zugasti* y S. Arroyo-Borrego*
*Centro Médico de Toluca, Reumatología Metepec, **Hospital Issemym Toluca, Mexico.
Background: Rheumatoid arthritis (RA) trials have been demonstrated success with leflunomide (LFN) on 20mg/daily doses. Our hypothesis is, that due to the long half-life of LFN (up to 15-18 days), a 100mg/weekly dose would be effective on treating RA.
Objective: To assess the safety and effectiveness of LNF on 100mg/weekly base in RA patients.
Methods: Patients were enrolled from Oct 2000 to Sep 2001, with American College of Rheumatology (ACR) criteria for RA and clinically active. Cases with previous treatment with (disease-modifying antirheumatic drugs) DMARDs were included, but they should have free of medication at least one year before start on LFN. They received a loading dose of 100mgs of LFN for 3 days, followed by 100mg of LFN weekly. The efficacy and adverse events (AE) were described. Outcomes were assessed with ACR 20, 50 and 70.
Results: Fifty patients were enrolled, 46(93,6%) were female, mean age 45,6 years (range: 24-83yr.). Disease duration was 3,7 years (range: 6mo-12yr), first diagnosis was < 2 years in 18(36%), 2,1- 4.9 years 20(40%) and > 5 years 12(24%). Twenty patients (40,8%) had taken previously DMARDs. Outcomes achieved at 16 week of treatment were shown as following: ACR20 (74%), ACR50 (66%), and ACR70 (12%). Four patients were withdrawn due to AE, two due to urticarian rash; one patient had liver enzymes elevated and one more thrombocytopenia. Six patients (12%) were lost from follow up. No severe AE were seen, only alopecia, urticaria, and headache.
Conclusions: The results in this preliminary report show the similar benefit achieved with the LFN on 20 mg/day base treatment. Advantages in the fulfillment treatment with a single weekly dose, it has been seen with methotrexate (MTX), secondary benefit with reduction in monthly cost of medication (LFN) is an important issue. Comparative and blind trials are necessary in order to confirm long term improvement and benefits on this regimen.
198 EFICACIA Y SEGURIDAD DEL TRATAMIENTO CON INFLIXIMAB EN PACIENTES CON ARTRITIS REUMATOIDE EN LA COMUNIDAD DE CASTILLA-LEÓN. ANÁLISIS INTERMEDIO
M. Jiménez Palop, Grupo de Estudio de Infliximab en AR de la Sociedad Castellano-Leonesa
H. Ntra. Sra de Sonsoles, H. General Yagüe, Complejo Hospitalario de León, H. Del Bierzo, Clínica San Marcos, H. General de Soria; H. Clínico Universitario, H. del Río Ortega, H. Virgen de la Concha.
Objetivo: Evaluar la eficacia y seguridad de Infliximab en pacientes con AR activa, que han fracasado a terapias previas, en situación de práctica clínica diaria.
Métodos: Estudio prospectivo, observacional, en 8 centros de la Comunidad de Castilla-León. Se han incluido 64 pacientes con artritis reumatoide activa, según criterios del ACR, que habían fracasado en su respuesta al menos 2 FARAL, incluido MTX. Todos los pacientes recibieron Infliximab 3 mg/kg en infusión i.v en las semanas 0, 2, 6, y después cada 8 semanas. Los pacientes continuaron durante todo el estudio con MTX a dosis de al menos 7,5 mg semanales y su medicación habitual: AINES y/o Prednisona a dosis menores de 10 mg. Se realizaron controles analíticos y recogida de acontecimientos adversos en cada infusión. Se evaluó el grado de respuesta ACR respecto a la situación basal, en la semana 6 y posteriormente cada 24 semanas, para lo que se midieron: NAD y NAI, EVAd, EVAm y EVAp, MHAQ, PCR y VSG. Se recogen los resultados de un corte realizado en Enero de 2002.
Resultados: Se incluyeron 64 pacientes desde Feb.00 a Ene.02. La edad media fue 53 años, 73% mujeres y 27% varones. Los resultados de las evaluaciones de los distintos parámetros que miden el grado de respuesta del ACR se presentan en la tabla, así como la rigidez matinal (RM). Los parámetros evaluados disminuyeron significativamente (p < 0,005) en la semana 30 en relación con los valores basales. Un 50% de los pacientes alcanzó un ACR20 tanto en la semana 30 como en la 54. Un 13% y un 17% de los pacientes alcanzaron una respuesta ACR50 en la semana 30 y 54, respectivamente.
El tratamiento se toleró bien en general, presentándose únicamente 4 acontecimientos adversos graves que no se relacionaron con el tratamiento con Infliximab.
Conclusiones: El tratamiento con Infliximab mejora de forma significativa los parámetros clínicos y biológicos en pacientes con AR refractaria, manteniéndose esta mejoría durante el periodo de estudio. No se observaron acontecimientos adversos graves relacionados con el tratamiento.
199 ENFERMEDAD MIXTA DEL TEJIDO CONJUNTIVO JUVENIL: DIFERENCIAS CLÍNICAS E INMUNOLÓGICAS CON EL INICIO EN LA EDAD ADULTA
L. Cebrián, F.J. López-Longo, R. del Castillo, I. Monteagudo, M. Bascones, C.M. González, C. González Montagut, S. Gómez, M. Montoro, J. Vázquez Coleman y L. Carreño
Servicio de Reumatología, Hospital Gregorio Marañón, Madrid.
Se han descrito algunas diferencias entre la enfermedad mixta del tejido conjuntivo (EMTC) juvenil y la iniciada en edad adulta.
Objetivo: Comparar las características clínicas e inmunológicas de los pacientes con EMTC de inicio infantil o juvenil y EMTC en adultos.
Métodos: Hemos estudiado 57 pacientes con EMTC (criterios de Kasukawa 1987), en 21 de los cuales la enfermedad se inició entre los 8 y los 18 años de edad. Los anticuerpos anti-dsDNA han sido detectados por radioinmunoensayo y los anticuerpos anti-ENA (anti-U1RNP, anti-Sm, anti-Ro/SS-A y anti-La/SS-B) por ELISA, contrainmunoelectroforesis e inmunotransferencia.
Resultados: El tiempo de evolución es similar en los dos grupos (13,3 años; rango 1-36 en el inicio juvenil vs 11,5 años; rango 1-31). En ambos hay predominio del sexo femenino (90% y 94%, respectivamente). Las formas de comienzo son similares, aunque las manifestaciones cutáneas tienden a ser más frecuentes en las formas juveniles (7/21; 33,3% vs 4/36; 11,1%; p < 0,05; OR: 4; IC 95%: 1,06-15,05). Los pacientes con EMTC de inicio infantil o juvenil presentan un aumento significativo de oligoartritis aguda (menos de 6 semanas) (11/21; 52,3% vs 8736; 22,2%; p < 0,05; OR: 3,8; IC 95%: 1,2-12,3), nódulos subcutáneos reumatoides (6/21; 28,5% vs 1/36; 2,7%; p < 0,01; OR: 14; IC 95%: 1,5-126,5) y esclerosis cutánea difusa (8/21; 38,1% vs 2/36; 5,5%; p < 0,005; OR:10,4; IC 95%: 1,9-55,9), pero no hemos encontrado diferencias en cuanto a las principales manifestaciones clínicas. Tampoco hay diferencias en la frecuencia de los anticuerpos estudiados, ni en el porcentaje de pacientes que cumplen criterios de lupus eritematoso sistémico (76,1% vs 69,4%), polimiositis (52,3% vs 36,1%) o esclerodermia (42,8% vs 22,2%).
Conclusiones: Las manifestaciones clínicas y los autoanticuerpos son similares en la EMTC juvenil y en la EMTC del adulto, aunque las formas juveniles tienden a presentar más esclerosis cutánea difusa.
200 TOMOGRAFÍA POR EMISIÓN DE FOTÓN ÚNICO (SPECT) CEREBRAL EN EL LUPUS ERITEMATOSO SISTÉMICO DE INICIO JUVENIL
L. Cebrián, R. del Castillo, C. González-Montagut, S. Gómez, F.J. López-Longo, N. Caro, I. Monteagudo, C.M. González, M. Bascones, J. Vázquez-Coleman, M. Montoro y L. Carreño
Servicio de Reumatología, Hospital Gregorio Marañón, Madrid.
La hipoperfusión cerebral objetivada por SPECT cerebral se relaciona con las manifestaciones neuropsiquiátricas y la actividad clínica en adultos con lupus eritematoso sistémico (LES).
Objetivo: Estudiar el significado clínico del SPECT cerebral en pacientes con LES de inicio juvenil.
Métodos: Hemos realizado SPECT cerebral en 63 mujeres con LES, 21 de inicio juvenil (< 19 años) y 41 de inicio en edad adulta, que acudieron consecutivamente a nuestra consulta. En la misma semana se determinaron el índice de actividad SLEDAI y la VSG, la concentración de anticuerpos anti-ADN y de las fracciones C3 y C4 del complemento; y el índice de daño tisular SLICC/ACR.
Resultados: La edad media de inicio en los pacientes con LES juvenil es 15,3 (DE 1,6) años y el tiempo medio de evolución 10,6 (DE 7,9) años, éste último similar al de los adultos (9,4 DE 5,8 años). El SPECT cerebral muestra hipoperfusión en 17 pacientes (81%) pacientes con LES juvenil. Las localizaciones más frecuentes son las áreas corticales frontales, temporales y parietales.. La hipopersusión cerebral es significativa en 11 pacientes (52,4%) y se asocia con mayores índices SLEDAI (media 19 vs 3,7) y SLICC (media 3,1 vs 0,9), y valores superiores de VSG (media 29,5 vs 11,4) (Mann-Whitney p < 0,05). Estos pacientes presentan mayor número de manifestaciones neurológicas leves (cefalea, depresión o alteraciones cognitivas leves), actuales (OR: 90) o acumuladas (OR: 15) (p < 0,05). No se relaciona con el tiempo de evolución ni la concentración de los anticuerpos anti-DNA o las fracciones C3 y C4. El LES juvenil cursa con un aumento significativo de manifestaciones neurológicas (OR: 3,6), especialmente la cefalea (OR: 5,2), con respecto al inicio en la edad adulta, pero la única diferencia objetivada en el SPECT es el predominio de hipoperfusión en áreas corticales temporales en el LES juvenil (OR: 3,8).
Conclusiones: La hipoperfusión cerebral objetivada en el SPECT cerebral de pacientes con LES juvenil, al igual que en los pacientes adultos, se relaciona con manifestaciones neuropsiquiátricas concomitantes o previas, con la actividad clínica y con el daño tisular acumulado.
201 LUPUS ERITEMATOSO SISTÉMICO (LES) DE INICIO CON EVOLUCIÓN TÓRPIDA EN 2 VARONES PERIPUBERALES
A. Weruaga, J. Rodríguez, S. Málaga, F. Santos, C. Bousoño y E. Ramos
Servicio de Pediatría. Hospital Central de Asturias. Facultad de Medicina de Oviedo
Introducción: El LES es una enfermedad inflamatoria sistémica de origen autoinmune de predominio en mujeres. Su presentación suele ser subaguda, existiendo formas de inicio agudas de curso grave. Presentamos dos formas de presentación y evolución variable en dos varones peripuberales.
Casos clínicos: Los datos más relevantes de ambos casos se presentan en la siguiente tabla:
Caso 1
Clínica inicial 13 años. Síndrome general, artralgias y epigastrálgia.
Datos analíticos iniciales Leucopenia. Proteinuria de rango nefrótico y hematuria ANA y antiDNAn (+).
Evolución clínica y analíticaEn varios meses:
Brote poliarticular febril, HTA. Púrpura vasculopática.
Miocardiopatía dilatada.
Crisis generalizadas motoras complejas. IR terminal.
Ciclofosfamida. Diálisis peritoneal. Transplante renal. Sin actividad clínica ni analítica.
Caso 2
Clínica inicial 14 años. Fiebre de 3 semanas y esplenomegalia.
Datos analíticos iniciales Linfopenia, VSG: 69/PCR: (-) Rx Tórax: infiltrado perihiliar.
Evolución clínica y analíticaEn 72 horas:
Fiebre en picos, dolor tipo cólico abdominal, eritema malar y artralgias. Derrame pericárdico y consumo de las 3 series. TAC: adenopatías y esplenomegalia. ANA, Sm y
AntiDNAn: (+).
Hidroxicloroquina y esteroides. Con consumo de complemento y proteinuria.
Conclusiones: El LES es una enfermedad con una expresividad muy variable, que debe tenerse en cuenta como diagnóstico diferencial de múltiples entidades, en la infancia, sobre todo en la pubertad y cuya evolución, en ocasiones grave, puede ser independiente del tratamiento instaurado
202 DOS HERMANOS CON DSR POLITÓPICA DE EEII
C. Beltrán Audera
Servicio de Reumatología. Hospital Miguel Servet. Zaragoza.
La distrofia simpático refleja (DSR) es una entidad dolorosa que suele acompañarse de inflamación, cambios vasomotores e hiperestesia, evolucionando, en ocasiones, hacia cambios tróficos. En ella se reconocen distintos factores desencadenantes y predisponentes.
Presentamos los casos de dos hermanos con DSR politópica, recidivante, de extremidades inferiores (EEII), refractaria a tratamiento, de larga evolución, y tras traumatismo nimio en ambos casos. La ocurrencia familiar sugiere la posibilidad de un factor genético favorecedor. En estudios previos se han citado los alelos DR2(15) y el DQ1 del HLA como favorecedores de DSR.
Ningunos de nuestros dos pacientes tenía estos locus y sí el DR1, el cual se ha encontrado con más frecuencia en las formas politópicas de DSR como son las que presentamos, y no en el contexto global de la DSR. Estas formas politópicas suelen afectar a EEII y difieren de las DSR en general en que el desencadenante suele ser un traumatismo ligero, incluso inadvertido, son más duraderas en el tiempo, y resistentes al tratamiento, características todas ellas que tenían nuestros casos.
Sugerimos que las formas politópicas recidivantes de EEII pueden ser una forma particular de DSR ligada a la presencia del HLA DR1. Obviamente, serán necesarios trabajos con casuísticas más amplias para precisar más la cuestión.
203 MORFOMETRÍA VERTEBRAL POR DEXA EN PACIENTES CON FRACTURA DE COLLES
E. Kanterewicz Binstock, A. Yañez Juan y L. del Río
Hospital General de Vic.
La morfometría vertebral por DEXA (MXA) es una técnica de investigación que permite valorar las deformidades vertebrales aunque su uso clínico es limitado.
El objetivo de este estudio fue conocer en mujeres con fractura de Colles (FC) y en un grupo control la prevalencia de deformidades vertebrales mediante MXA y su correlación con la DMO.
Metodología: Estudio de casos incidentes y controles poblacionales. Se incluyeron 58 mujeres con FC y 83 controles de 45 a 80 años. La DMO y la MXA fueron medidas por DEXA (Lunar Expert). Se calcularon las alturas vertebrales anterior, central, posterior y promedio y los índices anteroposterior (A/P) y medioposterior (M/P).
Resultados: La edad media de los casos fue de 65,8 años y la de los controles 58,7 (p < 0,05). La prevalencia de osteoporosis lumbar fue de 47% en casos y 20% en los controles (p < 0,005). El 19% de los casos y el 11% de los controles presentaban al menos una fractura vertebral (Z-score < -3 DE); utilizando Z < -2 las proporciones eran del 49 y del 27% (p < 0,05). La edad > 65 años se asoció con la presencia de deformidades vertebrales (OR 5,1; IC 95% 2,4-10,7). En el análisis multivariante y ajustando la presencia de FC por edad e IMC sólo la edad se asociaba independientemente con la presencia de deformidades. El coeficiente de correlación entre la altura vertebral promedio y la DMO lumbar fue de 0,3 (p < 0,01). Entre el índice M/P y la DMO lumbar este coeficiente era de 0,2 (p < 0,05). El coeficiente de correlación entre la altura vertebral promedio y DMO femoral fue 0,2 (p < 0,05). El diagnóstico clínico previo de osteoporosis se asociaba con la presencia de deformidad vertebral (p < 0,05).
Conclusiones: Mediante MXA se detecta una elevada prevalencia de deformidades vertebrales en pacientes con fractura de Colles. Aunque los índices de MXA están discretamente relacionados con la DMO, la morfometría vertebral puede ser útil en pacientes con sospecha clínica de osteoporosis.
204 MODIFICACIONES DE LA DENSIDAD MINERAL ÓSEA POR GLUCOCORTICOIDES E INFLUENCIA DEL POLIMORFISMO DEL RECEPTOR DE LA VITAMINA D
M. Gantes Mora, Y. Barrios, A. Arteaga, B. Rodríguez-Lozano, I. Ferraz, M.A. Gómez, A. Álvarez, J.J. Bethencourt y T. González
Servicio de Reumatología. Hospital Universitario de Canarias. Tenerife.
Objetivo: Investigar la influencia del genotipo del receptor de la vitamina D (RVD) en los cambios de la densidad mineral ósea (DMO) tras 3 y 12 meses de tratamiento con glucocorticoides (GCT).
Métodos: En 69 pacientes de 41 años de edad media (DS 12,8) sin osteoporosis, que requirieron por primera vez tratamiento con GCT durante 1 año, con dosis superiores a 5 mg / día de prednisona o equivalentes y 500 mg/día de calcio como prevención de osteoporosis. Se determinó la DMO (Hologic QDR 2000) en columna lumbar (CL), cuello femoral (CF) y triángulo de Ward (TW), basal y tras 3 y 12 meses de tratamiento; los resultados se expresaron en Z score. El genotipo del RVD se determinó por PCR para demostrar presencia (b) o ausencia (B) de un lugar de restricción en el intron 7, mediante la enzima Bsm I.
Resultados: Los pacientes mostraron pérdida de DMO (ajustados los índices de masa corporal y edad) tras los 3 primeros meses de tratamiento con dosis media acumulada de 2 g de GCT. La mayor pérdida se registró en columna lumbar respecto a cuello femoral y triángulo de Ward, p < 0,05. Cuando se comparó la pérdida de DMO según los genotipos RVD, se encontró que la DMO estaba significativamente disminuida (p = 0,05) en el TW, en los 42 pacientes con genotipos bB o BB y media de Z score 0,13 (DS 1,3) respecto a los 27 pacientes con genotipo bb y media de Z score 0,83 (DS 1,4). Estas diferencias en la DMO no se observaron tras 12 meses de tratamiento con GCT en 52 pacientes que recibieron una dosis acumulada de 4,8 g.
Conclusiones: Estos resultados preliminares sugieren que 1) La DMO en columna lumbar resulta el mejor indicador de pérdida de masa ósea tras el tratamiento con GCT. 2) El genotipo VDR identifica a los pacientes con más riesgo de perder DMO en el triángulo de Ward, tras los tres primeros meses de tratamiento con GCT.
205 COSTE DE LA FRACTURA DE CADERA EN POBLACIÓN OSTEOPORÓTICA SUSCEPTIBLE DEL ÁREA DE ELCHE
F.J. Navarro Blasco, J.V. Tovar, R. Noguera y J.A. González
Hospital General Universitario de Elche.
Introducción: Nogues da una incidencia en Cataluña para las fracturas proximales de fémur de 250/100.000 en mujeres. En Suiza los ingresos hospitalarios por estas fracturas superan a los motivados por EPOC e Ictus.
Objetivo: Comparar el coste total de las fracturas de cadera en el Hospital General de Elche durante el año 1999 con el coste teórico del tratamiento antiosteoporótico de la población susceptible en su área(mayores de 55 años: 25% padrón municipal 1996).
Material y método: Ingresos motivados por fractura de cadera a través del CMBD; protocolo de actuación en casos control de fractura de cadera. Costes promedios de las actuaciones y consumos a través del S.I.E y de tratamientos (Calcio, Bifosfonatos, Raloxifeno y calcitonina) aplicada a la población susceptible del área. Comparación de los costes.
Resultados: 142 fracturas de cadera en mayores de 55 (GRD: 820,2;.09;.22;.21;.03; edad media: 79,3 ± 8,2 años; 106 mujeres, 36 varones; 4 exitus intrahospitalarios (0,4%). En 126 se precisó cirugía: Reducción abierta y sustitución parcial (cdg CIE-9: 79,35; 81,52; 79,15); tratamiento médico 42. Estancia media de 18,38 ± 8,4 días. Se obtuvo una muestra aleatoria de 22 pacientes (IC 95%, p < 0,05 de 17 pacientes). El coste unitario por fractura, en pesetas, fue de 1.045.000. El total ascendió a 150 millones. La población (censo 1996) mayor de 60 años, fue de 20.000. Se calculó el coste de tratar un 25% de la población. La cifras oscilaron desde 17 a 660 mill. según fármaco empleado. El Coste medio para toda la población sería de 300 millones y para los pacientes fracturados de 12 millones. Una reducción en el nº de fracturas de un 50%, supondría un disminución de 75 a 100 millones anuales y 3,6 camas libres/día.
Conclusiones: Con los costes actuales, la racionalización de los tratamientos demostrados científicamente eficaces es imprescindible, como también lo es su administración a la población susceptible, en vista del ahorro económico y social producido.
206 OSTEOPENIA EN PACIENTES CON INFECCIÓN POR VIH Y TERAPIA ANTIRRETROVIRAL DE ALTA EFICACIA. RESULTADOS PRELIMINARES
J.M. Sánchez Burson, J. Fernández Rivera, P. González, R. García, F. Lozano, J. Macias y J.A. Pineda
Hospital de Valme. Sevilla.
Introducción: La terapia antirretroviral de alta eficacia (TARGA), y en especial los inhibidores de la proteasa (IP), se ha asociado con múltiples complicaciones metabólicas. Recientes estudios han asociado esta terapia con osteopenia, sin que se haya demostrado una relación causa/efecto para este proceso.
Objetivos:1) Analizar la evolución de la densidad mineral ósea en pacientes con infección por VIH, que reciben tratamiento antirretrovírico de gran actividad durante un año y su relación con la administración de inhibidores de la proteasa. 2) Valorar la cinética de un marcador de formación y otro de reabsorción ósea en estos pacientes.
Material y métodos: Estudio prospectivo de cohortes. Se realizó densitometría dual de rayos X (DEXA) a nivel de columna lumbar, cuello femoral y masa corporal total de 48 pacientes que han recibido TARGA como primer tratamiento. Se excluyeron todos los pacientes con alguna variable capaz de producir osteopenia de otra etiología.
Resultados: Treinta y ocho pacientes (79,2%) han recibido tratamiento con IP. Dieciocho (47,4%) de ellos presentaron osteopenia. Ninguno de los 10 pacientes que no recibieron tratamiento con IP (20,8%) presentó osteopenia (p = 0,008). Veintiséis pacientes recibieron IP durante menos de 730 días, desarrollando osteopenia 13 (50%). Doce pacientes recibieron IP durante más de 730 días y 5 de ellos (41,7%) presentaron osteopenia.
Conclusiones: Los pacientes con infección por VIH y tratamiento con IP tienen una frecuencia de osteopenia mayor a los no tratados con IP. La osteopenia se presenta precozmente en aquellos pacientes susceptibles de desarrollar esta complicación.
207 VALIDACIÓN DE LOS CRITERIOS DE INDICACIÓN DE DENSITOMETRÍA ÓSEA (DO)
D. Roig Vilaseca, C. Valero, P. Boncompte, J. Muñoz, C. Contreras, M. Romera, N. Requesens, M.P. Wennberg, M. Coma, A. Morales, P. Postigo, L. Mateo, J. Parcet, Y. Romero, O. Domènech, E. Gavilán, A. Rozadilla, X. Juanola, J. M. Nolla,, A. Martínez y D. Martínez
DAP Baix Llobregat Centre, L'Hospitalet y Baix Llobregat Litoral, y Ciutat Sanitària i Universitària de Bellvitge. Barcelona.
Objetivo: Conocer la sensibilidad, especificidad, valores predictivos positivo (VPP) y negativo (VPN) de los criterios de indicación de DO de la Agencia de Evaluación de Tecnología Médica de Cataluña (Osteoporosis Int 2001; 12:811-22), OMS (Osteoporosis Int 1999; 10:259-64), Fundación Nacional de Osteoporosis de EEUU (Osteoporosis Int 1998, 8 (Suppl. 4):7-82) y Comité Internacional para Guías Clínicas en Osteoporosis (Clinical Therapeutics 1999; 21:1025-44).
Material y métodos: Estudio transversal multicéntrico en atención primaria y reumatología extrahospitalaria. Muestra aleatoria de voluntarios de > 45 años de ambos sexos visitados de forma programada, que fueron encuestados y se revisó su historia clínica para rellenar el formulario con los criterios de derivación. A los que aceptaron se les realizó una DO de columna lumbar y cuello de fémur, clasificándose los resultados según los criterios de clasificación de la OMS en osteoporosis (OP) y masa ósea baja (osteoporosis y osteopenia) (MOB). Se establecieron 5 grupos: hombres de 46-65 años y > 65 años, mujeres premenopáusicas de 46-65 años y posmenopáusicas de 46-65 años y > 65 años. Se calcularon la sensibilidad, especificidad, VPP y VPN para cada grupo, criterio y diagnóstico.
Resultados: Se realizaron 437 encuestas, y 311 densitometrías: en 46 mujeres premenopáusicas, 103 mujeres posmenopáusicas de 46-65 años, 58 mujeres posmenopáusicas de > 65 años, 59 hombres de 46-65 años, y 42 hombres > 65 años. En general, los VPN fueron altos en todos los casos, para el diagnóstico de OP, y muy variables para el diagnóstico de MOB. La sensibilidad, especificidad y VPP fueron muy variables según el grupo, criterio y diagnóstico.
Conclusión: Con alta probabilidad, la ausencia de los criterios analizados permite excluir el diagnóstico de OP, pero son poco útiles para identificar enfermos con OP, y menos con MOB.
Estudio financiado con la Beca de la Societat Catalana de Reumatologia 2000.
208 EVALUACIÓN DEL DIAGNÓSTICO DE OSTEOPOROSIS EN UN SERVICIO DE MEDICINA INTERNA
C. Campos Fernández, O. Belinchón,, J. Calvo Catalá, J.J. García-Borrás,, M.I. González-Cruz,, M. Muñoz Guillén, A. Baixauli,, J.L. Valero,, J.J. Tamarit y F. Boluda
Hospital General Universitario y Hospital Universitario La Fe. Valencia.
La osteoporosis (OP) afecta a 1/3 de mujeres mayores de 60 años y a 2/3 tras los 80 años, siendo cada vez más frecuente en los varones. A pesar de ello, se diagnóstica poco y con frecuencia tras fracturas, siendo también escaso el porcentaje de pacientes que reciben tratamiento, incluso aquellos con factores de riesgo y fracturas previas.
Objetivo: valorar el diagnóstico de OP en pacientes mayores de 60 años ingresados en un servicio de Medicina Interna (MI).
Material: Revisamos 200 epicrisis (100 del Hospital General y 100 del Hospital La Fe), de pacientes ingresados en MI (edad media de 78,7). Valoramos: diagnóstico de OP, constancia de fracturas previas, constancia de factores de riesgo (menopausia, ingesta de fármacos osteopenizantes, inmovilización, etc.), realización de DMO y tratamiento con fármacos antirresortivos.
Resultados: Al revisar las epicrisis comprobamos que solo en 11 constaba la OP como diagnóstico. El antecedente de fractura previa aparecía en 34 de los informes y en 77 se hacía referencia a distintos factores de riesgo, entre ellos 12 habían tenido una menopausia precoz y 18 tomaban corticoides. A pesar de ello, solo se realizó DMO a 2 pacientes y 3 llevaban tratamiento antirresortivo.
Conclusiones: Pensamos que existe una infravaloración de la OP, por lo que estamos obviando tratamientos que pueden evitar fracturas en nuestros pacientes, las cuales conllevan disminución de la calidad de vida, pudiendo además ocasionar su muerte. Quizás el disponer de métodos de screening en nuestros servicios, como DMO-PIXI, podría mejorar este problema.
209 NIVELES DE VITAMINA D EN MUJERES CON FRACTURA DE CADERA
R. Mazzucchelli Esteban, N. Crespí Villarías, J. Quirós Donate, P. Zarco Montejo y A. Díaz Oca
Fundación Hospital Alcorcón.
Objetivo: Conocer la incidencia de déficit de vit D en mujeres con fractura de cadera. Valorar si los niveles de vitamina D en estos pacientes se relacionan con la estación del año.
Material y métodos: A un total de 73 mujeres que ingresaron en nuestro centro por fractura de cadera se les determinó los niveles de 25-OH-vit D. Se definió déficit de vitamina D unos niveles inferiores a 20 ng/ml. Se analizaron los niveles de 25-OH-vit D según la época del año en que se tomo la muestra: meses cálidos (Abril hasta Septiembre ambos incluidos) frente a los meses fríos (resto).
Resultados: Del total de 73 mujeres, 54 (74%) presentaban déficit de vitamina D. La media de edad de estas mujeres fue de 85,9 años y una desviación standard 6,37. Los niveles medios de 25-OH-Vit D en los meses fríos fue 15,62 ± 14,04 ng/ml, y en los meses cálidos 13,80 ± 11,75 ng/ml, no siendo estas diferencias significativas.
Conclusiones: Aproximadamente el 75% de los ancianos con fractura de cadera presentan déficit de vitamina D. No parecen existir diferencias en los niveles de vitamina D en relación a la época del año.
210 CAPACIDAD DE LA DENSITOMETRÍA DEXA EN FALANGES PARA PREDECIR FRACTURA DE CADERA
R. Mazzucchelli Esteban, N. Crespí Villarías, J. Quirós Donate, A. Díaz Oca y P. Zarco Montejo
Fundación Hospital Alcorcón.
Objetivo: Analizar la capacidad de la densitometría DEXA a nivel de falange media de 3er dedo (accuDEXA) para discriminar entre pacientes con fractura de cadera osteoporótica y controles sanos.
Métodos: Estudio casos y controles: El grupo casos (fractura) lo constituyen 105 mujeres mayores de 65 años que ingresaron en nuestro centro con el diagnóstico de fractura de cadera osteoporótica. El grupo control lo forman 183 mujeres mayores de 65 años, sin fractura de cadera, procedentes del estudio EPISER que sirvió para determinar la curva de normalidad de la población española. Se ha calculado el área bajo la curva ROC, así como sensibilidad (Sen), especificidad (Esp) y valores predictivos positivo (VPP) y negativo (VPN) para distintos valores de t-score. Se ha calculado la Odds Ratio y su intervalo de confianza del 95% (IC 95%), de presentar fractura de cadera cuando el Z-score está por debajo de 1 desviación estándar (DE) de su valor normal.
Resultados: La media de edad del grupo fractura fue de 85,8 ± 6,2(DE) años, mientras que el grupo control fue de 73,5 ± 5,5 años (DE) (p < 0,001). La media de la densidad mineral ósea (DMO) del grupo fractura fue de 0,32 ± 0,07(DE) g/cm2; la DMO del grupo control de 0,42 ± 0,07(p < 0,001). El área bajo la curva ROC fue de 0,82. Para una t-score -3,93 (pto de corte optimo) se obtuvo una Sen 47,9%, Esp 94,5%, VPP 77,3% y VPN 82,4%. Las mujeres con fractura de cadera presentaban con más frecuencia valores de z-score en la DMO por AccuDEXA por debajo de -1 DE, con una OR de 3,52 [IC 95%: 1,91-6,51] frente a mujeres sin fractura.
Conclusión: En este estudio preliminar, la densitometría ósea a nivel de falange proximal (ACCUDEXA) discrimina de forma satisfactoria (Odds ratio 3,52 IC 95% (1,90-6,50)) entre mujeres con fractura de cadera y controles sanos. Este resultado preliminar es conveniente confirmarlo con un grupo control pareado por edad.
Agradecimientos: A la Dra. Loreto Carmona por la aportación de los datos densitométricos del grupo control.
211 ANÁLISIS DE LA EFICACIA DE ALENDRONATO EN ENFERMEDAD DE PAGET. ESTUDIO BIOQUÍMICO Y GAMMAGRÁFICO
L. Mateo, J. Mora*, A. Rozadilla y M. Romera
DAP L'Hospitalet y Ciutat Sanitària de Bellvitge*. Barcelona.
Objetivo: Evaluar la eficacia del tratamiento con alendronato (ALN) en pacientes afectos de enfermedad de Paget (EP), por control bioquímico y gammagráfico. Objetivo secundario: analizar la dosis mínima eficaz de ALN.
Métodos: Análisis retrospectivo de pacientes afectos de EP controlados en una Unidad de Reumatología de Atención Primaria. Seleccionamos todos los enfermos en tratamiento con ALN. Se evalúa la evolución bioquímica (FFAA) y gammagráfica. Se realiza un análisis semicuantitativo de la gammagrafía ósea (extensión e intensidad): normal (valor 0), captación > vertebral < a las sacroilíacas (1), captación > sacroilíacas y < a orina (2) y captación > a la orina (3). Se calcula el índice gammagráfico a partir de la suma de dichos valores.
Resultados: Se revisaron total de 92 sujetos con EP, 34 tratados con ALN. En 4 faltó control gammagráfico. Edad media 72a (21 V/ 13 M). Evolución media EP: 6,5 a. al iniciar ALN. La EP fue monostótica 9/poliostótica 25. Afectación de calota craneal en 15. Los tratamientos previos eran:17 calcitonina, 13 etidronato, 2 pamidronato y 13 ninguno. El valor medio de FFAA basal = 901 UI/L (N: 78-279) y tras ALN = 295 UI/L (p < 0,0001). La duración media del tratamiento fue de 19 meses, la dosis media fue 19,7 mg/d y la dosis media acumulada fue 12,3 g. El valor medio del índice gammagráfico basal fue de 7,97 y el final de 2,90 (p < 0,0001). Se observó reducción significativa del índice en 23 casos, reducción parcial en 5 y falta de respuesta en 2. Sólo en 3 enfermos se administró una dosis de ALN > 30 mg/d. No hubo efectos secundarios de consideración. En 7 casos se mantuvo ALN 10 mg/d por osteoporosis coincidente.
Conclusión: El ALN es eficaz en el tratamiento de la EP, con normalización de FFAA y disminución de la captación gammagráfica. Dosis inferiores a las recomendadas pueden ser igualmente eficaces, si bien entonces la duración de tratamiento puede ser superior. La tolerancia puede mejorar de esta forma.
212 OSTEOPOROSIS, RIESGO DE FRACTURA Y TRIÁNGULO DE WARD
M. Ciria, M. Coll, M.J. Robles, P. Benito, J. Carbonell, . Perez-Edo y J. Blanch
Hospital de la Esperanza. Barcelona.
Objetivo: Valorar el riesgo de fractura asociado a diagnóstico densitométrico de osteoporosis en columna lumbar y epífisis proximal de fémur.
Material y métodos: Se incluyen 812 primeras exploraciones densitométricas (709 mujeres/103 varones). Se recogieron mediante encuesta realizada por personal entrenado las siguientes variables: ingesta de calcio, tabaco, enol y fracturas en col. vertebral, antebrazo y fémur. La densidad mineral ósea (DMO) se valoró mediante T-score (Hologic QDR 1000). Según ésta, se dividieron en Grupo-A: NORMALIDAD/OSTEOPENIA (OMS); Grupo-B: OSTEOPOROSIS solamente por Ward; y Grupo-C: OSTEOPOROSIS por otro área distinta de Ward. Según las fracturas, se dividieron en Grupo-1: presencia (25,4%), y Grupo-2: ausencia de fractura (74,6%). El estudio estadístico incluyó estudio de variancias, tablas de contingencia, regresión logística y curva ROC.
Resultados: Los datos clínicos y de DMO se muestran en Tabla 1. El porcentaje de fracturas fue en Grupo-A: 7,7%, Grupo-B: 18,4%, y Grupo-C: 31,1%. Alcanzaron significación las diferencias halladas entre Grupo-A y Grupo-C (p < 0,001) y entre Grupo-A y Grupo-B (p = 0,05). La diferencia entre Grupo-B y Grupo-C no alcanzó significación estadística (p = 0,068). El índice de verosimilitud de las rectas de regresión logística ajustadas por edad se recogen en TABLA 2, junto con los resultados de curva ROC para cada territorio. La ingesta de calcio, el uso de enol y tabaco, así como el índice de masa corporal no mostraron diferencias significativas entre los grupos creados.
Conclusiones: La osteoporosis en Ward indica un mayor riesgo de fractura independiente de la edad. En este estudio, se ha mostrado más fiable que otras áreas para identificar una población fracturada, tanto por regresión logística como por curva ROC y cálculo de AUC. Los valores del triángulo de Ward pueden tener un papel en el diagnóstico de osteoporosis.
213 OSTEOPOROSIS OCULTA. PREVALENCIA EN MUJERES DE MÁS DE 65 AÑOS
M. Ciria Recasens, J. Blanch, N. López Pareja, P. Benito, I. González Saavedra, M.J. Robles y L. Pérez-Edo
Hospital de la Esperanza. ABS Baix Guinardó, Barcelona.
Objetivo: Calcular la prevalencia de osteoporosis oculta en mujeres sanas de más de 65 años.
Material y métodos: Se escogió aleatoriamente el 10% de las mujeres sanas mayores de 65 años del cupo de un médico de Atención Primaria perteneciente a un Área Básica de Salud cercano a nuestro Hospital. A todas ellas se les ofreció la posibilidad de realizar estudio densitométrico mediante entrevista personalizada por su médico habitual. De las 31 mujeres aleatorizadas, cinco rechazaron la prueba (16%). Las 26 restantes aceptaron la práctica de densitometría de doble fotón en columna lumbar y epífisis proximal de fémur. Los resultados obtenidos se contrastaron con la base de datos del estudio de densidad ósea de la población española publicados por la AHOEMO-SEIOMM en 1992 (Osteoporosis en columna lumbar: L2-L4 inferior a 0,788 gr/cm2, osteoporosis en cuello femoral inferior a 0,568 gr/cm2)para nuestro equipo (Hologic QDR 1000), según criterios de OMS. No se valoraron para diagnóstico el resto de áreas de epífisis proximal de fémur. A todas se les realizó radiología de columna dorsal, lumbar y pelvis. Asimismo, se recogió la existencia de fracturas previas no traumáticas.
Resultados: Los valores de edad y de densidad mineral ósea se detallan en Tabla 1. La prevalencia de osteoporosis se detalla en Tabla 2. La prevalencia de fracturas previas fue de 7 sobre 26 (26,7%). Las fracturas recogidas fueron: Colles 4 (15,4%), vertebral: 2 (7,7%) y pelvis: 1 (3,8%). Tanto las fracturas vertebrales como la de pelvis fueron hallazgos radiológicos. Todas las mujeres fracturadas presentaron osteoporosis densitométrica.
Conclusiones: En nuestra muestra, la osteoporosis oculta presenta una prevalencia del 50% en mujeres mayores de 65 años. La prevalencia de fracturas atraumáticas en esta muestra fue elevada (26,7%). La presencia de fracturas clínicas no llevó al diagnóstico de osteoporosis en cuatro mujeres de esta muestra. Deben plantearse estrategias de diagnóstico precoz de esta patología. Debe tenerse en cuenta en Atención Primaria la fractura de Colles como complicación de una osteoporosis subyacente.
214 ANÁLISIS FARMACOECONÓMICO DEL TRATAMIENTO DE LA OSTEOPOROSIS POSTMENOPÁUSICA CON RISEDRONATO O ALENDRONATO
C. Rubio Terrés, W.M. Hart e I. Arístegui
Departamento Científico. Aventis Pharma S.A. Madrid.
Objetivos: Se presentan los resultados de un análisis coste-efectividad del tratamiento de la osteoporosis postmenopáusica con risedronato o alendronato.
Métodos: Risedronato y Alendronato fueron comparados con la alternativa de no tratar, pero no entre ellos, debido a la falta de ensayos clínicos comparativos. Se construyó un modelo de Markov para simular la historia natural de una mujer osteoporótica, utilizándose datos epidemiológicos y demográficos nacionales. Los datos de eficacia y de tolerancia procedieron de megaensayos clínicos internacionales controlados con placebo. La información sobre los costes directos fue obtenida de estudios españoles.
Resultados: La reducción del riesgo de sufrir fractura de cadera fue, en pacientes con fractura vertebral previa, del 60% con risedronato y del 51% con alendronato. En los pacientes sin fractura vertebral fue del 40% y del 21%, respectivamente. La reducción del riesgo de fractura vertebral fue, en pacientes con fractura vertebral previa, del 45% y del 55%, también respectivamente.
En el caso base del estudio, el coste por fractura de cadera evitada en pacientes con o sin fractura vertebral previa osciló, en el caso de risedronato, entre 55.083 y 85.522 euros respectivamente. Con alendronato los costes fueron mayores: 61.575 y 157.870 euros, respectivamente. El coste por año de vida ajustado por calidad (AVAC) fue, así mismo, menor con risedronato (44.365-61.958 euros) que con alendronato (44.904-80.534 euros) en pacientes con o sin fractura vertebral previa, respectivamente.
Conclusión: De acuerdo con los resultados del presente estudio, el coste por fractura de cadera evitada y por AVAC es menor con risedronato que con alendronato.
215 OSTEOMALACIA ASOCIADA A TUMOR
M. Valls Roc, S. Holgado, X. Suris, V. Ortiz-Santamaria, M. Sanmartí, D. Vazquez, A. Lafont, A. Olivé y X. Tena
Sección de Reumatología. Hospital Universitari Germans Trias i Pujol, Badalona. Hospital de Granollers. Barcelona.
Objetivos: Describir las características clínicas y biológicas de 3 pacientes afectos de osteomalacia oncógena.
Métodos: Se evaluaron 3 pacientes con osteomalacia tumoral diagnosticados en dos hospitales. En todos los casos la osteomalacia se diagnosticó por biopsia ósea. Los 3 pacientes presentaron hiperfosfaturia y déficit de Vitamina 1,25 (OH)2D3.
Resultados: 3 varones, media de edad al inicio de los síntomas 49 ± 16 años, tiempo medio de seguimiento entre el diagnóstico de la osteomalacia y la exéresis del tumor 62,5 ± 57,5 meses. Las pruebas de laboratorio evidenciaron: vitamina 1,25(OH)2D3 9 ± 3 pg/ml (valor normal 12-96 pg/ml), hipofosfatemia 0,51 ± 0,1 mmol/L (valor normal 0,7-1,7 mmol/L), hiperfosfaturia (reabsorción tubular de fosfatos 63,7 ± 14,7%) (valor normal > 90%) y fosfatasas alcalinas 280,5 ± 40,5 U/L (valor normal 25-120 U/L). Las pruebas de imagen mostraron seudofracturas y osteopenia. Los tumores fueron de pequeño tamaño y estirpe mesenquimal. Se localizaron en el tercio distal del recto abdominal izquierdo, en la cara dorsal de la muñeca izquierda y antro mastoideo izquierdo. Tras la exéresis completa del tumor mejoraron las características clínicas y se normalizaron los parámetros bioquímicos.
Conclusiones: El intervalo diagnóstico de la osteomalacia tumoral habitualmente es largo. Cursa con hipofosfatemia, hiperfosfaturia, aumento de las fosfatasas alcalinas, déficit de vitamina 1,25 (OH)2D3 y seudofracturas. La calcemia, la paratohormona y la vitamina 25OHD3 son normales. Los tumores que se asocian con mayor frecuencia son de estirpe mesenquimal. El tratamiento definitivo es la exéresis de éstos.
216 TRATAMIENTO DEL HIPERPARATIROIDISMO PRIMARIO: CIRUGÍA VERSUS ALENDRONATO
C. Castaño Moreno, M. Pons, N. Galofré, J.A: González, C. Moragues, F. Martínez y J. Grau
Hospital Municipal de Badalona. Barcelona.
Objetivo: El tratamiento de elección del hiperparatioridismo primario (HPP) es la cirugía. En los casos que no es posible la intervención se han utilizado diversos tratamientos médicos para el control de los síntomas relacionados con la hipercalcemia y/o hipercalciuria. Mediante un estudio prospectivo comparamos los resultados de la cirugía versus alendronato.
Método: En todos los pacientes de la consulta externa de Reumatología que se observó hipercalcemia y/o hipercalciuria en un analítica rutinaria se les incluía en un protocolo de diagnóstico de HPP y se determinaban las siguientes pruebas complementarias: calcio (Ca), fosfatos (P), fosfatasas alcalina (FFAA), creatinina (Cr), calciuria en orina de 24 horas (ca-or), parathormona (PTH), radiología de abdomen simple, manos y cráneo, densitometría lumbar y femoral (DMO-L, DMO-F) tipo DEXA, ecografía y gammagrafía-SESTAMIBI de paratiroides. Los pacientes que no cumplían criterios de cirugía se iniciaba alendronato a dosis de 10 mg/día. Al año del tratamiento se determinaron en todos los pacientes: Ca, P, FFAA, PTH, ca-or, DMO-L, DMO-F . Se realizó estudio estadístico mediante la prueba de T student para comparar los resultados de ambos tratamientos.
Resultados: De forma preliminar han concluido todo el estudio 18 pacientes (17 mujeres). En 2 casos no se obtuvo diagnóstico de imagen y en 10 casos se hizo el diagnóstico de adenoma. Ambos grupos de tratamiento mantenían homogeneidad en las pruebas analíticas y densitométricas al inicio del estudio aunque existía una tendencia de mayor hipercalcemia, hipercalciuria y PTH más elevada en el grupo de cirugía. En la tabla se resumen los resultados al año.
Conclusiones: El tratamiento quirúrgico aumenta de forma significativa la DMO en cuello femoral respecto al alendronato. El tratamiento médico también es efectivo para el control de la hipercalcemia y la hipercalciuria aunque es necesario aumentar el tamaño de la muestra para confirmar estos datos.
217 TRATAMIENTO DE LA ENFERMEDAD ÓSEA DE PAGET CON DIFOSFONATOS DE 2ª Y 3ª GENERACIÓN
M. Picazo, A. García Vadillo, A. Ruiz-Zorrilla, I. González-Álvaro y S. Castañeda
Hospital Universitario de la Princesa. Madrid.
Introducción: El objetivo es comparar la efectividad y seguridad de los difosfonatos de 2ª y 3ª generación disponible en España en enfermos afectos de enfermedad ósea de Paget (EOP).
Pacientes y métodos: Se revisaron retrospectivamente las historias clínicas de 48 pacientes (29 varones) diagnosticados de EOP. La edad media fue de 76 ± 10 años y el tiempo medio de evolución de la enfermedad fue de 11 ± 7 años. La presentación fue poliostótica en un 71%, en un 56% presentaron resistencia previa a calcitonina y en el 25% a etidronato. Los pacientes fueron tratados con uno o varios de los siguientes difosfonatos: alendronato, pamidronato o tiludronato. Los items recogidos fueron los que se describen en la tabla de resultados. Se consideró remisión de la enfermedad una fosfatasa alcalina (FA) por debajo del límite superior de la normalidad, recogiendo también la duración de la misma.
Resultados:
Conclusiones: La efectividad de estos tres fármacos es muy parecida. Aunque la disminución de la FA fue significativamente mayor con pamidronato y tiludronato, no se observaron diferencias significativas en el porcentaje de remisiones. Se detectó una tendencia al uso de pamidronato en formas de EOP más activas. La tolerancia fue buena y los efectos secundarios rara vez obligaron a la suspensión.
218 DISCREPANCIAS EN LAS MEDICIONES DENSITOMÉTRICAS
M. Minguez Vega y E. Salas Heredia
Hospital General Universitario de San Juan de Alicante.
Objetivo: Valorar las discrepancias entre el resultado final de la T (número de desviaciones estándar desde la media de la población normal joven) en las Densitometrías Óseas (D.M.O) de columna lumbar y los valores individuales de las vértebras (L1-L4) estudiadas.
Métodos: Analizamos 126 D.M.O lumbares realizadas mediante un aparato de absorciometria fotónica dual de fuente de rayos X (DXA) tipo LUNAR, recogiendo los valores finales de la T y los parciales de cada vértebra. Se definieron dichos valores siguiendo los criterios de la O.M.S para la valoración de osteoporosis:
Normal: puntuación T mayor o igual a 1
Osteopenia: puntuación T menor a 1 y mayor a 2,5
Osteoporosis: puntuación T menor o igual a 2,5
Determinamos el porcentaje de discrepancias entre el valor final del segmento estudiado y los valores parciales de cada vértebra.
Resultados:1) Un 19% de las D.M.O eran informadas como normales, un 44% de osteopenia y un 37% de osteoporosis, 2) De las D.M.O informadas como normales, ninguna presentaba un valor de T en los segmentos estudiados de osteoporosis, pero un 47% mostraban osteopenia en L1, un 20% en L2, un 13% en L3 y un 20% en L4, 3) De las D.M.O informadas como de osteopenia, un 37% presentaban osteoporosis en L1, un 27% en L2 y un 36% en L4.
Conclusiones: Dado que la eficacia terapéutica en la osteoporosis viene determinada por la capacidad de prevenir fracturas, creemos necesario tener en consideración que la puntuación T puede estar disminuida en alguno de los segmentos estudiados, pese a que el resultado final medio de la zona estudiada pueda resultar normal.
219 SOLICITUD DE DENSITOMETRÍAS EN ACTIVIDAD PUBLICA Y PRIVADA
M. Coll Batet, P. Benito Ruiz, J. Carbonell Abelló, Ll. Pérez Edo, J. Blanch Rubio, M.J. Robles Ortega y M. Ciria Recasens
Hospital de l'Esperança. Barcelona.
Introducción: La unidad de metabolismo óseo (UMO) de nuestro Centro recibe pacientes de entidades públicas (PU) y privadas (PR). Presentamos una descripción de las poblaciones enviadas, motivo de consulta (MC) y grado de acierto diagnóstico.
Material y métodos: Se estudian las densitometrías (DEXA) realizadas en la UMO en los últimos dos años con equipo HOLOGIC QDR 1000. Se incluyó el centro y especialidad de procedencia (ginecología, traumatología, reumatología y otros) y motivo de consulta. Se recogió mediante encuesta realizada por personal entrenado consumo de calcio, tabaco y enol, exposición solar, actividad física y fracturas osteoporóticas. El grado de acierto del estudio DEXA se valoró a través del % de osteoporosis detectadas (criterios OMS). El estudio estadístico incluyó tablas de contingencia, chi-cuadrado y regresión logística.
Resultados: Se realizaron 2601 DEXA; 812 primeras (31,2%) y 1789 controles (68,8%).Las diferencias entre variables clínicas se detallan en TABLA 1. Los motivos de consulta se detallan en TABLA 2. El grupo PR mostró un mayor número de peticiones con el motivo de consulta en blanco que PU (TABLA 2). Los porcentajes de diagnóstico se describen en TABLA 3. El grado de acierto entre PU y PR fue estadísticamente diferente, a favor de PU (TABLA 3). Esta diferencia se debió a la actuación de especialistas reumatólogos, siendo el grado de acierto de los otros grupos estudiados similar. La diferencia detectada entre reumatólogos de PU y PR se estudió ajustando por edad y sexo, persistiendo significativa(OR: 4,66, IC95%: 1.751-12,4).
Todas presentan significación estadística
Conclusiones: La medicina pública, en esta muestra, presenta un grado de acierto diagnóstico superior al de la privada. Esta diferencia se debe, fundamentalmente, a los reumatólogos. Una de las posibles explicaciones puede ser un mejor cribado clínico. Los ginecólogos de ambas entidades tiene un bajo porcentaje de acierto diagnóstico, posiblemente debido al uso de la prueba como screening en mujeres posmenopáusicas. Los traumatólogos presentan un elevado porcentaje de acierto, posiblemente relacionado con la atención a población de mayor riesgo (fracturas previas).
220 FENTANILO-TTS EN EL TRATAMIENTO DEL DOLOR POR FRACTURAS-APLASTAMIENTOS VERTEBRALES ASOCIADOS A OSTEOPOROSIS
A. Rodriguez de la Serna1, E. Collantes2, C. Alegre3, J. Calvo4, A. Collado5, J. García Borrás6, J. Granados7, J.L. Guerra8, L. Morillas9, J. Mulero10, F.J. Paulino11, L. Pérez Edo12
1H. Sant Pau, 2H. Provincial, 3CI. Malties Reumatologiques, 4H. General Universitario, 5H. Clinic i Provincial, 6H. La Fé, 7H. Mutua Terrasa, 8H Arquitecto Marcide, 9H. 12 de Octubre, 10H. Puerta de Hierro, 11H. Ntra. Sñra del Carmen, 12H. del Mar.
Objetivos: Evaluar la efectividad y seguridad del fentanilo transdérmico en el tratamiento del dolor por fracturas-aplastamientos vertebrales en pacientes (ptes) con dolor no controlado por opioides menores.
Métodos: Estudio observacional prospectivo. Los ptes incluidos presentaban fractura o aplastamiento vertebral debido a osteoporosis. El seguimiento realizado ha sido 60 días con control: basal y a los 4, 30 y 60 días. Se evaluaron los parámetros siguientes: Intensidad del dolor con la escala EVA, dosis de fentanilo, satisfacción del pte. y médico con el tratamiento analgésico (0 = nada satisfecho, 10 = satisfacción máxima), perfil global de salud con el cuestionario SF-36 (basal y a los 60 días) y los efectos secundarios asociados con opioides (escala O.M.S.).
Resultados: 33 ptes incluidos de los que 8 abandonan prematuramente, ninguno por reacción adversa grave. La EVA inicial fue 8,21 disminuyendo en 2,37 puntos el día 4 y pasando a ser 3,34 y 2,65 el mes 1 y 2 respectivamente (p < 0,05). Todos los ptes comenzaron con fentanilo 25 mg/h aumentando a 50 mg/h en 4 ptes (3 el día 4). Todos los items del SF-36 mejoraron (p < 0,05) después de dos meses de tratamiento con fentanilo-TTS. La incidencia de efectos secundarios fue baja, siendo las nauseas y el estreñimiento principalmente grado 1, los más frecuentes tanto con opioides menores como con fentanilo-TTS. La satisfacción con los opioides menores fue de 3,7 y 4 en médico y pte respectivamente y aumentó a 8,0 y 7,9 con el tratamiento con fentanilo-TTS.
Conclusiones: fentanilo-TTS es un farmaco efectivo y seguro para el dolor de fracturas-aplastamientos vertebrales asociados a osteoporosis. El perfil global de salud mejora con el tratamiento del dolor con fentanilo-TTS. La satisfacción con fentanilo-TTS valorada por médicos y ptes fue mayor que con el tratamiento previo de opioides menores.
221 ENFERMEDAD DE PAGET EN EL JOVEN
S. Holgado, D. Rotés-Sala*, M. Gumà, J. Monfort*, A. Olivé, V. Ortiz-Santamaría, J. Carbonell* y X. Tena
Hospital Universitari Germans Trias i Pujol. Badalona. *Hospital de la Esperanza. Barcelona.
Objetivo: Determinar las características clínicas y biológicas de los pacientes jóvenes menores de 40 años diagnosticados de enfermedad de Paget.
Métodos: Se incluyeron de forma retrospectiva 314 pacientes diagnosticados de enfermedad de Paget, con edades entre 18 y 90 años (media 64,37 ± 12,41), procedentes de dos hospitales universitarios. La enfermedad de Paget se diagnosticó en base a características radiográficas, biológicas y/o clínicas. A todos los pacientes se les realizó una gammagrafía ósea con polifosfato de 99Tc. La extensión de la enfermedad se evaluó mediante el índice de Coutris1 y la actividad de la enfermedad con el índice de Renier2. Se realizó un estudio comparativo entre los mayores y menores de 40 años utilizando un programa estadístico.
Resultados: 18 pacientes (6,6%) se diagnosticaron antes de los 40 años; 50% eran varones; el promedio de edad fue de 35,4 ± 5,4; límites (18-40) y las fosfatas alcalinas (FA) de 555,6 ± 566,3 U/L límites (70-1.949). El índice de extensión fue de 12,8 ± 10,53 y el índice de actividad fue de 35,9 ± 31,9. Los pacientes jóvenes presentaban respecto a los mayores de 40 años, mayor número de huesos afectados (p < 0,001), mayor índice de extensión (p < 0,001), valor más alto de FA (p < 0,05) y mayor frecuencia de afectación de la charnela dorsolumbar (p < 0,03).
Conclusión: La enfermedad de Paget diagnosticada antes de los 40 años es más extensa y cursa con cifras de FA más elevadas que la diagnosticada después de los 40 años.
1. Coutris G et al. Rev Rhum 1975;42:759-767.
2. Renier JC et al. Rev Rhum 1984;51:463-468.
222 CARACTERÍSTICAS CLÍNICAS DE LA ENFERMEDAD DE PAGET EN 314 PACIENTES HOSPITALARIOS
D. Rotés-Sala*, M. Gumà, S. Holgado, J. Monfort*, A. Olivé, M. Valls, J. Carbonell* y X. Tena
Hospital Universitari Germans Trias i Pujol. Badalona. *Hospital de la Esperanza. Barcelona.
Objetivo: Definir las características clínicas, biológicas y topográficas de 314 pacientes con enfermedad de Paget (EP).
Métodos: Se incluyeron retrospectivamente 314 pacientes con EP procedentes de dos hospitales universitarios. La EP se diagnosticó en base a las características radiográficas, biológicas y/o clínicas. A todos los pacientes se les realizó una gamagrafía ósea con polifosfato 99Tc. La extensión de la enfermedad se evaluó mediante el índice de Coutris1 y la actividad con el índice de Renier2.
Resultados: De los 314 pacientes, 159 (50,4%) eran varones, el promedio de edad al diagnóstico fue de 64,97 ± 12,63; (límites 16-90). El motivo de consulta más frecuente fue las fosfatasas alcalinas (FA) elevadas (31,8%). Un 63,9% tenía afectación poliostótica y la media de huesos afectados fue de 4,23 ± 3,2. El hueso que se afectó con mayor frecuencia fue el coxal (40,2%) seguido del cráneo (29,9%). La extensión (índice de Coutris) fue de 8,69 ± 6,5 y la actividad (índice de Renier) de 35,2 ± 45. Los casos de afectación monostótica tenían unas FA medias de 258 ± 333 (valor normal 25-120 U/L) y los poliostóticos de 446 ± 555. Los pacientes con afectación craneal tenían un valor de FA mayor que aquellos en que no existía (p < 0,001). Se correlacionaron de manera significativa las FA (p < 0,01), el número de localizaciones (p < 0,01), el índice de extensión (p < 0,01) y el índice de actividad (p < 0,05).
Conclusión: La EP es asintomática en un porcentaje elevado de los pacientes. La forma de presentación más frecuente es una determinación de FA elevadas. Existe una correlación entre las FA, el número de localizaciones y los índices de extensión y actividad.
1. Coutris G et al. Rev Rhum 1975;42:759-767.
2. Renier JC et al. Rev Rhum 1984;51:463-468.
223 OSTEOPROTEGERINA SÉRICA EN LA ENFERMEDAD ÓSEA DE PAGET: RELACIÓN CON LA ACTIVIDAD DE LA ENFERMEDAD Y EFECTO DEL TRATAMIENTO CON BISFOSFONATOS
P. Peris, L. Álvarez, N. Guañabens, S. Vidal, I. Ros, F. Pons, A. Monegal, D. Cerdá, A.M. Ballesta y J. Muñoz-Gómez
Servicios de Reumatología, Bioquímica Clínica y Medicina Nuclear. Hospital Clínic, IDIBAPS, Universidad de de Barcelona
Objetivo: Valorar la concentración de osteoprotegerina sérica (OPG) en pacientes con enfermedad ósea de Paget (EP) y su relación con la actividad de la enfermedad, así como el efecto del tratamiento con bisfosfonatos.
Metodología: Se incluyeron 35 pacientes con EP que iniciaron tratamiento con tiludronato (400 m/día v.o x 3 meses). En todos los pacientes se determinaron (al inicio y al mes de finalizar el tratamiento) los valores de OPG sérica y los siguientes marcadores de remodelado óseo: en sangre, fosfatasa alcalina ósea (FAO), propéptido aminoterminal del procolágeno I (PINP); en orina, telopéptidos carboxi y amino terminal del colágeno I (a-CTX y NTX). La actividad de la enfermedad se valoró mediante gammagrafía ósea cuantitativa a través del índice de actividad gammagráfico (IAG) antes de iniciar el tratamiento. Los resultados se compararon con los de un grupo control de edad y sexo similar.
Resultados: Los pacientes con EP tenían valores superiores de OPG que el grupo control (84,1 ± 7,3 vs 55,3 ± 3,6 pg/ml, p = 0,009). La OPG disminuyó tras el tratamiento con tiludronato (84,1 ± 7,3 vs 72,6 ± 4,6 pg/ml, p = 0,003). Los valores de OPG no se relacionaron con ninguno de los marcadores del remodelado óseo analizados en el estudio ni con el IAG. Además, no se observaron diferencias significativas en los valores de OPG entre los pacientes distribuidos según la actividad de la enfermedad (actividad alta [IAG > 5700] vs actividad baja [IAG < 5700]). Cuando los pacientes se clasificaron según los valores de basales de OPG (> 80 pg/ml [por encima de la normalidad] vs < 80 pg/ml) no se observaron diferencias en los valores de los marcadores de remodelado óseo ni en el IAG. Sólo los pacientes con valores de OPG basal > 80 pg/ml mostraron un disminución significativa de la OPG tras el tratamiento.
Conclusión: La OPG sérica está aumentada en la EP y disminuye tras el tratamiento con bisfosfonatos. Aunque la OPG sérica no se relaciona con la actividad de la enfermedad, el aumento de esta proteína sugiere una respuesta compensatoria en la inhibición de la función osteoclástica
224 PREVALENCIA Y FACTORES DE RIESGO PARA EL DESARROLLO DE OSTEOPOROSIS EN LA CIRROSIS BILIAR PRIMARIA
N. Guañabens, A. Parés, I. Ros, L. Caballería, F. Pons, S. Vidal, A. Monegal, P. Peris y J. Rodés
Servicio de Reumatología, Unidades de Patología Metabólica Ósea y Hepatología, Hospital Clínic, IDIBAPS, Universidad de Barcelona.
Se ha puesto en duda si la osteoporosis de la cirrosis biliar primaria (CBP) es una consecuencia de la enfermedad hepática o bien al hecho de que la CBP se diagnostica generalmente en mujeres postmenopáusicas. Por este motivo se ha evaluado la prevalencia y los factores asociados al desarrollo de osteoporosis en una serie de 142 mujeres con CBP (edad: 54,3 ± 0,8 años) y se ha comparado con la prevalencia de osteoporosis en la población femenina española. En las pacientes se evaluó si eran menopáusicas, la edad, el estadio histológico, la duración de la enfermedad, y la intensidad de la colestasis en el momento del análisis densitométrico de la columna lumbar. El diagnóstico de osteoporosis se ha basado en criterios densitométricos (escala T inferior a -2,5).
La prevalencia de osteoporosis fue significativamente superior en la CBP que en la población femenina española, ya que se observó en 46 de las 142 pacientes con CBP (32,4%) y en 145 casos del grupo control (11,1%), (RR: 3,83; 95%IC 2,59 5,67) (p < 0,001). La osteoporosis en la CBP se asoció con la menopausia, mayor edad (60,2 ± 1,2 vs 51,5 ± 0,9 años, p < 0,001) y duración de la CBP (4,0 ± 0,6 vs 2,4 ± 0,3 años, p = 0,004), estadio histológico avanzado (p < 0,001) y bilirrubinemia (1,96 ± 0,36 vs 1,36 ± 0,29 mg/dl, p = .003), y fosfatasa alcalina (946 ± 124 vs 634 ± 48 4 u/l), p = 0,005) más elevadas, y albuminemia (40,9 ± 0,6 vs 42,6 ± 0,4 g/l, p = 0,02) y tasa de protrombina (94 ± 2 vs 99 ± 0,3%, p < 0,001) mas bajas. El análisis de regresión logística estableció como variables independientes asociadas con osteoporosis: la mayor duración de la enfermedad, el estadio histológico avanzado, la bilirrubinemia superior a 1,2 mg/dl y la edad.
Conclusión: La osteoporosis es más frecuente en los pacientes con CBP que en la población general. La mayor edad y la duración y gravedad de la hepatopatía son los principales factores asociados con el desarrollo de osteoporosis.
225 LOS GLUCOCORTICOIDES INHIBEN LA SÍNTESIS DE COLÁGENO I. ESTUDIO EN CULTIVO DE OSTEOBLASTOS HUMANOS
M.V. Hernández*, N. Guañabens*,**, L. Álvarez**, A. Monegal*, P. Peris*, J. Riba***, G. Ercilla**, M.J. Martínez** y J. Muñoz-Gómez*,**
Unidad de Patología Metabólica Ósea. *Servicio de Reumatología. ***Servicio de Traumatología. Hospital Clínic. IDIBAPS**. Universidad de Barcelona
Objetivo: Analizar el efecto de los glucocorticoides sobre la función celular en cultivo de osteoblastos humanos estudiando su influencia sobre la síntesis intracelular de procolágeno I y la secreción de los propéptidos amino (PINP) y carboxi (PICP) terminal del colágeno I en el sobrenadante de los cultivos.
Material y métodos: Se realizó cultivo de osteoblastos humanos según el método de Robey-Termine (1) a partir de 8 pacientes sometidos a intervención quirúrgica por recambio articular, excluyéndose aquellos con sospecha clínica de osteoporosis. Se establecieron 2 grupos: grupo control: cultivo de osteoblastos humanos sin adición de glucocorticoides; y grupo estudio: cultivo de osteoblastos humanos con adición de dexametasona a dos concentraciones suprafisiológicas: 10-6 M y 10-7 M. Se analizó la síntesis de procolágeno I intracelular por técnica de inmunoperoxidasa y la concentración de PINP y PICP en el sobrenadante de los cultivos por radioinmunoanálisis a las 24 y 48 horas de incubación. Asimismo se analizó la correlación existente entre la síntesis de procolágeno I intracelular y la secreción de PINP y PICP en el sobrenadante de los cultivos así como la correlación entre ambos propéptidos.
Resultados: Se observó una disminución significativa de la síntesis de procolágeno I intracelular a las 24 horas de incubación en los cultivos de osteoblastos humanos con adición de dexametasona 10-6 M y 10-7 M respecto al grupo control, que persistía a las 48 horas (p < 0,05). Además, se observó una disminución de la secreción de PINP y de PICP en los cultivos tratados con dexametasona a las 24 y 48 horas respecto al grupo control (p < 0,05). No se hallaron diferencias entre ambas dosis de dexametasona. Los niveles de PINP y de PICP se correlacionaron entre sí (r = 0,827) y con la síntesis de procolágeno I intracelular (PINP r = 0,515; PICP r = 0,486, p < 0,01).
Conclusiones: Los glucocorticoides producen una inhibición directa sobre la función celular del osteoblasto evaluada a través de su efecto sobre la síntesis de colágeno I.
La actividad osteoblástica en sobrenadante valorada mediante PINP y PICP se correlaciona directamente con la síntesis intracelular de procolágeno I.
1. Robey PG, Termine JD. Human bone cells in vitro. Calcif Tissue Int 1985; 37:453-460.
226 EVALUACIÓN DEL DOLOR EN PACIENTES SOMETIDOS A VERTEBROPLASTIA
C. Fernández-López, J.A. Pinto, F.M. Rodríguez-Núñez, J. Graña,, M. Freire, A. Atanes, J. de Toro, F.J. Blanco, J.L.Fernández-Sueiro, F.Galdo y A. Moreno*
Servicio de Reumatología. Servicio de Neurorradiología*. C.H. Juan Canalejo. A Coruña.
Introducción: La vertebroplastia consiste en la inyección de cemento acrílico en un cuerpo vertebral dañado, por vía transpedicular bajo raquianestesia para devolver consistencia a la vértebra y reducir el dolor causado por la fractura.
Objetivos: Evaluar la mejoría del dolor, en pacientes con aplastamiento vertebral por osteoporosis, traumatismos y metástasis tumorales, ingresados en nuestro servicio, con mala respuesta al tratamiento habitual, y que fueron sometidos a vertebroplastia.
Material y método: Se realizan dos mediciones del dolor mediante una escala analógica visual (VAS) de 10 cm, una previa y otra a las 24 horas de la vertebroplastia, analizando los datos por patologías y sexos.
Resultados: La disminución del VAS fue del 70,11%, del 75,73% en los diagnosticados de osteoporosis y del 44,90% en el resto de los pacientes. Veintiuno correspondían a osteoporosis, dos a metástasis tumorales, uno a un traumatismo y los dos restantes a Hemangiomas. De los 26 pacientes 10 eran varones y 16 mujeres, con un descenso del VAS del 77,87% y del 65,13% respectivamente. Como complicaciones sólo se presentaron dos casos de fuga anterior, sin repercusión clínica.
Conclusiones: La vertebroplastia es un método eficaz y seguro para tratar el dolor en pacientes con aplastamiento vertebral. En nuestra serie encontramos mayor descenso del dolor en los pacientes diagnosticados de osteoporosis con respecto a otras causas. Con relación al sexo, el descenso fue mayor en el grupo de varones.
227 ESTUDIO DESCRIPTIVO DE LA MASA ÓSEA EN PACIENTES TRASPLANTADOS
F.M. Rodríguez Núñez, C. Fernández, J.A. Pinto, M. Freire, A. Atanes, J. Graña, J.L. Fernández Sueiro, F.J. Blanco, F. Galdo, J. de Toro y S. Pértega Díaz*
Servicio de Reumatología. Unidad de Bioestadística*. Hospital Juan Canalejo. A Coruña.
Objetivos: Estudiar las características epidemiológicas y la masa ósea de pacientes previa al trasplante. Analizar su evolución posterior y el efecto de los fármacos inmunosupresores sobre la masa ósea.
Material y metodos: Hemos realizado un estudio prospectivo de los pacientes trasplantados hepáticos, pulmonares, renales y cardíacos seguidos en las consultas de Reumatología durante el año 2001. A los pacientes se realizó análisis de sangre y orina con marcadores de remodelado y el estudio de masa ósea por absorciometría de doble energía (Hologic). El estudio estadístico se realizó por el método Chi-cuadrado para comparar proporciones y t-Student para comparación de medias.
Resultados: Estudiamos 55 pacientes (40 varones y 15 mujeres) de los que 24 son trasplantes hepáticos (43,6%), 23 pulmonares (41,8%), 5 cardíacos (9,1%) y 3 renales (5,5%).La edad media de los pacientes es de 55,9 años. El 78,2% consumían lácteos en cantidad insuficiente. Se realizó DEXA en 42 pacientes, de los cuales 35,7% presentaban osteoporosis en cuello femoral y 33% en columna lumbar. Los pacientes con trasplante pulmonar presentaron un valor medio de T-score de -2,40 y en cuello femoral de -2,22, mientras que en trasplantados hepáticos fue de -0,73 y -0,80, respectivamente. El 61,8% de los pacientes consumían + de 15 mg. de corticoides y 41,8% azatioprina y son estos pacientes los que presentan menor masa ósea a nivel de cuello femoral (p 0,024 y p 0,038 respectivamente).
Conclusiones: Los pacientes con trasplante pulmonar son los que tienen menor masa ósea. Los pacientes con trasplante hepático presentan mayor masa ósea y se relaciona con el consumo de tiazidas. En la evolución comprobamos que el consumo de más de 15 mg de prednisona y azatioprina favorece la pérdida de masa ósea a nivel de cuello femoral.
228 EFICACIA DEL TRATAMIENTO CON RISEDRONATO EN LA ENFERMEDAD DE PAGET
M. Caamaño Freire, J. Santiago Blanco Rodríguez y A. Mera Varela
Hospital Clínico Universitario de Santiago de Compostela.
Objetivos: Estudiar la eficacia del tratamiento con risedronato en pacientes con enfermedad de Paget (EP)activa, y con mala respuesta a otros tratamientos disponibles (calcitonina, etidronato, pamidronato).
Métodos: Estudio abierto y descriptivo. 16 pacientes, con cifras de fosfatasa alcalina (FAL) iguales o superiores a 3 veces el valor alto de la normalidad, al inicio del tratamiento. Pauta de administración: 30 mg de risedronato al día, durante 56 días consecutivos. Control con analítica general y cuestionario sobre tolerancia y efectos secundarios, un mes después de concluir el tratamiento.
Resultados: Se observó una disminución porcentual superior al 50% de la cifras de FAL en 13 (81%), normalización de las cifras en 11 (69%) y una disminución porcentual promedio de FAL del 70%. Nueve de los pacientes (56%) habían recibido tratamiento previo con pamidronato intravenoso, con respuesta parcial o sin respuesta. Sólo un paciente refirió efectos secundarios (epigastralgias, náuseas) y todos completaron el tratamiento.
Conclusiones: El risedronato es un tratamiento que parece efectivo y seguro para el tratamiento de la enfermedad de Paget, normalizando las cifras de FAL en un porcentaje elevado de pacientes.
229 PROFESIÓN SEDENTARIA Y SEXO EN LA ENFERMEDAD DE FORESTIER Y ROTÉS-QUEROL (HIPEROSTOSIS ANQUILOSANTE VERTEBRAL)
F.J. Olmedo Garzón, C. Vadillo Font, E. Judez Navarro, C. Fernández Pérez, M. Salido Olivares, S. Lázaro Molina y E. Cantós Andrés
Hospital Clínico San Carlos. Madrid.
Objetivos: Estudiar sexo, profesión sedentaria (PS) y obesidad (IMC) en la Hiperostosis Anquilosante Vertebral (HAV).
Método: Muestra aleatoria de 25 casos con HAV y 25 controles con columna normal. Se aplican criterios arbitrarios de HAV, de columna normal y de profesiones sedentarias y no sedentarias. Regresión logística con HAV de variable dependiente e IMC, sexo y profesión (PS sí/no) de variables independientes. La relación IMC - sexo se estudió con regresión lineal múltiple.
Resultados: La Odds Ratio (OR) de presentar HAV en varones fue de 6,53 (IC 95% 1,11;38,47), respecto a mujeres. Los casos sin PS tenían una OR de 4,88 (IC 95% 0,85;27,96) de presentar HAV respecto a los de PS. Hubo 29% más HAV por aumento lineal de unidad de IMC. La diferencia de IMC entre casos HAV y controles fue de 2,52 Kg/m2 en varones (IC 95% -0,48;5,51) p = 0,10, y de 4,83 Kg/m2 (IC 95% 0,76;8,90) en mujeres p = 0,02.
Conclusiones: Hemos encontrado una disminución de PS en pacientes con HAV que apoya nítidamente al stress mecánico en su patogenia. Nuestra muestra de mujeres tuvo también significativamente menos HAV y un IMC más alto que la de los varones, a pesar de que en nuestro estudio se asocien IMC y HAV, como en estudios previos. Creemos que estos resultados reflejan una expresividad menor de esta enfermedad en el sexo femenino.
230 RESPUESTA AL TILUDRONATO DE LA ENFERMEDAD DE PAGET
A. Torrijos, F. Gamero, A. García, J. Fernández, G. Díaz y E. Martin
Servicio Reumatología. Hospital Universitario La Paz. Madrid.
Introducción: En el tratamiento de la enfermedad de Paget (EP) disponemos de varios difosfonatos, entre ellos el tiludronato (Tilu).
Objetivo: Ver respuesta a este tratamiento en pacientes con EP activa, vistos en consulta.
Material y metodos: 84 EP con fosfatasa alcalina (FA), al menos, dos veces su valor máximo normal. Se tratan con Tilu 400 mg/día/84 días. Controles de FA(VN: 90-280U/L) y D-Piridinolina (VN: 2,7-7 nM/nMCr), basal, 3, 6, 12, 18 y 24 meses.
Resultados:
De los 84 pacientes recibieron un segundo ciclo de tratamiento 20 pacientes, entre los períodos de 9 a 32 meses y de estos 6 un tercer ciclo.
De los 84 pacientes todos cumplieron al menos 1 año de seguimiento, salvo nuevo ciclo de tratamiento, de ellos han completado ya los 24 meses 40. A los 2 años mantienen la FA dentro de limites normales 11 pacientes.
Conclusión: El tiludronato es bien tolerado y existe una respuesta rápida y mantenida de los pacientes con enfermedad de Paget activa, con remisiones de mas de 24 meses.
231 ESTUDIO DE LA DENSIDAD MINERAL ÓSEA Y PARÁMETROS DEL METABOLISMO MINERAL EN VARONES CON FRACTURAS POR FRAGILIDAD
I. Ros, N. Guañabens, P. Peris, M.J. Martínez de Osaba, A. Combalía, A. Monegal, L. Álvarez, F. Pons, J. Muñoz-Gómez y S. Suso
U. de Patología Metabólica Ósea. S. de Reumatología y Traumatología. ICAL. IDIBAPS. Hospital Clínic. Universidad de Barcelona.
Objetivo: Analizar la masa ósea y los parámetros del metabolismo mineral en varones con fracturas por fragilidad, sin causas secundarias de osteoporosis.
Pacientes y métodos: Se han analizado 55 varones con antecedentes de fractura por fragilidad (vertebrales y no vertebrales), de 61,41 ± 14,69 años (media ± ES). A todos los pacientes se les practicó una densitometría (DEXA) de columna lumbar y fémur proximal, radiografías de columna vertebral y se excluyeron los pacientes con causas secundarias de osteoporosis. Se consideró como criterio densitométrico de osteoporosis la presencia de una densidad mineral ósea (DMO) inferior a -2,5 en la escala T. Además, se analizaron en suero los valores de hormona luteinizante (LH), hormona folículo estimulante (FSH), testosterona libre, 25-hidroxivitamina D (25OHD) y hormona paratiroidea (PTH). Los resultados se compararon con un grupo control de varones sin osteoporosis de la misma edad.
Resultados: El 32,8% de los pacientes con fractura por fragilidad tenían antecedentes de una o más fracturas previas. La mayoría, el 78,2%, tenían osteoporosis densitométrica en alguno de los territorios explorados (61,8% en columna lumbar y el 60% en cuello de fémur). No se observaron diferencias en los valores de testosterona libre (Fracturados: 43,7+2 vs Controles: 41,4+5; p = ns) y gonadotropinas (FSH: Fracturados: 7,6+1 vs controles: 9,4+2; p = ns) entre el grupo fracturado y control. 24 pacientes fracturados (44%) tenían valores de 25OHD inferiores a 20 ng/ml, sin observarse diferencias en los niveles de PTH entre los pacientes con y sin déficit de 25OHD (39,86 vs 33,88 pg/ml).
Conclusiones: La mayoría de los varones con fracturas por fragilidad tienen una osteoporosis por criterios densitométricos y un tercio de ellos tienen antecedente de fractura previa. Casi la mitad de los varones con osteoporosis idiopática tienen un déficit de 25OHD y como grupo, tienen valores de testosterona y gonadotropinas similares a los varones sin osteoporosis.
232 ANÁLISIS DE LOS PACIENTES REMITIDOS A UNA UNIDAD DE REUMATOLOGÍA POR SOSPECHA CLÍNICA DE OSTEOPOROSIS
M. Rodríguez, S. Álvarez, G. López, A. Willisch, A. Bravo y L. Fernández
Complejo Hospitalario de Ourense.
Objetivos: Analizar los motivos de derivación de pacientes a nuestra unidad por sospecha de osteoporosis. Valorar el riesgo de diferentes factores presentes en éstos pacientes y la existencia de osteoporosis o osteopenia.
Material y métodos: Se investigaron los factores aducidos para el estudio de pacientes de sexo femenino remitidos a consultas externas por sospecha o diagnóstico previo de osteoporosis entre 1 de enero y 30 de junio de 2001. En cada una de las pacientes se investigó la existencia de factores fiables de sospecha de osteoporosis según criterios de la OMS (Osteoporosis Int 1999;10:259-264) y se realizó una prueba densitométrica en antebrazo distal con un densitómetro de RX simple (modelo DTX-100). Los resultados se valoraron según las categorías establecidas por la OMS (normal, osteopenia y osteoporosis).
Resultados: Fueron estudiadas 362 pacientes, de edad media 59,2 años (IC 58,1-60,2). Los motivos más frecuentes de envío fueron: dolores osteoarticulares (53%), menopausia precoz (16,8%), terapia crónica con corticosteroides (9,6%), alteraciones radiológicas (6,6%) y valores de masa ósea bajos en densitometría de calcáneo (3%). En el 10% de casos no se especificó motivo alguno. Una vez estudiadas, se constató la existencia de algún factor de riesgo en 222 pacientes. La densitometría ósea mostró valores de T-score inferiores a -1 en 208 casos, de los cuales 74 estaban en rango de osteoporosis. El riesgo relativo de osteoporosis de los diferentes factores individuales frente al grupo control fue significativo para terapia crónica con corticoides (RR 2,19. IC 95% 1,31-3,68) y evidencia radiológica de osteopenia (RR 2,26. IC 95% 2,26-5,87). La menopausia precoz se asoció a riesgo de osteopenia (RR 1,4. IC 95% 1,1-1,8). Mediante test de regresión logística se demostró relación entre el incremento de edad y osteopenia-osteoporosis (p < 0,001).
Conclusión: La concordancia entre el diagnóstico presuntivo y el definitivo de osteoporosis es en general pobre. La mayoría de las pacientes son remitidas por dolores osteoarticulares mecánicos. La presencia de alguno de los factores de riesgo más frecuentes de osteoporosis predice significativamente el diagnóstico y deberían de servir de guia para la correcta derivación de los pacientes.
233 ENFERMEDAD DE PAGET. ASPECTOS EPIDEMIOLÓGICOS
J. Figueirinhas, J. Vaz Patto, M. Jesús Mediavilla, J.S. Ribeiro y F. Mafra
Instituto Português de Reumatologia. Lisboa.
Propósito del estudio: La epidemiología de la enfermedad de Paget (EP) varia según la naturalidad de los enfermos y de la localización de las lesiones.
Métodos utilizados: Estudio transversal de 134 enfermos con EP, de los cuales 60 (51,5%) pertenecen al sexo masculino. 53 (39,6%) eran pícnicos y 12 (9,0%) longilíneos. La media de edad en el momento de diagnóstico era de 63,7 ± 11,8. El diagnóstico fue realizado por anamnesis, examen físico, estudios bioquímicos, radiológicos, cintigráficos y en algunos casos con la TAC y RM.
Resultados: La forma monostótica estaba presente en 37 (27,6%) enfermos y había historia familiar en 9 (6,7%), 78 (58,2%) enfermos eran naturales del distrito Sul del Tejo, 37 (27,6%) de Evora, 17 (12,7%) de Beja, 15 (11,2%) de Setúbal, 8 (6,0%) de Portalegre e 1 (0,7%) de Faro. Había aun 34 (25,4%) de Lisboa, 8 (6,0%) de Santarém y 14 (10,4%) de otros distritos. Confrontando el número de enfermos con la populación de las diferentes regiones del País obtuvimus pormilagenes significativas: Évora (0,222), Beja (0,111), Portalegre (0,065), Setúbal (0,020), Santarém (0,018), Lisboa (0,016) y Castelo Branco (0,010). En 125 (93,3%) enfermos tenían la Fosfatasa Alcalina elevada y en 105 (78,4%) había elevación de la Hidroxipolinuria. El PSA era normal en todos los enfermos del sexo Masculino.
Conclusiones: 1) El 62 (46,3%) eran naturales de las tres regiones alentejanas, con una baja densidad poblacional. 2) Las edades medias muestra que se trata de una enfermedad propia de la tercera edad. 3) Son relativamente frecuentes, en este estudio, las formas monostóticas. 4) Es frecuente encontrar historia familiar.