En todos los planteamientos de reforma que están apareciendo desde la década de los ochenta en todos los países desarrollados, hay siempre dos constantes: una es la necesidad de contener los costes, y otra consiste en la necesidad de implicar al médico en la gestión. A su vez, los médicos toman dos actitudes diferentes, unos permanecen pasivos y otros adoptan una actitud activa. Los primeros tendrán cada vez menos posibilidades de tomar decisiones en el sistema, y los segundos participarán en esta toma de decisiones utilizando los instrumentos que tienen a su alcance. Cuando el médico no se implica en la gestión, otros profesionales serán quienes tomen las decisiones por ellos y éstas tendrán una repercusión directa en su trabajo diario. El rol del médico ha cambiado sustancialmente en muy poco tiempo, ha pasado de ser incuestionable en su toma de decisiones, a convertirse en experto en tecnologías, y a estar tremendamente criticado y observado.
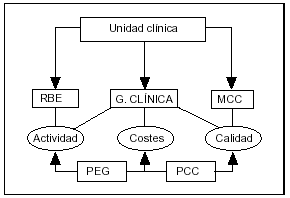
Aunque ya existe una base central de lo que es productividad, de lo que se hace en los hospitales: n.º enfermos vistos en consulta, n.º de enfermos operados, n.º de complicaciones... Aparece un enfoque más desarrollado, que no es el buscar la manera de medir lo que hace un servicio en concreto desde la perspectiva de lo que son centros de responsabilidad, dentro de una organización, como puede ser un hospital. Es la gestión orientada hacia los procesos. Esta forma de gestión tiene la ventaja de que los expertos en los procesos son los clínicos, y el inconveniente de que obliga a una desagregación de actividades, a veces difícil de definir, de lo que es cada uno de los procesos, haciendo más fácil la evaluación y el control por otros profesionales (planificadores, gestores, economistas, etc.). La gestión orientada hacia el proceso está basada en tres pilares principales que son: la MBE (la medicina basada en la evidencia), la gestión clínica que pretende unificar la actividad, y la mejora continuada de calidad con el consumo de recursos. Se desarrollan en los servicios dos instrumentos de gestión fundamentales: un plan estratégico de gestión y un programa de calidad continua (fig. 1).
Figura 1. Esquema de la gestión orientada hacia los procesos. RBE: reumatología basada en la evidencia; G. Clínica: gestión clínica; MCC: mejora continuada de calidad; PEG: plan estratégico de gestión; PCC: programa de calidad continuada.
La definición de gestión clínica más usada y la que más se ha difundido es "proceso de rediseño organizativo cuyo objetivo es involucrar al profesional sanitario, esencialmente médico, en la gestión de los recursos utilizados en su propia práctica clínica". Por tanto, hay que intentar ligar los tres conceptos: medir actividad, tener en cuenta el consumo de recursos y con qué nivel de calidad lo estamos haciendo. De esta definición de gestión clínica emana el concepto de eficiencia clínica. La eficiencia es el concepto que une resultados con consumo de recursos. Sólo una alternativa es la más eficiente, aquélla que consigue las estancias, la analítica, la radiología, los cuidados de enfermería, etc., al menor coste posible, partiendo de la base de que hay unos estándares de calidad previamente definidos. Bajar los costes con la bajada de la calidad no es eficiencia. Esta eficiencia es la que se conoce por eficiencia técnica (eficiencia de los productos intermedios procedentes de los inputs de entrada). Hay multitud de formas de combinar los productos intermedios, una sola combinación es la más eficiente: aquélla que consigue el tratamiento de la artritis reumatoide, al menor coste posible. Ésta es la eficiencia clínica. La combinación de todos esos diagnósticos y tratamientos resultarían en eficiencia ligada a niveles de salud, eficiencia económica del sistema. En la eficiencia clínica, el papel principal lo tiene el clínico. Sin la eficiencia clínica la eficiencia técnica no tiene validez.
Hay un desconocimiento de la historia natural de muchas de las enfermedades, y deben de ser los clínicos los que hagan propuestas de cómo reducir esta falta de conocimientos, que origina una gran variabilidad en la práctica clínica. La variabilidad clínica se define como la "diferencia de criterios ante situaciones idénticas, aún en el caso de una información actualizada de los profesionales". De todas las posibles causas de variabilidad en la práctica médica el estilo de práctica médica, la disponibilidad de recursos, factores epidemiológicos, factores demográficos y la inexactitud de los datos según la bibliografía es la primera la que mejor explica dicha variabilidad clínica.
La MBE es "la utilización consciente, explícita y juiciosa de la mejor evidencia científica clínica disponible para tomar decisiones sobre el cuidado de los pacientes individuales". La MBE cuestiona básicamente la fuente de conocimientos del médico. La práctica individual es importante, pero no es suficiente. La MBE es hacer análisis sistemáticos de la bibliografía y llevarlo a la práctica diaria. Lo que se ha conseguido con ella es sistematizar el procedimiento y eso es un paso importante. Permite avanzar en el conocimiento de los "desconocimientos" de la práctica diaria, y es algo que tiene que hacer el clínico.
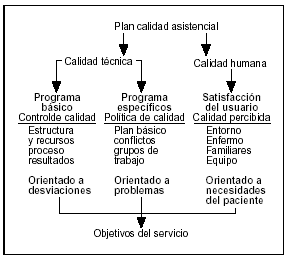
Los estándares de calidad deben estar bien definidos y han de utilizarse como instrumento de trabajo constantemente. El plan de calidad asistencial, los programas de mejora continua de calidad están formados por tres componentes: el programa básico, los programas específicos para problemas determinados que obligan a desarrollar una guía determinada, y lo que el usuario percibe como calidad (calidad percibida o satisfacción del usuario) (fig. 2).
Figura 2. Estrategia y procesos de mejora continuada de la calidad asistencial.
Los elementos a destacar en un plan de calidad son: tener un plan funcional, la definición de proceso según protocolos, los indicadores clínicos y los modelos de evaluación de resultados. Hay que medir lo que se hace y definir estándares de calidad para evaluar fundamentalmente la práctica profesional (complicaciones, reingresos, reintervenciones...), el uso de recursos, los riesgos para el paciente y la satisfacción de los enfermos. Utilizando "guías de actuación clínica" nadie dirá a los médicos qué tienen que hacer, ni cómo han de trabajar. Se les solicitará que sepan qué quieren hacer y de qué manera. Con este lenguaje y esta manera de actuar posiblemente se consiga un entendimiento más favorable con los directivos del centro.
Para intentar disminuir la variabilidad o hacerla racional es necesario hacer un análisis crítico de la bibliografía (ensayos clínicos fase III, metaanálisis, estudios observacionales), medir la efectividad de los tests diagnósticos (valores predictivos, curvas de rendimiento), medir la efectividad de los tratamientos, realizar protocolos clínicos, diseñar árboles de decisión y hacer evaluaciones económicas. Es fundamental desarrollar un plan estratégico de gestión (fig. 3).
Figura 3. Plan estratégico de gestión.
Las Agencias de Evaluación Tecnológica tienen grupos de trabajo multidisciplinarios con profesionales donde, dependiendo de la magnitud del problema, del grado de incertidumbre, de los costes y de la disponibilidad de datos, desarrollan guías de actuación por proceso que garantizan el mayor nivel posible de evidencia. En nuestro país, se están creando varias Agencias, casi una por comunidad autónoma. Es fundamental favorecer la participación de los clínicos especialistas en los distintos grupos de trabajo como los verdaderos expertos en el manejo de los procesos asistenciales objeto de análisis.