Conocer la capacidad diagnóstica de las diferentes pruebas de imagen empleadas en nuestro centro. Valorar si la distribución de las diferentes variables que definen la tumoración es la misma en los tumores con y sin recidiva.
Material y métodoSe valoraron 54 casos de tumor de células gigantes de la vaina tendinosa de la mano. En todos se realizó una radiografía, en 19 ecografía y en 7 resonancia magnética. Los datos analizados fueron: sexo, edad, antecedente traumático, dedo afecto, localización, resultado de las pruebas de imagen, características anatomopatológicas de la tumoración (tamaño y número de nódulos), y presencia o no de recidiva.
ResultadosSe objetivó 1,7 mujeres por cada varón. La mano derecha y el segundo dedo fueron las localizaciones más frecuentes. Ninguna radiografía fue diagnóstica; la ecografía tuvo un valor predictivo positivo de 36,8% y la resonancia magnética de 71,4%. Hubo 6 casos de recidiva, sin relación estadísticamente significativa entre la recidiva y el tamaño, el número de nódulos o la artrosis.
ConclusiónLa resonancia magnética tiene una capacidad diagnóstica superior a la ecografía, y esta, superior a la radiografía simple. No se ha encontrado ninguna asociación estadísticamente significativa entre la recidiva de la lesión y los factores estudiados.
To determine the diagnostic accuracy of different imaging tests used in our Center. Assess whether the distribution of the different variables that define the tumor is the same as in the tumors with and without recurrence.
Methods54 cases of giant cell tumor of the tendon sheath of hand were evaluated. In all radiography it was performed, ultrasound in 19 cases and 7 MRI. The data analyzed were: sex, age, history of trauma, finger affection, location, results of imaging tests, pathologic features of the tumor (size and number of nodules), and presence or absence of recurrence.
ResultsThe female/male ratio was 1.7, right hand and the second finger were the most common sites. None was diagnostic radiography, ultrasound had a positive predictive value of 36.8% and 71.4% MRI. 6 cases of recurrence, with no statistically significant relationship between recurrence and the size, number of nodules or osteoarthritis.
ConclusionMRI has superior diagnostic capability of ultrasound and ultrasound is superior to plain radiography in the diagnosis of GCT tendon sheath in hand.
The non-significant association with any recurrence of the rated factors does not mean that does not exist.
El tumor de células gigantes es la segunda neoplasia benigna más común a nivel de la vaina tendinosa de los dedos, después del ganglión1,2, no existiendo acuerdo en relación con la etiología de la misma. Es más frecuente en mujeres, con 1,5-2 casos frente a 1 en varones3, típico en la tercera y la quinta décadas de la vida y afecta preferentemente al segundo y tercer dedos4-6. Se ha de establecer diagnóstico diferencial con los quistes sinoviales. La complicación más habitual es la recidiva, apreciándose hasta en un 45% de casos7,8.
Dada la alta incidencia de esta tumoración, resulta muy útil saber qué prueba de imagen es la más adecuada, por lo que se propone como primer objetivo de este estudio conocer la capacidad diagnóstica de las diferentes pruebas de imagen empleadas en nuestro centro (radiografía simple, ecografía con doppler y resonancia magnética). Así mismo, como segundo objetivo, se propone valorar si la distribución de las diferentes variables que definen la tumoración es la misma en los tumores con y sin recidiva.
Material y métodoSe trata de un estudio descriptivo donde se valoraron 54 casos consecutivos (todos los intervenidos en nuestro centro desde enero de 2007 a diciembre de 2009), con el diagnóstico anatomopatológico posquirúrgico de tumor de células gigantes de la vaina tendinosa de la mano.
Todos los pacientes acudieron a la consulta del centro de especialidades con una radiografía simple de la zona afecta (anteroposterior y lateral) solicitada por el médico de atención primaria. Según el médico del servicio de Cirugía Ortopédica y Traumatología que valoraba cada paciente, se solicitaba o no otra prueba diagnóstica (en 19 casos una ecografía con doppler, y en 7 una resonancia magnética).
La cirugía se hizo con isquemia por elevación, realizando exéresis total de la tumoración, siendo remitida esta a anatomía patológica para estudio.
Los parámetros estudiados fueron los siguientes: sexo, edad, presencia de antecedente traumático, dedo afecto, localización en el dedo (volar/dorsal), resultado de las pruebas de imagen realizadas previas a la cirugía (radiografía simple, ecografía con doppler y resonancia magnética), artrosis, características anatomopatológicas de la tumoración (tamaño de la lesión definido por las longitudes craneocaudal, lateromedial y anteroposterior, y número de nódulos), y presencia o no de recidiva.
Las variables empleadas para el análisis de la recidiva fueron: tamaño de la lesión, número de nódulos y presencia o no de artrosis en la radiografía simple.
El análisis estadístico de los datos se llevó a cabo con el software SPSS 20.0 (IBM, Chicago, Illinois). Tras un análisis descriptivo inicial se realizó un estudio de las variables tamaño de la lesión, número de nódulos y presencia o no de artrosis en función de la aparición de recidiva. Se empleó la prueba no paramédica U de Mann-Whitney (dado que el número de casos de recidiva era menor de 10) para el estudio del tamaño de la lesión, y la prueba de Chi cuadrado (test exacto de Fisher cuando la frecuencia esperada era menor de 5 en más del 20% de las casillas, en tablas 2 por 2) para el análisis de la distribución de las variables número de nódulos y la artrosis (según radiografía simple). Además se calcularon los valores predictivos de las distintas pruebas de imagen.
ResultadosLos datos demográficos fueron los siguientes: 20 varones (37%) y 34 mujeres (63%), (1,7 mujeres por cada varón), con una edad media 46años (entre 23 y 77años).
En 7 casos (12%) se refirió un traumatismo previo en la zona de la tumoración.
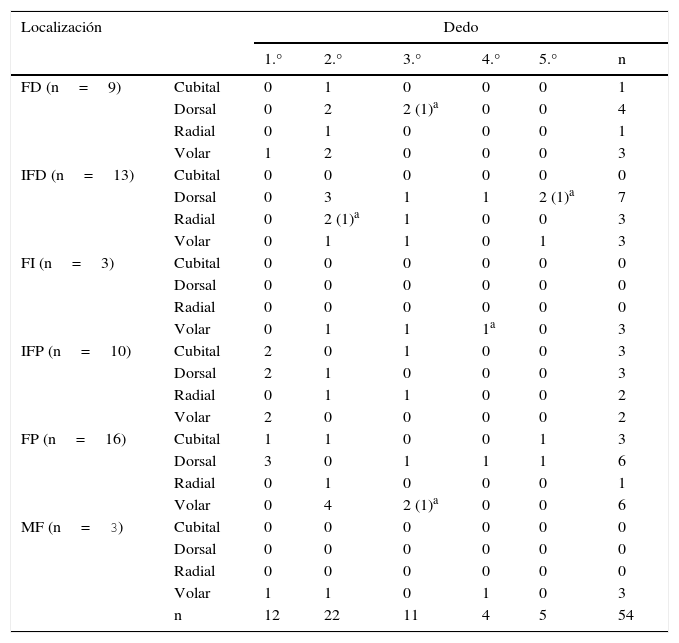
La localización más frecuente fue la mano derecha y el dedo más comúnmente comprometido fue el segundo, no apreciándose diferencias en relación con la posición del tumor en el dedo (tabla 1).
Distribución de los casos, localización y recidivas
| Localización | Dedo | ||||||
|---|---|---|---|---|---|---|---|
| 1.° | 2.° | 3.° | 4.° | 5.° | n | ||
| FD (n=9) | Cubital | 0 | 1 | 0 | 0 | 0 | 1 |
| Dorsal | 0 | 2 | 2 (1)a | 0 | 0 | 4 | |
| Radial | 0 | 1 | 0 | 0 | 0 | 1 | |
| Volar | 1 | 2 | 0 | 0 | 0 | 3 | |
| IFD (n=13) | Cubital | 0 | 0 | 0 | 0 | 0 | 0 |
| Dorsal | 0 | 3 | 1 | 1 | 2 (1)a | 7 | |
| Radial | 0 | 2 (1)a | 1 | 0 | 0 | 3 | |
| Volar | 0 | 1 | 1 | 0 | 1 | 3 | |
| FI (n=3) | Cubital | 0 | 0 | 0 | 0 | 0 | 0 |
| Dorsal | 0 | 0 | 0 | 0 | 0 | 0 | |
| Radial | 0 | 0 | 0 | 0 | 0 | 0 | |
| Volar | 0 | 1 | 1 | 1a | 0 | 3 | |
| IFP (n=10) | Cubital | 2 | 0 | 1 | 0 | 0 | 3 |
| Dorsal | 2 | 1 | 0 | 0 | 0 | 3 | |
| Radial | 0 | 1 | 1 | 0 | 0 | 2 | |
| Volar | 2 | 0 | 0 | 0 | 0 | 2 | |
| FP (n=16) | Cubital | 1 | 1 | 0 | 0 | 1 | 3 |
| Dorsal | 3 | 0 | 1 | 1 | 1 | 6 | |
| Radial | 0 | 1 | 0 | 0 | 0 | 1 | |
| Volar | 0 | 4 | 2 (1)a | 0 | 0 | 6 | |
| MF (n=3) | Cubital | 0 | 0 | 0 | 0 | 0 | 0 |
| Dorsal | 0 | 0 | 0 | 0 | 0 | 0 | |
| Radial | 0 | 0 | 0 | 0 | 0 | 0 | |
| Volar | 1 | 1 | 0 | 1 | 0 | 3 | |
| n | 12 | 22 | 11 | 4 | 5 | 54 | |
FD: falange distal; FI: falange intermedia; FP: falange proximal; IFD: articulación interfalángica distal; IFP: articulación interfalángica proximal; MF: articulación metacarpofalángica.
El tamaño medio de la tumoración fue de 1,47cm craneocaudal, 1,08cm lateromedial y 0,6cm anteroposterior. El tumor fue uninodular en 51casos y binodular en 3.
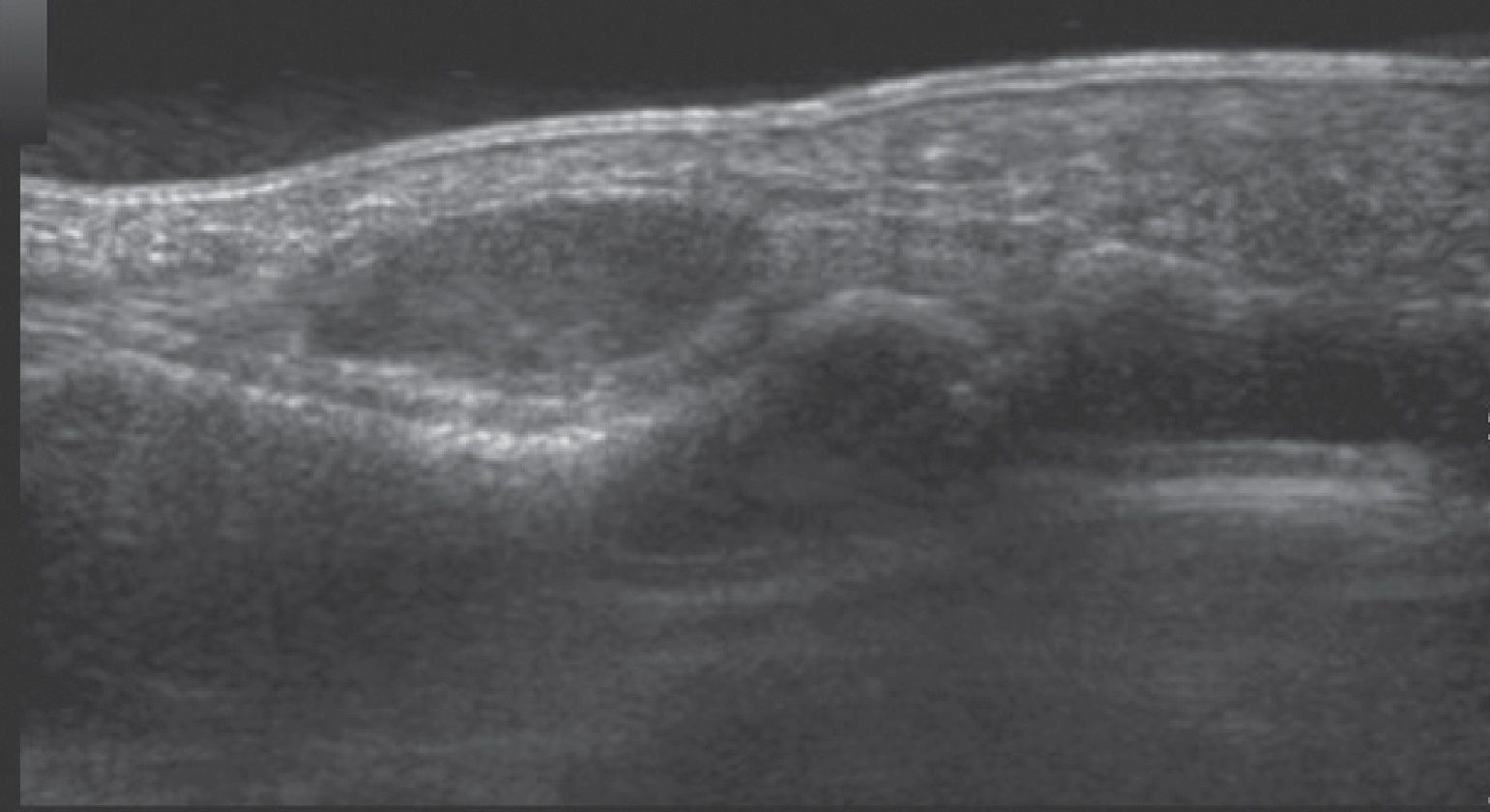
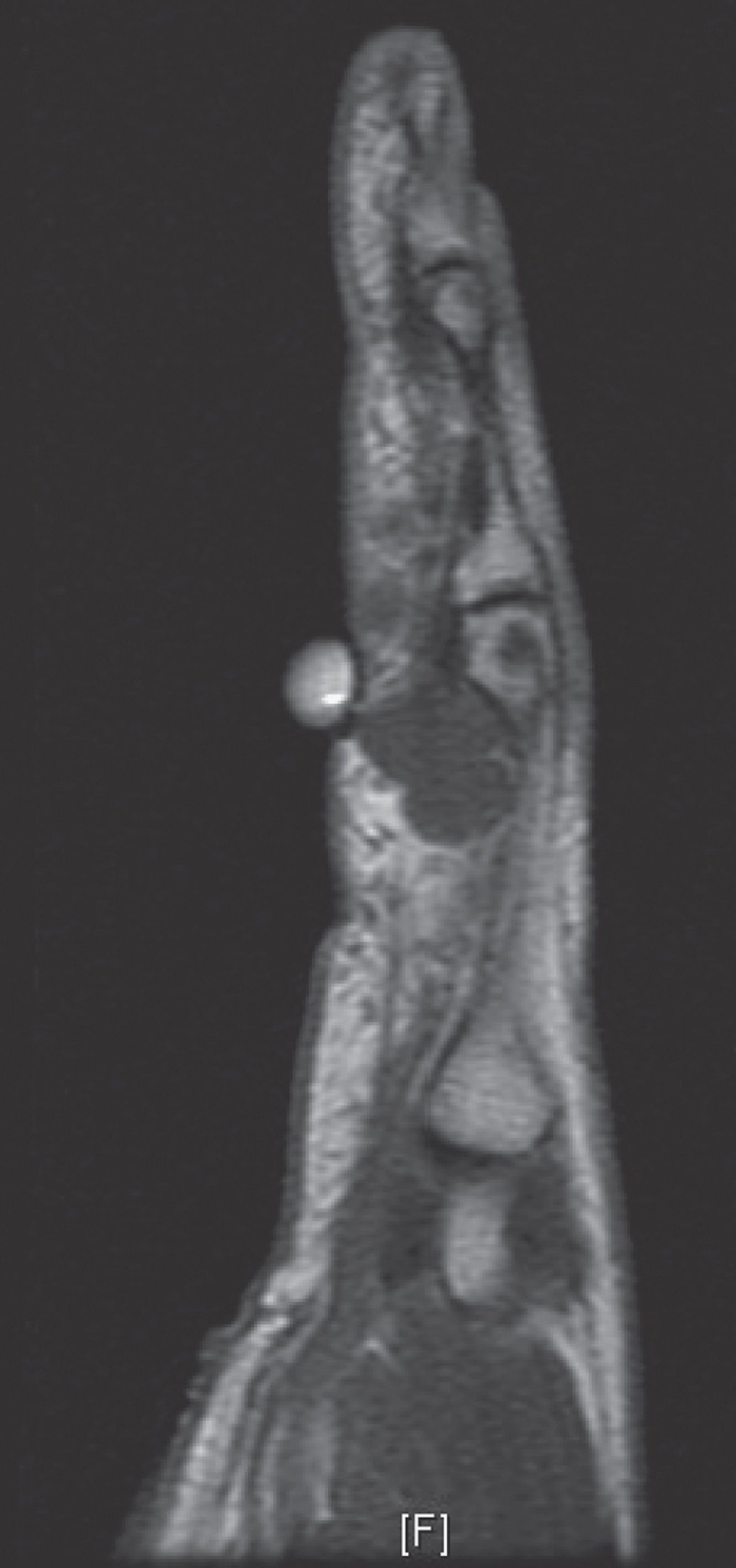
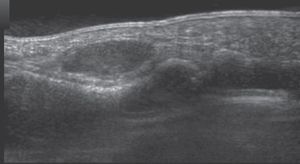
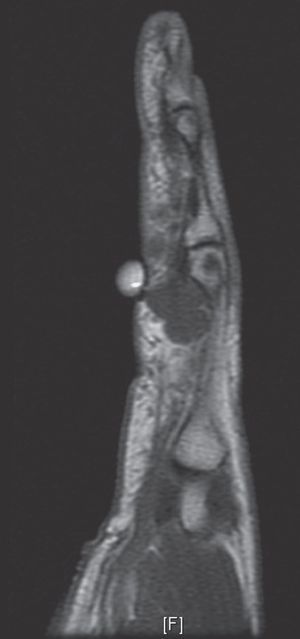
En relación con las pruebas de imagen, ninguna radiografía fue diagnóstica; en 5 casos se apreció un claro aumento de partes blandas, en 10 casos se observó artrosis en las articulaciones interfalángicas, 2 de ellos en la proximal y 8 en la distal, teniendo 3 de las distales erosiones significativas. Por el contrario, con las otras técnicas sí que se consiguió el diagnóstico preoperatorio de algunos tumores: la ecografía (fig. 1) tuvo un valor predictivo positivo de 36,8% (7/19), mientras que el de la resonancia magnética (fig. 2) fue del 71,4% (5/7).
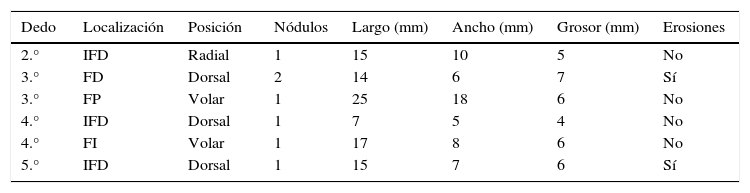
Se diagnosticaron 6 casos de recidivas (11,1%) (tabla 2), no encontrándose una relación estadísticamente significativa entre la recidiva y las variables que definen el tamaño de la tumoración, el número de nódulos y la presencia de artrosis.
Características de los casos que recidivaron
| Dedo | Localización | Posición | Nódulos | Largo (mm) | Ancho (mm) | Grosor (mm) | Erosiones |
|---|---|---|---|---|---|---|---|
| 2.° | IFD | Radial | 1 | 15 | 10 | 5 | No |
| 3.° | FD | Dorsal | 2 | 14 | 6 | 7 | Sí |
| 3.° | FP | Volar | 1 | 25 | 18 | 6 | No |
| 4.° | IFD | Dorsal | 1 | 7 | 5 | 4 | No |
| 4.° | FI | Volar | 1 | 17 | 8 | 6 | No |
| 5.° | IFD | Dorsal | 1 | 15 | 7 | 6 | Sí |
FD: falange distal; FI: falange intermedia; FP: falange proximal; IFD: articulación interfalángica distal.
Nuestros hallazgos epidemiológicos coinciden con lo publicado previamente; se da más frecuente en mujeres (1,7/1), en la cuarta década de la vida, localizado en el segundo dedo, y con antecedente traumático en un 12% de los casos (se han publicado cifras de un 15%)2,3. Por el contrario, hemos observado una relación volar dorsal de 1/1, mientras que se ha publicado que la localización volar es más frecuente en los 3 primeros dedos de la mano hasta en un 80% de los casos8.
En cuanto a los patrones descritos en la bibliografía sobre las alteraciones en la radiografía simple, especialmente la artrosis en articulación interfalángica distal, nuestros resultados son similares a artículos previos9-11.
Se sabe que el tumor de células gigantes de mano y muñeca es hipoecogénico12, con un aumento de vascularización, por lo que se ha considerado que la ecografía asociada con doppler podría aportar información diagnóstica sobre el mismo13. En nuestra revisión la capacidad diagnóstica de la ecografía es baja a pesar de la mejoría técnica de los equipos, posiblemente porque se trata de una prueba observador dependiente14.
La presencia de hemosiderina y de abundante colágeno favorece el diagnóstico con resonancia magnética15, y se ha considerado como la prueba con el valor predictivo positivo más alto para el estudio preoperatorio del tumor de células gigantes de la vaina tendinosa16, lo que se ha confirmado en nuestra revisión.
En nuestro estudio, el nivel de recidivas (11,1%) es bastante inferior a lo publicado (45%). Se han descrito diferentes factores que podrían estar en relación con la posibilidad de reaparición del tumor17: una mayor dificultad para la escisión completa de la lesión —como la localización en la zona interfalángica, sobre todo en la articulación interfalángica distal, asociada a artrosis o erosiones articulares18—, la existencia de tumores que envuelven el tendón extensor, el flexor o la cápsula articular19, o las lesiones de más de un nódulo20-22. En nuestro caso no había diferencias en la distribución del tamaño de la tumoración, la presencia de artrosis y el número de nódulos entre el grupo con y sin recidiva.
Este artículo tiene una serie de limitaciones importantes, siendo las 2 más llamativas: no haberse realizado en todos los pacientes las mismas pruebas diagnósticas y el escaso número de casos.
ConclusiónDe acuerdo con nuestros resultados, la resonancia magnética tiene una capacidad diagnóstica superior a la ecografía, y esta superior a la radiografía simple, en el diagnóstico de los tumores de células gigantes de vaina tendinosa en mano. Sería adecuado realizar estudios coste-beneficio para conocer cuál sería la técnica indicada para el diagnóstico de esta patología.
El que en este análisis no sea significativa la asociación de la recidiva con ninguno de los factores valorados, no significa que no exista; puede que con la potencia de este estudio no se haya obtenido.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.