Introducción
La acupuntura es una técnica de la medicina tradicional asiática que se basa en la punción de puntos determinados del cuerpo, que se han identificado como reguladores de la energía del cuerpo. Estos puntos, situados sucesivamente, forman parte de los denominados canales energéticos o meridianos por donde circula la energía, según la teoría de la circulación de la misma en esta medicina1-6.
La medicina tradicional y natural se utiliza en concordancia con la medicina académica en estos tiempos en que buscamos métodos menos agresivos de tratamiento, por el alivio y mejoría a los problemas de salud que esto conlleva, y por ser económicos y de fácil aplicación por personal calificado.
El punto acupuntural tiene características físicas y morfológicas. Considerados puntos de alta conductividad eléctrica, donde se describen de manera constante formaciones anatómicas como un tronco nervioso, un plexo nervioso o un plexo nervioso perivenoso o periarterial, en ellos existen terminaciones nerviosas libres que serpentean la dermis en proximidad a la epidermis y el origen del reflejo desencadenante puede depender del sistema cerebroespinal y del sistema nervioso autónomo, conducido desde la periferia. Cuando este punto se encuentra conectado en una de las ramas oftálmicas del V par trigeminal, como ocurre en VB 14 e IG 4, se presume que actúa sobre el receptor de dicha neurona como un neuromodulador, provocando una disminución en la producción de impulsos nerviosos neuronales. Esto, en consecuencia, da lugar a una analgesia del tracto nervioso inervado por ella, demostrable en ausencia de dolor ciliar e incluso hipoestesia corneal. Estos puntos tienen como característica la activación por estímulos inespecíficos: la inserción de la aguja.
El mecanismo exacto a través del cual la analgesia quirúrgica acupuntural actúa, no está del todo esclarecido. Se ha demostrado que al colocar las agujas se produce un aumento en la tasa de sustancias endorfinas en el líquido cefalorraquídeo (LCR) y en la sangre que se corresponde con un aumento del efecto analgésico con acupuntura, también la serotonina y la acetilcolina muestran un aumento durante la remisión del dolor por acupuntura.
Teoría de las endorfinas
En la actualidad se conocen alrededor de una docena de pépticos opiodes endógenos en distintos lugares del sistema nervioso, todos producto de degradación de 3 grandes moléculas de proteínas: la proopiomelanocortina, la proencefalina y la prodinorfina; las más importantes por su acción antinociceptiva son la betaendorfina, la met-encefalina, la leu-encefalina y la dinorfina5-9.
A la luz de los conocimientos actuales se sabe que la acupuntura produce un aumento de los valores de péptidos opiodes éndogenos modificando la percepción dolo rosa10-12. Según Hees13, en el asta posterior de la médula espinal, en la sustancia gelatinosa, la transmisión de la información nociceptiva se modula mediante mecanismos encefalinérgicos, y hay encefalinas en las sinapsis de las neuronas de la sustancia gelatinosa que pueden modular la transmisión de la sensibilidad nociceptiva y actúan tanto en las sinapsis aferentes primarias como en las terminales postsináp ticas. La acupuntura está muy vinculada a estos meca nismos.
La acción de la aguja regula la excitación de los nervios deprimiendo los nervios excitados y marca una regulación en el ritmo cardíaco según sea el descontrol, produciendo un profundo efecto analgésico y de sedación, y aumentando la actividad de las betaendorfinas de 2 a 2 y media veces en el área periacueductal, efecto que dura varias horas14.
Métodos
Se realizó un estudio longitudinal prospectivo en 50 pacientes operados de catarata con técnica quirúrgica de Blumenthal desde enero a diciembre del 2005, los cuales cumplieron con nuestros criterios:
Criterios de inclusión: diagnóstico de catarata senil. Consentimiento informado firmado. Ser paciente de una de nuestras áreas de salud.
Criterios de exclusión: presentar otro tipo de enfermedad ocular asociada. Tener algún criterio que invalide la aplicación de acupuntura con estimulación eléctrica como llevar marcapasos, o sufrir trastornos nerviosos o mentales o algún tipo de daño o enfermedad cerebral como epilepsia.
Para dar cumplimiento a los objetivos propuestos se elaboraron las variables que se exponen en la tabla 1.
Para lograr la analgesia en esta zona se escogieron los siguientes puntos:
Intestino grueso 4 (IG 4) Yuan
Localización: entre el primer y segundo metacarpiano, en la mitad de este último, en su borde radial. Al poner el pliegue transversal de la primera articulación del pulgar de una mano en el borde de la membrana entre el pulgar y el índice de la otra mano con una posición coincidente, la punta del pulgar llega hasta el punto
Triple función 5 (TR 5) Lo
Localización: a 2 tsun por encima de la unión del cúbito y el carpo, en la depresión lateral del tendón del músculo extensor común digital.
Vesícula biliar 14 (VB14) Yangbai
Localización: en la región frontal, a 1 cun por encima del centro de la ceja (aquí se encuentra el punto extraordinario 3; yuyao).
Técnica realizada
El paciente que va a recibir este tratamiento no puede estar en ayunas ni en pospandrial inmediato, no debe estar fatigado ni cansado y debe venir dispuesto a recibir este tipo de tratamiento.
1. Desinfección de la piel. Se realiza con varias torundas con alcohol al 70 o 76% frotando fuertemente la piel hasta que la última salga limpia.
2. Sentado con el torso recto y los brazos y antebrazos apoyados sobre una superficie firme, aquí recibirá la administración del tratamiento acupuntural alrededor de 10 min antes de la intervención.
3. Se procede a colocar las agujas en los puntos IG 4, TR 5 y reforzándose con VB 14-Yangbai.
4. Al encontrarse ya en el quirófano se procede a realizar la electroestimulación con un equipo KWD-808 con 4 canales de salida regulables (con pulsaciones continuas) a través de un potenciómetro de 9 volts. La intensidad de 0-12 Hertz y una frecuencia de 40-200 veces por segundos en ambos momentos se comprueba el estado correcto de la implantación con la sensación acupuntural o DeQI, que no es más que una sensación de calambre, entumecimiento, pesadez, pero nunca dolor.
5. Se controlaron los parámetros de presión arterial, frecuencia respiratoria y pulso cardíaco cada minuto de la cirugía dado que ésta duró como promedio 16 min.
Resultados
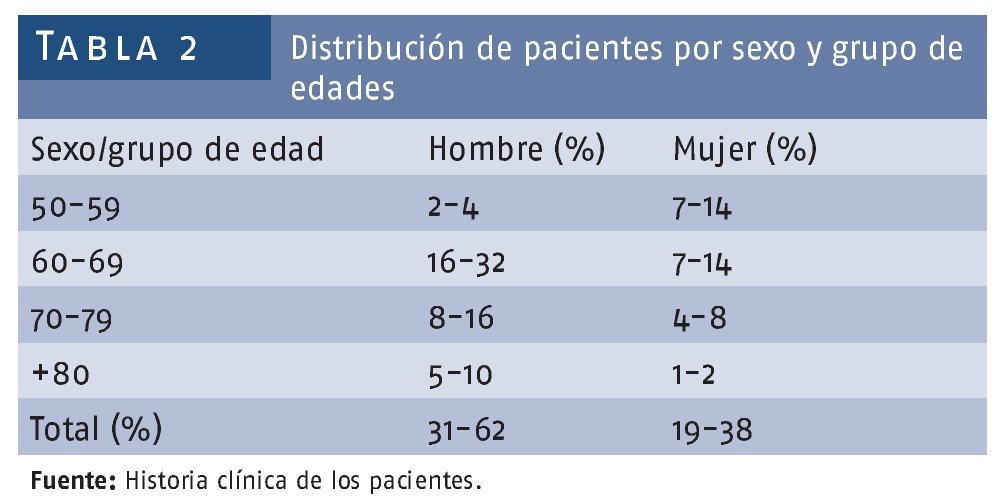
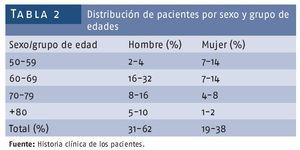
Se encontró un predominio marcado del sexo masculino (31 pacientes, 77,5%). Se tomaron las edades de los pacientes en el momento de la intervención y se encontró un predominio de los pacientes entre las edades de 60-69 años con 15 pacientes para el 37% (tabla 2).
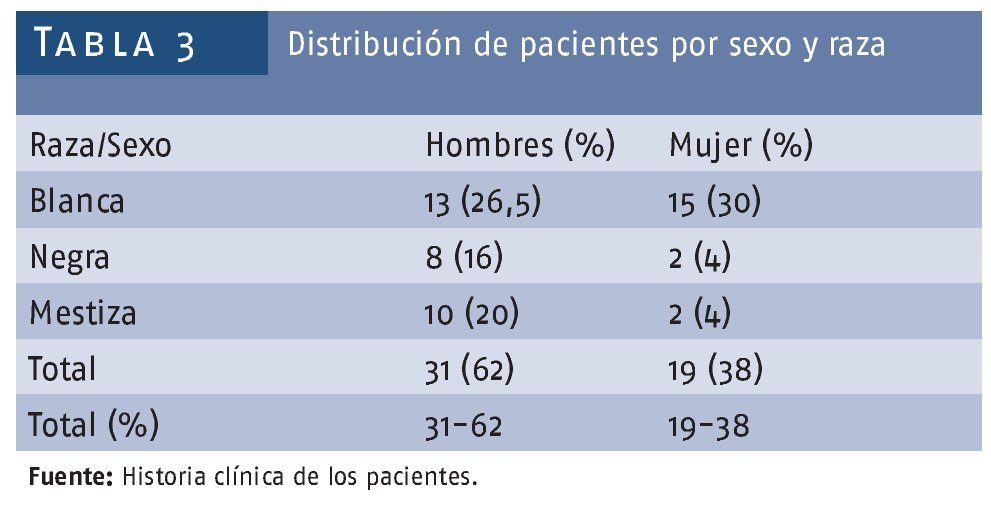
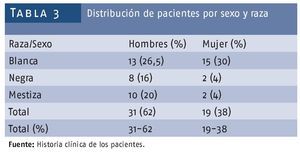
Se subdividió a los pacientes nuevamente por sexo y se interrelacionó con la raza de los mismos, encontrándose un predominio de hombres blancos con 13 para el 32,5%, seguidos de hombres mestizos con 10 para el 20% (tabla 3).
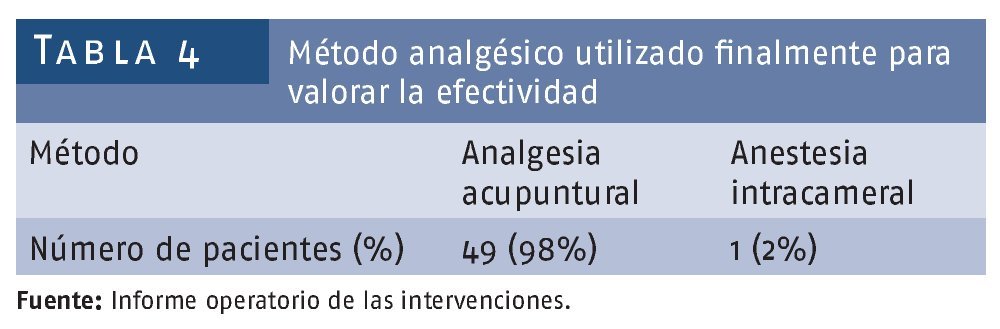
No se encontraron alteraciones hemodinámicas y/o sistémicas en el momento de la intervención por lo que se decidió no realizar tablas para el 100% de pacientes sin alteración. En relación a la efectividad del proceder entendimos que la mejor manera de comprobarlo sería si hubo o no necesidad de utilizar otra técnica anestésica y encontramos en nuestro estudio que sólo en un paciente para el 2,5% se requirió el uso de anestesia intracameral (tabla 4).
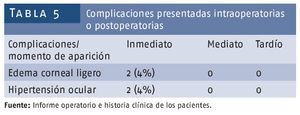
En relación con la aparición de algún tipo de complicación, ya sea de tipo ocular o sistémico, se encontraron en postoperatorio inmediato a las 24 h 2 pacientes con edema ligero de córnea y 2 con hipertensiones oculares secundarias para el 8% entre ambas en la relación con nuestra muestra (tabla 5).
Discusión
Como de todos es conocido, la cirugía de catarata ha evolucionado muchísimo en los últimos años, ya no se habla de intervenciones prolongadas de cerca de una hora de duración sino de sólo minutos y cada día aparecen nuevas maneras de lograr un resultado visual cada vez mejor de nuestros pacientes con procederes menos invasivos y que conlleven a la un recuperación visual de los pacientes en un tiempo precoz.
En nuestro trabajo predominó el sexo masculino de forma significativa (62%) lo cual se corresponde con toda la bibliografía revisada tanto a nivel nacional como internacional6-16, así como la presencia de esta entidad y por ende de su tratamiento quirúrgico más frecuente en el grupo de edades entre 60 y 69 años, con el 37%, lo cual se ampara en datos recogidos por la Organización Mundial de la Salud7-19.
En relación con la raza también concordamos con los autores estudiados, que encontraron un mayor número de pacientes blancos tratándose por dicha entidad7-10; nosotros entre ambos sexos encontramos el 56,5%. Al abordar las posibles alteraciones que se pudieran presentar desde el punto de vista sistémico y hemodinámico, en nuestra revisión sobre el tema encontramos estudios de la analgesia acupuntural donde se plantea que las complicaciones postoperatorias disminuyen de forma notable en comparación con las efectuadas bajo anestesia general. Por esa misma razón, la analgesia acupuntural es el método indicado preferentemente para aquellos pacientes afectados de complicación cardíaca, pulmonar, hepática o renal, así como para ancianos y pacientes débiles, y con ciertas precauciones bajo estado de shock.
La analgesia acupuntural origina menos trastornos en las funciones fisiológicas. La presión arterial, frecuencia del pulso y de respiración, se mantienen generalmente estables durante la operación. Son imposibles con la analgesia acupuntural casos de bradipnea, parada temporal de respiración o signos de lesión del tallo encefálico o del nervio craneal13; otros también plantean elementos similares, debido a que por un lado con la analgesia se logra un efecto sedativo por acción de las endorfinas y, por otro, al utilizar puntos locales y a distancia de meridianos que actúan no sólo de forma selectiva sobre la analgesia en sí, si no controlando los desequilibrios de Yin y Yang que pudieran desencadenar trastornos cardiorrespiratorios o hemodinámicos; se está logrando por lo tanto una medicina mucho más completa y sana13-20.
Considerando que en este tipo de estudio, que depende sobremanera de la disposición, asimilación y respuesta subjetiva del paciente, la mejor forma de determinar si era o no efectiva la técnica era valorando si fue o no necesario su cambio por otro método anestésico en el momento de la cirugía. Comprobamos que sólo fue necesario ir hacia el método de anestesia intracameral en un solo paciente para el 2%; la cual es el método habitual que se utiliza en nuestro país en más de un 90% de los casos de cirugía de catarata, pero que como cualquier método de anestesia en el que intervengan sustancias que potencialmente puedan conllevar otras complicaciones, el poder prescindir de ella para la realización de la cirugía constituye un logro, por lo cual nuestros resultados son muy significativos, similares a los planteados por los autores que revisamos13-20.
En relación con las complicaciones encontradas en nuestros pacientes, consideramos que no eran atribuibles al proceder analgésico, además de ser alteraciones que se pueden encontrar ante cualquier procedimiento quirúrgico oftalmológico y tienen solución farmacológica rápida, lo cual fue interpretado de igual manera por los otros autores revisados8-15,20,21.