Como Presidente de la Asociación Española de Andrología, Medicina Sexual y Reproductiva, es un gran placer para mí darles la bienvenida al 9th International Congress of Andrology, XIV Congreso Nacional de la Asociación Española de Andrología, XI Encuentro Ibérico de Andrología, IV Encuentro Iberoamericano de Andrología aquí, en Barcelona, cuna de la Andrología. Ya en los años 40 se fijaron las bases de lo que sería la andrología con los trabajos de Cherny sobre la biopsia de testículo. En esos inicios ya se perfila los criterios fundamentales de la fertilidad humana. A partir de la década de los 50 se localizan los receptores de FSH y LH en el testículo y se descubre el origen de la inhibina. En los años 60 la política presta atención especial en los programas de control de natalidad y es en esta misma década cuando se inicia un cambio de la sociedad y se acepta la pareja como concepto en el estudio de la fertilidad. En el ámbito de la sexualidad se producen cambios culturales que permiten iniciar el estudio y conocimiento de los trastornos de la esfera sexual masculinas. En los años 70 en que la andrología ya tiene entidad propia y bajo la Presidencia del Dr.Puigvert junto con su estrecho colaborador y responsable del servicio de Andrología de la Fundación Puigvert el Dr. Pomerol Serra une esfuerzos con otros médicos e investigadores para crear el 1er Curso Internacional de Infertilidad Masculina. Este fue el embrión de lo que hoy es la International Society of Andrology. Los esfuerzos realizados por tantos profesionales tanto extranjeros como nacionales entre los cuales quiero hacer mención especial al Dr. J. Egozcue y al Dr. Morer que ya no están con nosotros y que han permitido que hoy en día la Andrología tenga entidad propia y ello lo avala la Asociación Española de Andrología con más de 500 socios procedentes de todas las áreas de la Medicina Sexual y Reproductiva. Espero que este Congreso cumpla las expectativas científicas de todos Vdes. y además aumenten los lazos de unión entre todas las sociedades aquí presentes. Siéntase como en casa y sean Vdes. bienvenidos.
Jordi Cortada
Presidente de ASESA
XIV Congreso Nacional de la Asociación Española de Andrología XI Encuentro Ibérico de Andrología IV Encuentro Iberoamericano de Andrología
Barcelona, 10-11 marzo de 2009
Cuando uno asume la tarea de aunar tiempos y voluntades para tratar de conseguir un congreso interesante, productivo e innovador, sabe que delante, en el tiempo, espera y hay trabajo. La tarea se acomete con entusiasmo, a veces parece pesada, pero enseguida este entusiasmo se ve recompensado de muchas formas. A la colaboración de los miembros del Comité Científico, para la confección del programa que durante estos 2 días vamos a desarrollar, abordando temas que trascienden las fronteras culturales y nos van a permitir el intercambio de ideas, lo que siempre es enriquecedor, le sigue su trabajo en la evaluación de las numerosas comunicaciones presentadas, muestra de la viveza de las 3 sociedades participantes; Andro, Sociedad Portuguesa de Andrología (SPA) y Asociación Española de Andrología Medicina Sexual y Reproductiva (ASESA), y sobre todo la enorme actividad y calidad de sus miembros. No mencionar, como gratificante, el apoyo de la Junta Directiva y el Presidente y los miembros del Comité Organizador, sería injusto por mi/nuestra parte. La publicación de los resúmenes de ponencias y comunicaciones, en este número de la Revista Internacional de Andrología que tienes entre tus manos, reúne todo este trabajo. La última recompensa será saber, que lo que entre todos hemos hecho, te resulta de utilidad. En nombre del Comité Científico, gracias por tu colaboración y/o participación.
Antonio Martín Morales
Presidente Comité Científico
XIV Congreso Nacional de la Asociación Española de Andrología XI Encuentro Ibérico de Andrología IV Encuentro Iberoamericano de Andrología
Barcelona, 10-11 marzo de 2009
Resúmenes PonenciasMartes, 10 de marzo 13.45-14.30
Cirugía de la fertilidad/infertilidad masculina
Moderador: Manuel Gómez (Cuba)
VASECTOMÍA, PERSPECTIVAS CULTURALESM. Gómez
Instituto Nacional de Endocrinología, La Habana, Cuba.
La Conferencia Internacional sobre población y desarrollo, celebrada en El Cairo en 1994 planteó entre los objetivos fundamentales incrementar la participación y responsabilidad de los hombres en la práctica de la Planificación Familiar y que mujeres y hombres tuvieran información y acceso a métodos de control de la fertilidad seguros y efectivos. En este sentido, ha estado trabajando desde 1972 el Grupo de Trabajo sobre Métodos de Regulación de la Fertilidad Masculina de la OMS. Se han usado e investigado métodos de regulación de la fertilidad masculina como: métodos hormonales y no hormonales para suprimir la espermatogénesis, inmunocontracepción, análogos y antagonistas de la GNRH, moduladores intratesticulares de la testosterona, condón y vasectomía. Estos últimos son los más usados y seguros, presentando la vasectomía, aunque es un método sencillo y altamente efectivo, el problema de una posibilidad dudosa de reversibilidad. A pesar de que se reportan alrededor de 70.000.000 de hombres vasectomizados en el mundo, su empleo tiene una gran variabilidad, según diferentes regiones y culturas. Su uso como método de regulación de la fertilidad es elevado en Estados Unidos, Europa y Asia. En China, por ejemplo, la esterilización masculina presenta una proporción de 5 a 1 con respecto a la femenina. En España, es el tercer método de anticoncepción, después del condón y las píldoras, realizándose entre 17.000 y 30.000 vasectomías al año. Sin embargo, en América Latina su aceptación y uso son muy bajos. Uno de los países latinoamericanos con mayor número de usuarios de este método es Panamá y se informan unas 1.300 vasectomías, a pesar de estar incluida en el programa. En Cuba es poco practicada y no se encuentra incluida en los Programas de Planificación Familiar. Uno de los centros que tiene mayor número de vasectomías realizadas es el Hospital Manuel Fajardo, el que reporta unas 560 en 5 años. Esta baja aceptación se ha relacionado al¨machismo¨, la falta de divulgación por los medios de comunicación y en las consultas de Planificación Familiar y al no estar incluidas en los Programas.
VASECTOMÍA TÉCNICA Y SEGUIMIENTOR. Lertxundi
Clínica Euskalduna, Bilbao, España.
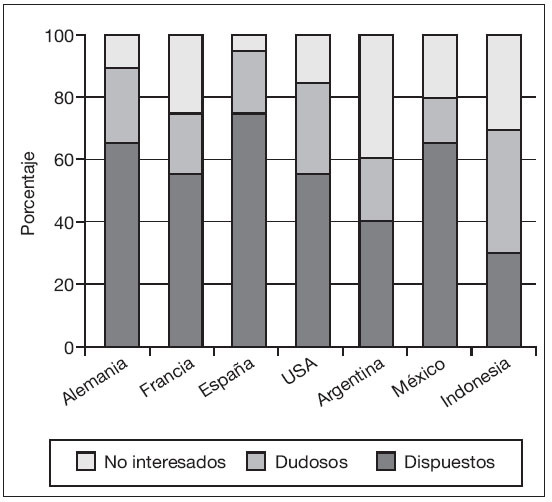
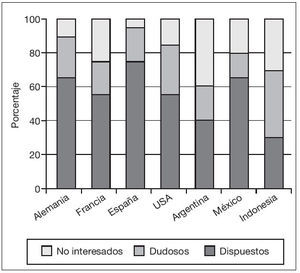
La vasectomía: un método anticonceptivo popular. Desde la despenalización de la esterilización voluntaria en España (1.985) se calcula que un 5% de los varones cuyas mujeres están en edad fértil utilizan la vasectomía como método anticonceptivo, es decir en torno a 250.000 individuos. Es un indicador más de la incorporación de los hombres en plano de igualdad con las mujeres a la anticoncepción. Un reciente estudio publicado en “Contraception” (volumen 78, nº 45, octubre 2.008) permite exponer el siguiente cuadro que explica la posición favorable de los varones de países desarrollados, en particular de España. La mayoría de los varones de los países estudiados se declaran dispuestos a la utilización de métodos anticonceptivos masculinos salvo en Argentina e Indonesia (fig. 1). La vasectomía es muy eficaz y muy segura. Su índice de Pearl es menor al 1‰ Controversias: Aclaramiento especial: Es el concepto para definir la presencia en las muestras de semen post vasectomía de espermios inmóviles incluso a los 6 meses tras la intervención. Debe de considerarse como vasectomía eficaz. Paternidad post vasectomía con azoospermia en las muestras de semen. Un raro episodio reportado en la literatura médica que ocurre con situaciones imprevisibles con repermeabilización transitoria de los deferentes.
Figura 1. Predisposición a la vasectomía en varios países.
Bibliografía
F. Juárez del Drago
Gabinete de Urología y Andrología, Gran Canaria, España
Introducción: En la actualidad, un varón vasectomizado que desee descendencia (al margen de la adopción y de la Inseminación con semen de Dador Anónimo) sólo tiene dos opciones para intentar reproducirse con su propia carga genética: 1) Recurrir a Técnicas de Reproducción Asistida, para realizar una Microinyección Espermática Intraovocitaria (ICSI) con espermatozoides extraídos del testículo del varón (TESE), que da una media de resultados de fertilizaciones por ciclo del 27,8%. 2) La Microcirugía clásica, que pretende revertir la situación mediante una vaso – vasostomía, realizada generalmente en medio hospitalario, y bajo anestesia general, con unos resultados del 85,4% demedia en cuanto a presencia de espermatozoides en semen y de 46% de embarazos obtenidos. En caso de fracaso de esta técnica sólo quedaría como alternativa recurrir a la anterior. Nos llamaba desagradablemente la atención que, siendo el portador del problema el varón, que se sometió voluntariamente a una cirugía de esterilización, recayera casi toda la agresividad de la técnica en la mujer (hiperestimulación ovárica, punción bajo anestesia general, transferencia embrionaria, efectos de los tratamientos hormonales…)
Por otro lado, ante ese casi 20% de fracasos ante microcirugía, sólo nos quedaba ofrecer al varón una nueva agresión de sus testículos para obtener espermatozoides y utilizarlos para intentar Técnicas de Reproducción Asistida. Material y métodos: Por ello, diseñamos un programa en el que pretendíamos: 1. Simplificar el acto de la microcirugía convirtiéndola en técnica ambulatoria y bajo anestesia local. Además modificamos la técnica quirúrgica simplificándola mediante la Técnica del Biplano Sencillo, ya publicada por este autor. 2. Incluir en el mismo acto quirúrgico una Extracción de espermatozoides Testiculares (TESE), para Criopreservación y eventual utilización posterior en caso de fracaso de la microcirugía. Fueron atendidas 48 parejas, a cuyos varones se practicó dicha cirugía y fueron controlados y revisados en el postoperatorio mediante seminogramas sucesivos, a la espera de eventuales embarazos. En caso de no acontecer éstos pero existiendo evidencia de espermatozoides en semen se realizaron Técnicas de Reproducción Asistida con espermatozoides obtenidos de ese semen, y en caso de Azoospermia, se realizaron, dichas técnicas con los espermatozoides criopreservados que obtuvimos previamente. Resultados: Nuestros resultados en cuanto a presencia de espermatozoides en semen fueron de 85.5%. La tasa de embarazos espontáneos fue del 45.8%. Si a estos embarazos espontáneos sumamos todos los obtenidos mediante las Técnicas de Reproducción Asistida que permitieron la obtención de espermatozoides congelados, como los obtenidos utilizando el semen de nuestros pacientes que no habían tenido un embarazo espontáneo tanto mediante
I.A.C. como mediante I.C.S.I., que fueron un 12,5%, obtenemos unos resultados totales de embarazos de un 58,3%, lo que supera de forma significativa todo lo publicado anteriormente. Conclusiones: Por ello, propugnamos que ante un varón vasectomizado con deseos de descendencia, la técnica a indicar con preferencia sería la reversión microquirúrgica de la vasectomía con criopreservación sistemática de espermatozoides testiculares.
14.30-15.30
Espermatozoide, Genética y Reproducción Asistida
Moderador: Gastón Rey (Argentina)
PRUEBAS FUNCIONALES Y SELECCIÓN DE ESPERMATOZOIDES PARA ICSIM. Brassesco y R. Lafuente
Centro de Infertilidad y Reproducción Humana. Barcelona. España.
Hay dos formas de enfocar la importancia del factor masculino en las técnicas de reproducción asistida. La más común de los centros de fertilización in vitro que sólo tienen en cuenta a los espermatozoides para fecundar los óvulos obtenidos o los centros que enfocan la infertilidad como un problema integral de la pareja. Nosotros creemos que es vital para obtener buenos resultados una correcta anamnesis (no es lo mismo infertilidad 1ª que 2ª, hábitos tóxicos, etc.) y exploración, no sólo de la mujer, sino también del hombre (tamaño testicular, presencia de varicocele, etc.). Es importante realizar al menos un seminograma previo y en algunos casos cultivo del semen. Screening genético previo El cariotipo debe ser una prueba rutinaria previo a la FIV y en algunos casos el FISH de espermatozoides y la meiosis en biopsia testicular pueden ser muy importantes, especialmente en casos de abortos a repetición.
Pruebas diagnosticas previas HOS-Test: valora la funcionalidad de la membrana del espermatozoide. Valores menores del 60% de espermatozoides con colas hinchadas indica una mayor probabilidad de fallo en la fertilización. Inmunobeads IgG e IgA: cuando son altamente positivos (más del 50% de espermatozoides aglutinados) indicaría un factor inmunológico que recomendaría realizar una ICSI y no FIV. Estudio de la reacción acrosómica: valores anormales en el porcentaje de espermatozoides con reacción acrosómica inducida (< 10%) indicaría fallos del acrosoma y por consiguiente menor fertilidad de éstos. Test de fragmentación del DNA: valora la integridad del DNA espermático. Si la fragmentación es demasiado alta (> 20% mediante Tunel) repercutirá en la formación de embriones de peor calidad y por consiguiente mayor dificultad para conseguir gestación.
Estudio morfológico espermático a alta magnificación (8.000x): permite realizar la morfología espermática con mayor exactitud. Si hay una teratozoospermia acentuada estaría indicada realizar la IMSI (inyección de espermatozoides morfológicamente seleccionados). Capacidad de unión al ácido hialurónico: es un mucopolisacárido no sulfatado que está presente en la matriz extracelular del ovocito. Es uno de los componentes que más contribuye, a través de los receptores en la membrana del espermatozoide maduro, a la fertilidad de dicho ovocito. Por tanto, la capacidad del espermatozoide de unirse al acido hialurónico, sería una buena forma de valorar su madurez y funcionalidad. Test de hemizona: valora la capacidad de unión de los espermatozoides a la zona pelúcida de ovocitos inviables. Es útil en fallos de fecundación por FIV convencional. Un dicho clásico de la medicina dice que un correcto tratamiento se basa en un correcto diagnóstico y en la reproducción asistida también es así. Es importante entonces saber la causa por la que se realiza una fertilización in vitro para que ésta tenga mayores posibilidades de éxito. Por lo tanto, el estudio del varón infértil debería ser hecho siempre antes de la realización de Técnicas de Reproducción Asistida.
ASPECTOS GENÉTICOS EN LA CLÍNICA Y EN EL LABORATORIO DE ANDROLOGÍAG. Rey
Unidad Andrología y Microcirugía, Hospital Italiano de Buenos Aires, Argentina. Procrearte, Red de Medicina Reproductiva, Argentina
La aparición de las técnicas de reproducción asistida ha permitido el logro de embarazos en cuadros de infertilidad masculina muy severa. Asimismo se sabe que este grupo de pacientes tienen una frecuencia incrementada de alteraciones genéticas. En esta presentación se describirán alteraciones cromosómicas y génicas como posible causa de infertilidad masculina centrándonos en aquellos cuadros que hoy pueden ser estudiados en los pacientes infértiles especialmente antes de ingresar a una técnica de ICSI. Se mostrarán imágenes de cortes finos que muestran una heterogeneidad estructural en pacientes con síndrome de Klinefelter pudiendo encontrarse actividad espermatogénica y que el estudio de la constitución cromosómica de los espermatocitos de estos pacientes muestra que la misma es euploide (46XY), mientras que las células de Sertoli que las rodean son 47 XXY. Se mostrará en pacientes portadores de translocaciones datos experimentales sobre el efecto de la misma en la espermatogénesis explicando el mecanismo patogénico (asociación del multivalente con el cuerpo XY), y el pronóstico reproductivo de estos pacientes utilizando técnicas de reproducción asistida asociado a PGD. Se mostrará el hallazgo de pacientes con mutaciones génicas que afectan la meiosis como causa de infertilidad y un análisis en hombres infértiles del brazo largo del cromosoma Y (región AZF) y sus posibles implicancias en la infertilidad masculina. Por último se expondrán los hallazgos genéticos en pacientes con agenesia de conductos deferentes (considerada hoy como una forma menor de enfermedad fibroquística), mostrando sus posibilidades reproductivas y la necesidad de estudio en la pareja para plantear los posibles riesgos genéticos en la descendencia. Se presentaran evidencias experimentales sobre estos cuadros y una metodología de evaluación genética de los pacientes infértiles.
15.30-17.00
Comunicaciones. Reproducción/Infertilidad
Moderadores: Manuel Gil Salom (España), Raúl Sánchez (Chile)
Resúmenes en pág. 67
17.30-18.15
Alteraciones eyaculación, deseo y orgasmo
Moderador: Antonio Fernández Lozano (España)
EYACULACIÓN PREMATURA, ¿QUÉ ES, COMO SE TRATA?F. García
Unidad de Andrología, Instituto Marqués, Clínica CIMA, Barcelona, España.
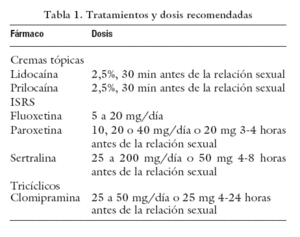
Introducción: Aunque la eyaculación prematura (EP) es la disfunción sexual más común en el varón, no existe una definición universalmente aceptada ni hay una medicación aprobada con que tratarla. Definición: “Disfunción sexual masculina caracterizada por eyaculación que siempre o casi siempre ocurre antes de o dentro de aproximadamente un minuto de la penetración vaginal, y la incapacidad para retardar la eyaculación en todos o casi todas las penetraciones, y consecuencias personales negativas, como aflicción, molestia, frustración y/o anulación de la intimidad sexual” (ISSM2007). Esta definición solo es válida para la EP primaria. Prevalencia: La falta de una definición globalmente aceptada dificulta determinar la prevalencia, aunque se acepta que alrededor de un 25%-40% de todos los hombres padezca esta condición en algún momento de su vida. Tratamiento: Psicoterapia: Fundamentada en estrategias conductuales como como las técnicas de parada y arranque (Seamans, 1956), compresión peneana (Masters 1970), ejercicios masturbatorios, vagina quieta (Althof 1995). Los buenos resultados iniciales de estas terapias rondan el 70%, pero descienden a valores del 25% a los tres años. Farmacológico: Actualmente todas las medicaciones usadas para el tratamiento de la EP fueron desarrolladas originalmente para tratar otros desórdenes médicos como la depresión o la disfunción eréctil, su utilización está fuera de indicación, al no estar aprobados ni en USA (FDA) ni en Europa (EMEA) para el tratamiento de la EP. Basado en el grado de evidencia de los estudios realizados, los inhibidores selectivos de la recaptación de serotonina (ISRS) y la clomipramina han recibido una recomendación del grado A de un equipo de expertos (Second Internacional Consultation on Sexual Medicine). De los estudios realizados parece que la eficacia del tratamiento diario es generalmente más alta que a demanda. (tabla 1). El tratamiento será individualizado para cada paciente. Esto mejorará la complacencia y éxito de la terapia.
Tabla 1. Tratamientos y dosis recomendadas
18.15-19.00
Disfunciones sexuales y factores de riesgo, identificación y posibilidades de prevención
Moderador: Rafael Prieto (España)
DISFUNCIONES SEXUALES Y FACTORES DE RIESGO, IDENTIFICACIÓN Y POSIBILIDADES DSE PREVENCIÓNP. Knoblovits
Servicio de Endocrinología, Hospital Italiano de Buenos Aires, Argentina.
La insulino-resistencia (IR), presente en la mayoría de los sujetos que presentan obesidad, síndrome metabólico (SM) y diabetes mellitus 2, es una alteración metabólica que produce disfunción endotelial determinada por menor síntesis y liberación de oxido nítrico, combinado con un consumo exagerado del mismo en tejidos expuestos a altas concentraciones de radicales libres. La disminución en los niveles de óxido nítrico afecta las diferentes arterias del organismo comprometiendo el mecanismo de vasodilatación. Es probable que esta disfunción endotelial causada por la IR esté presente también en los cuerpos cavernosos de pacientes con disfunción eréctil (DE), comprometiendo en este caso los mecanismos eréctiles. En un estudio realizado en Buenos Aires, en una población de 81 pacientes de 40 a 70 años con DE, no diabéticos, y en 17 controles con función sexual normal, nuestro grupo evaluó la prevalencia de SM e IR. Los pacientes con DE presentaban una mayor prevalencia de hipertensión arterial (82,5 vs 20%), dislipemia (65 vs 25%), síndrome metabólico (52.1 vs 11,8%,) y mayor diámetro de cintura (105,1 ± 10,3 vs 98,7 ± 8,3 cm), índice de masa corporal (29,7 ± 4,4 vs 26,5 ± 3,4 kg/m2), e indice HOMA (5,0 ± 2,9 vs 3,5 ± 2,5), que la población control (todas las diferencias estadísticamente significativas). A través de la evaluación de los diferentes componentes del SM, en los pacientes se detectaron 20 nuevos casos de HTA y 24 nuevos casos de DLP. En los pacientes con DE el score IIEF-5 correlacionó negativamente con el índice HOMA y el perímetro de cintura, es decir a mayor grado de IR y a mayor grasa visceral, peor función eréctil. En una segunda parte del estudio se observó que los pacientes con DE e IR, tratados con sildenafil y metformina mejoraban la función sexual en mayor grado que aquellos que eran tratados con sildenafil y placebo de metformina. La presencia de DE debe alertar a los profesionales hacia la búsqueda de otros factores de riesgo metabólicos y cardiovasculares en este grupo de pacientes. A su vez, el tratamiento de las alteraciones metabólicas puede mejorar la función sexual.
DISFUNCIONES SEXUALES Y FACTORES DE RIESGO. IDENTIFICACIÓN Y POSIBILIDADES DE PREVENCIÓNV. Chantada Abal
Unidad de Andrología, Servicio de Urología, Complejo Hospitalario Universitario A Coruña, España.
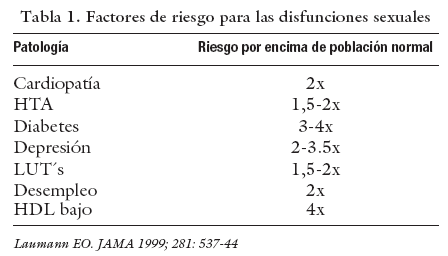
La función sexual normal requiere de la coordinación de factores psicológicos, hormonales, neurológicos, vasculares y cavernosos. Cualquier alteración en uno de ellos puede ser suficiente para causar la aparición de alteraciones sexuales. Sin embargo, es frecuente una superposición de dichos factores. Numerosas afecciones predisponen a su desarrollo y, por ello, son consideradas como factores de riesgo. Entre ellos cabe destacar las enfermedades cardiológicas, HTA, diabetes mellitus, trastornos psicológicos (ansiedad, depresión), urológicos, situación social y de pareja, niveles bajos de colesterol HDL, sedentarismo, alteraciones neurológicas crónicas, traumatismos, tabaquismo, alcoholismo y edad avanzada (tabla 1). Es evidente que la correcta identificación de estos factores que, en muchos casos, puede establecerse incluso años antes del diagnóstico de disfunción sexual, mejorará el pronóstico del paciente, la gravedad de la disfunción e, incluso en determinados casos, impedirá la aparición de dicha disfunción. Este último es el objetivo principal de nuestro cometido como profesionales responsables de la salud integral del varón, impidiendo en lo posible la aparición de estas alteraciones sexuales, auténtica medicina preventiva.
Tabla 1. Factores de riesgo para las disfunciones sexuales
En muchos casos nuestra actuación vendrá determinada por la capacidad de trabajo multidisciplinaria con otros profesionales como son el endocrinólogo, el cardiólogo o el psiquiatra. Sin esta colaboración resolveremos de manera parcelar la patología del paciente, sin actuar preventivamente, haciéndolo a demanda y en muchos casos de manera empírica tratando sólo el síntoma de la disfunción sexual pero no el “todo” del paciente olvidando la patología vascular, cardiológica o endocrinológica que motivó su actual estado de deterioro general. La coordinación con el médico de atención primaria, con el resto de los especialistas y vehiculada por el uro-andró-logo irá en un claro beneficio de nuestros pacientes.
PREVENCIÓN DE LA DISFUNCIÓN ERÉCTILN. Louro
Centro Hospitalar do Porto / Hospital Geral de santo António, Portugal.
El desarrollo de fármacos orales eficaces para el tratamiento de la disfunción eréctil altero por completo el abordaje de esta situación. Si, por un lado, aumentó el conocimiento de la fisiopatología de la DE, llevando la discusión de la patología sexual para un dominio público inédito hasta ahora, por otro lado, la facilidad y la eficacia de la terapéutica oral puede, y es frecuentemente, un factor impeditivo de otros abordajes eventualmente menos eficaces, pero seguramente con un peso significativo en términos de salud pública. Han sido identificados varios factores que se relacionan con la probabilidad de un determinado individuo emprender medidas preventivas eficaces. Esta probabilidad parece depender de la percepción del individuo y de la susceptibilidad a la enfermedad y a la gravedad de la misma, así como de los claros beneficios de las medidas preventivas. Existe evidencia significativa tanto a nivel de la ciencia básica, como a nivel de estudios clínicos demostrando la relación entre la aparición de la DE y varios factores relacionados con el estilo de vida, siendo también evidentes los efectos beneficiosos de algunas alteraciones del estilo de vida (perdida de peso, ejercicio físico, dejar de fumar…). La prevención parece, de facto, ser el abordaje mas apropiado. Entretanto solo será posible una intervención eficaz si se aumenta el conocimiento de la población respecto a los factores de riesgo y la asociación con la enfermedad cardiovascular. Esta intervención deberá ser efectuada lo más precozmente posible de forma a evitar lesiones irreversibles, siendo el primer paso, inevitablemente, la alteración del estilo de vida, el cual podrá, en el futura, ser complementado con terapéuticas farmacológicas basadas en las investigaciones en curso.
Miércoles, 11 de marzo
8.30-9.15
Cirugía de la disfunción eréctil y trastornos del pene
Moderador: Rocha Mendes (Portugal)
MANEJO DE LA DISFUNCIÓN ERÉCTIL CON CIRUGÍA PROTÉSICA PENEANA MALEABLER. Fragas Valdés
Servicio de Urología, Hospital Universitario Clínico Quirúrgico “Cmdte Manuel Fajardo”, C. Habana, Cuba.
Objetivo: Presentar nuestra experiencia con las cirugía protésica peneana maleable en pacientes con DE.
Material y método: Se presentan los resultados de la cirugía con prótesis peneanas maleables (1995 – 2008), operamos 214 pacientes, maleables (97.7%), TUBE, AMS, HR, Acuform, Silimed, Silicub, etc. Siempre que fue posible, preservamos el tejido eréctil, para lograr una “erección más fisiológica” y evitar la infección.
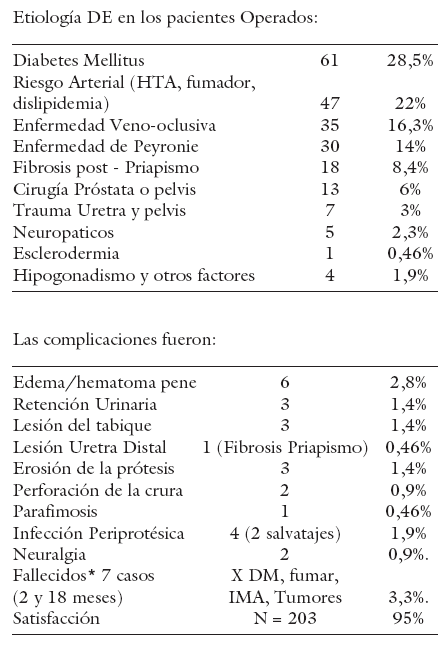
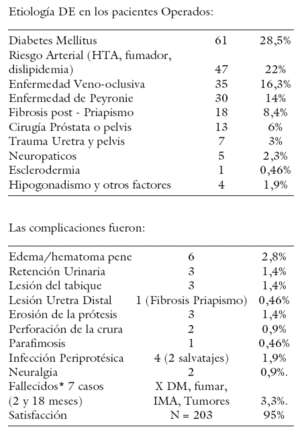
Conclusiones: El implante protésico peneano maleable constituye una buena opción terapéutica para los pacientes con DE severa, refractaria a otros tratamientos. La fibrosis post priapismo, la hipotrofia del pene, los pacientes con Peyronie, son grupos especiales de riesgo que requiere cuidados extremos. Las complicaciones pueden ser evitadas, cumpliendo las normas técnicas de esta cirugía, incluida la profilaxis antibiótica. Los DM con cardiopatía isquémica son un grupo de alto riesgo de letalidad, que requieren una atención clínica y anestésica especial. El acompañamiento Psicológico y la Consejería fue muy útil para lograr buena satisfacción del paciente y su pareja.
9.15-9.45
Priapismo, actualización de su fisiopatología y manejo
Moderador: Antonio Reiquixa (Portugal)
PRIAPISMO, ACTUALIZACIÓN DE SU FISIOPATOLOGÍA Y MANEJON. Cruz Navarro
Hospital Virgen del Rocío, Sevilla, España.
DEFINICIÓN: Erección patológicamente persistente sin relación con deseo sexual ni participación del cuerpo esponjoso ni glande. CLASIFICACIÓN FISIOPATOLÓGICA:
1.-VENO-OCLUSIVO (BAJO FLUJO O ISQUÉ-MICO):
Mecanismo: Obstrucción, parcial o completa, del drenaje venoso del cuerpo cavernoso con hiperpresión que impide entrada de sangre arterial. En 3-4 horas es emergencia urológica, la acidosis e hipoxia bloquean la síntesis de NO y PGI2 promoviendo trombosis e infiltración inflamatoria. A las 12 horas el pronóstico empeora y precisará cirugía. A las 24 horas hay necrosis focal y es irreversible. Tras 48 horas habrá coágulos intracavernosos, necrosis endotelial, muscular lisa y nerviosa, fibrosis e impotencia.
Diagnóstico: Paciente generalmente agitado, erección completa y dolorosa de varias horas. Antecedentes de erecciones prolongadas, medicamentos, tumores, patología hematológica o inyecciones intracavernosas. Gasometría cavernosa con pH < 7.35, pO2 < 80 mmHg y pCO2 > 45 mmHg. Ecografía-doppler sin flujo intracavernoso. Tratamiento: a.-Etiológico.- útil en drepanocitosis, leucemias, mielomas y neoplasias b.-Fisiopatológico.- Escalonado:
1) Hidratación, analgesia y monitorización cardiovascular. 2) Anestesia local peneana. 3) Alfa-adrenérgicos intracavernosos: -De elección fenilefrina, (agonista α-1 puro): 0,2ml de solución salina 1mg/ml en cada cavernoso. Repetible cada 5-10 minutos (máximo 1,5ml). -Alternativa: adrenalina 10-20mcg. (máximo 100 micg.).4) Aspiración-irrigación cavernosa (aguja 19G y salino frío). 5) Irrigación con solución salina de fenilefrina. 6) Cirugía: Mejores resultados son tácnicas corporoglandulares (Winter, Ebbehoj).
2.-ARTERIAL (ALTO FLUJO)
Mecanismo: Generalmente fístula arteriocavernosa por laceración ar- terial cavernosa, con flujo arterial aumentado y drenaje venoso insuficiente para lograr detumescencia. Diagnóstico: Historia de traumatismo y erección incompleta (60-75%) e indolora. Gasometría cavernosa similar a la arterial y eco-doppler con flujo. El 60% de los casos se resuelven espontáneamente. Tratamiento: Puede ser diferido. Sucesivamente: a) Hidratación, analgesia, compresión externa del flujo arterial y frío local (compresas, hielo o cloruro de etilo). c) Fenilefrina intracavernosa (sin unanimidad en biblio- grafía). d) Arteriografía selectiva+embolizacion con material re- absorbible. e) Ligadura quirúrgica de la arteria lacerada.
11.15-11.45
Infecciones y andrología
Moderador: Nuno Monteiro (Portugal)
ABORdAJE Y TRATAMIENTO DE LAS VERRUGAS GENITALESÁ. Vives Suñé
Andrólogo y venereólogo, Fundació Puigvert, Barcelona, España.
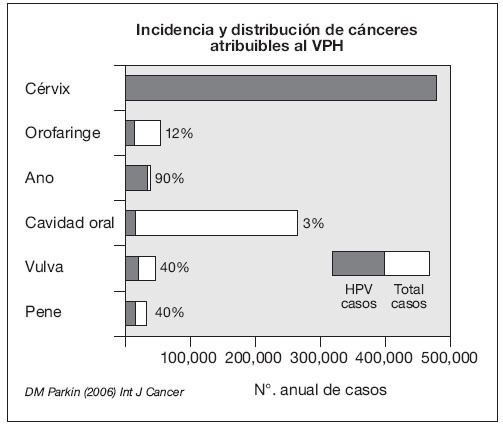
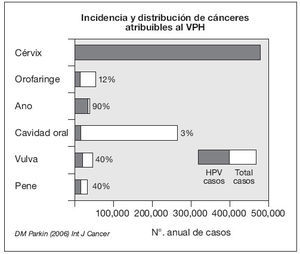
Las verrugas genitales o condilomas están producidas por determinados tipos del Virus del Papilloma Humano (HPV). La infección por HPV es la infección de transmisión sexual más frecuente de todas. Sólo en Estados Unidos hay más de 6 millones de infecciones nuevas al año. Se considera que la mayoría de las personas sexualmente activas en algún momento de sus vidas se infectarán por HPV, aunque la mayoría de ellos nunca lo sabrán porque la infección normalmente no da síntomas y generalmente cura espontáneamente. El abordaje del paciente con infección por HPV y de su pareja es complejo, ya sea porque no hay tratamientos curativos (normalmente es autolimitada), o porque en la mayoría de casos es asintomática (el paciente no sabe que está infectado), o porque determinados tipos de HPV están relacionados con neoplasias ano-genitales (ver fig. 1), o porque la vía de transmisión es por contacto y en estos casos el preservativo no protege 100%, o porque el periodo de incubación puede ser muy amplio de forma que es muy difícil determinar el tiempo y la fuente de infección.
Figura 1. Cáncer y virus del papiloma humano.
En cuanto a los tratamientos recordar que no son curativos, que sólo son para eliminar verrugas y que las recurrencias son frecuentes. Hay muchas modalidades de tratamiento sin que ninguna de ellas haya demostrado ser mucho más eficaz que las otras. La elección de uno u otro tratamiento dependerá del número, localización y tamaño de las lesiones, así como de la preferencia del paciente, la experiencia del profesional con los distintos tratamientos, la aparición o no de efectos adversos, etc.
ÚLCERAS GENITALES DEL VARÓN. dIAGNÓSTICO dIFERENCIALO. Arango Toro y A. Frances Comalat
Servicio de Urología, Hospital del Mar, Barcelona, España.
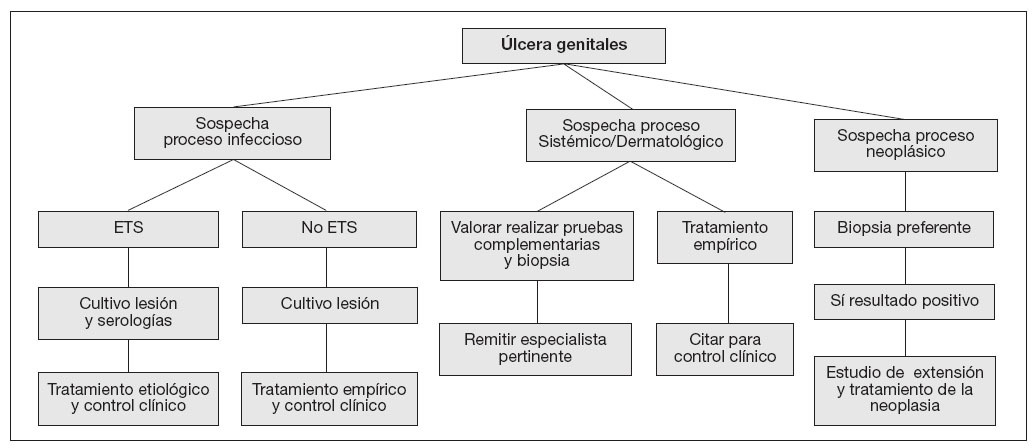
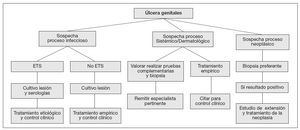
Los genitales externos masculinos son asiento de infinidad de lesiones dermatológicas de etiología variada, cuadro clínico mal definido y aspecto pleomórfico, cuyo diagnóstico de certeza puede plantear serias dificultades, incluso para personas avezadas en el tema. Las úlceras genitales constituyen un motivo frecuente de consulta Uroandrológica, de ahí que nos hayamos planteado hacer una revisión de las lesiones más habituales, con especial referencia al diagnóstico diferencial. Las úlceras genitales se caracterizan por ser lesiones en las que ha habido pérdida de la epidermis y de las capas superficiales del dermis, pudiendo en ocasiones sobrepasar todo el espesor de la piel y afectar estructuras subyacentes, como ocurre en los chancros fagedénicos por sífilis. Las características de la úlcera pueden ser de gran ayuda para establecer la causa de la lesión, siendo importante observar la localización, el tamaño, los bordes, la base y la presencia de exudado o de vesículas vecinas. Así mismo, se debe observar las características topográficas asociadas, como la presencia de adenopatías, bubones o trayectos fistulosos supurativos. Las úlceras genitales pueden ser de etiología variada, pero en general predominan las úlceras de origen infeccioso y entre ellas las producidas por enfermedades de transmisión sexual (ETS), sobretodo en hombres jóvenes y promiscuos. Si bien la etiología de las úlceras genitales ha cambiando a lo largo del tiempo y varía de un país a otro, en nuestro medio la causa más frecuente es el Herpes genital, seguido de la sífilis y en menor proporción el chancroide, el linfogranuloma venéreo y el granuloma inguinal. Sin embargo, es importante recordar que no todas las úlceras genitales son causadas por una ETS, y que éstas pueden tener muchas otras causas, que van desde simples traumatismos, hasta lesiones neoplásicas, pasando por reacciones alérgicas sistémicas, atópicas o de contacto, enfermedades ulcerosas y ampollazas, o infecciones locales como balanitis, impétigo o erisipela. En un 30% de los casos no es posible establecer la etiología exacta del proceso. A continuación se expone un algoritmo diagnóstico simplificado (ver fig. 1 a pie de página).
11.45-12.30
Proyectos ASESA
Moderador: Simon Marina (España)
PROYECTO EFAM. Mas
Departamento de Fisiología y CESEX, Universidad de La Laguna y ASESA, España.
Objetivo: Disponer de instrumentos validados en la población española para valorar las variaciones funcionales del varón asociadas a la edad avanzada relacionadas con los cambios concomitantes en sus niveles androgénicos. Tras evaluación crítica de los cuestionarios publicados hasta el momento se seleccionó como más adecuada la escala Aging Male Symptoms (AMS) Diseño: Muestra transversal de 614 varones estratificados por grupos de edad (de 40 a 79 años) autoconsiderados sanos, reclutados en diversas ciudades españolas mediante anuncios en la prensa. Se le administró el cuestionario AMS y se tomó una muestra matinal de sangre para medir (en el mismo laboratorio): testosterona total (TT), Albúmina y SHBG para obtener con ello los valores derivados de T biodisponible (T bio) y T libre calculada (TL calc). Los resultados del cuestionario fueron analizados para diversos parámetros psicométricos como consistencia interna (alfa de Cronbach) y validez discriminante (asociación con la edad) para la escala total y sus subescalas propuestas. Resultados y conclusiones: La Escala AMS y sus subes-calas mostraron niveles de consistencia interna comparables a las de la descrita originariamente en Alemania. Las puntuaciones de todas ellas mostraron correlaciones positivas significativas con la edad, especialmente la Subes-cala Sexual (Tabla 1). A su vez, los diversos índices de T plasmática mostraron correlaciones negativas significativas con la edad, siendo más acusadas para la T bio y la TL calc que para la TT. Se observaron también correlaciones negativas entre los índices de T plasmática y la Escala AMS global y sus subescalas Sexual y Somatovegetativa (no con la Psicológica). De nuevo, en todos estos casos, la asociación fue más fuerte con la T bio, seguida de la TL calc y menor con la TT. Los dos primeros deberian considerarse, por tanto, los índices de elección para valorar el nivel androgénico en varones de edad avanzada.
Figura 1. Algoritno del diagnóstico diferencial de las úlceras genitales.
PROYECTO SDT: SATISFACCIÓN Y CALIdAd DE VIdA EN PACIENTES CON HIPOGONAdISMO DE INICIO TARdÍO (HIT)J. Cortada1, A. Puigvert1, A. Becerra2 y A. Astobieta3
1Asociación Española de Andrología.2Sociedad Española de Endocrinología y Nutrición.3Asociación Española de Urología.
Objetivos: Los objetivos de este estudio fueron: Primario: observar la evolución de la sintomatología asociada al hipogonadismo, utilizando como referencia el cuestionario AMSS, tras la administración del tratamiento con testosterona. Secundarios: observar la evolución independiente de cada uno de los síntomas descritos en el AMSS y evaluar el grado de satisfacción de los pacientes tratados. Material/métodos: Se trata de un estudio observacional, abierto, prospectivo y no controlado en centros de todo el país cuya actividad clínica habitual contempla la atención a varones con hipogonadismo. Tras la inclusión se realizó un seguimiento durante 11 meses con 5 visitas de seguimiento. Primeros resultados: 66 médicos de todo el país incluyeron 636 pacientes entre el 18.04.2006 y el 7.01.2008. De estos en 460 se dispone la información sobre la testosterona libre calculada en la primera visita. En este primer análisis se evalúan las características clínicas y demográficas de estos pacientes. La mediana de las puntuaciones global y de los tres dominios del AMSS fueron: 46, síntomas psicológicos 12, somato-vegetativos: 18 y sexuales 15. La mediana de la testosterona libre calculada fue 160 pmol/L. La frecuencia de enfermedades concomitantes fueron: disfunción eréctil (66,09%), hiperlipidemia (32,83%), hipertensión (32,61%) y diabetes (22,17%). Conclusiones: Por primera vez en España se logran incluir en este tipo de estudios un número tan grande de pacientes (636) y que parte de ellos se siguieran durante 11 meses.En este primer análisis se relacionan los valores de testosterona libre calculada con las puntuaciones del AMSS y la frecuencia de sus síntomas metabólicos.
12.30- 13.00
Aspectos psico-sociológicos de las disfunciones sexuales, ¿qué debe saber el experto en Medicina Sexual?
Moderador: Vicente Bataller (España)
LOS SÍNTOMAS SEXUALES…., LAS dISFUNCIONES SEXUALES…, “ LOS PROBLEMAS SEXUALES”… CÓMO INTERVENIR EN SEXOLOGÍA CLÍNICAV. Bataller i Perelló
Centre Internacional de Gandia del Espacio de Sexología, Universitat de València, Valencia, España.
La ausencia de reglamentación y/o Plan Nacional de Salud Sexual en España, hace que las prestaciones sanitarias en Salud Sexual sean muy diferentes en función de las C.C.A.A., ya que las transferencias sanitarias son competencia de las mismas y no en todas se interviene o se presta atención a los síntomas sexuales: (Inhibición del Deseo Sexual, Anorgasmia, Disfunción eréctil, Eyaculación precoz, Vaginismo, anaeyaculación, etc.). Las personas que acuden a la red del sistema público de Salud en España tienen que poder hablar de sus dudas, problemas y/o síntomas sexuales. Se ha de capacitar a los profesionales sanitarios para que faciliten que los/las pacientes puedan hablar de sus emociones, sentimientos, vivencias y experiencias sexuales y se sientan bien y vivan bien su sexualidad. Hay que posibilitar la aceptación personal de la sexualidad como fuente de placer, salud, afectividad y comunicación interpersonal, para ello la escucha activa, la empatía, la utilización de un lenguaje claro y conciso, facilitar que la persona comunique sus dudas y/o problemas sexuales, son básicas. Para mí ya lo he dicho en muchas ocasiones y en muchos foros, congresos, cursos, conferencias, que lo fundamental cuando trabajamos en medicina sexual es no hacer juicios de valor propios y desde nuestra propia experiencia sexual, aceptar la pluralidad y la diversidad del hecho sexual humano, tomarnos tiempo y estar predispuestos/ as a la empatía y la escucha activa. Así mismo el trabajo de actitudes de los/las sanitarios, su formación e información en salud sexual es imprescindible si queremos una medicina sexual de calidad.
13.45-14.30
Salud del Hombre. Desarrollo del concepto. Dónde estamos, hacia dónde debemos ir
Moderador: Antonio Martín Morales (España)
SALUd MASCULINA. UNA VISIÓN IBEROAMERICANAG. Rey-Valzacchi
Unidad Andrología y Microcirugía, Hospital Italiano de Buenos Aires Procrearte, Red de Medicina Reproductiva, Buenos Aires, Argentina.
Los hombres en comparación con las mujeres están en algunos aspectos de la salud en una posición desafortunada. Los hombres viven en promedio 6 años menos que las mujeres. Si bien se conoce la diferencia en factores genéticos, en muchos casos y especialmente en el mundo occidental el estilo de vida de los hombres puede ser un factor agregado a la carga genética. La expectativa de vida masculina es baja y muchos hombres mueren muy jóvenes por causas capaces de ser prevenidas. Las causas de muerte más común son las enfermedades cardiovasculares, los cánceres de próstata, pulmón e intestino, la diabetes y otras afecciones del hígado y los riñones. Asimismo existen factores culturales y psicológicos relacionados con que los hombres suelen ir con poca frecuencia a los controles de salud y en general les cuesta hablar de sus problemas de salud. También los hombres suelen tener un estilo de vida más arriesgado que las mujeres. Los hombres mueren 6 veces más que las mujeres por accidentes automovilísticos o actividades de riesgo. La tasa de suicidio es considerablemente mayor entre los hombres que las mujeres. Sin lugar a dudas es posible incrementar la calidad de vida de los hombres y su expectativa de vida cambiando sólo algunos de los malos hábitos de vida, como el estrés, el excesivo consumo de alcohol o de tabaco, la vida sedentaria y la obesidad. Las estrategias correctas en el manejo de la salud del hombre, y en especial a aquellos problemas relacionados con el envejecimiento, deben permitir al hombre a envejecer en salud y dignidad, mejorando la calidad de vida por prevenir lo prevenible y retrasar lo inevitable. La andrología es el área de la medicina que se dedica al estudio de los trastornos masculinos. Recién en estos últimos años se ha incrementado el conocimiento de los aspectos médicos del varón y esto ha permitido la formación de un profesional orientado hacia la atención del hombre que es el andrólogo. Las estrategias que pueden mejorar la salud masculina pueden centrarse en: 1. Concientización en los gobiernos para generar políticas de salud del hombre (como fue desarrollado en algunos países). 2. Formación de profesionales con capacitación en una visión integral del hombre. Para lo cual a través de la Federación Iberoamericana de Andrología se propondrá un programa de capacitación para los profesionales hispanoparlantes. 3. Generar Programas de Atención más amigables para los hombres (ej días y horarios de atención, uso de Internet, llegada a los lugares donde están los hombres-clubes, bares, actividades deportivas, etc-).
Teniendo en cuenta que al día de hoy cada profesional ve una parte (el andrólogo la disfunción sexual, el urólogo la próstata, el endocrinólogo el síndrome metabólico y la osteoporosis, etc) y la dificultad del hombre a hacer varias consultas, propondremos un modelo de Programa que permita un enfoque más integral del hombre, de manera tal que en el menor tiempo posible invertido por un hombre se puedan diagnosticar aquellos factores cuyo tratamiento o prevención le permita una mejor calidad de vida.
SALUd MASCULINA: UNA VISIÓN ESPAÑOLAA. Martín Morales
Urología Andrología integradas y Medicina Sexual (UAiMS). Málaga, España.
El concepto de masculinidad, hombría es generalmente percibido, por el varón, como contrario o incompatible con la adopción de medidas preventivas, evitación de riesgos, uso de servicios sanitarios, etc. Como factible consecuencia y de ahí la necesidad de implementar nuevas estrategias de Salud para el Hombre, es que podemos hoy día decir, que los hombres mueren más jóvenes y en peores condiciones que las mujeres. En conjunto, las enfermedades cardiovasculares son la mayor causa de muerte en los hombres seguida de las neoplasias y las enfermedades respiratorias. En comparación con las mujeres los hombres hasta los 75 años, tienen mayor probabilidad de muerte por todas las enfermedades excepto para las degenerativas, como las enfermedades musculo-esqueléticas, en las que las mujeres tienen mayor probabilidad de muerte a lo largo de toda la vida. Esta realidad, claramente mejorable para el hombre, debe no solo ser conocida sino entendida y abordada en forma de: Nuevas Estrategias de Salud del Hombre. Como punto de partida, se impone un cambio desde el concepto actualmente más difundido, que relaciona salud masculina con “culturismo”, “capacidad sexual”, “belleza”, etc., hacia una aproximación holística de los problemas reales de salud, que si no específicos, si son mas prevalentes y causantes de mayores muertes en el hombre, y diferenciarlos claramente de las cuestiones, legitimas por supuesto, pero mas encuadrables en el concepto de “estilo de vida”. Esta nueva estrategia se debe encuadrar en la necesidad, obligación diría yo, que como Andrólogos, expertos en Medicina Sexual, y/o Urólogos, tenemos de expandir nuestra visión mas allá del aparato urogenital y aprovechar la consulta a los dispositivos asistenciales, tanto por motivos de disfunciones sexuales o enfermedades de los órganos genitourinarios, para efectuar una completa evaluación de los factores involucrados, inicialmente en la etiología y finalmente en la expresión de dichas enfermedades. Esta evaluación permitiría a) identificar y en su caso modificar aquellos factores de riesgo susceptibles de corrección, b) educar a los pacientes en la adopción de hábitos de vida saludables, lo que se traduciría en autentica prevención primaria o secundaria, según el caso y c) el correcto control de las enfermedades concomitantes que en un elevado porcentaje acompañan a este tipo de trastornos. En resumen, debemos concienciarnos de que la Salud tiene Género – existen claras diferencias entre hombres y mujeres en cuanto a su forma de enfermar y sobre todo a como encaran su Salud hombres y mujeres – y que aunque mejoran los indicadores de expectativa de vida, el verdadero objetivo debe ser la Expectativa de Vida Saludable.
14.30-15.30
Actualización en iFDE5
Moderador: José Mª Pomerol (España)
ACTUALIZACIÓN EN IFDE5. NUEVAS INdICACIONESP.R. Gutiérrez-Hernández
Servicio de Urología. Hospital Universitario de Canarias, CESEX, Universidad de La Laguna,Tenerife, España.
Introducción: Desde la aprobación del primer inhibidor de la Fosfodiesteras 5 (iFDE5) en 1998 (citrato de sildenafilo), como primer agente oral, seguro y eficaz, en el tratamiento de la disfunción eréctil (DE), además de aparecer nuevas moléculas de la misma familia farmacológica (tadalafilo y vardenafilo) y otras en desarrollo (avanafilo y udenafilo y mirodenafilo), se han demostrado, de momento parcialmente, otros efectos beneficiosos no sexuales, con la consiguiente eventual aplicación en la clínica. Dentro de dichos efectos beneficiosos, ya se encuentra aprobado su uso en la Hipertensión Arterial Pulmonar para el citrato de sildenafilo, a dosis de 25 mg (Revatio®). Todo ello ha tenido un clara consecuencia estimuladora del desarrollo y consecución de numerosos trabajos investigación de tipo académico, clínico e industrial, en el campo de dichos efectos no erectogénicos (sexuales o no), abriendo el campo a nuevas indicaciones para los IFDE5. Objetivo: Revisión y actualización de los datos disponibles sobre los efectos no erectogénicos, predominantemente no sexuales, centrándonos en las potenciales nuevas indicaciones de los iFDE5. Método: Se ha realizado una revisión y actualización de los trabajos publicados en la literatura médica, mediante búsqueda a través de internet, artículos en revistas especializadas, además de la información desde los laboratorios fabricantes. Siempre enfatizando ese eventual futuro-presente de la aplicación clínica de las eventuales nuevas indicaciones de los iFDE5. Resultados: Los iFDE5 como fármacos están mostrando y demostrando una acciones beneficiosas en otras áreas del organismo, aparte del efecto sobre la erección. Al respecto, está demostrada su seguridad y eficacia en el manejo de la Hipertensión Arterial Pulmonar, según indicaciones establecidas en ficha técnica. Usos adicionales se están observando en diferentes situaciones como: Hipertensión esencial, Hipertrofia Benigna de Próstata, patología gastro-intestinal, disfunción endotelial, Disfunción Sexual Femenina, capacidad de ejercicio a gran altura, enfermedad de Raynaud, motilidad espermática, recuperación torsión cordón espermático, recuperación después de ACV isquémico, isquemia-reperfusión en extracción-trasplante de órganos, etc. Discusión: Sin embargo y a excepción de la indicación para la ya mencionada Hipertensión Arterial Pulmonar, los datos sobre restantes efectos se basan en algunos estudios que cumplen los mínimos criterios de Medicina Basada en la Evidencia, muchos de ellos experimentales y bastantes casos clínicos con casuistica limitada. Por tanto, aunque los datos son prometedores, debemos ser cautos y esperar a nuevas aportaciones de ensayos estrictos de carácter clínico y no precisamente experimentales. Conclusiones: En la investigación, estudio, búsqueda de nuevas indicaciones para los iFDE5, a pesar de las críticas planteadas arriba, todo parece indicar a una eventual aplicación médica, de dichas moléculas, en diversas enfermedades, patología y especialidades según un efecto beneficioso, aparte del primitivo y estrictamente erectogénico o sexual masculino. Es probable que todo ello tenga consecuencias positivas generales sobre la salud, mejorando calidad de vida, en una humanidad globalizada y con mayores expectativas de existencia.
¿QUÉ HEMOS APRENdIdO DESPUÉS DE MÁS DE 10 AÑOS DE LOS INHIBIDORES DE LA 5-FOSFOdIESTERASA?J.M. Pomerol Monseny
Instituto de Andrología y Medicina Sexual, Barcelona, España.
Recientemente, se ha cumplido el décimo aniversario del lanzamiento del sildenafilo (Viagra®). En este tiempo se ha adquirido una gran experiencia tanto en ensayos clínicos como en la práctica clínica con este fármaco, así como con el vardenafilo (Levitra®) y con el tadalafilo (Cialis®), todos ellos inhibidores selectivos de la 5-fosfodiesterasa (iFDE5) para el tratamiento de la disfunción eréctil (DE). Los 3 fármacos tienen una efectividad global en términos de rigidez suficiente para conseguir la penetración y concluir el coito de forma satisfactoria entre el 50 y el 70%, dependiendo de la patología base de la DE, alcanzando sus mejores resultados en patologías como las psicógenas, la HTA, la cardiopatía, la lesión medular, la depresión y alteraciones vasculares leves/moderadas, así como las de etiología idiopática y sus peores resultados en casos severos de diabetes y en cirugías radicales pelvianas como la prostatectomía radical. En todos los casos, los iFDE5 demuestran ser más eficaces que el placebo, son bien tolerados y tienen un alto perfil de seguridad, siendo sus efectos adversos (5-15% de los casos) los derivados de la vasodilatación (cefalea, rubor facial, dispepsia, etc.). Múltiples estudios demuestran la seguridad cardiocirculatoria de los iFDE5, siendo sus contraindicaciones fundamentales el uso concomitante de nitritos y las cardiopatías severas donde el esfuerzo del coito no es aconsejable. A pesar de tener el mismo mecanismo de acción, los 3 iFDE5 pueden presentar respuestas distintas en un mismo paciente, de la misma manera que sucede respecto a los efectos adversos. En la mayoría de casos es aconsejable iniciar el tratamiento con las dosis máximas. Para garantizar el mejor resultado de los iFDE5, el paciente debe ser ampliamente informado sobre todos los aspectos del tratamiento. A pesar de todo lo referido, muchos pacientes siguen abandonando el tratamiento con iFDE5. Las causas fundamentales son de tipo económico y el rechazo a la actividad sexual dependiente de un fármaco.
NUEVOS REGÍMENES DE AdMINISTRACIÓNP. Vendeira
Universidad de Porto, Porto, Portugal.
Temos assistido nos últimos anos a uma mudança no paradigma do tratamento oral da disfunção eréctil com IPDE-5. De facto, é hoje evidente a diferença na abordagem deste tipo de tratamento, quando comparado com a fase de lançamento do sildenafil em 1998. As necessidades dos doentes evoluem e a verdade é que hoje, ter uma erecção rígida capaz de permitir uma penetração sexual satisfatória não é suficiente para um apreciável número de homens com disfunção eréctil, bem como para as respectivas companheiras. A utilização “on demand” de todos os IPDE-5 é hoje o tratamento de 1ª linha da disfunção eréctil e com taxas de eficácia e segurança superiores a qualquer tipo de tratamento existente até à data. No entanto, e fruto da evolução das necessidades, a utilização crónica sustentada ou diária destes fármacos é hoje uma realidade, nomeadamente com o uso de IPDE-5 de longa duração de acção. A literatura reporta sucesso com tadalafil 10 e 20 mg diários em doentes que falharam o tratamento “on demand”. É um facto que a maior parte dos homens não têm sexo diário, mas… Não ser possível prever a ocasião, Padrão sexual que não permite “preparativos”, Homens que antecipam pelo menos 2 relações sexuais por semana, permitem equacionar a toma diária como factor independente da actividade sexual, sem planeamento. No entanto com uma janela de acção de 36h, é necessário UMA TOMA DIÁRIA? É verdade, mas… O paradigma dose/sexo “on demand” cria dificuldades e intensifica a atenção para a presença de um problema que induz vergonha. Além disso, 36 horas podem não satisfazer o patamar da resposta imediata para alguns homens, e ainda, para alguns homens, é necessária a dosagem de 20 mg x 4 por semana. Pelo seu perfil farmacocinético, o tadalafil é o fármaco mais estudado nesta forma de administração, nomeadamente na toma diária na dose de 5 mg. Estudos já efectuados de forma randomizada e controlados com placebo, atestam a eficácia e segurança de tadalafil 5mg diário como tratamento da disfunção eréctil quando assim for indicado pelo médico. A taxa de acontecimentos adversos é baixa, quiçá um pouco mais baixa do que na utilização “on demand” com doses de 10 e 20 mg. Também, a taxa de descontinuação devido a acontecimentos adversos é perfeitamente sobreponível aos esquemas “on demand” não ultrapassando os 2% na maioria das séries. Este esquema de administração pode então tornar-se uma opção altamente recomendada em situações de actividade sexual mais frequente, permanente ou ocasional, quando há uma grande necessidade de dissociar o acto sexual da toma do fármaco, quando é necessária uma resposta que obrigue a uma eficácia permanente sem quebras de“performance”e ainda em situações de não planear ou agendar o sexo, sentindo que controla a sua vida sexual, experimentando-a como normal. O paradigma dum tratamento sustentado assenta ainda na possibilidade ainda não totalmente demonstrada de que pode haver um efeito protector no sistema cardiovascular na presença da administração de IPDE-5. De facto, está já demonstrado que a exposição crónica a tadalafil melhora a função endotelial em homens com disfunção eréctil, podendo ser extrapolada uma condição de trata-mento em que a dose diária poderia permitir a melhoria da DE e da DE… (eréctil e endotelial) Recentes estudos de ciência básica e clínica demonstraram o “link” entre a disfunção eréctil e diversos factores de estilo de vida, nomeadamente o tabaco, obesidade, consumo de álcool e falta de actividade física. Desta forma, dado que a disfunção eréctil e as doenças cardiovasculares partilham uma associação epidemiológica e fisiopatológica comum, é crucial valorizar, prevenir e/ou tratar estes factores de vida desfavoráveis não apenas para adquirir e manter uma erecção rígida mas para manter uma função global endotelial normal. Neste contexto, a prevenção do aparecimento/agrava-mento da disfunção eréctil com o uso continuado de IP-DE-5 é hoje tema incontornável na discussão dos novos regimes de administração destes fármacos.
15.30-17.30
Comunicaciones: Disfunciones sexuales
Moderadores: Adriano Pimenta (Portugal), Luis Fiter Gómez (España)
Resúmenes en pág. 55
17.30- 18.15
Síndrome de Déficit de Testosterona
Moderador: Ander Astobieta (España)
MANEJO DEL SDTJ.M. Martínez Jabaloyas
Hospital Clínico Universitario, Valencia, España.
El síndrome de déficit de testosterona es en la actualidad la denominación más correcta de un cuadro clínico también conocido como hipogonadismo de inicio tardío, síndrome de ADAM o PADAM o andropausia. El origen del mismo es la existencia de niveles plasmáticos de testosterona por debajo de la normalidad junto con la aparición de sintomatología secundaria al déficit hormonal. El diagnóstico y la indicación terapéutica precisan de la existencia de sintomatología clínica (síntomas secundarios al déficit androgénico) asociada a una alteración bioquímica (niveles bajos de testostesterona plasmática). Aunque el screening poblacional no está contemplado, especial atención hay que tener hacia determinadas poblaciones de riesgo como son los varones con disfunción eréctil y varones con diabetes mellitus tipo II y/o síndrome metabólico. Una vez establecido el diagnóstico el tratamiento consiste en restaurar los niveles plasmáticos de testosterona en el rango de normalidad. En los últimos años nuevas formas galénicas de testosterona que permiten una fácil administración han sido comercializadas y básicamente se basan en las aplicaciones tópicas diarias de gel de testostosterona y formas “depot” de administración intramuscular. Cada una de estas formas de tratamiento tiene unas ventajas e inconvenientes y la elección de una u otra se realizará principalmente en base a las preferencias del paciente y a la adecuada reposición de los niveles de testosterona. El tratamiento es bien tolerado. Los principales efectos secundarios son: policitemia, aumento de peso, edemas, ginecomastia y problemas de sueño. El seguimiento de los pacientes debe establecerse en base a controles clínicos y analíticos con la finalidad de verificar la eficacia del tratamiento, detectar precozmente los posibles efectos secundarios y ajustar correctamente las dosis. Los controles deben de realizarse cada 3 meses el primer año y después anualmente. Los análisis deben incluir medidas de hemoglobina, PSA y niveles de testosterona.
TESTOSTERONA Y PRÓSTATA. LO QUE EL ANDRÓLOGO DEBE SABERL. Rodríguez Vela
Hospital Universitario Miguel Servet, Zaragoza, España.
En 1941 Huggins y Hodges publicaron la dependencia androgénica del cáncer de próstata (CaP). Durante años ha persistido la creencia errónea de que niveles altos de testosterona (T) o un tratamiento con T podría favorecer el desarrollo de CaP.
Múltiples estudios epidemiológicos no han encontrado una asociación significativa entre los niveles de T y el riesgo de CaP. Un magnífico meta-análisis del National Cancer Institute de USA ha mostrado que no existe una asociación entre la concentración de hormonas sexuales y el riesgo de CaP. Es decir, no existe ninguna evidencia científica de que la T incremente el riesgo de CaP. Por el contrario, se ha observado mayor prevalencia de CaP cuando los niveles de T son bajos. Además, múltiples trabajos muestran una correlación inversa entre los niveles de T y la malignidad del CaP. Así, una T baja se asocia a CaP más agresivo y a un peor pronóstico. La incidencia de CaP en varones que reciben tratamiento con T es del 1%, comparable al porcentaje observado en estudios generales de detección de CaP. Antes de iniciar un tratamiento con T es obligatorio descartar un CaP mediante la realización de PSA y tacto rectal. Un PSA > 4 y/o un tacto rectal sospechoso aconsejan la realización de biopsia prostática. También debe valorarse la clínica del tracto urinario inferior previa a un tratamiento con T. El primer año deben realizarse controles trimestrales mediante: PSA, tacto rectal e IPSS. Tras el primer año, los controles pueden ser anuales.No existe unanimidad sobre cuando indicar biopsia prostática en varones tratados con T. La opinión mayoritaria es que el manejo e indicaciones de biopsia en estos pacientes debe ser similar a los varones que no reciben T. No obstante, debemos recordar que en varones con T baja la prevalencia de CaP es mayor, a pesar de un PSA normal. En pacientes con hipogonadismo, la T puede producir un ligero aumento del PSA (0.40 ng/dl) y del volumen prostático, principalmente en los primeros meses. No obstante, el tratamiento con T no aumenta significativa-mente los síntomas del tracto urinario inferior. En resumen, el tratamiento con T no produce un aumento de los síntomas atribuidos a la HBP y no existe ninguna evidencia científica de que la T incremente el riesgo de CaP.
Resúmenes ComunicacionesMEdICINA SEXUAL. PRESENTACIONES ORALESO01.- LA GRAVEdAd DE LA DISFUNCIÓN ERÉCTIL EN PACIENTES CON dIABETES MELLITUS TIPO 2 SE ASOCIA CON INdICAdORES DE INFLAMACIÓN CRÓNICA DE BAJO GRAdO Y ACTIVACIÓN ENdOTELIALM.J. Araña Rosaínz1, R. Fragas Valdés2, M. Estevez Baez1,
C.T. García1, N. Orlandi Gonzalez1, L. Castelo1 y M. Ojeda1
1Instituto Nacional de Endocrinologia, La Habana, Cuba.2Hospital “Cmdte. Manuel Fajardo”, La Habana, Cuba.
Introducción: La inflamación y la disfunción endotelial involucradas en la fisiopatología de la diabetes mellitus tipo 2 (DM2), pudieran contribuir con trastornos neurogénicos y vasculares que condicionan la disfunción eréctil (DE). El síndrome metabólico (SM) también se relaciona con la inflamación crónica de bajo grado, y se asocia con hipogonadismo en pacientes con DM2 y DE. Objetivos: Evaluar la relación entre gravedad de la DE en pacientes con DM2 y las concentraciones circulantes de IL-6 y moléculas de adhesión. Determinar la asociación entre estos marcadores, el SM y el hipogonadismo. Materiales y métodos: Se incluyeron 156 pacientes con DM-2; de ellos 132 con DE sintomática. Se evaluaron variables hormonales y bioquímicas, y concentración sérica de IL-6, E-selectina e ICAM-1 solubles. La gravedad de la DE se determinó según IIFE. El SM se definió según criterio OMS, y el hipogonadismo por concentración de testosterona total <10,4nmol/L. Resultados: Las concentraciones de IL-6 y moléculas de adhesión se correlacionaron con la gravedad de la DE (IL-6: r = 0,33, p = 0,017; E-selectina: r = 0,71, p = 0,005; ICAM-1: r = .413; p = 0,028). El SM (2 = 4.94, p = 0,026) y el hipogonadismo (2 = 5.4, p = 0,02) se asociaron con la DE en pacientes con DM-2 de < 5 años de evolución. Los pacientes con DE presentaron con mayor frecuencia polineuropatía diabética, y el incremento de IL-6 y E-selectina se relacionó con prolongación de la velocidad de conducción del nervio dorsal del pene (p = 0,022). Conclusiones: En pacientes con DM2 y DE moderada a grave se encontraron incrementos correlativos de marcadores de inflamación y disfunción endotelial, lo que indica que una respuesta inflamatoria crónica de bajo grado subyacente pudiera perpetuar trastornos hormonales y metabólicos asociados con la DE en pacientes con DM2.
Estudio financiado por BECA SLAMS-2005
O02.- ESTUDIO DE EFICACIA Y PREFERENCIA DE LOS PACIENTES CON DISFUNCIÓN ERÉCTIL GRAVE DESPUÉS DE TOMAR LOS TRES INHIBIDORES DE LA PDE-5J. Rodríguez Tolra, J.M. Cuadrado Campaña, J. Muñoz Rodríguez, V. Martínez y E. Franca Miranda
Hospital Universitari de Bellvitge, Barcelona, España.
Objetivo: Evaluar la eficacia de sildenafilo 100 mg, vardenafilo 20 mg. y tadalafilo 20 mg. en el tratamiento de la disfunción eréctil grave. Evaluar así mismo la preferencia de los pacientes después de haber tomado los tres fármacos. Material y métodos: Los pacientes tomaron de forma secuencial sildenafilo 100 mg, vardeafilo 20 mg y tadalafiolo 20 mg al menos 4 veces cada uno durante 30-45 días con un periodo de lavado entre un fármaco y otro de 7 días. En total, se incluyo a 151 pacientes para obtener una muestra válida de 108 (18 por cada grupo de aleatorización, seis grupos en total). Los pacientes incluidos tenían disfunción eréctil grave. Resultados: Las puntuaciones del IIFE mejoraron con respecto a las basales y las mejorias fueron estadístivamente significativas en todos los casos (p < 0,0001). Cuando se compararon las puntuaciones del IIFE, EDITS versión paciente y versión pareja y SEP mediante el test no paramétrico para medidas relacionadas de Friedman se observaron diferencias estadisticamente significativas en todos ellos menos en SEP-2 y SEP-3. Cuando se compararon entre ellos mediante el test de Wilcoxon encontramos diferencias estadísticamente significativas en el IIFE entre tadalafilo y sildenafilo (p = 0,003) y entre tadalafilo y vardenafilo (p = 0,001). También las encontramos en el EDITS versión pareja entre tadalafilo y sildenafilo (p =0,013), en todos los otros casos excepto en el SEP-2 y SEP-3 las diferéncias entre tadalafilo y los otros dos fármacos festubo muy cerca de la significáncia.No hubo ninguna diferéncia entre sildenafilo y vardenafilo.Cuando se evaluó la preferencia, 20 eligieron sildenafilo (18,5%) 19 vardenafilo (17,8%), 43 tadalafilo (39,8%) y 22 no eligieron ninguno por falta de eficacia (24,05%). Conclusiones: Las diferencias estadísticamente significativas observadas cuando se compararon los diferentes cuestionarios utilizados llevan a creer que a parte de la preferencia subjetiva de los pacientes per se, su preferencia se basa también en la respuesta superior a un fármaco en comparación con los otros.
O03.- CAMBIOS DEL PERFIL LIPÍdICO TRAS TRATAMIENTO A LARGO PLAZO CON TESTOSTERONA EN TRANSEXUALES MASCULINOSA. Becerra, M.J. Lucio, J.M. Rodríguez-Molina y J.M. N. Asenjo
Unidad de Trastornos de Identidad de Género, Sº Endocrinología, Hospital Ramón Y Cajal, Madrid, Universidad de Alcalá, Madrid, España.
Objetivos: Analizar los cambios del perfil lipídico tras tratamiento a largo plazo con testosterona en transexuales masculinos (de mujer a hombre). Material y métodos: Determinamos los valores plasmáticos de colesterol total (CT), LDL-colesterol, HDLcolesterol, triglicéridos, apolipoproteína A-I (ApoA-I), apolipoproteína B (ApoB), lipoproteína (a) [Lp(a)], 17? estradiol (E2), testosterona total (Tt), SHBG, delta 4-androstenediona, dehidroepiandrosterona sulfato, FSH y LH, antes y después de 3 años de tratamiento con testosterona en 21 transexuales masculinos, de edad 28,8 ± 7,9 años: 13 tratados con gel de testosterona (50 mg/día) y 8 tratados con undecanoato de testosterona intramuscular cada 3 meses. Resultados: Antes del tratamiento los valores de LDL-co-lesterol correlacionaron negativamente con los de SHBG (r = -0,759; P = 0,002), y los de HDL-colesterol positivamente con los de E2 (r = 0,503; P = 0,047). Tras 3 años de tratamiento se incrementaron significativamente los valores de CT (5,8%, 9,5 mg/dL, P = 0,031) y de LDL-co-lesterol (16,4%, 14,7 mg/dL, P = 0,027), y descendieron los de HDL-colesterol (8,8%, 4,7 mg/dl, P = 0,002) y en los de ApoA-I (13,6%, 22,3 mg/dL, P = 0,001). Conclusión: El tratamiento con testosterona a largo plazo en transexuales masculinos produce cambios desfavorables del perfil lipídico incrementando el riesgo cardiovascular, que podría sugerir tratamiento con estatinas en estos pacientes.
O04.- ¿LOS INHIBIDORES DE LA FOSFOdIESTERAS 5 CAMBIARON LAS INdICACIONES DE LA COLOCACIÓN DE PRÓTESIS PENEANA?J.R. Cortes Gonzalez, J.A. Arratia Maqueo y S. Glina
Instituto H. Ellis Sao Paulo, Brazil.
Objetivo: Evaluar las indicaciones para la colocación de prótesis de pene en el tratamiento de la disfunción eréctil (DE) posterior al lanzamiento del sildenafilo. Pacientes y métodos: Se indico la colocación de prótesis de pene en 144 pacientes entre 1992 y el 2007 en nuestra institución; 83 (55,6%) aceptaron el procedimiento, 55 (38,2%) lo rechazaron y 6 (4,2%) aceptaron pero eventualmente no fueron operados. De manera primaria fueron intervenidos 67 pacientes, el resto fueron casos referidos con complicaciones y/o insatisfacción del procedimiento que fue realizado en algún otro centro. Treinta y dos pacientes fueron operados antes de la introducción del sildenafilo (BS) y 35 después (AS). Resultados: En el grupo BS la etiología mas frecuente fue la enfermedad vascular, con 11 (34%) vs 2 (6%) del grupo AS. La etiología más frecuente en el grupo AS fue la cirugía radical pélvica (prostatectomia radical, sigmoidectomia, etc.) con 17 (49%) vs ninguno en el grupo BS. No hubo diferencias significativas en la frecuencia de complicaciones. En los pacientes con prótesis maleables e inflables, 36 (86%) y 17 (85%) respectivamente, se mostraron satisfechos. Conclusiones: Posterior a la introducción de la terapia oral en la DE han habido algunos cambios en la etiología de la DE refractaria; La DE posterior a la prostatectomia radical está ganando espacio como la razón principal para la colocación de prótesis peneana.
O05.- dIFERENTES FORMULACIONES DE TESTOSTERONA COMO TRATAMIENTO A LARGO PLAZO EN TRANSEXUALES MASCULINOSA. Becerra, M.J. Lucio, N. Asenjo y J.M. Rodríguez-Molina
Unidad de Trastornos de Identidad de Género, Sº Endocrinología, Hospital Ramón y Cajal, Madrid, Universidad de Alcalá, Madrid, España.
Objetivos: Analizar las diferencias a largo plazo entre dos formulaciones de testosterona en transexuales masculinos (de mujer a hombre).
Material y métodos: Investigamos retrospectivamente los cambios en los valores plasmáticos de testosterona total (Tt), 17? estradiol (E2), FSH y LH a los 18 meses en 21 transexuales masculinos tratados con dos diferentes formulaciones de testosterona: 13 tratados con gel de testosterona (50 mg/día) y 8 con undecanoato de testosterona intramuscular cada 3 meses. Resultados: Los valores plasmáticos de Tt incrementaron significativamente 12,98 veces en el primer grupo y 12,55 veces en el segundo (desde 64,2 a 832,7 ng/ dL, y desde 43,6 a 547,7 ng/dL, respectivamente; sin diferencias significativas entre ambos grupos). Pero los valores de FSH y LH incrementaron en ambos grupos en distinta proporción: 4,6 y 2 veces en el primer grupo (desde 4,5 a 20,5 UI/L, y desde 7,3 a 14,3 UI/L, respectivamente) y 2,5 y 1,5 veces en el segundo (desde 5,9 a 14,5 UI/L, y desde 4,1 a 6,1 UI/L, respectivamente). Conclusión: Los valores de Tt plasmática conseguidos a largo plazo no difieren entre ambos tipos de tratamiento, pero el undecanoato de testosterona intramuscular cada 3 meses es más fisiológico que el gel de testosterona por la mayor inhibición de FSH y LH, preservando el eje hipotálamo-hipófisis-gonadal.
O06.- PREVALENCIA DE LA dISFUNCION SEXUAL FEMENINA. ESTUDIO EN 350 MUJERES CON EL CUESTIONARIO DE FUNCION SEXUAL DE LA MUJER (FSM)N. Cruz Navarro y M. Dorado
Clínica GINEMED, Sevilla, España.
Objetivos: Conocer la prevalencia de la disfunción sexual femenina (DSF) en nuestro medio y la utilidad del FSM. Métodos: FSM es un test de Función Sexual Femenina de 14 preguntas, único validado en castellano. Por muestreo consecutivo cumplimentaron el cuestionario 350 mujeres en un consultorio ginecológico y policlínico. Participaron, anónima y voluntariamente, tanto pacientes (diferentes especialidades) como acompañantes sanas (78%). Análisis estadístico con software SPSS-v.17. Resultados: La edad media fue 33,59 años (R: 19–61). 82% con pareja estable (10,5 años de media). 88% tuvo relaciones sexuales en las últimas 4 semanas (58% más de 5 veces/semana) y fueron válidas para considerar sus respuestas al FSM. El 30% tenía alguna disfunción sexual: 13,3% deseo sexual hipoactivo (si bien 30,5% casi nunca tenía fantasías y 15,6% casi nunca pensamientos sexuales). 1,5% tenía trastornos de excitación y 7,2% de lubricación. 4% tenía trastornos del orgasmo (80% lo alcanzaba a menudo o casi siempre). 24,5% experimentaba dolor durante relaciones (6,5% a menudo o siempre y 18% a veces). La posibilidad de tener relaciones despertaba miedo o ansiedad al 28%. estaban satisfechas con su vida sexual el 70%, 15% insatisfechas y 15% ni una cosa ni otra. No hallamos correlaciones significativas de DSF con antecedentes clínicos, partos, cirugía, fármacos, tabaco, pareja, etc. Comentarios-conclusiones: Hay alta tasa de DSF en nuestro medio, con baja sensación de insatisfacción. Dolor y Ansiedad anticipatoria son los trastornos más prevalentes, seguido del deseo hipoactivo (relativamente menor que otras series). El FSM es útil, aunque debe complementarse con la historia clínica.
O07.- TRATANdO LA DISFUNCIÓN ERÉCTIL: EFECTIVIdAd DE LA TOMA A DEMANdA DE INHIBIDORES 5PDE VERSUS PAUTA SEMANALL. Guirao Sánchez1, L. García-Giralda Ruiz2, I. Casas Aranda2, J.V. Alfaro González3, G. Antonio Sánchez Pérez4, F.J. García-Giralda Ruiz5 y M.T. Izquierdo Ros2
1Aids- Ap,2CS Murcia-Centro,3CS Archena, 4CS Cehegin,5Consultorio Simón García
Objetivo: Valorar la efectividad del tratamiento de la disfunción eréctil con tadalafilo tomado a demanda respecto a la pauta semanal. Material y método: Estudio naturalístico, de cohortes prospectivo quasi-experimental, y multicéntrico, para analizar la disfunción eréctil en Atención Primaria utilizando el índice internacional de función eréctil (IIEF), el cuestionario validado para la disfunción eréctil LISAT-8 de Fulg-Meyer de calidad de vida, y escala visual analógica (EVA) de preferencia de tratamiento. Los pacientes del grupo “a demanda” han sido tratados con 20 mg tadalafilo a demanda, y los pacientes del grupo “pauta semanal” han tomado 20 mg de tadalafilo todos los martes y viernes durante el periodo de estudio establecido en 12 semanas. Resultados: Se analizan los datos referentes a 106 pacientes. El tiempo medio de evolución de la DE en los pacientes del grupo a demanda fue de 25,8 meses, similar al del grupo pauta semanal de 27,1 meses. En el grupo “a demanda” se observaron diferencias del IIEF (d = 15.81; t = 20.830; p < 0,001). También se observaron diferencias significativas de mayor intensidad en el grupo “pauta semanal” (d = 19.30; t = 14.068; p < 0,001). Se observaron diferencias en el grado de disfunción eréctil del grupo “a demanda” utilizando el test no paramétrico de Wilcoxon para muestras relacionadas. (Z = -3.957; p < 0,001). Así mismo se observaron diferencias significativas de mayor intensidad en el grupo “pauta semanal” (Z = -7.690; p < 0,001). Hubo diferencias en el incremento medio de todos los ítems del LISAT-8 en ambos grupos, aunque con mayor intensidad en el grupo “pauta semanal”. Respecto a la EVA de satisfacción con el tratamiento, se observaron diferencias estadísticamente significativas tanto para los pacientes como sus parejas a favor del tratamiento pautado semanal. Conclusiones: El estudio nos muestra que tanto la terapia a demanda como la pauta semanal son eficaces en el tratamiento de la disfunción eréctil, pero la mejora en la función sexual, en la calidad de vida y el la satisfacción con el tratamiento se manifiestan en mayor medida con la pauta semanal debido, básicamente a la actuación sobre factores psico-sexuales que desligan el tratamiento con la relación sexual y consigue que tanto el paciente como su pareja vivan su sexualidad con normalidad.
O08.- EVALUACIÓN DE LA FUNCIÓN ERÉCTIL POSTERIOR AL TRATAMIENTO CON TRANSPLANTE DE CÉLULAS MAdRE HEMATOPOYÉTICAS EN PACIENTES CON ISQUEMIA DE EXTREMIdADES INFERIORES Y/O NEUROPATÍA dIABÉTICAJ.A. Arratia Maqueo, J.R. Cortes González, R. Garza Cortes y L.S. Gómez Guerra
Departamento de Urología Hospital Universitario “Dr. José E. González” UANL Monterrey. México.
Objetivo: Evaluar la función eréctil posterior a trasplante de células madre hematopoyéticas con el índice internacional de la función eréctil (IIFE-15). Material y métodos: Cien pacientes fueron tratados en el ensayo clínico con trasplante de células madre hematopoyéticas debido a isquemia de extremidades inferiores y/o neuropatía diabética en nuestro hospital. Dieciséis de esos pacientes (hombres) aceptaron participar en nuestra evaluación. La versión validada en español del IIFE-15 les fue entregada. La edad promedio fue 55 años con mediana de 11 meses entre el tratamiento y el cuestionario. Los 16 pacientes tenían diagnostico de DM 2 y recibieron IM (gemelos) mínimo 2 millones de células CD34+/kg (única dosis). Se les proporciono el IIFE-15 2 veces denominándoseles Q1 y Q2. Q1 para evaluar síntomas presentados previos al tratamiento y Q2 síntomas actuales. Cualquier cambio en la puntuación previa fue definido como respuesta (+ó-). Las diferencias fueron evaluadas con el test de Wilcoxon. Resultados: El 69% refirió algún grado de DE previo al tratamiento de los cuales 82% refirió mejoría, media 18,91 vs 24,45, (p = <0,02) y Se observaron cambios estadísticamente significativos en todos los rubros abarcados por el IIFE-15, puntuación final 49,25 vs 57,5, pre y posterior al tratamiento respectivamente (p = < 0,02). Conclusiones: A pesar de las dificultades técnicas en el diseño de este estudio podemos asumir que los pacientes perciben una mejoría en los rubros de la satisfacción sexual posterior a este tipo de tratamiento. Sin embargo deberán realizarse ensayos clínicos para valorar si realmente existe un efecto positivo en la función eréctil.
O09.- EL TRATAMIENTO CON METFORMINA MEJORA LA FUNCIÓN ERÉCTIL EN PACIENTES NO dIABÉTICOS CON INSULINORESISTENCIA (IR) Y DISFUNCIÓN ERÉCTIL (DE)G. Rey Valzacchi1, P. Knoblovits2, P. Costanzo2, L. Finger1, O. Layas1, G. Gueglio2 y L. Litwak2
1Servicio de Urología, Hospital Italiano de Buenos Aires, Argentina. 2Servicio de Endocrinología, Hospital Italiano de Buenos Aires, Argentina.
El fenómeno de la erección depende la liberación de óxido nítrico (ON) endotelial. La IR produce disfunción endotelial y determina una menor síntesis y liberación de ON. El tratamiento con metformina (droga insulina sensibilizadora) mejora la función eréctil en ratones. Objetivo: Evaluar el efecto del tratamiento con metformina sobre la función eréctil en pacientes con DE e IR. Material y métodos: Se incluyeron 30 pacientes con DE con pobre respuesta al sildenafil. Criterios de exclusión: DE de causa farmacológica, anatómica o endocrina, diabetes mellitus tipo 2, antecedente de cirugía prostática ó enfermedad crónica severa. La función eréctil se evaluó con el cuestionario International Index of Erectile Function 5 (IIEF-5). Se midió IR por HOMA (IR = HOMA > 3). Los pacientes fueron randomizados en 2 grupos: grupo M (n = 17) recibió sildenafil a demanda más metformina 1700 mg/día y grupo P (n = 13) recibió sildenfil a demanda más placebo de metformina. Se evaluó: peso (kg), talla (m), índice de masa corporal (IMC) (peso/talla2), perímetro de cintura, laboratorio (insulina, glucosa y HOMA), eventos adversos, adherencia al tratamiento y score IIEF-5 basal, al mes 2 y mes 4. Resultados: En el grupo M se observó un aumento significativo en el score IIEF-5 (basal: 14,3 ± 3,9, mes 2: 17,0 ± 6,0, p = 0,01, mes 4: 19.8 ± 3.8, p = 0,005) y una disminución significativa en HOMA (basal: 5,5 ± 2,4, mes 2: 3.9 ± 1,6, p = 0,01, mes 4: 4,5 ± 1,9, p = 0,04) IMC (basal: 28,2 ± 3,8, mes 2: 27,7 ± 3.3, p = 0,01, mes 4: 26,9 ± 3,3 kg/m2, p = 0,03) y perímetro de cintura (basal: 103,5 ± 10,4, mes 2: 101,3 ± 9,8, p = 0,003, mes 4: 98,9 ± 9,0 cm, p = 0,02) tanto en mes 2 como en mes 4. No se observaron cambios en estos parámetros en los pacientes del grupo P que recibieron placebo de metformina (IIEF-5 basal: 15,2 ± 3,4, mes 2: 14,8 ± 5.2, mes
4: 15.8 ± 5.6; HOMA basal: 6.3 ± 3.5, mes 2: 4.0 ± 1,7, mes 4: 6.7 ± 4.0; IMC basal: 28.7 ± 2,1, mes 2: 27,7 ± 2,2, mes 4: 27,4 ± 2,1 kg/m2; perímetro de cintura ba-sal: 107,5 ± 7,0, mes 2: 106,8 ± 8,3, mes 4: 106,2 ± 7,7 cm). Los pacientes del grupo M tuvieron más eventos adversos que los pacientes del grupo P: 61,5% vs 7,7%, p = 0,03, respectivamente. Los eventos adversos fueron leves, principalmente gastrointestinales y no determinaron la suspensión del tratamiento. Conclusión: El tratamiento con metformina en pacientes con DE y pobre respuesta a sildenafil disminuye la IR y mejora la función eréctil.
O10.- EVALUACIÓN CLÍNICA Y ANALÍTICA DEL HIPOGONAdISMO DE INICIO TARdÍO EN VARONES DE ENTRE 45-75 AÑOS QUE ACUDEN POR DISFUNCIÓN ERÉCTIL (DE)J.L. Arrondo Arrondo, L. Labairu Huerta, O. Gorría Cardesa, A. Teyrouz, J. Iriarte Aristu, A. Solchaga Martínez y J. Aldave Villanueva
Unidad de Andrología (Servicio Urología), Hospital de Navarra, Pamplona, España.
Objetivos: Estudiar el HIT en los varones con DE. Determinar la presencia del HIT en esta subpoblación, la sensibilidad del cuestionario AMSS, la correlación con las comorbilidades y analizar los pacientes sometidos a terapia de sustitución. Métodos: Se registran de manera consecutiva los datos clínicos y analíticos de 384 pacientes entre 45 y 75 años que acuden por primera vez a la consulta de Andrología por disfunción eréctil. Se realizó historia clínica, valoración analítica con hormonas y el cuestionario AMSS. Resultados: La prevalencia de HIT en esta subpoblación fue del 34,5% y sólo el 28% de ellos fue sometido a terapia de sustitución con testosterona (TST) El 51,2% de los pacientes tenía una clínica compatible (cuestionario AMSS positivo) y una analítica normal. El cuestionario AMSS tiene un VPP de hipogonadismo analítico del 40,2% y un VPN del 63,6%. Hay una asociación entre el HIT y otras variables como el deseo sexual, la obesidad, la edad y el síndrome metabólico. La T total normal tiene un VPN del 81,3% y un VPP del 91,4% de hipogonadismo analítico. El 32,9% de los pacientes con testosterona libre baja tenían una testosterona total normal. Conclusiones: Resulta evidente la relación de la DE con el HIT y el porcentaje apreciable de hipogonadismos no diagnosticados y, por diversas razones, no tratados. Determinar la T total no es suficiente para el diagnóstico definitivo de hipogonadismo analítico, siendo necesario el cálculo de la T libre. El cuestionario AMSS es muy sensible y poco específico en esta subpoblación.
O11.- CONOCIMIENTO SOBRE EL DECLINAR DE LA FUNCIÓN TESTICULAR EN HOMBRES MAYORESG. Monteagudo Peña, I. Sánchez Rosales, K. Rodríguez Martínez y R. Fragas Valdés
Instituto Nacional de Endocrinología, La Habana, Cuba.
Objetivo: Determinar nivel de conocimiento, en población y proveedores de salud, sobre el síndrome de declinación de la función testicular en hombres mayores. Métodos: Estudio descriptivo transversal, en 452 personas de población general y 109 médicos que atienden personas mayores. Se aplicaron dos cuestionarios autoadministrados (uno para población y otro para médicos). Para el análisis se utilizaron frecuencias y proporciones.
Resultados: La muestra poblacional incluyó 250 hombres y 202 mujeres, edad 20-78 años. El 62,38% respondió que sí existe el fenómeno en el hombre; las mujeres lo reconocen más (70,29 vs 56,0%); una proporción importante de los hombres no reconocen el síndrome o piensan que ocurre a edades superiores a la suya; las mujeres con pareja mayor de 40 años respondieron sí más frecuentemente (83,84%). De los médicos 45.8% eran hombres y 53,21% mujeres, edad 28-76 años, 62 Endocrinólogos, 33 Clínicos/geriatras y 13 urólogos. Sólo el 9,17% habían oído hablar de todos los términos que se usan para referirse al síndrome muchas veces, 72,48% únicamente de Andropausia y/o Climaterio masculino, pero nunca del resto y 18,34% poco o nada de todos, 39,47% no sabían que todos los términos se referían a lo mismo y 27,52% dieron definiciones incorrectas. Conclusiones: Los participantes, mayoritariamente las mujeres y sobre todo si tienen pareja en edad expuesta a padecerlo, reconocen que en el hombre ocurren cambios equivalentes al climaterio femenino. Los hombres de mediana edad comúnmente no se reconocen afectados en lo personal. El conocimiento del síndrome entre médicos es aún insuficiente.
O12.- EVALUACIÓN DE LA SATISFACCIÓN SEXUAL MASCULINA POSTERIOR A LA VASECTOMÍAJ.A. Arratia Maqueo, J.R. Cortes González, J.D. Gutiérrez García, R. Garza Cortes y L.S. Gómez Guerra
Dep. Urología, H. Universitario Dr. José E. González, UANL Monterrey, México.
Objetivo: Evaluar la percepción de la satisfacción sexual masculina posterior a la vasectomía usando el índice internacional para la función eréctil (IIFE-15). Material y métodos: Se incluyeron 29 pacientes con paternidad satisfecha cuya vasectomía en nuestro servicio fue entre noviembre 2006 y julio 2008. El promedio de edad fue 38 años y de 3 hijos al momento del procedimiento. Se les proporcionó la versión validada en español del IIFE-15 que se denomino Q1 antes del procedimiento. Posterior al seguimiento normal se les cito 12 semanas después y se les proporciono nuevamente el IIFE-15 (Q2). Se evaluaron las diferencias entre las puntuación total y de los rubros (deseo sexual, satisfacción sexual, etc.). Las diferencias entre Q1 y Q2 fueron comparadas con el test de Wilcoxon. Resultados: No se observaron complicaciones después del procedimiento. Dos pacientes presentaban disfunción eréctil leve y mejoraron su puntuación. La media de la puntuación total del IIEF-15 fue de 67,07 ± 5,25 vs 67,83 ± 5,71 antes y después respectivamente (p = <0,05). El 38% mejoro, 48% obtuvo la misma puntuación y 14% empeoraron. Ninguno de los rubros tuvo cambios estadísticamente significativos salvo el del orgasmo, media de 9.03 ± 0,82 vs 9.36 ± 0,82 en Q1 y Q2 respectivamente (p = < 0,005). De estos 28% mejoraron, 72% tuvo la misma puntación y ninguno empeoro.
Conclusiones: Este estudio muestra que a pesar de que en la mayoría de los pacientes no se observo cambios en la satisfacción sexual posterior a la vasectomía pero, si los hay, generalmente son positivos particularmente en el rubro del orgasmo.
O13.- ACCESO ÚNICO SUPRAPÚBICO, EN EL VARICOCELE BILATERALR. Fragas Valdés, D. Hernández Silverio, A. Chou Rodríguez, B. Amador Sandoval, Y. Ares Valdés, F.J. Alonso Domínguez y J.C. Morales Concepción
Sociedad Cubana de Andrología y Medicina Reproductiva, Cuba.
Objetivo: Presentar el Acceso Único Suprapúbico (AUS), para el tratamiento quirúrgico del varicocele bilateral. Determinar su eficacia y seguridad, señalando sus complicaciones, principales ventajas y resultados de la recuperación de la fertilidad. Material y método: Entre 1998 - 2002, fueron operados por esta técnica 400 pacientes con varicocele bilateral e infertilidad, en el Servicio de Urología del Hospital Universitario “Manuel Fajardo”. Descripción e ilustración de la técnica con anestesia local: Se infiltra piel y Tejido Celular Subcutáneo (TCS), más bloqueo del cordón espermático bilateral con lidocaina + Bupivacaina. Incisión transversal suprapúbica de 1,5 cm, de piel y TCS, se accede al cordón espermático izquierdo, se fija con pinza de Allis, se abre el cremáster, separamos el deferente, se realiza doble ligadura a la vena espermática con catgut simple, resección parcial de la misma. Se procede de igual forma del lado contralateral. Cierre por planos. Resultados: En la mitad de los casos, usamos anestesia local. Complicaciones: epididimitis en 40 pacientes (10%), hidrocele en 24 (6%), 2 presentaron hematoma de la herida (0,5%). Sin complicaciones 360 pacientes (90%). A los 12 meses, 292 pacientes (73%), habían logrado normalizar el espermiograma y embarazar 208 pacientes (52%). Conclusiones: El Acceso Único Suprapúbico es una buena técnica para la resolución del varicocele bilateral, que ofrece ventajas (rápida, sencilla, curva de aprendizaje corta, puede ser realizada con anestesia local, mejora la calidad del espermiograma y la fertilidad). La epididimitis y el hidrocele pudieran evitarse usando magnificación.
O14.- PROPÓLEOS, INMUNOLOGÍA Y ENFERMEdAd DE PEYRONIEM. Lemourt Oliva1, R. Bordonado Ramírez2, J.L. Santana Gòmez3, L. Valdés Abdull2, R.J. Fariñas4, M. Rodríguez Acosta5 y R. Suárez Martínez7
1Clínica Central Cira Garcìa.2H. C.Q: Freyre Andrade.3Instituto Oncologìa.4H. CQ: Freyre Andrade. 5H. Naval Luis Díaz Soto. 6H. Calixto Garcìa.
Introducción: En varias investigaciones anteriores publicadas hemos demostrado, mejoría clínica de la enfermedad con Propòleo. De las propiedades del Propòleo la inmunoestabilizadora es la que hipotéticamente le corresponde los efectos.Analizamos esta correlación en este trabajo. Objetivos: Conocer la correlación de la Enf. de P., el propòleo, la inmunologìa y mejoría clínica. Material y método: Estudio prospectivo, pareado, ensayo clinico, se estudian 30 pacientes. 900 mgs de pro-poleo diario durante 6 meses. Variables estudiadas: edad, raza, dirección curvatura, dolor, medición pre y post tto de: medida física placa, medida ecográfica, ángulo de curvatura, dosificaciones de IgA, IgG, IGm, C3, C4, FR, PCR, Pruebas cutáneas. Resultados: Edad no predominio significativo, raza 51,4 blancos, curvatura predominantemente arriba, con dolor 53,3%, medición física placa: media pre tto (1.9,1.3,1.3 cms.) post tto. (1.5,1.1,1.1 cms.), med. ecográfica media: pre tto. (12.6,7.8,11.4 mms.) post. Tto (11.7,7.5,5,1 mms.) Pruebas humorales inmunológicas: C3 bajo en mayoría de pacientes C4 rango normal, aumento post tto, Gg, IGm, IGa rangos normales aumentaron post tto. Inmunidad Celular: 18 pacientes inmunoderpimidos al inicio, 2 moderadamente deprimidos y 10 pacientes normales (33.3%) post tto 1 solo paciente inmunodeprimido. Conclusiones: 1) Existe relación de inmunología deprimida en pacientes afectos de Enf. de P. 2) La mejoría clínica de estos pacientes con Propòleos se asocia a mejoría inmunológica 3) Con tratamiento Propòleos mejora el ángulo de curvatura del pene, la placa disminuye su tamaño y mejora su estado inmunológico deficiente
O15.-ALTERACIONES DE LA ESFERA SEXUAL EN PACIENTES SOMETIdOS A BRAQUITERAPIA DE BAJA TASA POR CÁNCER DE PRÓSTATA VALORAdAS MEdIANTE IIEFF. Díaz Ramírez, P. Morales, D. Hernández, E. Vivas, E. Emmanuel, O. Barnoiu y V. Baena
H.R.Carlos Haya. Hospital Civil, Málaga, España.
Objetivos: Evaluar las alteraciones de la función sexual en pacientes sometidos a braquiterapia de baja tasa (BT) por cáncer de próstata localizado mediante cuestionario específico validado (IIEF), conocer su incidencia y repercusión sobre la calidad de vida. Métodos: Se incluyen 256 pacientes con cáncer de próstata localizado tratados entre Julio de 2002 y Julio de 2008 mediante implantes de semillas de I125. La función sexual se valora mediante el cuestionario IIEF antes del tratamiento, cada 3 meses durante 2 años y cada 6 meses en los siguientes años. Seguimiento: 2-72 meses, media: 40 meses. Resultados: 172/256 (67,19%) tenían función eréctil normal antes de la BT. 84/256 (32,81%) tenían disfunción eréctil (D.E.) antes de la BT. 39 (22,7%) desarrollaron D.E. tras BT. 133 (51,96%) tenían erecciones normales tras BT y 27% sufrieron D.E. pasajera tras BT. Con menor incidencia se producen alteraciones de la eyaculación, libido y grado de satisfacción. Comentarios: Se produce un deterioro de la función sexual tras BT siendo estadísticamente significativa los dos primeros años tras el implante. Así mismo se ha observado una disminución de la f. eréctil con carácter pasajero. Conclusiones: La BT es un tratamiento mínimamente invasivo con baja inidencia de disfunción eréctil. El nivel más bajo en la puntuación del EF-IIEF se aprecia a los 6 meses del implante. No existen diferencias significativas en EF-IIEF tras 9 meses respecto a los valores pretratamiento.
MEdICINA SEXUAL. PRESENTACIONES POSTERP01.- LA PÉRdIdA DEL DESEO SEXUAL EN HOMBRES MAYORES. ¿MITO O REALIdAd?
G. Monteagudo Peña, G. Ovies Carballo, L. Ledón Llanes, D.J. Guillen Delgado, A. Rodríguez Pérez y M. Gómez Alzugaray
Instituto Nacional de Endocrinología, La Habana, Cuba.
Objetivo: Determinar las características del deseo sexual en los sujetos estudiados, con especial atención en los cambios experimentados con la edad. Métodos: Estudio transversal, metodología cualitativa y cuantitativa. Participantes 208 varones de 60 y más años, selección aleatoria con base poblacional. Se aplicó cuestionario autoadministrado que exploraba datos generales y aspectos de la sexualidad. Para el análisis cualitativo se realizaron 35 entrevistas semiestructuradas. Resultados: El promedio de edad fue 70,21 años (rango 60-93), la mayoría (81,50%) tenían pareja sexual, eran jubilados (62,43%) y ateos (73,41%); 50,87% considera la sexualidad como muy importante. Según datos del cuestionario en 78,61% de los participantes el deseo sexual ha cambiado con el envejecimiento, en la mayoría disminuyó (69,36%), sin embargo, sólo 6.36% refirieron pérdida. El 51,45% de los sujetos consideran el nivel de deseo sexual como medio, 23,13% lo señalan alto o muy alto, en cuanto a frecuencia sólo 6,36% dicen no tener deseo nunca. El análisis cualitativo arrojó que la mayor parte de los sujetos creen que el deseo sexual no cambia (“no ha cambiado”, “siguen interesados”, “es igual”), los sujetos sin pareja son lo que más creen que disminuye (“ya no lo buscas tanto”, “se desea menos”) aunque alguno considera que aumenta (“porque crece por el recuerdo y la añoranza”). Mayoritariamente creen que “el deseo no cambia, lo que cambia es la capacidad de poder satisfacerlo”.
Conclusiones: Los sujetos reconocen que la edad les impone cierta disminución del deseo sexual, pero pocos llegan a perderlo y la mayoría lo experimenta a menudo.
P02.- ACOMPAÑAMIENTO PSICOLÓGICO Y CONSEJERÍA A HOMBRES QUE RECIBEN TRATAMIENTO QUIRÚRGICO CON PRÓTESIS PENEANA, Y SUS PAREJASC.T. García Alvarez1,2,3, R. Fragas1,3, B. Fabré1 y M. Mendoza1
1Instituto Nacional de Endocrinología, Grupo Nacional de Sexología, La Habana-Cuba,2CCR/HRP-OMS, La Habana-Cuba,3Grupo Nacional de Sexología, La Habana, Cuba.
Antecedentes: El presente trabajo es el resultado del estudio de los primeros casos cubanos, que bajo protocolo de estudio, entre el 2005-2008, recibieron tratamiento quirúrgico con prótesis peneana, por padecer de Disfunción Eréctil. Este protocolo contempló lo relativo a eficacia y el acompañamiento en sesiones de Consejería, a todos los pacientes y un sub-grupo de sus parejas. Partimos del supuesto de que una problemática de Salud Sexual como esta, involucra profundos elementos de la subjetividad. El material de las Sesiones de Consejería, unido a las Entrevistas en Profundidad, y las Pruebas Proyectivas junto al Estudio de Casos nos darían la riqueza explicativa, para interpretar la subjetividad del hombre y su pareja. Objetivos: Conocer, describir y profundizar en elementos importantes de la subjetividad de hombres y sus parejas, frente a tratamientos quirúrgicos relacionados con la Salud Sexual e incorporar estos al trabajo de Consejería y Acompañamiento. Metodología: Entrevista en Profundidad con la temática referida, a 100 hombres tributarios de prótesis peneana. Las mismas se trabajaron con Análisis de Contenido, integrado con los contenidos de los discursos ofrecidos en las pruebas proyectivas. El Estudio de casos realizado a 10 parejas nos dio la dimensión desde el género e hizo emerger y profundizar en los conflictos de pareja. Resultados y comentarios: El Análisis de Contenido de los discursos frente a las Pruebas Proyectivas develó que estos hombres tienen dificultades sobre todo en las representaciones del cuerpo, en la emotividad general, y en la representación de la vagina, con discursos de represión, al ver la vagina como “un túnel”, ”murciélago” “un pez”,”una semilla de fruta”,”una medalla”,”una flor”, “mariposa”, “un altar”. Mientras que sus parejas elaboran la satisfacción con el tratamiento quirúrgico de diferentes modos, algunas, haciendo emerger conflictos de pareja largamente silenciados, y que se nos muestran en el Estudio de Casos. Conclusión: Confirmamos que la problemática estudiada requiere de estudios desde la contextualización, la lectura de género, y aún cuando el tratamiento sea quirúrgico, no olvidar trabajar con la subjetividad del hombre y de su pareja, en la reconstrucción de la erótica y la relación de pareja.
P03.- PREVALENCIA DEL SINdROME DE DEFICIT DE TESTOSTERONA EN UNA POBLACIÓN DE 110 PACIENTES QUE CONSULTARON POR TRASTORNOS DE SU SALUd SEXUAL. IMPORTANCIA DE LA DETERMINACIÓN DE LA TESTOSTERONA LIBREJ. Rodríguez Tolra, J. Muñoz Rodríguez, V. Martínez Barea, A. Domínguez y E. Franco Mirarda
Hospital Universitari de Bellvitge, Barcelona, España.
Objetivo: Analizar la proporción del Síndrome del déficit de testosterona en pacientes que consultaron por trastornos de su salud sexual en un periodo de 18 meses Material y métodos: Entre junio del 2007 y noviembre del 2008 se analizo la T. Total, SHBG y albúmina a 110 pacientes que consultaron por transtornos de su salud sexual y se les calculo la T. libre. Resultados: Edad media 59 años (44-70). 1er grupo: 9 pacientes entre 44 y 50 años; 2º grupo 47 pacientes entre 51-60 años; 3er grupo 54 pacientes entre 61-70 años. La T. Total media en el 1er grupo fue de 20,3 nmol/l, en el 2º de 16,9 nmol/l y en el 3º de 14,87 nmol/l. La media de la SHBG para el primer grupo fue de 33,13 nmol/l, para el 2º fue de 34,77 nmol/l y para el 3º de 36,50 nmol/l. La T libre media para el 1er grupo fue de 0,429 nmol/l, para el 2º de 0,346 nmol/l y para el 3º de 0,309 nmol/l. La prevalencia del Sindrome de déficit de testoterona fue de 29,09%. Las medias que se dieron en los pacientes con S.D.T. fueron para la T. Total de 10,10 nmol/l, para la SHBG de 39,01 nmol/l y para la T. libre de 0,189 nmol/l. De los 32 pacientes que presentaban
S.D.T. 8 tenían una T. Total superior a 12 (25%), 18 la tenían entre 8-12 nmol/l (56,25%) y 6 inferior a 8 (18,75%). Conclusiones: 1ª La prevalencia del S.D.T. depende de la edad, nosotros en una población de entre 44-70 años la situamos alrededor del 30%. 2ª A los pacientes que no se les hubieran realizado determinaciones hormonales, no se les habría diagnosticado el síndrome y no se hubieran podido beneficiar del tratamiento 3ª Cuando los pacientes consultan por trastornos de su salud sexual es mejor realizar de entrada aquellas determinaciones que nos permitan calcular la T. Libre ya que en nuestro estudio, midiendo solo la T. Total el 25% de los pacientes hubieran pasado como normales y al 56,25% se les hubiera que haber realizado nuevas determinaciones analíticas y una nueva visita.
P04.- “VASECTOMÍA SIN BISTURÍ: UNA EXCELENTE OPCIÓN PARA PONER FIN A LA FERTILIdAd, POCO USAdA EN A. LATINA”R. Fragas Valdés, B. Amador Sandoval, J.C. Morales Concepción, D. Hernández Silverio, A. Chou Rodríguez, Y. Ares Valdés y L. Carballo Velázquez
Sociedad Cubana de Andrología y Medicina Reproductiva, Cuba.
Objetivo: Ofrecer nuestra experiencia con la Vasectomía y proponer un Programa para lograr más usuarios del método en Latinoamérica. Material y método: Realizamos de 1983-2005: 395 Vasectomías. Se ilustra con fotos las modificaciones que hacemos a la técnica de Li. Resultados y discusión: Edad promedio de los hombres vasectomizados (35 – 55 años). De las 395 vasectomías: 83 por técnica convencional (VTC) y 312 Vasectomía Sin Bisturí (VSB). Las complicaciones fueron mínimas (pequeños hematomas, epididimitis ligera), la cirugía fue segura (Biopsias de los deferentes normales y espermiogramas con azoospermia, después de tres meses de cirugía). El instrumental de Li, la divulgación del método por los propios hombres operados entre sus amigos, facilitó que tuviéramos mayores usuarios del método entre el 2000 -2005, realizamos 250 VSB. “El machismo” influye en esta importante decisión, pero la consejería es extremadamente necesaria para modificar actitudes y orientar correctamente a las parejas con relación a la vasectomía. Si promovemos esta experiencia como un Programa para A. Latina, podríamos aumentar el número de hombres que en nuestros países utilicen este método de Contracepción Masculina: sencillo, seguro y barato. Conclusiones: En nuestra experiencia, la vasectomía constituye un excelente método contraceptivo definitivo para las parejas que han decidido poner fin a la fertilidad, preferimos la VSB. Necesitamos mayor divulgación de la misma, usando hombres vasectomizados como promotores de salud. Debemos realizar acciones de salud con programas dirigidos al personal médico que trabaja en las Consultas de Planificación Familiar y a la población de riesgo pre-concepcional.
P05.- SEXUALIdAd Y AdOLESCENCIA: CONSTRUCCIONES DE GÉNERO Y BARRERAS PARA EL USO DEL CONdÓN EN AdOLESCENTES DE ZONAS URBANAS Y RURALES DE CUBAC.T. García Álvarez, L. Ledón, B. Fabré y M. Mendoza
Instituto Nacional de Endocrinología, La Habana, Cuba.
Antecedentes: Nos ha llamado la atención que en aspectos de la sexualidad adolescente proliferan las aseveraciones con carácter de generalización. Desafortunadamente, convivimos con las consecuencias de esta distancia entre “expertos/as” y adolescentes. El presente trabajo pretendió profundizar en el estudio de grupos adolescentes de 15-19 años, mujeres y varones, solteros(as) de zonas seleccionadas, urbanas y rurales de Cuba. Objetivos: Comparar los roles, creencias, costumbres, tradiciones, representaciones y conocimientos, en aspectos de Salud Sexual y Reproductiva, especialmente aquellos relacionados con la iniciación sexual y el uso del condón. Metodología: Para entender algunas de esas subjetividades, y para profundizar en los supuestos mencionados, usamos la metodología cualitativa de los Grupos Focales y las Entrevistas en Profundidad con muestras de muchachas y varones de contextos y actividades diferentes de zonas urbanas y rurales, del Occidente, Oriente, y Centro de Cuba. Resultados y comentarios: En las muchachas de las dos ciudades, la iniciación sexual es similar en edad y características. Sorprende que esté marcada a partir de la celebración de la fiesta del 15 cumpleaños, y posterior a la toma de fotografías. Nos preguntamos si estamos asistiendo a la construcción de un ritual pagano, contemporáneo, de transición a la iniciación sexual. Pudiera tratarse de una representación en las adolescentes citadinas de una nueva elaboración de lo que fue para otras muchachas cubanas de otras generaciones la “presentación en sociedad “en la fiesta de 15 años, más de medio siglo atrás. Resultados del Condón nos muestran un discurso positivo, bien informado y enérgico. Se identifica como“medio de protección”, “cuidarse”,”precavido”y también como “no placer”. Inician una relación protegiéndose y cuando avanza 2-3 meses, la consideran estable y dejan de protegerse. Conclusión: Descubrimos un doble y triple discurso, entre lo que se conoce, lo que debía hacerse, y lo que se hace, con respuestas estereotipadas, en relación al uso del condón, sin diferencia ni de genero ni de zona de residencia. La iniciación sexual es muy diferente por género y zona de residencia.
P07.- ESTUDIO PSICOMÉTRICO DE HOMBRES TRIBUTARIOS DE PRÓTESIS PENEANA POR DISFUNCIÓN ERÉCTILB. Fabré Redondo
Instituto Nacional de Endocrinología de Cuba, La Habana, Cuba.
La evaluación psicométrica aporta valiosa información sobre el estado psíquico, su dinámica y algunos significados básicos para el proceso de atención, seguimiento y terapia a hombres con disfunción eréctil. El presente trabajo expone los resultados fundamentales de la evaluación psicométrica realizada a un grupo de hombres usuarios de Consultas de Sexología Clínica del Instituto Nacional de Endocrinología y Hospital Clínico Quirúrgico “Comandante Manuel Fajardo”, Ciudad de La Habana, Cuba, tributarios de prótesis peneana por disfunción eréctil severa, durante el período 2006-2008. La evaluación psicométrica realizada estuvo dirigida a explorar el estado psíquico (en términos de presencia y grado de ansiedad y depresión) y aspectos relativos a la imagen corporal y sexualidad. Para ello fueron utilizados el Modelo de Autoanálisis de R. B. Cattell, la Prueba de Sung y Conde y el Somatic Test, adaptación cubana de C.T. García Álvarez. Fueron evaluados en total 50 hombres adultos, en edades comprendidas entre 29 y 67 años: el 82% eran residentes de Ciudad de La Habana, el 62% tenía pareja estable al momento de la evaluación, el 68% tenía nivel de instrucción medio, y el 84% estaba vinculado laboralmente. Respecto al estado psíquico de los hombres evaluados, el 60% del total de la muestra mostró algún nivel de ansiedad: de ellos el 36.6% presentó anotación neurótica promedio, mientras el 26.6% presentó ansiedad elevada. El 70% de la muestra tuvo depresión neurótica. Los contenidos proyectados a partir de las láminas utilizadas resultan coherentes con las normas del autor. Por ello se consideran respuestas típicas, con contenido animal, humano, genital, relativo a relaciones interpersonales, y sensibles a la afectividad. La emergencia de contenidos anatómicos estuvo fundamentalmente asociada a aquellas láminas que tenían estructuras genitales, sexuales y/o reproductivas enclavadas. Las expresiones afectivas asociadas fueron frecuentemente de tristeza, preocupación, angustia y deseo. Concluimos que la muestra estudiada muestra un perfil psicológico donde predominan niveles considerables de ansiedad y depresión, que presentan como contenidos básicos la focalización sobre el estado de sus cuerpos, su sexualidad y las relaciones interpersonales.
P08.- CARACTERIZACIÓN PERSONOLÓGICA DE HOMBRES TRIBUTARIOS DE PRÓTESISM. Mendoza Trujillo
Instituto Nacional de Endocrinología, La Habana,Cuba.
Objetivo: Determinar las principales características de personalidad de hombres tributarios de prótesis peneana atendidos en las consultas de Sexología Clínica del Instituto Nacional de Endocrinología y el Hospital Manuel Fajardo. Método: Se realizó un estudio psicológico de los primeros 52 casos de hombres tributarios de prótesis peneana, en el período de 2004 a 2008. Se utilizó como instrumento la prueba proyectiva de Machover (dibujo de una persona) para el estudio de la personalidad. En la calificación se tuvo en cuenta el Análisis formal o estructural; grafológico y de contenido. Resultados: El estudio estuvo conformado por sujetos cuyas edades oscilaron entre los 20 y 62 años; con un nivel medio de escolaridad del 81,2%; todos vinculados laboralmente y constituyendo el 46,7% los de estado civil casado. Los dibujos reflejaron importantes manifestaciones de dificultad de coordinación entre impuso y control; sujetos en su mayoría evasivos con expresión de demanda de afecto o ayuda. Se observó una marcada hostilidad en el dibujo que realizaron de la figura femenina, sin embargo el 56% de la muestra la dibujó en primer lugar. Se evidencian manifestaciones de conflictos y desajuste sexual en el reforzamiento del área genital que expresa elevada inseguridad, ansiedad y culpabilidad. El 93% de los sujetos reflejó elementos de impulsividad, fuerte determinación, hiperactividad y marcada masculinidad. Conclusiones: La prueba proyectiva de Machover demostró ser sumamente efectiva al propiciar elementos a partir de elaboraciones personales pasadas, necesidades, motivaciones, intereses, estilos habituales de conductas y estados situacionales que matizan el modo de comportamiento, lo cual resulta significativo para el estudio de la personalidad.
P09.- CASO CLÍNICO: DISFUNCIÓN ERÉCTIL (DE) TRAUMÁTICA EN VARÓN DE 40 AÑOSL. Labairu Huerta, J.L. Arrondo Arrondo, A. Teyrouz, O. Gorría Cardesa, J.A. Cuesta Alcalá, J. Iriarte Aristu y J. Campá Bortolo
Servicio de Urología, Hospital de Navarra, Pamplona, España.
Objetivos: Presentar un caso, no habitual, de DE de origen traumático con lesión vascular pura en varón joven. Material y métodos: Se trata de un varón de 40 años de edad que acude a consulta de Andrología por DE severa de más de 15 años de evolución a raíz de un traumatismo directo sobre el periné tras caída a horcajadas. Turgencia leve que a veces le permite la penetración comprimiendo la base del pene El deseo sexual y la eyaculación son normales. Casado sin hijos. Exploración física: Fenotipo normal. Pene morfológicamente normal. Reflejos génito-urinarios mantenidos. Pulsos periféricos simétricos. Pruebas complementarias:
1. Analítica con hormonas sin alteraciones. 2. Test de erección: tras inyección intracavernosa de 20 mcgr de PGE1 no se produce respuesta eréctil. 3. Ecodoppler peneano: Tras la inyección de prostaglandina intracavernosa se aprecian picos sistólicos bajos y test de erección negativo, presentando en ortostatismo una angulación de 0 grados. 4. Estudio neurológico aparato genitourinario: Estudio neurosifiológico, potenciales evocados somatosensoriales y reflejo bulbo cavernoso con valores dentro de la normalidad. 5. Arteriografía peneana: Se realiza angiografía selectiva de ambas pudendas apreciándose amputación traumática terminal distal de ambas arterias pudendas sin tinción bulbar ni relleno de cavernosas ni dorsal del pene. Relleno contralateral con reflujo de arterias pudendas proximales. Resultados: Se trata de una DE de origen traumático con lesión de ambas arterias pudendas. Ante la ineficacia de la terapia oral e intracavernosa, el tratamiento definitivo consistió en el implante de una prótesis peneana, inflable de dos cuerpos. Conclusión: Resulta curiosa la sexualidad ejercida por un varón joven durante 15 años. Es llamativa la revascularización distal que le permitía cierto grado de erección y una penetración vaginal utilizando personales artimañas. Dada la cronicidad de la disfunción eréctil se descartó cirugía de revascularización peneana.
P10.- FALOPLASTIA DE ADELGAZAMIENTO PENEANO. A PROPÓSITO DE UN CASO DE ENGROSAMIENTO DE PENEN. Cruz Navarro, R. Navarro Valdivieso y M. Sánchez
Unidad de Andrología, Servicio de Urología, Hospital Virgen del Rocío, Sevilla, España.
Introducción y objetivos: En los países del Este de Europa es costumbre muy extendida la auto-infiltración de materiales varios entre la albugínea del cuerpo cavernoso y las cubiertas del pene para lograr un engrosamiento de este. La fibrosis que origina logra un engrosamiento que generalmente es irregular y no exento de complicaciones como infección y ulceración. La deformidad suele venir condicionada por la irregular distribución del material o su migración por efecto de la gravedad. Para su resolución se hace imprescindible la cirugía. Presentamos un caso de un inmigrante ucraniano que se infiltró con silicona líquida y acudió a nuestra consulta con gran deformidad de pene en forma de “badajo de campana”. Método y resultados: La faloplastia y exéresis del material fibroso que se extiende por las fascias del pene y tejido subcutáneo se realiza bajo anestesia local, con mínima sedación. Resulta complejo encontrar un plano de disección adecuado y delimitar las estructuras sin afectar a la vascularización, la inervación o la uretra. El resultado final de la faloplastia es cosméticamente muy aceptable, sin complicaciones y satisfactorio para el paciente. Comentarios y conclusiones: Dada la importante tasa de inmigración desde los países del Este de Europa y otros entornos culturales debemos estar familiarizados con prácticas que en nuestro medio resultan insólitas y preparados abordarlas quirúrgicamente y tratarlas de forma adecuada.
P11.- ENFERMEdADES ENdOCRINAS, SEXUALIdAd Y MASCULINIdADES: MÁS ALLÁ DE LO HORMONAL-METABÓLICOL. Ledón Yanes
Instituto Nacional de Endocrinología de Cuba, La Habana, Cuba
Las enfermedades endocrinas suelen vivirse como experiencias de profundo impacto corporal, psico-social y sexual. El presente trabajo sintetiza la labor investigativa y asistencial con hombres que viven con endocrinopatías, en términos del impacto de la enfermedad sobre sus sexualidades. Los contenidos que se exponen son el resultado del análisis sistemático e interpretación de sus narrativas. Las dimensiones emergentes confirman que para comprender sus dinámicas sexuales es preciso entender el entramado psico-social en que se insertan y los significados atribuidos a la experiencia de enfermar como proceso estigmatizante. Los varones suelen enmarcar la sexualidad dentro de las relaciones de pareja, estructurarla como conducta o respuesta, y definirla en términos coitales heterosexuales. Refieren frecuentemente vivir una sexualidad “afectada” o “fallida” como resultado de la enfermedad, que se manifiesta como disminución y/o pérdida de su capacidad eréctil. Otros aspectos sexuales se abordan pobremente, mientras las preocupaciones estéticas emergen desde un discurso subyacente. En general encontramos una relación proporcional entre construcciones tradicionales de género e impacto sexual de la enfermedad: mientras más falo-céntricamente se elabora la sexualidad más profundos resultan los impactos sobre el equilibrio psíquico del individuo y sobre los aspectos de género que conforman su identidad. Los varones se sienten convertidos en no proveedores sexuales ni económicos, experimentando un quiebre en su sentido de identidad sexual, corporal y de género. El trabajo comparte recomendaciones consideradas básicas para incidir favorablemente en el mejoramiento de la calidad de vida y bienestar de estas personas.
P12.- DISFUNCIÓN ERÉCTIL EN PAREJA JOVENS. Frago Valls
Instituto Amaltea de Sexología, Zaragoza, España.
Resumen: Tras una dilatada experiencia en el asesoramiento sexológico, estoy en disposición de ofrecer al cuerpo profesional de expertos en Andrología y Medicina sexual mis conclusiones más relevantes en al abordaje de la disfunción eréctil en parejas jóvenes utilizando terapia farmacológica. Objetivos: El objetivo fundamental de la comunicación es señalar cómo vive la pareja joven la necesidad de fármacos para resolver su dificultad erótica, cómo conseguir la fidelidad terapéutica y cómo transitar de la terapia farmacológica a la terapia sexual. Discusión: El debate lo voy a centrar en la utilización de la farmacoterapia no sólo como recurso sino también como estrategia en el marco de una DE de etiología no orgánica en parejas jóvenes. Resultados y conclusiones: Los resultados demuestran la utilidad de la farmacoterapia como manera de quebrar una dinámica persistente de “fracaso eréctil” de etiología no orgánica diseñando, al mismo tiempo, la manera de transitar de la terapia farmacológica a la terapia sexual.
P13.- MODIFICACIÓN A UNA TÉCNICA QUIRÚRGICA EN LA ENFERMEdAd DE LA PEYRONIEL.H. Candebat
Hospital Provincial Clínico Quirúrgico Universitario “Saturnino Lora Torres”, Santiago de Cuba, Cuba.
Introducción: La enfermedad de La Peyronie consiste en la formación de una o varias placas fibrosas, que además de afectar la túnica albugínea y alrededor del tejido cavernoso restringen no sólo la expansión del pene durante la tumescencia, sino la de ese segmento del conducto peneano, con lo cual generan una erección curva. En el examen físico del órgano, se observa un área fibrosa densa, de variado tamaño que se localiza en la albugínea de los cuerpos cavernosos, cerca de la línea del eje peneano. Se conocen varias modalidades terapéuticas. Los objetivos de este trabajo son proponer en esta patología una modificación a la técnica quirúrgica de Essed y precisar la evolución de estos pacientes. Método: Se llevó a efecto un estudio descriptivo y transversal entre el 2005 y el 2007 con el propósito de modificar una técnica quirúrgica en sujetos con enfermedad de La Peyronie. Se incluyeron en esta investigación 72 pacientes con edades entre los 30 y 70 años con diagnóstico clínico y ecográfico de esta patología. Cada sujeto firmó curvatura peneana previa cirugía y se valoró la función sexual según el índice internacional de función eréctil (IIFE). Resultados: Predominó el grupo etáreo de 45 a 60 años con el 61% y aquellos pacientes con síntomas de más de un año de evolución para el 77,8%.La hipertensión arterial, diabetes Mellitus y el síndrome Kelami se señalan como los antecedentes personales más frecuentes, con el 35,2; 19,7; y 7,2% respectivamente. Conclusiones: El examen ecográfico constituyó un medio eficaz para una mejor definición de la localización, cuantificación y tamaño de las placas. La modificación quirúrgica propuesta, evita las complicaciones de la operación original y tiene un extraordinario impacto económico al disminuir costos por ser una cirugía ambulatoria, con anestesia local y sin complicaciones.
P14.- COMUNICAÇAO VASCULAR ENTRE O CORPO ESPONJOSO E OS CORPOS CAVERNOSOS COMO CAUSA DE dISFUNÇAO ERÉCTIL – A PROSÓSITO DE UM CASO CLÍNICOA. Pimenta, L. Osório, J. Soares y E. Lima
Hospitais Privados de Portugal, Porto, Portugal.
Introdução: A descrição de artérias comunicantes microscópicas entre o compartimento esponjoso e cavernoso já foi descrita em cadáveres. Estas artérias “Shunt” fazem a comunicação de artérias profundas do corpo cavernoso com vasos do corpo esponjoso. No entanto, nunca foi descrito na literatura qualquer situação de disfunção eréctil com este tipo de etiologia. Material e métodos: Homem espanhol de 35 anos recorreu a uma consulta de andrologia com queixas de flacidez peniana nos 2/3 distais do pénis desde a adolescência. Sem história de qualquer tipo de traumatismo. Os tratamentos anteriormente propostos como os inibidores da 5 fosfodiasterases e a injecção de alprostadil não surtiram qualquer tipo de efeito. O paciente realizou um ecodoppler peniano que revelou áreas de fístula esponjo-cavernosa no terço médio do pénis não confirmado pela arteriografia. O doente foi submetido a uma uretrolíse desde a base até à glande do pénis. Resultado: A cirurgia decorreu sem qualquer tipo de complicação peri-operatória mas posteriormente aos 15 dias apareceu uma fístula uretro-cutânea que resolveu com derivação urinária com colocação de sonda vesical. O doente resolveu totalmente a sua disfunção eréctil, apresentando posteriormente á cirurgia grande rigidez da parte distal do pénis. Conclusão: A existência de “shunts esponjo-cavernosos” apesar de raros, poderão constituir uma causa de disfunção eréctil facilmente tratável com cirurgia.
P15.- ALARGAMIENTO PENEANO EN PACIENTE CON PRÓTESIS PENEANAM. Lemourt Oliva1, R. Fragas Valdès2, C. Teresita Garcìa3 y R. Guzmán Mederos4
1Clínica Central Cira Garcia.2Hospital Clínico Quirúrgico Cmdte, Fajardo.3Instituto Nacional de Enfermedades Endocrinas y Metabolicas. 4Hospital Clínico Quirúrgico Salvador Allende.
Paciente de 28 años de edad que los 14 sufrió un traumatismo uretral durante un accidente por lo cual fue sometido a varias operaciones, quedando bien del aspecto uretro-miccional. Posteriormente comenzó a notar disfunción eréctil, por lo cual le implantan una prótesis peneana pequeña de acuerdo a su dimensión peneana. Con esto resolvió el problema de la penetración vaginal pero no llegaba a tener un sexo satisfactorio pues el pene se salía de la vagina antes de concluir el acto sexual. Esto le ocasionó trastornos sicológicos, por lo que es evaluado por un equipo multidisciplinario, decidiéndose realizarle un alargamiento peneano, cuyos resultados fueron muy satisfactorios, teniendo actualmente una penetración y satisfacción sexual adecuada posteriormente al alargamiento.
MEdICINA REPRODUCTIVA. PRESENTACIONES ORALESO16.- VITRIFICACIÓN ASÉPTICA DE ESPERMATOZOIDES COMO MÉTOdO ALTERNATIVO EN SITUACIONES DE FACTOR MASCULINO EXTREMO: RESULTADOS PRELIMINARES
P.A. Navarrete Gómez1,2, M. Guimerà3, R. Sánchez Gutiérrez2, R. Olivares4 y J.L. Ballescà3
1Lab. Fecundación In Vitro, Fac. Veterinaria, U. Autónoma Barcelona, España.2Centro de Excelencia de Biotecnología de la Reproducción (CEBIOR), Dep. Medicina, U. de La Frontera, Temuco, Chile.3Inst Clínico de Ginecología, Obstetricia y Neonatología. 4Grupo de Genética Humana, IDIBAPS, Fac. de Medicina, U. de Barcelona y Serv. de Bioquímica y Genética Molecular, H. Clínico y Provincial, Barcelona, España.
La vitrificación de espermatozoides es un método de criopreservación basado en la ultra congelación de las células espermáticas por exposición al nitrógeno líquido, con lo cual se evitan las alteraciones celulares por la formación de cristales y shock citotóxico que se producen en los procesos convencionales de congelación, conservando la capacidad fecundante de los gametos. Este tipo de técnica tiene aplicaciones importantes incluyendo la preservación de la fecundidad masculina en pacientes con factor masculino extremo, así como criptozoospermia y pacientes con VIH, permitiendo de esta forma criopreservar los espermatozoides como parte de un programa de reproducción asistida, lo cual podría ofrecerles a estos pacientes la opción de tener hijos en el futuro. El objetivo de este estudio es establecer la metodología para vitrificar asépticamente espermatozoides humanos y comparar esta técnica con la congelación convencional de espermatozoides. Espermatozoides humanos obtenidos de donantes sanos se seleccionaron por gradiente, valorándose sus parámetros ba-sales y la integridad de su ADN y se procedieron a vitrificar y congelar. Posteriormente dichos espermatozoides se desvitrificaron y descongelaron respectivamente y se les analizaron los parámetros convencionales del semen y la integridad de su ADN. Se observa que la vitrificación preserva los parámetros convencionales del semen y la integridad del ADN espermático en comparación con la congelación convencional. En conclusión, la vitrificación aséptica de espermatozoides podría ser el procedimiento de elección en situaciones extremas de factor masculino, tales como en pacientes criptozoospérmicos y en afectos del VIH.
O17.- LAS TAQUICINAS ENdÓGENAS Y LA NEPRILISINA ESTÁN IMPLICAdAS EN LA MOdULACIÓN DE LA MOVILIdAd EN ESPERMATOZOIDES HUMANOSC. González-Ravina1, F. Pinto2, M. Fernández-Sánchez1 y L. Candenas2
1IVI Sevilla, España. 2CSIC, Madrid, España.
Introducción: La endopeptidasa 24.11, también conocida como neprilisna (NEP), es la principal peptidasa implicada en la degradación de las taquicininas en diferentes tejidos humanos. El objetivo del presente trabajo ha sido examinar la función y la expresión tanto de la sustancia P (SP) como de la neprilisina en espermatozoides humanos capacitados. Materiales y métodos: Se recogieron muestras de semen humano procedente de 30 donantes sanos. Una vez que las muestras estuvieron licuadas, se capacitaron mediante un gradiente de densidad seguido de una capacitación por swim up. La movilidad espermática se valoró siguiendo los criterios establecidos por la OMS. Se utilizaron técnicas de RT-PCR así como de inmunofluorescencia para detectar la presencia de los ARN mensajeros y las proteínas de interés. Resultados: Los ARN mensajeros de los genes que codifican para la sustancia P y la neprilisina: TAC1 y MME respectivamente, están presentes en el ADN complementario de espermatozoides humanos. Mediante inmunocitoquímica se demostró la presencia de SP y de NEP en células espermáticas. Se observó un incremento significativo de la movilidad progresiva de los espermatozoides cuando a la muestra se añadió fosforamidon, un inhibidor altamente selectivo de la neprilisina. Dicho incremento se redujo en presencia de una combinación de antagonistas de los receptores taquicinérgicos SR 140333 (antagonista del receptor NK1), SR 48968 (antagonista del receptor NK2) y SR 142801 (antagonista del receptor NK3). Conclusiones: Estos hallazgos demuestran que la neprilisina juega un papel importante en la regulación de la movilidad en espermatozoides humanos. Dicho efecto se debe, al menos en parte, a la modulación del metabolismo de las taquicininas endógenas.
O18.- VALOR PRONÓSTICO DEL ESTUDIO DE ANEUPLOIdÍAS EN ESPERMATOZOIDES PARA PACIENTES INFÉRTILESA.R. Jiménez-Macedo, M. Sánchez, M. Sandalinas y J. Blanco
Reprogenetics Spain, Barcelona, España, Unitat de Biología Cel.lular, Facultat de Biociències, Universitat Autònoma de Barcelona, Barcelona, España.
El estudio de aneuploidías en espermatozoides permite la detección de anomalías numéricas en gametos masculinos y puede ser una herramienta útil para el consejo genético previo a un ciclo de FIV-DGP. Nuestro objetivo fue estudiar si existe una relación directa entre aneuploidías en espermatozoides y la constitución cromosómica del embrión observada en el DGP. Se procesaron muestras de semen y núcleos de blastómeras siguiendo protocols estándar de nuestro laboratorio. Las muestras se analizaron mediante FISH para los cromosomas X, Y, 13, 18 y
21. Se realizó DGP a embriones en +D3 de 13 ciclos con donación de ovocitos, cariotipo normal y FISH de espermatozoides alterada (grupo estudio, N = 88 embriones) y se comparó con 9 ciclos de pacientes sin problemas de fertilidad, cariotipo y FISH de espermatozoides normales pero que realizaron DGP por enfermedades ligadas al sexo (grupo control, N = 91 embriones). El grupo estudio presentó mayor porcentaje de embriones anormales que el grupo control (64.83% vs. 48.86%, p = 0,0353). Los pacientes del grupo estudio se dividieron en dos grupos: oligozoospérmicos y no-oligozoospérmicos. Los pacientes oligozoospérmicos presentaban menos embriones normales que el grupo con contaje normal (35.13% vs. 64.8%, p = 0,0030). En conclusión, pacientes con la FISH de espermatozoides alterada y especialmente los oligozoospérmicos tienen mayor riesgo de producir embriones anormales. El estudio de aneuploidías debería ser incorporado como test de diagnóstico de rutina en parejas jóvenes infértiles con oligozoospermia antes de realizar un ciclo de FIV para poder evaluar su riesgo genético y poder aconsejarles, en caso necesario, un ciclo de FIV-DGP.
O19.-¿LA UTILIZACIÓN DE SPERMSLOW (HIALURONATO) MEJORA LOS RESULTADOS DE ICSI?A. Brassesco, F. Del Río, M. Gómez y M. Brassesco
CIRH, Barcelona, España.
Objetivos: Comparar pvp con spermslow en selección espermática para ICSI Método utilizado: Estudio prospectivo comparativo entre medios Hialuronato y PVP en selección espermática de pacientes sometidos a ICSI. Se incluyen 60 pacientes entre 8 y 16 ovocitos recuperados con 70% o más de maduros. Los ovocitos son clasificados morfologicamente y divididos en 2 grupos de calidad similar. Uno es fertilizado con espermatozoides seleccionados por medio de Hialuronato y otro con PVP. Se evalúa tasas de fertilización, calidad embrionaria día +2 y +3 Resultados: Se fertilizaron 517 ovocitos, 252 por PVP, y 265 por SpermSlow. En el grupo de PVP fertilizaron normal 83.3% de ovocitos, anormal 2% y no fertilizaron 14.7%, mientras que en el del SpermSlow fertilizaron 84.9% con fertilización anormal 1,9% y no fertilizaron
13.2. La calidad embrionaria día + 2 fue de Tipo A-9.3%, Tipo B-30,2%, Tipo C-43.3%, Tipo D-12,6% y no evolutivos 4.6% con el PVP, mientras con el SpermSlow fue de Tipo A-23.1%, B-26.1%, C-36.1%, D-3% y no evolutivos 11,7%. El día +3 obtuvimos con el PVP una calidad embrionaria de Tipo A-15.1%, B-30,2%, C-33.2% y D-12,2%, no evolutivos 9.3%, y con el SpermSlow, Tipo A-20,8%, B-26.6%, C-36.4%, D-12,3%, con 3.9% no evolutivos. Discusión: Entre ambos medios no existen diferencias significativas en tasas de fertilización, y desarrollo embrionario en día +2 y +3, a pesar de haber encontrado menor tasa de fertilización con el SpermSlow, pero mejor calidad embrionaria con el mismo.
Conclusión: El método propuesto es válido por lo que nos permite reemplazar un medio no natural por uno más fisiológico.
O20.- dIFERENCIAS PROTEÓMICAS EN PACIENTES ASTENOZOOSPÉRMICOSJ. Martínez Heredia1. S. de Mateo2, J.L. Ballescà3 y R. Oliva2,3
1Universitat Autònoma de Barcelona.2Universitat de Barcelona.3Hospital Clínic i Provincial de Barcelona.
La astenozoospermia es una de las causas más probables de infertilidad masculina, pero su etiología exacta todavía es desconocida. Las actuales herramientas proteómicas nos ofrecen la oportunidad de identificar proteínas diferenciales entre muestras de pacientes astenozoospérmicos y de controles, y que tengan un papel potencial en la infertilidad. En un estudio reciente hemos comparado 101 proteínas entre 20 pacientes astenozoospérmicos y 10 donantes de semen usando un análisis proteómico basado en geles bidimensionales y tinción argéntica (Martinez-Heredia et al., Hum Reprod. 2008 23:783-91). Diecisiete proteínas fueron identificadas en los pacientes en cantidades diferentes a los controles. Estas proteínas se pueden agrupar en tres grandes grupos: proteínas relacionadas con la producción de energía, proteínas con la estructura y el movimiento y proteínas relacionadas con la señalización celular. Más recientemente hemos iniciado dos enfoques alternativos encaminados a confirmar la implicación de estas proteínas en la astenozospermia basados en 2D-DIGE y la utilización de anticuerpos específicos en ensayos de inmunofluorescencia. Los resultados preliminares han permitido ya confirmar la implicación de varias de las proteínas inicialmente detectadas. Estas proteínas son ahora buenos candidatos para el desarrollo de marcadores diagnósticos, y representan además una buena oportunidad para profundizar en el conocimiento que tenemos sobre las bases moleculares de la astenozoospermia. Subvencionado con cargo al proyecto del Ministerio de Educación y Ciencia BFU2006-03479.
O21.- EL FALLO SEVERO DE ESPERMATOGÉNESIS CORRELACIONA CON LA SOBRE-EXPRESIÓN DEL FACTOR DE TRANSCRIPCIÓN FOXJ2 Y SU GEN dIANA CX43R. Ramos1, M. Nieto2, I. Palomo3, E.R. Hernández2 y P. Sánchez-Aparicio2
1Parque Científico, UAM.2FIV Madrid.3Instituto Ginecológico.
Objetivos: FoxJ2 es un factor de transcripción de la familia Fork Head que activa la transcripción del gen que codifica para la proteína de gap junction Cx43. En un trabajo previo hemos mostrado que los ratones transgénicos de sobre-expresión de FoxJ2 presentan espermatogénesis aberrante. Para determinar si existe un efecto similar en humanos hemos analizado el nivel de expresión génica de FoxJ2 en tejido testicular procedente de varones infértiles. Material: El estudio incluye varones infértiles sujetos a TESE. Métodos: La expresión génica se analizó por técnicas de RT-PCR cuantitativo en muestras de tejido testicular. Resultados: Todas las muestras analizadas presentaban cantidades detectables de ARNm de FoxJ2 aunque con niveles de expresión variable. Los valores más elevados correspondían a aquellas muestras procedentes de pacientes azoospérmicos; siendo los varones que carecían incluso de espermatozoides en tejido testicular los que presentaban los niveles más elevados de FoxJ2. Además, el análisis de la expresión de Cx43 demostró una correlación significativa con FoxJ2. Comentarios: Se muestra por primera vez que FoxJ2 y Cx43 están altamente expresados en pacientes azoospérmicos con fallo severo de espermatogénesis. Estos resultados, consistentes con el modelo murino, sugieren que un aumento en los niveles de FoxJ2 y la consecuente desregulación de la expresión de Cx43 podría alterar la comunicación intercelular y por tanto el proceso de espermatogénesis. Conclusiones: Un elevado nivel trasncripcional de CX43 inducido por la sobre-expresión del factor de transcripción FoxJ2, podría explicar, a nivel molecular, una espermatogénesis alterada y por tanto algunos casos particulares de infertilidad masculina.
O22.- EFECTO DEL TRATAMIENTO ANTIOXIdANTE EN PACIENTES CON UN ÍNdICE DE FRAGMENTACIÓN DEL AdN ESPERMÁTICO (dFI) ELEVAdO: RESULTADO DE CICLO DE TRA POSTTRATAMIENTOR. Morales Sabater, B. Lledó Bosch, J.A. Ortiz Salcedo, J. Aizpurua y R. Bernabeu
Instituto Bernabeu, Departamento de Biología Molecular y Genética y Departamento de Medicina Reproductiva, Alicante, España.
Objetivos: El daño oxidativo inducido por especies reactivas de oxígeno provoca roturas en el ADN espermático. Este hecho incide de forma negativa en el resultado de TRA. Para reducir el daño oxidativo en el espermatozoide se ha propuesto un tratamiento con antioxidantes orales. El objetivo de este estudio fue analizar el efecto de los antioxidantes en hombres con un elevado DFI y su efecto sobre la tasa de embarazo evolutivo después de una TRA. Métodos: Las muestras seminales de varones con fallos previos de FIV/ICSI fueron capacitadas por swim-up. El DFI fue evaluado mediante el ensayo de TUNEL.
Los pacientes con DFI patológico (n = 50), superior al 15%, fueron sometidos a un tratamiento oral con antioxidantes durante dos meses. El DFI se reevaluó tras el tratamiento y se realizó un nuevo ciclo de FIV/ICSI. Resultados: EL DFI en este grupo (30% de media) fue superior a los valores descritos en la población control (15%). Después del tratamiento se observó una disminución en el DFI en 85% de los pacientes tratados (DFI medio post-tratamiento del 15%). La tasa de embarazo evolutivo en un ciclo FIV/ICSI tras el tratamiento antioxidante fue superior a la observada en ciclos previos. Conclusiones: Los resultados de este trabajo demuestran que dentro del estudio del factor masculino debería estar incluida la medida del DFI en parejas con fallos previos de FIV/ICSI. Nuestros datos muestran que el DFI se redujo enormemente tras el tratamiento antioxidante, lo cual pudo contribuir a un incremento en la tasa de embarazo tras FIV/ICSI.
O23.- NUEVO MÉTOdO PARA dIAGNOSTICAR Y SELECCIONAR ESPERMATOZOIDES BASAdO EN LA ORIENTACIÓN QUIMIOTÁTICA HACIA LA PROGESTERONAL.V. Gatica, M.M. Montesinos, H.A. Guidobaldi, M.E. Teves, D.R. Uñates y L.C. Giojalas
Universidad Nacional de Córdoba, Córdoba, Argentina.
Objetivo: Evaluar un nuevo método para diagnosticar muestras de semen humano y seleccionar los mejores espermatozoides, basado en la orientación quimiotáctica hacia la progesterona (P). Método: Espermatozoides humanos capacitados se separaron por quimiotaxis hacia la P en una cámara que consiste en dos compartimentos conectados por un tubo, en uno de ellos se colocan los espermatozoides, y en el otro el medio de cultivo o la P. La diferencia en el recuento espermático se determinó en presencia o ausencia de P. La validación del método se realizó de tres formas: 1) por comparación con la determinación de quimiotaxis por videomicroscopia y del nivel de reacción acrosómica (RA) inducida, 2) inhibiendo la adenilato ciclasa de membrana (mAC) que participa en la señalización quimiotáctica, y 3) realizando la separación espermática en presencia de un gradiente descendente de P. Resultados: Luego de determinar las condiciones experimentales para llevar a cabo el ensayo de separación espermática se observó 0,4%; ± una subpoblación espermática que migró significativamente hacia la P (9 p < 0,01). Dicha población celular se correlacionó con el porcentaje de 0,3%, r = 0,79, ± espermatozoides quimiotácticos evaluado por videomicroscopia (7 p < 0,8%, r = 0,94, p ± 0,01) y de RA inducida (8 < 0,05). La quimiotaxis espermática hacia la P fue corroborada en presencia de un gradiente descendente de P (p < 0,001) y también inhibiendo la mAC (p < 0,05).
Conclusiones: La separación espermática por quimiotaxis hacia la P puede ser considerada un buen marcador para diagnosticar el semen humano, o para seleccionar los mejores espermatozoides y así poder usarlos en técnicas de reproducción asistida.
O24.- GENES CANdIdATOS Y dISRUPTORES ESTROGÉNICOS EN LA ESTERILIdAd MASCULINA IdIOPÁTICAN. Cruz Navarro1, A. Segura2, J. Galan3, V. Chantada4, M. Martínez Moya5, L. Basas6 y L. Martínez Piñeiro7
1Hospital Virgen del Rocío, Sevilla, España.2Hospital de Alicante, Alicante, España.3Neocodex, Sevilla, España.4Hospital Juan Canalejo, A Coruña, España. 5Centro Gutember, Málaga, España.6Fundación Puigvert, Barcelona, España.7Hospital La Paz, Madrid, España.
Objetivos: El origen del Síndrome de Disgenesia Testicular combina causas genéticas y medioambientales. Hay evidencia de la implicación de estrógenos en reproducción masculina. Y genes relacionados con su síntesis, acción y degradación se consideran candidatos para estudio. Este estudio investiga el papel de estos genes candidatos en la esterilidad masculina. Métodos: En 166 azoospérmicos u oligozoospérmicos severos y 372 controles sanos analizamos marcadores de los genes ESR1, ESR2, FSHR, CYP19 y NRIP1, seleccionados para captar la mayor variabilidad genética posible: en receptor estrogénico 1 (ESR1) analizamos 14 polimorfismos de nucleótido único (SNPs). Realizamos análisis univariante y de haplotipo con aplicación on-line del Instituto de Genética Humana, Munich (http://ihg.gsf.de) y software Thesias. Para pérdida de heterocigosidad (LOH) usamos Affymetrix Humanos-Xba, Cartografía de matrices 50K-250K-NSPI, y software CNAT-
v.3.0. Resultados: El análisis de haplotipos no detectó asociación con esterilidad. Sin embargo, el marcador por marcador reveló asociación de rs3020314 (ESR1) con esterilidad. El resultado más interesante fue la identificación de cinco controles y tres estériles homocigotos para todo el panel de marcadores. El análisis LOH con Affymetrix detectó severa homocigosidad en varios bloques (7-25Mb) sólo en estériles. Uno de ellos incluyendo el gen ESR1. Comentarios: Esta interesante observación sugiere la implicación de estos genes candidatos como factores de susceptibilidad para esterilidad masculina. Conclusiones: El gen ESR1 está implicado en la esterilidad masculina. Se demuestra por primera vez que un factor poligénico podría aumentar la susceptibilidad de los varones a disruptores estrogénicos ambientales. Necesitaremos más investigaciones para determinar el mecanismo molecular de estos hallazgos.
O25. – EFECTO DE LA CAPACITACIÓN ESPERMÁTICA EN LA DINÁMICA DE LA FRAGMENTACIÓN DEL AdNR. Nuñez-Calonge1, L. Ortega-López1, L. Pérez-Gutiérrez2, C. Fernández-López2, P. Caballero1 y J. Gosálvez2
1Clínica Tambre, Madrid, España.2Departamento de Biología, Universidad Autónoma de Madrid (UAM), Madrid, España.
Objetivo: Comparar la velocidad de fragmentación de ADN en muestras de semen en fresco y post condiciones de capacitación. Material y método: Se han incluido en el análisis 16 muestras de semen de pacientes en estudio de fertilidad. Todas las muestras se procesaron mediante swim-up y se comparó la dinámica de fragmentación de ADN en fresco y post capacitación en condiciones basales (T0) y a las 1, 2, 4 y 6 horas de incubación. La frecuencia de fragmentación de ADN se determinó con el kit Halosperm (técnica SCD). Los halos de ácido desoxirribonucleico resultantes después del test de dispersión de la cromatina espermática se visualizaron por microscopía de fluorescencia utilizando la tinción de ioduro de propidio. Se empleó la T de Student para la comparación estática de medias entre ambos grupos y tests de regresión lineal, exponencial y logarítmica para el estudio dinámico. Resultados: En condiciones basales el semen capacitado presenta una media de fragmentación de ADN significativamente inferior (12,2%) comparado al hallado en semen fresco (32%). Aunque en semen fresco el índice de fragmentación es del 43% a las 4 horas, y post capacitación es del 24%, la evolución temporal de la fragmentación de ADN en ambos grupos es compatible con un modelo de regresión lineal. Conclusión: Los resultados obtenidos en el estudio indican que la capacitación de semen mediante swim-up no acelera la fragmentación de ADN y permite una selección de espermatozoides con bajo índice de fragmentación y una conducta dinámica de la misma similar en ambos casos.
O26.- CLAMIdIOSIS Y MYCOPLASMOSIS GENITAL EN HOMBRES SUBFÉRTILES Y SECUELAS GINECO OBSTÉTRICAS Y PEDIÁTRICAS ASOCIAdAS. ENFOQUE INTEGRAL DE UN PROBLEMA ANDROLÓGICO CON IMPLICACIONES SOCIOCULTURALESG. Gallegos-Ávila, B. Ramos-González, S. Álvarez-Cuevas y J. Ancer-Rodríguez
Facultad de Medicina y Centro de Investigación y Desarrollo en Ciencias de la Salud, Univ. De Nuevo León, Monterrey, Mexico.
Aunque en reproducción asistida (RA), el estudio del varón en la pareja infértil llega a considerarse innecesario, en las infecciones genito-urinarias (IGU), su estudio y resolución puede ser indispensable previo a RA, así como el estudio y tratamiento de IGU en la pareja. Para Chlamydia trachomatis (ct) conocida como germen de transmisión sexual y especies genitales de Mycoplasmas (Myc), la vía de entrada por mucosas húmedas puede implicar sitios no genitales de afectación y otros mecanismos no sexuales de transmisión. Objetivo: Analizar si en pacientes infértiles con infección seminal por ct/Myc existieran evidencias de afectación ginecológica o familiar, localización extragenital y contagio no sexual. Material y métodos: Se seleccionaron al azar 143 hombres subfértiles con IGU por ct/Myc., para describir la patología seminal y espermática, la patología gineco-obs-tétrica de los cónyuges, la presencia extra-genital de ct/ Myc y los casos de afectación pediátrica y familiar. Resultados: En ninguno de los pacientes (se conocía la causa de la falla reproductiva, aunque 22,4% ya habían procreado; 81,6% presentaron alteraciones seminales. Se detectó daño cromatínico en mayor porcentaje de los espermatozoides en los pacientes infectados que en el grupo control (p<0,001). El exudado cérvico-vaginal del 95% de las parejas contenía ct/Myc; 66.3% tenían IGU; 32,15% habían sufrido aborto temprano, 14.6% embarazo ectópico y 77.6% RA fallida. En todos los casos se demostró la presencia de ct secreción conjuntival, nasal y/o faríngea. En 31% de los casos se pudo demostrar la misma infección en otros miembros de la familia incluyendo 28 niños que padecían infección respiratoria alta y reflujo gastro-esofágico intratable con presencia de ct en biopsias gastrointestinales. Discusión y conclusiones: Se demostró una asociación entre la IGU por ct/Myc en los pacientes infértiles estudiados, con infección conjuntival y respiratoria alta, lo cual aunado a la afectación familiar refuerza la importancia del contagio no sexual. La gravedad de las secuelas gi-neco-obstétricas de las parejas de hombres con IGU por ct/Myc exige prestar más atención al estudio seminal y al tratamiento de la IGU en parejas con falla reproductiva.
O27.- UTILIDAD DEL SCREENING GENÉTICO (CARIOTIPO) PREVIO A TÉCNICAS DE REPROdUCCIÓN ASISTIdAR. Lafuente, G. López, M. Sala, M. Gómez y M. Brassesco
CIRH. Clínica Corachan, Barcelona, España.
Objetivos: Valorar la necesidad de realizar o no cariotipo a las parejas que se hacen FIV/ICSI Métodos: Estudio retrospectivo a partir del año 2006 en 2225 parejas con indicación de FIV/ICSI. Se estudia la incidencia de alteraciones genéticas en el cariotipo del varón. Resultados: Se detectan un total de 24 varones con el cariotipo alterado, lo que supone el 1,1% de los cariotipos analizados. De las anomalías detectadas: 29.2% son translocaciones recíprocas; 12,5% son translocaciones robertsonianas; 25.0% son alteraciones en la heterocromatina; 16,7% son inversiones; 8,3% son trisomías; y 8.3% son mosaicismos. El 30,4% de las anomalías detectadas afectan a los cromosomas sexuales, y uno de los pacientes presenta una doble translocación. Discusión: La detección de algún problema en el cariotipo puede ser determinante en el diagnóstico de la pareja y por supuesto, en el éxito del tratamiento. Muchas de estas anomalís conllevan la realización de diagnóticos genéticos a los embriones obtenidos (PGD). Conclusiones: Dado el porcentaje de incidencias detectadas en pacientes de FIV, recomendamos realizar el cariotipo de manera rutinaria a todos los pacientes de FIV
O29.- EL ESTUDIO DE MEIOSIS EN BIOPSIA TESTICULAR COMO FACTOR PREDICTIVO DEL TRATAMIENTO DE FECUNDACIÓN IN VITRO (FIV) CON dIAGNÓSTICO GENÉTICO PREIMPLANTACIÓNAL (DGP)G. López, M. Gómez, R. Lafuente, F. del Río, E. Fabián y M. Brassesco
CIRH, Clínica Corachan, Barcelona, España.
Objetivos: Correlacionar resultados del estudio de meiosis en biopsia testicular con el resultado del tratamiento de FIV tras DGP. Métodos: Se incluyen 87 parejas con al menos 2 FIV fallidas y/o abortos de repetición, sometidas a estudio de meiosis en biopsia testicular y FIV con DGP de 9 o 12 sondas, entre los años 2005 y 2008. Las parejas se clasifican según el resultado del estudio de meiosis: - Grupo 1: aparentemente normal - Grupo 2: dos líneas de división celular - Grupo 3: alterada Resultados: fueron analizados 111 ciclos, 7 del grupo 1; 35 del grupo 2 y 69 del grupo 3. El porcentaje de embriones biopsiados fue: 70,83% en el grupo 1; 84,14% en 2 y 81,96% en 3. De los cuales 29,16% en el grupo 1; 22,41% en 2 y 24,34% en 3, fueron normales. Respecto al resultado del tratamiento, 20% de los ciclos del grupo 2 y 37,83% del grupo 3 finalizaron con embarazo, pero no hubo embarazos en el grupo 1. Comentarios: Un importante porcentaje de pacientes presentan meiosis alterada o dos líneas de división celular, hecho probable ya que los pacientes analizados presentaban al menos dos FIV fallidas y/o abortos de repetición. Se observa un elevado porcentaje de embriones normales tras DGP en pacientes del grupo 1, pero cabe destacar el elevado número de ciclos sin embriones normales en el grupo 3. Conclusiones: El estudio de meiosis previo al tratamiento de FIV, permite presentar alternativas a los pacientes en caso de fallo tras DGP.
O30.- ESTUDIO SERIAdO DE LA SPERMATOGÉNESIS EN PACIENTES CON LESIÓN MEDULAR TRAUMÁTICA AGUdA. RESULTADOS PRELIMINARESA. Sánchez-Ramos1, M. Ortega Ortega1, E. Vargas Baquero1, F. Javier Martín de Francisco Hernández2, A. Oliviero1, J.A. Godino Durán1, M.I. Rodríguez Carrión1 y M. Más García3
Hospital Nacional de Parapléjicos, Toledo-España1, Hospital Virgen de la Salud, Toledo- España2, Universidad de La Laguna, Tenerife-España3.
Objetivo: Las anomalías seminales y de la espermatogénesis son comunes en los lesionados medulares, aunque su evolución temporal está poco documentada. Se presenta aquí un estudio seriado de la espermatogénesis en pacientes con lesión medular traumática completa. Materiales y métodos: Estudio histológico mediante biopsia mínimamente invasiva (PAAF) de ambos testículos en pacientes que han sufrido traumatismo medular con lesiones completas (ASIA A, tras valoración clínica y neurofisiológica). Evaluación del perfil hormonal e inmunológico y la temperatura testicular. Todas las pruebas se realizan a los 14-30 días de producirse la lesión y, posteriormente, a los 3 y 6 meses post-lesión. El análisis básico del semen se realiza cuando el paciente consigue eyacular (usualmente entre los 6 y 8 meses post-lesión). Se estudian las correlaciones entre dichos parámetros y las alteraciones de la espermatogénesis. Resultados: Hasta el momento se han evaluado 18 pacientes con distintos niveles de lesión medular (ASIA A). En la mayoría se aprecia una alteración de la espermatogénesis (hipoplasia germinal) en los primeros 30 días de lesión recuperándose a los 6 meses de evolución. Además en todos los pacientes se ha observado un aumento en los niveles de prolactina. Conclusiones: Se observa que en la fase de shock medular existe una interrupción en la producción espermática que se recupera parcialmente al cabo de 6 u 8 meses. Esto permitirá establecer relaciones con las alteraciones de la función reproductiva en la fase crónica.
MEdICINA REPRODUCTIVA. PRESENTACIONES POSTERP16.- ANÁLISIS GENÉTICO MOLECULAR DEL GEN C-KIT EN VARONES ESTÉRILES
N. Cruz Navarro1, A. Segura2, J. Galan3, V. Chantada4, M. Martínez Moya5, L. Basas6 y L. Martínez Piñeiro7
1Hospital Virgen del Rocío y Ginemed, Sevilla, España.2Hospital de Alicante, Alicante, España. 3Neocodex. Sevilla, España. 4Hospital Juan Canalejo, A Coruña, España.5Centro Gutemberg, Málaga, España. 6Fundación Puigvert, Barcelona, España.7Hospital La Paz, Madrid, España.
Introducción: El protooncogén c-KIT (v-kit Hardy-Zuckerman 4 feline sarcoma viral oncogene homolog) juega un importante papel en procesos como la hematopoyesis, melanogénesis, gametogénesis y cáncer; c-KIT interviene en funciones celulares muy diversas como proliferación, diferenciación, apoptosis, migración o adhesión. Estudios en animales evidencian su importancia en la proliferación, diferenciación y homeostasis de células germinales en testículo. Sin embargo, son muy escasos los estudios que han intentado relacionar variantes alélicas presentes en la secuencia nucleotídica de este gen con la esterilidad masculina en humanos. Objetivo: Examinar la implicación de c-KIT en el desarrollo de la esterilidad masculina en humanos mediante un estudio de asociación genética caso-control. Pacientes y métodos: Se seleccionaron dos polimorfismos de un solo nucleótido (SNPs) IVS1+2446G>A y IVS4+1956A>C localizados en los intrones 1 y 4 de c-KIT respectivamente. Estos dos SNPs fueron genotipados en 134 individuos oligozoospermia severa o azoospermia y un grupo control de 465 individuos no relacionados empleando la tecnología de pirosecuenciación. Resultados: La frecuencia del genotipo AA del marcador IVS1+2446G>A difiere entre casos y controles. Se detectó un desequilibrio de ligamiento parcial entre ambos marcadores (D´ = -0,67; p < 10-4) e identificamos cuatro haplotipos cuyas frecuencias no diferían entre casos y controles. Conclusiones: Nuestros resultados sugieren un discreto papel del gen c-KIT en la infertilidad masculina en humanos. Nuevos estudios moleculares analizando en efecto conjunto de genes implicados en la cascada de señalización de c-KIT son necesarios para determinar el papel exacto que juega esta ruta molecular en diferentes fenotipos relacionados con la función reproductiva del varón.
P17.- PRESENCIA DE PARAOXONASAS (PON1) EN MUESTRAS SEMINALESR. Lafuente1, J. Marsillach2, J. Camps2, J. Joven2, G. López1, M.A. Checa3 y M. Brassesco1
1CIRH, Clínica Corachan, Barcelona, España.2Centre de Recerca Biomèdica, Hospital Universitari de Sant Joan, Institut d’Investigació Sanitària Pere Virgili, Reus-Tarragona.3Departmento de Ginecología y Obstetricia, Hospital Universitari del Mar, Barcelona, España.
Objetivos: La familia de enzimas paraoxonasas tiene asociada una actividad antioxidante importante muy estudiada en el campo de la cardiología. Este estudio pretende demostrar la existencia de PON1 en el plasma seminal y valorar su importancia en la viabilidad de los espermatozoides al mejorar la capacidad antioxidante. Métodos: Se analizan en estudio prospectivo la actividad lactonasa de PON1 en 46 muestras de semen mediante la hidrólisis de 5-tiobutil butirolactona (TBBL). La actividad lactonasa mide la presencia de PON1 por lo que se puede correlacionar con la capacidad antioxidante del plasma seminal. Resultados: Se observa actividad PON1 en todas las muestras analizadas. La media de concentración de PON1 detectada es de 9,97 mU/L, y el rango va de 1,14 a 21,66 mU/L. Discusión: La existencia de paraoxonasas en el plasma seminal puede estar relacionada con la protección de los espermatozoides frente a la oxidación. Conclusiones: Este índice puede ser un indicador de fertilidad masculina, ya que está descrito que varones fértiles poseen una capacidad antioxidante más alta que en los hombres infértiles.
P18.- UTILIZACIÓN DE MICROSCOPÍA DE ALTA MAGNIFICACIÓN PARA COMPARAR LA CAPACITACIÓN ESPERMÁTICA MEdIANTE GRADIENTES DE DENSIDAD Y SWIM-UPC. Zavaleta1, G. López2, R. Lafuente2, S. Rovira2, M. Gómez2 y M. Brassesco2
1IGF-Clínica Miraflores, Lima, Perú.2CIRH. Clínica Corachan, Barcelona, España.
Objetivo: Comparar el resultado de capacitaciones espermáticas, mediante Gradientes de densidad y Swim up, a partir del análisis de vacuolas nucleares con un microscopio de alta magnificación. Material y métodos: Las muestras espermáticas de pacientes del centro, son analizadas antes y después de ser capacitadas. 100 espermatozoides por análisis. Cada muestra, es dividida en volúmenes iguales, para Gradientes de densidad (Pure Sperm 40% y 80%) y Swim up (Pure Sperm Wash). El análisis vacuolar se hace con microscopio de alta magnificación (Leica AM 600). Parámetros utilizados: Espermatozoides sin vacuolas (Grado I), con 1 o 2 pequeñas (Grado II), 1 grande (Grado III), con múltiples vacuolas (Grado IV) y con otras anomalías (Grado V). Resultados: Post capacitación: Gradientes de densidad: disminución no fue significativa: Grado I (p < 0,028), Grado II (p < 0,065), Grado III (p < 0,479), Grado IV (p < 0,813) y Grado V (p < 0,002). Swim up: disminución fue significativa: Grado I (p < 0,00), Grado II (p < 0,00), Grado III (p < 0,00), Grado IV (p < 0,003) y Grado V (p < 0,002). Análisis estadístico utilizado: test t de Student Discusión: Según el análisis, se obtienen más espermatozoides Grado I en Swim up que con Gradientes de densidad. El número de espermatozoides con Grado II es superior en Swim up y espermatozoides con Grado III, IV y V en Gradientes de densidad. Conclusiones: Según nuestros resultados el Swim up podría ser el método de elección para ICSI ya que permite recuperar espermatozoides con capacidad fecundante potencial, se tendría un mejor desarrollo embrionario.
P19.- UTILIZACIÓN DEL MICROSCOPIO DE ALTA MAGNIFICACIÓN PARA EVALUAR EL EFECTO DE LA CONGELACIÓN SOBRE LA INTEGRIDAD DE LA CABEZA DEL ESPERMATOZOIDEG. López Granollers, R. Lafuente, S. Rovira, O. Cairó y M. Brassesco
CIRH-Clínica Corachan, Barcelona, España.
Objetivo: Evaluar el efecto de la congelación sobre la integridad de la cabeza del espermatozoide, analizando la presencia de vacuolas nucleares, en muestras procedentes de donantes de semen. Método: Cada muestra se analiza: -antes de 1 hora post-eyaculación - tras capacitación mediante gradientes, congelación y descongelación. El análisis se realiza con microscopio de alta magnificación Leica AM 6000 con objetivo de 100x inmersión y multiplicador de 1.6x. Se cuentan 100 espermatozoides por muestra, dividiéndolos en las siguientes categorías: Grupo I: sin vacuolas nucleares Grupo II: 1 o 2 vacuolas pequeñas Grupo III: 1 vacuola grande Grupo IV: varias vacuolas pequeñas Grupo V: 1 vacuola grande + otras vacuolas Resultados: Se expresa la media de todas las muestras analizadas. Muestra en fresco: 14,29% del grupo I; 25,43% del grupo II; 30,86% del grupo III; 15,29% del grupo IV; 14,14% del grupo V. Muestras capacitadas y congeladas: 6% del grupo I; 27,5% del grupo II; 27,5% del grupo III; 20,75% del grupo IV y 18,25% del grupo V. Comentarios: Comparando las muestras en fresco y congeladas, observamos una reducción del número de espermatozoides sin vacuolas y un ligero aumento de espermatozoides con vacuolas grandes y con numerosas vacuolas pequeñas en aquellas muestras analizadas tras descongelación. Conclusiones: Gracias a la magnificación espermática observamos que en las muestras capacitadas y congeladas hay un aumento de espermatozoides que presentan morfología alterada. Se pretende ampliar el estudio y tratar de evaluar su repercusión en fertilidad.
P20.- ESTUDIO DE LA MEIOSIS MASCULINA EN INFERTILIdAd CONYUGAL: RESULTADOS REPROdUCTIVOS DE FECUNDACIÓN IN VITRO (FIV)L. Bassas Arnau1, K.A. Ávila Venegas1, S. Egozcue Vilarassau2 y P. Viscasillas Molins3
1Servicio de Andrología, Fundacio Puigvert, Barcelona, España. 2Laboratorio Egozcue Genetics, Barcelona, España.3Servicio de Ginecología, Hospital de la Santa Creu i Sant Pau. Barcelona, España.
Objetivo: Determinar la repercusión reproductiva del diagnóstico meiótico en un programa de FIV. Pacientes y métodos: Estudio retrospectivo de cohortes en 201 ciclos de FIV (120 parejas) por causa no femenina. La meiosis se analizó en biopsia testicular por métodos citogenéticos clásicos.
Resultados: Se observó meiosis normal en 56 individuos (grA), separación precoz de cromosomas sexuales y/o desinapsis de bivalentes en 20 (grB), bloqueo de meiosis I en 44 (grC). En el grA la edad femenina fue mayor (p < 0,001), hubo menos oocitos MII e inseminados (p = 0,004), aunque la fecundación normal y patológica, los embriones de buena calidad y los embriones transferidos fueron equivalentes en los tres grupos. La media de cigotos y embriones bloqueados fue 8.9 en grA, 21 en grB y
15.2 en grC (p = 0,074). Las tasas de implantación fueron 16.6%, 28.7% y 26.9% en gr A, grB y grC respectivamente (p = 0,063). Se observaron pérdidas embrionarias en 37%, 23.1% y 10,7% de las gestaciones de grA, grB, grC (p = 0,071). Las tasas de gestación/ciclo con hijo nacido sano (TGNS) fueron 16.8%, 31,3% y 41,9% en grA, grB y grC (p = 0,002). El cociente de odds (OR) de TGNS ajustado para la edad de la mujer y el número de oocitos inseminados fue de 1,90 (0,67-5.42) para el grB y 2,45 (1,06-5.64) para el grC, respecto al grA (control). Conclusiones: Las anomalías meióticas, asociadas a gametogénesis masculina alterada, muestran un balance re-productivo favorable en tratamiento mediante FIV. Los factores femeninos, aparentes y ocultos, parecen predominar en los casos con meiosis normal.
P21.- ANDROGENIZACIÓN DE VARÓN XX POR GONADECTOMÍA PARCIAL DEL TEJIDO OVÁRICO MAS EL USO DE INHIBIDOR DE AROMATASAR. Ríos Salazar1,3,4, M. Ebensperger1,2,4, F. Gabler1,5 y A. Castro4
1Universidad de Chile, Chile. 2Departamento Urología, Hospital San Borja Arriaran, Chile.3Departamento de Endocrinología, Hospital San Borja Arriaran, Chile.4Instituto de Desarrollo Materno Infantil (IDIMI), Chile.5Departamento Anatomía Patológica, Hospital San Borja Arriaran, Chile..
Presentamos el caso de un hombre de 18 años, producto de un embarazo normal, que presento al nacer severa hipospadia y criptorquidea bilateral, asignándosele sexo masculino. No se evidenciaron genitales femeninos internos, y una biopsia de la gónada izquierda mostró tejido testicular. El cariograma resulto” 46XX”. Se le estudiaron los genes, SRY, TPSY, y DYZ3, con resultaron negativos. Durante su niñez entre los 3 y 15 años se realizaron múltiples cirugías, orquidopexia bilateral, uretroplastias, y mastectomía bilateral por ginecomastia. En 2005 una ecografía testicular izquierda, mostró masa solidó quistica, decidiéndose orquectomizar por sospecha de cáncer. La biopsia mostró ovárico folicular quístico y túbulos seminíferos con células de Sertoli y Leydig, La conclusión fue OVOTESTES. Evaluación hormonal: basal post HCG5000ud (48 hrs) basal post FSH (75 ud) l h (1,2-6) 1,3 1,5 Testosterona 2,0 4,16 (T) nmol/lt (7-34,7) Estradiol (E) pg/ml (< 50) 130 126 120 123 Inhibina B pg/ml 12,25 17,63 Antimuleriana pg/ml 6,02. El espermiograma mostró azoospermia. Se intento androgenizar al paciente por medio de una gonadectomia parcial para remover el tejido ovárico y preservar el testicular, más el uso de un inhibidor de aromatasa (letrozole) (agosto 2008). La biopsia del tejido removido fue ovario y la del remanente tejido testicular. La evaluación hormonal posquirúrgica (con letrozole 2,5 mgr/día) fue: PRE cirugía 30 días 60 días LH 1,3 17 20 T 6,24 9,36 17,35 E123 83 54 Nosotros reportamos el caso de un hombre 46XX, SRY negativo quien respondió satisfactoriamente al retiro del tejido ovárico y el uso de Letrozole, incrementando su propia testosterona.
P22.- LA CORRELACIÓN MULTIPARAMÉTRICA DE ENSAYOS FUNCIONALES CARACTERIZA LAS SUBPOBLACIONES ESPERMÁTICAS DE MAYOR CAPACIDAD FECUNDANTEP. Caballero Campo1, A. Amaral2, A.P. Sousa, J. Ramalho-Santos y P. Caballero Peregrín
1Unidad de Reproducción Humana, Clínica Tambre y Fundación Tambre, Madrid, España.2Centro de Neurociencias y Biología Celular, Dpto. de Zoología y Dpto. de Medicina Materno, Fetal, Genética y Reproducción Humana, Universidad de Coimbra, Portugal.
El análisis descriptivo del semen parece insuficiente ya que no informa sobre la capacidad fecundante de un eyaculado. Igualmente, el eyaculado humano es heterogéneo presentando diferentes subpoblaciones de espermatozoides en función de características bioquímicas y fisiológicas. El objetivo de este estudio es determinar si el análisis combinado de ensayos funcionales es un criterio adecuado para caracterizar subpoblaciones de mayor capacidad fecundante. Muestras de semen (48) incluyendo: 1. donantes fértiles;
2. normozoospérmicos; 3. oligoastenoteratozoospérmicos, fueron recogidas, evaluadas (OMS 99) y congeladas. Tras descongelación fueron reevaluadas y fraccionadas mediante gradientes de densidad en dos subpoblaciones de alta (A) y baja (B) calidad. Las dos subpoblaciones de los tres grupos fueron analizados y comparados en función de los siguientes parámetros: capacitación espermática (CE), potencial de membrana mitocondrial (PMM), integridad de membrana (IM), exocitosis acrosomal (RA) y fragmentación del ADN (IF). El resultado de las TRA fue igualmente considerado. Los parámetros funcionales analizados correlacionaron entre ellos y con la motilidad (p < 0,001). Las fracciones de mejor calidad (A) mostraron menor concentración, mejor movilidad; mejor MMP y CE; menor IF y AR espontánea (p < 0,05). La caracterización de subpoblaciones y grupos fue evidente empleando movilidad, IM y PMM (p < 0,01). RA, CE e IF resultó relevante sólo para el grupo 3 (p < 0,05). En el estudio del factor masculino, la evaluación multiparamétrica constituye una buena herramienta para caracterizar subpoblaciones espermáticas con mejor capacidad funcional y fecundante. Sin embargo, hasta la fecha la movilidad parece el criterio más pragmático del laboratorio de andrología para su aislamiento.
P23.- AISLAMIENTO NUCLEAR DE ESPERMATOZOIDES HUMANOS Y DESCRIPCIÓN PROTEÓMICAS. De Mateo López1, J.M. Estanyol2, J.L. Ballescà3 y R. Oliva1
1Laboratorio Genética Humana.2Unidad de Proteómica, Facultad de Medicina, Universitat de Barcelona, Barcelona, España.3Institut Clínic de Ginecología, Obstetricia y Neonatología. Hospital Clínic i Provincial, Barcelona, España.
Recientes estudios publicados por nuestro laboratorio han descrito parcialmente el proteoma del espermatozoide humano gracias a la técnica de geles 2D y al análisis MALDI-TOF MS. En estos estudios se encontraron varias proteínas nucleares, algunas implicadas en el proceso de transcripción, pudiendo rechazar así el hecho de que el espermatozoide sea tratado cómo una célula transcripcionalmente inerte. Hemos enfocado así este trabajo en la descripción del proteoma nuclear de cabezas aisladas de espermatozoides humanas. Hemos obtenido cabezas de espermatozoides según dos metodologías diferentes, sonicación y tratamiento con CTAB. Ambas metodologías era convenientes para la obtención cabezas de esperma, sin embargo, la eficacia del tratamiento con CTAB era más alta que con sonicación. Casi el 100% de cabezas sin ningún fragmento de cola conectado fue obtenido con CTAB y su pureza fue probada por microscopía de electrones. Una vez las cabezas de espermatozoides humanos fueron aisladas, sus proteínas nucleares fueron analizadas por espectrometría de masas. La identificación de varios tipos diferentes de histonas no nos ha sorprendido ya que más del 15% del DNA del esperma se encuentra empaquetado por histonas y el 85% por protaminas. Otras proteínas también fueron identificadas, y así localizadas en el núcleo del esperma por primera vez en espermatozoide humano. Estudios de inmunofluorescencia están siendo realizados para la localización exacta de estas nuevas proteínas nucleares del espermatozoide. Estos resultados están en la concordancia con el hecho de que la formación nuclear del esperma, que ocurre durante la espermiogénesis, es debida a varias proteínas, algunas de ellas identificadas en este trabajo. Por lo tanto, será interesante averiguar la función de estas proteínas, posiblemente remanentes, en el espermatozoide maduro y tal vez en el proceso de fertilización subsiguiente.
P24.- LA OSMOLALIDAD DEL MEDIO MODIFICA EL STATUS ACROSOMAL DEL ESPERMATOZOIDE HUMANOA.M. Caille, C. Zumoffen, S. Ghersevich y M.J. Munuce
Facultad de Ciencias Bioquímicas y Farmacéuticas, Universidad Nacional de Rosario. Rosario, Argentina.
Durante el viaje hacia el ovocito el espermatozoide (E) se expone a fluidos de diferentes osmolalidades (270 a 470 mOsm/kg), pudiendo verse afectada la función espermática.
Objetivos: Estudiar in vitro, el efecto de la osmolalidad sobre la reacción acrosomal del espermatozoide. Métodos utilizados: La osmolalidad del medio se modificó con sucrosa a 280 (control), 340 y 400 mOsm/kg. Los E seleccionados por swim up (n = 10) se capacitaron 6 y 20h y se evaluó la capacitación por el patrón de fosforilación en tirosina (PTyr). La reacción acrosomal espontánea (RAe) e inducida (RAi) con 20% de fluido folicular se midió por tinción con Pisum sativum, calculándose la población inducible (PI): SEM, fueron evaluados mediante ± %RAi-%RAe. Los datos, presentados como media ANOVA y post tests, un p < 0,05 fue significativo. Resultados: No se observaron diferencias en el patrón de PTyr ni en la viabilidad a 6 ó 20h. A las 6h la variación en la osmolalidad no afectó el %RAe ni el %RAi. A las 20 h se observó un aumentó significativo en el %RAe con el aumento de osmolalidad (control: 18,0 ± 3,2 vs 340:33,7 ± 2,9 y 400:36,6 ± 3,7%; p < 0,01), sin observar diferencias en la RAi. La PI disminuyó con el aumento de la osmolalidad (280:17,7 ± 2,4; 340:10,7 ± 6,6 y 400:5,1 ± 2,9). Conclusiones: A medida que aumenta la osmolalidad del medio aumenta el % de espermatozoide que perdieron espontáneamente el acrosoma, sin afectarse la viabilidad o la habilidad para capacitarse. Si esto ocurriese durante el manejo in vitro se disminuiría la cohorte con posibilidades para fecundar ya que los espermatozoides intactos son los que llegan al ovocito.
P25.- NIVELES DE INSULINEMIA EN PACIENTES CON TRASTORNOS DE LA ESPERMATOGÉNESISM. Gómez Alzugaray, M. Gallardo Ríos y G. González Fabré
Instituto Nacional de Endocrinología, La Habana, Cuba.
Debido a los diferentes trabajos que se vienen publicando sobre la relación de la presencia de insulino resistencia y sus efectos sobre la espermatogénesis, así como la mayor frecuencia de alteraciones espermáticas en pacientes diabéticos, nos propusimos realizar un estudio del comportamiento de los niveles de insulina en respuesta a una sobrecarga de glucosa, en pacientes no diabéticos conocidos, que presentan trastornos espermáticos. Para lograr este objetivo se incluyeron en el estudio 50 pacientes procedentes de la consulta de infertilidad del INEN y que presentaban trastornos en la espermatogénesis (oligozoospermia, azoospermia) sin antecedentes de enfermedades crónicas. Además se realizó igual estudio a 50 hombres normozoospérmicos. A todos se les realizó una prueba de tolerancia a la glucosa de 2 horas (a los 0´, 30´,60´, 90´ y 120´) determinando glucosa e insulinemia, así como estudio de los lípidos, se les realizó una historia clínica confeccionada para este estudio donde se recogieron datos generales, antecedentes familiares y personales, cifras de tensión arterial, índice de masa corporal, etc. En el análisis de los resultados se encontró diferencia significativa en los niveles de Glicemia en ayuno, una mayor presencia de cifras elevadas de insulina como respuesta a la sobrecarga de glucosa en los pacientes con trastornos de la espermatogénesis, fundamentalmente asociado a disminución de la movilidad espermática, con un patrón IR, se observó una relación directa entre el índice de masa corporal y el hiperinsulinismo, así como cifras de TA más elevadas en estos pacientes. Se concluye que en el estudio realizado, los pacientes portadores de trastornos de la espermatogénesis presentan un metabolismo de los carbohidratos alterado, con mayores niveles de insulina y se plantea la posibilidad de los efectos negativos de este hiperinsulinismo sobre la calidad espermática, aspecto que debe profundizarse en el futuro.
P26.-CORRELACIÓN DE LA RELACIÓN DE PROTAMINAS CON LA PRESENCIA DE POLIMORFISMOS EN LA REGIÓN PROMOTORA DEL GEN DE LA PROTAMINALJ. Castillo, S. De Mateo, M. Jodar y J. Oriola
Grupo de Genética Humana, IDIBAPS, Facultad de Medicina, Universidad de Barcelona y Hospital Clínico, Barcelona, España.
Existe amplia evidencia de que alteraciones en los niveles de protaminas están presentes un una proporción importante de los pacientes infértiles. En nuestro grupo hemos identificado recientemente en nuestra población un polimorfismo frecuente en la región promotora del gen de la protamina 1 (-190 C>A) que se detecta con más frecuencia en pacientes infértiles con una morfología alterada de sus espermatozoides (Gázquez et al., 2008, J Androl 29:540-8). Con el objetivo de contribuir a identificar el mecanismo responsable de esta asociación hemos iniciado un proyecto para determinar la relación de protaminas P1/P2 así como la relación prota-minas/DNA en un grupo de 25 pacientes con el genotipo de riesgo (-190AA) en comparación con 60 pacientes heterocigotos (genotipo -190 AC), 80 pacientes sin el genotipo de riesgo (-190 CC) y 10 controles de fertilidad probada. Las protaminas se purifican a partir de 10 millones de espermatozoides de cada paciente y cada control con 0.5M HCl y se analizan con geles ácidos de poliacrilamida. El DNA se cuantifica a través de su hidrólisis en ácido perclórico 0.5N a 90º C seguido de la reacción de la difenilamina. Los resultados preliminares indican la presencia de un incremento en la relación de protamina P1/P2 en el grupo de pacientes con el genotipo AA en comparación con los otros grupos de pacientes y en comparación con los controles (P < 0,01; Mann Whitney). Una posible interpretación de este resultado es que el polimorfismo-190C>A incrementa la expresión del gen de la protamina 1 resultando en un incremento de la relación P1/P2 y en una morfología alterada en pacientes infértiles. Futuros experimentos de cuantificación de la expresión de los genes de protamina l y 2 mediante PCR a tiempo real y experimentos de expresión in vitro de construcciones del promotor conteniendo el cambio con un gen reporter permitirán aclarar el mecanismo exacto de las asociaciones detectadas.
Subvencionado con cargo al proyecto del Ministerio de Educación y Ciencia BFU2006-03479.
P27.- ESTUDIO MUTACIONAL DE LOS GENES DE LA PROTAMINA 1 Y 2 EN PACIENTES INFÉRTILES Y EN CONTROLESM. Jodar1, G. Mestre1, J. Oriola1, M. Gené2, J.L. Ballescà3 y R. Oliva1
1Grupo de Genética Humana, IDIBAPS, Facultad de Medicina, Universidad de Barcelona y Servicio de Bioquímica y Genética Molecular, Hospital Clínico, Barcelona, España. 2Medicina Legal, Facultat de Medicina, Universidad de Barcelona, Barcelona, España. 3Institut Clínic de Ginecología, Obstetricia i Neonatología. Hospital Clínic i Provincial, Barcelona, España.
Las protaminas son las proteínas nucleares más abundantes en los espermatozoides donde su función principal es el empaquetamiento del genoma paterno. Se ha observado que animales knockout para la protamina 1 (PRM1) y para la protamina 2 (PRM2) presentan una infertilidad severa. En humanos se ha demostrado que en algunos pacientes infértiles hay alteración en la expresión de estas protaminas. El objetivo del presente trabajo es el estudio mutacional de los genes de la protamina 1 (PRM1) y la protamina 2 (PRM2) en pacientes con un fenotipo bien definido. Para esto hemos elegido el fenotipo de teratozoospérmicos (formas normales inferior al 9%) para hacer el estudio de los dos genes. Para ello hemos utilizado la secuenciación directa tanto de la región codificante como del promotor de los genes de la PRM1 y de la PRM2. Como controles para este estudio hemos elegido individuos con paternidad probada y pacientes con una morfología normal superior al 9%. En PRM1 hemos encontrado la presencia de un polimorfismo poblacional en el exon 2 y otro polimorfismo en el promotor que en homocigosis parece ser un factor de riesgo para la teratozoopermia y cuatro individuos con cuatro variantes genéticas, dos de ellas ya descritas. En el estudio mutacional de PRM2 estamos encontrando un mayor número de variantes genéticas en comparación con PRM1. Estos resultados podrían indicar que la protamina 1 está mucho más conservada a lo largo de la evolución que la protamina 2. Queda ahora por determinar la asociación de los nuevos polimorfismos/variantes identificados utilizando un grupo más numeroso de pacientes y de controles.
Subvencionado con cargo al proyecto del Ministerio de Educación y Ciencia BFU2006-03479.
P28.- DINÁMICA DE FRAGMENTACIÓN DEL AdN DE ESPERMATOZOIDES EN PACIENTES PORTADORES DE REOGRANIZACIONES CROMOSÓMICASA. García-Peiró1, M. Oliver-Bonet1, J. Navarro1, C. Abad2, M.J. Amengual2, J. Gosálvez3 y J. Benet1
1Unitat de Biologia Cel.lular i Genètica Mèdica, F. Medicina. Univ. Autònoma Barcelona, España. 2Corporació Sanitària Parc Taulí, Sabadell España.3Dep. Biología, Unidad de Genética, Univ. Autónoma de Madrid, España.
Objetivos: Determinar el porcentaje de espermatozoides con ADN fragmentado (DFI%) y la velocidad de la fragmentación (Vdfi) en portadores de reorganizaciones cromosómicas a diferentes tiempos de incubación (0, 4, 8 y 24 horas) a 37º C para simular el proceso in vivo que experimenta el espermatozoide tras la inseminación y comparar con muestras de semen procedentes de donantes fértiles. Métodos: La fragmentación del ADN se determinó en nueve portadores de translocaciones recíprocas y dos portadores de inversiones utilizando el SCDt (Sperm Chromatin Dispersion test). En el grupo control se incluyeron ocho donantes de fertilidad conocida. Resultados: El índice de fragmentación del ADN fue significativamente mayor (p = 0,023) en el grupo de portadores (24,8 ± 12,6) que en el grupo control (13,1 ± 4,4). No hay diferencias en la velocidad de fragmentación (p = 0,957) entre el grupo de portadores (3,38 ± 3,23) y en el de controles (3,46 ± 3,18). Comentarios y conclusiones: Estos resultados preliminares sugieren que la fragmentación del ADN debería ser evaluada en pacientes portadores de reorganizaciones cromosómicas. Este valor debería ser considerado a la hora de establecer el estatus de fertilidad en estos pacientes. La evolución del daño en el ADN que se observa en los portadores de reorganizaciones cromosómicas no parece ser distinta a la del grupo control de donantes fértiles. Con el fin de confirmar estos resultados preliminares y establecer las causas responsables del incremento de fragmentación del ADN en estos pacientes es conveniente realizar estudios similares con más casos de reorganizaciones cromosómicas.
P29.- INFLUENCIA DE LAS CONDICIONES DE CRIOPRESERVACIÓN EN LA SUPERVIVENCIA SEMINAL DE UN BANCO DE SEMENA. Mata, A. García, O. López, O. Martínez-Pasarell, J. Sánchez y L. Bassas
Fundación Puigvert, Barcelona, España.
Objetivo: Analizar los parámetros seminales pre y post congelación y la recuperación espermática tras seleccióncapacitación de los donantes de semen (DS) utilizados en inseminación intrauterina, teniendo en cuenta los efectos del tiempo de almacenamiento y de la ubicación de los viales en el contenedor criogénico. Material y métodos: Se valoraron 77 muestras de DS para inseminación intrauterina desde mayo-Julio/ 2008. Todos los análisis se realizaron según metodología OMS´99-ESHRE´02 y se congelaron utilizando freezing médium (Irving Scientific) 1/1 (v/v) en alícuotas de 0,5 ml en crioviales (Nunc). Se analizaron la motilidad progresiva (a+b%) y la perdida relativa de la motilidad progresiva post descongelación, así como la motilidad progresiva post selección espermática (centrifugación de gradientes). Se registro el tiempo de almacenamiento al descongelar y el nivel vertical de almacenamiento dentro del contenedor (1 = más superficial, 11 = más profundo). Resultados: El tiempo de criopresevación fue 978 ± 79 días (media ± EEM). El descenso relativo de la motilidad (a+b) al descongelar fue del 36 ± 3%. Cuando el tiempo de almacenamiento fue > 3 años la motilidad progresiva (a+b) post descongelación fue menor que los almacenados < 3 años (34.7 ± 2,6 versus 41,9 ± 2,4%) p < 0,05. El mismo efecto se observó post selección espermática (36.9 ± 2,9 versus 46.8 ± 2,9) p < 0,019, en ambos casos las diferencias fueron significativas. No se observó correlación entre el nivel de almacenamiento en el contenedor criogénico y los parámetros seminales de motilidad. Conclusiones: La criosupervivencia espermática post descongelación y post selección espermática empeora con el tiempo de almacenamiento, pero no se ve afectada por la ubicación de las muestras en el contenedor criogénico.
P30.- EFECTOS DEL PICOLINATO DE CROMO EN LOS PARÁMETROS SEMINALES DE LOS VARONES ADULTOS JÓVENESP. Cuapio Padilla1, P. Rosas Saucedo2, F. Rocha Cárdenas1, R. Domínguez Casala2, A. Pellicer Martínez3, L.A. Castillo1 y J.J. Rodriguez2
1Instituto Valenciano de Infertilidad México, México.2Facultad de Estudios Superiores Zaragoza, Universidad Nacional Autónoma de México, México. 3Instituto Valenciano de Infertilidad Valencia, México.
El picolinato de cromo (CrPic) se usa como suplemento dietético para aumentar músculo y reducir grasa corporal. No hay información de las posibles modificaciones que CrPic pueda producir en el espermatozoide cuando se consume con regularidad. Objetivo: Analizar los efectos de CrPic en los parámetros seminales de hombres adultos jóvenes sin problemas de infertilidad. Métodos: Catorce hombres sanos entre 20 a 27 años participaron voluntariamente en el estudio. El muestreo se dividió en tres etapas (40 días en total): antes (8 días), durante (21 días) y después (11 días) de la ingesta de CrPic (200 mg/día de ayuno), las muestras de semen se colectaron cada tercer día. El análisis del semen se realizó de acuerdo con la OMS y la morfología utilizando los criterios de Kruger. Los datos fueron comparados por prueba t de Student. Resultados y comentarios: La movilidad espermática y vitalidad disminuyeron después de tomar CrPic (motilidad A + B = 57,3 ± 0,9 vs 41,1 ± 1,1, p < 0,05; vitalidad 77,1 ± 2,0 vs 68,8 ± 0,7, p < 0,05). El número de alteraciones en morfología de los espermatozoides se incrementó (1,6 ± 0,1 vs 3,5 ± 0,1, p < 0,05), con más de una anormalidad en la cabeza, pieza media y cola. Los tres parámetros mostraron una ligera recuperación después de terminar la prueba. Una diferencia significativa en la concentración de espermatozoides no se observó. Conclusiones: La ingesta de CrPic da lugar a alteraciones en los parámetros seminales todos ellos esenciales en el diagnóstico de la calidad del semen. La recuperación observada en los parámetros sugiere que la ingesta de CrPic en los hombres en edad reproductiva debe ser tomada con reserva y bajo supervisión médica.
P31.- IMPORTANCIA DE LA MORFOLOGÍA ESPERMÁTICA EN EL RESULTADO DE TRATAMIENTO DE FECUNDACIÓN IN VITRO (FIV) CON dIAGNÓSTICO GENÉTICO PREIMPLANTACIÓNAL (DGP)R. Lafuente, A. Colomer, G. López, F. del Río y M. Brassesco
CIRH. Clínica Corachan, Barcelona, España.
Objetivos: Relacionar la morfología espermática con los resultados obtenidos en pacientes de tratamiento de FIV con DGP. Métodos: Se incluyen 64 pacientes que realizan 81 ciclos de FIV/DGP, se separan en tres grupos según la morfología espermática, valorada mediante tinción Diff-Quik siguiendo el criterio estricto de Kruger. Grupo I: < 6% de formas normales. Grupo II: entre el 6 y 14%. Grupo
III: > 14%. Se valora el resultado de embriones normales respecto al de embriones biopsiados, obtenidos por DGP. Se valoran también las tasas de embarazo y aborto. Resultados: De 81 ciclos de FIV/DGP, el 20,9% pertenece al grupo I, el 41,9% al grupo II y 37% al grupo
III. Se observa que el porcentaje de embriones normales respecto los biopsiados, es 26,5% para el Grupo I, 33,9% para el grupo II y 37% para el grupo III. En tasas de embarazo y aborto, se obtiene un 47,1% y un 5,8% en el grupo I, un 35,3% y 8,88 en el grupo II y un 40% y 13,3% en el grupo III. Discusión: La mayoría de pacientes son teratozoospermicos. Los embriones parecen genéticamente mejores en los grupos II y III. Se observa una mayor tasa de embarazo y mpBolBBtasa de aborto en el grupo I. Conclusiones: No hay una relación clara entre la morfología espermática, la tasa de embriones normales y el resultado de embarazo después de un tratamiento de FIV con DGP. Esto puede deberse a la selección del espermatozoide realizada antes de la ICSI.
P32.- MEJORES RESULTADOS EN TRA. ¿QUÉ PUEDE HACER EL LABORATORIO PARA CONSEGUIRLOS?A. Brassesco, F. Del Río, M. Gómez y M. Brassesco
CIRH. Barcelona, España.
Objetivos: Concienciar a los laboratorios a realizar todas las reformas necesarias para incorporar nuevas técnicas y equipos. Método utilizado: Proponemos: 1- Incorporación de equipos suplementarios: Cámaras de flujo calefactadas. Aire circulante filtrado (hepa y absolutos) ó en su defecto filtros Coda para COVs. Incubadores pequeños para optimizar resultados. Microscopios para IMSI 2- Control condiciones ambientales: Temperaturas estables. Medición regular de COVs. Control de CO2 y Tº interna controlada por Data-Logger. Monitorización diaria de Tª, CO2, humedad, medios de cultivo, etc. Controles microbiológicos periódicos. Revisiones técnicas regulares. Iluminación controlada. 3-Metodología de trabajo: Buena formación del personal. Incorporación nuevas tecnologías. 4-Medios de cultivo: Selección de cultivos cortos o largos 5- Certificaciones de calidad: Preparaciones de muestras, pedidos de material fungible y ordenación de almacén.Certificaciones de calidad de medios de cultivos embriotestados. Informes al paciente y a los estamentos públicos (si existieran). Formatos de recogida de datos. Indicadores de funcionamiento del laboratorio y de los programas de FIV-ICSI. Seguimiento y evolución del proceso en un ciclo correspondiente. Organigrama del personal. Resultado: Obtener un laboratorio con todas las condiciones necesarias para ser referencia a cualquier nivel. Comentario: Llegar a que todos los laboratorios de reproducción asistida tengamos el equipamiento y la formación del profesional adecuada para afrontar el futuro con garantías. Conclusiones: Los laboratorios de R.A. han experimentado un cambio en sus estructuras como en sus funcionamientos. El diseño y las nuevas tecnologías nos permitirán investigar y avanzar en nuevas técnicas.
P33.- ENTRENAMIENTO EN MICROCIRUGÍA URO-ANDROLÓGICAO. Layus, C. Giudice y G. Rey Valzacchi
Hospital Italiano de Buenos Aires, Buenos Aires, Argentina.
Ciertas practicas uro-andrológicas (varicocele, vaso-vaso anastomosis, vaso-epidídimo anastomosis, revascularización peneana) requieren un entrenamiento en microcirugía. Si bien existen cursos y modelos para entrenamiento microquirúrgico en general, no hay desarrollado en el país una metodología de aprendizaje para la aplicación microquirúrgica en el campo uro-andrológico. El objetivo de este trabajo es mostrar en un modelo animal los distintos pasos para adquirir un entrenamiento en microcirugía vascular y de la vía espermática.
P34.- HALLAZGOS DE LA RESONANCIA MAGNÉTICA (RM) DE LAS VESÍCULAS SEMINALES (VS) EN PACIENTES CON HIPOSPERMIA Y/O HEMOSPERMIAL. Omar, L. Savluk, G. Picco, J. Ocantos, C. Giudice y G. Rey Valzacchi
Hospital Italiano de Buenos Aires, Buenos Aires, Argentina.
Propósito: Determinar la utilidad de la resonancia magnética (RM) de vesículas seminales (VS) en la evaluación de pacientes con hipospermia y/o hemospermia. Material y métodos: Estudio prospectivo observacional entre marzo de 2007 y junio de 2008. Se estudiaron 14 hombres con una edad promedio de 40 años (rango 2861) que presentaban hipospermia y/o hemospermia. A todos se les realizo RM de pelvis focalizada en VS. Se efectuaron secuencias T2 axial y sagital, T1 coronal, secuencias T2 sin y con supresión grasa siguiendo el eje de los conductos eyaculadores (CE) en el plano coronal y volumen 3 D para desplegamiento de los conductos deferentes (CD). Resultados: De los 14 pacientes evaluados, 11 consultaron por hipospermia, 1 por hemospermia y 2 por hipospermia más hemospermia. De los 11 pacientes con hipospermia, 7 presentaron hallazgos patológicos por RM evidenciándose en 1 caso hipoplasia bilateral de las VS, en 1 caso hipoplasia unilateral, en 2 casos hipoplasia unilateral con agenesia contralateral de las VS y agenesia bilateral de los CE, en 1 caso morfología sacular de la VS de aspecto ectásico, en 1 caso quiste de la línea media y en 1 caso dilatación de los CE. En el paciente con hemospermia se observó una alteración unilateral de la intensidad de la señal de las VS compatible con componente hemático. De los pacientes que presentaban hipospermia y hemospermia, en 1 se evidencio quiste de la línea media y en el otro hipoplasia, dilatación sacular y alteración de la señal de la VS derecha, asociado a dilatación del CD derecho y compresión del izquierdo. Conclusión: En nuestra experiencia la RM mostró hallazgos patológicos en un elevado número de pacientes permitiendo objetivar la causa de la alteración del espermograma. Por lo tanto la RM resulta un método no invasivo que permite a través de su elevada capacidad de discriminación tisular estudiar las VS, CE, CD y evidenciar lesiones asociadas, evitando en casos seleccionados realizar un estudio invasivo como la ecografía transrectal.
P35.- EVALUACIÓN DE LA ANSIEdAd EXPERIMENTAdA POR HOMBRES ANTES DE TRATAMIENTOS DE FECUNDACIÓN IN VITROH. Pallàs, R. García y M. Brassesco
CIRH, Clínica Corachan, Barcelona, España.
Objetivo: El objetivo de esta investigación es evaluar el nivel de ansiedad percibido por los hombres en el momento anterior a la punción folicular del primer ciclo de FIV y compararlo con la ansiedad experimentada por las mujeres. Métodos: Esta investigación es un estudio transversal de una muestra de 50 parejas heterosexuales. Se utiliza el STAI como instrumento para evaluar la ansiedad rasgo y estado, con el posterior análisis estadístico y comparación de resultados entre hombres y mujeres mediante la prueba T de Student. El cuestionario distingue la propensión ansiosa a percibir las situaciones comunes de la vida como amenazadoras, de la ansiedad transitoria que aparece ante los acontecimientos vitales estresantes. Resultados: Las diferencias de medianas de ansiedad rasgo entre hombres y mujeres no son estadísticamente significativas, mientras que las diferencias de medianas en ansiedad estado (14,04) son significativas (P = 0,006). Los resultados indican que los hombres experimentan un alto nivel de ansiedad estado (55,82%), aunque las mujeres presentan un nivel significativamente superior (69, 86%). Discusión: Al ser las mujeres las que pasan por el tratamiento médico que implican las TRA, la totalidad del sufrimiento físico recae sobre ellas. Respecto al sufrimiento psicológico, es fácil pensar que éste es mayor en las mujeres, pero los hombres también sufren durante estos procesos. Conclusiones: Dado que los hombres también sufren un impacto emocional, la esterilidad debería ser considerada una patología de pareja. Los altos niveles de ansiedad estado que experimentan las parejas sugieren la necesidad de intervención psicológica en estos tratamientos.
P36.- ESTUDIO MUTACIONAL DEL GEN HSPA2 EN PACIENTES INFÉRTILES Y EN CONTROLESR. Azpiazu1, M. Jodar1, J. Cámara1, J. Oriola1, J.L. Ballescà2 y R. Oliva1
1Grupo de Genética Humana, IDIBAPS, Facultad de Medicina, Universidad de Barcelona y Servicio de Bioquímica y Genética Molecular, Hospital Clínico, Barcelona-España. 2Institut Clínic de Ginecología. Obstetricia i Neonatología. Hospital Clínic i Provincial de Barcelona, Barcelona, España.
Las proteínas de choque térmico HSP son chaperonas moleculares que asisten a otras proteínas en su plegado y transporte. Las proteínas HSPA2 son un tipo específico que se expresa especialmente en las células espermatogénicas. Tienen diversas funciones conocidas: son esenciales para el proceso meiótico, se asocian al complejo sinaptonémico, se relacionan con la inhibición apoptótica y con la transición núcleo-histona núcleo-protamina. De acuerdo con los hallazgos descritos en ratones Knock-out para HSPA2, donde se observaba que ratones masculinos eran infértiles con parada madurativa en el estadio de espermatocitos primarios, y de los resultados proteómicos previos de nuestro grupo que encontraron un aumento significativo de la HSPA2 en pacientes con mayor lesión germinal determinada por TUNEL y en pacientes astenozoospérmicos (de Mateo et al., Proteomics 2007;7:4264-77), hemos iniciado un estudio mutacional del gen correspondiente en pacientes infértiles. Se han incluido 20 pacientes azoospérmicos con bloqueo madurativo, 20 pacientes astenozoospérmicos, 20 pacientes teratozoospèrmicos, 20 pacientes oligozoospèrmicos y 20 controles de individuos con fertilidad probada. Mediante el diseño de primers específicos hemos conseguido amplificar y secuenciar de forma específica el gen de la HSPA2, discriminando pseudogenes y genes homólogos de la familia de la HSP. A parte de la región codificante estamos analizando también la región promotora del gen HSPA2 en controles y pacientes, para intentar descubrir también posibles mutaciones patogénicas o polimorfismos de la región promotora que se comporten como un factor de riesgo para la infertilidad masculina.
Subvencionado con cargo al proyecto del Ministerio de Educación y Ciencia BFU2006-03479.
P37.- NUESTRA EXPERIENCIA EN 1200 CASOS DE IMPLANTE DE PRÓTESIS DE PENE: REVISIÓN, SEGUIMIENTO Y CONSIDERACIONES PARA EVITAR COMPLICACIONESM. Rosselló Barbará, A. Mus Malleu, et al
Centro de Urología, Andrología y Sexología. Palma de Mallorca y Madrid. España.
Justificación y objetivos: Desde Mayo de 1983 hasta Diciembre del 2006 hemos implantado 1200 prótesis y consideramos oportuno presentar esta revisión con la finalidad de valorar las circunstancias que favorecen el implante de las prótesis de pene y evitar las complicaciones que, como en toda cirugía, pueden surgir. Metodología: Se ha hecho una revisión del número total de prótesis implantadas, segmentadas por la cantidad de cada modelo. Se ha recogido el número de prótesis que han fallado desde el punto de vista mecánico, así como las que se han tenido que sustituir por infección o mal uso. El estudio recoge igualmente los diferentes tipos de prótesis colocadas valorando la correlación con los índices de satisfacción del paciente a través de los resultados de una encuesta. Se realiza también una valoración de las distintas técnicas quirúrgicas, así como del instrumental utilizado que, sin duda, favorece la rapidez y el éxito de la cirugía. Conclusiones: Creemos necesario: 1) Es necesario protocolizar la selección del paciente, el procedimiento previo a la cirugía, las pautas quirúrgicas, el instrumental necesario y los cuidados postoperatorios para evitar complicaciones posteriores. 2) Se demuestra que la prótesis proporciona un alto nivel de satisfacción tanto por parte del hombre como de su pareja. 3) Las prótesis con más aceptación en cuanto a índices de satisfacción son las hidráulicas y dentro de este grupo, las de 3 componentes.
Índice de autores de presentaciones orales y pósterAbad C., P28
Aizpurua J., O22
Aldave Villanueva J., O10
Alfaro González J.V., O07
Alonso Domínguez F.J., O13
Álvarez-Cuevas S., O26
Amador Sandoval B., P04, O13
Amaral A., P22
Amengual M.J., P28
Ancer-Rodríguez J., O26
Araña Rosaínz M.J., O01
Ares Valdés Y., P04, O13
Arratia Maqueo J.A., O04, O08, O12
Arrondo Arrondo J.L., P09, O10
Asenjo J.M.N., O03, O05
Ávila Venegas K.A., P20
Azpiazu R., P35
Baena V., O15
Ballescà J.L., P23, P27, P35,
P36, O16, O20
Barnoiu O., O15
Bassas Arnau L., P16, P20, P29, O24
Becerra A., O03, O05
Benet J., P28
Bernabeu R., O22
Blanco J., O18
Bordonado Ramírez R., O14
Brassesco A., P32, O19
Brassesco M., P17, P18, P19,
P31, P32, P35, O19, O27, O29,
Caballero Campo P., P22, O25
Caballero Peregrín P., P22
Caille A.M., P24
Cairó O., P19
Cámara J., P35, P36
Campá Bortolo J., P09, O10
Camps J., P17
Candebat Montero L.H., P13
Candenas L., O17
Carballo Velázquez L., P04
Casas Aranda I., O07
Castelo L., O01
Castillo J., P26
Castro A., P21
Colomer A., P31
Constanzo P., O09
Cortes González J.R., O04, O08, O12
Cruz Navarro N., P10, P16, O06, O24
Cuadrado Campaña J.M., O02
Cuapio Padilla P., P30
Cuesta Alcalá J.A., P09
Chantada V., P16, O24
Checa M.A., P17
Chou Rodríguez A., P04, O13
De Mateo López S., P23, P26, O20
Del Río F., P31, P32, O19, O29
Díaz Ramírez F., O15
Domínguez A., P03
Domínguez Casala R., P30
Dorado M., O06
Ebensperger M., P21
Egozcue Vilarassau S., P20
Emmanuel E., O15
Estanyol J.M., P23
Estevez Baez M.J., O01
Fabián E., O29
Fabré Redondo B., P02, P05, P07
Fernández-López C., O25
Fernández-Sánchez M., O17
Finger L., O09
Fragas Valdés R, P02, P04, P15,
P35, O01, O11, O13
Frago Valls S., P12
Franco Miranda E., P03, O02
Gabler F., P21
Galan J., P16, O24
Gallardo Ríos M., P25
Gallegos-Ávila G., O26
García A., P29
García C.T., O01
García R., P35
García Álvarez C.T., P02, P05, P15
García-Giralda Ruiz L., O07
García-Giralda Ruiz F.J., O07
García-Peiró A., P28
Garza Cortes R., O08, O12
Gatica L.V., O23
Gené M., P27
Ghersevich S., P24
Giojalas L.C., O23
Giudice C., P33, P34
Glina S., O04
Godino Durán J.A., O30
Gómez M., P18, P32, O19, O27, O29,
Gómez Alzugaray M., P25, P35, O27
Gomez Guerra L.S., O08, O12
González Fabré G., P25
González-Ravina C., O17
Gorria Cardesa O., P09, O10
Gosálvez J., P28
Gosálvez J., P28, O25
Gueglio G., O09
Guidobaldi H.A., O23
Guillen Delgado D.J., P35
Guimerà M., O16
Guirao Sánchez L., O07
Gutiérrez García J.D., O12
Guzmán Mederos R., P15
Hernández E.H., O21
Hernández D., O15
Hernández Silverio D., P04, O13
Iriarte Aristu J., P09, P12, O10
Izquierdo Ros M.T., O07
Jiménez-Macedo A.R., O18
Jodar M., P26, P27, P35, P36
Jorge Fariñas R., O14
Joven J., P17
Knoblovits P., O09
Labairu Huerta L., P09, P12, O10
Lafuente R., P17, P18, P19, P31, O27, O29,
Layas O., O09
Ledón Llanes L., P05, P11, P35
Lemourt Oliva M., P15, O14
Lima E., P14
Litwak L., O09
López O., P29
López G., P17, P18, P19, P31, O27, O29,
Lucio M.J., O03, O05
Lledó Bosch B., O22
Marsillach J., P17
Martín de Francisco Hernández F.J., O30
Martínez Barea V., P03, O02
Martínez Heredia J., O20
Martínez Moya M., P16, O24
Martínez Piñeiro L., P16, O24
Martínez-Pasarell O., P29
Más García M., O30
Mata A., P29
Mendoza Trujillo M., P02, P05, P08
Mestre G., P27
Monteagudo Peña G., P06, P35, O11
Montesinos M.M., O23
Morales P., O15
Morales Concepción J.C., P04, O13
Morales Sabater R., O22
Munuce M.J., P24
Muñoz Rodríguez J., P03, O02
Mus Malleu A., P37
Navarrete Gómez P.A., O16
Navarro J., P28
Navarro Valdivieso R., P10
Nieto M., O21
Nuñez-Calonge R., O25
Ocantos J., P34
Ojeda M., O01
Oliva R., P23, P27, P35, P36, O20
Olivares R., O16
Oliver-Bonet M., P28
Oliviero A., O30
Omar L., P33, P34
Oriola J., P26, P27, P35, P36
Orlandi González N., O01
Ortega Ortega M., O30
Ortega-López L., O25
Ortiz Salcedo J.A., O22
Osório L., P14
Ovies Carballo G., P35
Palomo I., O21
Pallàs H., P35
Pellicer Martínez A., P30
Pérez-Gutiérrez L., O25
Picco G., P34
Pimenta A., P14
Pinto F., O17
Quezada Castillo L.A., P30
Ramalho-Santos J., P22
Ramos R., O21
Ramos-González B., O26
Rey Valzacchi G., P33, P34, O09
Ríos Salazar R., P21
Rocha Cárdenas F., P30
Rodríguez J.J., P30
Rodríguez Acosta M., O14
Rodríguez Carrión M.I., O30
Rodríguez Martínez K., O11
Rodríguez Pérez A., P35
Rodríguez Toldra J., P03, O02
Rodríguez-Molina J.M., O03, O05
Rosas Saucedo P., P30
Rosselló Barbará M., P37
Rovira S., P18, P19
Sala M., O27
Sánchez J., P29
Sánchez M., P10
Sánchez M., O18
Sánchez Gutiérrez R., O16
Sánchez Pérez G.A., O07
Sánchez Rosales I., P35, O11
Sánchez-Aparicio P., O21
Sánchez-Ramos A., O30
Sandalinas M., O18
Santana Gómez J.L., O14
Savluk L., P34
Segura A., P16, O24
Soares J., P14
Solchaga Martínez A., P09,
Sousa A.P., P22
Suárez Martínez R., O14
Teves M.E., O23
Teyrouz A., P09, P12, O10
Uñates D.R., O23
Valdés Abdull L., O14
Vargas Baquero E., O30
Viscasillas Molins P., P20
Vivas E., O15
Zavaleta C., P18
Zumoffen C., P24