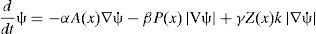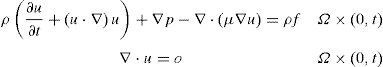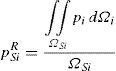La apnea del sueño es un trastorno respiratorio, con consecuencias no deseables para la salud, que ocurre durante el sueño cuando se obstruyen o colapsan las vías aéreas superiores. El fenómeno es bien conocido clínicamente, con diagnosis y tratamientos médicos contrastados, pero no existe una metodología sencilla ni los instrumentos y técnicas de análisis necesarias para conocer y valorar cualitativa y cuantitativamente la respuesta física y clínica de una actuación mandibular concreta. En este trabajo se muestra como las técnicas digitales de tratamiento de imágenes, la dinámica de fluidos y la implementación de criterios ingenieriles de diseño importados de otros campos de actividad permiten, a partir de unas imágenes médicas convencionales, establecer una metodología de análisis sencilla útil clínicamente para decidir las actuaciones, de presión o mecánicas, mandibulares más convenientes. La metodología se aplica a un paciente que sufre el síndrome y se estudia el efecto de un dispositivo mandibular (DAM®), especialmente innovador, premiado científica y empresarialmente en varias ocasiones, que por medio de un avance de la mandíbula, variable y distinto para cada paciente según las necesidades clínicas, provoca una apertura significativa de las vías aéreas superiores.
Obstructive sleep apnea syndrome (OSAS) consists in the occurrence of recurrent episodes of airflow limitation during sleep, with undesirable consequences for the health. The phenomenon is well known from a medical point of view (prognosis, diagnosis and treatment), but there is not a methodology or analysis tools for the quantification of the clinical response using Mandibular Advancement Devices (MAD). This paper shows how combining image processing, fluid dynamics and engineering design criteria, imported from other fields, allow to establish a simple analysis method clinically useful to decide the more convenient positioning of the MAD based on the pressure or mechanical movement of the jaw. This methodology is applied to a patient suffering OSAS which the objective to evaluate the changes provoked in the upper-airways due to an innovative mandibular device.
El síndrome de la apnea del sueño (SAS), es uno de los trastornos respiratorios más frecuentes que afecta alrededor del 5% de los adultos. Aparece cuando se obstruyen o colapsan las vías aéreas superiores debido a estrechamientos, bloqueos o pérdidas de rigidez de los conductos respiratorios. En todos los casos se producen interrupciones y alteraciones del flujo de aire pulmonar que pueden disminuir los niveles de oxígeno y aumentar el anhídrido carbónico en la sangre. Como consecuencia de todo ello, el sueño se interrumpe y se desarrollan cuadros clínicos de una cierta complejidad como pueden ser por ejemplo la somnolencia excesiva o la fatiga crónica, e incluso otras alteraciones respiratorias, cardiovasculares y psicológicas.
Los tratamientos clínicos existentes buscan eliminar las causas que originan el síndrome usando dispositivos diversos, de presión (Continous Positive Airway Pressure, CPAP) o mecánicos (Mandibular Advancement Devices, MAD) o en su caso la cirugía maxilar o del paladar según proceda; en todos los casos se consiguen modificaciones morfológicas y volumétricas en las vías aéreas superiores. Aunque el tratamiento más adecuado depende de cada paciente, numerosos estudios [1,2] avalan que los dispositivos mandibulares que actúan mecánicamente sobre la anatomía del paciente son una alternativa no solo más confortable y amigable (un aparato bucal sencillo frente a una presión con mascarilla) sino también clínicamente competentes y competitivos en numerosas situaciones.
En todos los casos la antepulsión mandibular, es decir el movimiento de la mandíbula de atrás hacia adelante, es el factor mecánico más activo pues como es bien conocido facilita la apertura de la vías aéreas superiores [3,4]. Aunque sí el dispositivo mandibular propicia una apertura excesiva podría no tener las consecuencias deseadas e incluso resultar contraproducente. Por ello resulta de gran interés e importancia disponer de una metodología sencilla y de los instrumentos necesarios para conocer y valorar las cualidades de la respuesta clínica ante una actuación mandibular concreta. La tecnología lo permite aunque para ello sea necesario desarrollar algunos elementos específicos, imprescindibles para representar y valorar adecuadamente el fenómeno respiratorio y sus consecuencias, tanto desde el punto de vista geométrico como físico.
En este artículo se presenta el proceso necesario para estudiar estos efectos mediante el método de los elementos finitos. A partir de las imágenes médicas, obtenidas mediante tomografía computarizada (TC-SCAN), se construyen los modelos numéricos necesarios para evaluar las características del flujo del aire respirado y las variaciones anatómicas que provocan los aparatos bucales. Se presentan y discuten los resultados obtenidos en un paciente de referencia que sufre el síndrome, considerando 2 situaciones clínicas diferenciadas: paciente en reposo sin o con dispositivo mandibular.
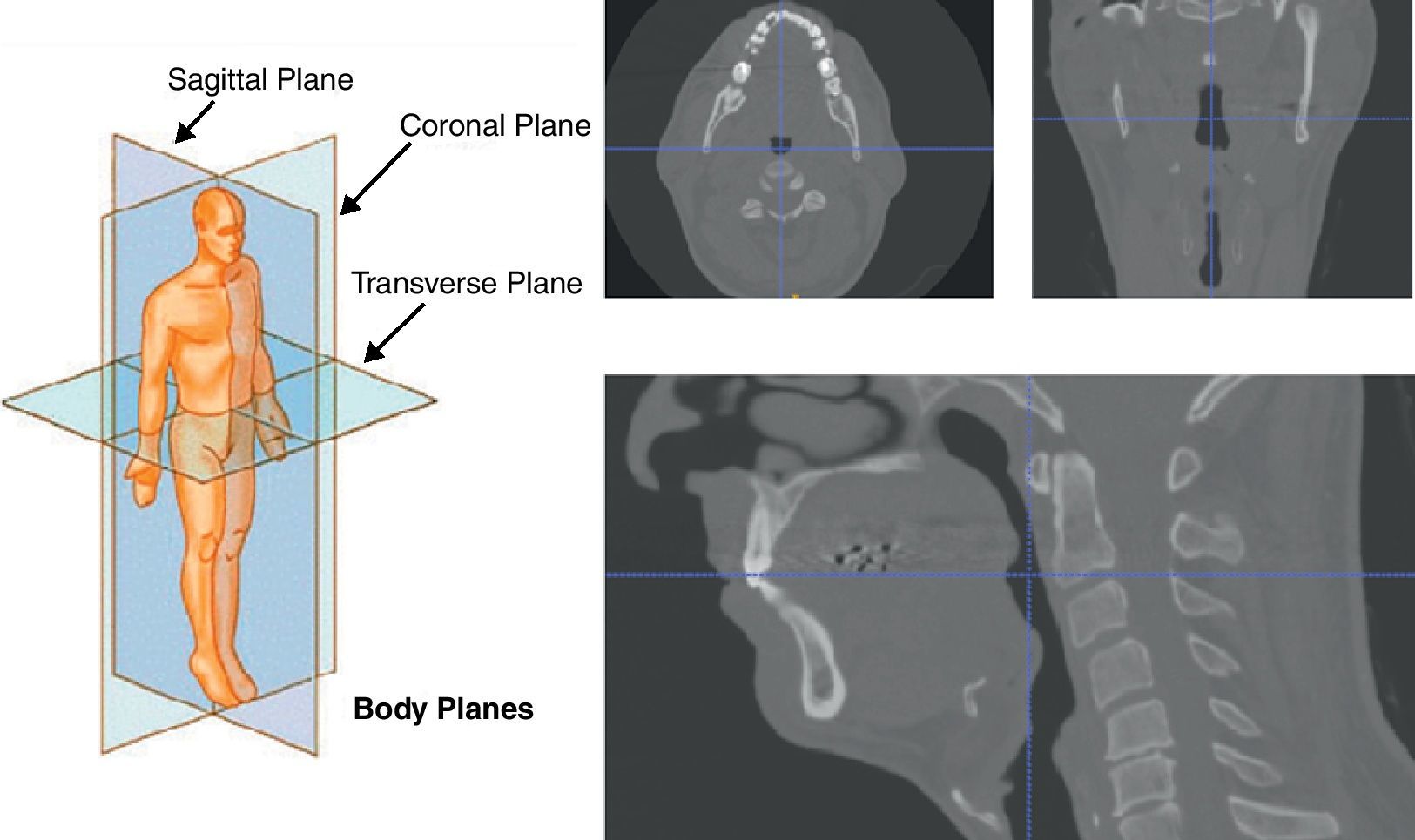
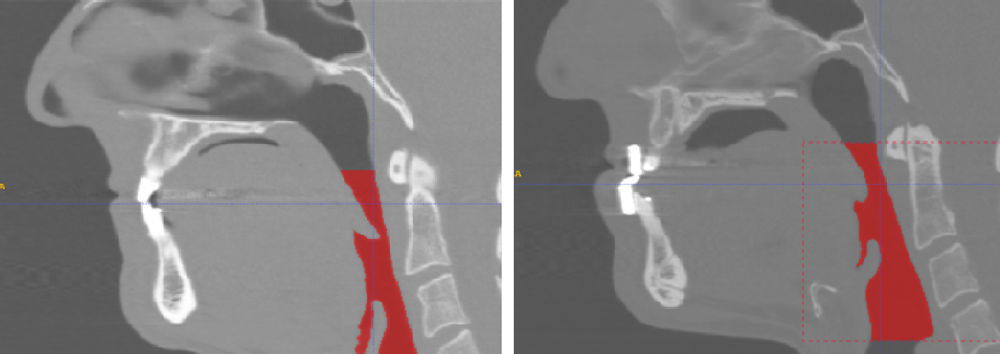
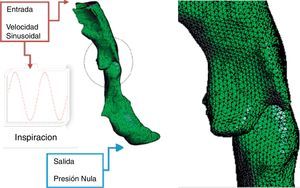
2La imagen médica y el modelo numéricoLa tomografía computarizada es una técnica de imagen basada en los rayos x que proporciona una sucesión de cortes transversales, en los 3 planos cartesianos convencionales de una zona anatómica de interés (fig. 1). Estas imágenes permiten visualizar e interpretar los diferentes órganos, o conjuntos anatómicos, con detalle lo que facilita la valoración y el diagnóstico clínico. Pero a pesar de su gran calidad y alcance en el diagnóstico clínico, estas imágenes no se pueden transformar directamente en modelos aptos para el cálculo y por ello necesitan de manipulaciones de una cierta envergadura. Algo parecido ocurre en otros campos de actividad, por ejemplo en el diseño artístico e industrial, dónde las técnicas numéricas han ido incorporando las tecnologías del diseño a sus propios métodos y herramientas de trabajo.
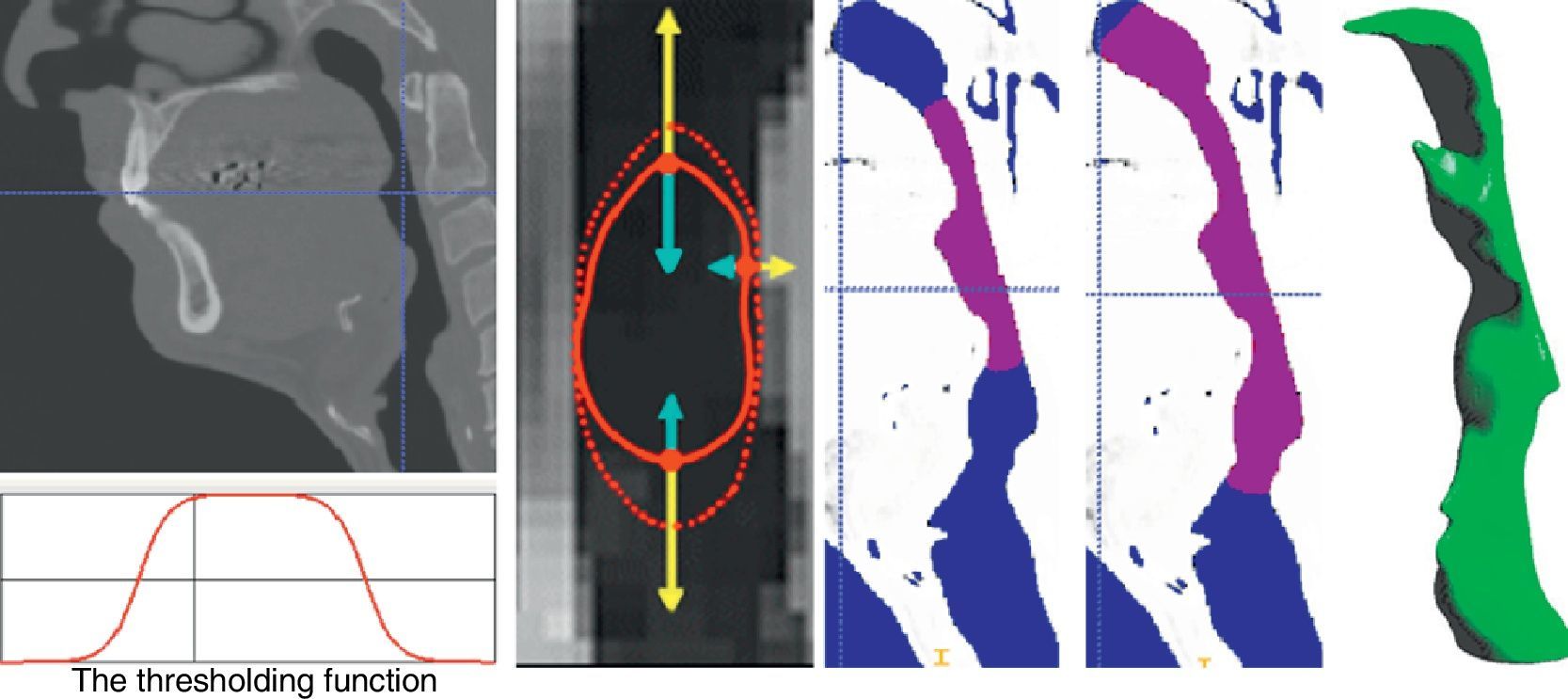
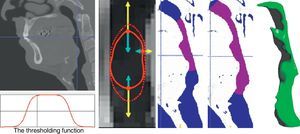
La técnica usada para conseguir un modelo utilizable por los métodos de cálculo especializados en la física del problema (metodología no lineal implementada por CIMNE en el código DIPPO [5]) rastrea la evolución de los contornos y de las superficies combinando 2 operaciones básicas, la definición de una función umbral cromático (Thresholding Operation) y un algoritmo que controla su progreso por un volumen de control previamente seleccionado (Image Snake) (fig. 2). La primera operación convierte una imagen definida cromáticamente por una escala de grises en una imagen binaria que agrupa los píxels que están dentro, o fuera, de la función umbral elegida. La segunda está gobernada por una ecuación matemática que describe la velocidad de propagación, de curvatura y de advención de cada punto a la hora de determinar los contornos (movimiento de avance anular de serpiente) [17].
A(x): Velocidad de advección; P(x): Velocidad de Expansión; Z(x) Velocidad de la curvatura; (α, β, γ) parámetros de control de la advección, expansión y de la curvatura.Ambos procesos aprovechan las facilidades que presentan las vías aéreas superiores, es decir la sencillez cromática de la representación tomográfica del aire en los conductos, sobre todo en comparación con otros componentes anatómicos como pueden ser la sangre o los huesos, y la consistencia y compacidad volumétrica del dominio de análisis y sus alrededores, conjunto respiratorio boca-faringe-laringe.
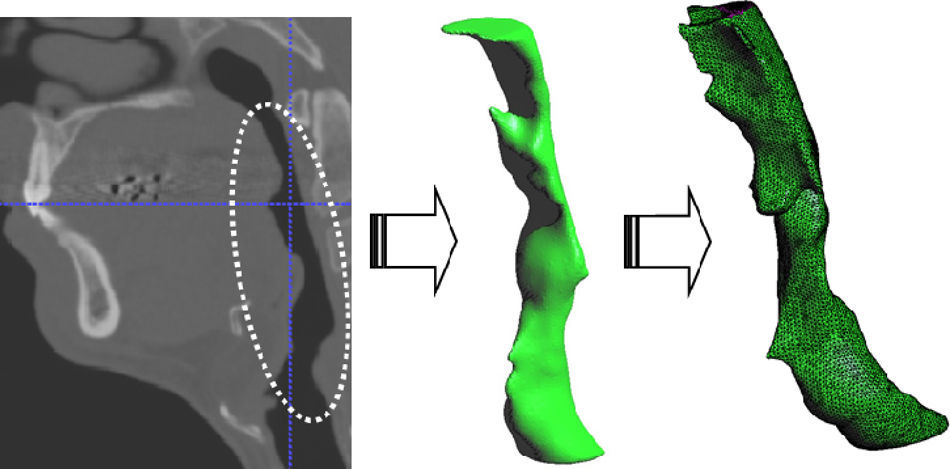
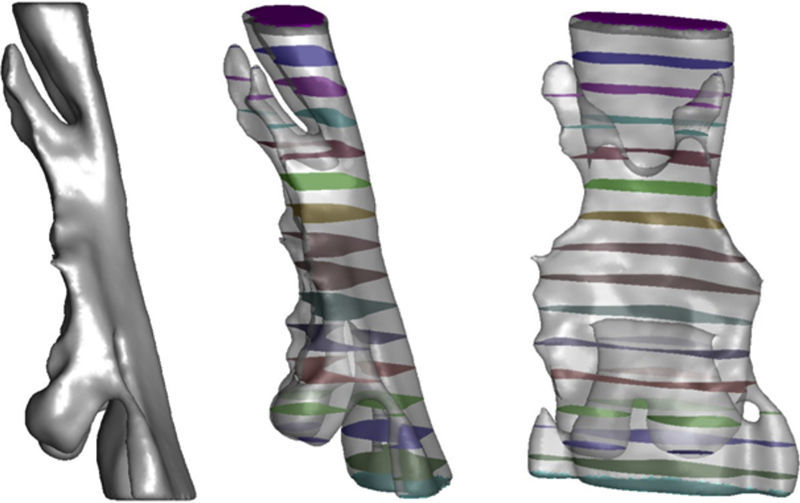
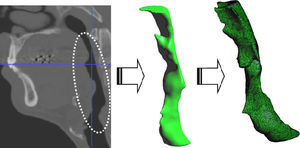
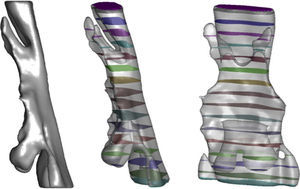
El contorno determinado en la fase anterior define un volumen que se utiliza para construir un modelo de elementos finitos usando técnicas importadas de otros campos de actividad (gestor de imágenes y datos, GiD [6,7]). Para ello se usa un procedimiento característico de relleno de un volumen con tetraedros, con un control activo de la calidad denominado Iso-Stuffing [16] que permite generar elementos suaves con un indicador de aspecto próximo a 1 (valor característico del triángulo equilátero). Dependiendo de la complejidad de las vías aéreas y del volumen de control seleccionado se generan mallas de elementos finitos con 1 o 1,2 millones de tetraedros (fig. 3).
3El comportamiento numérico y la realidad clínicaComo en otros muchos problemas complejos de ingeniería, la simulación numérica del flujo respiratorio precisa no solo de una valoración, lo más realista posible, del fenómeno físico en sí mismo, circulación del aire respirado por los conductos respiratorios, sino también de la definición algunos criterios clínicos e ingenieriles que permitan establecer y evaluar algunas de las consecuencias que se derivan de ello (por ejemplo la obstrucción o el colapso de las vías aéreas). En la primera etapa del proceso el modelo matemático es una consecuencia directa de la física del problema planteado (ecuaciones de Navier-Stokes), en la segunda se utilizan esquemas simples, pero clínicamente consistentes, para estimar la realidad buscada, en cualquier caso partiendo de los valores calculados en el paso anterior (teoría de los tubos flexibles o modelo resistor Sterling [15]).
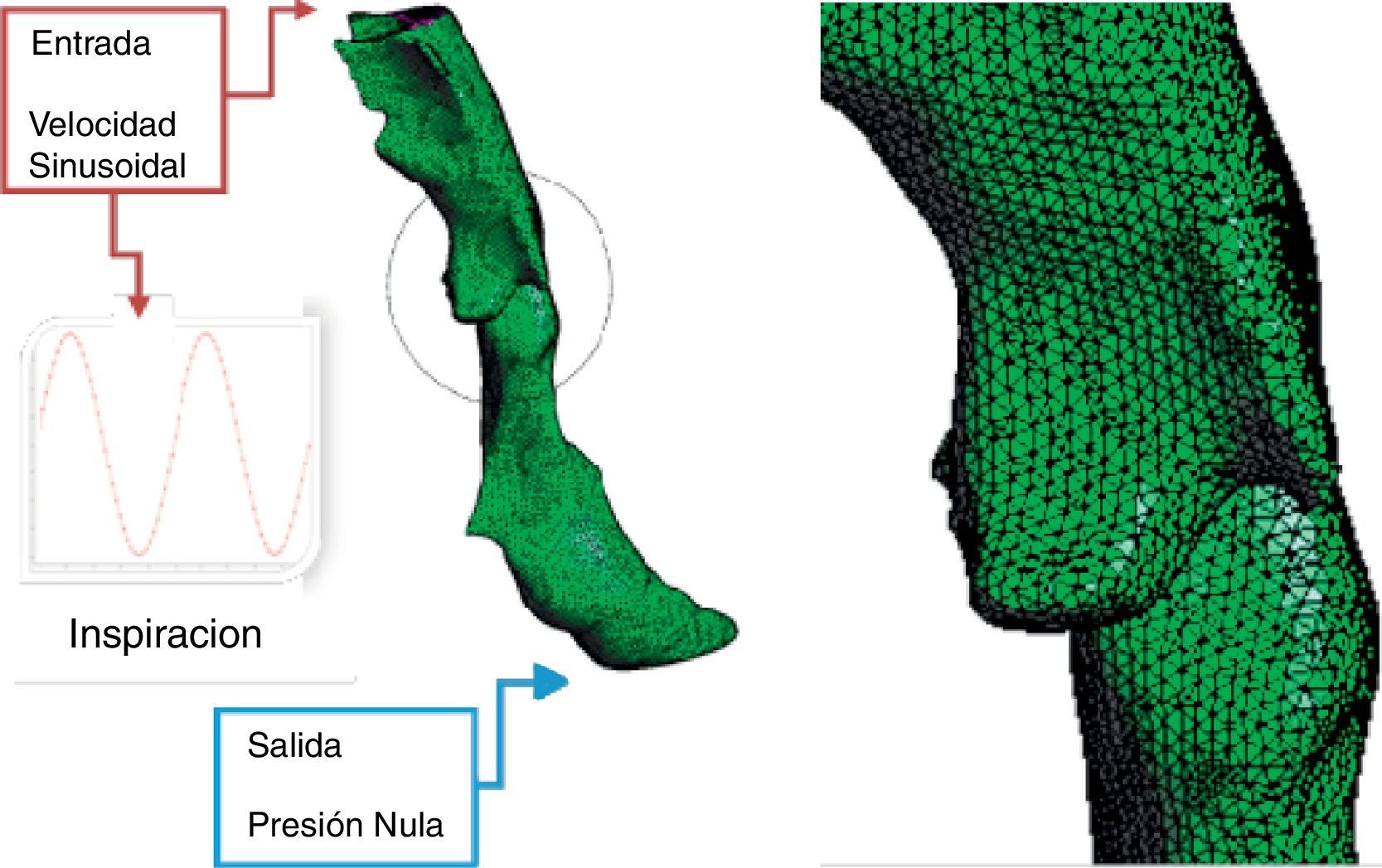
En la primera etapa del proceso se resuelven las ecuaciones de Navier-Stokes; para ello en este trabajo se utiliza el código de elementos finitos Biodyn [8], especializado en la dinámica de fluidos y en la simulación de comportamientos multifísica, desarrollado por investigadores de CIMNE y de probada eficacia en los contextos biológicos. Como condiciones de contorno se definen un perfil de velocidades en la entrada (boca con o sin aparato bucal regulador) para tener en cuenta la secuencia respiratoria inspiración-expiración y una presión en el extremo final del dominio (p=0 en la laringe-pulmones). En las paredes de los conductos respiratorios se considera una velocidad del aire nula (condición no deslizante).
Para determinar con precisión el carácter del flujo que se genera en el conjunto de los conductos respiratorios se calcula previamente el numero de Reynolds en la entrada (Re=u D/ν con D=4A/P, donde u es la velocidad, ν la viscosidad cinemática, A la sección transversal y P el perímetro). Como este número resulta ser bajo (< 1.000), se considera que el flujo es laminar, homogéneo, incompresible, adiabático y newtoniano. Si bien es cierto que tanto la separación como la recirculación del flujo podrían generar con bajos números de Reynolds, ciertos efectos de turbulencia [8], estudios realizados en paralelo [9] demuestran que en el caso que nos ocupa pueden despreciarse.
En las aplicaciones respiratorias se puede considerar una densidad del aire ρ y una viscosidad dinámica constantes. Para simular los procesos de inhalación/exhalación, en el estado estacionario a una temperatura de 25°C, se supone un caudal de aire medio, por paciente y escenario, de 500ml y una velocidad, compatible con el modo humano de respiración, dada por la ecuación u(x,t)=A·sin(2πft) (inspiración-expiración). Para los cálculos prácticos está clínicamente aceptado tomar como valores más representativos de la respiración humana una frecuencia 0,267Hz y un período 3,75 s [10].
El código Biodyn de análisis fluido dinámico realiza la discretización espacial por el método de los elementos finitos y la integración temporal mediante un algoritmo iterativo implícito de 2 pasos (método del paso fraccionado) (fig. 4). Los problemas de convección dominante se estabilizan con la técnica Finite Element Calculus (FIC) [11] que, usando elementos de bajo orden, permite evaluar con la misma aproximación velocidades y presiones. No se consideran en el análisis ni el efecto gravitacional, las fuentes y la transferencia de calor, el cambio de fase ni las reacciones químicas.
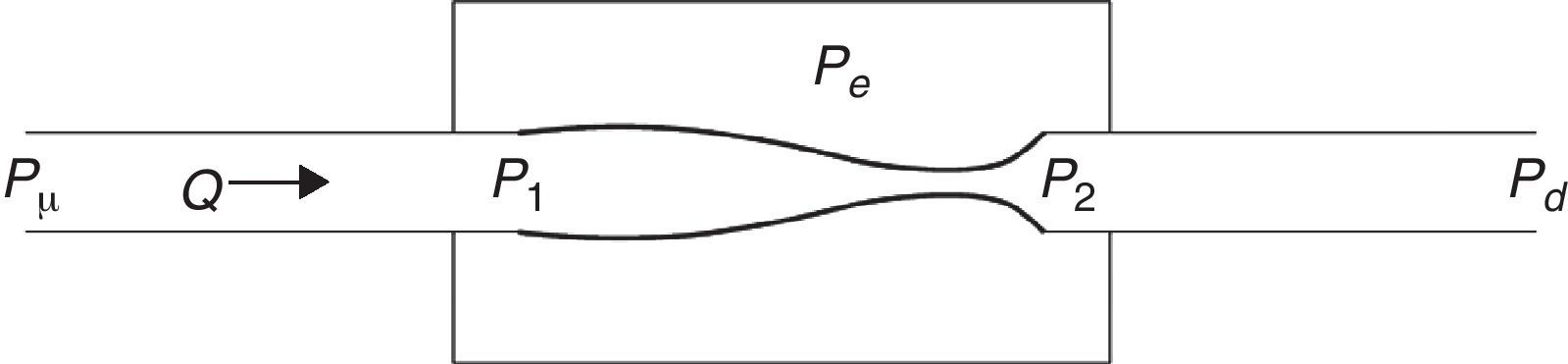
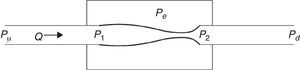
Las obstrucciones y colapso de las vías aéreas superiores se interpretan con el modelo denominado resistor Sterling, comúnmente usado por los fisiólogos en sus cálculos, que las simplifican como un tubo elástico montado entre otros 2 rígidos por los que circula el flujo del aire respirado (fig. 5). El modelo queda caracterizado por la presión externa Pe y las presiones en los extremos anterior y posterior del volumen de control P1 y P2 (aguas arriba y aguas debajo de acuerdo con una nomenclatura tradicional hidráulica), que a su vez dependen de las presiones Pu y Pd en los extremos del dominio considerado.
Las obstrucciones y colapsos dependen de las relaciones entre los valores de las presiones en el dominio de control Pe, P1 y P2. Cuando P1 y P2 son mayores que Pe el tubo permanece inflado, cuando esto no ocurre el conducto comienza a obstruirse y puede colapsar. Las variables que controlan este proceso son las presiones denominadas transmurales, aguas arriba (P1-Pe) o aguas abajo (P2-Pe), donde Pe es la presión pleural ejercida por los tejidos que rodean las vías respiratorias.
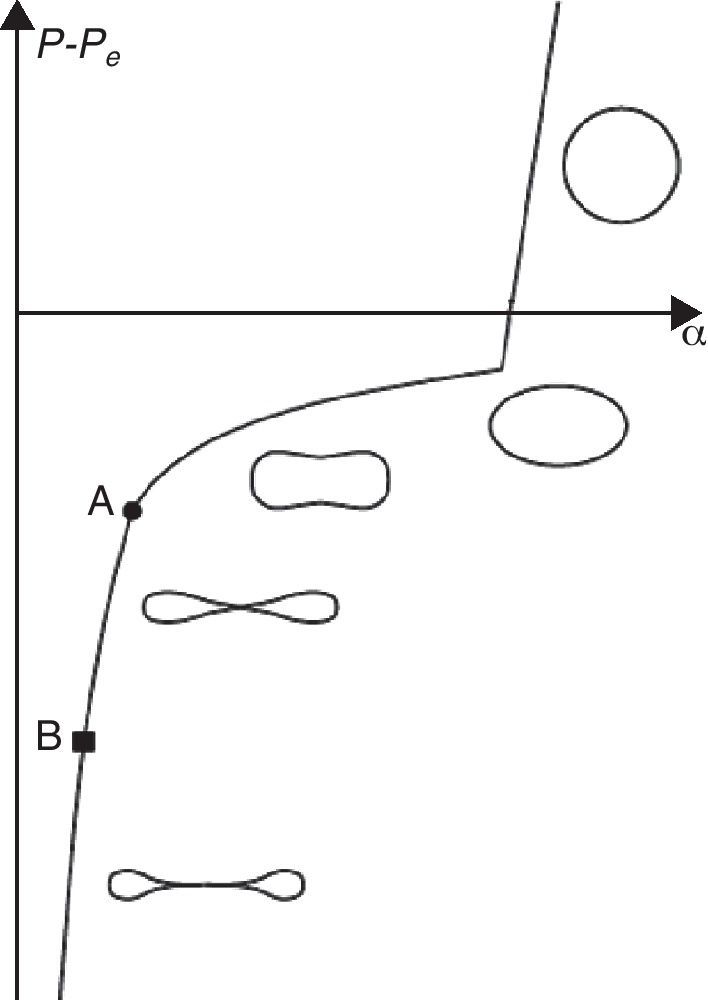
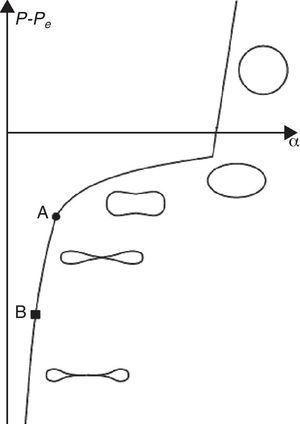
Cuando la presión transmural es positiva, en el extremo aguas abajo o aguas arriba, el área de la sección transversal del tubo aumenta elásticamente, cuando es negativa decrece de forma exponencial, una vez superado un cierto umbral del comportamiento elástico lineal con pequeñas deformaciones (fig. 6). La valoración del colapso o de la obstrucción, entendida como una reducción significativa de la sección transversal del conducto, depende por tanto de la presión pleural Pe que no solo es desconocida sino que además no es fácil de medir. Esta circunstancia condiciona enormemente el tipo de análisis a realizar pues cualquier resultado que se obtenga, incluso si se utiliza una metodología de análisis sofisticada que contemple la interacción aire-conducto, estará siempre condicionado por esta limitación. Por otro lado el síndrome ocurre durante el sueño, momento poco propicio para obtener las imágenes médicas básicas para construir los modelos de cálculo necesarios.
A pesar de todo esto se sabe que los pacientes sufren el síndrome y se conocen las técnicas clínicas que la experiencia médica demuestra son eficaces para, por lo menos, paliar sus consecuencias. Teniendo en cuenta estas circunstancias se toma como referencia un paciente en la situación de reposo sin ningún aparato bucal de forma que, como sufre el síndrome, se puede suponer que durante el sueño la presión pleural Pe es mayor que la presión en alguno de los 2 extremos del dominio de control, P1 o P2 dependiendo de la fase respiratoria que se considere; cuando esto ocurre existe obturación o colapso (posición B en el gráfico de la figura 6). Si con las modificaciones anatómicas que ocasiona el dispositivo mandibular la presión crece, aumenta por tanto la presión transmural aguas abajo o aguas arriba, el colapso o la obturación será menor (posición A en el gráfico de la figura 6). Esto no significa que se elimine aunque sí que el dispositivo provoca una apertura de la faringe que hace posible una mejora clínica.
Teniendo en cuenta estas consideraciones se propone en este artículo una metodología cualitativa que permite tomar decisiones clínicas más ajustadas sustentadas en cálculos y modelos cuantitativos relativamente sofisticados.
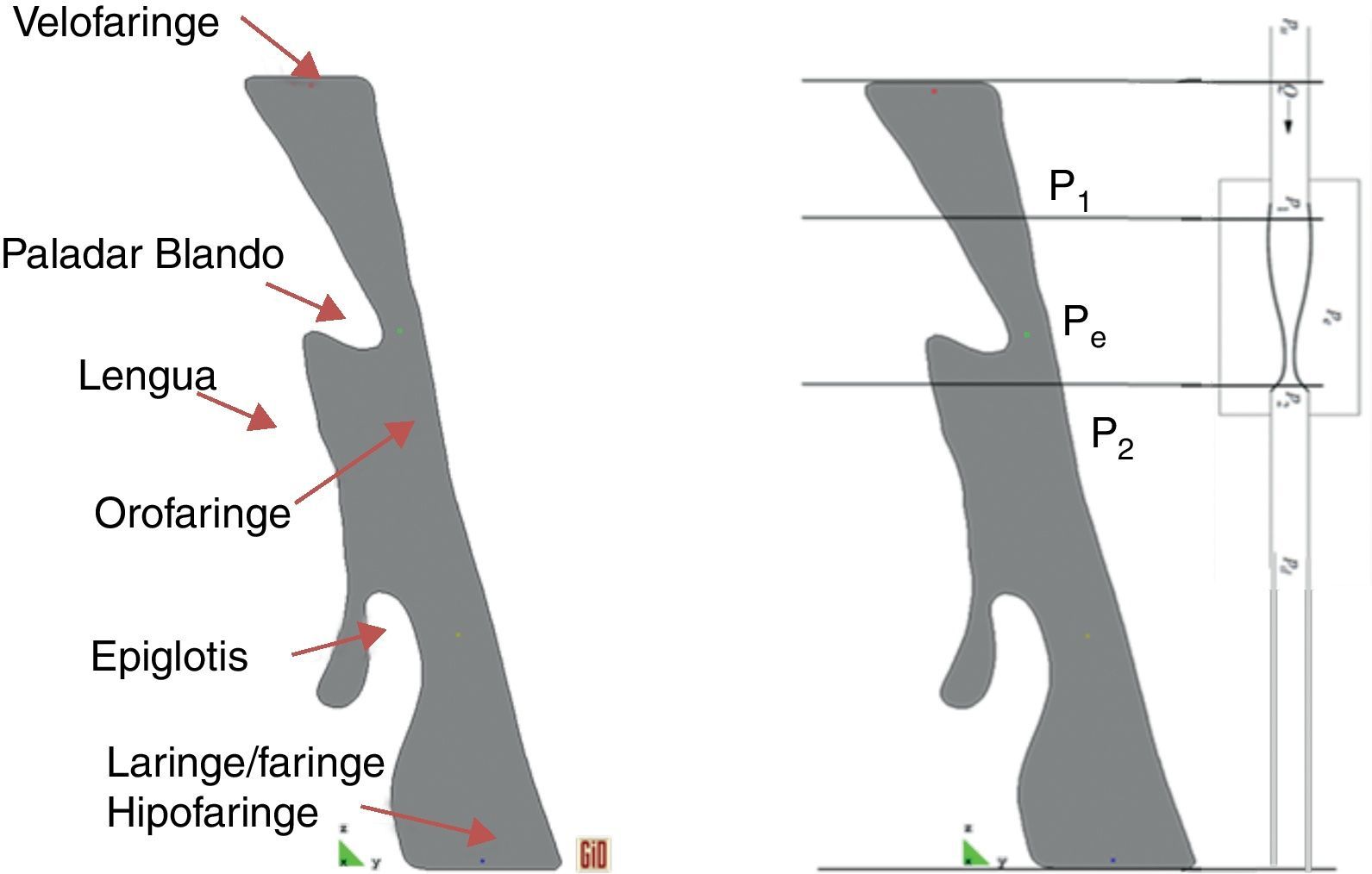
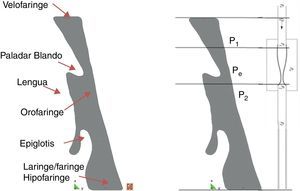
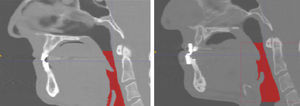
4Resultados obtenidos para un paciente con el síndromePara cada paciente es necesario definir un dominio de análisis y la zona de las vías respiratorias donde se va a realizar el control de presiones, de acuerdo con las directrices del modelo simplificado resistor Sterling. La experiencia clínica recomienda adoptar como dominio de análisis la zona comprendida entre la 1.a vértebra cervical (velofaringe, inicio de la faringe), y la 4.a vértebra cervical (hipofaringe/glotis, final de la faringe-principio de la laringe) (fig. 7). Como volumen de control se elige la zona intermedia comprendida entre la parte de la velofaringe situada justo por encima del paladar blando y la orofaringe (fig. 7), zona donde se sabe clínicamente que ocurren las obturaciones y los colapsos que provocan el síndrome durante el sueño.
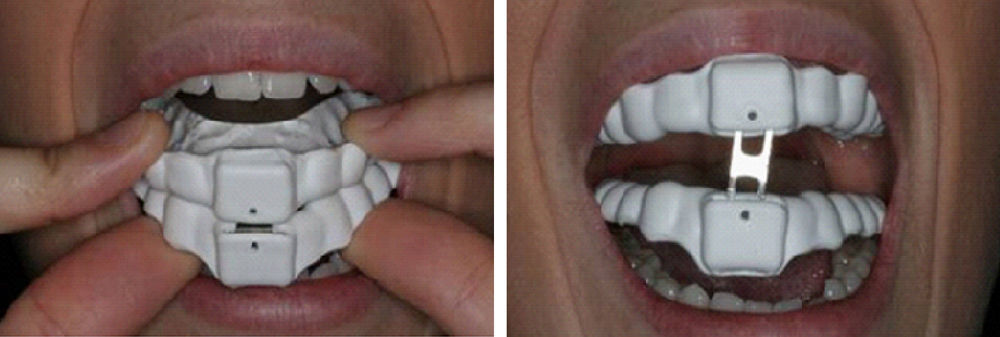
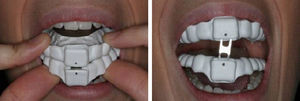
El dispositivo mandibular (DAM®) analizado en este trabajo es un prototipo diseñado y patentado por la empresa Asturiana de Dispositivos Intraorales para el Tratamiento de la Apnea del Sueño S.L. (ADITAS) (fig. 8). El conjunto del estudio forma parte de una amplia estrategia de validación clínica [12], realizada en colaboración por ADITAS, CIMNE y UPC, orientada a mostrar que su aparato mandibular constituye una alternativa a otros muchos existentes en el mercado especializado, que entre otras cosas presenta la ventaja de permitir diferentes posiciones alternativas (fig. 8) según reclame la patología del paciente.
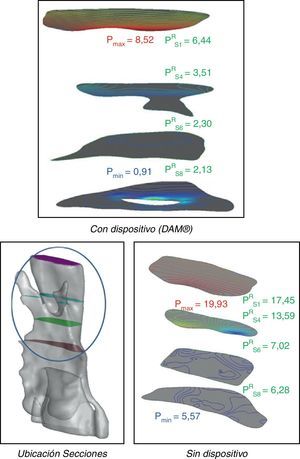
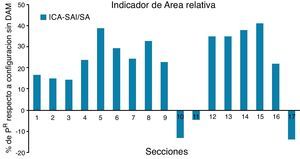
De acuerdo con la metodología de análisis adoptada se consideran 2 situaciones del paciente, una inicial sin aparato bucal y otra funcional con el dispositivo mandibular en una de las posiciones prefijadas para el diagnóstico (fig. 9). Para identificar e interpretar correctamente tanto la geometría como los resultados obtenidos en el cálculo fluido-dinámico realizado se subdivide el dominio de análisis mediante 17 cortes transversales (incluyendo las secciones de entrada y salida) (fig. 10).
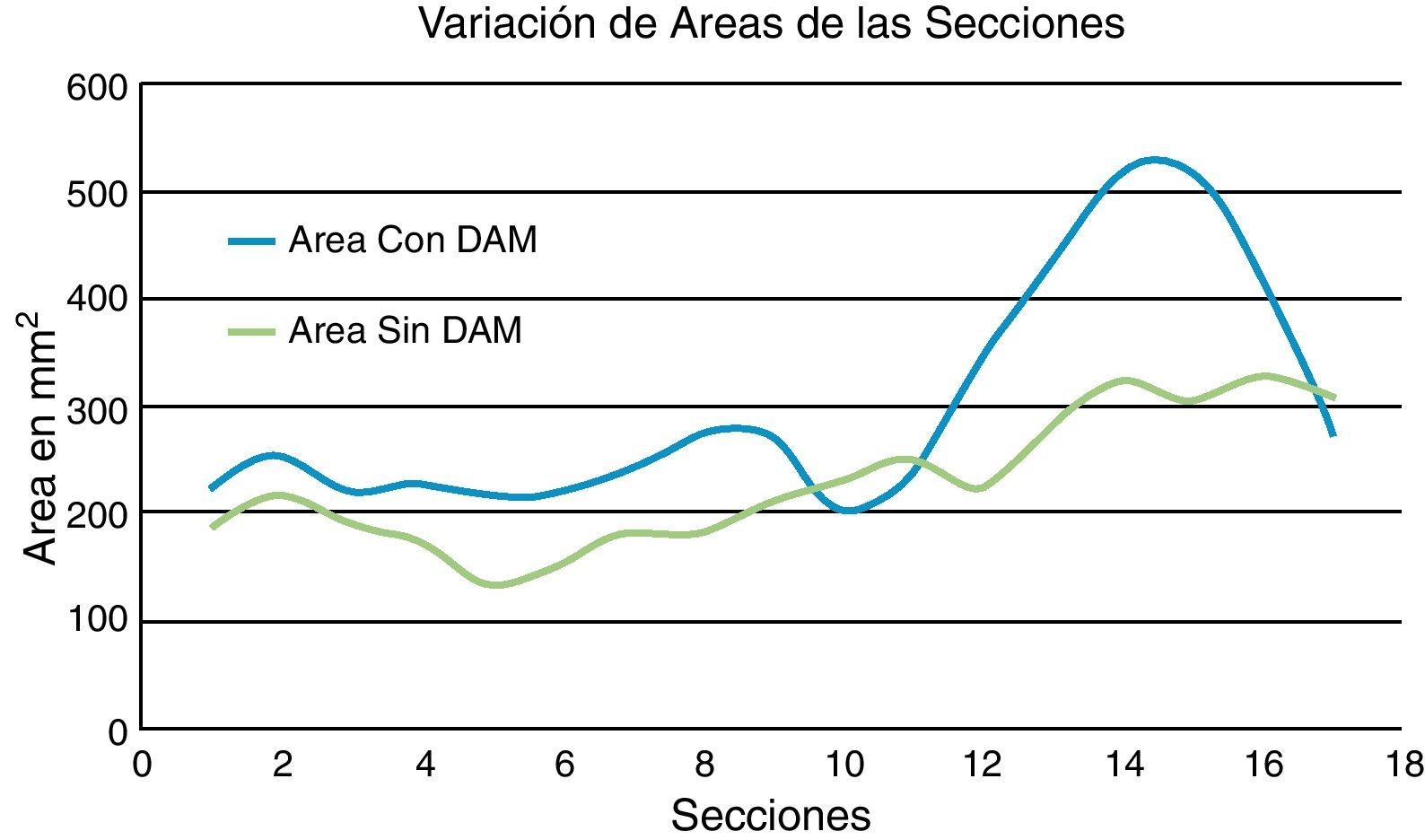
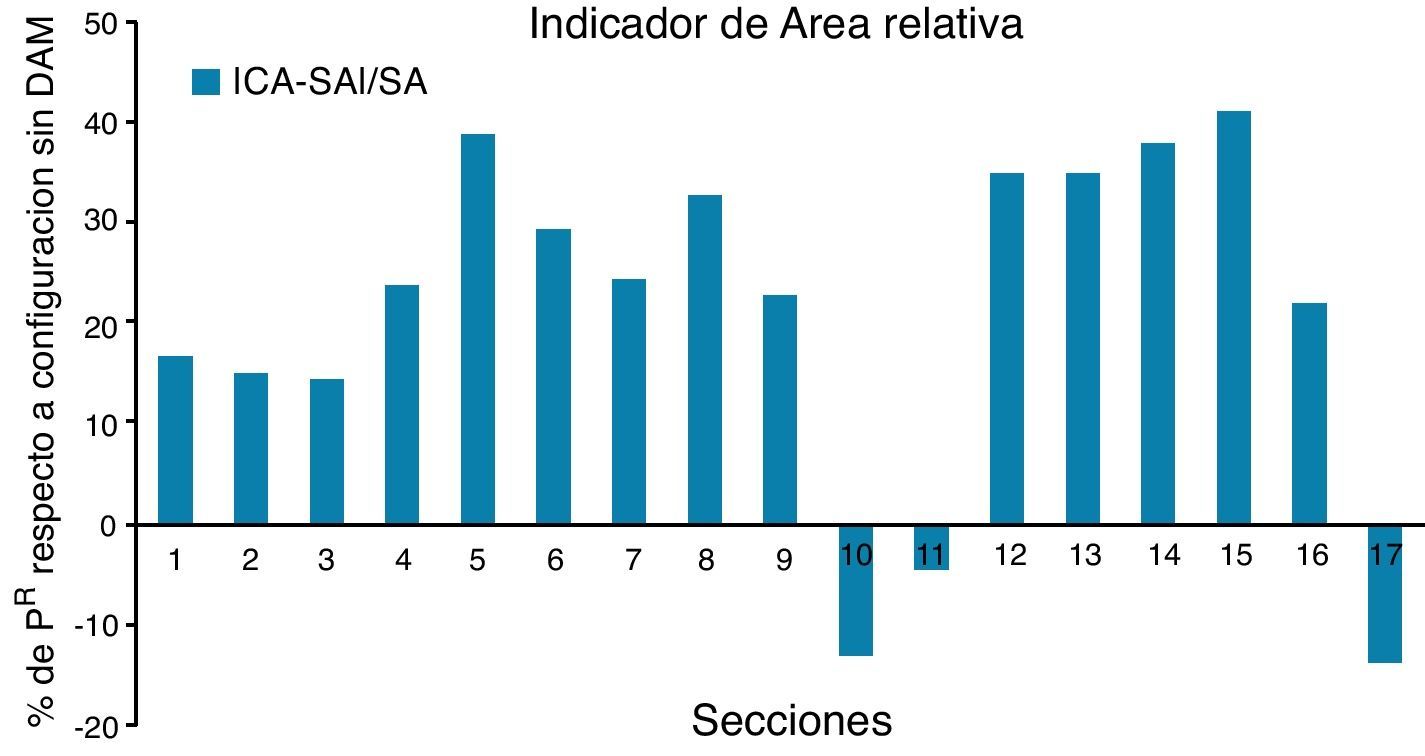
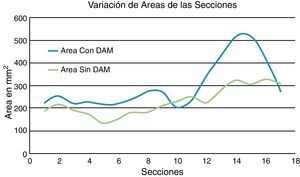
La comparación de la geometría, área de la sección transversal en mm2, para las 2 situaciones clínicas consideradas permite apreciar el efecto del dispositivo mandibular sobre los conductos respiratorios. En la figura 11 se puede apreciar como la antepulsión mandibular abre la faringe en su extremo superior (velofaringe) y la cierra ligeramente en su extremo inferior (hipofaringe) aunque el efecto geométrico más significativo desde el punto de vista clínico se produce en la zona de control (secciones 4 a 8).
El dispositivo mandibular incrementa significativamente el área de la sección transversal de las vías áreas en la zona de control, apertura en las secciones 3 a 7, de una manera bastante regular y con valores máximos significativos, alrededor de un 40% en una sección centrada en el dominio de control. No obstante para establecer un criterio de comparación más robusto se define un indicador de área relativa que se calcula tomando como referencia la situación del paciente sin dispositivo.
El análisis fluido dinámico realizado determina en cualquier punto del dominio de análisis las velocidades y las presiones del aire que circula por los conductos respiratorios en los 2 sentidos del flujo, inspiración e expiración. Tomando como situación para la comparación de las presiones la correspondiente al paciente sin aparato, los valores de las presiones P1 y P2 en los extremos del volumen de control proporcionan un criterio ingenieril para determinar la eficacia del aparato bucal.
Pero la distribución de presiones en las distintas secciones transversales a lo largo de los conductos respiratorios varía enormemente en cada sección transversal y en cada instante de tiempo de la inspiración o expiración. Por ello, para poder realizar un control de presiones efectivo, que permita comparar los 2 casos analizados, es necesario definir una presión de comparación objetiva. En este trabajo se define como presión de referencia una presión uniforme equivalente en cada sección transversal, PSiR, que proporciona el mismo esfuerzo global sobre la sección.
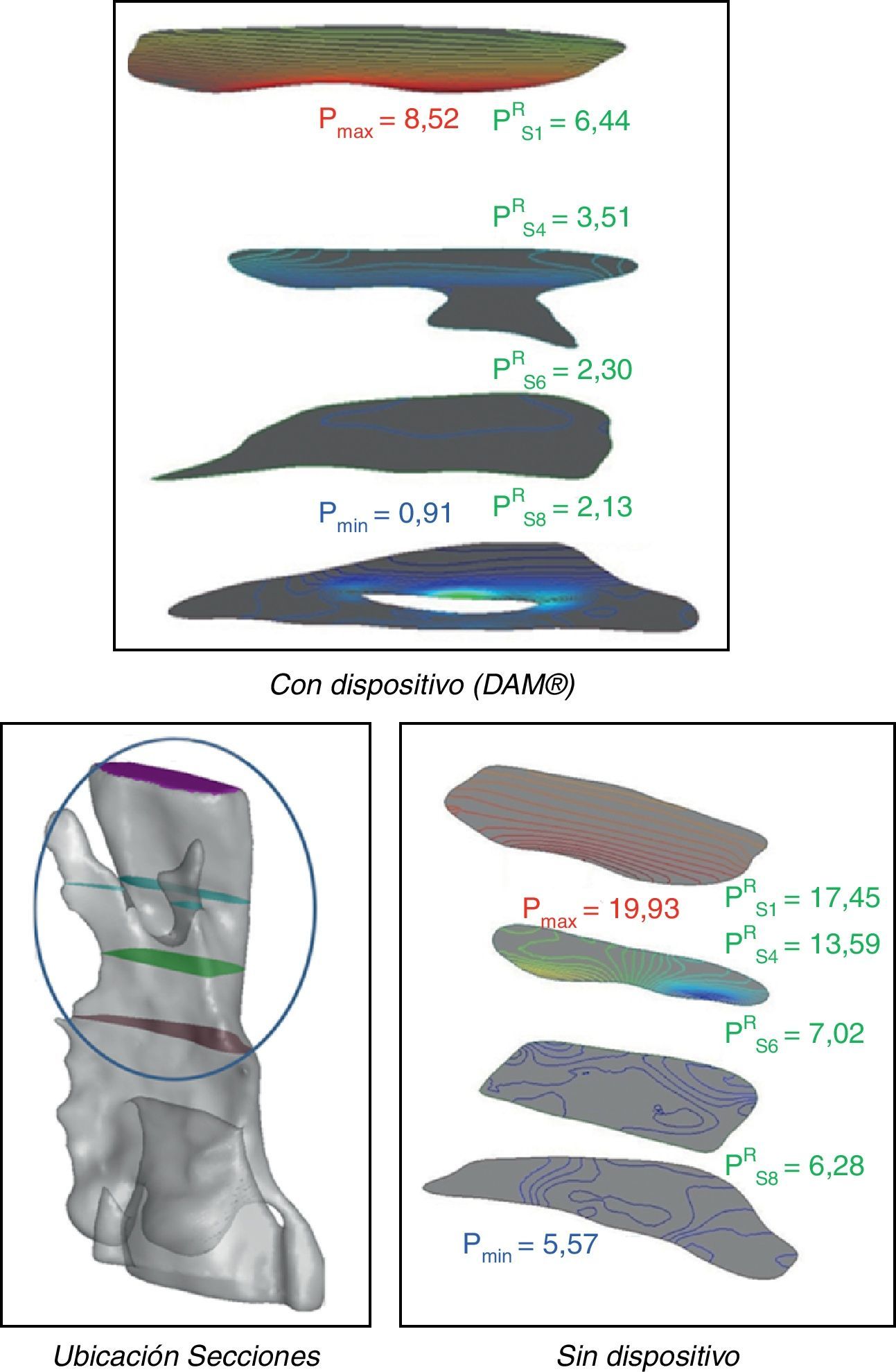
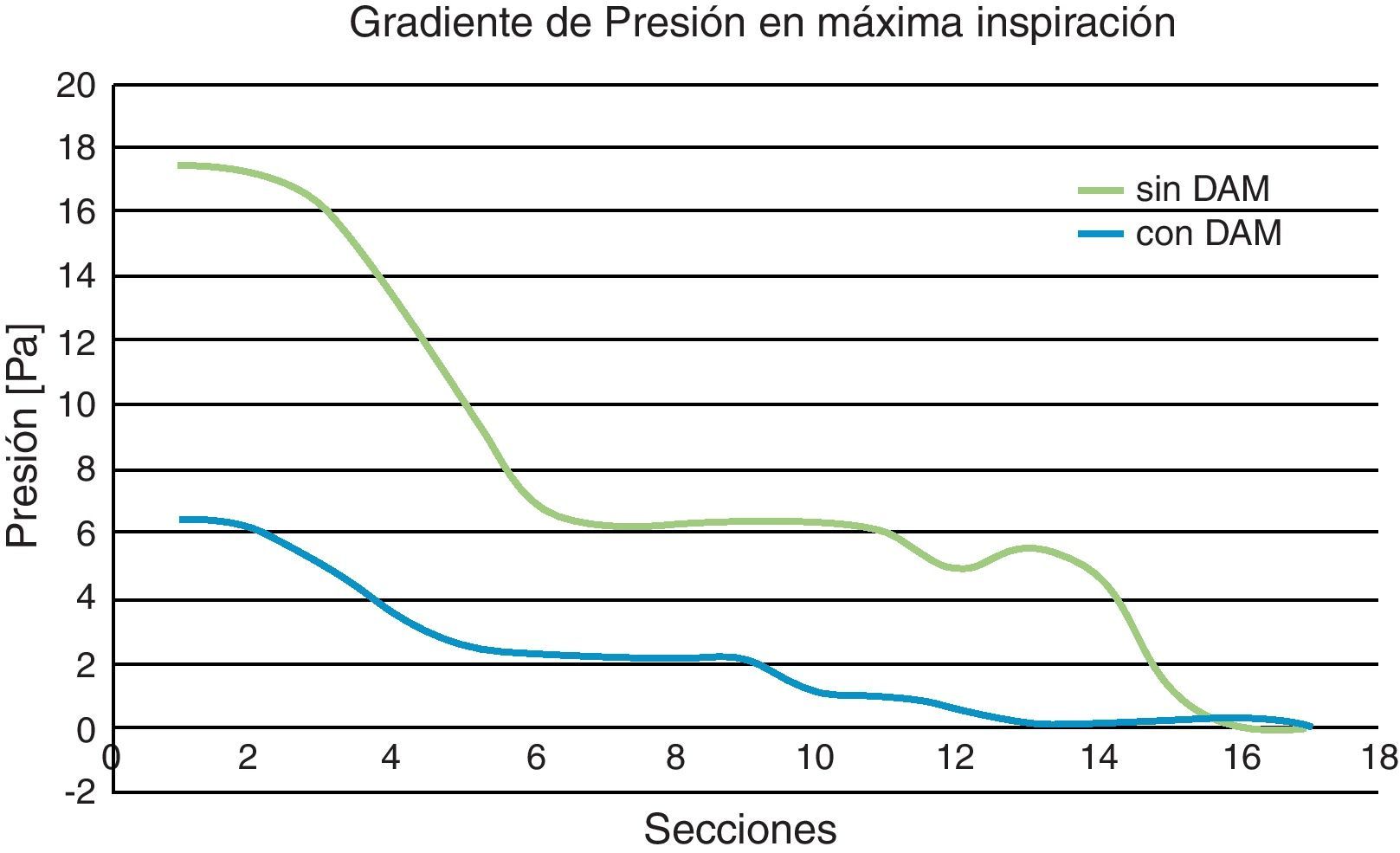
Está presión de referencia, en las distintas secciones elegidas, es máxima cuando la velocidad de aire respirado también lo es. Por ello en los gráficos de comparación que se presentan a continuación se muestran los valores máximos obtenidos, que se corresponden con la velocidad máxima asociada con un período de 0,25 T (máximo en inspiración), en 3 secciones consideradas como representativas del dominio de control (adicionalemente se incluye la sección de entrada) en las 2 situaciones clínicas consideradas (fig. 12).
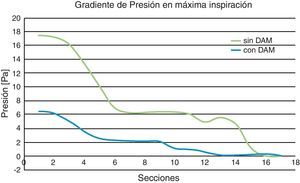
No obstante, cuando el volumen de aire respirado se mantiene constante a la entrada del dominio el esfuerzo respiratorio, es decir las presiones resultantes en los conductos al circular el aire, disminuye cuando las vías respiratorias se abren (fig. 13). Este criterio podría ser suficiente para determinar las principales características clínicas de cada escenario anatómico considerado, aunque pudiera tener interpretaciones confusas en las zonas con más riesgo (dominio de control) al ser los valores de las presiones muy distintos.
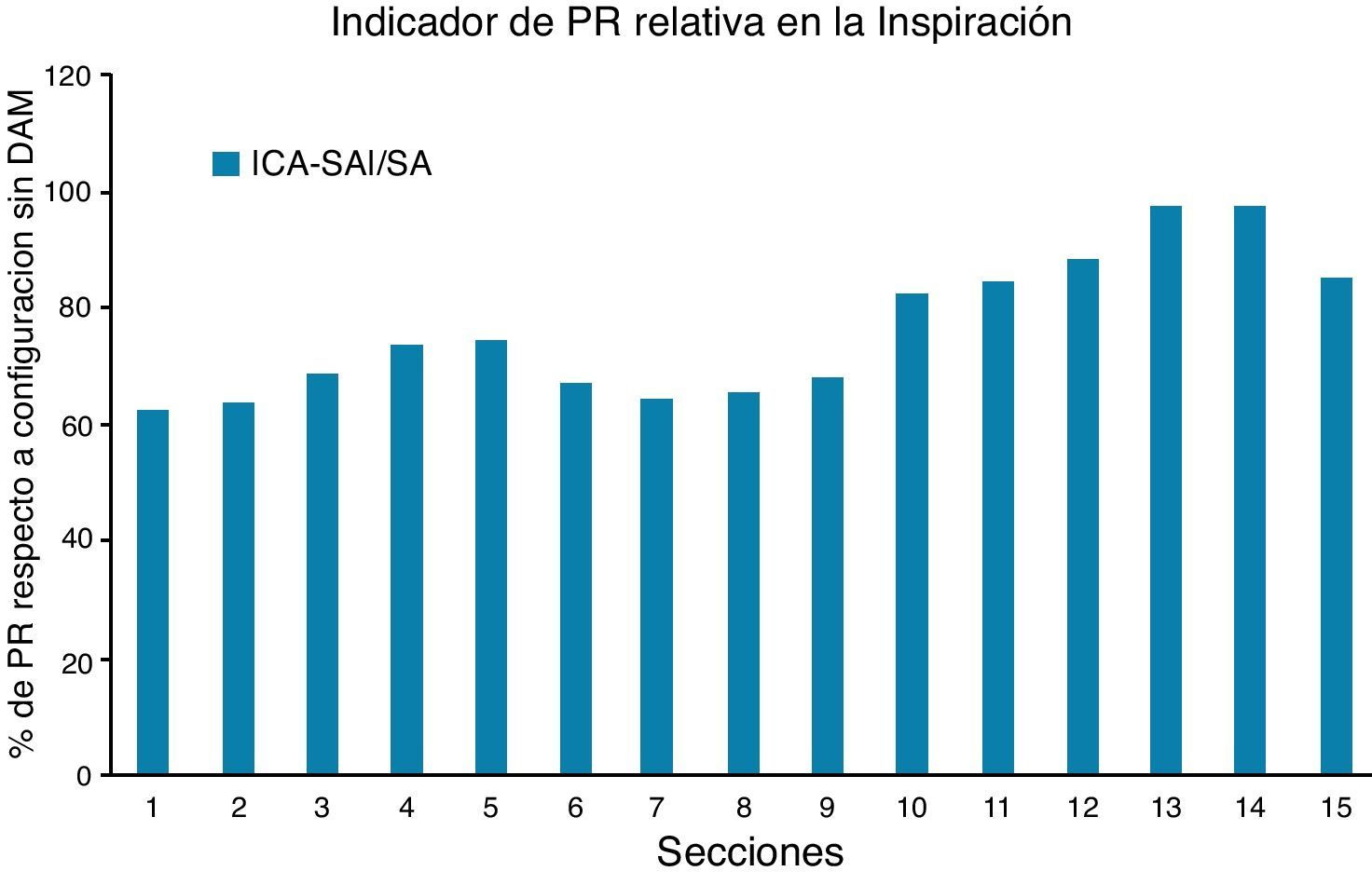
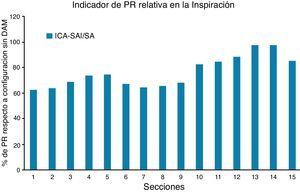
Para encontrar una presión del mismo orden en la entrada del dominio de análisis, en los 2 casos considerados, sería necesario aumentar el volumen de aire respirado, es decir, modificar la condición de contorno a la entrada, cuando existe una mayor apertura de los conductos. Sin embargo una aproximación ingenieril podría obtenerse sencillamente representando la variación longitudinal de la presión de referencia, relacionándola con la obtenida cuando no actúa el dispositivo mandibular. Para ello se define un indicador de presiones relativas que se calcula en las distintas secciones tomando la presión sin dispositivo como referencia (fig. 14).
En el paciente analizado el indicador de presión relativa crece de forma bastante monótona y cuantitativamente importante (entre un 60-70% en la zona de control, secciones 3 a 8) (figura 15), logrando un efecto semejante al que se conseguiría con un dispositivo de presión continua (CPAP) que incrementaría externamente la presión del aire en la entrada. La variación longitudinal del indicador de presión presenta algunas diferencias respecto al indicador de área relativa (fig. 15), lo que indica que el área de las secciones transversales de las vías respiratorias no contiene toda la información necesaria para cualificar definitivamente el comportamiento de un dispositivo mandibular determinado.
A la vista de los resultados anteriores se puede afirmar, tanto geométrica (variaciones del indicador relativo de área) como desde el punto de vista del esfuerzo respiratorio (variaciones del indicador relativo de presiones), que el dispositivo mandibular analizado mejora sustancialmente las condiciones respiratorias del paciente estudiado.
5ConclusionesNo existe un protocolo médico bien establecido que defina, con la generalidad requerida, el posicionamiento óptimo de los dispositivos mandibulares para tratar el síndrome de la apnea [13]. Es por tanto una decisión clínica, distinta para cada paciente, que presenta algunas incógnitas e incertidumbres. Las técnicas digitales de tratamiento de imágenes y la dinámica de fluidos permiten, a partir de unas imágenes médicas convencionales, determinar los efectos que ocasionan los distintos comportamientos funcionales que ofrecen los diferentes aparatos bucales.
Los volúmenes de las vías respiratorias, determinados a partir de tratamientos cromáticos y digitales de las imágenes médicas, ponen de manifiesto que los movimientos provocados por el dispositivo mandibular (DAM®) estudiado incrementan la capacidad de los conductos respiratorios. Para evaluar con precisión esta variación se propone utilizar un indicador relativo de área; para el paciente estudiado en este trabajo este indicador toma un valor de hasta un 40% en la zona de mayor riesgo.
Para analizar la evolución y los efectos de las presiones transmurales se propone una metodología que define una presión equivalente de referencia en las diferentes secciones de los conductos respiratorios. La variación longitudinal de esta presión de referencia permite evaluar el esfuerzo respiratorio, a volumen de aire respirado constante, o estimar su variación relativa definiendo un indicador de presiones relativas tomando como referencia la situación sin aparato. En el paciente estudiado en este trabajo el dispositivo mandibular (DAM®) colocado mejora considerablemente las condiciones respiratorias.
La metodología propuesta es sencilla, fácil de implementar, de automatizar y de estandarizar (secuencia imagen médica, volumen digital, modelo numérico, análisis fluido-dinámico, presión de comparación y variaciones longitudinales de los indicadores relativos de área y de presión). Todo ello permite establecer un protocolo bien pautado para determinar los efectos y la mejor posición en la boca de los dispositivos mandibulares pudiendo predecir la intensidad y alcance clínico de sus posibles beneficios.
Los autores agradecen a la empresa ADITAS [14] la cesión del dispositivo mandibular (DAM®) utilizado, al CIMNE el uso de los códigos de análisis de imágenes y computacionales y al paciente anónimo su consentimiento para que su caso clínico forme parte de este estudio.