¿ Introducción
Los paragangliomas (PG) son tumores con un patrón histológico que recuerda a un paraganglio, pueden surgir en cualquier área del cuerpo que contenga restos embrionarios de células de la cresta neural1 y forman parte de los tumores neuroendócrinos.2 Se considera que el feocromocitoma es un paraganglioma adrenal por ello la designación de paragangliomas adrenales y extra-adrenales.3
Los PG suelen aparecer en mujeres con una edad promedio de 43 años, con límites entre seis y 82 años1,4,5 con una relación mujer: hombre 8.3:1.4 Usualmente los PG son asintomáticos, la sintomatología es "volumen dependiente". Los síntomas más comunes son cefalalgia (72%), sudoración (69%) y palpitaciones (51%), ocasionalmente los pacientes pueden cursar con dolor, disfagia, ronquera, síndrome de Horner, tinitus y pérdida de la audición.4,5 La clasificación de Shamblin está basada en la dificultad de la resección quirúrgica y las complicaciones postoperatorias.6
La asociación de paragangliomas y feocromocitomas con síndromes hereditarios como Neoplasia Neuroendocrina Múltiple Tipo 2 (MEN 2), Neurofibromatosis tipo 1 (NF1) y von Hippel Lindau (VHL) sugiere la existencia de casos de PG familiares. De los casos de PG familiares, 30% están caracterizados por mutaciones en una subunidad de la enzima succinil deshidrogenasa (SDH) la mayoría de las mutaciones afectan a la subunidad B y D de la SDH.
Para el diagnóstico de los PG, se puede utilizar la medición de metanefrinas libres séricas; ésta técnica es considerada la mejor prueba para excluir o confirmar un feocromocitoma o un paraganglioma funcional; sin embargo, la cantidad de catecolaminas séricas no necesariamente se correlaciona con la malignidad.
El tamaño de los PG puede variar de dos a 12 cm, con promedio de 5.4 cm. Macroscópicamente son tumores sólidos y encapsulados, la superficie de corte es café rojiza, extremadamente vascularizada, homogénea y con fibrosis focal. Histológicamente presentan el patrón organoide de Zellballen; pueden mostrar variedades como la trabecular, fusiforme o angiomatoide.
Los PG malignos se han definido como los asociados con metástasis en ganglios linfáticos, metástasis a distancia, invasión vascular y necrosis tumoral. El pleomorfismo celular, las mitosis y los núcleos atípicos pueden estar o no presentes y no necesariamente son indicadores de malignidad. De los paragangliomas adrenales clínicamente malignos, 10% tienen evidencia de metástasis.4,7,8-10 Con microscopía electrónica se ha demostrado que los PG malignos tienen ausencia o disminución de las células sustentaculares. Con inmunohistoquímica los paragangliomas malignos presentan expresión constante de ACTH, NSE y neuropéptido Y, hay un decremento en la positividad de sinaptofisina, vimentina y NSE.9 Algunos paragangliomas malignos muestran alteraciones en 8p y 11q13, así se sugieren estos dos cromosomas como indicadores de malignidad.5,10
En 2002 Thompson propuso el sistema Pheocromocytoma of Adrenal Scaled Scored (PASS) para determinar el potencial metastásico que contempla múltiples hallazgos macroscópicos, con un PASS menor a cuatro se considera de características benignas y PASS igual o mayor a cuatro, con un comportamiento agresivo. Sin embargo, este sistema no considera a los inmunomarcadores.11
Existen pocas series de paragangliomas en México, las características son iguales a las señaladas en los estudios realizados en Estados Unidos y Europa; el tumor predomina en el sexo femenino, se presenta en personas adultas, el diagnóstico clínico es sencillo, se debe de tener sospecha clínica para evaluar la necesidad de un estudio confirmatorio como la angiografía carotídea que ha mostrado una sensibilidad de 97.1% y con mortalidad prácticamente nula.12-16
El objetivo del presente estudio es estudiar la frecuencia, características clínicas y anatomo-patológicas de los casos de PG, recopilados en el Servicio de Anatomía Patológica del Hospital General de México en un período de 10 años.
¿ Métodos
Es un estudio descriptivo, transversal y retrospectivo. De los archivos de la Unidad de Patología del Hospital General de México, se revisaron los registros de Patología Quirúrgica de los años 1999 a 2009. Se seleccionaron todos los casos con diagnóstico histopatológico de paraganglioma, feocromocitoma, quimiodectoma, tumor del cuerpo carotídeo, tumor yugulotimpánico y tumor del glomus carotídeo. De cada uno de los casos se obtuvieron las laminillas teñidas mediante la técnica de hematoxilina y eosina para su revisión microscópica y confirmación del diagnóstico. También se obtuvieron las laminillas preparadas para inmunohistoquímica con la técnica de avidita-biotina de los casos que contaban este estudio, mismas que se revisaron microscópicamente. Se excluyeron los casos que no contaban con laminillas o bloques de parafina.
De los expedientes clínicos, se obtuvieron los siguientes datos: edad, sexo, lugar de residencia, sintomatología, tiempo de evolución métodos diagnóstico, diagnóstico clínico, tratamiento, complicaciones y evolución.
Para obtener datos de la altitud del lugar de residencia se utilizó la página de internet del INEGI17 en su apartado "aspectos geográficos del Distrito Federal, México, Hidalgo, Oaxaca, Puebla y Morelos". Se realizó un promedio de las "Elevaciones principales" de cada una de las entidades antes mencionadas y el resultado se tomó como altitud del lugar de residencia.
Los datos obtenidos fueron concentrados en el programa Excel. Se determinó el porcentaje de afección según sexo y se calculó el promedio de edad. Se realizaron tablas y gráficas de concentración de información y comparación de datos.
¿ Resultados
En el periodo comprendido entre 1999 y 2009, se encontraron 107 casos con los diagnósticos previamente mencionados y con laminillas para su revisión microscópica; de éstos, se eliminaron dos ya que dos pacientes tenían dos biopsias, por lo que el análisis correspondió a 105 casos.
El cálculo del promedio de edad y la distribución por sexo, se llevó a cabo con 101 (96.1%), ya que no se contó con este dato en los archivos en cuatro casos. El rango de edad fluctuó entre los 16 y 82 años, con promedio de 47.0 años; 92 (91.0%) fueron mujeres y nueve (8.9%) hombres.
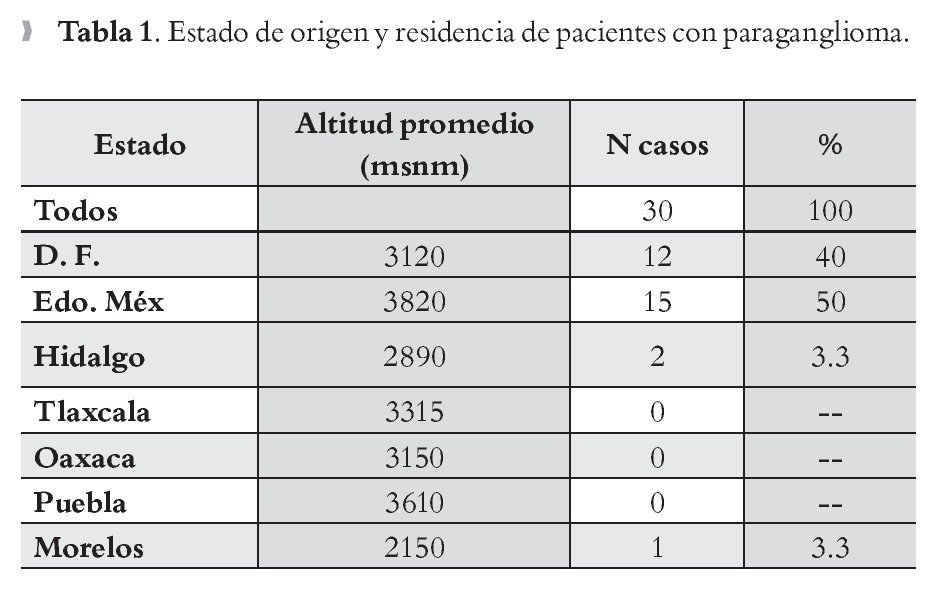
Sólo en 32 casos se obtuvo el lugar de residencia, de ellos 15 (50%), habitaban en el Estado de México, con una altitud promedio de 3820 msnm; 12 (40%) en el Distrito Federal, con altitud de 3 120 msnm; dos (6.6%) en el Estado de Hidalgo, con altitud de 2890 msnm y uno (3.3%) en el Estado de Morelos, con 2150 msnm (Tabla 1).
En cuanto a la presentación clínica, 36 (83.7%) presentaron tumor, 11 (25.5%) tumor pulsátil, ocho (18.6%) tumor doloroso, cinco (11.6%) cefalalgia, cuatro (9.3%) tumor no doloroso; uno de ellos presentó sensación de aumento de temperatura en hemicara izquierda; entre los síntomas menos frecuentes están: vértigo, acúfenos, otalgia, otorrea, disnea, tos, expectoración hialina, hipoacusia, egofonía y disfonía. El tiempo de evolución mínimo fue de tres meses y máximo de 39 años, promedio de 4.2 años.
En cuanto al diagnóstico clínico, 93 (88.5%) casos cuentan con este dato, 38 (40.8%) fueron referidos con el diagnóstico de tumor del glomus carotídeo, 23 (24.7%) con diagnóstico clínico de paraganglioma, 19 (20.4%) como tumor de cara lateral de cuello, dos (2.1%) como adenomegalia, tumor mediastinal y tumor retroperitoneal respectivamente, uno (1.07%) con diagnóstico de probable feocromocitoma, probable carcinoma, probable linfoma, probable neoplasia (sin otra especificación), tumor de hombro, tumor mixto de parótida y carcinoma de tiroides.
De los 105 pacientes de este estudio, sólo se logró obtener información con respecto a estudios de gabinete para confirmar el diagnóstico clínico de 31 (29.5%) casos; de éstos, a 19 (61.2%) pacientes se les realizó angiografía, a 12 (38.7%) se les realizó otro estudio de gabinete como ultrasonido, tomografía computarizada, resonancia magnética, ultrasonido Doppler o gammagrafía. A siete (22.5%) de los 31 no se les realizó angiografía. Todos estos casos, correspondieron a mujeres.
Dentro de las complicaciones principales que presentaron los pacientes con paraganglioma y fueron sometidos a tratamiento quirúrgico, sólo se cuenta con el dato en los expedientes de 27 (25.7%); en 12 (44.4%) de los pacientes la evolución se refiere como "buena". De los 27 pacientes incluidos para análisis de la evolución, sólo 12 (44.4%) cuentan con el reporte explícito en el expediente de que no presentaron recidiva, el mayor tiempo de seguimiento que se dio fue de un año.
En cuanto a las complicaciones presentadas después de la cirugía, seis (22.2%) presentaron parálisis facial, seis disfonía (22.2%), cuatro paresia de hemilengua (14.8%), tres disfagia (11.1%), dos tos (7.4%); en un caso (3.7%), se ligó la carótida interna con consecuente infarto cerebral y en otro caso (3.7%) ocurrió muerte por ligadura de carótida interna; otras de las complicaciones del postoperatorio inmediato fueron cefalalgia, otalgia, vértigo entre otras. El tiempo máximo de observación fue de un año y el tiempo mínimo fue un mes.
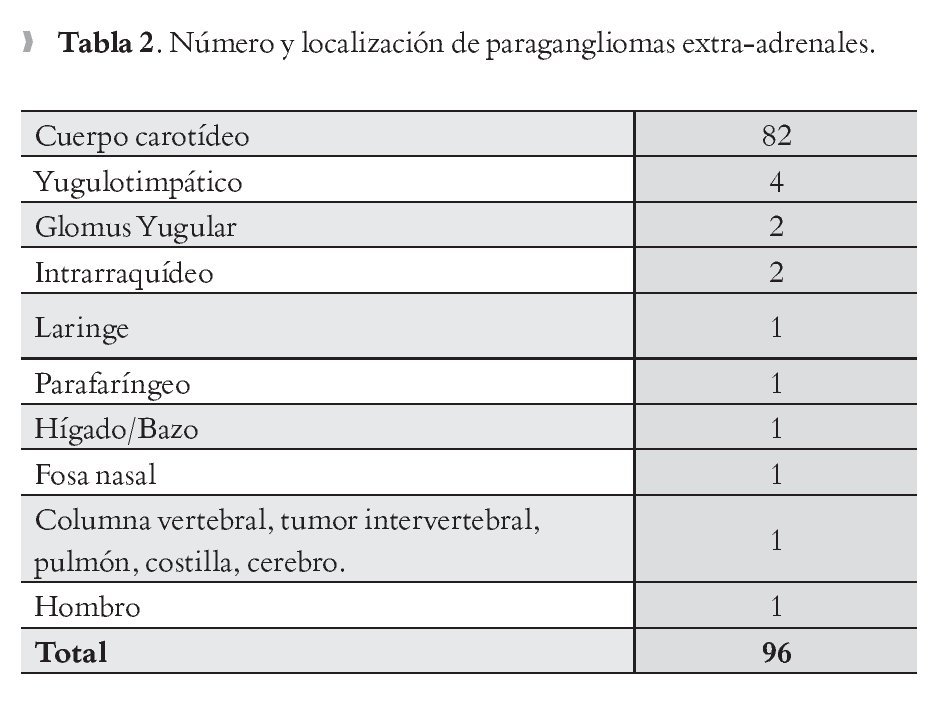
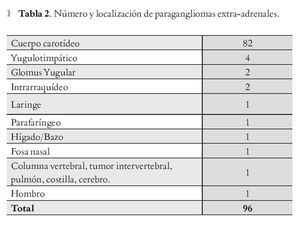
Del estudio histopatológico, 96 casos (91.4%) son extra-adrenales, de los cuales, 82 casos (85.4%) se una localizaron en el cuerpo carotideo, seguidos de la los yugulotimpánicos con nueve casos (4.1%). Uno de los casos correspondió a paraganglioma metastásico en columna vertebral, pulmón, costilla y cerebro, que presentaba antecedente de resección de paraganglioma carotídeo. Dos (2.02%) de los casos fueron hallazgo incidental secundario a disección radical de cuello por carcinoma de tiroides (Tabla 2).
En cuanto al lado y tamaño de los paragangliomas extra-adrenales, 28 (29.1%) se localizaron en el lado derecho, 25 (26.04%) en el lado izquierdo y en 43 (43.7%) no se consignó el lado.
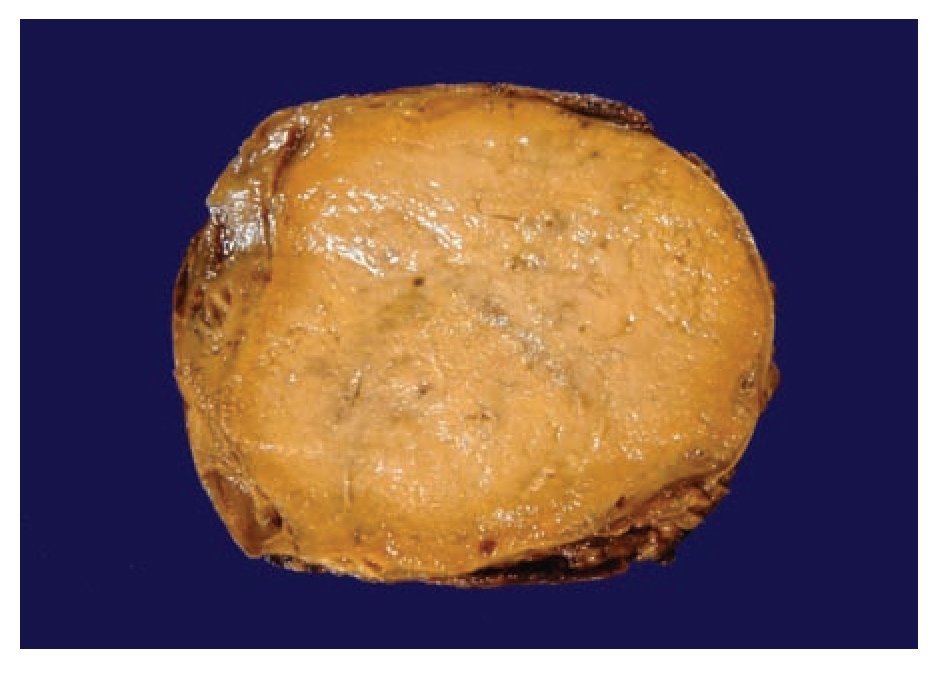
El mayor tamaño de los paragangliomas extra-adrenales fue de 12 cm por 7 cm por 2 cm, que correspondió al caso de paraganglioma maligno, y el menor fue de 0.2 cm por 0.2 cm por 0.2 cm de un paraganglioma yugulotimpánico (Figura 1).
¿ Figura 1. Superficie de corte de paraganglioma que muestra tejido amarillo claro, homogéneo, bien limitado.
En cuanto a los paragangliomas adrenales o feocromocitomas, se encontraron nueve casos (8.5%), en uno de ellos (11.1%) se reseco riñón y suprarrenal; en los ocho (88.8%) restantes se envió al servicio de patología sólo la glándula suprarrenal. De estos casos no se encontró información clínica, sólo la referente en la hoja de reporte histopatológico. En cinco (55.5%) de los casos el diagnóstico clínico fue de feocromocitoma, dos (22.2%) tumor retroperitoneal, uno (11.1%) adenoma suprarrenal infiltrante y uno (11.1%) tumor de células claras. Cuatro (44.4%) casos de feocromocitoma se localizaron en suprarrenal derecha y en el resto no se cuenta con el dato en la hoja de referencia del servicio. En cuanto al tamaño el mayor fue de 22 cm por 20 cm por 17 cm y el menor de 5 cm por 4 cm por 4 cm.
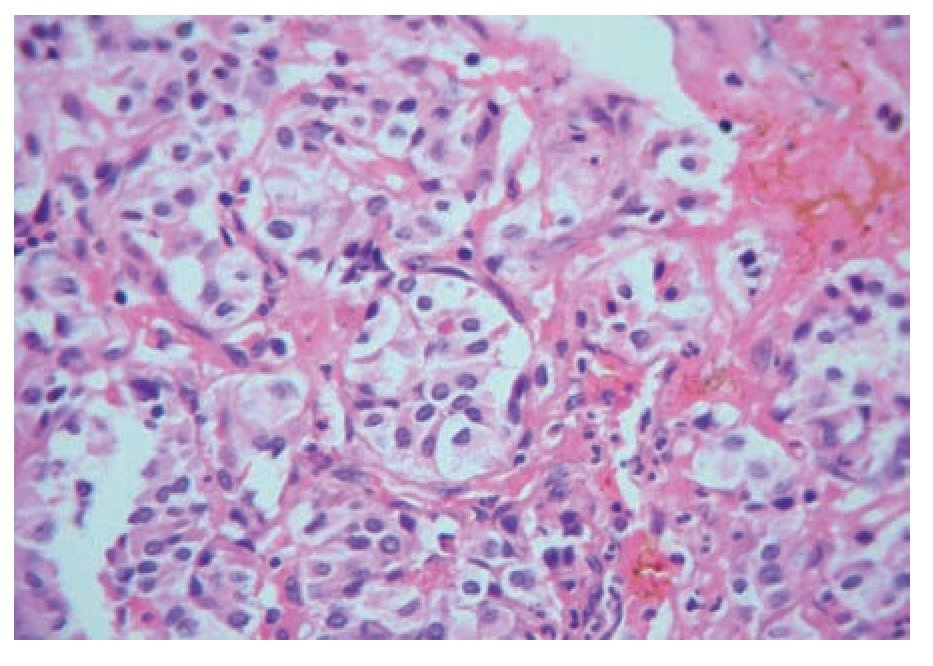
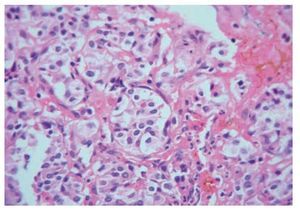
Con respecto a la histopatología, todos los casos presentaron la morfología característica de zellballen: pequeños nidos celulares de células principales, poligonales, contorneados por células aplanadas, y rodeados por vasos de pared fina (Figura 2).
Sólo a cuatro (3.8%) casos se les realizó inmunohistoquímica, el primer caso fue referido como hígado/bazo revisión de laminillas, con morfología compatible con paraganglioma, el segundo caso también correspondió a revisión de laminillas de tumor de fosa nasal enviado con diagnóstico de tumor maligno de células claras no clasificado, el tercer caso se trató de tumor en columna vertebral, pulmón y pared costal con antecedente de resección de paraganglioma carotídeo y el último caso se trató de un tumor retroperitoneal.
¿ Discusión
En este estudio se colectaron 105 casos con diagnóstico de paraganglioma, con características similares a las referidas en la bibliografía; sin embargo, con respecto a los datos clínicos copilados en este estudio, no fue posible contar con la información de los 105 casos, ya que muchos de los expedientes no fueron encontrados y otros sólo contenían la nota del posoperatorio.
El tiempo de seguimiento de los pacientes para determinar la existencia o no de recidiva fue muy corto, esto porque la mayoría de los pacientes no regresaron al hospital.
Ya que la función del cuerpo carotídeo es detectar los cambios en el pH sanguíneo, temperatura y presiones arteriales de oxígeno y CO2, la respuesta a su estímulo es el aumento de la frecuencia cardiaca y profundidad de la ventilación con mayor actividad del sistema nervioso simpático y corteza cerebral. Su hiperplasia ha sido asociada a estados de hipoxemia crónica, enfermedad pulmonar obstructiva crónica o enfermedades cardiacas cianosantes. Esto explica que en áreas geográficas localizadas por encima de los 2000 metros sobre el nivel del mar los paragangliomas son más frecuentes.18 En esta serie el lugar de residencia de los pacientes con paraganglioma correspondió a lugares con altitud por arriba de los 2000 msnm,18-20 como por ejemplo los habitantes del D. F. (3120 msnm), Estado de México (3820 msnm), Puebla (3610 msnm).
La incidencia de paragangliomas es mayor en mujeres que en hombres, en nuestro estudio se encontraron 92 pacientes de sexo femenino (90%) y nueve pacientes del sexo masculino (10%). Estos datos concuerdan con los de un estudio realizado por Sebastián Soto y colaboradores, en el que se trataron 10 pacientes portadores de 11 tumores de cuerpo carotídeo, ocho de ellos de sexo femenino y dos de sexo masculino, con una relación mujer:hombre de 4:1.14 Sin embargo, no se ha encontrado la causa específica por la cual predomina en las mujeres; se cree que tal vez se debe a que la mayor capacidad pulmonar y afinidad por los deportes en los hombres evitan la hipoxia crónica, también las mujeres tienen períodos de pérdidas sanguíneas durante la menstruación. Aún entre poblaciones que habitan a gran altitud, predomina en el sexo femenino, quizá por las mismas razones.18,19
Con respecto a la edad de presentación, en este estudio el rango de edad fluctuó entre los 16 y 82 años con un promedio de 47.0 años, edad menor a la informada en algunas series. En el estudio realizado por Sebastián Soto y colaboradores, la edad de la serie fluctuó entre 19 y 75 años, con una media de 56 años.13 Sin embargo, otros estudios refieren una edad promedio de presentación de 45 años (Neves y colaboradores).14 Estas diferencias no son estadísticamente significativas.
En cuanto a la localización, se encontró mayor incidencia de paragangliomas en cabeza y cuello: cuerpo carotideo (82 casos, 85.4%), yugulotimpánicos (nueve casos, 4.1%), glomus yugular (dos casos, 2.0%), laríngeo (un caso, 1.04%) y parafaríngeo (un caso, 1.04%), resultados similares encontrados en algunas series y en la literatura biomédica (Mathew BK y colaboradores).21
Los paragangliomas malignos son aquellos que presentan metástasis, en nuestro estudio se encontró sólo un caso con metástasis en pulmón, columna vertebral y costilla, en la bibliografía son pocos los casos publicados. Saddoud y colaboradores informan un caso de paraganglioma maligno con metástasis vertebral y en cráneo.22 En otras series, por ejemplo la de B. Havekes y colaboradores se informaron cinco casos de paraganglioma maligno, éstos asociados con la mutación del gen succinato deshidrogenasa D.23 Lamentablemente en nuestros casos no se contó con análisis genético.
En cuanto a los paragangliomas extra-adrenales (feocromocitomas), se encontraron nueve casos (8.5%); cuatro de los nueve fueron derechos, algunos reportes de casos refieren que el lado más común de presentación es el lado derecho,24 se ignora la causa de esto.
La forma clínica de presentación de los paragangliomas es con mayor frecuencia tumor pulsátil y doloroso, seguido de otros síntomas menos frecuentes como cefalalgia o tumores asintomáticos. En algunos estudios destaca que la primera forma de presentación es el aumento de volumen (Soto GS y colaboradoes)13 en otros se refiere que la manifestación inicial de los paragangliomas de cabeza y cuello son la presencia de un tumor doloroso y aumento lento de volumen de la cara lateral de cuello (Lee y colaboradores y Hollon W).25-28 En este estudio se encontró un caso de paraganglioma yugulotimpánico con manifestaciones clínicas iniciales de vértigo subjetivo, náusea, inestabilidad en la marcha, tinitus, hipoacusia unilateral izquierda progresiva, egofonía y cefalea frontal punzante, datos similares publicados por Louzeiro y colaboradores.29
En esta serie los paragangliomas presentaron un tiempo de evolución variable el más prolongado de 39 años o muy corto, de tres meses, Hollon W. en una serie de 40 casos encontró que el tiempo de evolución antes del diagnóstico osciló entre un mes y 25 años,26 corroborando la larga evolución documentada en nuestra revisión.
De los 31 (29.5%) casos a los que se realizó algún estudio de gabinete, siete (22.5%) carecieron de angiografía. En el estudio de Hollon, 18 de 40 pacientes se operaron sin un diagnóstico primario de su condición,26 con lo que se asume que existe gran correlación entre el diagnóstico clínico y el anatomopatológico. En esta serie, sólo en 22.8% no se efectuó el diagnóstico clínico, ya que se confundieron con adenomegalias, linfoma, carcinoma de tiroides o glándula salival. Las principales complicación de los pacientes con paragangliomas que fueron sometidos a tratamiento quirúrgico fueron: parálisis facial (22.2%), disfonía (22.2%), paresia de hemilengua (14.8%), disfagia (11.1%), tos (7.4%). No se documentó explícitamente la recidiva de alguno de los casos tratados. Estos datos son similares a los publicados en algunas revisiones donde se refiere que las principales complicaciones son debidas a la compresión de los nervios craneales en 32% a 44%, seguidas de la isquemia cerebral con 8% a 20%.30
El diagnóstico histopatológico en la mayoría de los casos se puede realizar sólo con hematoxilina y eosina, presentando las características histológicas referidas por Grimley y colaboradores.1 En la minoría de los casos se requiere realizar reacciones de inmunohistoquímica para confirmar diagnóstico, como se demuestra en este estudio, donde solamente en cuatro (3.8%) casos fue necesario realizar inmunohistoquímica. Los dos primeros casos se trataron de laminillas de revisión de lesión en hígado/bazo y fosa nasal respectivamente, dada la localización poco frecuente y la morfología típica de paraganglioma se decidió realizar inmunohistoquímica para corroborar el diagnóstico. El tercer caso se trató de un paraganglioma maligno, como éstos son poco frecuentes y el paciente contaba con el antecedente de resección de un paraganglioma se decidió realizar reacciones de inmunohistoquímica; el último caso se trató de un tumor retroperitoneal extra-adrenal con morfología característica de paraganglioma, pero de localización poco frecuente por lo que también se decidió realizar inmunohistoquímica.
Correspondencia: Dra. Minerva Lazos Ochoa.
Hospital General de México.
Dr. Balmis # 148. Col Doctores. México, D.F.
Correo electrónico:minervalao@yahoo.com.mx