Presentamos el caso clínico de un niño 12años de edad con trauma cerebral secundario a un accidente automovilístico. Ingresó al servicio de urgencias con escala de coma de Glasgow de 10 puntos, somnoliento y anisocoria con midriasis derecha. La tomografía computada y la resonancia magnética de cráneo evidenciaron la presencia de una hemorragia en el tegmento ventral mesencefálico derecho y edema cerebral difuso. Una vez mejorado su estado de alerta, la exploración neurológica reveló una parálisis del tercer nervio craneal derecho, hemiparesia leve, hiperreflexia tendinosa, signo de Babinski y temblor de intención de las extremidades izquierdas. De acuerdo con los hallazgos clínicos y radiológicos se concluye que se trataba de un síndrome de Benedikt.
A 12 years-old child had cerebral trauma secondary to a motor vehicle accident. He arrived to the emergency department with a Glasgow Coma Scale of 10 points, somnolent, right mydriasis and anisocoria. Computed tomography and magnetic resonance imaging of the brain showed the presence of hemorrhage in the right midbrain ventral tegmental and diffuse cerebral edema. Once improved alertness, neurological examination revealed paralysis of the right 3rd cranial nerve, mild hemiparesis, hyperactive tendon reflexes, Babinski's sign and intention tremor of the left limbs. According to clinical and radiological findings an Benedikt's syndrome was concluded.
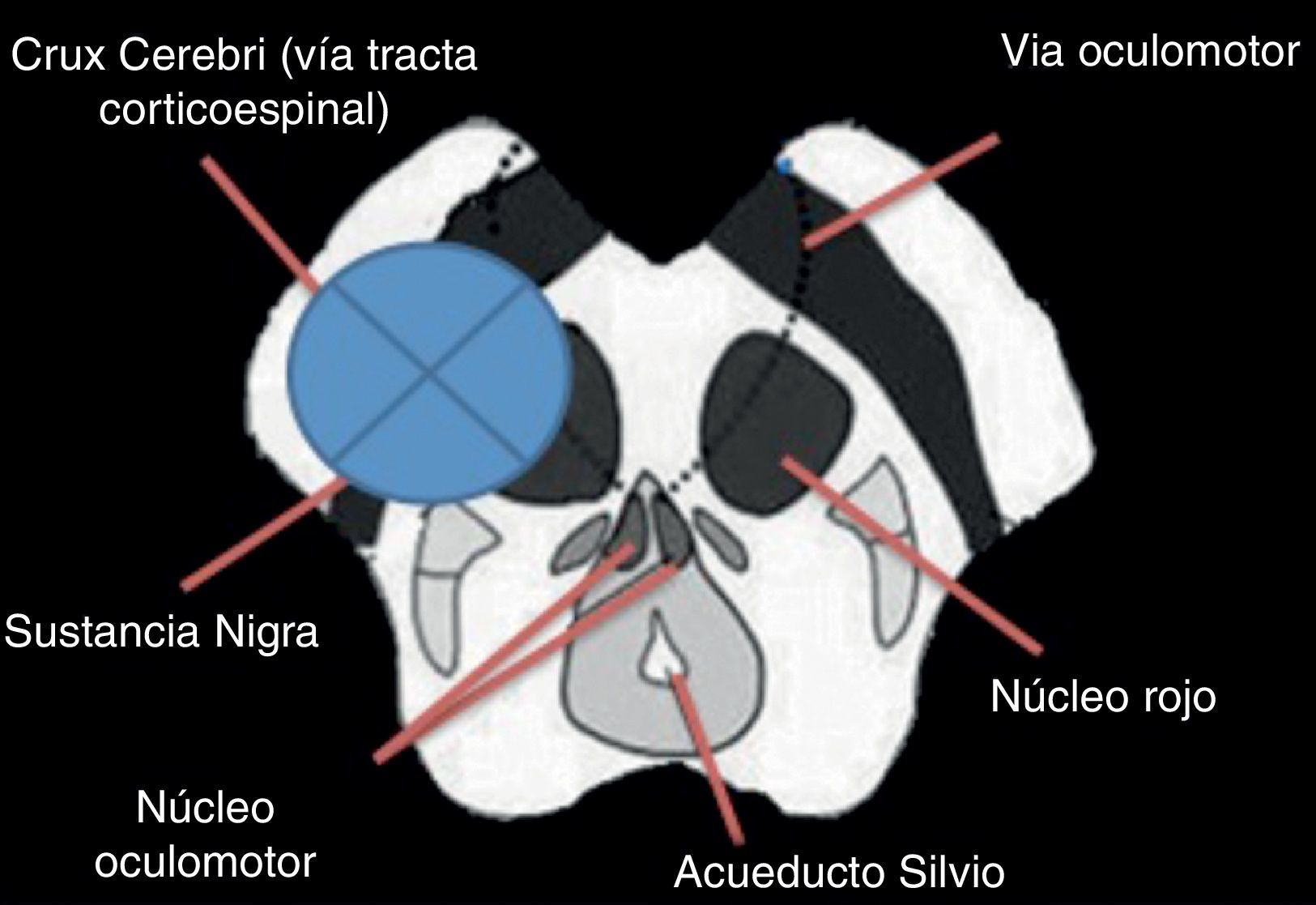
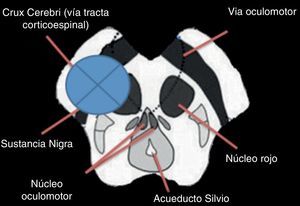
El síndrome de Benedikt, también llamado síndrome mesencefálico paramediano o síndrome del núcleo rojo, es considerado un síndrome alterno del tallo cerebral descrito por vez primera por el neurólogo Moritz Benedikt1 en 1889 y subsecuentemente por Charcot. Se caracteriza por la presencia de una parálisis del nervio oculomotor ipsilateral acompañada por hemiparesia, hiperreflexia tendinosa y temblor de intención contralateral2,3. Algunos autores varían considerablemente en su definición y estructuras involucradas, concluyendo únicamente la afección del núcleo rojo, la sustancia negra, el nervio oculomotor y el tracto corticoespinal4.
Este síndrome es originado por una lesión en la porción ventral del tegmento mesencefálico, específicamente en la porción paramediana. La etiología es variable, desde un infarto de ramas profundas de la arteria basilar o cerebral posterior, un cavernoma, un tuberculoma o una hemorragia mesencefálica secundaria a trauma craneal, siendo la afección vascular la principal causa descrita en este síndrome4.
Presentamos el caso de un paciente con diagnóstico de síndrome de Benedikt secundario a un traumatismo cerrado de cráneo con el propósito de revisar las características clínicas y radiológicas de la etiología traumática, poco frecuente, que también desencadena este síndrome.
Caso clínicoSe trata de un niño de 12años de edad con antecedente de trauma cerebral secundario a un accidente automovilístico. Ingresa al servicio de urgencias con escala de coma de Glasgow de 10 puntos, somnoliento y anisocoria a expensas de midriasis derecha. La tomografía computada de cráneo evidenció la presencia de una hemorragia puntiforme en el tegmento mesencefálico derecho, edema cerebral difuso y hemorragia subaracnoidea en la cisterna interpeduncular. Se inició manejo avanzado de la vía área y tratamiento médico con medidas antiedema y de neuroprotección.
Una vez mejorado su estado de alerta, la exploración neurológica reveló, en el lado ipsilateral a la hemorragia, midriasis, ptosis, parálisis del músculo ocular recto superior y medial que originaban diplopía; en el lado contralateral presentaba hemiparesia leve, hiperreflexia tendinosa, signo de Babinski y temblor de intención que cedía al reposo.
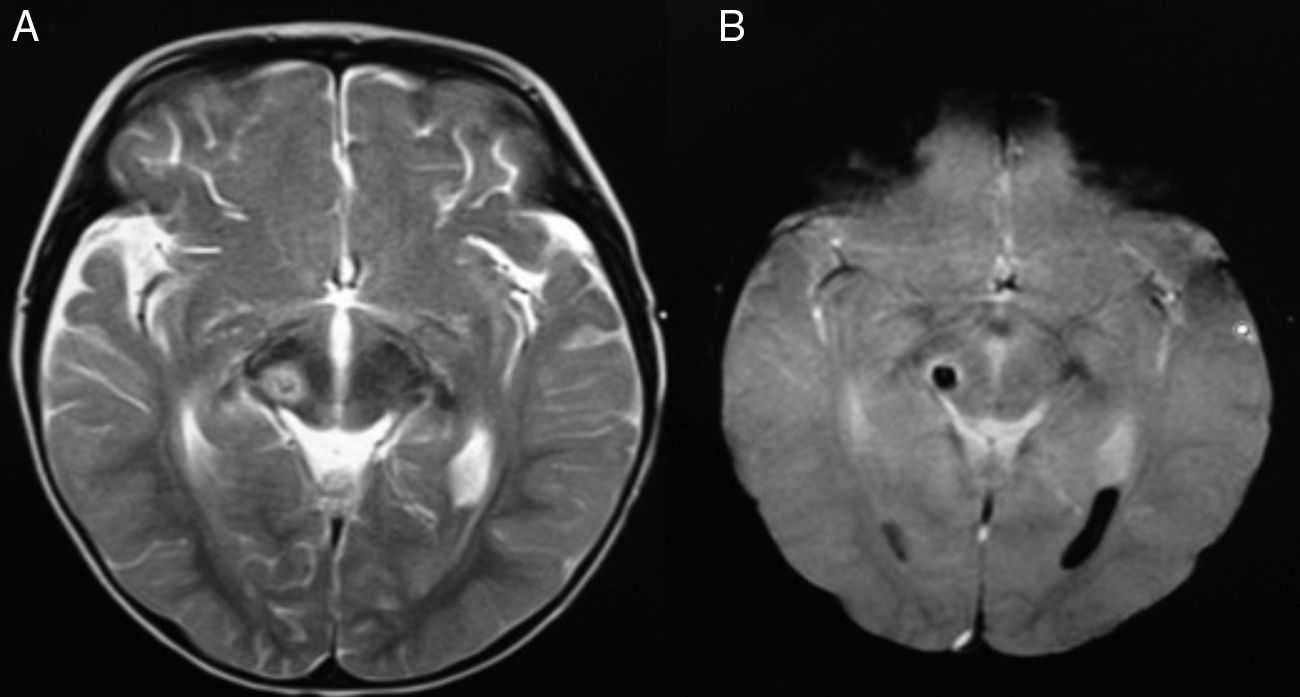
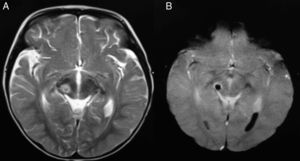
El estudio de resonancia magnética de cráneo ratifica una contusión hemorrágica de 1×1.2cm en la porción ventral del tegmento mesencefálico derecho a nivel del colículo superior que abarcaba el núcleo rojo, las fibras del nervio oculomotor, la crux cerebri y la sustancia negra (fig. 1).
A)Hemorragia focal en el tegmento mesencefálico derecho que corresponde a una lesión hiperintensa en T2 y con patrón de restricción en una secuencia dinámica que evidencia los límites de la misma (B). La lesión mesencefálica tal vez sea resultado de las fuerzas de aceleración-desaceleración que originaron una contusión en contra del tentorio.
El paciente continúo con su tratamiento médico y de rehabilitación por 3meses, presentando mejoría del déficit motor inicial y permaneciendo únicamente con la ptosis derecha, muy insignificante.
DiscusiónLa primera descripción del síndrome fue realizada en 1889 por el neurólogo austriaco Moritz Benedikt en 3 pacientes con un conjunto de síntomas caracterizados por una parálisis ipsilateral del nervio oculomotor, acompañado de hemiparesia y temblor contralateral1. La autopsia de uno de estos pacientes reveló la presencia de un tuberculoma en el pedúnculo cerebral, por lo que Benedikt determinó que la causa del temblor se debía a esta localización. Charcot fue el primero en publicar este conjunto de síntomas, denominándolo síndrome de Benedikt en honor a quien lo describió por vez primera y haciendo mención que el temblor es la característica importante que lo diferencia del síndrome de Weber2.
Bertrand y Souques posteriormente determinaron que la lesión del núcleo rojo era la causante del síndrome de Benedikt. Sus hallazgos fueron documentados en una autopsia de una persona con un infarto del núcleo rojo, por lo que lo denominaron síndrome del núcleo rojo. Más aún, ellos clasificaron el movimiento involuntario contralateral en 2 tipos: coreoatetósico e hipertónico5.
El síndrome de Benedikt es una condición rara que originalmente es desencadenada por un infarto de las ramas perforantes paramedianas y circunferenciales de la arteria basilar y cerebral posterior secundario a enfermedad aterotrombótica4. La causa traumática es la variedad más rara reportada en la literatura internacional, existiendo solo 2 casos similares al nuestro, donde se sospecha que el mecanismo de lesión es resultado de las fuerzas de aceleración y rotación que se ejercen sobre la unión mesencéfalo-diencefálica, lo que origina una contusión del mesencéfalo contra el tentorio6,7.
Las características radiológicas son específicas ante cualquier etiología, permitiendo un diagnóstico preciso y descartando un síndrome de herniación cerebral ante la presencia de una pupila fija dilatada. En la tomografía computada de cráneo la lesión de origen traumático se presenta como una contusión hemorrágica, por lo que tiende a ser hiperdensa, mientras que en la resonancia magnética se observa una imagen con restricción en la difusión e hiperintensa en T2 (fig. 1). Cabe señalar que es necesario realizar secuencia de difusión y coeficiente de difusión aparente (ADC) para hacer el diagnóstico diferencial con un infarto mesencefálico7.
El diagnóstico diferencial debe considerar la edad del paciente y el mecanismo de lesión, ya que la causa vascular no traumática se presenta principalmente en ancianos (infarto mesencefálico), mientras que la causa traumática y neoplásica lo hace en pacientes jóvenes (cavernoma y astrocitomas)8,9. Es importante descartar la presencia de un síndrome de herniación cerebral (uncal, subfacial o amigdalina) ante la presencia de un cuadro de estupor y midriasis pupilar, así como precisar el diagnóstico diferencial de los síndromes mesencefálicos alternos (Weber, Claude, Nothnagel, WEBINO, Parinaud y de la punta de la basilar).
Las características del síndrome de Benedikt comprenden una lesión del complejo del IIInervio craneal (oculomotor) y sus fibras parasimpáticas (exodesviación del globo cular, ptosis palpebral y midriasis), el núcleo rojo (temblor de movimiento) y, en algunas descripciones, la sustancia nigra y el tracto corticoespinal (fig. 2)9.
El tratamiento del síndrome de Benedikt de origen traumático se enfoca de manera general a brindar medidas antiedema y de neuroprotección cerebral, así como soporte ventilatorio para evitar el riesgo de extensión de la hemorragia4. El pronóstico funcional es bueno según lo reportado en los 2 únicos casos publicados, haciendo referencia solamente a secuelas neurológicas leves con reintegración del paciente a su vida diaria.
ConclusiónEl síndrome de Benedikt es considerado uno de los síndromes del tallo encefálico más raros, por detrás en frecuencia de presentación del síndrome de Weber y del de Wallenberg. La causa más común descrita es resultado de una oclusión vascular mesencefálica. Nuestro caso es el tercero reportado a nivel internacional secundario a un traumatismo craneal. La fisiopatología de la lesión del trauma craneal para el desarrollo del síndrome aún es controversial, ya que debido a los pocos casos reportados se sospecha que se origina por una contusión directa del mesencéfalo sobre el tentorio. Las estructuras involucradas para el desarrollo del síndrome son el nervio oculomotor, el núcleo rojo, la sustancia nigra y el tracto corticoespinal.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.