La osteonecrosis es una enfermedad con gran repercusión clínica debido a su tendencia a afectar a adultos jóvenes y a la frecuente progresión de la enfermedad a pesar del tratamiento. Es una patología compleja en su fisiopatología, etiología, evolución y tratamiento. Después de la cabeza femoral, la localización más frecuente es la rodilla, especialmente el cóndilo femoral interno. El diagnóstico habitualmente se confirma con resonancia magnética. En el tratamiento se han empleado antiinflamatorios no esteroideos, bifosfonatos, cirugía y otros, sin que exista en la actualidad un tratamiento específico eficaz. El pronóstico depende del estadio y del tamaño de la lesión. En el mejor de los casos puede evolucionar a la curación espontánea en un período de 3 a 8 meses. Se presenta el caso de una mujer joven con necrosis avascular de cóndilo femoral externo de la rodilla izquierda, que evolucionó a la curación clínica y radiológica con tratamiento homeopático protocolizado en 2 meses.
Osteonecrosis is a disease with a great clinical repercussions due to its tendency to affect young adults, and to the frequent progression of the disease despite treatment. It is a complex disease in its pathophysiology, aetiology, evolution and treatment. After the femoral head, the most frequent location is the knee, especially the internal femoral condyle. The diagnosis is usually confirmed with a magnetic resonance scan. Non-steroidal anti-inflammatory drugs, bisphosphonates, surgery, and other treatments have been employed, but there is currently no specific effective treatment. The prognosis depends on the state and size of the lesion. In best of cases it may progress to cure spontaneously in a period of 3 to 8 months. The case is presented of a 43 year-old woman with avascular necrosis of the external femoral condyle of the left knee that was clinically and radiologically cured with protocolised homeopathic treatment in two months.
La osteonecrosis (ON), necrosis avascular1 o necrosis aséptica es una enfermedad con gran repercusión clínica debido a su tendencia a afectar a adultos jóvenes y a la frecuente progresión de la enfermedad a pesar del tratamiento.
La localización más frecuente es la cabeza femoral2,3 y la segunda en frecuencia la rodilla, especialmente el cóndilo femoral interno. Alrededor del 3% de los pacientes presenta una ON multifocal.
Aunque en muchos casos los mecanismos por los que se produce la ON no están totalmente aclarados, en otros puede identificarse un deterioro en la vascularización del hueso4 que conduce a la necrosis del tejido óseo5. Se trata de un proceso progresivo que puede conducir a la fragmentación y el hundimiento de la estructura ósea y secundariamente a la destrucción de la articulación, en un período de 3 a 5 años. Debido a que la ON afecta con más frecuencia a sujetos jóvenes, sus consecuencias representan un verdadero problema sociosanitario. La ON de la rodilla se clasifica en 3 tipos6,7: espontánea, secundaria y posartroscopia8. La primera afecta a pacientes de alrededor de 60 años, sobre todo mujeres, se relaciona con una baja densidad mineral ósea y suele afectar a un cóndilo de la rodilla. La secundaria suele afectar a población femenina más joven, suele ser bilateral y multifocal y se ha asociado a diversos factores de riesgo como tabaquismo, consumo de alcohol, uso de corticoides y obesidad y a enfermedades hematológicas, de depósito e inmunológicas9. La posartróscopica es infrecuente (4% de cirugías artroscópicas de rodilla, sobre todo meniscectomías). La resonancia magnética (RM) es la prueba más sensible y específica para el diagnóstico y el seguimiento de la ON, especialmente en fases iniciales. Nos permite precisar el tamaño de la lesión, valorar la posible viabilidad de la médula ósea afectada y la existencia de lesiones asociadas, como pueden ser meniscales y/o condrales, aunque existe un período ventana entre la presentación de la sintomatología y la aparición de los cambios de señal (entre 4 y 10 semanas), en los cuales la RM puede ser negativa sin objetivarse cambio de señal alguno. En la RM es frecuente observar desde la existencia de un edema óseo hasta una lesión subcondral con depresión focal del contorno epifisario. En fases avanzadas es frecuente observar la existencia de un cráter óseo y, finalmente, evidentes cambios degenerativos.
La ON de rodilla constituye una causa infrecuente de gonalgia y se sigue desconociendo su etiología, fisiopatología y cuál es el mejor tratamiento. Este puede ser conservador, sobre todo en las lesiones pequeñas4,8, con antiinflamatorios no esteroideos (AINE), bifosfonatos3,10, prostaglandina I2 y otros fármacos, o quirúrgico11–13.
Se han utilizado diversos sistemas de estadificación para la ON espontánea de la rodilla14–19. Según la clasificación de Ficat et al20 hay 4 grados en la gravedad de la enfermedad y, aunque los 2 primeros son potencialmente reversibles, en la mayoría de los casos finalmente es necesario el recambio articular mediante una prótesis de rodilla, por el rápido avance y gravedad de los fenómenos degenerativos.
El pronóstico de la ON espontánea depende del tamaño inicial de la lesión y, aunque en algunas series solo un 18% de los pacientes con lesión del cóndilo femoral interno progresa a la curación14–17, en otras en estadios iniciales diagnosticados por RM se resuelven clínica y radiológicamente entre 3 y 8 meses21.
Caso clínicoMujer de 43 años, con antecedentes de migrañas, rinoconjuntivitis y asma alérgica por sensibilización a pólenes de olivo y gramíneas y dislipemia leve sin tratamiento en ese momento. No fumadora y bebedora de alcohol muy ocasional.
Acudió a la consulta el 19 de junio de 2014 refiriendo dolor de rodilla izquierda y cojera de 2 semanas de evolución sin traumatismo previo. Aportaba una RM realizada 2 días antes.
En la exploración física se observaba dolor selectivo en la cara externa de la rodilla izquierda, sin signos inflamatorios, y cojera.
La analítica fue normal salvo el colesterol total, de 262mg/dl (lipoproteínas de alta densidad: 68mg/dl), y el fibrinógeno, de 499mg/dl (normal hasta 400).
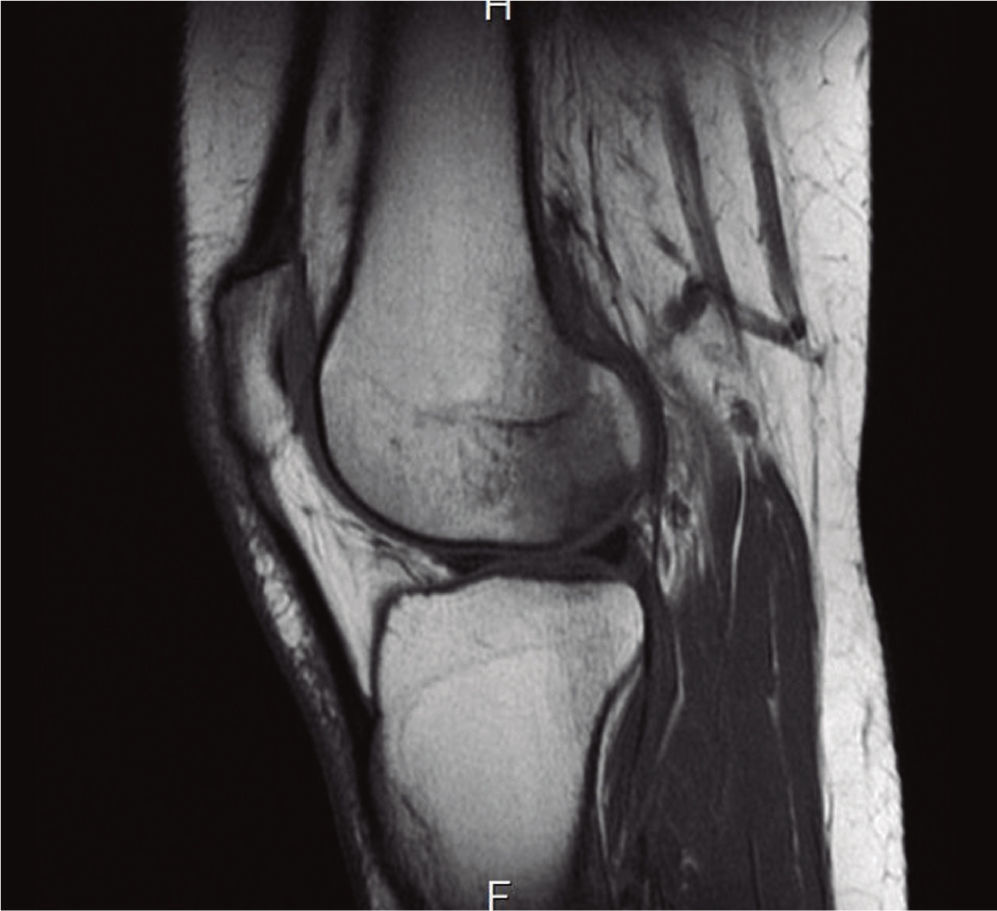
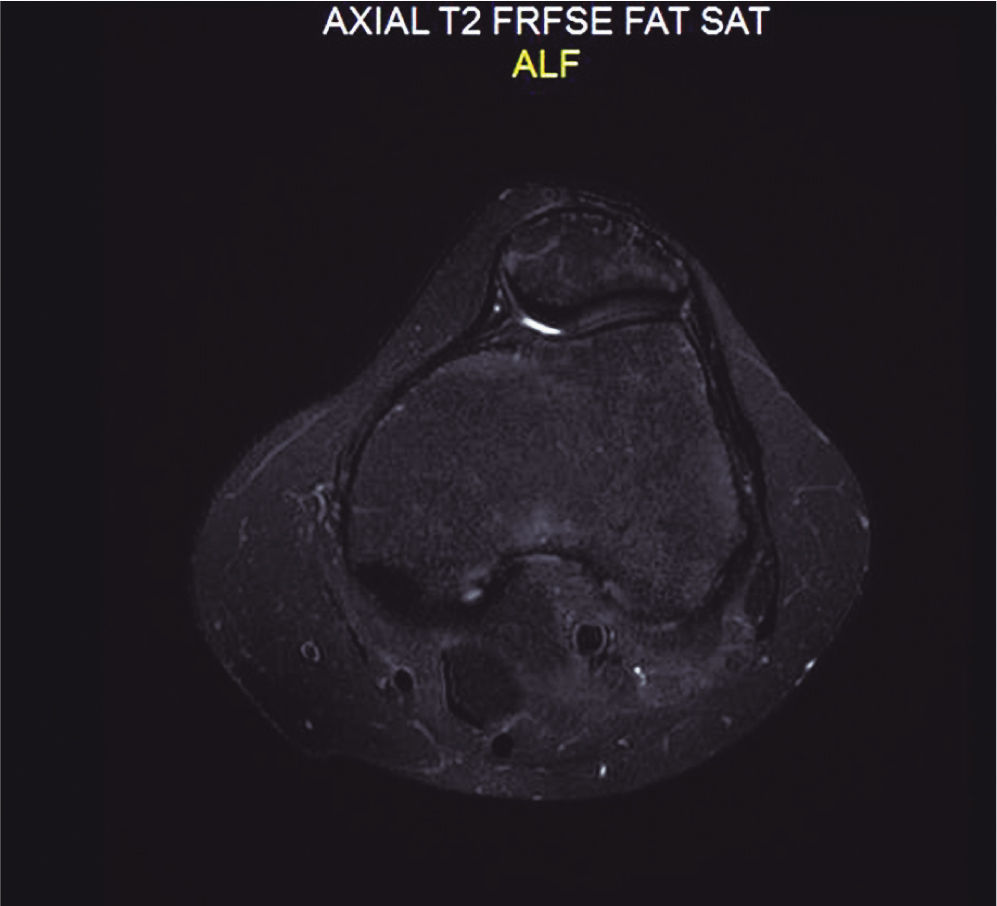
En la RM del 17 de junio de 2014 (figs. 1-3) se observaba una lesión subcortical en el cóndilo femoral externo con amplio edema de la médula ósea adyacente, compatible con necrosis avascular.
El especialista de traumatología le prescribió reposo, empleo de muletas e ibuprofeno (600mg/8h) y concertó una revisión clínica en 1 mes.
En la consulta se le propuso baja laboral y la utilización de tratamiento homeopático con Symphytum 200 CH y Hamamelis 200 CH en gránulos, ambos disueltos, cada 4h, Arnica 3 CH en gránulos, 2 veces al día, y Calcarea Phosphorica 6 DH en comprimidos, 2 veces al día.
EvoluciónDesde la primera semana refiere mejoría del dolor, con desaparición casi completa en la tercera semana, hasta el punto de comenzar el apoyo de la pierna izquierda por su cuenta. Disminuyó progresivamente la dosis de ibuprofeno empleándolo a demanda a partir de la segunda semana para tomarlo posteriormente de forma ocasional. A finales de agosto (2 meses después) está ya asintomática.
En la RM de rodilla realizada 9 semanas después de la inicial se observa la desaparición completa de los signos radiológicos de necrosis avascular. Condropatía rotuliana grado I. Resto normal (figs. 4-7).
Resonancia magnética del 28 de agosto de 2014. Sagital T1. En comparación con la Figura 2, el edema hipointenso ha desaparecido y la lesión osteocondral es menos patente.
Resonancia magnética del 28 de agosto de 2014. T2 coronal. En comparación con la Figura 1, la lesión osteocondral ha desaparecido. Únicamente se ve una pequeña línea hiperintensa de edema.
Resonancia magnética del 28 de agosto de 2014. Axial T2 con supresión grasa. En comparación con la Figura 3, el edema y la lesión de partes blandas prácticamente han desaparecido.
El traumatólogo, ante la rápida mejoría clínica y radiológica, aconsejó continuar con el tratamiento homeopático pautado y propuso ir retirando las muletas y hacer rehabilitación con incorporación progresiva a la actividad con la intención de alta en el mes de octubre.
Con fecha 30 de septiembre se le da el alta médica porque la paciente refiere que lleva 1 mes sin dolor ni cojera. Unos días antes había finalizado el tratamiento rehabilitador para recuperar masa muscular por atrofia cuadricipital y no presentaba limitación funcional para la marcha. Ese día se suspende el tratamiento homeopático.
DiscusiónEn este caso, la ON de cóndilo femoral externo se presentó en una mujer no sometida a artroscopia y sin factores de riesgo de ON, por lo que estimamos que fue de etiología espontánea9, aunque esta es más frecuente en sujetos mayores de 55 años22. En la RM presentaba una lesión subcortical en el cóndilo femoral externo, con amplio edema de la médula ósea adyacente que, aunque no es exclusivo de la ON21,23,24, junto con la clínica y el resto de hallazgos confirmaron el diagnóstico.
Esta enfermedad suele aparecer en sujetos de mayor edad, con una evolución frecuente a las complicaciones de la artrosis y a precisar tratamiento quirúgico25.
La evolución clínica y radiológica fue mucho más favorable de lo esperado4,8,14,21, con curación clínica radiológica en un período de solo 2 meses. Considerando el amplio edema que se observaba en la RM y la evolución habitual de esta patología, la respuesta tan favorable era poco esperable.
A pesar de que una posible evolución es la mejoría y curación espontánea, en la mayoría de los casos, la enfermedad progresa y precisa de otras actitudes terapéuticas3,10,13,21,26 incluida la cirugía11,18,20.
Durante los 2 meses de tratamiento, la paciente no empleó ningún otro tipo de terapia salvo AINE durante los primeros días, como tratamiento sintomático.
La mejoría clínica tan rápida coincidente con el inicio del tratamiento homeopático, sin que hubiera otros cambios en el plan terapéutico, la favorable evolución clinicorradiológica y la curación completa constatada en visitas posteriores al centro de salud conducen a pensar en el éxito terapéutico del tratamiento homeopático prescrito.
En este caso, y a diferencia de otros casos tratados también con homeopatía27, se empleó una pauta protocolizada de tratamiento, lo que favorece que otros pacientes puedan beneficiarse del tratamiento para una patología de difícil manejo para el médico, importantes complicaciones para el paciente y elevado coste para el sistema sanitario.
ConclusionesLa evolución tan favorable de este caso, en una patología con escasas opciones de tratamiento y un porcentaje elevado de cirugías y complicaciones, nos invita a considerar los tratamientos homeopáticos como una interesante alternativa terapéutica.
Dado que en estos casos es posible utilizar una pauta protocolizada de tratamiento homeopático, creemos que sería aconsejable la elaboración de un protocolo de ensayo clínico para concluir la eficacia de esta.